Ревматизм
Ревматизм относится к числу тех заболеваний, о которых все знают или, как минимум, слышали. Однако бытующие представления о ревматизме варьируют весьма широко: от вынесенного из детства страха перед кедами («Нельзя постоянно в них ходить – простудишься и заболеешь ревматизмом!») и до более взрослого открытия: оказывается, ревматизмом болеют не ноги, а сердце. Внимательное изучение доступных источников порой только запутывает ситуацию. В самом деле, как понять такую болезнь, при которой страдает не отдельный орган и даже не функциональная система, а целый тип ткани в организме. Тем не менее, именно это и происходит при ревматизме.
Ревматизм — воспалительно-иммунное поражение соединительной ткани, которая в организме присутствует практически повсюду.
Определение «воспалительно-иммунное» должно употребляться именно в таком порядке: сначала воспаление, затем иммунная на него реакция, а затем и аутоиммунная атака на собственную соединительную ткань. Это сродни тому, что может натворить бравый, быстрый, но не слишком меткий телохранитель, продолжающий стрелять очередями уже после того, как вторжение давно отбито…
Страдают, как правило, соединительнотканные структуры сердца, суставов, сосудов, подкожных слоев. Значительно реже (1-6 процентов в общем объеме регистрируемого ревматизма) встречаются ревматические поражения центральной нервной системы, органов дыхания и зрения, желудочно-кишечного тракта.
Какой-либо эндемичности (региональной зависимости эпидемиологических показателей) ревматизм не обнаруживает: болеют везде. Однако есть четкая зависимость заболеваемости от возраста, – среди первичных пациентов преобладает категория 5-15 лет, – а также обратная корреляция с уровнем жизни населения. Учитывая, что большинство детей на земном шаре (до 80%) живут в т.н. развивающихся странах, не приходится удивляться широкому распространению ревматизма именно в «третьем мире».
В последние четверть века заболеваемость и летальность в России снизились более чем втрое. Однако, если речь идет о столь тяжелом заболевании, да еще и с преимущественно ранней манифестацией, никакие эпидемиологические данные нельзя считать «удовлетворительными», кроме нулевых. На сегодняшний же день статистика противоречива и носит, в основном, оценочный характер (причем это касается не только РФ): как правило, данные 1960‑90‑ых годов экстраполируются на нынешнюю ситуацию. Более-менее достоверной оценкой заболеваемости среди российских детей можно считать частоту на уровне 2-3 случая на 10 000 (и свыше 1,5% всех пороков сердца являются ревматическими); для сравнения, в странах третьего мира этот показатель варьирует от 60 до 220 на 10 000.
В заключение краткого общего обзора следует отметить, что сам термин «ревматизм» в настоящее время употребляется, главным образом, русскоязычной медициной. В официальном международном лексиконе это «Острая ревматическая лихорадка», «Ревматические болезни сердца», «Ревматоидный артрит» и т.п.; впрочем, шифром М79.0 (рубрика «Болезни костно-мышечной системы и соединительной ткани») в МКБ‑10 обозначается «Ревматизм неуточненный».
Причины
Среди причин и триггеров ревматических болезней чаще всего звучит гемолитический стрептококк А-группы, хотя этот патоген не является единственным из возможных. Острый или хронический очаг такой инфекции, – типичной локализацией которого является носоглотка (тонзиллиты, фарингиты, повторные ангины и т.д.), – может активизироваться под влиянием любого снижающего иммунитет фактора, так что с этой точки зрения ревматизм действительно можно считать одной из «болезней промоченных ног». Однако на этом сходство с так называемой простудой заканчивается. Начало собственно ревматического воспаления обусловлено особым аллергическим статусом (повышенной чувствительностью к токсинам инфекционного агента) и генетической предрасположенностью: иммунная система атакует не только патогенный микроорганизм, но и клетки соединительной ткани, обнаруживающее у некоторых людей определенное биохимическое сходство со стрептококком (или иным патогеном). Ревматизм нельзя считать наследственным заболеванием, но роль индивидуальной предрасположенности доказана. В целом, от 0,3 до 3% стрептококковых инфекций приводят к запуску ревматического процесса.
Следует понимать, что этиопатогенез ревматических воспалений, как и многих других полиэтиологических (многопричинных, многофакторных) заболеваний с вовлечением иммунных механизмов, в настоящее время остается недостаточно изученным и интенсивно исследуется специалистами разных профилей.
Симптоматика
По типу течения ревматические болезни стандартным образом делятся на острые и хронические. Клиника острого ревматизма недостаточно специфична; обычно она развивается стремительно и имитирует симптоматику ОРВИ (вкл. общее недомогание, лихорадку, суставно-мышечные боли и т.д.), что нередко затрудняет диагностику до появления критериальных признаков.
Хронический ревматизм является тяжелым, часто рецидивирующим (в т.ч. в зависимости от сезонных факторов) заболеванием, которое резко снижает качество жизни больного, по мере прогрессирования приводит к инвалидизации и при длительном злокачественном течении результирует летальным исходом. Клиническая картина определяется тем, какая именно система организма поражена в наибольшей степени. Наиболее распространенными формами ревматизма являются сердечная форма (симптоматика кардита, формирование пороков сердца и, как следствие, сердечной недостаточности), суставная форма (ревматоидный артрит: поражение суставных сумок и хрящевой ткани, отечность, болезненность, та или иная степень несостоятельности суставов), а также смешанная форма, при которой хроническое поражение суставов сочетается с нарастающей сердечно-сосудистой патологией. Кожная форма (аннулярная сыпь, ревматические узелки), а также неврологическая, легочная, желудочно-кишечная и офтальмологическая формы встречаются существенно реже, однако последствия могут быть не менее тяжелыми (гиперкинетические расстройства, плевриты, поражения сетчатки с частичной или полной слепотой).
Диагностика
Учитывая полиэтиологический характер и многообразие возможных клинических проявлений, диагностика ревматических заболеваний достаточно сложна; она требует тщательного многоэтапного обследования, которое начинается подробным изучением анамнеза. Клиническая картина должна отвечать ряду критериев – в частности, широко применяются критерии А.А.Киселя, критерии Джонса и др. Результаты лабораторных исследований (антитела, иммунные факторы, индикаторы воспаления) в диагностике ревматизма могут оказаться не столь информативными, как результаты клинического анализа. Из инструментальных методов первоочередными назначениями чаще всего становятся ЭКГ, ЭхоКГ, рентгенография, УЗИ, артроскопия и т.д.
Ревматические болезни необходимо дифференцировать с воспалительными процессами иной природы.
Лечение
В зависимости от особенностей конкретного случая, подбирается индивидуальная схема антибактериального лечения, назначаются гормонсодержащие и/или нестероидные противовоспалительные средства. Эрадикация патогена, купирование воспалительной симптоматики, нормализация сердечной деятельности, восстановление иммунного статуса, нормального сосудистого тонуса, суставных функций – все эти меры требуют постоянного контроля врача и в остром периоде должны осуществляться в стационарных условиях. В дальнейшем необходим мониторинг состояния (контрольное обследование не менее двух раз в год) и соблюдение ряда профилактических мер. Эффективным является курортно-санаторное лечение, физиотерапевтические процедуры по назначению врача. Прием антибиотиков при отсутствии противопоказаний назначают на длительный срок.
Одной из важнейших задач является предупреждение развития органических пороков сердца. Лечение ревматизма у детей и взрослых должно начинаться как можно раньше, базироваться на результатах доказательной диагностики, носить комплексный характер и осуществляться в строгом соответствии с разработанной врачом стратегией, – включая последующее диспансерное наблюдение, решение медико-социальных вопросов, нормализацию и адаптацию образа жизни и т.д. Только при соблюдении данных условий можно говорить о благоприятном прогнозе или, по крайней мере, об уверенном терапевтическом контроле.
Ревматизм
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
“Men’s Health”, медицинский блог (август 2016г.)
Так называемый ревматизм или острая ревматическая лихорадка (по новой терминологии) – это системное воспалительное заболевание соединительной ткани, при котором патологический процесс имеет тропность к оболочкам сердца и суставам.
Еще в начале 20 века под понятием «ревматизм» подразумевались практически любые болезни суставов – у врачей не было необходимости и возможности дифференцировать эти недуги, тем более что и набор целительных процедур не отличался разнообразием. Сегодня же в арсенале врача-ревматолога широкий выбор методов диагностики, позволяющих отличать ревматизм от множества других заболеваний ревматологического профиля, для каждого из которых существует своя стратегия лечения.
Ревматизм – это заболевание преимущественно детей в возрасте от 6 до 15 лет, причем страдает в данной возрастной группе только 1 ребенок из 1000.
Первичный ревматизм у взрослых пациентов наблюдается реже. По статистике, женщины в 2 – 3 раза чаще страдают от этой болезни, чем мужчины.
Ревматизм обычно начинается спустя некоторое время после стрептококковой инфекции носоглотки, а через несколько лет может превратиться в хроническое, неизлечимое заболевание. К счастью, только 1-3% пациентов, перенесших инфекцию, становятся жертвами ревматизма.


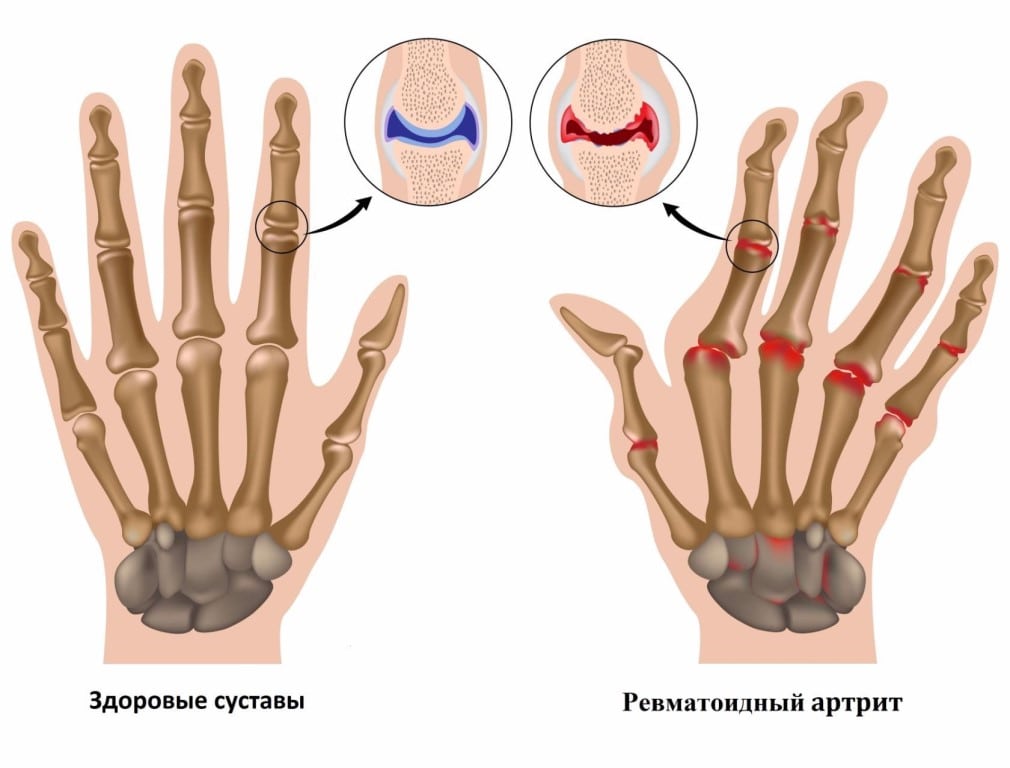
Причины ревматизма
Почему одни люди заболевают ревматизмом, а другие при тех же самых условиях нет? Больше шансов получить ревматизм у людей, часто болеющих лор-заболеваниями. В группе риска те, чьи родственники имеют данное заболевание, и те, у кого в крови обнаружился B-клеточный маркер D8/17.
Итак, факторы риска:
- стрептококковая инфекция (ангина, скарлатина, фарингит);
- дефекты иммунной системы, наличие аутоиммунитета;
- генетическая предрасположенность к заболеванию.
Клиническая картина ревматизма
Пусковым механизмом для развития ревматизма является попадание в организм стрептококка, в результате чего иммунная система начинает вырабатывать антитела для борьбы с инфекцией. Однако в самом организме, а именно в соединительных тканях и сердечной мышце, имеются такие же по структуре молекулы. В силу наличия этого фактора иммунитет начинает «воевать» со своими клетками. В итоге происходит поражение соединительной ткани, а это чревато пороками сердца и деформацией суставов.
Формы ревматизма
- кардиальная форма (сердечный ревматизм), когда поражаются все оболочки сердца (панкардит), миокард (миокардит), эндокард (эндокардит);
- суставная форма (ревматизм суставов);
- кожная форма;
- легочная форма (плеврит);
- ревматическая хорея (пляска святого Витта).
Симптомы ревматизма
Ревматизм имеет самые разнообразные проявления: поражение сердца, суставов, нервной и дыхательной системы. Через 2-3 недели после заболевания ангиной или фарингитом появляются первые признаки ревматизма: лихорадка, слабость, усталость, головная боль. У некоторых людей острый ревматизм начинается через 1-2 дня после переохлаждения, даже без связи с инфекцией.
Ревматизм сердца
Уже в начале заболевания начинаются боли в сердце, усиленное сердцебиение, одышка даже в состоянии покоя.
Ревматический полиартрит
При суставном ревматизме ног и рук появляются боли в коленных, локтевых, лучезапястных, плечевых суставах. Суставы отекают, активные движения в них ограничиваются. Как правило, после приема нестероидных противовоспалительных препаратов боли при ревматизме быстро проходят.
Кожный ревматизм
При кожном ревматизме повышается проницаемость сосудов. Поэтому на нижних конечностях появляются кожные высыпания.
Ревматический плеврит
Достаточно редкое проявление болезни. Основные симптомы: температура тела держится выше 38 градусов, сильные боли в области грудной клетки, сухой кашель, одышка, при аускультации можно услышать плевральный шум. Чаще заболевание ограничивается достаточно легкой формой плеврита.
Ревматизм причины, симптомы, методы лечения и профилактики
Ревматизм — заболевание соединительных тканей воспалительного характера, чаще поражает систему сердца или опорно-двигательный аппарат. При отсутствии лечения болезнь затрагивает центральную нервную систему, провоцирует нарушение кровообмена. Требуется консультация врача.
Симптомы ревматизма
Существует несколько признаков, по которым можно распознать прогрессирование ревматизма:
- лихорадка, быстрая утомляемость, приступы головной боли;
- острая боль суставных тканей через 2 недели после инфекционного заболевания;
- боли в области сердечной системы, одышка, учащенное сердцебиение;
- сниженная активность;
- повышение температуры до критических показателей;
- усиленная работа потовых желез;
- опухание суставов;
- увеличивается ломкость сосудов, выражается в частых кровотечения из носа;
- сыпь небольших размеров розового оттенка;
- формирование безболезненных уплотнений в области пораженных суставных тканей;
- нарушения процесса глотания;
- болезненные ощущения в правом боку, при наличии симптома требуется срочная госпитализация;
- поражение сердечной мышечный ткани;
- увеличение местной температуры суставов, покраснение кожных покровов в пораженной области;
- повышенная раздражительность;
- нарушения координации движений.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Причины и факторы риска ревматизма
Развитие ревматизма всегда связано с инфицированием бета—гемолитическим стрептококком группы А, которые вызывает тонзиллиты, фарингиты, отиты, скарлатину и рожистое воспаление.
При этих заболеваниях организм борется с бактериями, с помощью антител — специальных белковых молекул, которые прикрепляются к особым участкам на поверхности микробов. Однако похожие участки есть на поверхности клеток соединительной ткани сердца, суставов и сосудов, и иногда антитела атакуют их и вызывают воспаление.
Чаще недуг прогрессирует после поражения стрептококками. Выделяют несколько факторов, увеличивающих вероятность развития ревматизма:
- ослабленная иммунная система;
- частое пребывание в большом коллективе, например в школе или общежитии;
- возраст от 7 до 15 лет;
- плохие условия жизни;
- неправильно составленный рацион питания;
- употребление спиртных напитков;
- прием наркотических препаратов;
- частые переохлаждения;
- физические повреждения сустава;
- аллергическая реакция, организм начинает вырабатывать антитела на собственные клетки;
- инфекционное заболевания в области носоглотки;
- наследственный фактор.
Стадии развития ревматизма
Выделяют две стадия болезни.
- Острая, чаще диагностируется в возрасте до 20 лет. Провоцируется стрептококковой инфекцией. Симптомы напоминают клиническую картину простудных заболеваний, постепенно развиваются проявления полиартрита и кардита. Длится на протяжении 90 — 180 дней. Может спровоцировать серьезные осложнения.
- Хроническая сопровождается рецидивами заболевания. Риск повторного обострения увеличивается при переохлаждении организма. Заболевание чаще поражает сердечную систему и суставные ткани.
Разновидности
Выделяют несколько видов заболевания:
Ревматизм сердца
Характеризуется постоянными болезненными ощущениями в сердце, одышкой, учащенном ритме сердечной системы. Возможно образование отеков, которые сопровождаются чувством тяжести. Объясняется увеличением размером печени.
Ревматизм суставов
Характеризуется повреждением опорно-двигательного аппарата, сопровождающегося нарастающими болезненными ощущениями в крупных суставных тканях. Пораженная область отекает, ограничивается движение сустава. Избавиться от боли помогают нестероидные медикаментозные средства.
Кожный ревматизм
Характеризуется увеличением проницаемости капиллярных сосудов. В области ног возникают кровоизлияния, на кожных покровах образуются безболезненные уплотнения.
Ревматический плеврит
Диагностируется в 1 из 20 случаев прогрессирования ревматизма. Характеризуется развитием интенсивных болезненных ощущений, которые усиливаются при вдохе, а также увеличением температуры до 40 градусов. Возможны приступы сухого кашля, шумы в области грудной клетки. По мере развития заболевания отмечают лихорадку, одышку.
Ревматизм нервной системы
Характеризуется поражением оболочки мозгового вещества. Сопровождается непроизвольными судорогами. Диагностируется в возрасте до 16 лет. Во время судороги возможен приступ удушья и смертельный исход.
Абдоминальный синдром
Заболевание характеризуется внезапным развитием. У больного повышается температура, прогрессирует тошнота, нарушения стула, схватки желудочно-кишечного тракта.
Диагностика
Для постановки диагноза назначают ЭКГ, ультразвуковое исследование сердца, рентгенографию. Используют лабораторные методы: пациента направляют на общий анализ крови и иммунологический анализ. В сети клиник ЦМРТ для обнаружения заболевания рекомендуют прохождение следующих процедур:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Диагностикой и лечением ревматизма занимаются ревматологи, кардиологи и ортопеды.
Лечение ревматизма
Курс лечения проводится под контролем врача. Больного помещают в стационар. Противовоспалительные лекарства позволяют улучшить самочувствие, предотвратить дальнейшее развитие заболевания. Терапия имеет три этапа. Первый подразумевает лечение недуга во время обострения, проходит в больничных условиях в течение 1,5 месяцев. Второй этап — восстановление организма после интенсивной терапии. Пациента направляют в санаторий или курорт. Вылечить заболевание помогают народные рецепты. Третий этап подразумевает профилактику осложнений. Раз в 12 месяцев пациенту требуется проходить поддерживающую терапию и обследоваться у врача.
Осложнения
При отсутствии лечения повышается риск возникновения осложнений:
- заболевание переходит в хроническую разновидность, лечение которой длится более 3 лет;
- пороки сердечной системы;
- недостаточность сердца;
- нарушения в работе системы кровообмена;
- заболевания почечной системы;
- нарушения работы зрительного и слухового аппарата;
- смертельный исход.
Профилактика ревматизма
Чтобы предотвратить осложнения заболевания требуется соблюдать следующие правила:
Ревматизм
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ревматизм: причины появления, симптомы, диагностика и способы лечения.
Определение
С точки зрения современной медицины ревматизм (ревматическая лихорадка) представляет собой системный воспалительный процесс инфекционно-аллергического характера, поражающий соединительную ткань организма. Сначала происходит воспаление, на которое организм отвечает иммунной реакцией, и далее начинается аутоиммунная атака на соединительную ткань собственного организма. Часто ревматизм связывают с болью в суставах и ревматическим артритом, но это только часть симптомов заболевания. Ревматическая лихорадка поражает ткани сердечной мышцы, кожу, сосуды, мозг и нервную систему. Значительно реже встречаются ревматические поражения органов дыхания, зрения, желудочно-кишечного тракта.
Интенсивность суставной боли так велика, что заглушает большинство симптомов, поэтому человек не сразу ощущает другие нарушения работы организма.
Именно ревматические заболевания вносят наибольший вклад в снижение работоспособности, ухудшение общего состояния здоровья пациента и увеличение количества обращений к врачам первичного звена. Ревматические заболевания встречаются у людей любого возраста. Первый эпизод острой ревматической лихорадки чаще всего развивается между 5 и 15 годами, у детей младше трех лет она практически не встречается. Болезнь поражает девочек в три раза чаще, чем мальчиков.
Причины появления ревматизма
Основной причиной ревматизма является респираторная стрептококковая инфекция группы А. Как правило, заболеванию предшествуют ангина, тонзиллит, фарингит, скарлатина и т. д., во время которых иммунная система активно продуцирует специфические антитела для борьбы со стрептококками. Антитела обнаруживают возбудителей инфекции по определенным белковым молекулам, но такие же белки у некоторых людей присутствуют в соединительной ткани сердца и сосудов. В результате противострептококковые антитела атакуют собственные ткани, вызывая в них воспалительный процесс.
В ряде случаев можно говорить о генетической предрасположенности, так как заболеваемость детей значительно выше в тех семьях, где у кого-то из родителей диагностирован ревматизм.
Патологический процесс носит аутоиммунный характер, поэтому заболевание протекает волнообразно, обостряясь под влиянием инфекции или неспецифических факторов (переохлаждения, физического напряжения, эмоционального стресса и пр.).
Развитию ревматической лихорадки способствуют такие факторы:
- некорректное лечение стрептококковой инфекции;
- генетическая предрасположенность;
- переохлаждение;
- дефицит витаминов и микроэлементов;
- наличие аутоиммунных заболеваний (системной красной волчанки, склеродермии и др.).
- острую форму (до 3 месяцев);
- подострую форму (3-6 месяцев);
- затяжную форму (более 6 месяцев);
- латентную (скрытую) форму ー протекает без характерных симптомов, без лабораторных изменений, выявляется уже после формирования пороков сердца;
- рецидивирующую форму ー имеет волнообразное течение с быстрым развитием недостаточности внутренних органов.
По клиническим проявлениям:
- ревмокардит ー воспаление тканей сердца;
- полиартрит ー множественное поражение суставов;
- кольцевидная эритема ー специфическая сыпь на коже;
- хорея ー выраженные неврологические симптомы (дрожание рук, слабость мышц, непроизвольные движения);
- подкожные узелки в области суставов.
На раннем этапе отмечается артралгия – быстро нарастающая боль в крупных суставах (коленных, локтевых, плечевых, голеностопных, лучезапястных) с ограничением их подвижности.

Изменения опорно-двигательного аппарата проявляются в виде ревматического полиартрита. Мигрирующий полиартрит – наиболее распространенное проявление острой ревматической лихорадки, часто сопровождающееся повышением температуры. «Мигрирующий» обозначает, что артрит появляется в одном или нескольких суставах, разрешается, но затем возникает в других, в результате чего кажется, что боль переходит с одного сустава на другой. Особенностью ревматического полиартрита является быстрое обратное развитие при назначении противоревматических препаратов. Иногда поражение суставов проявляется лишь полиартралгией — болью в суставах без развития артрита.
Нарушения работы сердца характеризуются шумами, аритмией, тахикардией и снижением артериального давления, что приводит к сердечной недостаточности. Больные предъявляют жалобы на слабые боли или неприятные ощущения в области сердца, легкую одышку при нагрузке. Как правило, ткани сердца поражаются в направлении изнутри наружу, т.е. клапаны и эндокард, затем миокард и, наконец, перикард. Ревматический порок формируется вследствие течения хронической ревматической болезни сердца десятилетиями и в первую очередь проявляется стенозом клапана. Наиболее часто вовлекается митральный и аортальный клапаны.
Ревмокардит у отдельных больных молодого возраста и детей может протекать тяжело – с самого начала болезни присутствует сильная одышка при нагрузке и в покое, постоянные боли в области сердца, учащенное сердцебиение. Могут появляться симптомы недостаточности кровообращения в большом круге в виде отеков и тяжести в области правого подреберья (за счет увеличения печени). Все эти симптомы указывают на диффузный миокардит тяжелого течения.
Нарушение координации, слабость в мышцах, неконтролируемые движения могут являться признаками ревматического поражения нервной системы. Болезнь может влиять на психику и работу речевого аппарата.
Кожные патологии при заболевании ревматизмом выражаются покраснением и раздражением в виде округлых пятен. На руках и ногах могут появляться подкожные узелки, которые не причиняют боли и могут исчезнуть без лечения.
Особенности ревматизма у детей:
У детей ревматическая лихорадка протекает тяжелее, чем у взрослых, чаще и быстрее формируются пороки сердца. Суставной синдром мало выражен, а другие внесердечные проявления (кольцевидная эритема, подкожные узелки, хорея) встречаются чаще с более яркими проявлениями.
Диагностика ревматизма
Ревматизм диагностируется на основе клинических и лабораторных показателей. Основные критерии: полиартрит, кардит, хорея, аннулярная сыпь, подкожные узелки.
Диагностические мероприятия включают:
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Ревматизм: причины, симптомы и лечение
Акция! Скидка 20% на первичный прием врача для новых пациентов клиники по промокоду “ПЕРВЫЙ20”.

Ревматизм поражает не только суставы, как принято считать. На самом деле, это системное заболевание, которое может затрагивать также сердце, сосуды и ЦНС. Поговорим, как и по какой причине развивается ревматизм, как проявляется болезнь в стадии обострения и как проходит ее лечение в ЛДЦ «Кутузовский» под контролем врача-ревматолога.
Суть ревматизма: что это за болезнь и почему она развивается
Правильнее называть ревматизм острой ревматической лихорадкой. Она представляет собой аутоиммунное заболевание и развивается на фоне перенесенного определенного вида стрептококка (гемолитический стрептококк группы В) – это основная причина ревматизма.
Воспаление затрагивает соединительную ткань опорно-двигательного аппарата, а также сердечно-сосудистой и нервной системы. Ревматизму подвержены и дети до 14 лет, и взрослые. Главный фактор риска для развития ревматизма – ослабленный по каким-либо причинам иммунитет (например, в силу хронических заболеваний, сложного лечения и т.д.).
Поэтому лучшая профилактика ревматизма – не допускать развития стрептококковой инфекции и строго соблюдать рекомендации врача, если все же столкнулись с одним из инфекционных заболеваний. Кроме того, пациентам с ревматизмом вне фазы обострения рекомендуется делать для профилактики курсы препаратов пенициллиновой группы по назначению ревматолога.
Клинические признаки ревматизма
Заболевание поражает разные системы в организме, поэтому симптомы ревматизма принято разделять на 5 категорий. У одного человека редко проявляются все признаки одновременно: как правило, речь идет о симптомах из 2-3 групп, в зависимости от того, какие системы и органы пострадали сильнее.
Ревматическая лихорадка может проявляться:
- Поражением суставов – полиартритом. Коленные, локтевые и другие суставы могут воспаляться, болеть, увеличиваться в размерах, терять подвижность. Как правило, страдают средние и крупные суставы, причем в произвольном порядке, так как заболевание системное. Воспаление в каждом конкретном суставе быстро развивается и быстро проходит, переходя в другую область. При этом форма сустава не меняется, а поражения обратимые, временные.
- Поражениями сердца. При ревматизме страдает внутренняя оболочка сердца, которая покрывает клапаны, поэтому самое частое осложнение на сердечно-сосудистую систему – формирование клапанных пороков сердца.
- Поражением нервной системы. Оно дает о себе знать проблемами с координацией движений, затрудненной речью, слабостью в мышцах. Все эти симптомы, спровоцированные ревматизмом, объединяют понятием «малая хорея».
- Появлением подкожных ревматических узелков. Узелки образуются из отмерших клеток соединительной ткани, пораженной ревматизмом. Образования плотные, могут быть достаточно большими (диаметром до 3 сантиметров), но боли и дискомфорта они не причиняют. Как правило, узелки образуются в подкожной клетчатке, связках, в области локтей, кистей рук, а также на стопах. По мере лечения ревматизма такие образования могут рассасываться самостоятельно.
- Покраснениями на коже в виде двух ровных колец – эритемами. Кольцевидные эритемы при ревматизме имеют очень четкие очертания и появляются из-за расширения сосудов в верхних слоях кожи. Дискомфорта они не причиняют, как и ревматоидные узелки, но являются одним из часто встречающихся маркеров заболевания.
Чем опасен ревматизм
Ревматизм может доставить немало неприятных моментов. Конечно, лучше следить за иммунитетом и выполнять профилактические мероприятия, чтобы не допустить развития болезни. Но если заболевание уже поразило организм, следует немедленно обратиться к врачу.
Без правильного лечения ревматизм постепенно лишает больного возможности нормально двигаться. Кроме того, появляются осложнения со стороны сердца, почек и нервной системы. Известны случаи, когда недолеченная патология приводила к инвалидизации пациента.
Если вы заметили какие-либо признаки развития болезни, срочно посетите врача. Ранние диагностика и лечение — залог хорошего здоровья в будущем. Запишитесь на прием в ЛДЦ Кутузовский, и наши специалисты подберут вам лечение, порекомендуют профилактические процедуры.
Если вас беспокоят перечисленные симптомы, важно вовремя обратиться врачу-ревматологу за консультацией и обследованием. Помните, что ревматизм поражает не только суставы рук или ног, но и сердечно-сосудистую систему.
Кроме того, без грамотного лечения ревматизм может привести к опасным осложнениям, таким как:
- Поражение митрального и других сердечных клапанов;
- Сердечная недостаточность;
- Почечная недостаточность;
- Заболевания нервной системы.
Как диагностировать ревматизм
Распознать ревматизм суставов в острой форме позволяют различные методы инструментальной диагностики и лабораторные анализы.
В зависимости от набора симптомов и общего состояния пациента, врач-ревматолог может направить на такие исследования, как:
- Магнитно-резонансная томография (МРТ суставов);
- Гониометрия – процедура, во время которой оценивается подвижность суставов (она может нарушаться при ревматизме и отличаться от нормы);
- Ультразвуковое исследование (УЗИ суставов, ЭхоКГ);
- Анализы крови на маркеры воспалительного процесса в организме: антистрептолизин-о (указывает на присутствие стрептококковой инфекции), лейкоциты, С-реактивный белок и СОЭ;
- Анализ жидкости из пораженных ревматизмом суставов;
- Термография, которая позволяет выявить локализацию воспаленных элементов опорно-двигательного аппарата;
- Биопсия, с помощью которой исследуется ткань синовиальной оболочки сустава;
- Электрокардиограмма, необходимая, чтобы оценить состояние сердца.
Чтобы точно поставить диагноз и отличить ревматическую лихорадку от других заболеваний со схожими симптомами, может потребоваться несколько исследований из списка. Поэтому лучше пройти диагностику полностью в пределах одной клиники – это позволит сэкономить время и как можно скорее перейти к лечению. В ЛДЦ «Кутузовский» у вас есть такая возможность.
Записаться на лечение ревматизма в ЛДЦ «Кутузовский»
Полагаться на народные методы лечения и пускать болезнь на самотек категорически не рекомендуется. Ревматизм – серьезное заболевание, которое затрагивает практически весь организм и чревато опасными последствиями. Лечить его нужно под контролем врача, добиваясь перехода в стойкую ремиссию.
Ревматолог может порекомендовать:
- Прием медикаментов, которые снимут воспаление и боль, а также устранят инфекцию.
- Физиотерапию. В период обострения показано УФ-облучение, а во время ремиссии есть смысл пройти курс УВЧ, парафиновых аппликаций или электрофореза для профилактики.
- Хирургическое лечение. Такой вариант не исключен, но применяется редко, лишь в самых тяжелых случаях.
Для подбора эффективной терапии нужно точно определить особенности течения заболевания. Это требует проведения исследований. Чаще всего, кроме лабораторных анализов используют МРТ, УЗИ, гониометрию и термометрию. Пациентам, страдающим ревматизмом, движения даются с трудом и причиняют боль. Поэтому в Кутузовском лечебно-диагностическом центре позаботились, чтобы вы прошли обследование с максимальным комфортом.
Все необходимые анализы вы сможете сделать на территории медицинского центра. Консультация врача-ревматолога и диагностические исследования проводятся по предварительной записи. Нашим пациентам не приходится стоять в очереди или долго ждать результатов анализов. Приходите в лечебно-диагностический центр, чтобы пройти диагностику и подобрать оптимальную схему лечения.
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-ревматологом Мазановой Ларисой Ивановной.
array(13) < [0]=>string(1) “6” [1]=> string(1) “7” [2]=> string(1) “8” [3]=> string(14) “августа” [4]=> string(17) “20 августа” [55]=> string(16) “6 августа” [5]=> string(16) “8 августа” [6]=> string(16) “7 августа” [7]=> string(17) “15 августа” [8]=> string(17) “16 августа” [9]=> string(17) “10 августа” [10]=> string(16) “5 августа” [11]=> string(24) “6, 7 и 8 августа” > [1]=> array(3) < [0]=>int(1628281708) [1]=> int(1628368108) [2]=> int(1628454508) > [2]=> array(10) < [0]=>string(1) “6” [1]=> string(1) “7” [2]=> string(1) “8” [3]=> string(17) “20 августа” [4]=> string(16) “6 августа” [5]=> string(16) “8 августа” [6]=> string(16) “7 августа” [7]=> string(17) “15 августа” [8]=> string(17) “16 августа” [9]=> string(17) “10 августа” > > –>
“Ревматизм – опасный недуг”: как обнаружить болезнь и избежать ее?


В статье мы расскажем о причинах и симптомах болезни, а в конце дадим три полезных профилактических совета.
Ревматизм — это воспаление соединительной ткани суставов и сердечно-сосудистой системы. Считается, что им страдают люди старшего возраста, но по статистике чаще заболевают ревматизмом дети и подростки 7-15 лет.
Причины ревматизма
Главная причина ревматизма — стрептококковая инфекция. Болезнь развивается в результате острого тонзиллита, воспаления лимфоузлов, отита, фарингита и др. Ревматизм возникает как ответ иммунной системы, но не у всех: только при нарушении работы защитных сил. Иммунитет вырабатывает антитела, которые агрессивно реагируют на соединительную ткань организма и вызывают воспаление.
Симптомы ревматизма
Болезнь может проявляться по-разному, в зависимости от того, какая система органов больше поражена. Они возникают через 2-3 недели после перенесенной бактериальной инфекции. Основные признаки:
- слабость, утомляемость;
- боль в суставах (может быть переходящей, “перебрасываться” с одного на другой сустав);
- отечность в больных суставах, ограничение подвижности;
- подъем температуры (от 37С и выше)
По мере развития болезни боль усиливается в крупных и средних суставах: локтевых, коленных, тазобедренных. Нарушается функция сердца — появляется учащенное или наоборот, редкое сердцебиение, боли в груди, одышка.
Ревматическая атака может проходить также быстро, как возникает, но ревматизм при этом не исчезает. Симптомы могут возвращаться очень редко — от первого до второго приступа иногда проходит несколько лет. Но все это время воспалительный процесс сохраняется, деформируя ткани сердца и суставы.
Что будет, если запустить?
После первой атаки может пройти от нескольких месяцев до нескольких лет. Даже при отсутствии симптомов развиваются опасные последствия ревматизма.
Самое безобидное из них — эритема, — покраснение кожи в виде красной окружности с четкими краями. Она возникает при большинстве ревматических болезней. В четверти случаев воспаление тканей сердца приводит к появлению пороков: сердце становится больше, появляются шумы при прослушивании, аритмия. Поражение митрального клапана может привести к сердечной недостаточности.
Нарушение работы нервной системы приводит к “малой хорее” — непроизвольным движениям конечностей, мышц лица, тела, нарушению координации, почерка, дефектам речи.
Не запускайте болезнь, обращайтесь к врачу (педиатру или терапевту) при появлении первых симптомов — как стрептококковой инфекции, так и признаков ревматизма. А чтобы не допустить болезнь, следуйте советам по профилактике.
Советы по профилактике
- Предупреждение стрептококковых инфекций — введение антибиотика Бициллин-5. Бициллинопрофилактика — для тех, кто уже перенес ревматизм (в этом случае профилактика круглогодичная), а также тех, кто был в контакте с больными. Врач подберет нужную дозу или заменит препарат при аллергии на пенициллиновые антибиотики.
- Укрепление иммунитета — “волшебных” таблеток для него нет, а вот четким распорядком дня, полноценным питанием, регулярной физической активностью вы ему очень поможете.
Можно заниматься бегом, плаванием, любимым видом спорта. До 20 лет подходят силовые тренировки, занятия, развивающие гибкость и работоспособность суставов (танцы, фитнес). После 35-40 лет нужно позаботиться о здоровье позвоночника и выбрать йогу, пилатес. Подойдут и умеренные кардионагрузки (ходьба, бег, катание на коньках).
- Своевременное и грамотное лечение болезней верхних дыхательных путей: при появлении первых симптомов нужно обратиться к врачу (педиатру, терапевту), не отказываться от антибиотиков, если их назначает специалист, а также не прерывать курса лечения при первом же улучшении. Необходима и изоляция больных стрептококковой инфекцией: нахождение больного в отдельной проветриваемой комнате. У него должны быть свои предметы гигиены и посуда. Нужно купить больному набор нетканых масок, менять их каждые 3 часа.
После перенесенной инфекции нужно пройти комплексную диагностику: сдать анализы мочи, крови, сделать УЗИ сердца. Детям нужно наблюдаться в течение 3 месяцев у педиатра и ревматолога.
Человек с деформирующим артрозом испытывает боль в суставах и чувство, что они стали жесткими.

Рефлексотерапия — один из самых эффективных методов безмедикаментозного лечения. Её история насчитывает…

Для нормализации работы сустава особенно полезны лечебная физкультура, кинезиотерапия, мануальная терапия…