КАК РАСПОЗНАТЬ ОТИТ У РЕБЕНКА И КАК ЕГО ПРЕДОТВРАТИТЬ?
Между тем три четверти всех детей хотя бы раз иметь проблемы с ушками еще до трех лет.
Почему ушные инфекции такие распространенные у детей?
Давайте «заглянем» в среднее ухо, чтобы понять, почему маленькие ушки так часто страдают из-за болезнетворные микроорганизмы. Канал, который называется евстахиева (слуховая) труба, соединяющая носоглотку и полость среднего уха и выполняет много важных функций: помогает сравнить давление, обеспечивает вентиляцию и защиту. Но именно в носоглотке большинство бактерий находят питательную влагу среду для размножения. Поскольку у ребенка евстахиева труба является короткой, широкой и размещенной горизонтально, слизистым отделяемым из горла и носа, а также и любым микроорганизмам в них, — проще попасть через нее в полость среднего уха. Иммунная система ребенка еще не сформирована окончательно, поэтому и уязвима — на борьбу с многими незнакомыми бактериями ей нужно больше времени. Именно так часто развиваются отиты у многих маленьких детей.
Почему важно правильно лечить детские ушки?
Слух вашего ребенка зависит от правильной вибрации барабанной перепонки и состояния других составных частей среднего уха. Повторные инфекции могут повредить барабанную перепонку, тогда как накопление жидкости в полостях среднего уха негативно сказывается (вроде приглушает) вибрацию барабанной перепонки — в конце концов и то, и другое препятствует нормальному слуха малыша. Вот почему важно серьезно отнестись к лечению отита, особенно в тот период, когда ваш ребенок учится говорить. Частичная потеря слуха может привести к задержке развития речи или даже нарушений произношения, позже скажется на речевых привычках и успешности ребенка при обучении.
Как выявить отит у ребенка?
Вряд ваш малыш скажет: «В моем ушке то неприятное происходит и мне от этого больно. Пожалуйста, отведите меня к врачу! »Но ранняя диагностика отита и своевременное лечение иметь лучшие результаты и позволят предотвратить осложнения отита.
Температура. Это далеко не обязательный симптом отита. Температура у малыша повышается на фоне респираторной инфекции. Но когда температура у малыша выше 37,5 ° С — обязательно проконсультируйтесь со своим педиатром. О необходимости обращения именно к детскому отоларингологу скажут дополнительные следующие симптомы или прямое направление вашего врача.
Насморк. Самая распространенная причина развития отита — это простуда, которая сопровождается насморком. Тот самый слизь, выделяемая у ребенка из носа, может попадать и в евстахиевой трубы. Как правило, насморк у малышей начинается с интенсивной выработки слизистой носа прозрачного жидкого секрета, но через несколько дней он приобретает желто-зеленого цвета и становится более густым. Именно на этом этапе важно тщательно промывать нос ребенка и удалять слизь (если ребенок не может делать это самостоятельно, следует применять назальные аспираторы), чтобы не допустить попадания секрета в полость среднего уха.
Плохой сон. Если ребенок чаще просыпается ночью, плачет, капризничает или каким-то другим образом выражает, что ей больно, особенно во время заболевания ОРВИ, это также тревожный сигнал.
Необычное поведение и плохое самочувствие. Родители также могут обратить внимание на другие проявления отита, что давать о себе знать изменением привычного поведения ребенка и ухудшением ее самочувствия в целом:
- боль в ухе заставлять малыша все время касаться головки и самого ушки;
- слух ребенка может ухудшиться;
- ребенок плохо засыпать и будет беспокойный сон
- возможны расстройства пищеварения: от ухудшения аппетита, отказ от еды, к рвоте и диарее.
Впрочем, как правило, заподозрить ушную инфекцию можно с резким плачем ребенка, вызванным сильной болью, особенно когда вы касаетесь ее ушей.
Нужно обратиться к врачу при подозрении на отит?
Обычно так. Назначить правильное лечение при наличии отита, без предварительного осмотра очень сложно. Врач должен определить состояние барабанной перепонки, проверить нос и горло, чтобы подобрать правильную соответствующую комплексную терапию. К тому же, врач сможет посоветовать вам, как предотвратить развитие воспалительного процесса в ухе в дальнейшем и какие обезболивающие можно применять, когда у малыша начинает болеть ухо (а это часто происходит посреди ночи!).
По легкой или умеренной ушной инфекции можно достичь полного выздоровления, применяя местные противовоспалительные средства. В таком случае нужно внимательно наблюдать за состоянием малыша, чтобы вовремя заметить ухудшение ситуации, и строго следовать рекомендациям отоларинголога. Если ситуация не улучшается в течение двух-трех дней, или при остром течении отита при первом обращении врач может назначить антибиотикотерапию.
Лечить ребенка антибиотиками самостоятельно, без назначения врача, запрещено! Антибиотики назначаются только, когда другие способы лечения могут быть неэффективными. При этом врач учитывает возраст и вес ребенка, чтобы правильно рассчитать дозировку и продолжительность курса лечения.
Если ребенок дергает ухо — он болен?
Привычка ребенка касаться своих ушей не обязательно свидетельствует о отит. Ребенку может просто быть интересным исследовать свои уши, или ей нравится тянуть за них, или у нее прорезаются зубки раздражает нервные окончания и заставляет ребенка постоянно дергать себя за ушки. Но если повышенный интерес малыша к своим ушей сочетается с плачем, раздражительностью, температурой, насморком, конъюнктивитом, простудой вообще — вам стоит отнестись к этому сигналу серьезно. Очень часто внимательным мамам интуиция помогает вовремя заметить и распознать ушную инфекцию у ребенка — особенно, когда они уже знают, что это и как это может проявляться.
Как предотвратить отита у детей?
Грудное вскармливание в течение первого года жизни. Материнское молоко обеспечивает естественный иммунитет ребенка и содержит антитела, способные снизить риск развития различных инфекций, в том числе и ушных. Если вы кормите малыша из бутылочки, держите его в вертикальном положении (по крайней мере с наклоном в 30 градусов) и держите в вертикальном положении в течение нескольких минут после кормления. Молоко может попасть в среднее ухо, если малыш сосать лежа.
Никаких аллергенов. Раздражение слизистой носа из-за влияния аллергенов ведет к чрезмерной выработки слизи и отека слизистых оболочек, в свою очередь вызывает блокирование жидкости в полостях среднего уха. Поэтому избавьтесь от любых аллергенов. Даже если ваш ребенок не имеет аллергии к определенным возбудителям, в комнате, где она спит, не место Домашние животные, пыли и накоплению мягких игрушек в кроватке. И совершенно запрещено курить в присутствии ребенка!
Откажитесь от пустышек. Исследования показали связь между частотой использования пустышки и отитами. Старайтесь отказаться от пустышки, когда ребенок засыпает и спит, особенно если малыш уже старше шести месяцев.
Повышайте иммунитет. Обеспечьте ребенку рациональное и сбалансированное питание, достаточное пребывание на свежем воздухе и производите здоровые привычки для укрепления иммунитета.
Сделайте прививку для профилактики гриппа. Исследования показывают, что вакцинация ребенка с целью профилактики гриппа снижает риск ОРВИ, а вместе с этим и отита.
Наберитесь терпения. Хорошая новость: по мере взросления вашего малыша, его евстахиевой трубы становиться длиннее и уже, а следовательно жидкости будет все труднее попасть в полость среднего уха. Между тем и иммунная система ребенка становиться более прочной, минимизируя риски инфекции.
Симптомы отита у грудничка и новорожденного
Воспаление уха редко бывает самостоятельным заболеванием. Чаще всего отит является осложнением ОРВИ, другой патологии ЛОР-органов. В связи с этим, неудивительно, что воспаление уха широко распространено именно среди детей, которые в несколько раз чаще взрослых болеют респираторными заболеваниями. Кроме того, само строение детского уха является предрасполагающим фактором для появления застойных явлений в нем и развития отита.
Содержание статьи
Симптомы

Самый типичный симптом отита – боль в ухе и нарушение слуха. Остальные признаки зависят от локализации процесса, его характера, степени выраженности, состояния барабанной перепонки. Разделение отита на наружный, средний и внутренний и обусловлено локализацией поражения. При этом внутренний отит не является самостоятельным заболеванием, а осложняет воспаление среднего уха.
Что касается наружного отита, наиболее распространенной формой которого является фурункул, локализующийся в области наружного слухового прохода или ушной раковины, то диагностика его нетрудна, и для новорожденных детей данная патология является редкой.
Основным симптомом наружного отита у грудничка является покраснение кожи и наличие инфильтрата в данной области.
Характерно также местное повышение температуры в патологическом очаге. В зависимости от степени развития заболевания, дополнительные признаки отита у грудного ребенка в этом случае: недомогание, повышение температуры тела, капризность, плохой аппетит, беспокойный сон.
Уметь распознать воспаление среднего уха важно, поскольку несвоевременное и некорректное лечение может привести к развитию серьезных осложнений, опасных для жизни. Учитывая, что главные симптомы отита у ребенка - боль нарушение слуха, диагностика воспаления среднего уха не вызывает трудностей. Указав на болезненный орган, родителям нетрудно сориентироваться в необходимости консультации именно отоларинголога. Врач, имеющий в своем арсенале специальные инструменты, без труда уточнит диагноз и назначит корректное лечение.
Значительно сложнее обстоит дело с тем, как определить отит у грудничка. Ввиду возраста пациента на интерпретацию жалоб рассчитывать не приходится, родителям и врачам следует обращать внимание на косвенные признаки отита у новорожденного. Наиболее типичные симптомы отита у младенцев следующие:
Данные симптомы отита у грудничка, особенно если они появились спустя некоторое время после развития других признаков ОРВИ, вынуждают сделать предположение о развитии у ребенка воспаления уха. Поскольку строение органа слуха у детей характеризуется некоторыми особенностями, и отит может развиться значительно быстрее, чем у взрослых, то крайне важным, но необязательным признаком заболевания является оторея (гноетечение).
Оторея свидетельствует о развитии острого гнойного отита.
Такие симптомы отита у новорожденного, как перфорация барабанной перепонки и гноетечение, вынуждают проводить коррекцию лечения и использовать антибиотики. Проявляется отит у грудничка также и повышенной температурой тела, которая может варьировать от субфебрильных значений до 39 градусов.
Результаты осмотра
Объективный симптом отита у грудных детей - проведение пробы с надавливанием на козелок.
При наличии у ребенка воспаления среднего уха надавливание на козелок вызывает усиление боли и, как следствие, резкий крик пациента.
Данный симптом является постоянным признаком и способствует проведению дифференциального диагноза с другими состояниями, сопровождающимися раздражительностью, плачем, криком, как, например, кишечными коликами.
Внимательное наблюдение за ребенком позволяет обнаружить и тот факт, что отказ от еды обусловлен усилением боли во время сосательных движений. Связано это с тем, что во время кормления происходит закрытие слуховой трубы, и возрастает давление в воспаленном среднем ухе. Следовательно, усиливается боль. Внешне выглядит подобное состояние так, что ребенок принимается за еду, а затем с плачем или криком от нее отказывается. В случае же отсутствия аппетита или наличия боли в животе ребенок отказывается от кормления с самого начала.
 Значение отоскопии
Значение отоскопии
Самым достоверным способом распознать отит у грудничка является проведение отоскопии. Такой осмотр барабанной перепонки с помощью специального инструмента является важной частью диагностики, позволяющей специалисту не только уточнить заболевание, но и определиться с характером воспаления, выяснить состояние барабанной перепонки. Проводимое диагностическое исследование является необходимым для назначения корректного лечения. Отоскопия позволяет уточнить катаральный или гнойный отит.
При отсутствии экссудата лечебные мероприятия ограничиваются применением местного лечения в виде капель в нос и ухо.
Наличие гнойного экссудата свидетельствует о присоединении бактериального возбудителя и делает необходимым проведение антибиотикотерапии.
Наличие целостности барабанной перепонки является крайне важным фактом. Обусловлено это тем, что многие ушные капли в своем составе имеют ототоксические компоненты, то есть химические соединения, оказывающие разрушительное действие на структуры барабанной полости или слухового нерва. Проникая через травмированную барабанную перепонку, даже в результате однократного применения, они могут привести к снижению слуха или его стойкой потере. В связи с этим, роль специалиста и отоскопии в диагностике заболевания огромна.
Первая помощь
Непрофессиональные действия и некорректное применение лекарственных средств могут усугубить течение заболевания или привести к необратимым последствиям. Действия родителей при оказании первой помощи ребенку до консультации ЛОР-врача заключаются в следующем:
- закапывание сосудосуживающих капель в нос;
- применение препаратов с анальгезирующим эффектом;
- закрытие наружного слухового прохода ватным тампоном;
- исключено закапывание ушных капель до консультации отоларинголога и уточнения диагноза.
Применение именно назальных сосудосуживающих капель обусловлено механизмом развития отита вследствие нарушения проходимости евстахиевой трубы. Сужение ее просвета, происходящее в результате развития в ней воспаления и отека, приводит к нарушению дренажной функции и застою в среднем ухе. А это является причиной развития отита. В связи с этим, логичным является использование препаратов, способных уменьшить отечность слуховой трубы и улучшить ее проходимость. Наиболее популярными препаратами, применяемыми в этих целях, являются назальные капли санорин, нафтизин, галазолин.

Учитывая симптомы отита у грудничка, в лечение заболевания включают использование препаратов с обезболивающим действием. Наиболее популярно в этом отношении лекарственное средство парацетамол, обладающее помимо данного свойства, также жаропонижающим и противовоспалительным действием. Наличие его в виде таблеток, свечей, сиропа позволяет выбрать наиболее удобную форму в каждом конкретном случае. Кроме того, благодаря своей безопасности, именно этот препарат рекомендован ВОЗ для применения детям.
В отношении применения согревающих процедур детям мнения специалистов сходятся.
Ввиду несовершенной системы терморегуляции и иммунитета проведение тепловых процедур до 5 лет нежелательно.
Ватный тампон в ухо закладывается в целях обезболивания. Любое прикосновение к воспаленному уху сопровождается усилением болевых ощущений. Закрыв наружный слуховой проход ватой, происходит некоторая изоляция и покой пораженного органа, что также сопровождается уменьшением болезненности.
Без результатов объективного осмотра ушные капли при отите не назначают. Даже закапывание такого популярного борного спирта может привести к непоправимым последствиям при наличии перфорированной барабанной перепонки, поскольку в составе содержит токсичный этиловый спирт. Местное лечение должно проводиться под непосредственным контролем специалиста и только теми препаратами, которые рекомендует врач.
Уточнение диагноза любого заболевания у новорожденного ребенка осуществляется сложнее, чем у детей старшего возраста, которые более уверенно могут изложить свои жалобы. Симптомы отита у грудного ребенка могут оказаться стертыми и нетипичными. Во всех случаях, когда отмечается беспокойство, раздраженность ребенка, плохой сон, отказ от еды, показана консультация ЛОР-врача.
Наружный отит у детей
Категории МКБ: Абсцесс наружного уха (H60.0), Болезнь наружного уха неуточненная (H61.9), Другие инфекционные наружные отиты (H60.3), Другие наружные отиты (H60.8), Другие уточненные болезни наружного уха (H61.8), Злокачественный наружный отит (H60.2), Наружный отит неуточненный (H60.9), Острый наружный отит неинфекционный (H60.5), Перихондрит наружного уха (H61.0), Поражения наружного уха при болезнях, классифицированных в других рубриках (H62*), Целлюлит наружного уха (H60.1)
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
Наружный отит
Наружный отит (НО) – это воспаление ушной раковины, наружного слухового прохода и эпидермального слоя барабанной перепонки.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
Наружный отит (H60); Другие болезни раружного уха (H61); Поражения наружного уха при болезнях, классифицированных в других рубриках (H62):
H62.3 – Наружный отит при других инфекционных и паразитарных болезнях, классифицированных в других рубриках;

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Различные формы наружного отита отличаются по этиологии, патогенезу, клиническим проявлениям и длительности течения.
Наиболее часто в оториноларингологии выделяют острую (до 6 недель) и хроническую (при сохранении симптомов наружного отита более 3 месяцев или при наличии более 4 эпизодов наружного отита в год) формы наружного отита [8].
Среди нозологических форм НО различают: диффузный наружный отит, ограниченный наружный отит (фурункул, абсцесс), экзема и дерматит, рожистое воспаление, перихондрит, герпетическое поражение, грибковый наружный отит, злокачественный наружный отит.
К наиболее тяжелой форме заболевания наружного уха относится злокачественный наружный отит. Для данной формы воспаления характерными особенностями являются: быстрое прогрессирующее течение с распространением патологического процесса не только на ушную раковину и слуховой проход, но и за пределы структур наружного уха.
Этиология и патогенез
Развитию воспалительного процесса в наружном ухе предшествует нарушение целостности кожного покрова, которое может быть вызвано многими причинами - травматическими повреждениями, длительным пребыванием во влажной среде, изменениями кожи на фоне нарушения обмена веществ, сахарного диабета, различных дерматитов, экзематозных процессов. Предрасполагают к возникновению наружного отита анатомические особенности строения - узкие наружные слуховые проходы, наличие экзостозов, а также ношение слухового аппарата, наушников, попадание воды в уши, недостаточность образования, изменение состава ушной серы, нарушение местного и общего иммунного статуса, лучевое воздействие [1,2,3,4,5,6,7,8].
В норме наружный слуховой проход (НСП) колонизирован различными микроорганизмами, 90% из которых являются грамположительными бактериями.
По данным литературы воспалительные заболевания наружного уха в 60 - 98% имеют бактериальную природу.
К наиболее распространенным бактериальным патогенам оказывающим влияние на возникновение воспалительного процесса наружного уха у детей относят: P. aeruginosa, S. aureus, P. vulgaris и E. coli. [9] Лидирующие позиции среди перечисленных патогенов занимает синегнойная палочка и золотистый стафилококк. При этом, частота выделения штамма Pseudomonas aeruginosa может достигать от 20 до 60%, а штамма Staphylococcus aureus от 10 до 70% [10, 11]. Частота встречаемости анаэробных штаммов составляет 4-25 % [12]. Смешанная флора встречается в одной трети случаев [14,15].
Среди возбудителей наружного отита немаловажное значение играет грибковая инфекция. Эпидемиологические данные по распространенности грибкового наружного отита среди детского населения неоднородны и значительно отличаются в различных климатических зонах. Ряд исследований подтверждает значительно более высокую заболеваемость в странах с тропическим и субтропическим климатом. К наиболее важным патогенетическим факторам, влияющим на развитие микотического процесса наружного уха, относятся наличие в анамнезе травматического повреждения кожи, нарушение обмена веществ и гормонального баланса, иммунодефицитные состояния, длительное применение антибиотиков и глюкокортикостероидов.
Грибковый наружный отит у детей не является редкой патологией. По данным отечественных исследований доля грибкового поражения наружного слухового прохода среди патологии наружного уха у детей в России составляет до 26,4% [16].
Современный анализ данных об этиологии наружного грибкового отита у детей показывает, что основными возбудителями данного заболевания являются плесневые грибы рода Aspergillus, Penicillium, а также дрожжеподобные грибы рода Candida. [12, 16, 17, 18, 19]
При наличии клинических проявлений грибкового поражения наружного слухового прохода в микробиологических исследованиях нередко выделяют грибково-бактериальные ассоциации. Синегнойная палочка, стрептококковая и стафилококковая микрофлора являются наиболее частыми патогенами при микст-инфекции [19].
Эпидемиология
Наружный отит (НО) может наблюдаться во всех возрастных группах. По данным популяции в США – наружный отит встречается с частотой 1:123, чуть менее половины случаев приходится на детей 5-14 лет. Приблизительная вероятность развития наружного отита на протяжении жизни – 10% [20].
Способствуют росту данной патологии нерациональное лечение острой воспалительной патологии (избыточное применение антибактериальных препаратов), нарастание уровня резистентности флоры, увеличение числа лиц с нарушениями обмена веществ, иммунного статуса, в том числе и аллергопатологии, несвоевременное обращение к врачу-оториноларингологу и другие причины, в том числе, ношение наушников, берушей, слуховых аппаратов [16,21].
НО чаще встречается летом по сравнению с зимними месяцами [21,22]. Это может быть связано с повышенной влажностью окружающей среды и плаванием детей в реках, прудах, бассейнах, море. Известно, что заболевание наиболее распространено среди пловцов и дайверов, а также чаще всего наблюдается в странах с влажным и жарким климатом.
Клиническая картина
Cимптомы, течение
- Отек и гиперемия кожи наружного слухового прохода, выделения вязкого секрета;
- Барабанная перепонка может быть необозрима из-за выраженного отека кожи стенок слухового прохода как в хрящевом, так и костном отделе;
- Накопление детрита в наружном слуховом проходе;
- Болезненность в области наружного слухового прохода, которая усиливается при тракции (оттягивании) ушной раковины, или при надавливании на козелок;
- Возможно повышение температуры тела до фебрильных цифр;
- Болезненность и ограничение движения в области височно-нижнечелюстного сустава (при открывании рта);
- Увеличение ретроаурикулярных лимфатических узлов и их болезненность (напоминает картину острого мастоидита «псевдомастоидит».
- Для фазы хронического воспаления наиболее характерны следующие отоскопические признаки:
- Утолщение кожного покрова вследствие инфильтрации или фиброза, явления мирингита.
*Снижение слуха по кондуктивному типу выявляется при значительном сужении просвета наружного слухового прохода или его обтурации патологическим отделяемым.
- Сужение просвета слухового прохода за счет очерченного конусовидного или округлого возвышения с локальной гиперемией кожи.
- Для стадии инфильтрации характерно локальное уплотнение кожи слухового прохода (1-3 сутки заболевания), для стадии абсцедирования характерны более выраженные местные признаки воспаления с визуализацией просвечивающей через кожу гнойной головки.
- При самопроизвольном вскрытии фурункула определяется кратерообразное углубление в области возвышения на стенки слухового прохода с наличием гнойного отделяемого.
- Боль в ухе, которая усиливается при тракции (оттягивание) ушной раковины, или при надавливании на козелок;
- Иррадиация боли с локализацией в зубы, глаз, шею, околоушное пространство, глотку.
- Возможное распространение инфильтрация кожи наружного слухового прохода на окружающие мягкие ткани, сосцевидный отросток и веки.
- При локализации фурункула на задней стенки слухового прохода возможно появления кашля и рвоты (в следствии раздражения веток блуждающего нерва) [24].
- Воспаление околоушной железы, при локализации фурункула на передней или нижней стенки слухового прохода.
- Увеличение, уплотнение и болезненность при пальпации регионарных лимфатических узлов.
- Возможно повышение температуры тела до фебрильных цифр.
- Снижение слуха по кондуктивному типу выявляется при значительном сужении наружного слухового прохода.
- Гиперемия, инфильтрация кожи ушной раковины и наружного слухового прохода.
- Везикулезно-пустулезная сыпь на эритематозном, отечном основании, мокнутии.
- Наличие корок серо-желтого цвета.
- К общим и местным симптомам относят:
- Выраженные локальные явления зуда на стороне пораженного уха
* Присоединение вторичной инфекции является причиной развития ограниченного или диффузного наружного отита.
Для хронической формы экземы наружного уха характерно распространение процесса вглубь кожного покрова. Клинические проявления менее выраженные. Основными проявлениями хронической формы экземы является: зуд, утолщение кожи, шелушение, трещины, мокнутий.
- Выраженная гиперемия и припухлость кожи ушной раковины (включая мочку уха), распространение воспаления за пределы ушной раковины с линией демаркации.
- Жжение и резкая болезненность при пальпации.
- Симптомы общей интоксикации (озноб, головная боль), повышение температуры тела до 39-40 С.
Наличие везикул с серозным содержимым при буллезной форме.
- Выраженная боль в области ушной раковины (не затрагивает мочку уха), с возможной иррадиацией в голову или шею.
- Отек и гиперемия ушной раковины, сглаженность контуров (воспалительный процесс не затрагивает мочку уха).
- Выраженная болезненность ушной раковины при пальпации.
- При прогрессировании заболевания образуется гнойный экссудат между надхрящницей и хрящом ушной раковин, появляется флюктуация.
- Симптомы общей интоксикации.
* При позднем обращении формируется расплавление хряща, отторжение некротизированной ткани, образование свищевых ходов, что в последствии приводит к рубцовой деформации ушной раковины.
- Множественные везикулярные элементы, группирующиеся в области ушной раковины, наружного слухового прохода, с возможной локализацией на барабанной перепонке. После самостоятельного вскрытия везикул образуются корочки.
- Резкая боль в ухе, покалывание, зуд.
- Возможны симптомы общей интоксикации
- При тяжелых случаях заболевания возможны нарушения слуха (нейросенсорная тугоухость), равновесия, параличи лицевого и тройничного нерва.
- Для детей грудного и ясельного возраста, характерными клиническими проявлениями наружного грибкового отита являются: беспокойство, маятникообразные движения головы, а также расчесы кожи в области ушных раковин.
- Дети старшего возраста могут предъявлять жалобы на жидкие выделения из уха (при кандидозе), образование корочек, зуда, боли, ощущение заложенности и снижение слуха. Проявления жалоб на снижение слуха или заложенность уха, обусловлены нарушением звукопроведения в результате инфильтрации стенок наружного слухового прохода, а также наличия патологического грибкового отделяемого в просвете слухового прохода. В редких случаях у детей могут быть жалобы на головную боль, повышение температуры тела, повышенную чувствительность ушной раковины и заушной области.
- При микозе вызванном кандидозными штаммами, в воспалительный процесс может включается кожа ушных раковин и околоушная область. Для кандидозного поражения наружного уха характерно: гиперемия, инфильтрация и мацерация кожи наружного слухового прохода, гиперемия барабанной перепонки. Выделения на стенках слухового прохода менее густые, в отличие от воспаления вызванного плесневыми грибами. Цвет отделяемого имеет беловатый оттенок. При распространении воспаления на ушную раковину определяется гиперемия кожи с эрозиями, возможны грануляции и чешуйки, налеты на коже ушной раковины беловатые, легко снимающиеся. Вовлечение в воспалительный процесс ушной раковины может стать причиной возникновения хондроперихондрита с последующей деформацией ушной раковины.
- При наружном отите вызванном плесневыми грибами рода Aspergillus, клиническая картина носит специфический характер. В просвете слухового прохода определяются казеозно-некротические массы, инфильтрация кожи наружного слухового прохода более выражена в костном отделе, возможны явлениями мирингита. Наложения на стенках слухового прохода беловато-серые с черными вкраплениями напоминающие «молотый перец». При поражении слухового прохода грибами Aspergillus glaucus, патологическое оделяемое имеет специфический зеленоватый оттенок.
- При поражении наружного уха плесневыми грибами рода Penicillium, клинические проявления также специфичны. Цвет отделяемого имеет желтоватый оттенок, в ряде случаев напоминает ушную серу. Кожа слухового прохода инфильтрирована, патологическое отделяемое определяется на всем протяжении слухового прохода. Дополнительными элементами на коже слухового прохода могут быть сухие корочки и пленки.
- Для геотрихозного воспаления слухового прохода вызванного штаммом (Geotrichum capitatum), характерными клиническими проявлениями являются: выраженная инфильтрация кожи наружного слухового прохода, явления мирингита. В просвете слухового прохода определяются плотные «замазкообразные» серовато-желтые грибковые массы. Патологическое отделяемое определяется на всем протяжении слухового прохода.
Злокачественный (некротизирующий) наружный отит довольно редко встречается в педиатрии, но может наблюдаться у пациентов с иммунодефицитом (в т.ч., у детей с лейкозами после трансплантации костного мозга). При данном заболевании, как правило, отмечаются более интенсивная боль в ухе, головная боль на стороне пораженного уха, системные признаки (интоксикация или лихорадка) и, возможно, болезненность височной кости или паралич лицевого нерва. Грануляционная ткань в костно-хрящевом соединении дна наружного слухового прохода является классическим симптомом ЗНО. Инфекция распространяется по межтканевым щелям хрящевой части наружного слухового прохода к основанию черепа, способствуя возникновению остеомиелита височной кости [8,25].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагностика наружного отита основывается на данных анамнеза, физикального осмотра, включая отоскопию (см. разделы «Клиническая картина», «Жалобы и анамнез», «Физикальное обследование»).
Другие методы обследования необходимы для выбора тактики лечения и/или диагностики осложнений, а также динамического контроля.
Признаки отита у ребенка до 1 года: симптомы и методы лечения

Когда болеет новорожденный или 6–месячный ребенок, мамы впадают в панику. Груднички не разговаривают, не могут рассказать, что их беспокоит. Особенно сложно распознавать внутренние воспалительные процессы.
Например, отит среднего уха. Затягивание с лечением приводит к серьезным последствиям для здоровья малыша, поэтому диагностировать болезнь нужно быстро. О том, как понять, что у новорожденного отит, какие терапевтические меры нужно принять для выздоровления, поговорим в нашей статье.
Из этой статьи вы узнаете
Причины
Среди основных провоцирующих отит факторов выделяют:
- Насморк. Слизь из носа стекает в среднее ухо, застаивается в полости, провоцируя воспаления. Таким же образом вызвать отит могут слюни.
- Простуды. Отит выступает в роли осложнения ОРВИ, гайморита и прочего.
- Попадание пищи в ушко. В момент срыгивания, если ребеночек лежит, молоко попадает в ушную раковину, стекает внутрь и начинает тухнуть, вызывая воспалительный процесс.
- Аденоиды. Увеличенные миндалины перекрывают проход к среднему уху. Происходит застаивание серы, жидкости из носа.
- Травмы. Удары по ушной раковине, грубая чистка внутренней части слухового прохода.
- Физиологическая предрасположенность к отитам. Евстахиева труба у новорожденных короче, чем у детей старшего возраста, и шире. Бактериям попасть внутрь ушной раковины, закрепиться в полости гораздо легче. Поэтому у 65% малышей до 1 года отиты диагностируются часто.
- Слабый иммунитет. Острый отит переходит в хронический, чаще протекает в гнойной форме.
Возрастные особенности
Отит чаще диагностируется у детей до года. Почему этот недуг характерен для малышей раннего возраста, помогает понять строение ушного канала и возрастные особенности иммунитета:
- Евстахиева труба новорожденных широкая и короткая. До внутренней части микробам добраться гораздо легче в детском ушке, чем во взрослом.
- Слуховая трубка располагается горизонтально. Слизь между носиком, глазами и ухом проходит свободно.
- До полугода крохи защищены от инфекций врожденным иммунитетом, он передается от мамы при родах.
- Грудное молоко дает дополнительную защиту. В нем тоже есть антитела к вредоносным бактериям.
- После 6 месяцев при атаке вирусов, бактерий ребенок должен рассчитывать на свои силы, мамина защита больше не действует.
Физиологическая предрасположенность к воспалениям среднего уха теряет актуальность к старшему дошкольному возрасту. Органы слуха постепенно приобретают взрослые черты: трубка становится узкой, длинной, занимает вертикальное положение. Риск заболеть отитом в 5–6 лет снижается на 40–50%.
Симптомы и признаки отита у новорожденных
Как распознать отит у ребенка в 1 год и раньше, желательно знать каждой маме. Своевременное обнаружение заболевания и быстро начатое лечение помогают ребенку скорее выздороветь.
Сложность диагностики любых недугов в раннем возрасте заключается в невозможности опросить маленького пациента. Заключение врач делает на основе рассказов мамы о состоянии малыша и осмотра. Среди ярких признаков отита у ребенка от шести месяцев до года можно выделить:
- беспричинный, на первый взгляд, плач, истерики;
- проявления нервозности;
- гипертермия до 38–40°С;
- насморк;
- обильное течение слизи из носа, глаз;
- отсутствие аппетита;
- нежелание укладываться в горизонтальное положение;
- нервные движения головой во время кормлений, лежания в кроватке;
- нарушения сна;
- частое дыхание;
- рвота;
- выделения из одного или двух ушек (при двустороннем отите).
Важно! Если поблизости с вами нет доктора, проведите следующую манипуляцию с ребенком: нажмите пальцем на детское ушко. Если малыш вскрикнет, заплачет, у него точно отит.
Посмотрите в этом видео о том, как можно распознать, что у малыша отит:
Методы лечения
Затягивать с терапией воспалений среднего уха не стоит. Начинайте вылечивать недуг сразу после постановки диагноза. Терапевтический курс состоит из комплекса процедур.
Медикаментозное лечение
- Антибиотики. Необходимы при обнаружении симптоматики гнойного или катарального отита. Трехмесячным–годовалым малышам назначают принимать внутрь сиропы «Амоксиклав», «Амосин». При тяжелом течении воспалительного процесса противомикробные препараты вводятся внутримышечно, внутривенно.
- Жаропонижающие, обезболивающие. Лихорадку у грудничков лучше устранять сиропами и свечами.
Младенцам с рождения до 6 месяцев купите «Нурофен», с седьмого месяца можно давать сироп парацетамола.
Гигиенические процедуры
- Очищение носа от слизи. Используйте ватные жгутики, смоченные в воде. Убирайте сопли три–четыре раза в день. Промывайте носик морской водой с помощью «Аквамариса».
- Орошение горла. Новорожденным малышам дезинфицировать глотку можно с помощью «Мирамистина» четыре–пять раз в день.
- Очищение наружной части уха от гнойных выделений. Не убирайте слизь внутри ушной раковины. Чистите внешнюю часть мокрым ватным диском.
Другие способы облегчить состояние
- При отите дети чувствуют себя лучше в горизонтальном положении. Носите новорожденного чаще торчком, сажайте после 6 месяцев. Боль в этот момент затихает, ребеночек успокаивается.
- Обильно поите. Отпаивание помогает разжижать и удалять слизь из евстахиевой трубы, ребенок лучше справляется с лихорадкой. Поить малыша в три месяца–годик нужно из бутылки небольшими порциями.
Важно! Если не оказать помощь ребенку при отите вовремя, малыш может получить массу осложнений: нарушения слуха, лабиринтит, внутричерепные абсцессы и другие опасные заболевания.
Вот, что рассказывает про отит доктор Комаровский:
Чего нельзя делать
Лечить отит у новорожденного малыша нужно особенно осторожно. Возраст маленького пациента, физиологические особенности накладывают определенные запреты на методы и способы терапии. Родителям не рекомендуется проводить следующие манипуляции:
Лечить ребенка согреванием
Прикладывать грелки с горячей водой, мешочки с раскаленной солью, вареные яйца, синие лампы, спиртовые компрессы категорически нельзя. Тепло помогает патогенным бактериям размножаться, состояние ребенка ухудшается. Если хотите защитить ушко от сквозняка, сделать приятное малышу, наденьте тонкую шапочку на голову. Этот метод «самоуспокоения» наиболее безопасный.
Капать противовоспалительные капли в ушко новорожденному
Этот метод лечения абсолютно неэффективен и даже опасен для ребенка. Медикамент стекает по стенкам ушной раковины, застаивается в ненужных местах. Чтобы лечение принесло пользу, смочите в лекарстве тампон и заложите в слуховой проход больного минут на 10–15. На воспаленный участок будут действовать лечебные пары. Применять капли традиционно детям разрешено после 6 месяцев, когда тело находится в вертикальном положении чаще.
Прекращать лечить отит сразу после исчезновения некоторых симптомов
Вы рискуете начать прием антибиотиков, применение капель снова через один–два дня. Грудничок заболеет с новой силой из-за нетерпеливости родителей. Курс терапии отита антибиотиками должен длиться от семи до десяти дней, носик очищают от слизи не менее пяти дней, горло орошают семь–десять суток.
Чистить ухо от гноя в домашних условиях
Когда прорвется мешок с гноем, обращайтесь за помощью к специалистам в поликлинику. Дома удалить всю слизь, гной не удастся. Вы можете занести вторичную инфекцию в полость, поранить внутреннюю часть уха.
Пользоваться народными методами лечения отита у новорожденного
Забудьте о борном спирте: он вызывает ожоги нежного слухового прохода. Не закапывайте настои чеснока, лука по тем же причинам. Не применяйте камфару, прополис, грудное молоко для закладывания в ушной проход: в этих растворах могут оказаться патогенные бактерии. Сделайте выбор в пользу огромного ассортимента аптечных средств.
Профилактика
Предупредить отит у грудного ребенка можно с помощью следующих простых профилактических мер:
- Вовремя лечить ОРВИ, насморк. Вирусные инфекции, излишек слизи являются главными виновниками отита у грудничков. Воспаление в ушке при отсутствии лечения простудных заболеваний возникает как их осложнение.
- Ухаживать за носиком, ушными проходами правильно. Нельзя глубоко чистить ушную полость, использовать ватные палочки для гигиены. Это травмоопасно. Сделайте ватные жгутики сами и очищайте уши и нос малыша без ран и царапин.
Зная, как может проявляться отит в раннем возрасте, мамы легко смогут определять недуг своевременно, принимать меры быстро. Лечить отит дома без консультаций доктора не стоит. Самодиагностика без врачебного подтверждения диагноза и терапия народными методами не только не приносят детям пользу, но и сильно вредят. При обнаружении первых симптомов воспаления в ушке срочно бегите в поликлинику.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/otit_u_novorozhdennogo.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Отит у детей

Когда ребёнок жалуется на появление острой боли в ушке, плачет и капризничает - такое состояние малыша выведет из равновесия даже самого стойкого и опытного родителя. Острую стреляющую боль в ухе нелегко вынести взрослому человеку, что уж говорить про детей.
Боль сигнализирует о появлении в ухе воспалительного процесса. То есть развивается отит. По статистике, к пятилетнему возрасту почти каждый ребёнок хотя бы раз, но успевает переболеть этим заболеванием.
Чтобы облегчить состояние малыша и избавиться от болезни, каждый родитель должен уметь отличать первые признаки болезни, знать, какое лечение подойдёт ребёнку, а также какие меры нужно предпринять, чтобы предупредить отит в будущем. Давайте, разберёмся!
Разновидности болезни
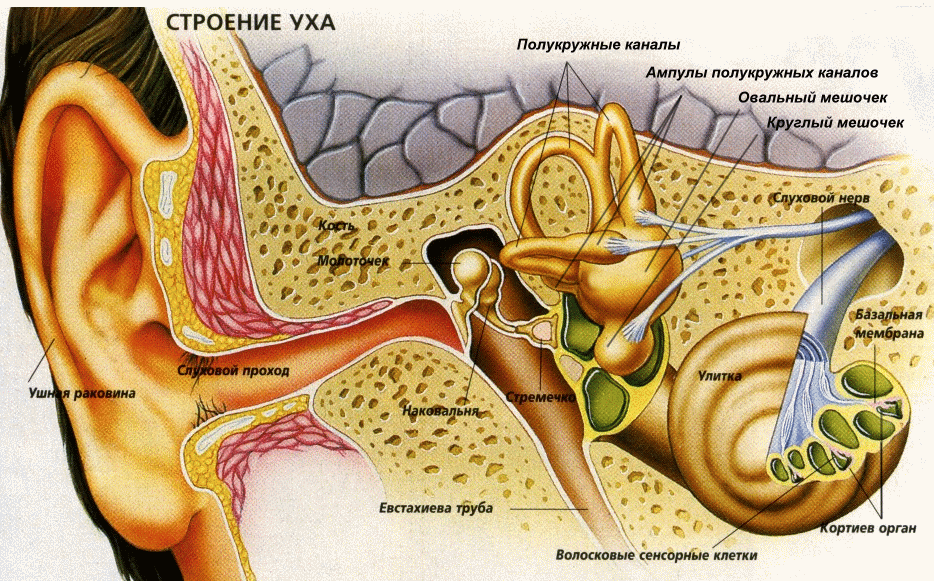
Наше ухо состоит из трёх областей: наружной, средней и внутренней. Первая — это видимая часть уха, которую мы в повседневной жизни и называем ухом. Средний и внутренний отделы не видны и имеют сложное строение. Появление острого воспаления уха у детей может коснуться каждой из его части, поэтому диагноз подразделяют соответственно на наружный, средний и внутренний отит.
Две трети зафиксированных случаев болезни приходится на острый средний отит. У детей до года - двух лет этот процент ещё выше. Так как болезнетворные микроорганизмы попадают в среднее ухо из носоглотки.
Острое воспаление среднего уха представлено катаральной, экссудативной и гнойной стадиями. Катаральное воспаление считается острым воспалением начальной стадии. В этот период больной начинает ощущать заложенность в ухе и ухудшение слуха. При экссудативной форме образуется вязкий секрет — именно он, накапливаясь, вызывает болевые ощущения. Отличительная особенность острого процесса этого типа воспаления — гноетечение из уха. Это самая тяжёлая разновидность болезни, сопровождаемая высокой температурой.
Если средний острый отит у детей не лечить, начинается развитие отита внутреннего отдела — лабиринтит. Для детей такое состояние крайне опасно и требует правильного лечения. Иначе последствия могут быть очень тяжелыми.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Исходя из продолжительности заболевания, разделяют отит в острой форме, подострой и хронической. Острое течение болезни характеризуется стремительным началом, длится такое состояние не больше трёх недель. Если болезнь у ребёнка длится от трёх недель до трёх месяцев, мы говорим о подострой форме. Если острое заболевание не лечить или лечить острый воспалительный процесс неправильно, произойдёт хронизация воспалительного процесса. Такое заболевание уже будет длиться более трёх месяцев.
Почему возникает воспаление среднего уха?
Как мы упоминали, дети подвержены заболеваниям уха намного чаще, нежели взрослые. И это легко объясняется. Главная причина развития болезни напрямую связана с особенностями слуховой трубы ребёнка. Анатомия евстахиевой трубы такова, что она короче и шире, чем слуховая труба взрослого человека. А отсутствие изгибов позволяет инфекции беспрепятственно проникать из носоглотки в полость среднего уха.
Причинами возникновения отита являются:
- переохлаждение или, наоборот, перегревание тела;
- имеющиеся в организме хронические инфекции у детей (например, хронические воспалительные процессы носоглотки, откуда инфекция может легко попасть в ухо);
- аденоиды;
- слабый иммунитет;
- аллергический ринит;
- повреждения уха;
- неправильное кормление грудничков: детей на грудном вскармливании нельзя кормить лёжа на спине - в таком положении молоко может попасть из полости носа и глотки в барабанную полость и запустить там воспалительный процесс.
Наружное и внутреннее ухо: причины воспаления
Воспаление наружного уха проявляется при попытках почистить уши посторонними предметами, в ходе чего в них проникает инфекция. Отит может появиться при попадании бактерий в кровь через ранки и повреждения кожных покровов уха. Поэтому родителям нужно следить, чтобы малыш никогда не ковырял в слуховом проходе острым предметом.
Некоторые родители чересчур усердствуют, ежедневно проводя детям гигиену ушей и вычищая из них серу, что в корне неправильно. Сера — это естественный барьер от защиты от болезнетворных организмов, поэтому подобная излишняя чистоплотность открывает путь бактериям в дальние области уха.
Появление отита наружного может быть спровоцировано попаданием в ухо воды, в которой содержатся возбудители болезни, к примеру, во время купания в загрязнённых водоёмах.
Лабиринтит или внутренний отит в острой форме проявляется при отсутствии своевременного лечения острого течения отита среднего уха. Инфекция способна проникнуть во внутреннее ухо через оболочки мозга (при менингите) или с кровотоком, если болезнетворные микроорганизмы уже присутствуют в организме. Дети с таким диагнозом нуждаются в незамедлительной помощи врача-оториноларинголога. Если должное лечение воспалительного заболевания внутреннего уха не оказывается, прогноз для жизни и здоровья может быть неблагоприятным.
Признаки отита
С какими же симптомами отита у малышей сталкиваются родители? Симптоматика непосредственно зависит от места расположения воспаления.
При наружном воспалении видимая часть органа слуха краснеет и отекает, больного беспокоит зуд. Ещё один признак наружного воспаления — боль во время пережёвывания пищи или глотании. Если у ребёнка болит ушная раковина — это нетрудно проверить: слегка потяните за мочку уха, и по реакции малыша всё сразу будет понятно. Заболевание наружного уха бывает очаговым или диффузным. При очаговом воспалении проявляются фурункулы, то есть воспаление точечное. Как только фурункул созревает, и из него выходит гнойное содержимое, болевой синдром проходит. При диффузном типе течения воспаляется слуховой проход полностью или какая-то его область. Кожные покровы слухового прохода при этом шелушатся, зудят, иногда проявляются волдыри.
При остром среднем отите проявления недуга зависят от характера воспаления. При отите у детей с катаральной форме заболевания у ребёнка появляется следующая симптоматика:
- острая боль, которая периодически отдаёт в виски или челюсть (в ухе «стреляет»);
- повышенная температура тела;
- чувство заложенности в ушах;
- сонливость, малыш становится капризным, беспокойным;
- иногда возможна рвота.
Если своевременное лечение острого отита у ребёнка на начальной стадии не проводить, болезнь перейдёт в гнойную стадию. При ней боль становится более нетерпимой, слух заметно снижается. Если произошла перфорация (разрыв) барабанной перепонки, из уха начинается гноетечение.
Если лечение острой формы отита не проходило на должном уровне либо было начато очень поздно, с большой долей вероятности заболевание станет хроническим. При таком заболевании симптомы выражены слабо, болевые ощущения терпимы. Для хронического диагноза характерны гнойные выделения из уха, поскольку барабанная перепонка не успевает зарасти, характерен звон в ушах, а слух постепенно будет ослабевать.
При лабиринтите наблюдаются частые головокружения, тошнота и рвота.
Болит ухо у грудничка: что предпринять?
С малышами дело обстоит гораздо сложнее. Грудной ребёнок не в состоянии рассказать, что и как у него болит, и родителям остаётся только внимательно наблюдать за изменениями в поведении малыша. Больной малыш становится капризным, вялым, теряет аппетит. Ни с того, ни с сего он начинает пронзительно кричать, особенно во время ночного сна. Грудным детям становится больно сосать или глотать. Больной малыш постоянно держится за больное ухо или пытается лечь на него, чтобы снизить болевые ощущения.

Малыши до года гораздо чаще подвержены воспалению органа слуха, потому что много времени проводят лёжа, а это приводит к скоплению слизистых масс в носоглотке, что является прекрасной средой для размножения бактерий.
В некоторых случаях наблюдаются рвота и диарея.
Во время лечения грудным детям назначают не ушные капли, а капли для носа. В остальном методы лечения болезни совпадают с лечением дошкольников и школьников.
Лечение острого заболевания: с чего начать?
Видя реакцию ребёнка на острую боль, многие родители теряются и не знают, что делать, чтобы облегчить состояние малыша. При малейшем подозрении на воспаление уха нужно обратиться за врачебной помощью, особенно если вы заметили гнойные выделения из уха. Чем раньше вы приступите к лечению отита, тем быстрее наступит выздоровление, а риск развития осложнений сведётся к нулю.
Лечением отита должен заниматься только ЛОР-врач! Если по какой-то причине нет возможности сразу обратиться к медикам за лечением (например, резкая боль возникла ночью), нужно обезболить ухо. При острых болях детям дают лекарственные средства на основе парацетамола или ибупрофена (например, «Панадол» или «Нурофен»). А утром нужно отправиться в клинику.
На приёме ЛОР осмотрит ребёнка с помощью отоскопа или специальной ушной воронки, определит локацию воспалительного процесса, его характер (острым или хроническим заболеванием страдает малыш) и даст рекомендации по лечению.
Не стоит лечить отит самостоятельно! Дома помимо приёма обезболивающих препаратов, нужно аккуратно высморкать больного, а у грудничка извлечь слизь специальным аспиратором. На этом проведение лечения собственными силами должно закончиться.
Некоторые родители ошибочно, без консультации с врачом, пытаются облегчить состояние больного и вылечить острый отит у ребёнка при помощи ушных капель. Но если барабанная перепонка лопнула, применять, например, спиртовые капли не только нежелательно, но и опасно!
Лечение отита у детей
При воспалениях наружного уха применяется местное лечение: фурункул или место воспаления смазывают антисептиками и делают спиртовые компрессы. Как только фурункул созревает, место его локализации обрабатывают «Мирамистином» или «Хлоргексидином» и накладывают марлевые повязки, пропитанные «Левомеколем». При необходимости назначают антибактериальные препараты.
План симптоматического лечения воспаления среднего отдела (внимание, лечение проходит под наблюдением врача) включает в себя:
- использование капель для ушей;
- лечение антибактериальными препаратами (выбор средства, его дозировка и продолжительность лечения острого заболевания зависят от возраста человека и определяются лор-врачом);
- регулярное очищение носовых ходов и использование детских сосудосуживающих капель для носа;
- приём антигистаминных препаратов для снятия отёчности;
- физиотерапевтические процедуры;
- в особо тяжёлых случаях — хирургическое вмешательство (парацентез барабанной перепонки или антротомия).
Лабиринтит лечится исключительно в условиях стационара, поскольку этот вид заболевания может спровоцировать тяжёлые осложнения отита (к примеру, менингит или сепсис).
Как вы видите, последствия отита весьма серьёзны, а временами и очень опасны. Своевременно обращайтесь за профессиональной помощью и исключительно к грамотным оториноларингологам. Правильно подобранная терапия и соблюдение рекомендаций по лечению — залог скорейшего выздоровления.
Отит у ребенка
Огромное спасибо замечательному доктору гинекологу Виктории Викторовне за отличный, очень грамотный, очень профессиональный и очень душевный прием. Я получила рекомендации по лечению и профилактике.
Рекомендую всем женщинам посетить этого замечательного доктора.
Я мама 9 лет. дочери. Были на приеме у Игнатьевой Ольги Николаевны. Понравилось отношение внимательное к нам. Все назначения подробные и адекватные. Очень понравился доктор. Однозначно будем ходить. Профессионал.

Средний отит очень распространен у детей. Вирусное или бактериальное воспаление слизистых оболочек достаточно болезненное, но чаще всего заживает быстро и без осложнений. Воспалению среднего уха предшествует простудное заболевание носоглотки. Но не стоит недооценивать данное состояние. Чем раньше будет поставлен диагноз и назначено лечение, тем лучше.
Наружный отит у ребенка развивается при прямом контакте с источником инфекции и поражает наиболее подверженную воздействию часть слухового прохода. Более распространенным является средний отит, который затрагивает часть за барабанной перепонкой (эта форма болезни не заразна).

Виды отита у детей
Воспалительное заболевание уха имеет различную локализацию и симптоматику:
Наружный. Поражает видимую часть ушной раковины и начинается с появления фурункула или нагноения.
Средний. Патологический процесс охватывает область среднего уха и барабанную перепонку.
Отит бывает катаральный и гнойный, в зависимости от характера воспалительного экссудата Катаральная форма развивается на фоне воспалительного процесса носоглотки и часто протекает без ярко выраженной симптоматики. Гнойный отит у ребенка имеет инфекционный характер и охватывает все анатомические отделы среднего уха.
Причины отита у ребенка
Дети более восприимчивы к отиту, особенно в дошкольном возрасте. Причины этой предрасположенности различны. Прежде всего, это проблема анатомического строения: евстахиева труба, расположенная внутри слухового прохода и соединяющая ухо с горлом, еще не имеет такого положения, как у взрослого человека. Именно поэтому гнойное содержимое трудно выделяется, застаиваясь внутри.
Кроме того, иммунная система ребенка, как правило, незрелая в первые годы жизни, что затрудняет борьбу с инфекциями. Увеличенные миндалины, носовые полипы (наросты слизистой оболочки в носу) или хронические инфекции верхних дыхательных путей осложняются присоединением различных инфекций. Как только бактерии или вирусы попадают в среднее ухо через ушную трубку, они вызывают воспалительный процесс.
Маленькие дети особенно восприимчивы к ушным инфекциям, т. к. евстахиева труба у них еще очень короткая, но имеет сравнительно большой диаметр. В результате отделяемый секрет или другая тканевая жидкость выделяется значительно хуже, чем у взрослых, обеспечивая вирусы и бактерии идеальной питательной средой. В результате воспаления, вызванного возбудителями, слизистые оболочки продолжают набухать, и выделяемый секрет закупоривает внутреннее ухо. В редких случаях патогены проникают в ухо через кровь. Примерами этого является отит при скарлатине.
Факторы, повышающие риск развития среднего отита у детей:
Острый средний отит у детей часто вызван бактериями, такими как пневмококк, стрептококк или стафилококк. Они проникают из носоглотки в среднее ухо, где размножаются и вызывают воспаление. Среди причин также следует выделить мельчайшие травмы кожи слухового прохода, которые возникают при неправильном использовании ватных палочек или других вспомогательных средств.
Если заболевание протекает без осложнений, то может быть вылечено спонтанно – через 2-3 дня. При назначении терапии первые улучшения, как правило, происходят через несколько дней, а инфекция должна исчезнуть в течение недели. Если у ребенка осталась жидкость в ухе после выздоровления, то необходимо динамическое наблюдение. В норме она присутствует в течение 3-6 недель после выздоровления.
Симптомы отита у детей
При развитии заболевания дети очень беспокойны и много плачут. Сначала они хватаются за больное ухо, позже любое прикосновение вызывает сильную боль. Дети старшего возраста отказываются от какой-либо пищи, жалуются на резкую, пульсирующую боль.
Основные симптомы отита у детей:
высокая температура тела (до 40 градусов);
ухудшение общего состояния.
Поскольку накопление выделений в ухе вызывает декомпенсацию в механизме управления давлением, могут присутствовать такие симптомы, как тошнота, рвота, головокружение, потеря аппетита и бессонница.
Случается, что из уха также вытекает гнойный, кровянистый секрет. Данный признак указывает на разорванную барабанную перепонку. После появления гнойных выделений внутреннее давление ослабевает и боль проходит. Наружный отит сопровождается болью при нажатии на козелок, отеком и зудом в области ушной раковины.
Возможные осложнения
Накопление жидкости в среднем ухе может повлиять на слух. Если жидкость не удаляется или ушная трубка остается заблокированной в течение длительного времени, то есть риски присоединения бактериальной инфекции.
Редкие осложнения отита у детей:
воспаление прилегающих костей (мастоидит) с покраснением за ухом и оттопыренной ушной раковиной;
воспаление мозговой оболочки (менингит) или паралич лицевого нерва.
Если у ребенка часто возникает данное заболевание, слух может ухудшаться. Не исключено, что это замедлит развитие речи.
Диагностика отита у детей
При появлении первичных симптомов необходимо проконсультироваться с педиатром, чтобы определить верный терапевтический путь. При необходимости пациент будет направлен к узкому специалисту – отоларингологу.
Врач осматривает ухо с помощью отоскопа. Выпуклость барабанной перепонки указывает на скопление жидкости и повышение внутреннего давления. Специалист в обязательном порядке изучает историю болезни ребенка:
часто ли он страдает от ушных инфекций;
была ли диагностирована инфекция в недавнем времени в области дыхательных путей.
При ухудшении слуховых качеств ЛОР проверяет слух ребенка. Специалист также может провести проверку подвижности барабанной перепонки (тимпанометрию), чтобы обнаружить скопление жидкости в среднем ухе.
Лечение отита у ребенка
Существуют различные подходы к лечению инфекции слухового прохода. Врачи, как правило, избегают немедленного назначения антибиотиков по нескольким причинам, тем более что отит часто заживает спонтанно через несколько дней. Если инфекция вызвана вирусом, антибактериальные препараты будут совершенно бесполезны. Антибиотики также не лишены побочных эффектов и могут вызывать резистентность.
Основные методы лечения отита у ребенка:
Антибактериальное. Назначаются антибиотики, если ребенок страдает частыми ушными инфекциями, а также при наличии факторов риска развития осложнений. Врачи, как правило, принимают выжидательную тактику (от 48 до 72 часов), чтобы оценить состояние пациента. Препаратом выбора, как правило, является Амоксициллин.
Болеутоляющее. Для облегчения общего состояния ребенка и уменьшения боли назначаются обезболивающие препараты. Ушные капли не только снимают дискомфорт, но также уменьшают отек и устраняют воспалительный процесс. Имеется противопоказание – нарушение целостности барабанной перепонки.
Обязательно назначаются назальные сосудосуживающие спреи, которые останавливают образование слизи в носовых пазухах и предотвращают прогрессирование болезни.
В тяжелых случаях, когда средний отит повторяется снова и снова, в барабанную перепонку вставляется небольшая трубка. Таким образом, жидкость может стекать. Иногда при частых ушных инфекциях необходимо удалить миндалин.
В неперфоративной стадии проводится очищение наружного слухового прохода и промывание среднего уха. Для улучшения функции слуховой трубы назначается процедура продувания по Политцеру.
Хирургическое лечение отита у ребенка проводится при сильных и продолжительных болях, нагноении в ушной полости и разрыве барабанной перепонки. Операция (тимпанопластика) необходима в запущенных случаях, когда прогрессирует тугоухость и повреждается слуховая косточка.

Профилактика
Чтобы предотвратить развитие отита, нужно соблюдать ряд рекомендаций:
Если у ребенка простуда, следует использовать сосудосуживающие назальные капли (по назначению врача).
Прививки против отдельных патогенов, таких как пневмококк и грипп могут предотвратить часть инфекций.
Своевременное и правильное очищение носовых ходов от скопившейся слизи.
Острый отит у детей является одним из наиболее распространенных заболеваний. Частые или запущенные ушные инфекции представляют опасность для слуха и речи. Лечение нужно проводить своевременно, обратившись к врачу.
Преимущества лечения отита в клинике «РебенОК»
В клинике работают врачи с большим практическим опытом. Специалисты используют современное диагностическое оборудование и назначают эффективное лечение детского отита, учитывая возраст и состояние пациента. При необходимости можно вызвать врача на дом или воспользоваться услугой «Online-консультация».
Бойкова Н.Э., Рыбалкин С.В. Острый средний отит у детей: стандарты лечения. [Электронный ресурс]
Устинович А.А., Устинович К.Н. Особенности клинических проявлений острого среднего отита у детей первых месяцев жизни. [Электронный ресурс]
Статья не заменяет прием врача. Обязательно проконсультируйтесь со специалистом, который определит диапозон и назначит лечение.
