Кольпит
Причины кольпита бывают разные. Это и нарушения в работе организма, и инфекции, и травмы. Каждый из провоцирующих факторов приводит к возникновению острого воспалительного процесса, дисбалансу в бактериальной микрофлоре влагалища.
Кольпит может развиться в результате:
- Заражения инфекциями, передающимися половым путем. При незащищенном половом акте патогенные микроорганизмы попадают с инфицированной слизистой оболочки партнера на слизистую влагалища. Здоровая собственная микрофлора не дает размножаться микробам, но из-за ослабленного иммунитета, дисбактериоза или микротравм может начаться воспалительный процесс. Некоторые условно-патогенные микроорганизмы способствуют возникновению кольпита даже при отсутствии сопутствующих осложнений. Кольпит вызывают ИППП: трихомониаз, хламидиоз, гонорея, уреаплазмоз, генитальный герпес.
- Механического повреждения слизистой влагалища. Имеются в виду микротравмы, которые появляются по разным причинам (обычно из-за недостаточного увлажнения влагалища во время полового акта, введения инородных предметов). Из-за них целостность слизистой оболочки нарушается, бактерии попадают в толщу тканей и начинают там активно размножаться. Нормальный баланс микрофлоры нарушается.
- Длительного приема антибактериальных препаратов. Антибиотики широкого спектра действия уничтожают не только возбудителя, но и нормальные микроорганизмы, поэтому развивается дисбактериоз, а вместе с ним кольпит.
- Заболеваний эндокринной системы. Если яичниками вырабатывается недостаточное количество женских гормонов, риск развития атрофического кольпита резко увеличивается. Поэтому к причине болезни относятся любые патологии, приводящие к уменьшению количества эстрогенов (заболевания надпочечников, поджелудочной и щитовидной железы).
- Нарушения питания слизистой оболочки. Лишить здоровую слизистую возможности защищать организм от проникновения патогенных микроорганизмов может нарушенное кровообращение. Если в ткани стенок влагалища поступает недостаточное количество крови, оболочки истончаются, на них легко образуются микро разрывы. Слизистые клетки перестают вырабатывать нормальный физиологический секрет, pH во влагалище изменяется. Также питание слизистых может нарушиться из-за нехватки в организме витаминов (особенно витамина А).
- Аллергии локального характера. Их могут вызывать смазочные жидкости, презервативы, мази, свечи. Механизм развития аллергического кольпита связан с работой клеток местного иммунитета. Попадая на них, аллергены запускают цепочку биохимических реакций. В итоге начинается борьба организма с чужеродным материалом, слизистая воспаляется.
- Несоблюдения правил личной гигиены. Остатки мочи, менструальной крови, влагалищных выделений, не устраненные вовремя, являются отличной средой для развития болезнетворных микроорганизмов.
- Снижения иммунитета. Сам по себе ослабленный иммунитет не может быть причиной влагалищного кольпита, но он создает все условия для развития данной болезни. Поэтому с воспалением слизистой половых органов чаще сталкиваются женщины, перенесшие тяжелые инфекционные заболевания, процедуру пересадки костного мозга, онкологию, болеющие ВИЧ/СПИД, плохо питающиеся, длительное время употребляющие гормональные и антибактериальные препараты.
Симптомы кольпита
Особенности и интенсивность симптомов кольпита могут быть различными. Это зависит от давности заболевания и его причин. Вне зависимости от клинической формы патологии, признаки носят исключительно локальный характер. Общие проявления — повышение температуры, мышечные/головные боли, слабость, повышенная утомляемость — возможны только при гнойном кольпите.
Среди наиболее распространенных симптомов кольпита:
- Выделения из влагалища, наблюдаемые в любой фазе менструального цикла. При бактериальной форме они обильные, содержащие пузырьки газа. При кандидозном кольпите — творожистые, в виде хлопьев. При трихомонадной форме – грязно-зеленые, иногда пенные.
- Запах. В процессе жизнедеятельности грибы разлагают химические вещества (белки, сахара) и выделяют газообразные. Из-за этого появляется запах тухлой рыбы (данный симптом не характерен для кандидозного кольпита).
- Слабые боли в животе, которые усиливаются во время мочеиспускания. Их вызывает раздражение воспаленных влагалищных стенок веществами, входящими в состав мочи. Также дискомфорт становится более выраженным во время полового акта.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Предварительный диагноз «Кольпит» врач может поставить сразу после выслушивания жалоб пациентки и осмотра на кресле, в ходе которого выявляется сильный воспалительный процесс. Сложность состоит лишь в том, что нужно не только определить заболевание, но и понять его причину. Очень часто кольпит сопутствует другим гинекологическим болезням, является следствием нарушений в работе определенных систем и органов.
Сбор информации при подозрении на кольпит предполагает проведение следующих процедур:
-
;
- стандартный гинекологический осмотр с помощью зеркал; (осмотр влагалища с помощью микроскопа);
- ректальный осмотр (пальцевой/визуальный осмотр прямой кишки на наличие фистул);
- амиотест (направлен на определение специфического запаха);
- бактериологический и цитологический анализы;
- анализ крови (общий, биохимический, на гормоны);
- анализ мочи.
Перед гинекологом стоят задачи:
- определить точные границы возникшего воспалительного процесса;
- исключить наличие воспаления в матке, ее придатках и шейке;
- выявить возбудителя (если речь об инфекционном кольпите);
- провести анализ дисбактериоза;
- проверить уровень эстрогенов в крови;
- определить, к каким антибиотикам устойчивы микробы;
- проверить, нет ли структурных изменений в слизистой оболочке влагалища,
- обнаружить хронические заболевания, которые могут влиять на протекание кольпита.
Лечение кольпита
Лечение кольпита обязательно должно быть комплексным — включать местную и общую терапию. Оно предусматривает устранение симптомов воспалительного процесса и борьбу с инфекцией, спровоцировавшей его. Максимум внимания врачи уделяют повышению защитных свойств организма.
К основным принципам лечения кольпита относятся:
- этиотропная терапия;
- восстановление микрофлоры влагалища;
- лечение полового партнера;
- повышение иммунитета;
- физиопроцедуры;
- лечение имеющихся сопутствующих заболеваний.
Этиотропная терапия
Этиотропная терапия при кольпите направлена на устранение основной причины болезни. Она предусматривает использование противовирусных, антибактериальных и противомикробных лекарственных средств. Неспецифические кольпиты лечат с помощью комбинированных препаратов широкого спектра действия, ликвидирующих грибковую/бактериальную инфекцию. Влагалище спринцуют антисептиками (хлоргексидин, фурацилин), внутрь вставляют тампоны с облепиховым маслом, галаскорбином. Дополнительно принимают таблетки «Далацин», «Бетадин», «Метронидазол», «Клотримазол», «Дифлюкан» или «Тержинан».
Особенности лечения специфического кольпита зависят от возбудителя:
- кандидозную форму лечат противогрибковыми препаратами;
- бактериальную — антибиотиками (необходимо проведение предварительного исследования для определение чувствительности выявленных микробов к антибиотикам);
- трихомонадную — «Метранидозолом» (если диагностирован трихомонадный кольпит при беременности, лечение «Метранидозолом» в первом триместре не проводится).
Также для устранения симптомов кольпита могут применяться свечи («Нистатин»), крем «Кетоконазол», таблетки «Ампициллин» и «Тетрациклин», вагинальные таблетки «Метронидазол».
Восстановление микрофлоры влагалища
Восстановить микрофлору влагалища после применения противогрибковых и антибактериальных препаратов помогают эубиотики. Это молочнокислые бактерии, способные населить влагалищную оболочку и восстановить, таким образом, их кислотность. Их прием препятствует размножению болезнетворных микроорганизмов.
Хорошо зарекомендовали себя препараты для лечения кольпита: «Вагилак», «Лактобактерин», «Биовестин», «Бифидумбактерин».
Лечение полового партнера
Если кольпит вызван инфекцией, передающейся половым путем, необходимо одновременное лечение обоих половых партнеров. Это делается для того, чтобы исключить повторное заражение и рецидив. На время лечения следует оказаться от занятий сексом. Интимные отношения допускаются только после сдачи контрольного анализа, взятого и у мужчины, и у женщины.
Повышение иммунитета
Чтобы повысить сопротивляемость организма к болезнетворным микроорганизмам и ускорить процесс восстановления, пациентке назначаются:
- гелиотерапия (солнцелечение);
- витаминно-минеральный комплекс;
- талассотерапия;
- лазерное облучение крови.
Физиопроцедуры при кольпите у женщин
Физиопроцедуры рекомендованы не всем женщинам, у которых диагностирован кольпит. Обычно они применяются в случае хронизации заболевания. С помощью физиотерапии купируется зуд, стимулируется локальный иммунитет, устраняется воспаление, уменьшается грибковая/бактериальная интоксикация.
Пациентке могут быть назначены:
- электрофорез цинка;
- ультрафиолетовое коротковолновое облучение;
- полуванны с перманганатом калия;
- низкочастотная УВЧ-терапия.
Лечение имеющихся сопутствующих заболеваний
Чтобы лечение кольпита было успешным, нужно устранить сопутствующие заболевания. Так, при гипофункции яичников проводится коррекция их деятельности. Если у женщины есть серьезные хронические болезни (щитовидки, сахарный диабет), добиваются стойкой ремиссии.
Лечение кольпита при беременности
Лечение кольпита у беременных женщин основывается на определении вида возбудителя и подборе безопасных и эффективных лекарственных препаратов. Сложность терапии состоит в невозможности использования многих препаратов.
Тактика лечения кольпита у беременных:
- исключение из рациона жирной, острой и жареной пищи;
- отказ от половой жизни на время лечения;
- антибиотикотерапия («Джозамицин», «Эритромицин», «Ровамицин» — лекарства подбираются гинекологом);
- противогрибковая терапия (если кольпит кандидозный) в виде мазей и свечей («Нистатин», «Клотримазол», «Лимафуцин»).
Диета при кольпите
Соблюдение диеты при кольпите дает возможность укрепить иммунитет и форсировать процесс восстановления поврежденной слизистой оболочки. Во время лечения женщине следует употреблять:
- продукты питания, в состав которых входят полиненасыщенные кислоты (тунец, треска, креветки);
- кисломолочные продукты;
- овощи, зерновые, фрукты.
От тяжелой пищи (жирной, жареной) и алкоголя нужно отказаться. Они препятствуют нормальной работе печени, способствуют обострению хронических болезней, что в итоге приводит к торможению восстановительного процесса в слизистой влагалища.
Опасность
Если лечение назначено грамотно, угрозы состоянию здоровья женщины нет. Но самолечение, как и полное игнорирование симптомов недуга, может вызвать воспаление маточных труб, матки, шейки матки, яичников. Это негативно влияет на репродуктивное здоровье, приводит к привычному невынашиванию или бесплодию.
О наличии опасных осложнений кольпита говорят:
- сбои менструального цикла;
- аменорея;
- трудности, связанные с зачатием ребенка;
- сильные боли внизу живота;
- влагалищные кровотечения.
Группа риска
Наиболее часто кольпиту подвержены женщины:
- страдающие от гипотиреоза, сахарного диабета;
- климактерического возраста;
- являющиеся носительницами ВИЧ-инфекции;
- перенесшие овариоэктомию (хирургическое удаление яичников);
- со сниженным иммунитетом;
- прошедшие лучевую терапию тазовой области.
Профилактика
Вакцин, позволяющих избежать развития кольпита, не существует. Чтобы снизить риск заражения, нужно:
- раз в год проходить гинеколога (во время стандартного осмотра на гинекологическом кресле врач может без труда выявить первые симптомы воспалительного процесса и сразу назначить эффективную терапию);
- строго соблюдать правила личной гигиены (подмывать наружные половые органы дважды в день теплой водой с мылом или средством для интимной гигиены в направлении спереди назад);
- укреплять иммунитет, хорошо питаться, принимать витамины и минералы;
- не заниматься самолечением с использованием антибиотиков;
- иметь одного постоянного полового партнера.
При первых симптомах кольпита нужно незамедлительно записаться на прием к гинекологу. Болезнь, выявленная на ранней стадии, гораздо лучше поддается терапии. Если не посетить врача вовремя, кольпит может перейти в хроническую форму или вызвать осложнения (абсцесс, фистула). Также пущенная на самотек инфекция способна распространиться на полость матки, привести к бесплодию.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Кольпит у женщин

Самый распространённый возраст, когда встречается кольпит у женщин — репродуктивный. Обычно влагалище половозрелых женщин защищено от вагинальных инфекций кислой средой и неповрежденной слизистой оболочкой. Но чувствительная среда, которая в значительной степени защищает от болезнетворных микроорганизмов, может быстро выйти из равновесия из-за антибиотиков, чрезмерной гигиены или дефицита эстрогенов.
Когда этот естественный механизм защиты влагалища нарушается, бактерии, грибки и прочие патогенные микроорганизмы легко могут вызвать такое воспаление. Они часто передаются во время полового акта и при воздействии окружающей среды во влагалище, когда оно наиболее восприимчиво к инфекции.

Что это такое?
Кольпит, вагинит — это воспаление слизистой влагалища. Как правило, таким заболеванием страдают женщины среднего возраста.
Виновниками кольпита могут стать микробы, вирусы и грибы рода кандида. Лечение кольпита назначается в зависимости от типа его возбудителя и нацелено на устранение патогенных микроорганизмов и нормализации здоровой микрофлоры слизистой влагалища.
Причины кольпита у женщин
Вызывать развитие воспалительного процесса в разном возрасте могут различные причины:
- В репродуктивном возрасте у женщин чаще выявляются специфические кольпиты, имеющие инфекционную природу. Преобладает трихомонадный вид болезни, который передается половым путем. Несколько реже встречается бактериальный и кандидозный кольпиты, причинами которых становится, преимущественно, гормональные сбои при вынашивании ребенка.
- У женщин после менопаузы чаще всего наблюдается неспецифический кольпит, вызывает который стафилококк и стрептококк. Однако, имеет место быть и кандидозный, и трихомонадный, и иные виды кольпита. Но развиваются они при наличии дополнительных факторов риска.
- В детском возрасте болезнь развивается преимущественно на фоне попадания во влагалище микрофлоры желудочно-кишечного тракта. Провокаторами становятся стрептококки, стафилококки и даже острицы.
Итак, в любом возрасте, причинами развития болезни становятся: либо собственная условно-патогенная микрофлора, либо инфекционные микроорганизмы, относящиеся к группе грибков вирусов или бактерий.
Симптомы кольпита, фото
Клиническая картина заболевания довольно разнообразная и во многом определяется видом возбудителя и формой течения.
Основными признаками кольпита у женщин считаются:
- жжение, зуд во влагалище;
- возможны краснота и отечность половых губ;
- ноющие или тянущие боли внизу живота;
- выделения обладают неприятным запахом
- болезненность во время коитуса;
- дизурические расстройства (учащенное и болезненное мочеиспускание);
- повышение температуры;
- количество вагинальных выделений значительно увеличивается, характер которых различный (творожистые, гноевидные, гомогенные молочные, пенящиеся, кровяные или с примесью крови).
В случае острого кольпита все проявления ярко-выраженные: жжение и зуд значительные, тяжесть внизу живота наводит на мысль о проблемах с внутренними органами, выделения обильные. При тяжелом течении заболевания возможно значительное повышение температуры, до 38 и выше градусов. Как правило, такая картина характерна для специфического кольпита (гонорейного или трихомонадного).
При хроническом кольпите картина менее яркая, симптоматика стерта. Заболевание течет длительно, с периодическими обострениями. Выделения становятся умеренными, серозными или серозно-гнойными.
При осмотре на кресле в зеркалах выявляются отек, гиперемия и «рыхлость» слизистой влагалища. На слизистой заметны петехиальные и точечные кровоизлияния, возможно появление красноватых узелков (инфильтратов) и эрозивных участков. В запущенных случаях в воспалительный процесс вовлекается шейка матки, что приводит к цервициту или псевдоэрозии.
Атрофический кольпит
Болезнь характерна для постменопаузального периода, кроме того, она может развиться у женщин с искусственно вызванной менопаузой. Вследствие сокращения уровня эстрогенов возникает симптомокоплекс, который проявляется зудом, сухостью, дискомфортными ощущения в области влагалища, болезненностью при половом акте, кровянистыми выделениями после половых контактов.
Атрофический кольпит (он же сенильный), как правило, развивается из-за эстрогенного дефицита, который влечет снижение секреции желез влагалища и истончение слизистой оболочки органа.
Неспецифический кольпит
Что такое вагинит неспецифического типа? Главный стимулирующий фактор болезни – нарушение микрофлоры половых органов. Когда количество патогенных бактерий превалирует, начинается неспецифический кольпит.
Заболеванию могут способствовать:
- патологии эндокринной системы типа ожирения, сахарного диабета, недостаточной работы яичников;
- атрофические процессы, сосудистые изменения в слизистой влагалища в период менопаузы;
- опущение влагалищных стенок, другие анатомические изменения вульвы;
- игнорирование женщиной правил гигиены;
- инфекционные болезни, которые подавляют иммунитет женщины;
- механическое, химическое или термическое травмирование слизистой влагалища;
- прием антибиотиков;
- аллергические реакции, спровоцированные гигиеническими средствами, контрацептивами;
- сбои на гормональном уровне.
Трихомонадный кольпит
Данная форма заболевания вызывается трихомонадами, которые передаются половым путем. Бытовой путь заражения трихомонадами, как предпочитают думать некоторые пациентки, невозможен, так как возбудитель быстро погибает во внешней среде. Симптоматика трихомонадного кольпита настолько выраженная, что диагноз не представляет затруднений. Характерны значительные бели, носящие очень неприятный запах. Выделения, как правило, пенистые и имеют желтоватый оттенок.
В случае присоединения неспецифической микрофлоры выделения становятся зелеными. Инфекция очень быстро распространяется, поражая шейку матки, саму матку и уретру, что проявляется дизурическими расстройствами и болями внизу живота. Половые акты неприятны и даже болезненны, сопровождаются выделениями с примесью крови.
Методы диагностики
Обследование при вагините состоит из нескольких типов исследования. Это позволяет получить наиболее полную клиническую картину, выявить возбудителя воспалительного процесса и составить схему проводимого лечения.
Лабораторные методы исследования. При осмотре гинеколог производит забор образцов выделений из влагалища, шейки матки, цервикального канала, уретры. Эти материалы направляются для выполнения диагностики в лабораторию. Там выясняется природа возбудителя, его устойчивость к различным лекарственным препаратам.
- Бакпосев на гонококк.
- Бакпосев на определение культуры возбудителя.
- По результатам бакпосева появляется возможность выявить резистентность и восприимчивость к различным лекарственным препаратам и группам антибиотиков.
- Общий анализ крови, мочи для определения уровня иммунной реакции.
- Анализ крови на ВИЧ и сифилис для исключения этих патологий из списка возможных причин.
- Онкоцитологическое исследования позволяет исключить вероятность наличия новообразований.
- Колькоскопия, в ходе которой исследуется бактериальный состав, кислотность, запах выделений.
Объективные методы исследования. В эту группу объединены те диагностические методики, которые не требуют проведения дополнительных анализов.
- Осмотр наружных половых органов на предмет наличия высыпаний, язв, воспалений. Дополнительно осуществляется осмотр желёз преддверия влагалища и оцениваются выделения на наружных половых органах.
- Исследование органов малого таза осуществляется во время периода наиболее выраженных выделений. Для его проведения не стоит проводить гигиенических процедур минимум за 12 часов до осмотра.
- Бимануальное исследование, как и ректальное, позволяет оценить состояние стенок влагалища, проверить наличие уплотнений.
- Осмотр стенок влагалища и шейки матки, выполняемый с использованием специального гинекологического зеркала.
Дополнительно может выполняться анализ на ИФА и ПЦР с целью определения типа возбудителя. Но ввиду сложности проведения подобного исследования, оно применяется в спорных случаях.

Как лечить кольпит у женщин?
В основном лечение кольпита сводится к уничтожению возбудителей заболевания и восстановлению микрофлоры.
Для лечения кольпита женщине назначают антибактериальные, противовирусные, противогрибковые лекарственные препараты: «Вокадин» и «Тержинан». «Вокадин», это таблетки, их вводят глубоко во влагалище. Необходимо ввести две таблетки в течение суток за неделю. Если кольпит перешёл в хроническую форму, то достаточно одной таблетки перед сном, но лечение растягивается на две недели. «Тержинан» тоже выпускают в таблетках. Их перед введением во влагалище их надо опустить в воду на полминуты, чтобы они размокли. Хватит одной таблетки, применяемой перед сном. Срок лечения составляет десять дней.
Лечение кольпита и назначаемые препараты определяют в зависимости от инфекции, которое вызвало заболевание.
- Если виновны трихомонады, то врач выписывает «Метронидазол». В таком случае лечиться необходимо женщине и её половому партнёру, чтобы не заразиться повторно.
- Если причиной кольпита были грибки, то применяют лекарственные средства: «Кетоконазол», «Клиндамицин», «Флуконазол». Когда заболевание вызвала гонорейная палочка, то назначают следующее лекарство: «Тетрациклин», «Цефиксим», «Цефтриаксон».
Бактериальное лечение уничтожает микрофлору влагалища, после лечения её требуется восстановить. Для восстановления микрофлоры применяют «Линекс» и свечи «Бифидумбактерин». Срок лечения определяет врач.
Лечение кольпита требует соблюдение определённой диеты. Из меню следует убрать все соленья, копчёности и острые блюда. Их место займут овощи, фрукты и молочные продукты. От тесной близости с мужчинами также следует отказаться. Необходимо больше уделять внимание гигиене промежности.
Народные средства
Список народных средств, которые отлично влияют на лечение кольпита:
- Залить 50 г сухих измельченных листьев мать-и-мачехи литром кипятка, настаивать 1 час, затем процедить. Настой используется для спринцеваний при хроническом воспалении влагалища, сопровождающимся болями (также готовится отвар из листьев ежевики сизой).
- Лист мать-и-мачехи — 2 части, лист крапивы двудомной — 1 часть, трава зверобоя продырявленного — 1 часть, трава тимьяна обыкновенного — 2 части, корневище аира — 2 части, кора крушины ломкой — 1 часть. Две столовые ложки полученной смеси поместить в термос и залить 2 стаканами кипятка. Оставить на ночь, а утром процедить и принимать по полстакана 3 раза в день.
- Отвар ромашки: в литр воды добавляют 2 столовые ложки цветков ромашки и в течение 15 минут кипятят. Затем отвар охлаждают, процеживают через марлю и используют для проведения спринцевания два раза в день в течение двух недель (также готовится и отвар из календулы).
- Трава тысячелистника — 20 г, листья шалфея лекарственного — 20 г, кора дуба черешчатого — 40 г, лист розмарина лекарственного — 20 г. Все смешать, залить тремя литрами воды и прокипятить. Применять два раза в день для спринцевания.
- Соцветие ромашки аптечной — 25 г, цветки мальвы лесной — 10 г, листья шалфея лекарственного — 15 г, кора дуба черешчатого — 10 г. Две столовые ложки полученной смеси залить литром кипятка. Применять для спринцевания и вагинальных тампонов.
Для лечения воспалений влагалища и шейки матки, которые вызваны трихомониазом, патогенными грибами и различными бактериальными инфекциями, используют 3-процентный раствор прополиса, смешанный с 96%-ным этиловым спиртом. Лечение продолжается 7—10 дней, препарат применять 1 раз в день.
Возможные осложнения
Почему не стоит запускать недуг? При игнорировании симптомов кольпита у женщин возникает множество опасных последствий:
- хроническая форма сложнее лечится медикаментозными средствами;
- провоцирование таких заболеваний мочеполовой системы, как уретрит и цистит;
- у девочек отсутствие лечения чревато срастанием внутренних или внешних половых губ.
Многие женщины считают кольпит легким недугом, который может пройти без лечения. Однако при игнорировании симптомов он перейдет в вялотекущую форму. Признаки станут менее выраженными, однако это совсем не указывает на процесс выздоровления. При первых же симптомах нужно отправляться к гинекологу, чтобы узнать причину и назначить лечение.
При полном отсутствии лечения возможно появление цервицита — воспаления шейки матки. Также не исключено возникновение эндометрита (воспаления слизистой матки) и сальпингоофорита (заболевания придатков). Такие патологии способны привести к бесплодию и повышают риск появления внематочной беременности.

Профилактика
Стопроцентной защиты от кольпита нет. Старайтесь избегать заражения патогенами, например, с помощью презервативов во время полового акта, душа до и после.
Вы можете постараться не нарушать естественную среду влагалища. Так же, как плохая гигиена может увеличить вероятность вагинита, слишком частое мытье с мылом, длительные ванны с пеной, влагалищные души или интимные спреи могут навредить. Влагалище имеет очень хорошие средства защиты от инфекций и чрезмерная гигиена тела может нарушить этот защитный механизм и посодействовать возникновению кольпита.
Также обеспечьте правильную туалетную гигиену: при очищении от фекалий движения должны быть исключительно спереди назад. Не вытирайте стул от заднего прохода к влагалищу. Если вы заметили какие-то симптомы, немедленно обращайтесь к гинекологу.
Кольпит ( Вагинит )
Кольпит (вагинит) – воспалительный процесс во влагалище вследствие его инфицирования, обменных, эндокринных нарушений, травм. Признаками заболевания служат обильные бели, зуд, боли во влагалище и внизу живота. Запущенность воспалительного процесса во влагалище может привести к срастанию его стенок восхождению инфекции и развитию воспалительных заболеваний матки и придатков, эрозии шейки матки и, как следствие, – внематочной беременности или бесплодию.Основная диагностика кольпита включает кольпоскопию и бактериологическое исследование.
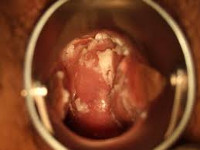
Общие сведения
Кольпит (синонимы: неспецифический кольпит, вагинит) – заболевание инфекционно-воспалительного характера, при котором происходит поражение слизистой оболочки влагалища условно-патогенной микрофлорой (стафилококком, стрептококком, протеем, кишечной палочкой, гемофильной палочкой, а также грибками из рода Candida и т.д.) Может протекать в острой, подострой, и хронической (с рецидивами) формах. Кольпит часто встречается у женщин детородного возраста, но может развиться в пожилом и даже детском возрасте.
Развитию воспалительного процесса при кольпите способствуют причины, как общего, так и местного характера. В зависимости от локализации первоначального очага инфекции выделяют:
- первичные кольпиты – сразу развиваются во влагалище
- вторичные кольпиты: восходящие – при проникновении инфекции во влагалище из вульвы и нисходящие – при переходе воспалительного процесса из матки.
Также различают серозно-гнойный и диффузный вагиниты (кольпиты). Клинические проявления серозно-гнойного вагинита очень разнообразны: от незначительного воспаления слизистой влагалища до выраженного отека и эрозирования слизистой с обильными гнойными выделениями.

Причины кольпита
В норме естественная микрофлора влагалища представлена преимущественно молочно-кислыми бактериями. Кислая реакция секрета предохраняет гениталии от проникновения и размножения посторонних микроорганизмов. Факторы, пагубно влияющие на микрофлору, снижающие местный иммунитет слизистых половых органов и сопротивляемость организма в целом, провоцируют усиленный рост условно-патогенных микроорганизмов и развитие воспаления.
К факторам, увеличивающим риск развития неспецифического вагинита, относятся:
- острые и хронические заболевания внутренних органов, ведущие к снижению иммунных реакций организма (в том числе воспалительные процессы в яичниках, матке и маточных трубах);
- инфекции с половым путем передачи (трихомониаз, хламидиоз, микоплазмоз, уреаплазмоз);
- нарушения в работе эндокринной системы (ожирение, сахарный диабет, гипофункция яичников);
- чрезмерное употребление лекарственных средств, в том числе длительные курсы лечения антибиотиками;
- аллергические реакции на гигиенические и контрацептивные средства (тампоны, презервативы, свечи и т.п.);
- химические, механические или термические травмы слизистой гениталий (при проведении медицинских манипуляций: миниаборт, медаборт, введение внутриматочных спиралей, спринцевание и т.д.);
- анатомические изменения влагалища (снижение тонуса и опущение его стенок, зияние половой щели);
- нарушения питания и атрофические процессы в слизистой оболочке влагалища при сосудистых нарушениях и в период менопаузы;
- несоблюдение правил личной гигиены.
В детском возрасте развитию кольпита способствуют: проникновение инфекции во влагалище с кровотоком (при ангине, скарлатине), аллергические реакции организма, а также попадание инородных предметов во влагалище. Обычно воспаление носит острый характер и связано с инфекционными заболеваниями организма в целом. В пожилом возрасте снижение гормонального фона приводит к изменениям в слизистой оболочке гениталий, она истончается, становится сухой, возникают микротравмы и воспаление.
Симптомы кольпита
В зависимости от возбудителя, степени тяжести и остроты заболевания симптомы кольпита могут различаться. Для острого неспецифического вагинита характерны:
- выделения в большом количестве (слизистые, слизисто-гнойные, иногда кровянистые) с неприятным (иногда зловонным) запахом;
- зуд и жжение, вызванные раздражающим действием патологических выделений;
- отечность и покраснение слизистых оболочек влагалища и наружных половых органов;
- болевые ощущения внизу живота и половых органах (чувство распирания, давления);
- болезненность при мочеиспускании.
При хроническом течении вагинита боли не выражены, нарушения общего самочувствия обычно не наблюдается. Пациенты отмечают бели, чувство жжения и зуд, изъязвление слизистой половых органов. При хроническом кольпите отмечается вялое течение с периодически возникающими обострениями.
Кольпит может проявляться в виде вульвовагинита, при котором покраснение и раздражение переходит на наружные половые органы и внутреннюю поверхность бедер и ягодицы, часто сочетается с цервицитом, уретритом, псевдоэрозией шейки матки.
Из-за неприятных болезненных ощущений снижается сексуальная активность женщины, подавляется желание интимной близости. Также отечность и болезненность стенок влагалища делает невозможным внутреннее обследование с помощью зеркал.
При появлении схожих симптомов необходима консультация гинеколога для обследования и точной диагностики. Лечение вагинита на начальной стадии более эффективно и помогает избежать осложнений. В тяжелых случаях воспалительные процессы могут затронуть внутренние половые органы (матку, придатки) и вызвать эндометрит, эрозии шейки матки, привести к бесплодию.
Диагностика кольпита
Диагностировать кольпит можно при осмотре влагалища и шейки матки с помощью зеркал. При остром течении вагинита складки слизистой влагалища рыхлые, ярко окрашены, сильно утолщены и отечны, покрыты налетом из серозных или гнойных пленок. При прикосновении и соскабливании налета стенки влагалища повреждаются и могут кровоточить. В тяжелых случаях наблюдается эрозирование эпителия слизистой оболочки. При хроническом течении кольпита дефекты слизистой мало выражены, выделения незначительные.
Кольпоскопия позволяет более точно увидеть характер изменений стенок слизистой оболочки и поставить точный диагноз. Также важную информацию дает микроскопия мазков из влагалища, канала шейки матки, уретры. При неспецифическом вагините выявляется большое количество лейкоцитов в мазке (от 30 до 60 и более при N до 15 в поле зрения), много клеток опущенного эпителия, снижение количества лактобактерий, появление посторонней микрофлоры (3 и 4 степень чистоты).
Бактериоскопическое исследование мазков и бакпосев позволяют провести идентификацию микроорганизмов (грампринадлежность, вид, особенности морфологии). Очень часто при кольпите обнаруживается ассоциация различных бактерий. Обнаружить сопутствующую гинекологическую патологию позволяет ультразвуковое исследование органов малого таза.
Лечение кольпита
В лечении кольпита современная гинекология эффективно применяет общие и местные методы терапии. Лечение, как правило, комбинированное и подбирается в зависимости от вида кольпита, возраста пациентки, сопутствующих заболеваний и т. п.
Местное лечение заключается в санации наружных половых органов и влагалища (обмывание и спринцевание отваром шалфея, ромашки, хлорфиллипта, раствором калия перманганата, цинка сульфата, риванола и др.). Показано введение во влагалище тампонов с облепиховым маслом, противомикробные вагинальные свечи и таблетки. При упорном, выраженном течении кольпита применяются местные антибиотики с учетом чувствительности возбудителя (эмульсии, растворы), физиотерапевтические процедуры.
Общая терапия направлена на лечение сопутствующих гинекологических, обменных, эндокринных заболеваний, нормализацию гормонального и иммунного фона организма. Во время курса лечения кольпита рекомендуется воздержаться от интимных отношений, также показано обследование, а при необходимости, и лечение другого полового партнера. В период лечения кольпита назначается щадящая, преимущественно кисло-молочная и растительная диета, из рациона исключаются острые, соленые, копченые блюда, раздражающе действующие на слизистые оболочки, ограничивается употребление жидкости (для уменьшения отеков слизистых).
В заключительной стадии лечения кольпита назначаются препараты, способствующие восстановлению естественной флоры влагалища и повышению его защитных свойств. Для контроля излеченности кольпита берутся мазки на 4-5 день менструации у женщин репродуктивного периода, у девочек и женщин в менопаузе – после прохождения курса лечения. Для профилактики рецидивов заболевания курс лечения следует повторить через 4-5 месяцев.
Профилактика кольпитов
Профилактика неспецифического вагинита (кольпита) главным образом сводится к тщательному соблюдению гигиены половых органов, половой жизни, своевременному лечению генитальных и общих заболеваний, исключению провоцирующих факторов, полноценному отдыху. Изменение характера выделений и менструального цикла должно стать поводом немедленного обращения к гинекологу. При хроническом рецидивирующем вагините необходимо проведение ПЦР-диагностики половых инфекций (хламидии, микоплазмы, трихомонады, гарднереллы, вируса простого герпеса и др.).
Предупреждение вульвовагинита у девочек состоит, прежде всего, в адекватных гигиенических процедурах, общеоздоровительных мероприятиях, лечении очагов хронической инфекции. Как правило, при правильном лечении кольпит не представляет серьезной угрозы состоянию здоровья пациентки. Однако, игнорирование кольпита, самолечение и несоблюдение мер профилактики способны серьезно отрицательно повлиять на репродуктивное здоровье женщины.
Воспаление влагалища
Воспаление слизистой наружных половых органов и влагалища – кольпит – для женщин это нередкая причина для посещения гинеколога. Воспаляться оно может не только у женщин, живущих половой жизнью, но и у девственниц. Что за напасть такая кольпит и вагинит, что их вызывает и что делать, чтобы избавиться от воспаления воспаления во влагалище и не допустить осложнений расскажем в этом материале.
☛ Для страдающих можем сразу посоветовать не откладывать визит к врачу и записаться на прием к гинекологу нашей клиники! Грамотные специалисты, эффективная диагностика и правильное лечение снимут боли и воспаление в кратчайшие сроки!
Что такое кольпит у женщин
Что же такое кольпит в гинекологии? Это женское заболевание инфекционно-воспалительного характера, при котором происходит воспаление слизистой влагалища за счет ее поражения либо возбуделями ИППП (гонококк, трихомонада, кандида и др.), либо условно-патогенной микрофлорой (стафилококком, стрептококком, протеем, кишечной палочкой, гемофильной палочкой и т.д.). Кольпиты и вагиниты могут протекать в острой, подострой, и хронической (с рецидивами) формах.
Для начала следует разобраться – какие выделения являются нормальными и какие могут быть проявлениями неблагополучия в интимном месте?
☺ Выделения хорошие:
* количество – примерно от 1 до 4 мл в день (диаметр пятна на ежедневной прокладке от 1 до 5 см);
* консистенция – густые (могут быть как несильно густые так и сильно густые);
* цвет – от прозрачных до беловатых;
* структура – гомогенные (как не очень густая сметана) и/или комочками 2-4 мм;
* запах – от отсутствия до кисловатого;
* зуд – отсутствует.
☹ Выделения “нехорошие”.
Бели – чрезмерные или необычные по характеру выделения из влагалища (молочно-белые, желто-зеленые, сукровичные, жидкие или густые, имеющие запах и т.д.), вызывающие зуд, жжение и постоянное ощущение влажности. Часто появляются при различных гинекологических (например, аднексит, вагинит, кольпит) и других заболеваниях. Могут возникать при опущении стенок влагалища, разрывах промежности, дисбактериозе, при застойных явлениях в малом тазу, несоблюдении правил интимной гигиены.
Нелеченный кольпит или леченный, но недостаточно полно, он может приводить к различным осложнениям. Воспаление из влагалища может распространиться на канал шейки матки, в эндометрий и придатки. Следствием восходящей инфекции могут быть эрозия шейки матки, цервицит, эндометрит, в запущенных случаях – спаечный процесс и женское бесплодие. Вероятность восхождения инфекции увеличивается при половых сношениях во время менструации. Существует вероятность распространения инфекции на мочеиспускательный канал и прямую кишку. Причем гинекологи утверждают, что боли и воспалительные процессы в вагине могут быть и у девственниц, и у девушек-подростков, и девочек младшего возраста.
Причины кольпита
В норме собственная микрофлора влагалища представлена преимущественно молочно-кислыми бактериями. Кислая реакция предохраняет половые органы от проникновения и размножения посторонних микроорганизмов. Здоровое влагалище не болит, не пахнет плохо, не чешется, другим словами напоминает о себе только в критические дни и во время соития.
В случае проникновения абсолютных патогенов – возбудителей ЗППП, воспаление влагалища возникает вследствии самого факта их присутсвия и с этим все понятно. Усиленный рост условно-патогенных микроорганизмов и появление бели провоцируют факторы, пагубно влияющие на естественную микрофлору, снижающие количество лактобактерий и местный иммунитет слизистых гениталий, сопротивляемость организма в целом. Почему же у женщин возникает воспаление влагалища, как правильно узнать причину и, соответственно, вылечить кольпит?
К причинам, увеличивающим риск развития кольпита, гинекологи относят:
- острые и хронические заболевания внутренних органов, (в том числе воспалительные процессы в яичниках, матке и маточных трубах);
- инфекции с половым путем передачи (трихомониаз, хламидиоз, микоплазмоз, уреаплазмоз и др.);
- нарушения эндокринной системы (ожирение, сахарный диабет);
- сбои в выработке гормонов яичниками;
- длительное лечение антибиотиками;
- аллергические реакции;
- химические, механические или термические травмы слизистой влагалища (аборты, введение ВМС, спринцевание и т.д.);
- возрастные и приобретенные изменения архитектоники влагалища (снижение тонуса и опущение его стенок, зияние половой щели);
- атрофические процессы в период менопаузы;
- несоблюдение правил интимной гигиены.
Симптомы кольпита
Основные признаки воспалительного процесса слизистой влагалища и наружных половых органов – это дискомфорт в этой области и различные по характеру выделения из влагалища. В зависимости от возбудителя, степени тяжести и остроты процесса симптомы кольпита у разных женщин могут различаться. Для него характерны следующие проявления:

- боль во влагалище, в том числе во время и после секса;
- выделения в большом количестве (слизистые, слизисто-гнойные, иногда кровянистые);
- зуд и жжение в области наружных половых органов;
- отечность и покраснение слизистых оболочек влагалища;
- болевые ощущения внизу живота (чувство распирания, давления);
- неприятный (иногда зловонный) запах от интимного места;
- болезненность при мочеиспускании.
При остром кольпите гинеколог на осмотре увидит, что складки слизистой рыхлые, покрасневшие, сильно утолщены и отечны, покрыты налетом из серозных или гнойных пленок. При прикосновении и соскабливании налета стенки влагалища болят и могут кровоточить. При хроническом или подостром течении вагинита симптомы стёрты, дефекты слизистой мало выражены, выделения незначительные.
Диагностика кольпита
Для установления причин кольпита и назначения Вам эффективного лечения необходимо не так уж и много – записаться на прием к хорошему гинекологу и сдать анализы! Запущенность воспалительного процесса во влагалище может привести к срастанию его стенок, восхождению инфекции, поражению матки и придатков, развитию эрозии, спаек, внематочной беременности и бесплодию.
Анализы при кольпите
Гинеколог нашей клиники начинает схему лечения при симптомах кольпита только после проведения необходимого обследования и выявления причины выделений у девушек! От полноценной и правильной диагностики напрямую зависит эффективность терапии. В ряде случаев сдать анализы и пройти курс препаратов может потребоваться и вашему партнеру.
Для диагностики кольпита нужно сдать анализы:
- Мазок на флору,
- ПЦР мазки на скрытые инфекции,
- Бакпосев микрофлоры,
- Кольпоскопия;
- Анализы крови (по показаниям),
- Анализы мочи (по показаниям)
Обнаружить осложнения болезни или сопутствующую гинекологическую патологию позволяет УЗИ органов малого таза, желательно вагинальным датчиком.
Как лечить кольпит
В лечении воспаления слизистой влагалища в современной гинекологии применяются общие и местные методы. Воздействие назначают обычно комплексное и подбирается оно в зависимости от вида кольпита, возраста женщины, наличия противопоказаний и сопутствующих заболеваний и т. п. Эффективная схема обычно сочетает назначение следующих препаратов и методик:
- Антибиотики,
- Противовоспалительные средства,
- Общеукрепляющая терапия,
- Местные процедуры,
- Свечи.
Восходящая инфекция при кольпите у беременных женщин может привести к инфицированию плода, стать причиной привычного невынашивания беременности, а также бесплодия. Лечение кольпита при беременности проводится в определенные сроки по назначению наблюдающего акушера-гинеколога!
КУДА ЛУЧШЕ ПОЙТИ В МОСКВЕ
Хотите получить консультацию опытного и грамотного специалиста по вопросу диагностики и лечения боли и выделений, вызванных воспалением слизистой влагалища? Приглашаем записаться в нашу клинику. Сочетание высокого профессионализма наших докторов и самых современных методов позволяют вылечить кольпит и вагинит у женщин и молодых девушек быстро и с отличным результатом!
Кольпит у женщин: лечение и симптомы
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.
Кольпит или вагинит – это воспаление слизистой оболочки влагалища. Патология является одним из наиболее распространенных заболеваний женских наружных половых органов. В клинической практике наиболее часто встречается специфический вагинит, вызванный половыми инфекциями. Неспецифический кольпит, являющийся результатом активации условно-патогенной флоры, нечастый диагноз, ассоциированный, в основном, со снижением иммунитета.
Классификация
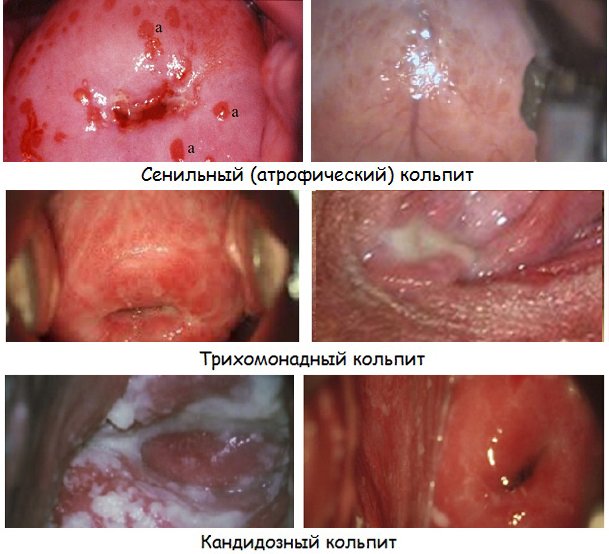
Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
Специфический кольпит диагностируется при туберкулезном воспалении влагалища, а также при попадании на его слизистую оболочку бактерий, передающихся половым путем. Он может быть вызван хламидиями, гонококками, трихомонадами, трепонемами, гарднереллами, а также комбинациями этих возбудителей.
Неспецифический кольпит вызывается активацией условно патогенной флоры, которая в норме присутствует в организме. Нарушение нормальной микрофлоры влагалища приводит к тому, что воспаление возникает под воздействием стафилококка, кишечной палочки, протея, грибов рода Кандида и прочих возбудителей.
Неинфекционный кольпит представляет наименее численную группу заболевания. В таких случаях воспаление возникает при аллергии, раздражении латексом, тампонами или растворами для спринцевания.
Исходя из характера протекания воспалительного процесса, различают следующие виды:
Острый кольпит диагностируется при выраженной клинической картине заболевания, которое протекает не больше двух недель. Это наиболее частая форма, диагностируемая у 70-80 процентов пациенток.
Подострый кольпит представляет собой стадию заболевания, через которую процесс переходит в хроническую форму. Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
Хронический кольпит – воспалительный процесс, протекающий более двух месяцев. Особая форма воспаления – хронический рецидивирующий вагинит, симптомы которого появляются больше трех раз за год, чередуясь с периодами ремиссии.
Причины и механизм развития
Непосредственными причинами специфического воспаления являются бактерии, которые передаются половым путем. Это происходит при частой смене партнеров, незащищенном акте и случайных сексуальных связях. Попадая на стенки влагалища, патогенные микроорганизмы проникают внутрь эпителиальный клеток, вызывая характерный воспалительный процесс. Иногда он проявляется не сразу, а через определенный отрезок времени, называемый инкубационным периодом. Это существенно усложняет поиск источника заражения и восстановления всей инфекционной цепочки.
Немного сложнее происходит развитие неспецифического вагинита. Микрофлора влагалища у здоровой женщины представлена сочетанием доброкачественных бактерий (палочек Додерляйна) и условно-патогенных микроорганизмов. Последние представлены в меньшем количестве, поэтому их наличие не сопровождается никакой клинической симптоматикой. Существует целый ряд предрасполагающих факторов, которые приводят к уменьшению количества палочек Додерляйна и активации условно-патогенной флоры. Они и вызывают неспецифический кольпит у женщин:
Механические, химические или физические повреждения слизистой оболочки.
Врожденные или приобретенные анатомические особенности наружных половых путей.
Заболевания эндокринной системы, приводящие к нарушению гормонального баланса.
Длительный бесконтрольный прием антибиотиков, влияющих на нормальную микрофлору.
Нарушения питания слизистой оболочки, что отмечается в старческом возрасте и имеет название атрофического кольпита.
Местные аллергические реакции слизистой оболочки на презерватив, мази, тампоны, свечи.
Несоблюдения правил интимной гигиены.
Нарушения иммунитета различной природы.
Неинфекционный кольпит, который может быть вызван некоторыми перечисленными факторами (раздражение, аллергия), протекает под видом местной воспалительной реакции. При этом не происходит нарушения нормальной микрофлоры влагалища.
Отдельную группу представляет собой воспаление, возникающие после аборта, родов или операций. В его развитии принимает участие раздражение половых путей, которое накладывается на нарушенную микрофлору при ослабленном иммунитете. В некоторых источниках послеродовой кольпит рассматривают как отдельную нозологию, требующею специального подхода.
Клинические проявления отличаются в зависимости от стадии воспалительного процесса. Наиболее яркой клиническая картина является при острой форме воспаления влагалища, когда женщины обнаруживают следующие симптомы:
Патологические выделения из половых путей. Нередко по их характеру можно предварительно установить природу заболевания. Белые творожистые выделения характерны для грибкового воспаления слизистой оболочки. Оно встречается наиболее часто, поэтому такой симптом знаком практически каждой женщине. Зеленоватые выделения с рыбным запахом присущи гарднерелез, а пенистые желто-зеленые – трихомонаде. При гонорее и хламидиях развивается гнойный кольпит, который в последнем случае может сопровождаться еще и кровянистыми выделениями.
Зуд и жжение во влагалище или его преддверии – части наружных половых органов, располагающейся между малыми половыми губами и входом во влагалище.
Боль внизу живота и области влагалища, которая усиливается после или во время сексуального акта, при физических нагрузках или во время мочеиспускания.
Частые позывы к мочеиспусканию. В тех случаях, когда они являются непродуктивными, их называют ложными или императивными.
При визуальном осмотре женщина может увидеть такие признаки кольпита, как покраснение и отек наружных половых органов.
Тяжелые формы заболевания приводят к глубокому поражению стенок влагалища, распространению воспалительного процесса на шейку матки или мочевой пузырь. Это может сопровождаться повышением температуры тела, общей слабостью, потливостью и недомоганием.
При хроническом течении воспаления клиника острого вагинита чередуется с бессимптомными периодами ремиссии. Нередко повторяющиеся обострения приводят к астено-невротическому синдрому. В таких случаях вагинальный кольпит приводит к раздражительности, бессоннице, упадку сил, а иногда даже к тяжелой депрессии.
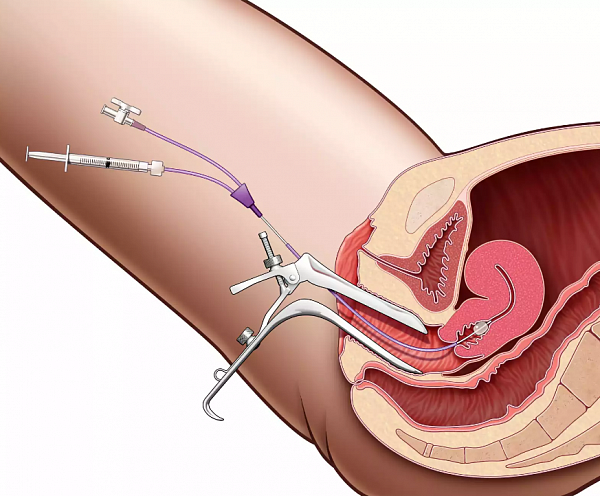
На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
Визуальный осмотр наружных половых органов (клитора, половых губ, устья мочеиспускательного канала). В пользу вагинита может свидетельствовать наличие отека, покраснения кожи и слизистых оболочек, трещины и изъязвления.
Бимануальное исследование, заключающееся в пальпации матки и ее придатков, проводится для выявления осложнений вагинита, а также сопутствующих заболеваний внутренних половых органов.
Осмотр влагалища и шейки матки в зеркалах. Это базовое исследование в гинекологии позволяет рассмотреть слизистые оболочки, отметить наличие воспаления, а также оценить характер выделений. Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
Кольпоскопия – осмотр слизистой влагалища под многократным увеличением. Она дает возможность визуализировать незаметные глазу признаки воспалительного процесса и сделать фото пораженной зоны. При кольпоскопии проводится ряд химический реакций с секретом влагалища, благодаря чему можно установить характер воспаления.
Перечисленные методики обследования дают возможность диагностировать воспалительный кольпит и установить предположительную причину заболевания. Для подтверждения последней проводится ряд лабораторных исследований:
Микроскопия влагалищных выделений в некоторых случаях дает возможность установить причину воспаления. Часто на основании ее результатов назначается антибактериальная терапия.
Бактериологический посев выделений на питательную среду. Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
Полимеразная цепная реакция (ПЦР)дает возможность в кратчайшие сроки установить причину воспаления. Точность диагностической процедуры приближается к 100%. Но высокая стоимость исследования не позволяет ему обрести широкое клиническое распространение.
Мазок на цитологию и УЗИ органов малого таза могут быть использованы как вспомогательные процедуры для выявления осложнений.
Помимо специфических методов исследования, женщины должны сдать общий анализ крови, мочи, анализы на ВИЧ и сифилис. Это входит в перечень обязательных исследований и нередко помогает врачу при назначении терапии.
Лечение направлено на ликвидацию возбудителя и восстановление нормальной микрофлоры влагалища. Самолечение часто заканчивается неполным выздоровлением и хронизацией процесса. Это может приводить к серьезным последствиям, вплоть до инфекции внутренних половых органов и развития бесплодия. Курс лечения может быть прописан только гинекологом после комплексного обследования.
Главным направлением в лечении является устранение возбудителя. Терапию должна получать не только больная женщина, но и ее половой партнер, который, вероятнее всего, является носителем инфекции, даже если она не имеет клинических проявлений.
Бактериальный кольпит, вызванный неспецифической или некоторыми видами специфической флоры, лечится антибиотиками. Поскольку выявление возбудителя на ранних стадиях заболевания затруднено, терапию начинают с антибиотиков широкого спектра действия. В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
При клинической картине трихомонадного вагинита используются противопротозойные средства (метронидазол). Нередко их применяют в комплексе с антибиотиками.
Кандидозный вагинит, широко известный как «молочница», хорошо отвечает на терапию противогрибковыми препаратами (флуконазол, кетоконазол).
Редкие случаи вирусного воспаления требуют назначения противовирусных средств (ацикловир, интерферон).
Антибиотики и противовирусные препараты чаще назначаются в виде таблеток, а противогрибковые средства – вагинальных свечей. Тяжелые инфекции половых путей могут требовать инъекционной терапии.
Средства для восстановления микрофлоры
Залогом успешного лечения является не только устранение возбудителя, но и восстановление нормальной микрофлоры влагалища. Это повышает защитные свойства организма и препятствует рецидиву заболевания. Среди множества бактериальных препаратов предпочтение следует отдавать лекарственным средствам в виде свечей. Оказывая местное воздействие, они обладают достаточной эффективностью. Среди распространенных препаратов можно выделить ацилак, вагилак, лактобактерин и бификол.
На стадии выздоровления хорошие результаты наблюдаются после использования физиотерапии. Она уменьшает воспалительный процесс и стимулирует восстановления нормального эпителия слизистой оболочки влагалища. Среди физиотерапевтических процедур используют УФ-облучение, УЧВ, ультрафонофорез и СМВ-терапию.
Во время лечения женщине необходимо придерживаться ряда рекомендаций, которые могут ускорить процесс выздоровления:
Необходимо ежедневно проводить гигиенические процедуры интимной зоны растворами антисептиков. Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
Во время лечения необходимо полностью исключить половые контакты, поскольку это служит дополнительным раздражающим фактором для слизистой оболочки влагалища.
Рекомендуется использовать нижнее белье из натуральных материалов, ежедневно менять его, стирать антиаллергенным порошком и обязательно гладить перед надеванием.
В период лечения женщине необходимо придерживаться диеты с исключением острых, соленых продуктов и алкогольных напитков. В рационе должны преобладать кисломолочные продукты, свежие овощи и фрукты, обогащенные витаминами.
При неосложненном течении заболевания, курс лечения не превышает 7 дней. По исчезновению клиники заболевания, на 5 день после менструации должны быть взяты мазки из влагалища. При наличии бактериального роста патогенной флоры, женщинам показан курс профилактического лечения.

Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
Половые отношения должны происходить с постоянным партнером. При смене сексуального партнера обязательно необходимо пользоваться барьерными средствами контрацепции – презервативами.
Соблюдение правил интимной гигиены. Современные гели могут содержать большое количество синтетических веществ, способных вызвать аллергию. Необходимо с осторожностью применять новые интимные гели, отдавая предпочтение натуральным продуктам.
Контрацептивы, тампоны, гели, свечи также могут быть причиной аллергической реакции. Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.
Регулярные профилактические осмотры у гинеколога являются залогом женского здоровья. Независимо от наличия или отсутствия проблем со здоровьем половых органов, женщины ежегодно должны обследоваться у гинеколога.
Подводя итог, необходимо отметить, что кольпит – частое заболевание половых органов, которое может быть вызвано большим количеством возбудителей, чему способствует еще большее количество факторов риска. Вагинит может вызвать восходящую инфекцию внутренних органов, имеющую серьезные последствия для репродуктивного здоровья. Лечение заболевания не всегда эффективно. Часто оно имеет хроническое течение с постоянными рецидивами. В таких условиях на первое место выходит профилактика кольпита, которая может предостеречь от неприятных симптомов и длительного лечения. Каждая женщина должна следить за своим здоровьем, соблюдать интимную гигиену и проходить регулярные осмотры у гинеколога.
Необходимые процедуры
Консультации и диагностика
- Прием врача-акушера-гинеколога лечебно-диагностический, первичный 2 360 руб.
Терапевтическая гинекология
- Прием врача-акушера-гинеколога лечебно-диагностический, повторный 2 230 руб.
- Прием врача гинеколога-эндокринолога лечебно-диагностический, первичный 2 360 руб.
- Прием врача гинеколога-эндокринолога лечебно-диагностический, повторный 2 230 руб.
- Прием врача-гинеколога к.м.н. первичный 2 970 руб.
- Прием врача-гинеколога к.м.н. повторный 2 620 руб.
- Прием врача-гинеколога д.м.н. первичный 3 570 руб.
- Прием врача-гинеколога д.м.н. повторный 3 210 руб.
Гинекологические манипуляции
- Разрешение лактостаза 4 620 руб.
- Удаление кондилом 1 кат.сложности 5 650 руб.
Точную стоимость услуг сети клиник «Доктор рядом» можно узнать по телефону +7(495) 308-03-88 или в регистратуре.
Кольпит

Кольпит (вагинит) развивается на фоне заражения слизистой оболочки влагалища патогенными микроорганизмами. Они провоцируют воспаление местных тканей. Длительное течение болезни вызывает срастание стенок влагалища. Отсутствие лечения приводит к проникновению микроорганизмов в матку и ее придатки, из-за чего на тканях образуются эрозии. Последние являются причиной внематочной беременности и бесплодия у женщин.
Вагинит, или кольпит – это воспаление влагалища, вызванное внутренними или внешними инфекциями: стафилококком, стрептококком, кишечной палочкой, грибами Кандида. Неспецифическая микрофлора, размножаясь на поверхности слизистой, способствует разрушению естественного защитного барьера, провоцирует восхождение инфекции к матке и придаткам.
Заболевание часто диагностируют у женщин репродуктивного возраста. Хорошо поддаётся консервативному лечению. В запущенной форме кольпит приводит к срастанию влагалища, из-за чего сперма не может продвигаться дальше. Риск внематочной беременности и бесплодия повышается.
Причины кольпита у женщин
Выделяют несколько механизмов возникновения кольпита:
- заражение половым путём;
- травмирование слизистой;
- нарушение гормонального баланса;
- снижение иммунитета.
Чаще всего они «срабатывают» одновременно: на фоне эндокринных нарушений, длительного приёма антибиотиков во время лечения других заболеваний перестаёт секретироваться защитный белок IgA, который разрушает микробные тела.
Именно поэтому у здоровых женщин кольпит – крайне редкое явление. Воспаление может начаться только вследствие заселения агрессивных возбудителей ИППП.
1. Половые инфекции.
Инфекционные агенты половых инфекций попадают на слизистую влагалища в результате незащищённого полового акта. При наличии благоприятных условий, о которых говорилось выше – микротравм, дисбактериоза, пониженного иммунитета, возбудители ИППП быстро размножаются. А инфекция перемещается из области вагины в шейку матки.
Особую опасность представляют возбудители венерических болезней – гонококки, бледная трепонема, трихомонада, ВПГ, микоплазма, которые способны внедряться в здоровые клетки, изменять их генетическую структуру.
2. Травмы слизистой влагалища.
Вагинит не всегда связан с внешней инфекцией. Причиной заражения может стать кишечная палочка, которая живёт в организме здорового человека. Попав в микротрещины на слизистой, образовавшиеся в результате «жёсткого» полового акта, неаккуратного введения медицинских инструментов, проведения гигиенических процедур, она попадает в толщу тканей и вызывает сильное воспаление.
3. Нарушение гормонального баланса.
Из-за сбоев в работе эндокринной системы нарушается гормональная регуляция организма. В результате способность влагалища самоочищаться за счёт выделения слизи теряется. Частой причиной кольпита считается понижение уровня эстрогенов, вызванное заболеваниями яичников.
4. Снижение иммунитета.
Кольпит может возникнуть во время или после болезней, ослабляющих иммунитет. К ним относятся не только тяжёлые заболевания – онкология, ВИЧ, сахарный диабет, но и сезонные вирусные инфекции, требующие длительного приёма антибиотиков.
Для подбора эффективного курса лечения, проводится комплексная диагностика, которая позволяет установить точные причины кольпита.
Что входит в обследование при кольпите
Симптомы кольпита
Характерный симптом кольпита – обильные бели. При неспецифическом вагините слизистые выделения имеют беловатый оттенок, при специфическом, вызванном ИППП, в них появляется гной, консистенция становится более густой.
В зависимости от тяжести и характера протекания различают несколько видов и форм кольпита, которые проявляются следующими симптомами.
| Вид кольпита | Тип | Возбудитель | Симптомы | ||
|---|---|---|---|---|---|
| Выделения | Запах | Боль | |||
| Кандидозный (молочница) | Специфический | Грибок Candida | Творожистые Отсутствуют | Кислый | Отсутствует Появляется жжение, сухость, мучительный зуд и боль |
| Трихомонадный | Специфический | Trichomonas vaginalis | Жидкие, пенистые | Запах «тухлой» рыбы | Зуд, резь во время мочеиспускания |
| Атрофический | Специфический | Условно-патогенные, патогенные бактерии | Скудные, молочно-белые, иногда с пузырьками газа | Отсутствует или слабо выражен | Покраснение воспаленнность, сухость влагалища |
| Бактериальный | Неспецифический | Стафилококки, стрептококки, кишечная палочка | Обильные, слизисто-гнойные с кровянистыми прожилками | От слабого до гнилостного | Жжение, чувство распирания в малом тазу |
Протекая на протяжении большого периода времени, кольпит переходит от одной формы к другой:
- острая – около 2-х недель;
- подострая – до 2-х месяцев;
- хроническая – дольше 2-х месяцев.
Острый вагинит проявляется очень тяжело и обычно осложняется цервицитом или эндометритом. Воспаление охватывает не только влагалище, но и верхние отделы половых путей. Выделения раздражают слизистую, вызывают зуд, боли, которые делают секс невозможным.
Без должного лечения кольпит из острой формы перетекает в подострую, которая характеризуется снижением симптоматики, а затем в хроническую. Рецидивы заболевания могут произойти во время беременности, ОРВИ. О том, что инфекция продолжает «жить» в организме, проявляясь белями и слабым зудом в области вульвы.
Методы лечения
Прежде чем составить курс лечения, врач изучит симптомы, оценит результаты анализов, которые покажут наличие у женщины сопутствующих патологий.
Основной метод – консервативный, с последовательным применением противомикробной и иммунной терапии.
Кандидозный кольпит
- Противогрибковая терапия – Флуконазол однократно, местно – Нистатин, Тержинан.
- Для устранения жжения и зуда – Супрастин или Тавегил;
- Иммунотерапия – поливитамины, иммуномодуляторы.
Трихомонадный кольпит
Этот вид вагинита требует длительного лечения с контролем на протяжении 2-3 циклов.
Сначала назначаются антибиотики широкого спектра действия, например, Метронидазол, затем лечение продолжают местно – антибактериальными свечами и ванночками с настоями трав. О полном излечении можно судить только после получения отрицательных результатов на половые инфекции.
Атрофический кольпит
Лечение направлено на устранение дефицита эстрогена. В рамках иммунотерапии назначаются пероральные препараты, например, Фемостон. При необходимости дополнительно применяются местные средства для коррекции вагинальной микрофлоры.
Бактериальный кольпит
- Местное лечение – спринцевание Мирамистином или Фурацилином.
- Антибактериальная терапия – например, свечи Гексигон.
- Снятие отёчности и воспаления – ванночки с настоем ромашки или календулы, свечи Индометацин.
- Нормализация микрофлоры – свечи Ацилакт.
Во время беременности применяются местные препараты, неопасные для здоровья ребёнка – Нистатин, Тержинан, или ванночки на отварах ромашки и календулы.
Продолжительность и состав курса должен подбирать врач, так как лечение острой и хронической формы кольпита требует индивидуального подхода.
Подробнее о лечении кольпита
Профилактика и прогноз кольпита
Чтобы болезнь не перешла в хроническую форму, при первых симптомах кольпита лечение должны пройти оба партнёра. Желательно исключить случайные половые связи, предохраняться с помощью презерватива, соблюдать правила интимной гигиены.
Хронические формы лечатся, но этот период может растянуться на несколько месяцев. Болезнь опасна осложнением беременности, воспалением в придатках, матке или яичниках, поэтому главной задачей профилактики является поддержание здоровой микрофлоры влагалища.




