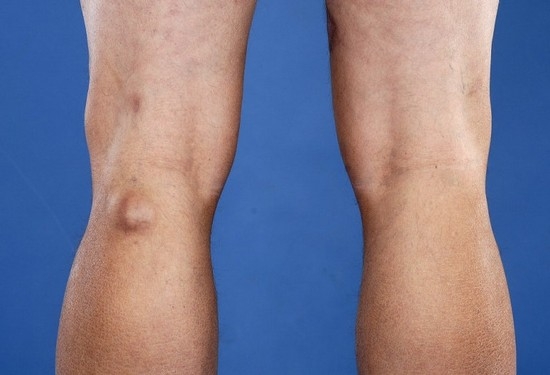
Киста Бейкера
Под кистой Бейкера подразумевают эластичное уплотнение округлой формы в виде выпячивания, локализующееся в подколенной ямке (позади коленного сустава).
- Что такое киста Бейкера
- Каковы причины формирования кисты Бейкера
- Каковы симптомы кисты Бейкера
- Насколько опасна киста Бейкера
- Диагностика кисты Бейкера
- Лечение кисты Бейкера
- Профилактика кисты Бейкера
Что такое киста Бейкера
Под кистой Бейкера подразумевают эластичное уплотнение округлой формы в виде выпячивания, локализующееся в подколенной ямке (позади коленного сустава). Данное образование обычно заполнено синовиальной жидкостью, выделяющейся вследствие каких-либо дегенеративных и воспалительных процессов, проходящих в коленном суставе, либо травм.
Тело кисты формируется в слизистой межсухожильной сумке, где скапливается избыточное количество синовиальной жидкости, попадающей туда из сустава, из-за чего и происходит постепенный рост этого образования. Наличие межсухожильной сумки, располагающейся обычно среди сухожилий икроножной и полуперепончатой мышц ноги, наблюдается практически у половины людей, что является нормой их анатомии.
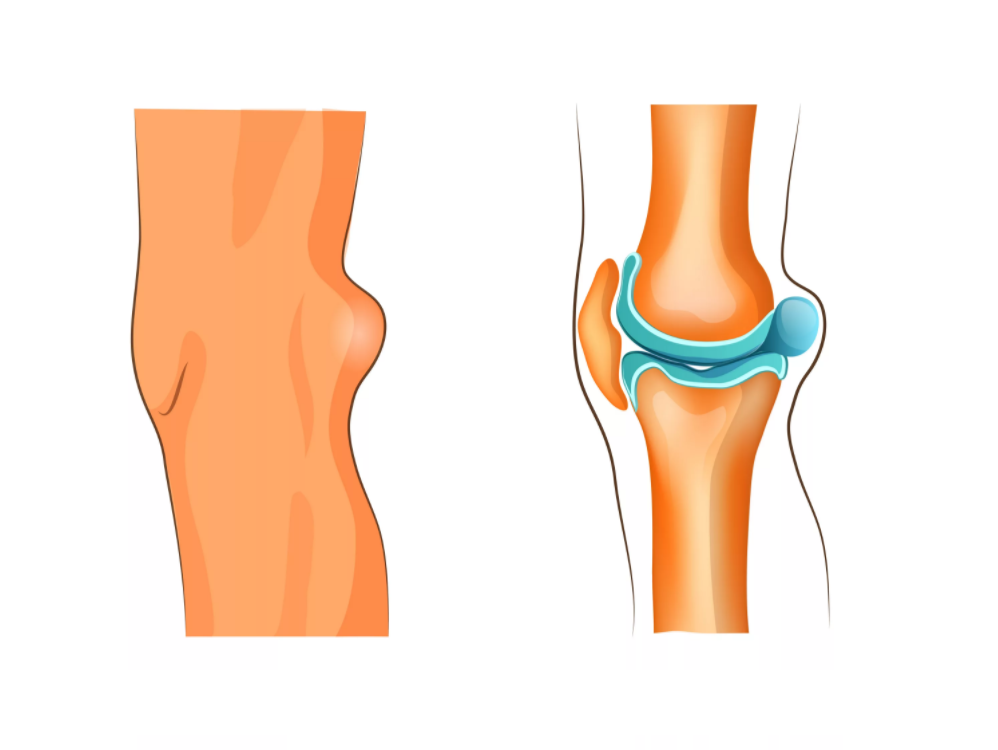
Каковы причины формирования кисты Бейкера
Основными причинами, вследствие которых происходит формирование данной кисты, являются различные заболевания воспалительного и обменно-дистрофического характера, связанные с коленным суставом (особенно в связи с избыточными нагрузками на него), травмами коленного сустава, дегенеративно-дистрофическими изменениями хрящевой ткани.
- какими-либо суставными травмами
- патологическими изменениями (включая дегенеративные) менисков
- деструкцией суставных хрящей
- остеоартрозом
- остеоартритом
- хроническим синовитом
- ревматоидным артритом
- пателлофеморальным артрозом
Каковы симптомы кисты Бейкера
Начальный этап заболевания, как правило, отличается бессимптомностью, поэтому часто игнорируется больным. Также иногда признаки образования кисты Бейкера могут исчезать, но позже проявляться снова, даже спустя длительное время. Основные симптомы, говорящие о наличии данного заболевания, обычно наблюдаются на стадии формирования более существенного размера кисты, когда она начинает оказывать сдавливающий эффект на окружающие ткани.
- дискомфортом (небольшими болевыми ощущениями, особенно при пальпации, и неприятным чувством давления), возникающим в подколенной ямке при достаточных физических нагрузках (наиболее ярко симптом проявляется в положении распрямленной ноги)
- отечностью в области коленного сустава, что препятствует его сгибанию
- наличием в подколенной ямке плотного и упругого образования округлой формы
Насколько опасна киста Бейкера
- ее разрывом (наиболее частым осложнением, характерным почти для 10% больных этим недугом) – при этом синовиальная жидкость кисты проникает в близ расположенную икроножную мышцу, заполняя пространство между ее фасциями, что способствует образованию в голени отека, который часто сопровождается общим дискомфортом с болевыми ощущениями, местной гипертермией и кожным покраснением;
- отложением в кисте кальциевых солей – с более ощутимым давлением уплотненного образования на окружающие ткани;
- нарушением венозного кровообращения – наличие кисты часто препятствует нормальному венозному оттоку в голени, что, в свою очередь, приводит к развитию в венах голени тромбофлебита и тромбоза (который может осложниться опасной для жизни больного тромбоэмболией легочной артерии);
- варикозным расширением расположенных под кожей голени вен;
- сдавлением большеберцового нерва – из-за чего больной начинает испытывать чувство онемения или покалывания (иногда просто слабости) в нижней части ноги;
- некрозами – вследствие сдавления мягких тканей;
- остеомиелитом – вследствие сдавления кости и ее дальнейшем нагноением.
Диагностика кисты Бейкера
Киста Бейкера должна быть дифференцирована с заболеваниями, имеющими схожую симптоматику, поэтому может диагностироваться ортопедом-травматологом на основании:
- первичного осмотра больного (включая определение локализации болевого синдрома и оценку двигательного объема коленного сустава на сгибание-разгибание) и сбора анамнеза
- пункции содержимого подколенной кисты (для исследования синовиальной жидкости)
- УЗИ
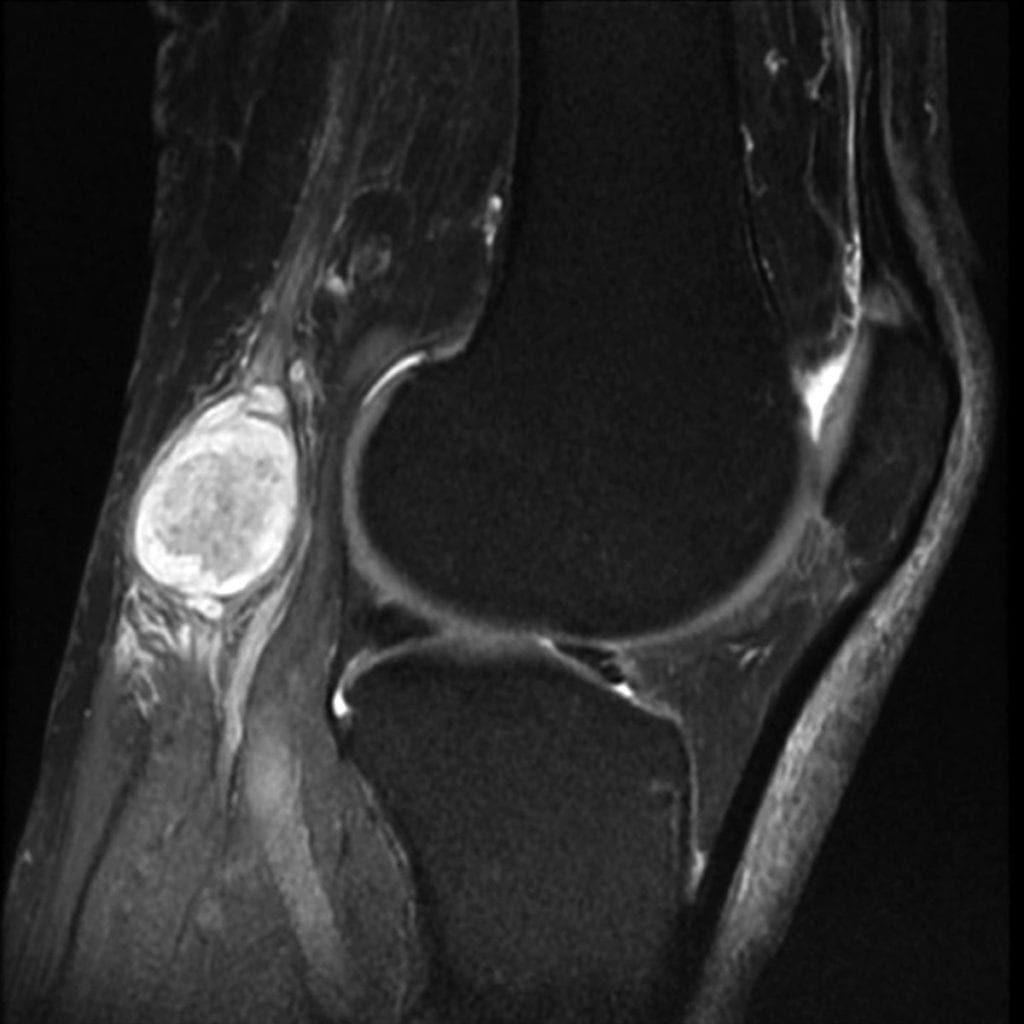
- МРТ
Лечение кисты Бейкера
Для успешного лечения данного заболевания, в зависимости от размера и длительности существования кисты Бейкера, могут применяться методы консервативной и оперативной терапии. Параллельно рекомендуется проводить лечение основного суставного заболевания, спровоцировавшего развитие кисты.
Консервативная терапия кисты Бейкера обычно заключается в пункции (для удаления синовиальной жидкости) и последующем медикаментозном введении в межсухожильную сумку глюкокортикостероидных и нестероидных противовоспалительных препаратов, обезболивающих средств.
Оперативная терапия кисты Бейкера показана при отсутствии эффекта от консервативных методов лечения, а также при больших размерах образования и его выраженно деструктивном влиянии на окружающие ткани. Операция иссечения проводится с применением местной анестезии. Также в последнее время очень востребовано удаление кисты Бейкера при помощи артроскопа, что менее травматично для пациента, поскольку отток синовиальной жидкости производится через минипрокол и при этом полностью исключается попадание в полость сустава содержимого кисты.
Киста в коленном суставе: лечение, симптомы, диагностика, виды кисты
Колено человека имеет сложнейшие анатомические соединения, порой в сочленении могут возникать различные патологии и болезни коленного сустава. Киста коленного сустава – это опухоль доброкачественного характера, которая возникает на задней стенке сустава. В зависимости от разновидности патологии в медицинской практике встречается многокамерный, односторонний, однокамерный и двухсторонний тип. Размеры опухоли тоже бывают разными — от двух сантиметров до десяти. Достигнув максимальной величины, киста способна лопнуть.
Описание
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует. ” Читать далее.
Так как киста соединяется с коленной чашечкой полностью, ее выпуклость схожа по многим показателям с грыжей. Лучше всего ее видно при разгибании ноги под коленной чашечкой, во время сгибания ее труднее выявить, так как кожный покров в месте образования патологии не меняет цвет и структуру. Таким заболеванием страдают люди, суставы которых испытывают интенсивную физическую нагрузку, нередко патология возникает у спортсменов.
Киста в некоторых случаях является вторичным заболеванием, которое может развиться на фоне артрита или артроза колена.
Какие виды кисты коленного сустава бывают
В зависимости от места расположения патологии выделяют несколько видов:
-
. Название произошло от человека, который ее обнаружил и описал. Это был английский хирург Уильям Бейкер. Вызывается патология разными дистрофическими процессами с воспалением суставной полости. Образование на ощупь плотное, может достигать в размерах от 2 до 10 см, локализуется исключительно в коленной ямке. В данном случае может помочь терапия народными средствами, такие как компрессы и припарки, но не стоит чересчур увлекаться, а лучше прибегните к медицинским способам избавления от проблемы, так как коленный сустав очень тяжело потом восстанавливать;
- киста мениска. В колене у каждого человека имеются хрящевые прокладки, которые служат «амортизатором», в анатомии их называют менисками. Иногда в них появляется жидкость, которая отрицательно влияет на работу сустава. Обнаруживает себя патология сильной, неожиданной болью в колене, сконцентрированной во внутренней части колена. Симптомы бывают разные, но, как правило, этому типу опухоли предшествует слабость в мышцах бедра. Народными средствами в таком случае не обойтись, так как здесь требуется операционное вмешательство, а именно лечение под названием артроскопия;
- субхондральная киста. Является доброкачественным новообразованием небольшого размера — от 0,5 до 1,5 см. Возникает у людей, в старости имеющих дегенеративно-дистрофическое поражение суставов. Образовывается из фиброзной ткани и сопровождается дегенеративными модификациями хряща;
- синовиальная киста проявляется при высоком выбросе организмом некой синовиальной жидкости. Обуславливается выпиранием в подколенной области, а сам мешочек со временем увеличивается в объеме. Истинная причина проявления этого образования неясна, но чаще всего этим заболеванием подвержены люди, имеющие диагноз — ревматоидный артрит. Поскольку консервативные способы терапии дают низкий эффект, врачи выбирают оперативное вмешательство. Медицина сегодняшнего времени предлагает множество вариантов избавления от проблемы, одно из них называется эндоскопическим удалением новообразования;
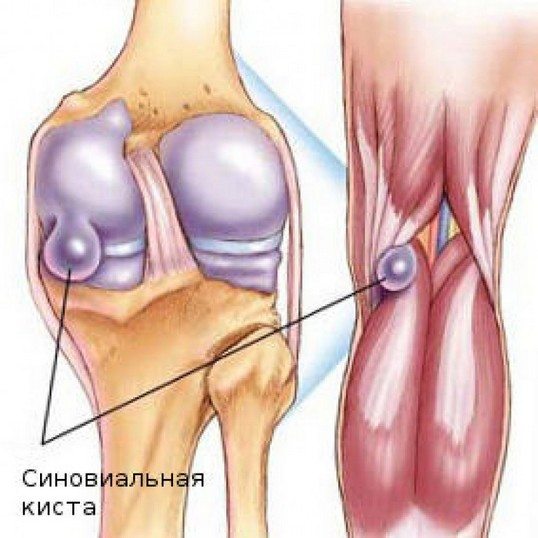
-
параменисковая киста. Это своего рода заболевание мениска, в случае его разрыва появляются образования разной величины, опухоль большого размера может переходить на связки колена. Диагностирование и пальпация при данном типе заболевания не представляет сложности. Лечение в домашних условиях народными средствами невозможно. Тут требуется хирургическое вмешательство, которого можно избежать только в случае быстрого обращения к врачу. При правильном ведении физиотерапевтических мероприятий данной ситуации можно не допустить, и сустав будет работать нормально;
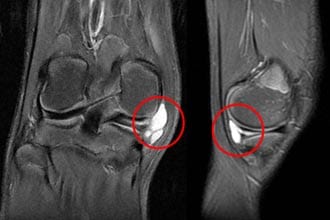
Симптомы и диагностика
Вот самые основные симптомы, по которым можно легко определить наличие заболевания:
- Дискомфорт, который появляется из-за чужеродного новообразования в организме.
- Сильные боли под коленом в суставе, чувство скованности.
- Боли в икроножных мышцах.
- Припухлость в подколенной ямке. По своим размерам походит на шарик для пинг-понга.
- Сильное снижение подвижности коленного сустава.
Это далеко не все симптомы, которые можно озвучить.
Какие обследования нужно будет пройти
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Патологию можно обнаружить сразу на первом осмотре у врача. Но чтобы исключить вероятность возникновения злокачественной опухоли, врачи рекомендуют пройти следующие обследования:
-
. .
- Рентгенография. содержимого мешочка. .
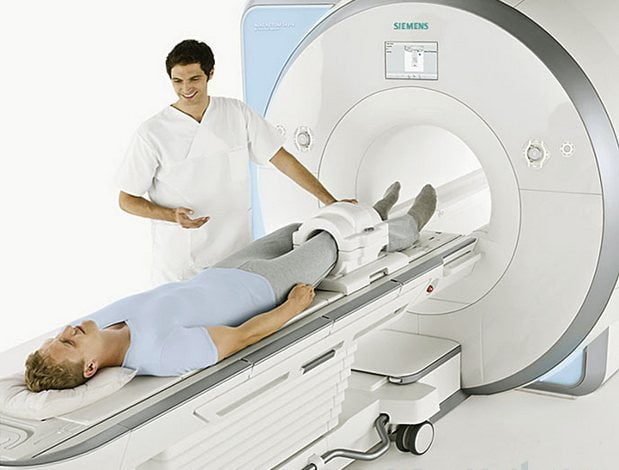
Все выше перечисленные обследования помогают за короткий срок установить размер, локализацию и тип опухоли.
Лечение
При выявлении у себя вышеперечисленных симптомов необходимо обратиться в больницу за помощью. Так как лечение подбирают в индивидуальном порядке, только квалифицированный специалист может подобрать наиболее соответствующий вам способ терапии. Это может быть как консервативное лечение, так и различной сложности операции. Народными средствами тоже можно воспользоваться, но только исключительно в виде дополнительной физиотерапии.
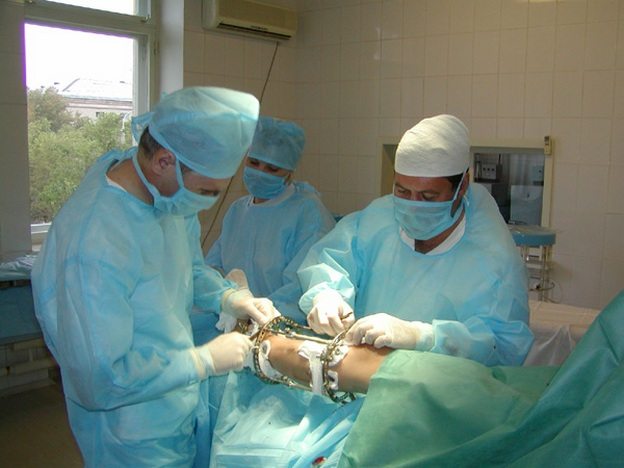
Как правило, медикаментозное лечение является низкоэффективным. Препараты только могут снять боль, но они не воздействуют никаким образом на саму причину болезни, а это означает, что они не смогут сустав сделать подвижным. Медикаменты хороши после операционного вмешательства, чтобы снять болевые ощущения и воспалительный процесс.
Пункция является самым оперативным методом борьбы с данной патологией. Осуществляют ее таким образом: толстой иголкой прокалывают мешочек с жидкостью и удаляют ее. Затем вводится любой противовоспалительный медикамент стероидной группы. Пункция дает только временное облегчение, так как при очередной нагрузке на колено полость вновь заполнится жидкостью.
Лечение колена народными средствами можно применять, если болезнь только развилась, а опухоль маленького размера. Кроме этого, такие способы терапии послужат хорошо в качестве добавочной поддержки организма в момент послеоперационного восстановления. В данном случае хорошо помогает чистотел, золотой ус, лопух. Из них можно делать компрессы и различные настойки.
Внимание! Лечение народными методами необходимо вначале согласовывать со своим лечащим врачом.
Физиотерапию прописывают только во время ремиссии, так как физическая активность пациента может привести к возобновлению боли в коленном суставе. Лечебные тренировки при таком заболевании назначает физиотерапевт и следит за пациентом первое время тоже он, позже больной должен проводить ЛФК дома. Для того чтобы уменьшить болевые ощущения и снять воспалительный процесс с коленной чашечки, используют СУФ-облучение, лазеротерапию, а также низкоинтенсивную УВЧ-терапию. В некоторых случаях дополнительно к этим процедурам назначают еще сероводородные ванны, которые необходимы для улучшения кровотока.

Заболевания такого рода, как правило, протекают остро. Чтобы лечение дало положительный результат, используют такие методы:
- неподвижность конечности;
- физиотерапевтические методы терапии;
- рассечение опухоли с удалением содержимого;
- терапия народными средствами;
- артроскопия.
Консервативные методы не всегда могут помочь, киста коленного сустава тем опасна, что часто возникают рецидивы заболевания. Разумнее всего удалить новообразование с помощью операции. В некоторых случаях патология может исчезнуть самостоятельно. Ошибки здесь нельзя допускать, не запускайте болезнь, при первых симптомах незамедлительно обращайтесь к врачу, чтобы решить проблему. Народными средствами можно пользоваться, но вместе с другими методами терапии.
Синовит и синовиальные кисты
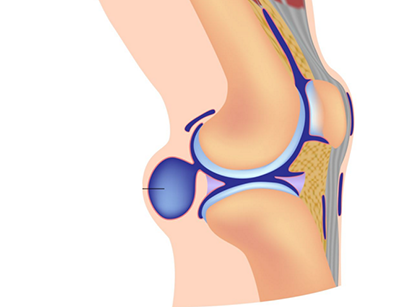
Синовит — воспалительное заболевание, поражающее суставную ткань. Его коварность в том, что на первых порах патология никак себя не выдает. Поздняя диагностика болезни может привести к серьезным осложнениями — жидкость скапливается в оболочке, сустав увеличивается в размерах и образуются синовиальные кисты. Суставы ежедневно подвергаются физической нагрузке, поэтому образование воспалительных процессов — не редкость. Синовит часто проявляется в хронической форме и опасен тем, что провоцирует патологические процессы во всем организме.
Синовит развивается в суставе — локтевом, голеностопном, коленном или лучезапястном. Обычно заболевание поражает одну локацию, реже — несколько суставов. Классифицируется несколько видов синовита в зависимости от формы протекания и длительности процесса:
- Острый — заболевание имеет ярко выраженные симптомы и хорошо поддается лечению. При своевременной качественно оказанной медицинской помощи острый синовит проходит без последствий для сустава.
- Хронический — в этом случае синовит долго маскируется и не проявляется в виде характерных симптомов. Заболевание опасно тем, что приводит к образованию синовиальных кист, частым рецидивам и ремиссиям, а также изменяет привычный образ жизни человека.
Хронический синовит и образование кист на его фоне развивается на фоне некорректного лечения или отсутствия острой формы. Обращение в нашу клинику позволит пациентам своевременно диагностировать воспалительное заболевание и предотвратить появление сопутствующих патологических процессов.
В зависимости от провоцирующего фактора выделяют следующие формы синовита:
- Серозная — в суставе скапливается жидкость характерного прозрачного желтоватого цвета;
- Геморрагическая — содержимое содержит примеси крови;
- Фибринозная — в жидкости обнаруживаются фибриногены;
- Гнойная — опасная форма синовита, отличающаяся появлением патогенной флоры в суставе;
- Смешанная —предполагает комбинацию нескольких видов жидкости.
Причины возникновения
Самая распространенная причина, вызывающая развитие синовита и синовиальных кист — механические повреждения в результате травм. Иногда достаточно небольшого удара для того, чтобы патологический процесс был запущен. В результате образуются микротрещины на волокне суставной мембраны, которые при регулярных нагрузках провоцируют скапливание жидкости.
Выделяют следующие сопутствующие патологические причины:
- артриты;
- артрозы
- бурситы;
- грыжа Бейкера.
Есть ряд косвенных причин, которые могут провоцировать развитие синовита и синовиальных кист:
- избыточная масса тела;
- аутоиммунные заболевания;
- аллергия в стадии обострения;
- Нарушение обменной функции.
Синовит часто поражает суставы людей пожилого возраста. Естественные процессы старения в организме запускают дегенеративные механизмы и провоцируют развитие воспалительного заболевания.
Симптомы и признаки
Синовит в острой форме характеризуется ярко выраженной симптоматикой. Обычно у больного обнаруживаются следующие симптомы:
- боль в пораженной области;
- отечность;
- лихорадка;
- снижение подвижности сустава и нарушение двигательной функции.
Какой врач лечит
Лечением синовита занимается ортопед.
Методы диагностики
Цель первичного осмотра — проверить состояние сустава визуальным способом. Для того чтобы понять какое количество жидкости скопилось, а также определить наличие синовиальных кист, пациенту назначают один из инструментальных способ исследования — МРТ, КТ или УЗИ.
Причины возникновения воспалительного процесса устанавливают с помощью таких обследований:
- анализ крови на наличие бактерий;
- общий анализ крови;
- пункция.
Методы лечения
Основная цель лечения синовита — блокировать очаг воспаления. Больному в первую очередь назначают полный покой, достичь которого помогает наложение шины или гипсовых лонгетов на поврежденный сустав. После изучения анализов и результатов обследований врач примет решение о дальнейшем лечении, включающем комплекс мер:
- нестероидные противовоспалительные препаратов;
- антибиотики;
- кортикостероиды;
- избавление от скопившейся жидкости;
- физиотерапия;
- массаж.
Если консервативные методики бессильны, пациенту назначают хирургическую операцию, которое предполагает частичное или полное удаление воспаленной оболочки сустава.
Результаты
Конечный результат зависит от нескольких факторов — скорости обращения за медицинской помощью, наличию сопутствующих патологий и причин воспаления. Если меры были предприняты вовремя, синовит проходит бесследно и не возвращается вновь.
Реабилитация и восстановление образа жизни
Все зависит от формы протекания и запущенности заболевания. Многим пациентам в качестве комплексной меры назначается комплекс ЛФК, который позволяет ускорить процесс восстановления и улучшить обменные процессы внутри воспаленных тканей. Правильное лечение и своевременное обращение за медицинской помощью гарантируют больному полное выздоровление и возвращение к привычному образу жизни.
Образ жизни при синовите
Специалисты рекомендуют выполнять следующие мероприятия тем, кому был поставлен подобный диагноз:
Киста бедренной кости
Киста бедренной кости – доброкачественное новообразование в виде полости внутри того или иного ее отдела. Она заполнена серозной жидкостью или кровью, а ее поверхность выстлана соединительнотканной мембраной. Бедренная кость – вторая по частоте поражения кистами. На нее приходится порядка 25% всех случаев диагностирования подобных новообразований. Обычно они обнаруживаются у детей 5—15 лет, но также могут диагностироваться у взрослых и пожилых людей, особенно страдающих от артроза тазобедренного, коленного суставов и других заболеваний опорно-двигательного аппарата.

Виды кист бедренной кости
Бедренная кость состоит из диафиза (тела), проксимального и дистального эпифизов (головок), а также граничащих с ними метафизов (шеек). Кистозная полость может формироваться в каждом из них, на основании чего различают кисту головки бедренной кости, тела и метафиза. При этом такие образования могут присутствовать только в одной конечности, сразу в обеих или даже в нескольких костях скелета. Эпифизы бедренной кости формируют самые крупные суставы человеческого тела: проксимальный – тазобедренный сустав, дистальный – коленный сустав. Поэтому от расположения новообразования зависит, будут ли симптомы присутствовать в области колена или же наблюдаться со стороны паха и тазобедренного сустава.
Различают 3 основных вида кистозных образований, обнаруживаемых в бедренной кости:
У детей обычно диагностируются образования первых двух видов. Киста бедренной кости у взрослых может быть ранее не диагностированной солитарной, аневризмальной, но чаще она является субхондральной.

Солитарные
Солитарные кисты чаще встречаются у детей. Они преимущественно поражают проксимальный метафиз бедренной кости и не выходят за границы хрящевой эпифизарной линии. Эти линии располагаются сразу за эпифизом и представляют собой у детей зону роста кости. Их клетки до окончания формирования скелета находятся в процессе постоянного митотического деления, что обеспечивает рост кости в длину. Новообразованные хрящевые клетки смещаются дальше от эпифиза и заменяются остеобластами, тем самым формируя новую костную ткань. Солитарные кисты всегда однокамерные и заполнены серозной жидкостью. Они в 3 раза чаще диагностируются у мальчиков.
Аневризмальные
Аневризмальные кисты очень часто образуются именно в бедренной кости, а точнее в ее метафизе и диафизе. Чаще они встречаются у девочек до 20 лет и представляют собой многокамерные полости, заполненные кровью. Такие образования отличаются быстрым ростом и развитием нарушений функций пораженной конечности.
Субхондральные
Субхондральные кисты – кистозные полости в эпифизах бедренной кости, формирующиеся в результате протекания дегенеративно-дистрофических изменений в коленном или тазобедренном суставе. Обычно это множественные образования, отличающиеся размерами и формой. Характерной чертой субхондральных кист является расположение непосредственно под гиалиновым хрящом, покрывающим дистальный или проксимальный эпифиз бедренной кости. Они всегда сопровождают артроз, артрит коленного или тазобедренного сустава, а также асептический некроз. А их симптомы практически неотличимы от клиники этих патологий.
Реже у взрослых обнаруживаются юкстаартикулярные кисты или внутрикостный ганглион. Он так же формируется в субхондральных частях кости, но имеет многокамерную структуру.
Симптомы
Костная киста бедренной кости может длительно протекать бессимптомно, особенно при незначительных размерах. Но по мере ее роста обычно возникают и характерные симптомы с той стороны, с которой наблюдается новообразование. Так, при кисте левой бедренной кости характерные признаки будут присутствовать с левой стороны, при кисте правой бедренной кости, соответственно справа. Это:
преходящие ноющие боли в колене или области паха, склонные возникать и усиливаться при физических нагрузках;
преходящая хромота, нарушения походки с выворотом ноги наружу;
скованность движений, ограничения подвижности;
образование не спаянной с кожей припухлости, иногда болезненной (обычно в области коленного сустава);
снижение опорной функции пораженной конечности.
Изначально небольшие кисты могут со временем достигать огромных размеров, вплоть до распространения по всему сечению кости. Иногда это провоцирует деформацию бедра или пораженного сустава без укорочения кости, но с формированием утолщения в области образования полости.
Наиболее выраженная симптоматика характерна для аневризмальных и субхондральных кист.
Нередко первым проявлением заболевания становится патологический перелом. При этом он может быть получен в результате действия фактора, в нормальных условиях не способного привести к нарушению целостности кости. В результате при проведении рентгенодиагностики перелома кистозная полость обнаруживается случайно и объясняет причины получения травмы.
Для людей зрелого возраста переломы представляют особенную опасность, особенно шейки бедренной кости. Они могут требовать проведения операции, которая не всегда может быть выполнена в силу наличия противопоказаний. А потому такие травмы нередко становятся причиной инвалидности.

Диагностика
При появлении симптомов костной кисты бедра следует обратиться к ортопеду-травматологу. Врач проводит осмотр больного, тесты для оценки объема движений и пальпирует область поражения. При подозрении на наличие новообразования обязательно назначается рентген. Полученные снимки обычно позволяют безошибочно диагностировать кистозную полость и определить не только ее размер, но и вид. Также возможно обнаружение признаков вздутия кости, истончения кортикального слоя.
Иногда для уточнения диагноза дополнительно назначаются УЗИ тазобедренного или коленного сустава, КТ и МРТ.
Лечение кисты бедренной кости
В некоторых случаях патологический перелом и последующее его срастание становится причиной закрытия дефекта. Но рассматривать его в качестве способа избавления от кисты не стоит. В подобных случаях полость может не только не полностью закрыться, но и продолжать увеличиться в размерах, приобретая более агрессивный характер. Наиболее эффективным методом лечения кисты бедренной кости является операция. Но она проводится только при наличии веских показаний. В остальных случаях назначается консервативная терапия, особенно при диагностировании костных кист у детей.
Консервативная терапия
Безоперационное лечение дает наилучшие результаты у детей, так как у них в силу возраста репаративные процессы протекают активнее и полнее. Оно подразумевает прием препаратов группы НПВС, позволяющих уменьшить боли и подавить воспалительные процессы, проведение ЛФК, иногда и физиотерапии. Взрослым пациентам с субхондральными кистами обязательно назначается лечение основного заболевания, спровоцировавшего образование полости в толще костной ткани.
Основным методом консервативного лечения костных кист является пункция. Это инвазивная процедура, выполняемая под местной анестезией. Ее суть состоит во введении в образовавшуюся внутри кости полость иглы и аспирации жидкого содержимого. Если новообразование локализовано в труднодоступном месте, например, в тазобедренном суставе, ведение иглы осуществляется под контролем КТ.
После удаления жидкости стенки кисты прокалывают, а полость промывают физраствором. Это необходимо для ее очищения от ферментов и продуктов распада костной ткани, а также нейтрализации процесса фибринолиза. Последним этапом процедуры является введение в кисту препаратов с антипротеолитическими свойствами, иногда кортикостероидов.
Количество пункций в каждом случае определяется индивидуально. Солитарные кисты пунктируют реже, в среднем раз в 2—4 недели, аневризмальные – каждые 7—10 дней. Эффективность лечения контролируют посредством рентгенодиагностики.
В большинстве случаев консервативное лечение позволяет избежать хирургического вмешательства, а уже через 2 месяца терапии наблюдается уменьшение размеров новообразования. Но для полного восстановления нормальной структуры бедренной кости может потребоваться 1—2 года.
Операция при кисте бедренной кости
Хирургическое удаление кисты чаще всего проводится взрослым пациентам. Детям операции такого рода выполняются только в крайних случаях, когда существует высокий риск развития осложнений. Показаниями к ее проведению являются:
крупные размеры кистозной полости, занимающей более 2/3 поперечного сечения бедренной кости;
угроза выраженного разрушения кости;
расположение в области, на которую постоянно приходятся существенные нагрузки, что резко увеличивает риск получения перелома;
отсутствие эффекта от консервативного лечения после 6—8 месяцев проведения.
В зависимости от размера костной кисты, ее вида, возраста пациента и его общего состояния здоровья, удаление новообразования может осуществляться путем проведения резекции, экскохлеации поврежденной зоны с последующей костной пластикой. В ходе обеих операций все патологически измененные ткани удаляются, а сформировавшийся дефект заполняют синтетическим материалом или фрагментами собственной кости пациента, устанавливают блокирующие системы и т. д.
При нарушениях функции бедренной кости, ее укорочении требуется прибегнуть к чрескостному остеосинтезу. Хирургическое вмешательство этого рода наиболее сложное и травматичное. Оно требует длительного восстановления, которое может занимать 1—1,5 года.
Если же диагностированы субхондральные кисты бедренной кости и тяжелая форма артроза тазобедренного или коленного сустава, пациентам может рекомендоваться эндопротезирование, т. е. замена необратимо разрушенного сустава искусственным протезом.
Более 15 лет практического опыта в травматологии. Обследование и лечение пациентов с заболеваниями коленного и плечевого сустава.
Киста Бейкера коленных суставов
Киста Бейкера коленного сустава (грыжа, бурсит, гигрома) – это воспалительное образование доброкачественного характера, которое локализуется позади колена. На вид это опухоль округлой или серповидной формы, которая заполнена прозрачной желтоватой жидкостью. Грыжа колена провоцирует болезненные ощущения и ограничивает подвижность сочленения.
Чтобы избежать опасных последствий бурсита колена, нужно вовремя выявить симптомы патологии и обратиться за медицинской помощью. Иногда образование исчезает самостоятельно, но через некоторое время появляется снова. Чтобы избежать рецидивов, нужно провести грамотную терапию.
Основные сведения
Грыжа произрастает из суставной оболочки или сухожильных влагалищ, которые образованы синовиальной оболочкой, окружающей их. Это капсула с эластичной структурой, которая наполнена жидкостью. Как правило, образование не соединено с окружающими тканями, а кожа над ней выглядит нормально.
Киста Беккера под коленом возникает в результате воспалительного процесса между сухожильными отделами мышц голени, икры и полуперепончатой мышцы. На фоне патологического процесса слизистые сумки увеличиваются, заворачиваются, а в их полости скапливается суставная жидкость.
Из коленного сочленения синовиальная жидкость истекает в опухоль. Но самое главное, что синовий не попадет обратно в соединение. По этой причине, когда появляется киста под коленом, на фоне воспалительного процесса возникают болезненные ощущения.
Чаще всего киста под коленом сзади появляется на одной ноге, в редких случаях болезнь поражает обе конечности.
Все чаще патологию выявляют у детей в 4 года – 7 лет, а у взрослых – от 30 до 70 лет.
Важно. Киста Беккера часто рецидивирует даже после хирургического вмешательства. Чтобы полностью от нее избавиться, нужно удалить все патологически измененные клетки ее капсулы.
Виды образований
Медики выделяют следующие типы кист, которые локализуются на задней части колена:
- Параменисковая. Крупное образование распространяется на связки, прикапсулярную зону.
- Ганглиевая. Это округлая опухоль с протокой внутри. Она соединяет образование с суставной сумкой, влагалищем сухожилия.
- Киста медиального мениска. Эта патология сопровождается болью на внутренней части сочленения, которая становится более выраженной при сгибании ноги.
- Субхондральная. Это новообразование, состоящее из волокнистой ткани, которое наполнено силиконом или вязкой клейкой жидкостью.
- Синовиальная киста подколенной ямки. При этой форме заболевания формируется грыжа или преображается суставная оболочка.
Для правильного описания кист Беккера используют такую классификацию:
- 1 тип образования выглядит как полумесяц или птичий клюв. Образуется оно, если суставная сумка икроножной мышцы не соединяется с синовиальным мешком внутренней головки полуперепончатой мышцы.
- 2 тип кист имеет крестообразную форму. Формируется она, если суставные сумки обеих мышц соединяются, а жидкость, выделяемая серозными оболочками, растекается по всем частям.
- 3 тип опухоли выглядит как серп или щель, количество жидкости в ней минимальное.
- 4 тип – это крупное новообразование в форме виноградной грозди.
Если патология протекает длительное время, то может появиться многокамерная опухоль. Главная ее особенность – наличие спаек, перегородок внутри, также могут присутствовать маленькие дочерние образования.
Факторы развития
Медики до сих пор не установили точные причины возникновения подколенной грыжи. Эта опухоль медленно развивается и очень редко озлокачествляется.
Справка. Редкие случаи преобразования грыжи колена в злокачественное образование чаще всего связаны с изначально неправильно поставленным диагнозом. Врачи ошибаются, так как многие образования злокачественного характера схожи с кистой Беккера.
Медики выделяют следующие предполагаемые теории появления грыж коленных суставов:
- Воспалительные заболевания. Подколенная киста развивается на фоне патологий костных соединений и околосуставных тканей (синовиты, вагиниты, тендовагиниты). Эти болезни приводят к тому, что коленное сочленение деформируется и постепенно разрушается. Как следствие, появляется «слабое место», которое ежедневно подвергается физическим нагрузкам, позже образуется выпячивание.
- Доброкачественный опухолевый процесс. Иногда клетки синовиальной мембраны начинают делиться, так начинается опухолевый процесс. Чаще такие клеточные элементы прорастают внутрь суставной оболочки, тогда образуются синовиомные саркомы (злокачественная опухоль), реже они растут наружу, как следствие, происходит развитие гигромы в колене.
- Нарушение обменных процессов. Как упоминалось ранее, полость суставов и влагалищ сухожилий заполнена жидкостью, которую вырабатывает синовиальная мембрана. При аутоиммунных, эндокринных, обменных заболеваниях, паранеопластическом синдроме количество вырабатываемой синовиальной жидкости превышает объем секрета, который обратно всасывается. Из-за этого увеличивается давление во влагалищах сухожилий и суставной капсуле. Как следствие, наиболее слабый участок соединительнотканной оболочки выпячивается и появляется гигрома.
Особенности подколенной опухоли присущи всем вышеописанным теориям ее формирования.

Патологическое образование коленного сустава могут спровоцировать следующие факторы:
- Наследственная предрасположенность у ребенка, родители которого страдали от заболевания.
- Однократная сильная травма или частые незначительные повреждения колена.
- Чрезмерные физические нагрузки коленного соединения, связанные с работой или занятиями спортом.
- Патологии, которые сопровождаются воспалительным поражением колена (артрит, бурсит, периартрит и т. д.).
- Заболевания с хроническим течением (артрит, остеоартроз).
Внимание. Чаще всего грыжу подколенной ямки диагностируют у людей, которые ведут активный образ жизни. Чтобы предупредить патологический процесс профессиональные спортсмены и люди, которые занимаются тяжелой физической работой, должны использовать защитные приспособления (ортезы, бандажи, эластичный бинт).
Симптомы
Как правило, опухоль появляется в подколенной области, но иногда она может образоваться на боковой или передней частях сочленения.
На ранних этапах проявления болезни могут отсутствовать. Поначалу размер образования составляет несколько миллиметров, а со временем оно достигает несколько сантиметров. Средние габариты – от 2 до 3 см, а наиболее крупные достигают 8 – 10 см. Большое образование ограничивает подвижность костного соединения, тогда повышается вероятность осложнений, например, сжатие сосудов или нервных окончаний колена.
Внимание. Киста Бейкера иногда самостоятельно уменьшается или полностью исчезает. Это возможно, когда опухоль сообщается с полостью сочленения или влагалища сухожилий. Однако полностью исчезнуть грыжа не может, просто жидкость из нее истекает в полость суставной оболочки. Тогда пациент думает, что он выздоровел, однако через несколько дней, месяцев или даже лет образование опять появляется.
При легком течении патологии болевой синдром отсутствует. Тогда киста не нарушает функциональность колена, а пациент не подозревает о своем состоянии. Когда размер опухоли увеличивается, появляется боль, ограничивается движение на пораженном участке.
Характерные симптомы заболевания отсутствуют, однако выявить опухоль можно по следующим клиническим особенностям:
- Главным признаком подколенной грыжи является наличие выпуклого образования круглой или овальной формы на задней поверхности коленного соединения.
- Киста имеет гладкую поверхность.
- Кожа над опухолью выглядит здоровой, ее можно смещать в стороны.
- Консистенция гигромы упругая, мягкая.
- Подвижность образования ограничена, потому что она сообщается с суставной капсулой или влагалищем сухожилия.
- Боль и воспалительный процесс отсутствует, но возможен дискомфорт на пораженном участке.
- Общее состояние пациента нормальное.
- Размер образования может уменьшаться, когда человек сгибает ногу в колене.
При увеличении опухоли появляется ноющая боль во время пальпации. Со временем дискомфорт возникает даже в состоянии покоя. Напряжение мышц нарастает, появляется ощущение распирания и чужеродного тела. Боль может иррадировать на голень или бедро, она становится более выраженной во время нагрузок. Постепенно подвижность колена снижается, на пораженном участке появляется отек, ощущение онемения.
Последствия
При отсутствии грамотной терапии грыжа подколенной ямки грозит опасными последствиями:
- По мере увеличения образование может сжимать венозные сосуды голени. Это грозит тромбозами (появление сгустков в пространстве вен), флебитами (воспалительное поражение стенок сосудов). Тогда у пациента появляется сильная боль, повышается температура тела, меняется цвет ноги.
- При отсутствии лечения вышеописанных заболеваний повышается вероятность трофических язв. Тогда на коже появляются мокнущие раны, которые тяжело вылечить.
- Из-за постоянного сжатия опухолью мышц и сухожилий существует риск некроза (отмирание тканей).
- Киста Беккера грозит остеомиелитом – воспалительное поражение костной ткани голени. Эта патология может спровоцировать сепсис (заражение крови).
- По мере роста стенки образования становятся более тонкими, поэтому возможен разрыв. Тогда серозная жидкость растекается по мышце икры, что сопровождается болью, отеками, воспалением, жаром.
При нагноении опухоли повышается вероятность артрита.
Диагностические мероприятия
Чтобы выявить грыжу в коленном суставе, нужно обратиться к травматологу-ортопеду. Врач соберет историю болезни, проведет визуальное обследование, пальпацию. Кроме того, ортопед назначит такие исследования:
- Клинический анализ крови, мочи для выявления признаков воспалительного процесса.
- УЗИ применяется для выявления размера опухоли, стадии заболевания.
- КТ и МРТ помогут оценить структуру соединения, состояние окружающих тканей. Эти информативные методы позволяют диагностировать подколенную грыжу даже на ранних этапах, когда симптоматика отсутствует.
- Артроскопия применяется для диагностики и лечения коленного сочленения. Во время процедуры кожа над пораженным участком рассекается, а внутрь вводится миниатюрная камера.
Для выявления природы образования проводится биопсия (прижизненный забор фрагментов тканей).
Важно. Как упоминалось ранее, киста Беккера схожа со многими другими образованиями доброкачественного и злокачественного характера. Поэтому важно провести дифференциальную диагностику образования, чтобы отличить грыжу коленного сустава от атеромы, липомы, хондромы, саркомы и т. д.
Лечебные методы
Многие пациенты обеспокоены вопросом о том, что делать, если диагноз подтвердился. Сразу необходимо начинать лечение. Для этой цели используются следующие консервативные методики:
- Лечение медикаментами. Лекарственные препараты не помогут устранить опухоль, они применяются только для устранения боли и воспаления. Пациенту назначают болеутоляющие, противовоспалительные таблетки (Диклофенак, Ибупрофен), а также наружные средства (мази, гели), внутрисуставные инъекции глюкокортикостероидов. При нагноении кисты показаны антибактериальные средства.
- Раздавливание кисты. Этот метод считается наиболее примитивным, а также опасным, поэтому на сегодняшний день его практически не применяют. Опухоль сдавливают, ее оболочка лопается, а жидкость растекается по окружающим тканям. Во время процедуры пациент ощущает сильную боль. После раздавливания опухоли существует вероятность инфицирования околосуставных тканей. У 93% пациентов после такой процедуры возникал рецидив болезни, так как оболочка образования оставалась внутри.
- Пункция. В кисте делают прокол, а ее содержимое аспирируют (отсасывают). Затем полость обрабатывают склерозирующими препаратами, после чего стенки капсулы слипаются. Эта методика более эффективная и безопасная, чем предыдущая, однако вероятность рецидива сохраняется.
- Физиотерапия. Для лечения применяются следующие методики: ударно-волновая, лазерная терапия, грязелечение, компрессы с мазями. Эти процедуры используются в составе комплексной терапии для ослабления боли.
- Лечебная гимнастика. Многие пациенты интересуются вопросом о том, можно ли заниматься спортом при подколенной грыже. Применять физкультуру для лечения патологии можно, но только под контролем физиотерапевта. Это связано с тем, что при физзанятиях опухоль, как правило, увеличивается, а это грозит опасными осложнениями.
Осторожно. Во время реабилитации после операции запрещено заниматься аэробикой, на тренажере, а также бегать.

Наиболее эффективный метод лечения заболевания – это операция.
Удаление образования проводят в таких случаях:
- Сильная боль, ограничение подвижности колена.
- Косметический дефект.
- Подозрение на образование злокачественного характера.
- Наличие осложнений.
- Опухоль достигла больших размеров.
- Консервативное лечение оказалось неэффективным.
Это может быть классическая (открытая) операция или эндоскопическая методика (малоинвазивная процедура). Последний вариант считается более безопасным, так как риск осложнений после удаления образования минимальный.
На восстановление после хирургического вмешательства уйдет от 14 до 30 дней. Пациенту фиксируют конечность в области пораженного сустава. Чтобы нормализовать функциональность сочленения, нужно проводить массаж, физиотерапевтические процедуры, выполнять специальные упражнения.
Подробнее о методах лечения кисты Беккера можно узнать здесь.
Профилактика
Чтобы предупредить образование грыжи коленной ямки, нужно соблюдать следующие правила:
- Откажитесь от чрезмерных физических нагрузок (тяжелая атлетика, бег, скалолазание и т. д.) или используйте защитные приспособления.
- Вовремя занимайтесь лечением патологий коленного сочленения.
- Периодически проходите курс лечения хондропротекторами, которые сохраняют хрящи между суставными поверхностями (особенно после 40 лет).
- Своевременно лечите инфекционные заболевания.
При появлении дискомфорта или болезненных ощущений под коленом сразу отправляйтесь к врачу.
Отзывы
Чаще всего пациенты обращаются к врачу на поздней стадии патологии. Они утверждают, что медикаментозное лечение неэффективно, чтобы избавиться от кисты, нужно провести операцию. У некоторых пациентов течение заболевания осложнялось по той причине, что они не соблюдали рекомендации врача и продолжали жить активной жизнью.
Галина:
«У меня выявили кисту под коленом примерно 3 месяца назад. Сначала лечение проводила с помощью медикаментов, однако они не помогли. Тогда мне назначили операцию. После удаления опухоли я восстанавливалась 6 недель: носила ортез, занималась лечебной гимнастикой, принимала болеутоляющие средства. Сейчас подвижность колена практически восстановилась».
Александр:
«Киста Беккера у меня проявилась внезапно, я почувствовал боль на задней поверхности колена, потом нащупал выпуклость. Пошел к врачу, он назначил МРТ, лабораторные анализы – диагноз подтвердился. В клинике сразу провели пункцию. Но после этого я продолжал заниматься спортом, поэтому киста появилась опять. Тогда мне опять назначили пункцию и откачали жидкость со сгустками крови. Сейчас я соблюдаю рекомендации медиков, принимаю болеутоляющие препараты, а также мазь Вольтарен Эмульгель. Я избегаю чрезмерных нагрузок на ногу, плаваю в бассейне, пока все нормально».
Алина:
«У моей дочки (6 лет) обнаружили кисту в подколенной ямке. Поначалу мы проводили лечение с применением мазей, компрессов, однако они не помогли, несмотря на то, что опухоль небольшая. Потом все-таки решились на эндоскопию. Как объяснили врачи, это более современная и безопасная методика. Процедура прошла быстро и успешно, дочка восстановилась через 3 недели. Сейчас чувствует себя хорошо».
Как видите, киста Беккера требует лечения. При отсутствии своевременной терапии образование продолжает увеличиваться, провоцируя боль, ограничивая подвижность сочленения. Кроме того, патология может спровоцировать опасные осложнения: тромбоз, флебит, разрыв кисты и т. д. Поэтому нужно как можно раньше обратиться за медицинской помощью и провести грамотное лечение.
Киста Бейкера коленного сустава

Киста Бейкера представляет собой доброкачественную опухоль, которая выпячивается наружу в области подколенной ямки. Иногда ее называют грыжей или бурситом подколенной ямки.
Эта патология дает о себе знать, когда достигает внушительных размеров и начинает воздействовать на окружающие нервные волокна, кровеносные сосуды и мягкие ткани. Сдавливание сопровождается болезненными ощущениями, нарушениями функции коленного сустава.
В ряде случаев киста Бейкера становится причиной появления неприятных ощущений в голени, стопе.
Киста формируется в оболочке, имеет жидкостное содержимое. По внешнему виду напоминает пузырь, который расположился под коленным суставом. Различают несколько видов кисты Бейкера, которые подлежат исключительно хирургическому лечению или могут рассасываться самостоятельно.
Причины развития заболевания
Факторы, способствующие формированию кисты Бейкера, изучаются много лет. Современные травматологи и ортопеды выделяют ряд причин, которые влекут за собой развитие новообразования:
Тяжелый физический труд.
Интенсивные спортивные занятия с нагрузкой на коленные суставы.
Воспалительные процессы в суставе. Двигательная активность коленного сочленения зависит от синовиальной жидкости, которая выполняет функцию амортизатора. Она омывает все структурные элементы сустава и, как бы смазывает их. Во время воспаления происходит вытекание синовиальной жидкости из сустава в сухожильную сумку. Вернуться обратно она не может, так как этому препятствует клапан. Так образуется киста. Причем, чем дольше длится воспаление, тем больше жидкости вырабатывается в коленном суставе и выводится из него, тем больше становится размер кисты Бейкера.
Дистрофические изменения, вызванные остеоартрозом, остеоартритом, ревматоидным артритом.
Травмы — разрыв коленных связок, повреждения хрящей, мениска.
Лишний вес, который оказывает чрезмерную нагрузку на коленные суставы.
Симптомы кисты Бейкера
Начальный этап формирования кисты Бейкера не приносит человеку каких-либо неприятных ощущений. Симптоматика нарастает по мере увеличения новообразования. Боль появляется при сдавливании близлежащих нервных волокон. Вовлечение в процесс нервных окончаний и окружающих мягких тканей влечет за собой ряд неприятных симптомов:
чувство покалывания в нижней части ноги;
ограничение в движении;
чувство распирания под коленом;
боль, которая усиливается при физической активности, ходьбе;
изменение пигментации кожи сначала над областью кисты, а затем на всей конечности.
Коварство кисты Бейкера в том, что за длительным бессимптомным течением следует быстрый рост и развитие осложнений.
Отсутствие медицинского лечения вызывает:
Атрофию мышц голени вследствие передавливания кровеносных сосудов и нервов. Больной испытывает постоянную боль, поэтому щадит ногу и ограничивает физические нагрузки. Мнимое спокойствие конечности дает менее выраженные неприятные ощущения.
Расстройство местной чувствительности, появление трофических язв. Воздействие на окружающие питающие сосуды, нарушение иннервации неизменно провоцирует развитие тромбофлебита, а в тяжелых случаях — гангрены, которая плохо поддается консервативному лечению.
Сдавливание коленной вены — приводит к застою венозной крови, в дальнейшем флебиту, тромбозу и варикозному расширению вен.
Разрыв оболочки кисты. Тяжелое состояние, которое сопровождается выраженным отеком голени, интенсивным болевым синдромом, повышением температуры тела.
Тромбоэмболия, ишемия — самые тяжелые осложнения, которые могут привести к летальному исходу.
При осмотре и пальпации кисты определяется несколько болезненное продолговатое новообразование под коленом, которое имеет упругую, плотную структуру. Размер опухоли может варьироваться от незначительного до большого. На ранних стадиях кисты кожа над ней не изменяет цвет.
Как лечить кисту Бейкера коленного сустава
Терапевтическая тактика при кисте Бейкера зависит от длительности развития патологии, размеров образования, клинической картины. Лечение может быть, как консервативным, так и хирургическим. К консервативным методам относят физиотерапевтические процедуры, назначение симптоматических лекарственных препаратов, пунктирование кисты.
Пункция заключается в эвакуации жидкого содержимого кисты шприцем и дальнейшем введении одного из глюкокортикоидных препаратов (дипроспан, флостерон). Все манипуляции выполняют под общим или местным обезболиванием и с обязательным контролем УЗИ.
Из медикаментозных препаратов назначают:
стероидные гормоны в виде инъекций;
Препараты прописываются только врачом, все инъекции выполняют в условиях лечебного учреждения.
Комплекс лечебной физкультуры
Лечебную физкультуру назначают пациентам, перенесшим хирургическую операцию по удалению кисты Бейкера, либо как дополнительный метод при консервативном лечении.
Занятия ЛФК преследуют несколько целей:
укрепить связки коленного сустава;
растянуть ягодичные, бедренные, икроножные и четырехглавые мышцы;
растянуть подколенные сухожилия.
Специально разработанные упражнения способствуют устранению усталости, снижению тонуса напряженных мышц, восстановлению кровоснабжения в конечности.
В комплекс ЛФК входят следующие упражнения:
поочередное сгибание и разгибание ног в коленях, сидя на стуле;
аналогичное упражнение, но с утяжелителями на лодыжках;
приседания на стул и подъемы на ноги;
подтягивание ног к груди, сидя на полу.
Для максимального лечебного эффекта необходимо выполнять упражнения под наблюдением специалиста – реабилитолога.
Пациент должен соблюдать определенные правила:
Разогревать мышцы перед началом занятий.
Не заниматься спортивными тренировками, во время которых на колени оказывается интенсивная нагрузка.
Не переутомлять мышцы ног, выполнять все упражнения размеренно. При усталости мышц тренировку останавливают.
Все упражнения выполняются на специальной поверхности.
Всем пациентам с кистой Бейкера в подколенной ямке рекомендованы длительные пешие прогулки (до 20 км в день), плавание в бассейне, занятия на велотренажере. Узнать о комплексе ЛФК можно по ссылке.
Физиотерапия
Физиотерапевтические процедуры назначают после купирования острого воспалительного процесса или в реабилитационном периоде после операции. Выраженный эффект получают при проведении ряда сеансов:
механической вытяжки — препятствует развитию атрофии;
массажа коленного сустава и нижних отделов ноги — для восстановления кровоснабжения и питания мягких тканей;
электрофореза — активизирует регенерацию тканей, нормализацию обменных процессов;
УВЧ, инфракрасной лазерной терапии — для облегчения боли, устранения очага воспаления и отёчности;
магнитотерапии — восстанавливает обменные процессы и восстанавливает поврежденные ткани на клеточном уровне;
сероводородных, радоновых ванн — для профилактики тромбофлебита, варикозного расширения вен, стимуляции местного кровообращения.
В процессе физиотерапии постоянно оценивается состояние поврежденного коленного сустава, степень его двигательной активности. Подробно о методах физиотерапии можно узнать здесь.
Оперативное вмешательство
Хирургическое удаление кисты Бейкера коленного сустава осуществляется по определенным показаниям:
неэффективность медикаментозного и физиотерапевтического лечения;
чрезмерно большой размер новообразования;
наличие признаков разрыва оболочки кисты;
признаки некротических изменений в области подколенной ямки;
нарушение двигательных функций в коленном суставе.
Хирургическое удаление новообразования выполняют одним из способов: традиционно, с помощью артроскопа или лазером.
Традиционное удаление проводят под местной анестезией. Врач делает разрез над кистой, выделяет ее и резецирует. После удаления проводят ревизию операционной раны, коагулируют кровеносные сосуды и послойно ушивают.
Артроскопия подразумевает малоинвазивное хирургическое удаление кисты Бейкера. В ходе операции практически не травмируются мягкие ткани, не повреждаются кровеносные сосуды. Удаление кисты происходит специальными инструментами. Весь процесс отображается на мониторе, так как в коленный сустав вводят микровидеокамеру.
Лазер обеспечивает высокую температуру — до 800 °С, с помощью которой выполняется коагуляция кисты. Жидкостное содержимое эвакуируют, в полость кисты вводят световод. Далее происходит его нагревание и склеивание стенок полости.
Особенности лечения заболевания у детей
Киста Бейкера чаще всего обнаруживается у детей в возрасте до 7 лет. Как правило, патология не появляется самостоятельно, а на фоне воспалительных заболеваний суставов или после травм. Симптомы заболевания практически ничем не отличаются от клинической картины, развивающейся у взрослых.
Если киста Бейкера не вызывает у ребенка неприятных ощущений и не отличается быстрым ростом, за ней наблюдают некоторое время. Хирургическое лечение назначают только при выраженном нарушении двигательной функции коленного сустава. У детей хорошего терапевтического результата удается получить систематическими физиотерапевтическими процедурами и занятиями ЛФК.
Лечение Кисты Бейкера в Набережных Челнах
Поставить верный диагноз, выявить первопричину патологического процесса и назначить адекватное лечение при кисте Бейкера может только опытный врач. В Центре восстановительной медицины в Набережных Челнах специалист в области ортопедии и травматологии без труда диагностирует и лечит любые патологии суставов.
Стоимость услуг клиники можно узнать по ссылке. Задать любые вопросы, касающиеся лечения кисты Бейкера и других патологий опорно-двигательного аппарата, записаться на прием к врачу можно по телефонам +7 (8552) 78-09-35, +7 (953) 482-66-62. Важно помнить, что своевременное обращение к специалисту ускоряет процесс выздоровления, поэтому не ждите, звоните прямо сейчас!

В лечении инсультов и черепно-мозговых травм важнейшую роль играет реабилитация. Без нее человек не сможет вернуть себе многие утерянные функции организма. В Центре восстановительной медицины Набережных Челнов работает целая команда профессионалов, которая поможет человеку возвратиться к полноценной жизни. Врач-невролог Центра восстановительной медицины Роман Джумабаев рассказал «Челнинским известиям» о подходах к реабилитации после инсультов и черепно-мозговых травм.

Среди черепно-мозговых травм сотрясение головного мозга считается наиболее легким повреждением. Как правило, патологическое состояние наступает в результате травмы. Функциональное нарушение нейронных связей вызывает расстройство мозговой деятельности. Диагноз «сотрясение головного мозга» при адекватном лечении носит обратимый характер. Пренебрежение терапевтическими мероприятиями влечет за собой развитие тяжелых последствий, в том числе отдаленных.
2017 — 2022 ©«Центр Восстановительной Медицины» Все права защищены. Полное или частичное копирование материала без разрешения запрещено!
Лицензия №: ЛО-16-01-006209 от 24.08.2017 г. на осуществление медицинской деятельности ООО “Бальзам +”.