Ампутация в области лучезапястного сустава
В связи с повреждениями кисти перед хирургом часто возникает вопрос: произвести ли ампутацию или же стремиться сохранить оставшиеся части кисти? Прежде чем отвечать на вопрос, следует принять во внимание ряд обстоятельств. Необходимо считаться с тем, какой палец и сколько одновременно пальцев пострадали, каков уровень ампутации, характер повреждения, а также учитывать возраст и профессию пострадавшего.
Из всех поврежденных пальцев большой палец следует сохранять как можно более длинным. Он никогда не подвергается укороченной ампутации. В случае повреждения среднего и безымянного пальцев следует сохранить и короткие культи, так как они обеспечивают сохранение поперечного свода кисти и стабилизируют положение указательного пальца и мизинца.
В отношении уровня ампутации пальцев необходимо заметить, что оставленная культя может быть полезной только в том случае, если имеет достаточную длину. Если нет возможности получить достаточно длинную культю, то более целесообразно провести полное удаление пальца, так как оставшаяся короткая неподвижная культя только мешает функции более проксимальных сегментов и здоровых пальцев.
Культи пальцев лучше всего покрыть ладонным кожным лоскутом. При этом основной задачей является избежание натяжения лоскута и предупреждение образования рубцов. Культя, покрытая нездоровой кожей, не только не принесет никакой пользы, но является порочной. Линию головок пястных костей не следует трогать, так как она придает прочность положению костей запястья. Сохранение этой линии условие крепкого захвата. Ширина и гибкость ее необходимы для сохранения работоспособности. Поэтому следует избегать резекции головок пястных костей.
Межпальцевые складки, имея способность расширяться, являются существенным элементом в самостоятельном движении пальцев. Именно поэтому их целостность должна быть сохранена.
Большой палец и мизинец не имеют оптимального уровня ампутации. Они по возможности должны быть сохранены полностью. Большой палец из-за функции противопоставления, а мизинец — как опора кисти.
Уровень ампутации указательного, среднего и безымянного пальцев определяется с точки зрения функциональных и косметических соображений. Какой из них в данном случае является решающим, — зависит от профессии больного.
Указательный палец. У рабочих, занимающихся физическим трудом, следует сохранить основание основной фаланги, так как оно расширяет опорную поверхность кости. Однако если решающими являются косметические соображения, то палец удаляется вплоть до основания пястной кости, так как в результате такой операции получается узкая кисть правильной формы, деформация которой еле заметна.
Средний и безымянный пальцы. С целью сохранения межпальцевых складок, удерживающих смежные пальцы в требуемом положении, следует сохранять основание основной фаланги обоих этих пальцев.
При одновременной ампутации остальных пальцев необходимо стремиться к сохранению такой культи, которая полезна при движении и которую нетрудно закрыть кожным лоскутом. Нельзя упускать из виду, что главная задача хирурга — обеспечить захват пальцами и всей кистью. При повреждении нескольких пальцев следует быть более консервативным и покрывать дефекты кожным лоскутом, взятым с латеральной или с дорзальной поверхности пальцев. При наличии неисправимо тяжелых повреждений пальцев следует рассматривать кожу, снятую с кости наиболее сильно пострадавшего пальца, с точки зрения возможности применения ее для замещения дефектов кожи остальных пальцев или же использования ее в виде лоскута на ножке для покрытия дефекта одного из соседних пальцев.
Повреждение одновременно нескольких пальцев существенно ухудшает функциональные способности кисти. Множественные повреждения – это показание к пластической операции, главным образом к применению кожного лоскута на ножке.
По характеру ран следует провести различие между чистыми ранами с ровными краями и загрязненными ушибленными ранами, края которых размозжены. При наличии резаной раны можно попытаться провести пластическую операцию, однако в случае загрязненных ран угрожает некроз и инфекция. В таких случаях более благоприятным представляется удаление пальца, вместо того чтобы пойти на риск пластической операции, после которой ввиду продолжительной иммобилизации, может наступать ригидность и соседних пальцев.
С точки зрения профессии больного проводится разница между людьми тонкого ручного, физического и умственного труда. Требования профессии в большинстве случаев совпадают с интересами больного и народного хозяйства.
Для рабочего тонкого ручного труда весьма существенно сохранение тактильной чувствительности и полной длины пальца. Итак, его не следует укорачивать, а наоборот, – наиболее важные для работы пальцы должны быть восстановлены при помощи пластики. Рабочий тонкого ручного труда часто захватывает предмет между большим пальцем и радиальным краем указательного пальца. Для работы портного весьма существенна целостность среднего пальца, а для пианиста, скрипача, машинистки каждый палец обладает особой важностью.
Кисть рабочего тяжелого физического труда часто подвергается действию давления, травмы, что по сути дела переносится только собственной кожей пальца. Поэтому при ампутации палец укорачивается и культя покрывается ладонным лоскутом кожи или же перемещенным лоскутом кожи пальца.
У людей умственного труда укороченный палец не удовлетворяет косметическим требованиям, кроме того, и его функция ограничена (Хорн). Нагрузка кисти у таких людей меньшая. Пластическая операция, требующая иногда довольно длительного времени, в большинстве случаев не прерывает работы больного. Итак, в таких случаях решающее значение имеют желание больного и требования косметики.
В конечном счете при ампутации одного пальца у пожилого больного и рабочего физического труда интерес народного хозяйства требует, чтобы пострадавший мог приступить к работе как можно раньше. Предпочтительная операция — ампутация пальца. У людей умственного, а также у рабочих тонкого ручного труда следует прибегать к различным способам пластических операций, особенно на I, II, III пальцах.
Способ операции может изменяться в зависимости от возраста и пола больных. У детей легко сохранить даже небольшой лоскут кожи. Хорошее кровоснабжение и жизнеспособность тканей очень часто дают возможность для выполнения весьма эффективных операций. Кроме того, в ходе роста и развития организма в течение многих лет стираются и такие изменения, которые вначале давали мало надежды на восстановление функции. У пожилых людей продолжительные пластические операции в первую очередь чреваты опасностью потери подвижности остальных пальцев.
Поэтому хирурги охотнее жертвуют поврежденными отделами кисти, лишь бы избежать продолжительной иммобилизации. Наконец, что касается выбора операции в зависимости от пола, нельзя забывать о том, что эстетические соображения, особенно у женщин, могут иметь решающее значение.
Показания к операции существенно изменяются в зависимости от соотношения между повреждением и кистью в целом. Например, при наличии обнаженного сухожильного влагалища дефект кожи может замещаться кожным лоскутом во всю толщу, так как при свободной пересадке кожа срастается с подлежащими тканями, что препятствует скольжению сухожилия.
Прочие заболевания: болезни Рейно и Дюпюитрена, диабет, ревматоидный артрит, а также пожилой возраст являются противопоказаниями к пластическим операциям.
Показания к операции:
1. Случаи травматической ампутации и экзартикуляции — когда один палец вычленен вследствие самой травмы — без исключения подлежат оперативному вмешательству. Стремление хирурга должно быть направлено на предупреждение образования рубца (Бефф). Оно достигается при первичном закрытии кожной раны, которое необходимо выполнить при любых условиях. Если палец, оторванный по одной плоскости, оставляют без покрытия кожей, ожидая образования грануляций, то по истечении определенного срока, ввиду ретракции мягких тканей, в ране появляется обнаженный конец кости. Тонкая рубцовая ткань, покрывающая кость, не имеет тактильной чувствительности, болезненна и склонна к изъязвлению, что нарушает функцию всей кисти.
2. При наличии тяжелых повреждений пальцев без вычленения может быть показана ампутация пальца. По мнению Энниса и Хубера, ампутация пальца показана в следующих случаях:
а) при наличии сильно загрязненных размозженных тканей, кровоснабжение которых неудовлетворительное, а возможности восстановления функции крайне минимальные;
б) при наличии множественных переломов, смещения отломков, когда в результате восстановления можно получить только кривой неподвижный палец (за исключением большого пальца);
в) при наличии повреждения сухожилия с неблагоприятным прогнозом; г) при повреждении суставов, восстановление которых неминуемо будет сопровождаться неподвижностью их, нарушающей функцию остальных пальцев;
д) при наличии повреждений суставов, приводящих к омертвению.
3. Выбор уровня ампутации. Ампутация, как правило, производится соответственно уровню повреждения, и только при наличии достаточных показаний можно произвести ее на выбранном хирургом уровне. С повреждениями длинных пальцев очень часто обращаются слишком консервативно. Пальцы, на которых могут образоваться вторичные деформации в виде искривления, неподвижности, чувствительных рубцов, сращенных с окружающими тканями, или же в виде неправильно растущего ногтя, больше мешают в процессе работы, чем если бы они отсутствовали.
По мнению Ланге, следует взять за основу, что «каждая, способная к активному движению, безболезненная культя пальца, покрытая здоровой кожей, является ценной». Под этим подразумевается, что кончик пальца должен быть закруглен, покрыт подвижной кожей, и между костью и кожей необходимо наличие подкладки. После пластической операции на кончике пальца не должно оставаться колбовидного утолщения. Если условия не удовлетворяют перечисленным требованиям, то ампутацию лучше провести на месте, выбранном хирургом.
Лечение лучезапястного сустава: основные диагнозы и методы терапии
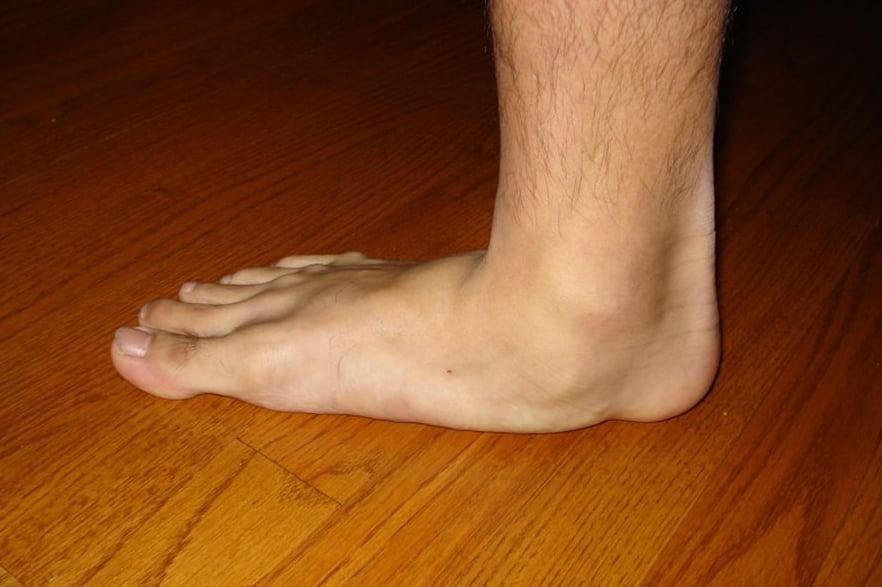
Довольно часто лучезапястный сустав начинает доставлять человеку неудобство. Причем значительное, поскольку руки участвуют во всех сферах нашей жизни, начиная с быта и самообслуживания и заканчивая работоспособностью, обеспечивающей нас средствами на существование.
Почему лучезапястный сустав находится на предплечье, а не на кисти? Это сочленение соединяет оба отдела руки. Строго говоря, этот сустав не принадлежит ни кисти, ни предплечью, поскольку находится на их стыке. Но за счет него обеспечивается многофункциональность конечности и способность совершать очень точные движения, оперировать мелкими предметами и при этом иметь возможность поднять и удержать значительные тяжести. Естественно, только лучезапястным суставом для решения всех этих задач не обойтись. Ему должны сопутствовать крепкие связки, развитые мышцы, надежные кости – и навыки, вкладываемые человеку в мозг, инстинкты и подсознание с момента его появления на свет.
Столь многофункциональный отдел тела не может быть прост в конструкции. Лучезапястный сустав включает в себя десятки мелких «деталей». И патология каждой из них ведет к тому, что теряется определенная доля функциональности кисти в целом.
Группы риска
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует. ” Читать далее.
В принципе, каждому из нас может понадобиться лечение лучезапястного сустава, которое вернет кистям былую подвижность, способность поднять собственного ребенка, погладить собаку или без труда выполнять профессиональные обязанности. Но у некоторых людей риск надолго стать наполовину инвалидом (а иногда и полным) гораздо выше. К ним относятся:
- те, кто занят тяжелым физическим трудом, где нагрузка в основном приходится на кисти рук. Например, гребцы, грузчики, лесорубы;
- офисные работники — от секретарей до программистов. Здесь риски даже возрастают, поскольку многие из таких сотрудников работают в нерасчетных условиях. К примеру, не соблюдено соотношение высоты стола и стула, и на запястья постоянно приходится избыточное давление;
- спортсмены, у которых активно и постоянно работают кисти рук – бадминтонисты, теннисисты, боксеры (последние — в наибольшей опасности в плане травм и ушибов лучезапястного сустава);
- люди, чья профессия предполагает постоянное участие мелкой моторики. К ним относятся швеи и кружевницы; расписчики блюд, яиц, чашек; музыканты, особенно играющие на струнных инструментах и имеющие дело с фортепиано.
Лечение лучезапястного сустава может потребоваться и рядовым обывателям – тем, кто жизни не мыслит без игр онлайн. Проводя много времени за компьютером, таким людям приходится совершать огромное количество однообразных движений кистью, которые серьезно перегружают лучевой сустав. На определенном этапе такой подход к собственным рукам оборачивается острыми его заболеваниями, переходящими в хронические формы.
Основные заболевания
Перечислять все патологии, которые могут поразить лучезапястный сустав — дело долгое. Остановимся на тех, с которыми врачи сталкиваются особенно часто.
Туннельный синдром запястного канала
Заболевание вызывается сжиманием упомянутого канала, нервы, проходящие через него, испытывают давление опухшими тканями. Опухание вызывают воспаление или нагрузка – монотонная и однообразная либо краткая, но чрезмерная.
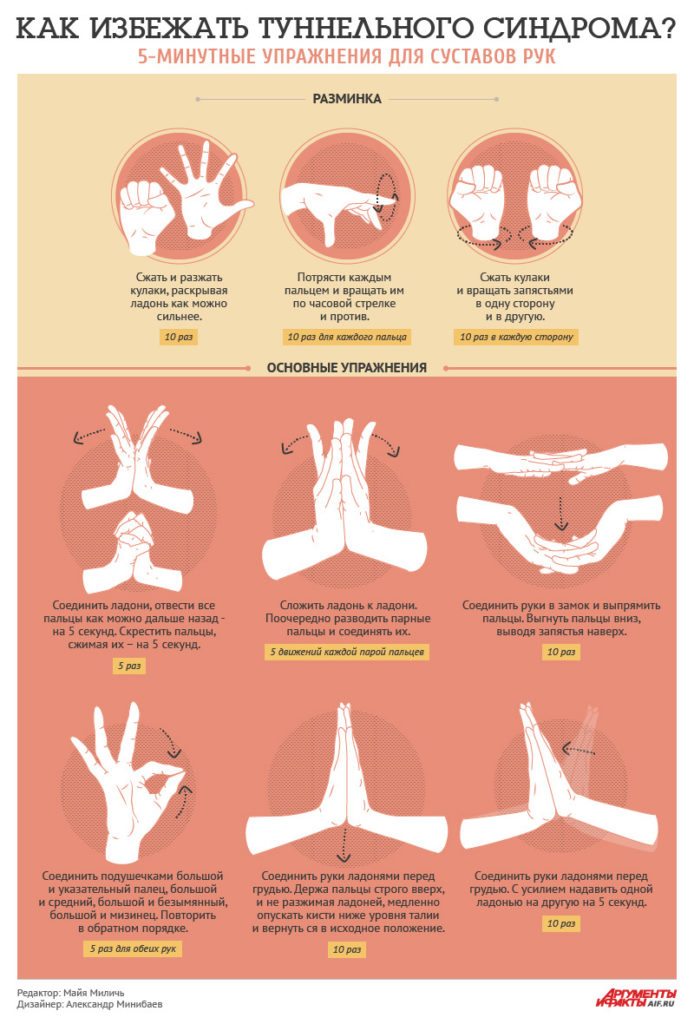
Типичное проявление синдрома — рост интенсивности болей во время ночного отдыха. Многие больные жалуются на непроходящее онемение, которое затрагивает средний, указательный и большой пальцы. Нередки также слабость и неуклюжесть всей кисти или ее части.
Остеоартрит
Он развивается вследствие износа хрящевой ткани, которая покрывает поверхность сустава. На более поздних стадиях развивается и повреждение кости. Лучезапястный сустав деформируется и теряет подвижность. Процесс медленный, сопровождается болями, постепенно набирающими интенсивность.

- снижение подвижности кисти, особенно отчетливое по утрам;
- отечность в районе сустава;
- болезненность не только в движении, но и в состоянии покоя;
- похрустывание в суставе;
- подъем температуры в пораженной зоне;
- боль при пальпации сустава.
Остеоартрит развивается вследствие травмы, длительного неправильного положения кисти или возрастной деградации тканей.
Тендовагинит
При этом заболевании воспаляются сухожилия и сухожильные влагалища. Причины его развития все те же: напряжение кисти руки, чрезмерное разовое или хроническое, от монотонных движений либо же микротравмы.
К признакам тендовагинита относятся: боль при прощупывании мышц и сухожилий, утолщение в месте поражения, местное повышение температуры, болезненность при даже небольшом напряжении (например, при сжимании ладони в кулак).
Отсутствие своевременной диагностики и правильного лечения может привести к неприятным последствиям. Смертельным исходом тендовагинит не грозит, а вот частичной потерей работоспособности – вполне. Достаточно вспомнить в этом отношении Роберта Шумана, композитора и музыкального критика, который начинал, как пианист, но потерял возможность музицировать именно из-за хронического тендовагинита.
Артриты реактивной и ревматической природы
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Они являются следствием длительного воспаления в организме пациента, наличия у него хронических патологий, в первую очередь – тонзиллита, миокардита и пиелонефрита.
Такие же последствия могут вызвать системные заболевания, затронувшие соединительную ткань или эпидермис – подагра, псориаз, болезнь Бехтерева, или красная волчанка. Но боль не локализована исключительно в лучезапястном суставе. Она затрагивает также спину, голеностоп, колени и сам позвоночник. В утренние часы ощущение скованности охватывает все тело, а болевой синдром, особенно интенсивный в это время, постепенно стихает, а к вечеру исчезает полностью.
Артроз
Он возникает вследствие воспалений, травм, нагрузок, вызванных профессиональной спецификой, возрастными изменениями. Диагностировать артроз лучезапястного сустава на ранних стадиях сложно – боли слабовыраженные, и пациент на них обычно внимания не обращает. Равно как и на хруст, появляющийся при движении. К медикам больной идет тогда, когда боль становится постоянной. Отечности при артрозе практически не наблюдается, подъема температуры, даже локального, тоже. Болезненность особенно ощутима при максимальном сгибании кисти, поднятии тяжести либо опоре на ладонь.
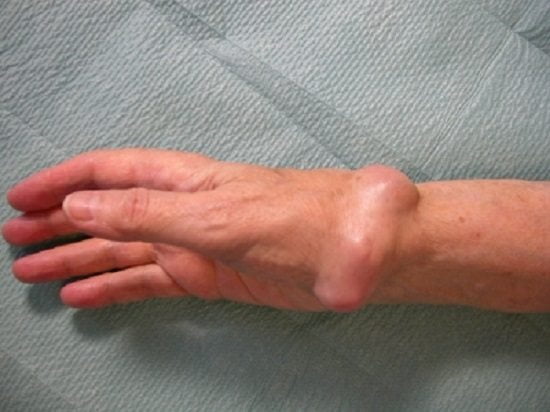
Гигрома
Так называется киста на запястье, похожая на шишку. Формируется она постепенно, на первых порах болезненных ощущений не доставляет и движений не ограничивает, поэтому больной просто не замечает гигрому. При ее росте сдавливаются ткани и нервные окончания; сначала появляется дискомфорт, позже он сменяется болями. Непринятие мер на этой стадии ведет к выпиранию образования на 2-5 сантиметров, значительному ограничению в подвижности кисти.

Чаще всего гигрома образуется у тех, кто входит в группу риска. Однако может появиться и в результате наследственной предрасположенности, а также физических повреждений: неудачном падении с упором на запястье, растяжении одной из связок, вывихе или переломе. Но такая шишка может образоваться без всяких причин (по крайней мере, видимых) или предпосылок. Причем гигрома развивается у людей какого угодно возраста, от маленьких детей до глубоких стариков.
Травмы
Они могут быть диагностированы самим пострадавшим: боли весьма яркие, иногда доходящие до уровня нестерпимых. Что именно травмировано в лучезапястном суставе, определить может только врач, поскольку может сместиться головка кости, разорваться сухожилие или сломаться сам луч. Последняя травма считается самой сложной.
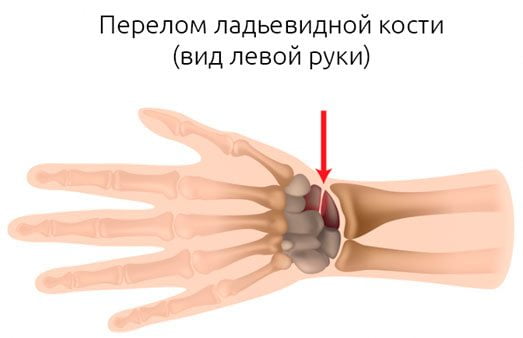
При травматическом поражении лучезапястного сустава наблюдается острая боль, быстрое отекание мягких тканей, ограничение в подвижности кисти или полное отсутствие возможности ею шевелить. Иногда имеет место деформация предплечья.
Принципы лечения
Терапия зависит от диагностированного заболевания и характера его протекания. Но чаще всего первый шаг, рекомендуемый врачом – обеспечение неподвижности пострадавшего сустава. Для иммобилизации может быть наложена гипсовая повязка или ортез.
Острые боли купируются обезболивающими препаратами; часто и при многих заболеваниях применяются новокаиновые блокады. Для снятия отечности, снижения болевого синдрома на пострадавшее место прикладывается холод. В некоторых случаях врачом прописываются антисептические препараты.
Воспалительный процесс останавливается препаратами нестероидной группы, для восстановления хрящевых тканей назначаются хондропротекторы.
В ряде случаев курс лечения включает антибиотики; если природа заболевания лучезапястного сустава имеет ревматоидный характер, их курс будет довольно продолжительным.
Ведется и сопутствующее лечение. Больной может нуждаться в восстановлении иммунитета, ему может понадобиться поддержание и восстановление функционирования сердечной мышцы, терапия почек, устранение подагрического приступа. При гигроме, если она не запущена, может в качестве лечения использоваться пункция. Во время процедуры в образование вводится игла, и жидкость, скопившаяся в его капсуле, откачивается шприцом. Современная медицина редко пользуется этой методикой. После проведения пункции оболочка гигромы остается на месте. Спустя какое-то время она может возникнуть снова. Зато для анализов и прогнозирования протекания заболевания пункция остается бесценной.
Когда острая фаза заболевания нивелирована, можно вводить другие методики лечения и восстановления. Они поддерживают и закрепляют эффект, которого смогло добиться первичное лечение лучезапястного сустава. Лечение на втором этапе зависит от диагноза. Так, при тендовагините упор делается на лазеротерапии, ударно-волновом воздействии и УВЧ; при артрозах и артритах больше внимания уделяется мануальным практикам; во время лечения туннельного синдрома хороший эффект оказывают контрастные ванночки в сочетании с массажем.
При гигроме все физиотерапевтические процедуры имеет смысл применять только на самой ранней стадии заболевания. В запущенных случаях (а именно с ними обычно приходится иметь дело врачам) действенными будут только операция.
В безвыходной ситуации
При гнойном воспалении лучезапястного сустава ставится дренаж, и в большинстве случаев этого бывает достаточно для выздоровления. Однако в отдельных случаях такая методика не дает результатов. Да и при других обстоятельствах, при разных диагнозах консервативное лечение может быть неэффективным. Если ремиссия неполная, а рецидивы слишком часты, если деградация сустава прогрессирует, требуется хирургическое вмешательство. Во время операции проводится иссечение оболочек воспалившихся сухожилий; в случае гигромы иссекается капсула новообразования либо оно выжигается лазером. Лечение проводится под местной анестезией. После операции обязательна тугая повязка, в отдельных случаях – иммобилизация кисти. Швы снимаются в период между пятым и седьмым днем после проведения вмешательства. Обычно послеоперационный период требует инъекционного введения антибиотиков.
Для окончательной реабилитации лучезапястного сустава потребуются физиотерапевтические процедуры: грязевые аппликации, парафинотерапия, электрофорез, озокерит и воздействие лазером. Будут прописаны упражнения, направленные на восстановление полной подвижности кисти и разработку самого сустава. Ограничение нагрузки на пострадавшую руку может иметь довольно долгую продолжительность по времени.
Берегите свои руки, и лечение лучезапястного сустава вам никогда не понадобится. Но если уж ощущаете дискомфорт со стороны кистей, соизвольте отправиться на обследование, чтобы не лишиться способности к самообслуживанию и не остаться без работы.
Отзывы клиентов
Мы стремимся оказывать качественные услуги с высоким уровнем сервиса. Мы благодарны нашим пациентам за оказанное доверие и положительные отзывы о совместной работе.
Грыжи в шейном отделе позвоночника.
Хочется выразить слова благодарности своему лечащему врачу Мулину Сергею Борисовичу за его профессиональное отношение к своей профессии и отдачи полностью своего времени работе и пациентам.
Всё было настолько круто, что не заметил как пролетело время и мне нужно было домой. Крутой позитивный персонал, компетентность просто бомба. обязательно буду рекомендовать этот медицинский центр.
1.Варикозная болезнь нижних конечностей
2.удаление инородного тела из мягкой ткани больших размеров.
Операцию делал К.М.Н. Худашов Виталий Григорьевич.
Я хочу выразить огромную благодарность Доктору. за его мастерство но и спокойствие которое передаётся пациенту, большое спасибо кто помог.
Хочу выразить благодарность врачу-флебологу Бернштейну В. Е. За высокую квалификацию, профессионализм, чуткое отношение. Врач внимательный и отзывчивый. Он провел мне полноценную консультацию, назначил лечение. Через месяц отлично провел операцию. При необходимости я буду обращаться в ваш медицинский центр.
Благодарю за внимательность медсестру Яблокову Анастасию, Арапова, Маркелова Людмила и врача Павлинова Сергея Евгеньевича за оказанную медицинскую помощь.
Хочу выразить слова благодарности хирургу Киселёву Николаю Романовичу за чуткое, доброжелательное отношение. Делала лапароскопическую холециститэктомию. Очень поддерживал его оптимизм и настрой на положительный результат. Огромное ему спасибо.
По рекомендации знакомых обратился со своей проблемой (компрессионный перелом позвонка С6) к Кибиреву Андрею Борисовичу после обследования было принято решение о госпитализации. В отделение поступил 1. 04. 19, в обед ко мне в палату пришел заведующий отделением Мулин Сергей Борисович и детально рассказал какое лечение они планируют, так как как тела позвоночника была разрушена её угрожало моему здоровью. Было принято решение прооперировать (заменить сломанный позвонок на имплант) и уже утром следующего дня я был прооперирован!
Наркоз очень хороший, операция длилась около 2 часов и проснулся я уже у себя в палате.
Выражаю огромную благодарность всему коллективу! Сергею Борисовичу за профессионально проведенную операцию, мед. сестрам за трепетное отношение к пациентам, нянечкам за чистая палаты и конечно же за вкусное питание.
Я очень рад что оказался в руках профессиональной команды под руководством Андрея Борисовича.
Ещё раз огромное человеческое СПАСИБО!
Поступила с коленным суставом, врач был Алексей Николаевич Сулаев. Он мне посоветовал операцию. Операция прошла хорошо, после операции стало намного лучше. Очень советую больницу «Мирт». Врачи очень здесь положительные, медицинский персонал хороший.
Обратилась к доктору Кибиреву А. Б. после консервативного лечения (назначенного нейрохирургом в Московской клинике), которая не дало положительных результатов. Боли в пояснично-крестцовом отделе позвоночника, онемение ног продолжались почти год, Андрей Борисович предложил пройти МРТ, сравнил показатели и сразу предложил в течение 3 недель я принимала решение, очень волновалась, переживала. Сама медицинский работник, поэтому понимала последствия болезни и и приняла решение оперироваться. 25.03.19 – я пришла в центр «Мирт». Встретили очень доброжелательные, компетентные медицинские работники. А когда познакомилась с моим доктором Мулиным С. Б., немного успокоилась, так как как интернете читала положительные отзывы о нём. Наверное у него золотые руки, которые творят чудеса. Профессионал своего дела, очень простой в общении человек, вселяющие уверенность. Боли после операции прошли. Надеюсь, что всё в дальнейшем будет хорошо.
Огромное спасибо Павлинову С. Е., он в любое время давал разъяснение, хотя я не его пациент. Много работы у медсестёр, но они всегда да приветливы, вовремя исполняют все процедуры. Очень понравилось питание: разнообразная, правильная по калорийности. И милые девочки повара. Спасибо огромное всем. Дай Бог всем крепкого здоровья.
Я, Лебедева Надежда Юрьевна, обратилась с острыми болями в пояснице и ногах, лечил меня врач Мулин Сергей Борисович. Справился со своей работой хорошо, я встала на ноги. Он мне очень помог. Я ему благодарна.
Обслуживающий персонал относится очень хорошо, делают всё вовремя, это очень радует.
Комфортабельность и удобство удовлетворяют, что очень хорошо.
Особая благодарность медицинским сестрам. Я очень благодарна лечащему врачу Мулину Сергею Борисовичу и в дальнейшем могу к нему обратиться за советом и консультацией.
Опущение культи матки. Сделана операция. Хочу выразить большую благодарность всему коллективу врачей, устранивших мою проблему. Надеюсь, что сделано всё крепко и надежно.
Коллектив клиники очень внимательный и доброжелательный. Особенно благодарна Марине Анатольевне Майер.
Поступила в медицинский центр с проблемой коленного сустава. Была проведена артроскопия коленного сустава. Операция была проведена по квоте. Больничный лист был предоставлен. Огромное спасибо всему персоналу клиники «Мирт» за высококачественную в своей сфере работу, душевная и чуткое отношение, понимание и отзывчивость.
Особенно выражаю сердечную благодарность своему лечащему врачу Киселёву Денису Васильевичу за доброту, внимательность и профессионализм в своей сфере. Хочу пожелать всем сотрудникам медицинского центра «Мирт» успехов и карьерного роста, положительных результатов в этой трудной работе – лечить. Спасибо, что вы есть!
Благодарна всему медицинскому персоналу, особую благодарность лечащему врачу Мулину С. Б. за его золотые руки, внимание.
В центре понравилось, комфортно, как в санатории. Большое спасибо!
Операция на позвоночном отделе проводилась врачом Мулиным Сергеем Борисовичем. Послеоперационное состояние хорошее. Хочу выразить благодарность всему коллективу медицинского центра «Мирт».
Хочу выразить огромную благодарность всему персоналу медицинского центра «Мирт» Кострома. Я поступила в клинику с грыжей позвоночного отдела. Грыжа уже было секвестированной . Боли были адские, отдавало в правую ногу. В своём городе Вологда мне сделали МРТ и сказали что нужна операция, но не каждый встанет после неё или рецидив возможен 50/50. В интернете я нашла сайт клиники, контакты, я позвонила и мне сразу же предложили приехать в Кострому. В кабинете главного врачам было сразу же принято решение о моей операции. Мне доступным языком объяснили когда и как будет проходить операция. Я согласилась. Прошла полное обследование. До последнего дня я очень боялась, ведь дома у меня остался маленький ребёнок, ему 2 года. Главный врач дал мне 100%, что всё будет хорошо. Назначили мне очень душевного и понимающего лечащего врача Назаренко В. А. А ещё добавил, что операцию мне будет делать аж сам профессор- золотые руки : Чертков А. К.
Операция прошла успешно. Боли нет. Поставили имплант, чтобы рецидива на этом месте больше не было. Я очень рада, что попало именно в эту клинику, к таким чудесным доктором. Это действительно люди – золотые руки с огромным человеческим сердцем.
Ампутация в области лучезапястного сустава
Наши кисти — это уникальные инструменты. С помощью них мы едим, одеваемся, пишем, зарабатываем на жизнь, творим и делаем еще очень и очень много разных вещей. Для нормальной работы кисти необходима ее хорошая чувствительность и подвижность суставов, сухожилий и мышц.
Хирургия кисти — это область медицины, занимающаяся проблемами кисти, лучезапястного сустава и предплечья. Кистевые хирурги занимаются консервативным и хирургическим лечением таких проблем. Для этого они проходят специальное обучение. Многие кистевые хирурги также являются экспертами в диагностике и лечении проблем плечевого и локтевого суставов. Кистевыми хирургами могут быть ортопеды и травматологи
Артроскопия — это хирургическая операция, применяемая для диагностики и лечения проблем внутри лучезапястного сустава и суставов кисти.
При артроскопических операциях используется миниатюрный волоконно-оптический прибор, называемый артроскопом, позволяющий хирургу «заглянуть» внутрь сустава без значительного рассечения окружающих сустав мышц и тканей.
Артроскопическая хирургия используется для диагностики и лечения многих проблем кисти, в т.ч. болевого синдрома после спортивной травмы, переломов, ганглионарных кист и разрывов связок.
Лучезапястный сустав — это сложный сустав, образованный 8 небольшими косточками и многочисленными соединяющими их связками.
При артроскопических операциях хирург делает небольшие разрезы кожи (называемые портами) в определенных точках сустава.
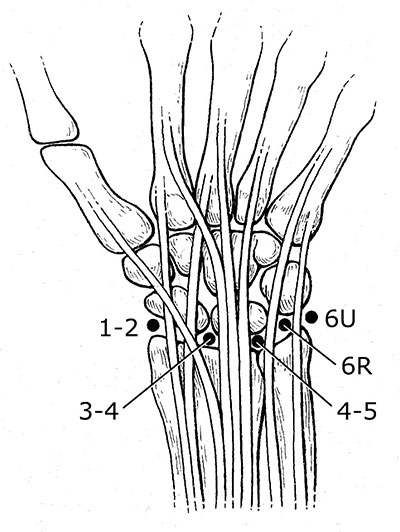
При артроскопии в определенных точках лучезапястного сустава, зависимости от того, какая часть сустава интересует хирурга, формируются артроскопические порты. Показанные на рисунке порты называются стандартными и обеспечивают доступ во все отделы лучезапястного сустава. Существуют и другие порты, обеспечивающие доступ к другим частям запястья.
Длина этих разрезов обычно не превышает 1 см. Через такие разрезы в сустав вводится артроскоп, размеры которого примерно равны размерам карандаша. Артроскоп состоит из небольшого объектива, миниатюрной камеры и системы подсветки.
Трехмерное изображение внутренней картины сустава передается на монитор. Хирург наблюдает на мониторе за собственными действиями внутри полости сустава.
Для тех или иных манипуляций внутри сустава наряду с артроскопом используются специальные зонды, зажимы, скальпели и шейвер.
Диагностическая артроскопия
Диагностическая артроскопия показана в случаях, когда до конца не ясно, что именно является источником боли в лучезапястном суставе. Также она может быть показана, если проблемы сохраняются в течение нескольких месяцев несмотря на проводимое консервативное лечение.
Перед операцией хирург обычно делает следующее:
- Проводит физикальное обследование лучезапястного сустава и кисти
- Выясняет важные детали, касающиеся ранее перенесенных вами заболеваний и состояния вашего здоровья в целом (анамнез жизни)
- Выполняет клинические тесты, позволяющие локализовать боль в суставе (провокационные тесты). В ходе этих тестов хирург выполняет те или иные движения в лучезапястном суставе с тем, чтобы спровоцировать боль в суставе.
- Назначает дополнительные исследования сустава. К таким исследованиям относят рентгенографию, магнитно-резонансную томографию (МРТ) или артрографию (рентгенографию, выполняемую после введения в сустав рентген-контрастного вещества).
Артроскопические операции на лучезапястном суставе обычно проводятся в условиях обезболивания только одной верхней конечности (регионарная анестезия). Для того, чтоб адекватно расслабить пациента, ему дополнительно вводят седативные препараты.
На тыльной стороне запястья формируются два или более артроскопических порта. Через эти порты в сустав вводятся артроскоп и инструменты и полость сустава осматривается с помощью камеры, расположенной на конце артроскопа.
После операции порты ушиваются небольшими швами и накладывается повязка. Иногда сустав иммобилизируется шиной.
Артроскопические операции применяются в лечении значительного числа проблем лучезапястного сустава.
- Хроническая боль в запястье. Артроскопия может применяться для диагностики причин хронической боли в лучезапястном суставе в случаях, когда другие методы диагностики не позволяют поставить точный диагноз. Иногда в таких случаях в суставе обнаруживаются участки воспаления, повреждения суставного хряща и другие находки. В некоторых случаях после выявления причины сразу же может быть выполнено необходимое вмешательство.
- Переломы в области запястья. После переломов в полости сустава могут оставаться мелкие костные фрагменты. Артроскопия позволяет удалить эти фрагменты, сопоставить крупные костные фрагменты и стабилизировать их спицами, проволокой или винтами.
- Ганглионарные кисты. Ганглионарные кисты обычно имеют ножку, расположенную в области сочленения двух соседних костей запястья. Хирург во время артроскопии может ликвидировать это сообщение кисты с суставом и тем самым уменьшить вероятность ее рецидива.
- Разрывы связок/ТФХК. Связки — это прочные пучки соединительной ткани, которыми кости соединяются друг с другом. Связки обеспечивают стабильность суставам. ТФХК — это треугольный фиброзно-хрящевой комплекс, выполняющий в лучезапястном суставе роль амортизатора. При падении на разогнутую кисть может произойти и разрыв связок, и разрыв ТФХК. Результатом такой травмы будет боль в суставе при движениях или появление щелчков. Артроскопия лучезапястного сустава позволяет устранить эти проблемы.
- Релиз карпального канала. Синдром карпального канала (канала запястья) характеризуется появлением онемения в пальцах кисти, а также иногда боли, иррадиирующей вверх по руке. Причиной этого является сдавление нерва, расположенного в карпальном канале. Карпальный канал образован костями запястья и соединяющей их плотной соединительнотканной перемычкой. Давление в карпальном канале может увеличиваться по разным причинам, в т.ч. из-за воспаления и отека оболочки, окружающей расположенные в канале сухожилия (синовиальной оболочки). Если консервативное лечение синдрома карпального канала оказывается неэффективным, одним из вариантов лечения может быть хирургическое вмешательство. При этом рассекается связка, являющаяся крышей канала, и объем канала тем самым увеличивается. Давление на нерв при этом уменьшается и симптомы исчезают. Иногда такие операции выполняются артроскопически.
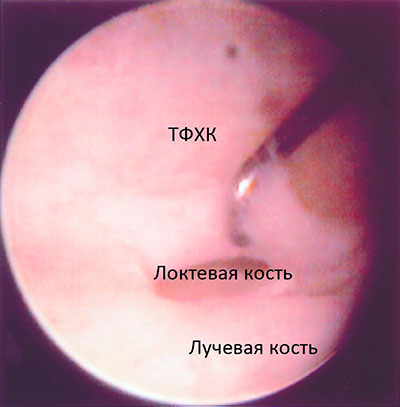
На рисунке представлена артроскопическая картина лучезапястного сустава. Связка ТФХК разорвана и хирург использует крючок, чтобы очистить участок кости для фиксации связки на место. Через образовавшийся вследствие разрыва дефект видна головка локтевой кости. Рядом с ней расположена лучевая кость.
В первые 2-3 дня после операции кисти следует придавать возвышенное положение, а послеоперационную повязку содержать в сухости и чистоте. Для уменьшения отека можно использовать лед. Назначаются специальные упражнения, помогающие сохранить подвижность сустава и восстановить силу мышц. Боль после артроскопии лучезапястного сустава выражена незначительно, однако при необходимости могут быть назначены анальгетики.
Осложнения
Осложнения во время или после артроскопии лучезапястного сустава встречаются редко. Это могут быть инфекционные осложнения, кровотечение, рубцовая контрактура или повреждение сухожилий. Перед операцией вы обязательно обсудите риски подобных осложнений в вашем конкретном случае.
Проконсультировать с кистевым хирургом имеет смысл в случаях, если вас беспокоит боль в пальцах, кисти, лучезапястном суставе или других частях верхней конечности. Поскольку многие кистевые хирург большую часть своего времени уделяют обследованию, лечению и изучению кисти, именно они являются лучшими специалистами в данной области.
Визит к кистевому хирургу не всегда подразумевает операцию на кисти или лучезапястном суставе.
Кистевые хирурги нередко на первом этапе назначают консервативное лечение той или иной проблемы, в т.ч. физиотерапевтические мероприятия и те или иные варианты трудотерапии, направленные на восстановление функции кисти, уменьшение или купирование болевого синдрома.
Ампутация: пальца, кисти, предплечья, запястья

Основные принципы плановых ампутаций.
На этапе принятия решения и планирования пациент должен участвовать в обсуждении показаний к ампутации и ее уровня.
Проблема обсуждается со специалистами по протезированию для выполнения более проксимальной ампутации.
Края кости на уровне ампутации должны быть гладкими (нет костных выступов, острых краев после обработки пилой).
Необходимо обеспечить качественный мягкотканный покров над костью. Проксимальнее запястья следует попытаться укрыть кости мышечной тканью под кожным лоскутом.
Желательно использовать разрезы U-образной формы, чтобы избежать выступов с «завернутым» углом.
Нервы необходимо усекать с натяжением, чтобы избежать их расположения по линии шва (в противном случае образуется болезненная неврома).
Следует учесть возможность интраоперационного размещения постоянного эпидурального катетера вблизи крупных нервов на несколько дней после операции при выполнении ампутаций на проксимальном уровне.
Рекомендуется рано накладывать компрессирующие повязки на ампутационную культю, сразу после заживления кожи. Это позволит уменьшить отек и ускорит подгонку протеза, если есть показания.
Дополнения для экстренных ампутаций
- Использовать реконструктивные лоскуты для сохранения длины культи (это лучше, чем укорочение конечности или пальцев для получения адекватного покрова мягкой тканью).
- Обязательна тщательная хирургическая обработка раны и сохранение жизнеспособности кожных лоскутов.
- Всегда учитывать возможности использования «запасных тканей» ампутированной или изувеченной части конечности для заимствования кожных трансплантатов и лоскутов или незамедлительной микрохирургической реконструкции.
- Для укрытия проксимальной части культи можно сформировать «филейные» лоскуты с неподлежащих восстановлению пальцев.
Осложнения ампутации
- Кровотечение из-за неадекватного гемостаза
- Инфекция
- Невропатия или фантомные боли
- Для предотвращения или снижения этой реакции, возможно, лучше начать прием купирующих невропатические боли препаратов (амитриптилин, габапентин, прегабалин) в периоперационном периоде.
- Неврома
- Нестабильный мягкотканый покров
- Костные неровности, вызывающие боль в культе или проблемы при подгонке протеза
- Деформация трехфаланговых пальцев с вовлечением червеобразной мышцы
- Сухожилие глубокого сгибателя является причиной парадоксального разгибания проксимального межфалангового сустава при попытке сгибания пальца, что обусловлено действием сухожилия глубокого сгибателя на интактную червеобразную мышцу.
Ампутация пальца
Основные принципы
- Может быть выполнена на любом уровне
- Следует сохранять длину с учетом анатомии сухожилий
- Деформация квадриги названа по аналогии со способом управления римской колесницей, в которой все четыре лошади направлялись одновременно общими вожжами.
- Сухожилия глубоких сгибателей третьего, четвертого и пятого пальцев обычно образуют серповидный апоневроз. Это означает, что если сухожилие глубокого сгибателя одного из этих пальцев удерживается в положении разгибания (например, при сшивании сгибателя и разгибателя), остальные пальцы не смогут сгибаться.
Показания к ампутации пальца
- Травма:
- Экстренная (первичная) при невозможности восстановить палец
- Поздняя (тугоподвижность, болезненность, непереносимость холода, отсутствие или помехи для нормальной функции кисти; отсутствие чувствительности; неудача реконструкции)
- Злокачественная опухоль
- Ишемия:
- Предшествующее повреждение нерва
- Болезнь Бергера
- Отморожение
- Инфекция (хронический остеомиелит)
- Врожденная полидактилия
Дистальная фаланга
После травматической утраты по периферии эпонихия попытаться сохранить длину с помощью перемещаемого ладонного лоскута или поперечного лоскута пальца. Если длину сохранить невозможно, планируют разрезы U-образной формы. Необходимо попытаться сохранить кожу по ладонной поверхности (это лучше, чем смещать тыльную кожу на ладонную поверхность кончика пальца). Следует полностью иссечь герминативный матрикс ногтя (не забывая, что он простирается по горизонтали дальше, чем кажется – на 3-4 см по бокам от ногтевого ложа), Матрикс может быть прокрашен метиленовым синим для облегчения идентификации. Укоротить кость. Сгладить костными кусачками. Сохранить место прикрепления сухожилия глубокого сгибателя возможно дальше от центра межфалангового сустава. Это позволит сохранить силу захвата со сгибанием дистальной фаланги.
Дистальный межфаланговый сустав
Удалить выступающие мыщелки дистальной части средней фаланги костными кусачками для формирования округлого кончика пальца.
Средняя фаланга
Сохранить длину дистальнее уровня прикрепления сухожилия поверхностного сгибателя, чтобы обеспечить возможность его функции. Проксимальнее прикрепления сухожилия поверхностного сгибателя можно укоротить фалангу до уровня, позволяющего ушить рану без натяжения.
Проксимальная фаланга
Сохранить длину, если культя расположена дистальнее места присоединения сухожилий червеобразных и межкостных мышц к разгибательному аппарату (при их сохранности), так как это обеспечит сгибание культи основной фаланги в пястно-фаланговом суставе. Если культя короче, чем указано выше, пользы от сохранения остатков основной фаланги нет, можно выполнить ее экзартикуляцию.
Пястно-фаланговый сустав
Обычно выполняют разрезы U-образной формы. Если это невозможно, то следует планировать разрезы таким образом, чтобы не образовались стягивающие рубцы в межпальцевых складках с соседними пальцами. Может потребоваться Z-пластика. Нет необходимости удалять суставную поверхность головки пястной кости по аналогии с мыщелками фаланг, так как она не выступает и не мешает захвату.
Резекция луча
Удаление пястной кости и пальца (то есть всего луча):
- Крайние пальцы – резекция пястной кости на уровне основания
- Центральные пальцы – устранение образующегося в результате резекции луча расщепления кисти напрямую (сближением соседних пястных костей) или же транспозицией смежного луча на основание удаленной пястной кости.
Это сложная операция, и она не должна выполняться неопытными врачами. Неточное выполнение может привести к катастрофическим осложнениям, нарушающим функцию остальных пальцев. Больных (особенно тех, чья профессия связана с ручным трудом) следует предупредить, что сила хвата уменьшится. В большинстве случаев необходимо избегать первичной ампутации луча при первичном лечении травмы. Использовать зигзагообразные разрезы на ладони и прямые V-образные доступы с тыльной стороны. Не оставлять периостальную манжету на пястной кости у детей, так как это приведет к росту и оссификации.
Показания к резекции луча
- Такие же, как для ампутации пальцев.
- Неспособность удерживать в кисти мелкие предметы после утраты третьего и четвертого пальцев.
- Ампутация крайнего, особенно второго пальца.
- Для улучшения внешнего вида кисти после экзартикуляции пальца.
Резекция второго луча
- Выполнить разрез вокруг основной фаланги на уровне ее середины и продлить по тылу кисти вдоль второй пястной кости. На ладони выполнить зигзагообразный разрез. Выравнивание кожных лоскутов проводить в конце операции.
- Пересечь сухожилие общего разгибателя ко второму пальцу и сухожилие его собственного разгибателя.
- Рассечь надкостницу и пересечь вторую пястную кость приблизительно на 1-2 см дистальнее ее основания.
- Пересечь сухожилия 1-й тыльной межкостной и 1-й червеобразной мышцы.
- Пересечь сосудисто-нервные пучки, сухожилия сгибателей (обеспечив сокращение) и сухожилие 1-й ладонной межкостной мышцы.
- Пересечь поперечную межпястную связку, капсулярные структуры и удалить второй луч.
- Для защиты пальцевых нервов необходимо расположить их между межкостными мышцами.
- В конце операции иссечь излишки кожных лоскутов и адаптировать их, чтобы обеспечить адекватный кожный покров.
Резекция центральных лучей (третьего и четвертого)
- Закрыть свободное пространство путем сшивания смежных глубоких попе речных межпястных связок или выполнить транспозицию луча.
- Использовать комиссуральный лоскут для создания хорошего межпальцевого промежутка.
Транспозиция второго луча в позицию третьего
Предпочтительнее прямого ушивания. Второй и третий запястно-пястные суставы ригидны, поэтому после прямого ушивания основание второй пястной кости не смещается в локтевую сторону, и второй и четвертый лучи сшиваются с натяжением, что вызывает боль и утрату функции. Пересекают вторую пястную кость на уровне проксимальной трети, смещают второй луч в локтевую сторону и фиксируют к основанию третьей пястной кости с использованием прочной пластинки. Проконтролировать ротацию перемещенного второго пальца (по положению ногтевой пластинки) и убедиться в возможности противопоставления первому пальцу.
Транспозиция пятого луча в позицию четвертого менее важна, чем транспозиция 2-го луча в позицию 3-го, так как избыточная подвижность 4-го и 5-го запястно-пястных суставов позволяет 5-ой пястной кости смещаться в лучевую сторону по направлению к третьей пястной кости и закрыть пустое пространство после прямого ушивания.
Резекция пятого луча
- Выполнить разрез вокруг основной фаланги на уровне середины и продлить по тылу 5-й пястной кости. Оставить выравнивание кожных лоскутов до конца операции.
- Сохранить основание пястной кости с местом прикрепления сухожилий локтевого сгибателя и разгибателя запястья.
- Выделить тыльную ветвь локтевого нерва.
- Пересечь сухожилия общего и собственного разгибателей пятого пальца.
- Рассечь надкостницу и пересечь пястную кость приблизительно на 1-2 см дистальнее ее основания.
- Пересечь сухожилие отводящей пятый палец мышцы, сгибателя пятого пальца, третьей ладонной межкостной и четвертой червеобразной мышцы.
- Пересечь сосудисто-нервные пучки и сухожилия сгибателей (дать возможность им сократиться).
- Пересечь ладонную пластинку и капсулярные структуры и удалить пятый луч.
- Погрузить пальцевые нервы в межкостные мышцы, чтобы защитить их.
- Уложить мышцы возвышения пятого пальца к 4-й пястной кости, чтобы они выполняли функцию мягкотканой прокладки по локтевому краю кисти (не пытаться подшить их к 4-й тыльной межкостной мышце).
- В конце операции иссечь излишки кожных лоскутов и адаптировать их, чтобы обеспечить адекватный кожный покров.
Специфические осложнения резекции лучей
- Уменьшение силы хвата
- Несращение (при транспозиции)
- Неврома общих пальцевых нервов
Ампутации нескольких пальиев
- Сохранить все жизнеспособные ткани
- Всегда учитывать возможность использования «утильных тканей» пальцев, которые невозможно восстановить, для первичной реконструкции других лучей (как кожные трансплантаты, кровоснабжаемые лоскуты, с целью транспозиции или микрохирургической реплантации, а особенно полли-цизации).
Ампутация на уровне пястных костей
Нетипичный уровень для плановой ампутации. При травме необходимо сохранить длину сегмента с использованием лоскутов (несвободный паховый лоскут, свободные кровоснабжаемые лоскуты), так как это может позволить выполнить отсроченную реконструкцию пальцев путем микрохирургической пересадки пальцев со стопы при условии, что имеются необходимые структуры (нервы, сухожилия и сосудистая ножка).
Операция на лучезапястном суставе
Полезная информация по вопросу: “операция на лучезапястном суставе” с точки зрения профессионалов.

Лучезапястный сустав
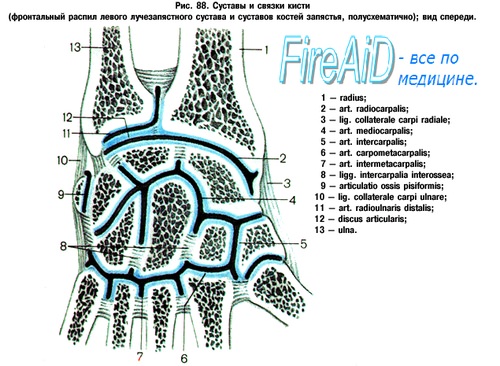
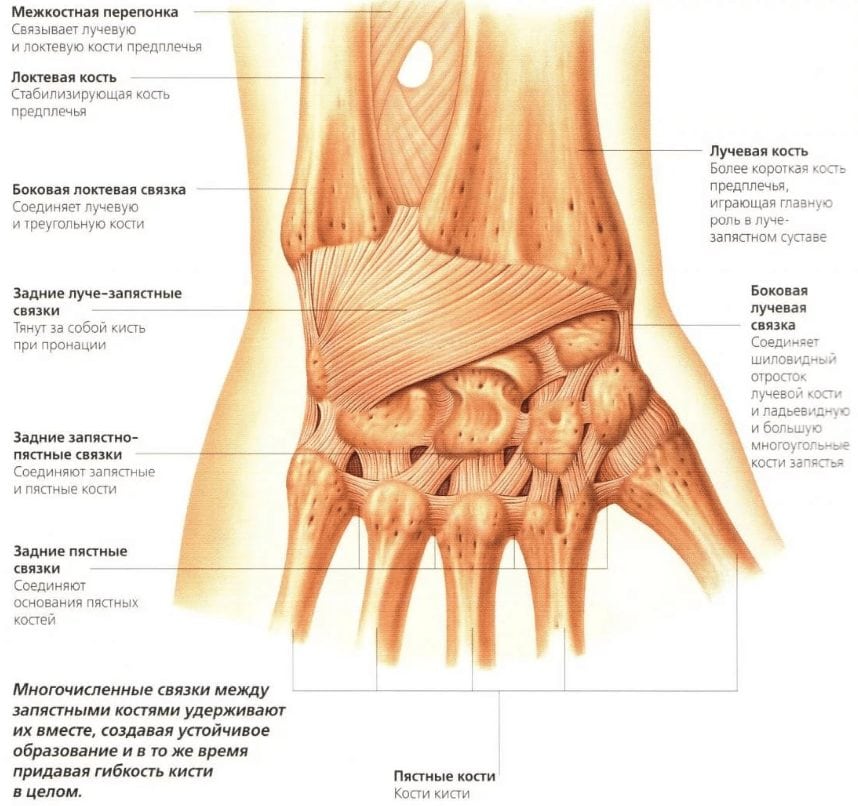
Лучезапястный сустав — это соединение предплечья с кистью. Лучезапястный сустав образован лучевой костью и костями запястья — ладьевидной, полулунной и трехгранной (рис.). В нем возможны движения: сгибание и разгибание, приведение и отведение кисти. Капсула лучезапястного сустава своим верхним краем прикреплена к лучевой кости и треугольному хрящу, нижним — к первому ряду костей запястья. На ладонной поверхности лучезапястного сустава находятся два синовиальных влагалища, через которые проходят сухожилия сгибателей пальцев, располагающиеся в четыре слоя. Сухожилия разгибателей на уровне лучезапястного сустава находятся в синовиальных влагалищах и располагаются на тыльной поверхности лучезапястного сустава в два слоя. Кровоснабжение ладонной стороны лучезапястного сустава происходит от лучевой и локтевой артерий, каждая из которых сопровождается двумя венами. Тыльная поверхность лучезапястного сустава получает кровь от тыльной ветви лучевой артерии. Иннервируется сустав ветвями локтевого и срединного нервов. Лимфоотток осуществляется глубокими лимфатическими сосудами в подкрыльцовые лимфатические узлы.

Распил правой кисти:
1 — межкостная перепонка;
2 — лучевая кость;
3 — лучезапястный сустав;
4 — ладьевидная кость;
5 и 12 — боковые лучевая и локтевая связки запястья;
6 и 7 — малая и большая трапециевидные кости;
8 — пястные кости;
9 — головчатая кость;
10 — крючковатая кость;
11 — трехгранная кость;
13 — суставной диск;
14 — локтевая кость.

Повреждения. Ушибы лучезапястного сустава встречаются сравнительно редко. Растяжение происходит при резком чрезмерном сгибании, разгибании, отведении и приведении кисти и сопровождается надрывом связок. При этом на ограниченном участке лучезапястного сустава определяется припухлость и болезненность при движении. Диагноз растяжения ставят только после исключения перелома лучевой и ладьевидной костей. Лечение: холод, давящая повязка или тыльная гипсовая лонгета на кисть и предплечье на 3—6 дней.
Вывихи в лучезапястном суставе происходят крайне редко, чаще наблюдаются вывихи полулунной или ладьевидной кости. Первая помощь при вывихах сводится к наложению иммобилизирующей повязки типа косынки. Лечение — вправление вывиха — под наркозом производит врач; после вправления накладывают гипсовую лонгету на 3 недели. Затем назначают тепловые процедуры, лечебную гимнастику.
Из внутрисуставных переломов костей лучезапястного сустава чаще встречаются переломы ладьевидной и полулунной костей. Перелом ладьевидной кости происходит при падении на вытянутую руку, может сочетаться с переломом лучевой кости в типичном месте (см. Предплечье). Симптомы: припухлость, боль и затруднение при движении в лучезапястном суставе. Уточняется диагноз рентгенологически. Лечение: наложение гипсовой лонгеты на 8—10 недель. В последующем для разработки функции сустава — лечебная гимнастика, тепловые процедуры.
Ранения лучезапястного сустава (чаще огнестрельные) в мирное время наблюдаются редко. Первая помощь заключается в наложении асептической повязки, иммобилизации конечности, введении противостолбнячной сыворотки по Безредке. В хирургическом стационаре — первичная обработка раны, остановка кровотечения, удаление костных отломков и пр.; затем накладывают гипсовую повязку от пястно-фалангового сочленения до средней трети плеча в функционально выгодном положении локтевого и лучезапястного сустава. Первичная обработка открытых повреждений лучезапястного сустава предупреждает развитие в дальнейшем гнойных осложнений в лучезапястном суставе, а также (в поздние сроки) остеомиелита.
Заболевания. Артрит лучезапястного сустава возникает преимущественно как осложнение гнойных тенобурситов в результате проникающих ранений или туберкулезной инфекции (см. Артриты, Туберкулез костей и суставов).
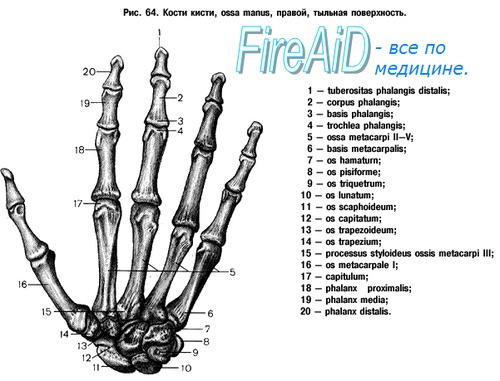
Лучезапястный сустав (articulatio radiocarpea) соединяет предплечье с кистью. В этом сочленении участвуют лучевая кость и проксимальный ряд костей запястья — ладьевидная (os scaphoideum), полулунная (os lunatum) и трехгранная (os triquetrum). Между первым и вторым рядом костей запястья имеется межзапястный сустав, который вместе с лучезапястным суставом образует функционально связанный между собой сустав кисти. Суставную впадину образует запястная суставная поверхность лучевой кости (facies articularis carpea radii), которая соединяется с ладьевидной и полулунной костями, а также треугольный соединительнотканный хрящ (discus articularis), выполняющий промежуток между более короткой, чем лучевая кость, локтевой костью, и являющийся суставной поверхностью для трехгранной кости. Дистальные концы лучевой и локтевой костей соединены сочленением (art. radioulnaris distalis).
Капсула лучезапястного сустава очень тонка. Верхний край ее прикрепляется к краю суставной поверхности лучевой кости и треугольного хряща, нижний — к краю суставных поверхностей первого ряда костей запястья. Капсула сустава укреплена с боков лучевой боковой связкой запястья (lig. collaterale carpi radiale) и локтевой боковой связкой запястья (lig. collaterale carpi ulnare). Кроме того, от лучевой кости к костям запястья с ладонной поверхности натянута ладонная лучезапястная связка (lig. radiocarpeum palmare). Такая же связка (lig. radiocarpeum dorsale) имеется и на тыльной стороне (рис. 1 и 2). Капсула лучезапястного сустава питается из сосудов, образующих rete carpi palmare (см. Кисть).
На ладонной поверхности лучезапястного сустава находятся два синовиальных влагалища, в которых под retinaculum flexorum — плотной связкой, являющейся продолжением ладонного апоневроза, проходят сухожилия сгибателей пальцев. Основными мышцами, сгибающими кисть, являются лучевой и локтевой сгибатели запястья (кисти) и длинный ладонный мускул (mm. flexor carpi radialis, palmaris longus et flexor carpi ulnaris). Разгибание кисти производят длинный и короткий лучевые разгибатели запястья (кисти) и локтевой разгибатель (mm. extensores carpi radiales longus et brevis et m. extensor carpi ulnaris). Сухожилия разгибателей на уровне лучезапястного сустава находятся во влагалищах и проходят под retinaculum extensorum. На ладонной поверхности лучезапястного сустава сухожилия и мышцы располагаются в четыре слоя, на тыльной — в два слоя. Помимо указанных мышц сгибателей и разгибателей кисти, остальные мышцы оказывают непрямое действие на функцию сустава.
Кровоснабжение с ладонной стороны сустав получает от лучевой и локтевой артерий. Лучевая артерия сопровождается двумя венами и расположена поверхностно. Локтевая артерия проходит в локтевой борозде предплечья в сопровождении двух вен. Медиально от артерии располагается локтевой нерв. Срединный нерв проходит по ладонной поверхности лучезапястного сустава вместе с сухожилиями сгибателей. В отличие от сухожилий, имеющих на разрезе пластинчатое строение, срединный нерв имеет кабельное строение (состоит из отдельных продольных волокон). Это важно помнить при сшивании концов поврежденных сухожилий и нерва. Тыльная поверхность лучезапястного сустава получает кровоснабжение от тыльной ветви запястья лучевой артерии (ramus carpeus dorsalis) и тыльной артериальной сети лучезапястного сустава (rete carpi dorsale).