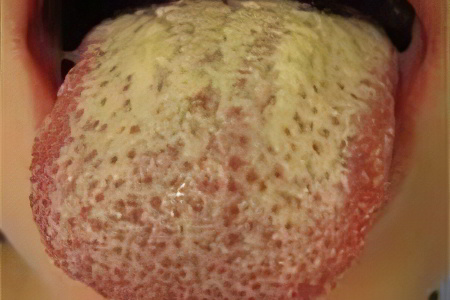
Белый налет на миндалинах без температуры в горле 2020
Белый налет в горле ребенка в большинстве случаях появляется в миндалинах и является признаком нормальной работы иммунитета. То есть образование налета в горле означает, иммунная система организма пытается нейтрализовать патогенную микрофлору, попавшую на слизистую горла. Если не принять своевременные меры, патогенные микроорганизмы могут проникнуть глубже и поразить дыхательные пути.
Если у ребенка нет температуры, а белый налет в горле локализуются в углублениях миндалин, то, скорее всего, это является реакцией иммунной системы на незначительные воспаления в организме, вызванные скоплением остатков пищевых продуктов в тканях горла, переохлаждением или несоблюдением гигиенических правил ухода за ротовой полостью. Белый налет без температуры также может появиться при травмировании глотки или ожога гортани изнутри.
В случае, когда ребенок спокойно спит, хорошо кушает и играет, для лечения белого налета в горле может быть достаточно полосканий раствором фурацилина, соды, ромашки и календулы. Полоскания антисептическими растворами и отварами лекарственных трав помогают безболезненно и быстро удалить налет с пораженных участков миндалин и глотки, а также снять воспаления, которые привели к его образованию.
Однако если у ребенка кроме белого налета в зеве повысилась температура, появилась боль в горле, слабость и пропал аппетит, надо срочно обратиться к врачу, поскольку такое состояние может являться показателем начала развития следующих опасных заболеваний:
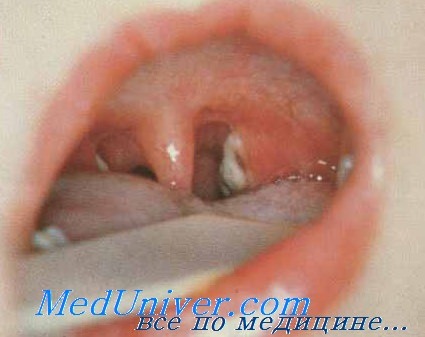
Ангина при дифтерии
1. Дифтерия. Благодаря тому, что в 1920-1950 годах в практику здравоохранения были введены прививки против дифтерии, в наши дни это заболевание встречается редко, но полностью исключать ее нельзя, особенно если вы ярый противник детских прививок. Делают прививки от дифтерии детям 3 раза, первый раз в возрасте 3 месяца, а последующие два – с интервалом 1 месяц. Повторные вакцинации осуществляются в периоды 1,5 -2 года, 6 и 11 лет. У взрослых для повышения противодифтерийного иммунитета вакцинация должна производиться через каждые 10 лет.
Дифтерия – очень опасное инфекционное заболевание, вызванное попаданием в организм дифтерийной палочки при вдыхании воздуха, зараженного больным этой болезнью при чиханье, кашле и разговоре. Наиболее часто дифтерией болеют дети в возрасте 4-6 лет, а протекает болезнь очень тяжело из-за воспаления оболочек рта, носоглотки и гортани токсином, выделяемым дифтерийной палочкой в месте его внедрения. При дифтерии белый плотный налет в виде пленки распространяется не только по миндалинам и горлу, но и покрывает весь язык. Он трудно отделяется. При этом, чем обширнее и распространеннее налеты, тем сильнее интоксикация всего организма и тяжелее течение болезни.
При отсутствии своевременного лечения специальной сывороткой, доза которой рассчитывается индивидуально, дифтерийный токсин через кровь и лимфу разносится по всему организму, отравляя внутренние органы и вызывая опасные для жизни осложнения – поражения сердца, почек, нервной системы и воспаление легких. Симптомы тяжелых форм дифтерии раздвоение в глазах, высокая температура, боль в горле, помутнение сознания и затрудненное дыхание. Медикаментозное лечение при дифтерии и карантин необходим не только ребенку, но и всем членам семьи и ближайшему его окружению.
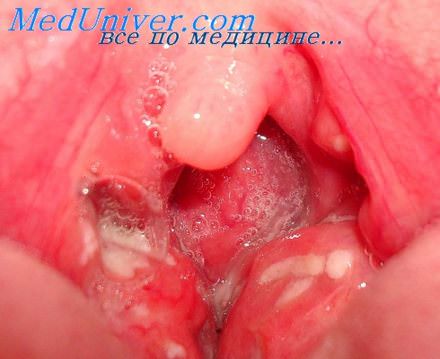
Белый налет при ангине
2. Ангина, фарингит и тонзиллит. Если появление белого налета в горле сопровождается покраснением горла и повышением температуры, то чаще всего это свидетельствует о развитии одного из самых часто встречаемых у детей заболеваний ангины, фарингита или тонзиллита. Этими заболеваниями хоть раз в жизни болели все, поэтому каждый отлично знает основные их симптомы: боль в горле, трудности в глотании, высокая температура и общая слабость.
Пытаться дома вылечить ангину, фарингит и тонзиллит у ребенка народными рецептами, полосканиями и прогреваниями нельзя. Не следует рисковать здоровьем своего ребенка, эти заболевания могут при неграмотном лечении привести к тяжелым сердечным проблемам в будущем, а при обращении к врачу и приеме антибиотиков выздоровление наступает уже через 5-7 дней.
Зачастую родители задаются вопросом: “Как же понять, какая болезнь вызвала появление белого налета в горле у ребенка: дифтерия, фарингит, ангина или тонзиллит?” К сожалению, определить это самостоятельно довольно сложно, лучше обратиться по этому поводу к врачу. Он должен дать направление ребенку, чтобы сдать мазок с горла на анализ. Если у ребенка ангина, фарингит или тонзиллит, то соскоб не вызывает существенного дискомфорта, а снять часть плотной белой пленки из горла при дифтерии весьма болезненно. При взятии ее появляется даже кровь на месте соскоба, а сама дифтерийная пленка, в отличие от образца при других заболеваниях горла, не растворяется в воде.
3. Молочница или кандидоз. Белый творожистый налет в горле может появиться у младенцев, как проявление ещё слабого иммунитета. При молочнице такой налёт покрывает всю ротовую полость, он есть и на миндалинах, и на небе, и на языке, но ребёнка он не беспокоит. Температуры и боли у малыша нет. Домашние методы лечения молочницы довольно эффективны, но часто встречаются ситуации, когда победить грибковую инфекцию без медикаментозных препаратов невозможно. При запущенных случаях молочница может привести к нарушению работы почек, мочеполовой системы и органов желудочно-кишечного тракта.
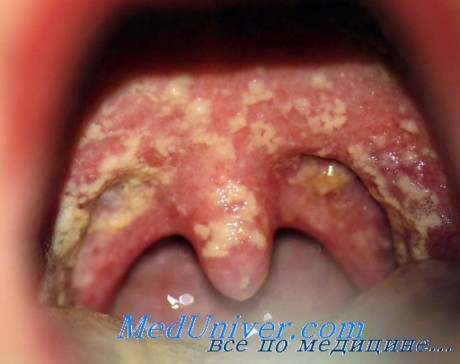
Белый налет на зеве при молочнице (кандидозе)
– Вернуться в оглавление раздела “отоларингология”
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Налет на гландах без температуры
Среди всех заболеваний не так много патологий, при которых появление белого налета не сопровождается гипертермией. Высота лихорадки зависит не только от свойств патогенных микроорганизмов, но и особенностей иммунной системы человека. Налет на миндалинах без температуры может наблюдаться при выраженном иммунодефиците, обусловленном тяжелым заболеванием.
Содержание статьи

К патологиям, при которых гипертермия регистрируется на субфебрильных цифрах или вовсе не наблюдается, следует отнести:
- фарингомикоз;
- стоматит;
- ангину Симановского-Венсана;
- хронический тонзиллит.
Фарингомикоз
Возникновение воспалительного очага в зоне гланд и глотки, обусловленное активацией грибковых возбудителей, называется фарингомикоз. На сегодняшнее время треть всех случаев инфекционных болезней глотки представлена грибковым поражением. Зачастую оно сочетается с хейлитом, гингивитом или стоматитом.
В большинстве случаев инициатором развития болезни являются грибки кандида, которые относятся к условно-патогенной группе. Они способны поражать не только слизистую ротовой полости, но и кожи, половых органов. Довольно редко при диагностике выявляются плесневые грибки. К предрасполагающим факторам относится:
- снижение иммунной системы;
- частые ОРВИ;
- тяжелые соматические болезни;
- туберкулез;
- онкоболезни;
- длительный курс антибиотикотерапии, прием гормональных средств, а также цитостатиков;
- наличие съемных зубных протезов.
Классификация фарингомикоза включает виды патологии, отличающиеся по клиническим признакам:
- псевдомембранозный – имеет белый налет на гландах и глоточной поверхности;
- эритематозный отличается появлением участков покраснения на слизистой с гладкой поверхностью;
- для гиперпластической – характерно формирование белых бляшек, сложно удаляемых со слизистой;
- при эрозивно-язвенном поражении наблюдаются изъязвления на слизистой поверхностного характера.

Симптоматически фарингомикоз проявляется:
- першением, дискомфортом, жжением, сухостью в ротоглотке;
- болевым синдромом в зеве, который усиливается при приеме соленой или перченой пищи;
- головной болью;
- недомоганием;
- лимфаденитом;
- субфебрилитетом (не всегда).
В диагностике отоларинголог выясняет анамнез, анализирует жалобы и проводит обследование. При фарингоскопии отмечается отечность слизистой, белесоватые пленки, распространяющиеся на гланды, язык, дужки и заднюю глоточную стенку. На фоне атрофических участков отмечаются гипертофированные валики.
Решающую роль в диагностике играет бактериологическое исследование и микроскопия. Благодаря этим методам определяется вид патогенных микроорганизмов и их устойчивость к медикаментам.
При активации грибов кандида наблюдается творожистая консистенция налетов, которые легко снимаются. При поражении плесневыми грибами пленки имеют желтый оттенок и трудно удаляются.
Фарингомикоз зачастую протекает в хронической форме с частыми обострениями. Вне обострения беспокоят только местные симптомы в ротоглотке.
При прогрессии болезни повышается риск развития паратонзиллярного, заглоточного гнойника и сепсиса.
В лечении используются препараты местного и системного действия. Прием антимикотических препаратов длиться до 14 дней, после чего повторяется исследование мазков из зева. При осложненном течении болезни показана госпитализация.
Местное лечение предусматривает обработку глоточной стенки и промывание гланд. Обязательным пунктом является иммунокоррекция, а также лечение сопутствующих болезней.
Афтозный стоматит
Повреждение поверхностного слоя слизистой рта эрозивными дефектами приводит к появлению определенных клинических признаков. Причины стоматита до сих пор не установлены, выделяют лишь предрасположенные факторы:
- снижение иммунной защиты;
- использование средств для ухода за ротовой полостью с лаурилсульфатом натрия;
- травмы (прикусывание слизистой);
- авитаминоз;
- нервное перенапряжение;
- гормональные изменения (менструальный цикл, беременность);
- аллергогенные продукты (цитрусовые, шоколад);
- генетическая предрасположенность.
Учитывая форму болезни, различают:

- фибринозную, при которой нарушается микроциркуляция, появляются афты с белым налетом. Спустя 2 недели изъязвления эпителизируются;
- некротическую, характеризующуюся деструктивными процессами, из-за которых появляются афты на фоне некроза тканей. Болезнь наблюдается при наличии тяжелой сопутствующей патологии. Язвы безболезненны, полностью эпителизируются в течение месяца;
- грандулярную, когда поражаются протоки желез и возникают болезненные афты;
- рубцующую, при которой афты быстро трансформируются в глубокие язвенные дефекты. Заживление происходит через 3 месяца с образованием рубца;
- деформирующую, наиболее тяжелую, ведь язвы глубокие, часто рецидивируют, что приводит к деформации неба, дужек и губ.
Афтозные дефекты и белый налет на миндалинах без температуры следует дифференцировать с другими формами стоматита (герпетическая, язвенно-некротическая). Лечебная тактика основывается на местной и системной терапии.
Местно назначаются обработки ротовой полости фурацилином или хлоргексидином. При наличии болевого синдрома афтозные дефекты обрабатываются глицериновой массой с анестетиком (новокаин). При аллергическом происхождении афт назначаются лечебные средства с гормональными, сосудистыми компонентами, анестетиками и антикоагулянтами.
При обострении используются ферменты, витамины, прополис и сок каланхоэ для ускорения заживления. Для системного действия показан прием антигистаминных препаратов (Супрастин, Зодак). В некоторых случаях рассматривается вопрос вакцинации, назначении противовирусных и иммуностимуляирующих медикаментов.
В лечебный комплекс также включаются физиотерапевтические процедуры, например, фоно-, электрофорез или лазер. На фоне лечения требуется соблюдение гипоаллергенной диеты.
Ангина Симановского-Венсана

Отсутствие температуры у взрослого на фоне поражения миндалин может указывать на развитии ангины Симановского-Венсана. Гипертермия при данной форме тонзиллита наблюдается редко, поэтому не всегда удается правильно трактовать появление местных симптомов в ротоглотке.
Среди причин, провоцирующих развитие болезни, следует выделить условно-патогенные микробы в ротовой полости, которые при определенных условиях становятся болезнетворными. К таким микроорганизмам относится спирохета, а также веретенообразная палочка. Из предрасполагающих факторов стоит отметить:
- снижение иммунной защиты вследствие частых ОРВИ, обострения тяжелой сопутствующей патологии, туберкулеза или онкоболезней;
- заболевания крови;
- гиповитаминоз;
- неправильную гигиену рта.
Клинически тонзиллит проявляется обильным слюноотделением, гнилостным запахом, увеличением близко расположенных лимфоузлов и болью в ротоглотке.
При диагностике проводится фарингоскопия, благодаря которой удается визуализировать пораженные гланды, отечность тканей, разрыхление и бело-желтые налеты. Пленка удаляется легко, оставляя язвенные дефекты с неровными границами.
Вид патогенных микроорганизмов удается установить с помощью культурального анализа. Материал для исследования берется с поверхности миндалин, после чего производится его посев. Также выполняется ПЦР для более быстрого определения вида болезнетворных микробов.
Для снижения риска повторного развития ангины рекомендуется соблюдать гигиену рта, укреплять иммунную защиту и своевременно санировать хронические инфекционные очаги.
Хронический тонзиллит
В большинстве случаев налет в горле без температуры регистрируется при хроническом течении тонзиллита. К причинам, которые провоцируют хронизацию инфекционно-воспалительного процесса в гландах, относится:
- снижение иммунной защиты;
- состояние после перенесенных инфекций (скарлатина, дифтерия, корь);
- сильное переохлаждение;
- большие дозы антибактериальных препаратов длительным курсом;
- тяжелые сопутствующие болезни;
- нарушение носового дыхания (поллиноз, искривление перегородки, аденоидит);
- хронические инфекционные болезни носоглотки;
- кариес.
В большинстве случаев при диагностике выявляется стафилококк или стрептококк. Учитывая выраженность клинических признаков, различают несколько форм:

- простая – проявляется местными симптомами в виде отечности, утолщения дужек, появления гнойного отделяемого и заполнения лакун пробками. Регионарные лимфоузлы при прощупывании отмечаются увеличенными и чувствительными;
- токсико-аллергическая 1 степени – характеризуется сочетанием местных и системных проявлений. Человека беспокоит недомогание, артралгия и загрудинные боли. При диагностике на ЭКГ не выявляются какие-либо изменения. На фоне ослабленного иммунитета процесс выздоровления после респираторных болезней и обострений тонзиллита становится более длительным;
- токсико-аллергическая 2 степени, при которой наблюдаются функциональные изменения внутренних органов (печени, почек, миокарда). На ЭКГ выявляются нарушения кардиального ритма вследствие поражения миокарда.
Осложнения представлены ревматизмом, кардиальными пороками, миокардитом, эндокардитом, сепсисом и поражением желез. Также местно возможно формирование паратонзиллярного гнойника.
Симптомы хронического тонзиллита представлены:
- комком в горле;
- першением;
- сухостью;
- неприятным запахом.
В периоды обострения возможно повышение температуры, появление общих клинических признаков, например, недомогания, головной боли и сонливости. Боль в горле значительно усиливается, что обусловлено активацией инфекционных возбудителей.
В диагностике используется фарингоскопия и лабораторные исследования. При осмотре ротоглотки выявляется покраснение, утолщение слизистой дужек, которые могут срастаться с гландами. На поверхности визуализируется налет, обусловленный распространением гнойного отделяемого из лакун.
Лечение заключается в назначении антибактериальных препаратов местного (Биопарокс) или общего характера (Амоксициллин), полосканий и ингаляций растворами с антисептическим, анальгетическим и противовоспалительным действием.
Отсутствие повышенной температуры не означает отсутствия болезни.
Причины появления белого налета на миндалинах
Возникновение белого налета на миндалинах у курильщиков обусловлено развитием лейкоплакии. Визуально пораженные зоны покрыты белесоватыми пленками, они представлены некротизированными клетками вследствие длительного негативного влияния табачного дыма. Конечно, лейкоплакия считается доброкачественной патологией, однако не следует забывать о риске злокачественной клеточной трансформации.
Содержание статьи

Кроме того, белый налет на миндалинах указывает на множество других заболеваний:
- дифтерия (благодаря своевременной вакцинации удается избежать патологии);
- ангина (фолликулярная, лакунарная, некротическая, Симановского-Венсана);
- афтозный стоматит;
- кандидозное поражение (фарингомикоз).
Также заметим, что белый налет на гландах наблюдается при специфических инфекционных болезнях, например, сифилисе.
Тонзиллит
На пути проникновения инфекции в организм через дыхательные пути находятся миндалины. Они представляют собой скопление лимфоидной ткани, благодаря которой обеспечивается иммунная защита. Миндалины подвергаются постоянной атаке патогенными микроорганизмами, однако заболевание развивается только при определенных условиях:
- снижении иммунной защиты;
- после общего переохлаждения;
- на фоне ОРВИ;
- при обострении тяжелой соматической патологии;
- нервном перенапряжении;
- на фоне хронических инфекционно-воспалительных заболеваний носо-, ротоглотки (синусит, гингивит, тонзиллит).
При ангине болит горло, наблюдается першение, дискомфорт в ротоглотке, фебрильная гипертермия и выраженный синдром интоксикации.
Выраженность симптомов зависит от формы тонзиллита.
| Форма ангины | Признаки | Картина при фарингоскопии |
|---|---|---|
| Катаральная | Субфебрилитет, слабость и не ярко выраженный болевой синдром. | Миндалины увеличены за счет отечности, инфильтрации тканей, поверхность их гиперемирована. Белый налет на миндалинах при этом отсутствует. |
| Фолликулярная | Лихорадка до 39 градусов, интенсивная боль в ротоглотке, слабость, снижение аппетита и сонливость. | На гландах просматриваются через гиперемированную слизистую нагноившиеся фолликулы в виде зерен. После вскрытия гнойничков на поверхности образуется пленка из гнойного отделяемого. |
| Лакунарная | Температура достигает 40 градусов, наблюдается тяжелый интоксикационный синдром. | В лакунах накапливаются гнойные пробки, на поверхности формируется гнойный налет. |
| Некротическая | Гектическая гипертермия, болевой синдром мешает принимать пищу, разговаривать, отмечается дискомфорт. | Некротические пленки локализуются на задней стенке горла, гландах, небе и язычке. |
| Симановского-Венсана | Фебрильная лихорадка, сильная боль в ротоглотке. | Миндалины с белым налетом и изъязвлениями. |

Среди осложнений тонзиллита следует выделить местные (паратонзиллярный гнойник, отит) и системные (ревматическая лихорадка, кардиальные клапанные пороки, воспалительное поражение миокарда, эндокарда, полиартрит, ренальная дисфункция). Осложнения общего характера обусловлены распространением стрептококковой инфекции по кровеносному руслу.
Развитие бактериального сепсиса приводит к формированию инфекционных очагов во внутренних органах.
Для диагностики используется фарингоскопия и лабораторное обследование. Благодаря бактериологическому исследованию удается определить тип инфекционных микроорганизмов и установить их чувствительность к лекарственным препаратам. Для анализа собирается материал – налет с миндалин.
Чтобы правильно лечить тонзиллит, следует выполнять следующие рекомендации:
- прием антибактериальных препаратов, которые позволяют устранить патогенных возбудителей и предупредить генерализацию инфекции;
- прием жаропонижающих лекарств, например, Нимид, Аспирин;
- полоскание ротоглотки растворами с антимикотическим, противовоспалительным и анальгетическим действием (Мирамистин, Хлорфиллипт);
- орошение миндалин спреем (Биопарокс, Гивалекс);
- обработка гланд Люголем, Колларголом.
Когда наблюдается белый налет в горле, боль в горле, следует немедленно начать полоскание, что позволит приостановить распространение инфекционно-воспалительного процесса.
Дифтерия
Белый налет в горле и на поверхности гланд может быть обусловлен возникновением дифтерии. Заболевание развивается вследствие размножения палочек Леффлера, токсин которых предрасполагает появлению таких клинических признаков:
- болевой синдром в горле;
- фебрильная гипертермия;
- тахикардия;
- бледность кожи.
При болезни могут поражаться глаза, нос, кожные покровы, верхние респираторные пути и половые органы. Через двое суток после появления первых симптомов возникают пленки на миндалинах, удалять которые самостоятельно не рекомендуется. При распространении пленок на гортань повышается риск развития крупа.
Пленки при дифтерии трудно удаляются с гланд, что приводит к появлению кровоточащей раны.

В последнее время довольно часто диагностируется токсическая форма болезни, при которой отмечается отек шеи, обширное поражение ротоглотки, цианоз губ, снижение артериального давления и нарушение сознания. Из осложнений следует выделить инфекционно-токсический шок, токсическое поражение нервной системы с появлением галлюцинаций и внутренних органов.
В развитии крупа выделяют несколько стадий, в процессе которых наблюдается грубый кашель, осиплость голоса с постепенным появлением шумного дыхания, беззвучного кашля и асфиксии.
В диагностике используются инструментальные и лабораторные методы. С помощью фаринго- и ларингоскопии выявляется распространенность патологического процесса.
Афтозный стоматит
Поражая миндалины, слизистую щек, горло, белый налет покрывает афтозные дефекты (эрозии). В зависимости от глубины афт эпителизация происходит в течение 2-4 недель. В случае рубцующей и деформирующей форм наблюдается рубцевание глубоких язв и деформация нижней челюсти.
Обычно болеть афты начинают при прогрессии заболевания, что затрудняет жевание и процесс приема пищи. Заболевание обычно имеет хроническое течение с частыми рецидивами. Обострение болезни происходит при снижении иммунной защиты.
Диагностика заключается в осмотре ротовой полости стоматологом. Лечение составляется на основании результатов обследований. Лечение местного характера заключается в обработке пораженных участков слизистой антисептическими растворами (Фурацилин, Хлоргексидин). Как убрать болезненность? Для уменьшения болевых ощущений показано смазывание афт глицериновой мазью с лидокаином.
Также лечение предусматривает назначение витаминов, ферментных, сосудистых, гормональных средств, антикоагулянтов и препаратов, ускоряющих заживление язв. Из физиотерапевтических процедур используется фоно-, электрофорез и лазер.
Фарингомикоз

На сегодняшний день треть всех обращений к отоларингологу с болью в горле обусловлено кандидозным поражением ротоглотки, при котором творожистый налет покрывает слизистую миндалин, задней глоточной стенки и языка. Чтобы узнать как убрать налет и избавиться от патологии, следует установить ее причину. Среди предрасполагающих факторов следует отметить:
- длительный лечебный курс с помощью антибактериальных, гормональных препаратов;
- лучевую и химиотерапию;
- снижение иммунной защиты.
Зачастую при диагностике выявляются грибы кандида, которые относятся к группе условно-патогенных микроорганизмов. В 6% случае обнаруживаются плесневые грибы, которые обуславливают развитие более тяжелой симптоматики.
Различают четыре формы патологии:
- псевдомембранозная, при которой отмечается творожный налет на поверхности ротоглотки белого или желтого оттенка;
- катаральная, характеризующаяся появлением гиперемированными зонами с гладкой поверхностью;
- гиперпластическая, при которой наблюдаются казеозные образования в виде бляшек белой окраски. Они достаточно трудно снимаются со слизистой;
- эрозивно-язвенная – отличается возникновением эрозивных дефектов на слизистой неглубокого характера.
Клинические признаки кандидозного поражения представлены дискомфортом, жжением, першением, сухостью и царапаньем в ротоглотке. Болезненность усиливается при приеме пищи со специями. Боль при этом может отдавать в зону уха и шеи.
Также наблюдается местный лимфаденит, головная боль, гипертермия на субфебрильных цифрах (редко) и недомогание. Если болезнь обусловлена активацией и размножением грибов кандида, налет легко снимается, имеет творожистую консистенцию и белесоватый оттенок. Пленки располагаются на гиперемированной слизистой, которая местами имеет изъязвления и кровоточит.
Желтоватые налеты наблюдаются при кандидозном поражении плесневыми грибами. Пленки напоминают налет при дифтерии, что требует дифференцировки.

Для фарингомикоза характерно хроническое течение, причем обострения регистрируются 8-9 раз ежегодно. Грибковые болезни сложно поддаются лечению, поэтому зачастую острая форма подвергается хронизации. Среди осложнений стоит выделить заглоточный гнойник и сепсис.
Хронизации процесса также способствует неправильный лечебный подход, поэтому не рекомендуется заниматься самолечением.
Для подтверждения диагноза назначается культуральный анализ с помощью которого происходит идентификация возбудителей. Лечение включает прием антимикотических препаратов системного действия, например, Интраконазол, а также местного – полоскания горла и промывание миндалин раствором (Мирамистин или Клотримазол). Терапия сопровождается коррекцией иммунных нарушений.
Чтобы избежать появления налета на миндалинах, следует придерживаться некоторых рекомендаций. Они касаются правильного питания, соблюдения доз принимаемых лекарств, укрепления иммунитета, занятий спортом, закаливания и отказа от курения.
Белый налет на миндалинах без температуры в горле 2020
На сервисе СпросиВрача доступна бесплатная консультация лора онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!

Добрый день. Как у вас дела с желудком? Изжога беспокоит?
У вас есть возможность приложить результаты мазков?

Какие у вас жалобы были в ноябре, после чего появились налёты? Темпермтура? Конъюквит? Разжтжеоип стула? Ангина?
Елена, утром появился налёт ,через день стало больше ,ангины не было ,горло не болело ,температура только два дня была 37 .


Екатерина, утром проснулась почувствовала сухость ,посмотрела миндалины был маленький налёт ,вот с этого дня он увеличивается и лечение не помогает .



Не совсем на то похоже, но все возможно. А на этом фоне и возможно снижение иммунитета с присоединением бактериальной инфекции. Можно сдать кровь на иммуноглобулин Е общий. Также сдать кровь на ВИЧ.

1. Требуется дообследование у инфекциониста
2. Такое я встречала в практике при хроническом тонзиллите и к сожалению решилось только удалением миндалин.
3. Из того что вы прикрепили в анализах все хорошо

Здравствуйте, Татьяна.
Как у вас дышит нос? Горло болит, или только ощущаете сухость? С желудком нет проблем? Мазки на флору и грибы когда примерно сдавали? Перерыв в приеме лекарств во время сдачи мазков был?
Марина, нос дышит нормально ,горло не болит только сухость ,по ночам сильнее удушается ,перерыва между лечением не было ,все три месяца меня лечат всеми возможными лекарствами .

Дело в том, что в идеале перед сдачей мазка на флору, грибы или вирусы должна пройти неделя после приема антибактериальных средств, местных противомикробных и противогрибковых средств. На герпес-вирусы обследование вы не проходили?


Вы когда делали мазок антисептиками не полоскали горло?( за 10 дней до сдачи мазка нельзя нечем полоскать горло)

Тогда мазок неинформативный. Сделайте перерыв на 10 дней и тогда сделайте мазок из горла на микрофлору и грибы. Сейчас для нормализации микрофлоры ротовой полости принимайте биогая продентис по 1 пас.*1р/д 30 дней( антисептиками не стоит пользоваться больше 10 дней, может возникнуть дисбактериоз)

Исключите скрытые инфекции. ИФА крови на антитела ig gm к ВЭБ, ЦМВ, ВПГ, токсоплазме, микоплазме, хламидиям.кровь на ВИЧ.
Возможно причина прояснится
Увеличенные миндалины без температуры
В некоторых случаях миндалины могут увеличиваться без температуры. Увеличенные миндалины без температуры требуют такого же внимания и лечебного подхода во избежание развития осложнений.

3.30 (Проголосовало: 37)
- При каких состояниях миндалины могут быть увеличены без повышения температуры?
- Особенности состояния при увеличенных гландах без температуры
- Лечение увеличенных миндалин без температуры
- Профилактика
Миндалины (гланды) – это важный орган иммунной системы человека, участвующий в защите организма от вредоносных носителей и препятствующий их распространению. Их главная задача – определить патогенные микроорганизмы и выработать антитела для борьбы с ними.
Сами по себе увеличенные гланды – это не заболевание, а симптом. Они могут увеличиваться:
- при инфекции;
- при генетически обусловленной гипертрофии;
- при заболеваниях крови (лимфопролиферативные заболевания);
- при аутоиммунных заболеваниях;
- при аллергическом воспалении и отеке.
Обычно эти процессы сопровождаются повышением температуры, но в некоторых случаях миндалины могут увеличиваться без её повышения. Часто это заставляет оттягивать визит к врачу, так как именно температура считается маркером болезни. Но увеличенные миндалины без температуры требуют такого же внимания и лечебного подхода во избежание развития осложнений.
При каких состояниях миндалины могут быть увеличены без повышения температуры?
Без повышения температуры миндалины могут воспаляться из-за:
- Аллергии. Увеличение миндалин часто происходит у людей, подверженных аллергии. В качестве аллергенов выступают разные вещества – шерсть животных, пыль, пыльца, продукты питания, насекомые, бытовые химические средства.
- Грибкового поражения. Наблюдается следующая симптоматика: першение в горле, сухость во рту, видимый творожистый налет на слизистой.
- Пересушенного воздуха. Из-за постоянного вдыхания сухого воздуха слизистая гортани пересыхает, в результате чего гланды опухают. К этому приводит и работа в загазованных условиях.
- Курения. Табачный дым обжигает слизистую, в результате этого может появиться отечность миндалин.
- Некоторых форм ангины (тонзиллита). Биологический смысл повышения температуры при инфекционных заболеваниях заключается в ускорении гибели болезнетворных носителей в среде с высокой температурой. Следовательно, если температура тела не повысилась – значит, количество проникших в организм инфекционных носителей невелико. Обычно, если инфицирование было незначительное, то человек легко и быстро переносит этот недуг. Но при увеличенных гландах и отсутствии температуры можно говорить и о недолеченном остром воспалительном процессе в тканях миндалин и его переходе в хронический. В таком случае процесс выздоровления будет длиться дольше, а помимо этого, есть вероятность развития осложнений. Оба варианта патологий требуют обследования и назначения корректного лечения врачом-отоларинголом.
Особенности состояния при увеличенных гландах без температуры
Даже при нормальной температуре тела, но при наличии патологических процессов в организме, человек может чувствовать себя совершенно нездорово. Воспаление миндалин без температуры, независимо от причин, может мешать нормальному образу жизни и сопровождаться:
- головной болью;
- болью в горле;
- отсутствием аппетита;
- трудностями с глотанием;
- сухостью и першением в горле;
- увеличением лимфатических узлов и болезненностью при их пальпации;
- усталостью, разбитостью, сонливостью, сниженной работоспособностью, раздражительностью.
Лечение увеличенных миндалин без температуры
Перед назначением лечения нужно установить причину воспаления миндалин.
Если причиной явилось инфекционное или грибковое поражение, то пациенту назначается курс антибактериальной терапии, обработка горла и слизистых специальными препаратами, вливания в гортань, промывания миндалин, прием витаминных комплексов для поддержки иммунитета.
При неэффективности консервативного лечения может быть назначена операция тонзилэктомия – хирургическое удаление миндалин. Чаще всего это показание для лечения хронического тонзиллита, протекающего с токсико-аллергическими проявлениями и серьезно мешающего комфортной жизнедеятельности человека.
Если опухание гланд связано с внешними факторами – курением, работой в неподходящих условиях, атаками аллергенов, врач посоветует коррекцию образа жизни или окружающих условий, прием поддерживающих средств.
Профилактика
Чтобы не допустить патологического увеличения миндалин нужно придерживаться следующих рекомендаций:
- Повышать иммунитет: правильно и хорошо питаться, закаляться, заниматься спортом, отказаться от вредных привычек, соблюдать правильный режим сна.
- Избегать провоцирующих факторов: не переохлаждаться, увлажнять воздух в помещении, убрать аллергены из окружающей обстановки.
- Своевременно лечить инфекционные болезни в самом начале и не допускать их перехода в хроническую форму.
- Проводить профилактические полоскания горла и промывания лакун миндалин. Эти процедуры проводятся в нашей клинике, и о них вас будут рады проконсультировать наши врачи.
Если вас беспокоят увеличенные миндалины без температуры, записывайтесь на прием к отоларингологам «Клиники уха, горла и носа» – вы получите всеобъемлющие консультации и качественное лечение.
Пробки в миндалинах
Пробки в нёбных миндалинах (или гландах) — это гнойные скопления в лакунах миндалин. В медицине можно встретить и другие названия этой патологии: гнойные пробки, казеозные пробки.
В большинстве своём это белые пробки, но могут иметь жёлтый, коричневый или серый оттенок, в зависимости от их состава.
Пробки в миндалинах могут быть мягкими на ощупь или более твёрдыми, если в их составе большое количество кальция. Их размер варьируется от нескольких миллиметров до сантиметра. Их появлению одинаково подвержены как мужчины, так и женщины, независимо от возраста.
Некоторые пациенты ошибочно думают, что такое состояние лечить необязательно. Но это в корне неправильно! Наличие в нёбных миндалинах гнойных скоплений способствует развитию осложнений (причём не только на верхние дыхательные пути, но даже на суставы, почки и сердце!).
Почему же возникает скопление гноя в гландах? Как проводить лечение пробок в миндалинах? И можно ли осуществлять лечение в домашних условиях? Ответы на все волнующие вопросы вы найдёте в нашей новой статье.
Пробки на миндалинах: причины возникновения
Чтобы выяснить этиологию возникновения гнойных скоплений в гландах, нужно понять, какую роль в организме выполняют нёбные миндалины.
Гланды — это важный орган иммунной системы человека, который первый встаёт на пути бактериям и вирусам, попадающим в организм через рот. Как только “чужаки” попадают на поверхность гланд, в них начинается усиленная выработка лейкоцитов, вступающих в схватку с патогенными микроорганизмами. В результате таких “боевых действий” в лакунах гланд скапливаются погибшие лейкоциты, бактерии, остатки эпителия. С течением времени здесь скапливаются минералы, и содержимое лакун начинает затвердевать, образуя казеозные пробки.
Основная причина возникновения пробок — это хронический тонзиллит. Но они также могут образовываться в нёбных миндалинах в силу различных причин:
- скопление стафилококков, стрептококков, пневмококков и других бактерий;
- у людей, имеющих слабую иммунную систему;
- частые ангины;
- наличие в организме вируса герпеса, грибков;
- стоматологические проблемы (кариес);
- вирусные инфекции (грипп, ОРВИ).
Каждая из выше перечисленных причин способна спровоцировать воспаление нёбных миндалин. Увеличивают риск скопления казеозных масс в лакунах гланд неправильное питание, курение, употребление алкоголя.
Просто так, беспричинно, пробки не образуются. Они являются последствием другого заболевания и сигнализируют о том, что в организме идёт воспалительный процесс.
Симптоматика
Скопления маленького размера, как правило, не вызывают яркую симптоматику. При скоплениях большого размера у больного могут наблюдаться следующие симптомы воспаления:
- неприятный запах изо рта;
- на поверхности гланд хорошо просматриваются белесоватые точки;
- непрекращающаяся боль в горле;
- боль во время глотания;
- может быть повышена температура тела до 37-37,7 градусов;
- ощущение дискомфорта в месте скопления гнойных масс;
- отёкшие гланды;
- слабость, вялость, общее недомогание;
- снижение работоспособности;
- потеря аппетита;
- увеличенные лимфоузлы;
- болевые ощущения могут отдавать в уши.

Пробки появляются постепенно, поэтому на ранних этапах развития заболевания больной испытывает только дискомфорт при глотании и першение в горле.
Это состояние крайне опасно для беременных женщин! Помимо того, что оно пагубно сказывается на общем состоянии будущей мамы, оно может негативно отразиться на развитии плода и при самом плохом исходе спровоцировать выкидыш. Поэтому крайне важно вовремя обратиться к оториноларингологу, чтобы получить грамотные рекомендации, как эффективно лечить тонзиллит во время беременности и избежать осложнений.
Помоги себе сам?
Самая большая ошибка большинства пациентов — чрезмерная уверенность, что удаление казеозных пробок можно провести дома подручными средствами. В ход идёт целый арсенал предметов, которые абсолютно не предназначены для этого: ложки, вилки, зубочистки. В лучшем случае такая самодеятельность просто не принесёт результата, в худшем — вызовет травму поверхности миндалин и спровоцирует сильное кровотечение, отёк и воспаление! За этим, с высокой вероятностью, последует ангина! Плюс при неправильном надавливании твёрдым предметом на скопление гноя, можно протолкнуть его ещё дальше в толщу миндалины.
Некоторые пытаются полоскать горло, считая, что полоскание принесёт облегчение. Да, чувство дискомфорта в горле временно проходит, но скопления гнойничков не исчезают, ведь раствор для полоскания контактирует только с поверхностью гланд, а проникнуть внутрь её крайне проблематично, правильнее сказать, невозможно. Поэтому такой метод тоже не эффективен.
Лучший метод избавления от пробок — обратиться к врачу-оториноларингологу!
Возможные осложнения
Как уже упоминалось, наличие скоплений казеозных масс не так безобидно, как может показаться на первый взгляд. Опасность подобного состояния заключается в том, что патогенная микрофлора из лакун миндалин может распространиться на другие органы за пределы гланд и спровоцировать различного рода осложнения:
- Паратонзиллярный абсцесс тканей вокруг гланд. В тканях вокруг гланд запускается сильнейший воспалительный процесс. Больной при таком состоянии испытывает боль в горле. Его не покидает ощущение, что в горле застрял инородный предмет. Возникают трудности с глотанием и широким открыванием рта (тризм жевательной мускулатуры). Периодически больного лихорадит, и проявляются другие неприятные симптомы интоксикации организма. Улучшить состояние пациента в этом случае поможет только вскрытие паратонзиллярного абсцесса, иногда и с одномоментным удалением гланд (абсцесстонзиллэктомия).
- Шейная флегмона — это поражение инфекцией клетчатки шеи. Больной в месте воспаления испытывает сильные болевые ощущения, температура тела повышается до 40°С. Опасность состоит в том, что гнойная инфекция может попасть в кровь и вызвать сепсис и гнойное поражение других органов. Гнойник также может спуститься в средостение – футляр, где находится наше сердце. Такое воспаление называется медиастенит. Это заболевание с крайне высокой летальностью!
- Сепсис (заражение крови), вызываемый попаданием в кровь инфекции. Это состояние крайне опасно для человека и требует срочной госпитализации.
- Заболевания почек.
- Заболевания суставов.
- Заболевания сердца.
Лечение пробок в миндалинах
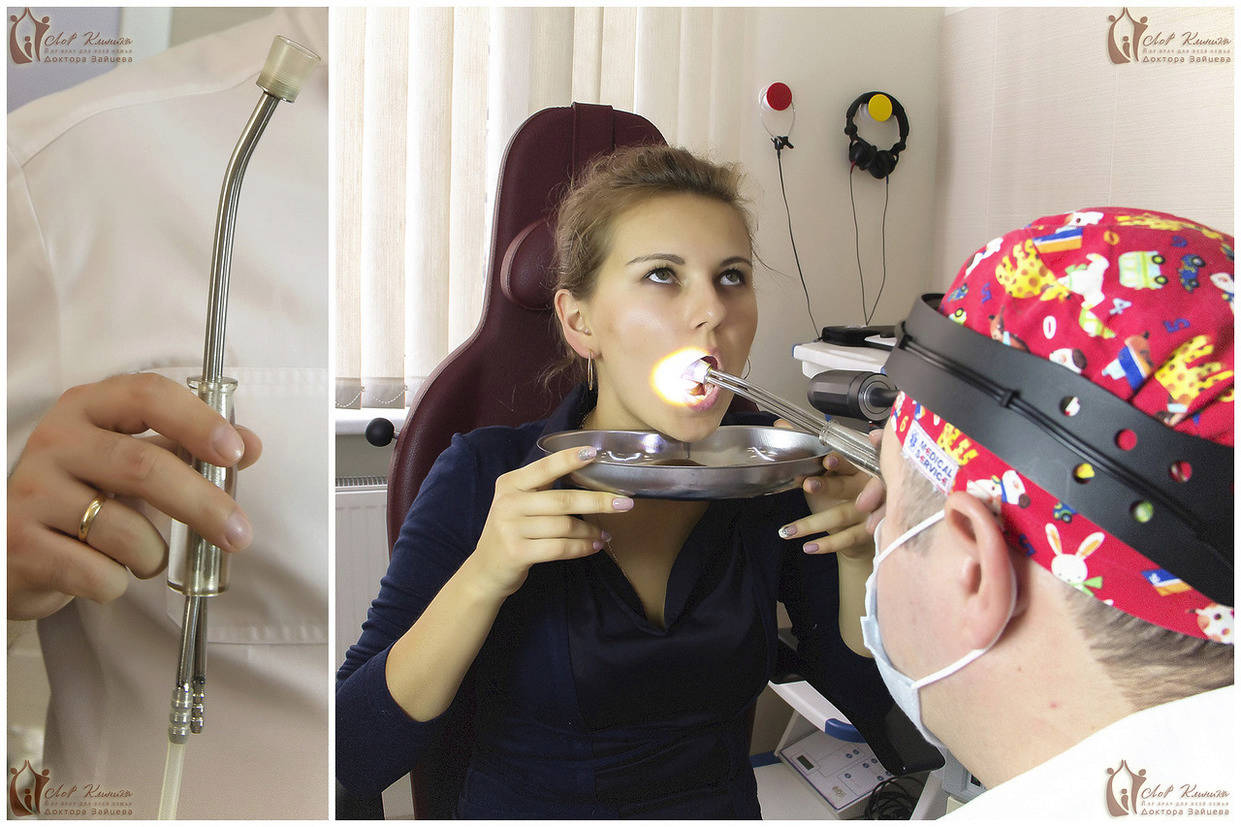
При обращении к лор-врачу пациенту предлагается консервативное лечение, которое включает промывания гланд, физиотерапевтические процедуры и медикаментозную терапию.
Существуют два способа промывания: удаление гноя шприцем и аппаратное промывание. Метод с использованием шприца применяется гораздо реже, в случае если у пациента сильно выражен рвотный рефлекс. Наиболее эффективно промывание гланд вакуумным способом с помощью аппарата «Тонзиллор». В нашей лор-клинике для этого используется специальная вакуумная насадка, у которой на сегодняшний день нет аналогов! С помощью этой насадки удаётся эффективно и безболезненно отмыть всё содержимое лакун гланд, и улучшить состояние пациента уже после первого сеанса.
Профилактика
Чтобы предотвратить появление новых гнойных образований следует выполнять ряд несложных рекомендаций. Необходимо уделять особое внимание гигиене полости рта и чистить зубы два раза в день, чтобы избежать скопления во рту патогенной микрофлоры. Хорошо пролечивать ангину, полностью выполнять все предписания врача, особенно это касается длительности приёма антибиотиков. Нужно вовремя лечить стоматологические заболевания и инфекционные болезни носа, избегать переохлаждений и укреплять иммунитет. Тогда гланды перестанут доставлять проблемы, а станут другом.