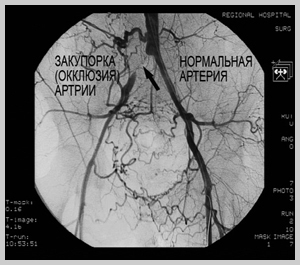
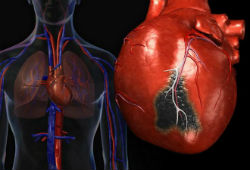
Как избавиться от кардиосклероза?
Кардиосклероз — это одно из опасных проявлений ишемической болезни сердца, обусловленное разрастанием соединительной ткани и формированием рубца в сердечной мышце и клапанах. В результате патологического процесса сердце теряет способность к нормальной возбудимости и сократимости.
Классификация патологии
Одной из возможных классификаций заболевания является разделение по распространенности патологического процесса.
Виды кардиосклероза
- Очаговый — миокард поражается отдельными очагами, которые могут быть мелкими (мелкоочаговая форма) и значительными по площади (крупноочаговая форма).
- Диффузный — соединительная ткань равномерно разрастается по всему миокарду.
В зависимости от причин возникновения, кардиосклероз может быть: атеросклеротическим (развивается вследствие атеросклероза) и миокардитическим (появляется после миокардитов).
При коронарном атеросклерозе выделяют диффузный кардиосклероз (следствие ишемии и дистрофии миокарда) и очаговый или постинфарктный кардиосклероз (развивается после перенесенного инфаркта).
В результате артериальной гипертензии развивается диффузный фиброз, или мелкоочаговый кардиосклероз. Диффузный фиброз можно рассматривать как связующее звено между гипертоническим повреждением сердца и хронической сердечной недостаточностью.
Причины возникновения заболевания
Появлению кардиосклероза в большинстве случаев предшествует какое-либо заболевание сердца и сосудов (воспалительные процессы, инфекции, инфаркт, ишемия и др.). В результате патологического процесса здоровые мышечные клетки разрушаются, образуются полости и очаги некроза. На месте мышечной ткани формируются рубцы из соединительной ткани, которая замещает поврежденные и некротизированные участки миокарда.
Причины кардиосклероза
- Миокардит
- Атеросклероз
- Стенокардия
- Инфаркт миокарда
Изредка встречается врожденный, или первичный кардиосклероз. Он появляется в результате наличия некоторых врожденных патологий (коллагеноза, фиброэластоза).
Факторы, предрасполагающие развитию кардиосклероза сердца
- аллергии;
- курение;
- избыточный вес;
- инфекционные заболевания;
- эмоциональные потрясения и стрессы;
- малоподвижный образ жизни;
- злоупотребление алкоголем;
- генетическая предрасположенность;
- чрезмерные физические нагрузки в течении продолжительного времени.
Клинические проявления
Чаще всего кардиосклероз развивается бессимптомно. Первые признаки кардиосклероза проявляются в виде аритмий разной степени. При диффузном поражении они сопровождаются симптомами сердечной недостаточности.
По мере развития заболевания у больного снижается работоспособность, появляются одышка и учащенное сердцебиение, сначала только при физическом напряжении, а при прогрессировании заболевания и более серьезном поражении — при обычной ходьбе.
Симптомы кардиосклероза
- одышка;
- гипертония;
- ночной кашель;
- снижение диуреза;
- отеки ног;
- тяжесть в правом подреберье;
- полостные отеки;
- нарушение ритма в работе сердца;
- боль в области сердца ноющего или колющего характера.
Атеросклеротическая и очаговая формы склонны к прогрессированию, поэтому со временем симптомы кардиосклероза становятся более выраженными и имеют признаки сердечной недостаточности.
Осложнения
Кардиосклероз изменяет нормальное функционирование сердечной мышцы, при котором наблюдается нарушение возбудимости и проводимости. Заболевание является наиболее частой причиной развития разных видов аритмий: экстрасистолии (чаще желудочковой), мерцательной аритмии, блокады сердца.
Последствия кардиосклероза
- пороки сердца;
- расширение полостей сердца;
- хроническая аневризма сердца;
- предсердно-желудочковая блокада;
- тяжелые формы тахикардии.
Диагностика кардиосклероза
На консультации врач-кардиолог особое внимание уделяет наличию в анамнезе патологий сердечно-сосудистой системы. При физикальном обследовании может быть выявлено увеличение печени, отеки, скопление жидкости в брюшной и плевральной полостях.
Лабораторные показатели при диагностике кардиосклероза мало информативны, поскольку нет специфических лабораторных признаков заболевания.
Инструментальные исследования при кардиосклерозе
-
; ; ;
- сцинтиграфия миокарда;
- магнитно-резонансная томография сердца (МРТ);
- велоэргометрия.
Как избавиться от кардиосклероза?
Лечение кардиосклероза комплексное и направлено на замедление развития склерозирующих процессов (снижение холестерина в крови), снижение частоты приступов стенокардии, устранение недостаточности кровообращения, коррекцию артериального давления и нормализацию сердечного ритма.
Медикаментозное лечение кардиосклероза сердца
- сосудорасширяющие средства;
- антикоагулянты;
- пролонгированные нитраты;
- бета-блокаторы;
- сердечные гликозиды;
- салуретики;
- антиагреганты;
- антиаритмические лекарственные средства;
- диуретики.
При неэффективности консервативной терапии рекомендовано провести хирургическую коррекцию нарушения коронарного кровообращения.
Хирургическое лечение кардиосклероза
- аортокоронарное шунтирование;
- стентирование.
При угрожающих аритмиях показана имплантация искусственного водителя ритма.
В курс лечения кардиосклероза вводится лечебная гимнастика, назначаются дието- и витаминотерапия, препараты калия и магния.
Важную роль в выздоровлении играет санаторно-курортное лечение кардиосклероза.
Профилактика кардиосклероза
Профилактика развития кардиосклероза основана на контроле над основным заболеванием и на мероприятиях по предупреждению его возникновения. Для этого требуется:
- рациональное питание с ограничением соли, жирной и копченой пищи;
- контроль над весом;
- отказ от спиртных напитков и курения;
- умеренная физическая активность;
- избегание сильных эмоциональных переживаний и стресса.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Зав. терапевтическим отделением на Печерске, врач-кардиолог высшей категории

Врач-кардиолог, реаниматолог, терапевт высшей категории, кандидат медицинских наук
Какой врач лечит кардиосклероз?
Кардиосклероз — не приговор! Предупредить развитие тяжелых осложнений и полностью восстановить здоровье поможет своевременная диагностика и лечение кардиосклероза. В Киеве, в подразделениях медицинского центра МЕДИКОМ, расположенных на Оболони и Печерске, опытные специалисты проводят всестороннюю диагностику и разрабатывают индивидуальную тактику лечения для каждого пациента. Звоните по контактному номеру в колл-центр и записывайтесь на консультации к терапевту и кардиологу!














Заведующая терапевтическим отделением на Оболони, врач-терапевт высшей категории, пульмонолог первой категории


Заведующая консультативно-диагностическим и терапевтическим отделением стационара, врач-терапевт высшей категории













Врач-терапевт высшей категории, врач-гастроэнтеролог высшей категории, врач-диетолог высшей категории, к.м.н., доцент

Сертификаты
Отзывы
Хочу сказать большое спасибо врачу Касьяненко Татьяне Владимировне. К ней я обратился с проблемой кардиосклероза. У меня ишемическая болезнь сердца, которую я лечил в государственной больнице. Как мне сказали, кардиосклероз – осложнения первоначально выявленной патологии. И я подумал, что нужно обратиться за консультацией в клинику МЕДИКОМ. Врач принимает по пр-ту Героев Сталинграда, 6Д. Я не разочаровался, анализы принимают быстро, процедуру ЭКГ тоже делают оперативно. Решил лечиться дальше у Татьяны Владимировны.
Ишемическая болезнь сердца возникла у меня лет 5 назад. Я лечилась в обычной поликлинике, сдавала анализы, пила таблетки. Потом лечение бросила, сама виновата, каюсь. Когда стало хуже, прошла процедуру ЭКГ, сдавала кровь и т. д. По факту было выявлено, что у меня произошло осложнение. Я твердо решила заняться своим здоровьем и записалась на прием к кардиологу. Им оказался чудесный врач Касьяненко Татьяна Владимировна. Я довольна специалистом, буду рекомендовать друзьям обращаться в клинику по адресу: пр-т Героев Сталинграда, 6 Д.
Ишемическая болезнь сердца скосила меня, как морально, так и физически. Я решила обратиться в платную клинику за дальнейшим лечением. Моим выбором стал МЕДИКОМ так как адрес удобный для меня. Принимал кардиолог Голод Андрей Григорьевич. Могу сказать только хорошие слова про этого врача. Он мне все подробно объяснил, прописал лечение. Надеюсь, все будет хорошо.
Голод Андрей Григорьевич – замечательный врач из клиники МЕДИКОМ. Работает четко и назначает только нужные анализы, ЭКГ и другие процедуры. Разговаривает с пациентом на понятном языке, без всяких сложных медицинских терминов как это любят делать для запутывания, запугивания и навязывания дорогущих лекарств. Буду ходить к этому кардиологу дальше и надеюсь, что мое лечение будет эффективным. Однозначно рекомендую доктора другим пациентам.
Голод Андрей Григорьевич – замечательный кардиолог. Меня тревожит мое сердце, ведь я дама в зрелом возрасте. Мой сын оплатил мне прием к врачу в клинике МЕДИКОМ. Доктор выписал анализы, направил на процедуру ЭКГ, дал советы по образу жизни. Теперь жду результатов обследования и хочу поскорее начать лечение.
Я хочу сказать, что я настоящая неудачница по жизни в плане здоровья. Уже много лет страдаю болезнями сердца. Вы даже себе не представляете, каково это жить когда моторчик постоянно барахлит! Я проходила лечение у многих врачей. Мне никто не смог помочь, но скорее всего, не хотели особенно со мной возиться. Конечно, я сложный пациент: прошу, чтобы ко мне проявляли уважение и лечили как следует. Но в государственных больницах от кардиологов этого не дождешься. Я обратилась к МЕДИКОМ. Меня записали к Рудь Валентине Михайловне. Первый прием превзошел все мои ожидания. Приятная женщина, сдержанная и одновременно добрая. Доктор сразу поняла, что перед ней человек, который несколько лет терпит симптомы болезни сердца и это накладывает отпечаток и на поведение. Мне были назначены анализы, процедура ЭКГ. Я так поняла, врач взялась за мое лечение серьезно и надолго. Уже рассказала своей соседке про клинику МЕДИКОМ и Валентину Михайловну. И рекомендую вообще всем, кто страдает болезнями сердца, идти к этому кардиологу!
Постинфарктный кардиосклероз ( Постнекротический кардиосклероз )
Постинфарктный кардиосклероз – форма ишемической болезни сердца, характеризующаяся частичным замещением сердечной мышцы соединительной тканью в исходе инфаркте миокарда. Постинфарктный кардиосклероз клинические выражается признаками сердечной недостаточности (одышкой, акроцианозом, снижением толерантности к физической нагрузке, утомляемостью, отеками) и нарушениями сердечного ритма. Постинфарктный кардиосклероз диагностируется на основании данных анамнеза (инфаркт миокарда); результатов ЭКГ и ЭхоКГ, сцинтиграфии миокарда, коронарографии. Лечение постинфарктного кардиосклероза включает назначение периферических вазодилататоров, мочегонных средств, антиаритмических препаратов; по показаниям – хирургическую реваскуляризацию миокарда и имплантацию ЭКС.
Общие сведения
Постинфарктный (постнекротический) кардиосклероз – поражение миокарда, обусловленное замещением погибших миокардиальных волокон соединительной тканью, что приводит к нарушению функционирования сердечной мышцы. В кардиологии постинфарктный кардиосклероз рассматривается как самостоятельная форма ИБС, наряду с внезапной коронарной смертью, стенокардией, инфарктом миокарда, нарушением сердечного ритма, сердечной недостаточностью. Постинфарктный кардиосклероз диагностируется через 2—4 месяца после перенесенного инфаркта миокарда, т. е. после завершения процессов рубцевания.
Причины постинфарктного кардиосклероза
Вследствие инфаркта миокарда образуется очаговый некроз сердечной мышцы, восстановление которого происходит за счет разрастания рубцово-соединительной ткани (кардиосклероз). Рубцовые участки могут иметь различную величину и локализацию, обуславливая характер и степень нарушения сердечной деятельности. Новообразованная ткань не способна осуществлять сократительную функцию и проводить электрические импульсы, что приводит к снижению фракции выброса, нарушению сердечного ритма и внутрисердечной проводимости.
Постинфарктный кардиосклероз сопровождается дилатацией камер сердца и гипертрофией сердечной мышцы с развитием сердечной недостаточности. При постинфарктном кардиосклерозе рубцовые процессы могут затрагивать и клапаны сердца. Кроме инфаркта миокарда, к постинфарктному кардиосклерозу могут приводить миокардиодистрофия и травмы сердца, однако это случается гораздо реже.
Симптомы постинфарктного кардиосклероза
Клинические проявления постинфарктного кардиосклероза обусловлены его локализацией и распространенностью в сердечной мышце. Чем больше площадь соединительной ткани и меньше функционирующего миокарда, тем вероятнее развитие сердечной недостаточности и аритмий.
При постинфарктном кардиосклерозе больных беспокоит прогрессирующая одышка, тахикардия, снижение толерантности к физической нагрузке, ортопноэ. Пароксизмальные приступы ночной сердечной астмы заставляют проснуться и принять вертикальное положение – сидя одышка исчезает спустя 5-20 минут. В противном случае, особенно при сопутствующей артериальной гипертензии, может развиться острая левожелудочковая недостаточность – отек легких. Аналогичные состояния у больных постинфарктным кардиосклерозом могут развиваться на фоне тяжелого приступа спонтанной стенокардии. Однако болевой синдром по типу стенокардии присутствует не всегда и зависит от состояния коронарного кровообращения функционирующих отделов миокарда.
В случае правожелудочковой недостаточности возникают отеки на нижних конечностях, гидроторакс, гидроперикард, акроцианоз, набухание шейных вен, гепатомегалия.
Нарушения ритма и внутрисердечной проводимости могут развиться даже при образовании небольших участков постинфарктного кардиосклероза, затрагивающих проводящую систему сердца. Чаще всего у пациентов с постинфарктным кардиосклерозом диагностируются мерцательная аритмия, желудочковые экстрасистолии, различного рода блокады. Опасными проявлениями постинфарктного кардиосклероза служат пароксизмальная желудочковая тахикардия и полная атриовентрикулярная блокада.
Неблагоприятным прогностическим признаком постинфарктного кардиосклероза является формирование хронической аневризмы левого желудочка, увеличивающей риск тромбообразования и тромбоэмболических осложнений, а также разрыва аневризмы и летального исхода.
Диагностика постинфарктного кардиосклероза
Алгоритм диагностики постинфарктного кардиосклероза включает анализ анамнеза, проведение электрокардиографии, УЗИ сердца, ритмокардиографии, ПЭТ сердца, коронарографии и др.
Физикальное обследование при постинфарктном кардиосклерозе выявляет смещение верхушечного толчка влево и вниз, ослабление первого тона на верхушке, иногда – ритм галопа и систолический шум на митральном клапане. При рентгенографии органов грудной клетки определяется умеренное увеличение сердца, преимущественно за счет левых отделов.
Данные ЭКГ характеризуются очаговыми изменениями после перенесенного инфаркта миокарда (при отсутствии повышения активности ферментов), а также диффузными изменениями миокарда, гипертрофией левого желудочка, блокадой ножек пучка Гиса. Для выявления преходящей ишемии используются нагрузочные пробы (велоэргометрия, тредмил-тест) или холтеровское мониторирование.
Информативность эхокардиографии в отношении постинфарктного кардиосклероза чрезвычайно высока. Исследование обнаруживает хроническую аневризму сердца, дилатацию и умеренную гипертрофию левого желудочка, локальные или диффузные нарушения сократимости. При вентрикулографии может определяться нарушение движения створок митрального клапана, свидетельствующее о дисфункции сосочковых мышц.
С помощью позитронно-эмиссионной томографии сердца при постинфарктном кардиосклерозе выявляются стойкие очаги гипоперфузии, нередко множественные. С целью оценки состояния коронарного кровообращения у больных с постинфарктным кардиосклерозом проводится коронарография. При этом рентгенологическая картина может варьировать от неизмененных коронарных артерий до трехсосудистого поражения.
Лечение постинфарктного кардиосклероза
Целями консервативной терапии постинфарктного кардиосклероза служат замедление прогрессирования сердечной недостаточности, нарушений проводимости и ритма сердца, предотвращение разрастания соединительной ткани. Режим и образ жизни больного с постинфарктным кардиосклерозом должен предусматривать ограничение физических и эмоциональных нагрузок, диетотерапию, постоянный прием назначенных кардиологом медикаментозных препаратов.
Для лечения постинфарктного кардиосклероза используются ингибиторы АПФ (эналаприл, каптоприл), нитраты (нитросорбид, изосорбида динитрат, изосорбида мононитрат), b-адреноблокаторы (пропранолол, атенолол, метопролол), дезагреганты (ацетилсалициловая кислота), диуретики, препараты метаболического действия (инозин, препараты калия, АТФ и др.).
При тяжелых нарушениях ритма и проводимости может потребоваться имплантация кардиовертер-дефибриллятора или электрокардиостимулятора. При сохраняющейся после инфаркта миокарда стенокардии напряжения после выполнения коронарографии (КТ-коронарографии, мультиспиральной КТ-коронарографии) определяются показания для АКШ, ангиопластики или стентирования коронарных артерий. При формировании аневризмы сердца показана ее резекция в сочетании с аортокоронарным шунтированием.
Прогноз и профилактика
Течение постинфарктного кардиосклероза отягощается при повторном инфаркте миокарда, развитии постинфарктной стенокардии, аневризмы желудочка, тотальной сердечной недостаточности, жизнеугрожающих нарушений ритма и проводимости. Аритмии и сердечная недостаточность при постинфарктном кардиосклерозе обычно необратимы, их лечение может привести лишь к временному улучшению.
Для предотвращения формирования постинфарктного кардиосклероза важно своевременное и адекватное лечение инфаркта миокарда. В качестве лечебно-реабилитационных мер при постинфарктном кардиосклерозе рекомендуется ЛФК, бальнеотерапия, санаторное лечение, диспансерное наблюдение.
Постинфарктный кардиосклероз: причины, симптомы, диагноз, как лечить, последствия

Постинфарктный кардиосклероз представляет собой одну из форм хронической ишемической болезни сердца, выражающуюся в формировании рубцовой ткани в миокарде (сердечной мышце) после перенесенного некроза по причине обструкции коронарных артерий.
Разрастание соединительной ткани на ограниченном участке миокарда приводит к нарушению в нем сократительной функции, что неизбежно отражается как на внутрисердечной, так и на общей гемодинамике. Уменьшение сократимости влечет снижение объема крови, выбрасываемой сердцем в большой круг кровообращения в систолу, отчего внутренние органы испытывают гипоксию и претерпевают характерные для этого состояния изменения.
Постинфарктный кардиосклероз, как и другие формы ишемической болезни, встречается довольно часто, ведь и число инфарктов постоянно растет. Приобретенная неинфекционная патология сердца по-прежнему лидирует по числу заболевших и умерших от сердечно-сосудистой патологии во всем мире. Даже в развитых странах с высоким уровнем медицинской помощи проблема хронических заболеваний сердца и сосудов остается довольно актуальной.
Образ жизни, высокий уровень стресса, особенно у жителей мегаполисов, низкое качество продуктов питания и индивидуальные пищевые привычки способствуют изменениям сосудов сердца и его мышцы, бороться с которыми очень сложно даже привлекая самые современные способы лечения.
Активная профилактическая работа тоже не в состоянии улучшить статистические показатели, ведь врачи не могут заставить пациентов больше двигаться или отказаться от любимых жареных блюд и вредных привычек. В большинстве случаев, вина за произошедший инфаркт и последующий кардиосклероз лежит на самих больных, а осознание этого факта может прийти тогда, когда от профилактики нужно переходить к активному пожизненному лечению.
Среди лиц, у которых диагностирован постинфарктный кардиосклероз, преобладают мужчины, причем нередко — трудоспособного возраста. Это неудивительно, поскольку и инфаркт миокарда показывает четкую тенденцию к «омоложению», поражая все чаще людей в возрасте 45-50 лет. У женщин сосуды сердца поражаются позднее, в период менопаузы, в связи с защитным действием половых гормонов, поэтому как сформированный атеросклеротический, так и постинфарктный кардиосклероз выявляются у них позже — к 65-70 годам.
ИБС и постинфарктный кардиосклероз относят к классу I20-25 по международной классификации болезней, включающему саму ишемическую болезнь и конкретные ее формы. Постинфарктный кардиосклероз кодируется в рубрике хронической ишемической болезни — I25, как перенесенный в прошлом инфаркт.
Кардиологи постинфарктный кардиосклероз считают самостоятельной формой ишемической болезни сердца (код МКБ 10 — I25.2), равно как и инфаркт, стенокардию, аритмии и другие виды ишемических поражений. На формирование рубца уходит примерно 6-8 недель, то есть уже по прошествии полутора-двух месяцев после некроза мышцы можно говорить о наличии сформировавшегося рубца.
Диагноз в случае постинфарктного рубца звучит примерно следующим образом: ИБС (ишемическая болезнь сердца): постинфарктный кардиосклероз. Далее указываются проявления патологии в виде аритмий, хронической сердечной недостаточности (ХСН) с указанием стадии, степени тяжести, разновидностей и т. д.
Причины постинфарктного кардиосклероза
Причины постинфарктного кардиосклероза — это:
- Перенесенный острый инфаркт на фоне атеросклероза и последующее рубцевание; ;
- Некроз вследствие артериоспазма.
Некроз в сердечной мышце, в свою очередь, возникает вследствие органического поражения артерий сердца атеросклеротическим процессом. В редких случаях нарушение кровотока происходит из-за спазма сосудов или на фоне миокардиодистрофии, и тогда сердечные артерии могут быть вполне проходимыми. Кардиосклероз как форма ишемической болезни сердца возникает в связи с атеросклерозом артерий, в остальных случаях он будет кодироваться по МКБ как другая патология.

развитие инфаркта с последующим формированием склеротического рубца из-за атеросклеротической бляшки в коронарной артерии, питающей сердечную мышцу

Восстановление миокарда после гибели мышечных клеток возможно только за счет новообразованной соединительной ткани, ведь кардиомиоциты не способны размножиться заново и восполнить появившийся дефект. Очаг склероза замещает некроз по прошествии нескольких недель, во время которых в месте рубцевания сменяется клеточный состав от нейтрофилов, призванных ограничить зону некроза и расщепить продукты распада клеток, до макрофагов, поглощающих тканевой детрит.
Гипоксия в зоне разрушенного миокарда стимулирует миграцию не только клеток крови, но и повышение активности соединительнотканных элементов — фибробластов, продуцирующих коллагеновые волокна. Эти волокна станут впоследствии основой плотного рубца.
Сформированный очаг постинфарктного кардиосклероза имеет вид плотной белесоватой ткани, величина и расположение которой определяются локализацией предшествующего инфаркта. Последствия и глубина расстройства работы сердца напрямую зависят от размеров и местонахождения рубца. Собственно кардиосклероз бывает:
- Крупноочаговым;
- Мелкоочаговым.

Чем крупнее рубец, тем более выраженным будет нарушение гемодинамики, поскольку соединительная ткань не может сокращаться и не проводит электрические импульсы. Именно невозможность проведения становится причиной внутрисердечных блокад и патологии ритма.
Если некроз занимал значительную площадь, а чаще всего такое имеет место при трансмуральных инфарктах, «пронизывающих» всю толщу миокарда, то говорят о крупноочаговом постинфарктном кардиосклерозе. После небольшого некроза очаг разрастания соединительной ткани будет тоже небольшим — мелкоочаговый кардиосклероз.
На фоне сформированного рубца сердце будет пытаться возместить снижение сократимости миокарда путем гипертрофии своих клеток, однако такая компенсаторная гипертрофия не может существовать длительно, ведь мышца не получает достаточного питания и испытывает повышенную нагрузку.
Рано или поздно гипертрофия сменится расширением камер сердца из-за ослабления и истощения кардиомиоцитов, результатом чего станет сердечная недостаточность, носящая хроническое прогрессирующее течение. Структурные изменения появятся в других органах, испытывающих недостаточность кровотока.
Крупноочаговый кардиосклероз, при котором рубец замещает одну из стенок левого желудочка, чреват формированием хронической аневризмы, когда не происходит сокращения соответствующей части миокарда, а вместо этого лишь колеблется плотная соединительная ткань. Хроническая аневризма сердца рано и довольно быстро может привести к выраженной недостаточности органа.
Поскольку инфаркты обычно происходят в стенках левого желудочка, как наиболее задействованной части сердца, то и последующий кардиосклероз будет там же. По этой же причине нарушения гемодинамики неизбежно скажутся на других органах, кровоснабжаемых от аорты и ее ветвей, ведь именно левый желудочек обеспечивает кровью весь большой круг.
Проявления и осложнения постинфарктного кардиосклероза
Симптоматика постинфарктного кардиосклероза зависит от объема и месторасположения рубца, но практически всегда она состоит в:
- Нарастающей недостаточности органа;
- Патологии проведения нервных импульсов.
Если рубец едва заметен и возник после мелкоочагового некроза, то симптомов может и вовсе не быть, но такое явление — скорее, исключение из правил. В абсолютном большинстве случаев избежать недостаточности кровообращения невозможно.
Наиболее частыми симптомами постинфарктного кардиосклероза являются:
- Одышка;
- Учащение пульса или его нерегулярность;
- Быстрая утомляемость и слабость;
- Отеки.
По мере снижения сократимости миокарда нарастает одышка, которая усиливается в лежачем положении и при физических усилиях. Пациенты стремятся занять полусидячее положение, чтобы облегчить нагрузку на венозный отдел сосудистого русла и легкие.
Характерна слабость, быстрая утомляемость, а в запущенных случаях ХСН больному сложно совершать даже простые бытовые задачи, выходить на улицу, готовить еду, принимать душ и т. д. Эти действия провоцируют усиление одышки, возможно головокружение, усугубление аритмий.

Специфическим признаком недостаточности сердца считаются приступы сухого кашля и одышки в ночное время, когда больной спит лежа. Это явление называют сердечной астмой, возникающей из-за застоя крови в легких. Указанные симптомы заставляют проснуться и сесть или встать. Кровь устремляется в вены нижней половины тела, несколько разгружая легкие и сердце, поэтому больной чувствует облегчение уже примерно через четверть часа или даже раньше.
Особую опасность сердечная астма представляет при сопутствующей гипертонии, так как нагрузка давлением на левый желудочек еще больше нарушает его сократимость, в результате чего возможна острая недостаточность левого желудочка и отек легких — потенциально смертельное осложнение.
Болевой синдром не считается непременным спутником кардиосклероза после инфаркта, но чаще всего пациентов беспокоят боли по типу стенокардии — за грудиной, слева в грудной клетке, с распространением в левую руку или под лопатку. Чем крупнее рубец, тем вероятнее болевой приступ. Если имеется диффузный склероз миокарда, то явления стенокардии практически неизбежны.
Расширение камер сердца нарушает деятельность правой его половины, затрудняет венозный возврат, провоцирует застой в венах, что проявляется отеками. Сначала они заметны лишь в конце дня, локализуются на стопах и голенях, но нарастание ХСН усугубляет их, и при тяжелой недостаточности сердца отеки уже не проходят к утру, поднимаясь вверх — на руки, брюшную стенку, лицо.
Со временем происходит накопление жидкости в полостях — брюшной, грудных, перикардиальной. Запущенные стадии заболевания характеризуются синюшностью кожи, набуханием вен шеи, увеличением размеров печени, тотальной отечностью.
Расстройства ритма — характерный симптом даже при небольших участках склероза в миокарде. Импульс, идущий по проводящей системе, встречает на своем пути препятствие в виде рубцовой ткани и либо останавливается, либо меняет свое направление. Так возникают тахикардия, блокады, фибрилляция предсердий, экстрасистолы.
Аритмии проявляются чувством дискомфорта, ощущением усиленных сердцебиений или замирания в груди, слабостью, при блокадах нередки головокружения и обморочные состояния.
Большую опасность представляют предсердно-желудочковые блокады и пароксизмальная тахикардия, при которой пульс может достигать 200 и более ударов в минуту. При полной блокаде, наоборот, развивается выраженная брадикардия, и сердце в любой момент может остановиться.
При хронической аневризме резко возрастает вероятность внутрисердечного тромбообразования, а свертки крови способны отрываться и мигрировать в большой круг — тромбоэмболический синдром. Такое осложнение может проявиться недостаточностью почек, нарушением кровообращения в мозге с клиникой инсульта. Разрыв аневризмы повлечет острую сердечную недостаточность на фоне гемотампонады перикарда и гибель больного.
- Декомпенсированная сердечная недостаточность;
- Тромбоэмболический синдром;
- Фибрилляция желудочков или остановка сердца; в зоне рубца.
Диагностика
Диагностика постинфарктного кардиосклероза основывается на сведениях касательно перенесенных ранее заболеваний, образа жизни пациента, наличия кардиальной патологии у близких родственников. Если диагноз инфаркта был своевременно установлен, то причину нарастающей недостаточности органа или аритмии предположить значительно проще, а дополнительное обследование лишь подтверждает догадки лечащего врача.

В части случаев кардиологи имеют дело с не диагностированным в прошлом инфарктом, который пациент перенес, как говорится, на ногах. Таким больным необходимо всестороннее обследование, включающее:
- Электрокардиографию;
- Эхокардиографию;
- Рентген грудной клетки;
- Рентгеноконтрастное исследование проходимости коронарных сосудов;
- Томографию сердца;
- Биохимический анализ крови с исследованием липидного спектра и т. д.
При осмотре врач обращает внимание на цвет кожи, выраженность отеков. При обследовании могут быть обнаружены смещение границ сердца, ослабление тонов, появление дополнительных шумов и изменения ритма. Рентгенография покажет увеличение сердца в размерах.
ЭКГ дает лишь косвенные признаки ишемических изменений миокарда — гипертрофия левых отделов, блокады проводящих путей, экстрасистолы и т. д. Ишемию обычно показывает сегмент ST, смещающийся вниз от изолинии.

Если от момента образования рубца прошло мало времени или он относительно небольшой, то применяют дополнительные тесты с нагрузкой — тредмил, велоэргометрия, суточное мониторирование.
Наиболее информативным методом диагностики признано ультразвуковое исследование, которое обнаруживает аневризмы, устанавливает объем камер сердца и толщину их стенок, выявляет очаги нарушенной сократимости кардиомиоцитов и аномальной подвижности отдельных участков мышцы.
Лечение
Лечение постинфарктного кардиосклероза может быть консервативным или хирургическим. Оно направлено не на ликвидацию рубца, удалить который полностью невозможно ни лекарствами, ни скальпелем хирурга, а на предупреждение прогрессирования ХСН, устранение аномалий ритма, профилактику повторных некрозов.
Образ жизни, режим труда и отдыха пересматриваются уже на этапе диагностики острого инфаркта. Вредные привычки должны быть исключены. Пациентам рекомендованы ограничение физической активности и эмоциональных перегрузок, соблюдение диеты и регулярный прием медикаментов, назначенных кардиологом.
Чтобы снизить нагрузку на сердце и затормозить атеросклероз следует ограничить объем выпиваемой жидкости и соли, изменить рацион в сторону овощей, фруктов, нежирных сортов мяса и рыбы, отказавшись от животного жира в любом виде, солений, копчений, жареных продуктов, полуфабрикатов.

При лечении постинфарктного кардиосклероза больной принимает ряд препаратов из разных групп. Обычно это:
- Ингибиторы АПФ — эналаприл, лизиноприл и др., которые нормализуют артериальное давление и кровоток в органах;
- Нитраты — продолжительного или быстрого действия — нитроглицерин, изосорбида динитрат, помогающие снимать приступы стенокардии и улучшающие сократительную функцию сердца;
- Бета-адреноблокаторы — метопролол, бисопролол, атенолол — устраняют тахикардию, снижают нагрузку на больное сердце, улучшают перфузию органов;
- Мочегонные — фуросемид, верошпирон, альдактон — борются с отеками, снижают нагрузку на сердце путем выведения излишка жидкости;
- Средства для улучшения метаболизма и повышения устойчивости ткани к гипоксии — инозин, препараты АТФ, калий-поляризующая смесь, милдронат, тиотриазолин;
- Витамины и микроэлементы (особенно — группы В, магний, калий);
- Антикоагулянты и антиагреганты — аспирин кардио, кардиомагнил и другие аспирин-содержащие средства, варфарин.
Большинство препаратов пациенты должны принимать пожизненно. Особенно это касается антиаритмиков, гипотензивных средств, ацетилсалициловой кислоты.
Раннее начало активной профилактики тяжелой ХСН может способствовать продлению активной жизнедеятельности и трудоспособности, а также снижает риск опаснейших осложнений.
При тяжелых формах хронической ИБС может потребоваться хирургическое вмешательство. Оно может состоять в имплантации кардиостимулятора или кардиовертер-дефибриллятора, аорто-коронарном шунтировании, стентировании, пластике сосудов при выраженной окклюзии артерий сердца атеросклеротическими бляшками. Крупные аневризмы могут быть резецированы.
Прогноз при постинфарктном кардиосклерозе всегда серьезен, так как осложнения его представляют непосредственную угрозу для жизни больного. Для замедления прогрессирования патологии важно принимать назначенные препараты, избегать стрессовых ситуаций, а главное — своевременно лечить инфаркт, не стремясь как можно быстрее покинуть клинику и приступить к привычному уровню обязанностей и работе.
Больному нужно себя беречь, но отказываться от умеренных нагрузок в виде прогулки на свежем воздухе, посещений бассейна, санаторно-курортного лечения не стоит, если лечащий врач считает их безопасными. Инвалидность показана пациентам с запущенной хронической недостаточностью сердца, затрудняющей трудовую деятельность. Группа устанавливается исходя из степени нарушений трудоспособности и результатов всестороннего обследования.
Постинфарктный кардиосклероз
Кардиосклерозом называют состояние, при котором некоторые участки сердечной мышцы (миокарда) замещаются соединительной тканью. Часто эта патология развивается на фоне ИБС, но может наблюдаться и после перенесенного ИМ. Рассмотрим подробнее последний случай – постинфарктный кардиосклероз, при котором соединительная ткань начинает замещать поврежденные или полностью некротизированные участки миокарда.
Важно! Первые признаки недуга начинают проявляться через несколько месяцев после перенесенного ИМ. Именно тогда завершается процесс рубцевания сердечной мышцы.
Формы заболевания
Патологию разделяют на две формы: очаговая и диффузная. В первом случае выделяется два вида:
- мелкоочаговый кардиосклероз – участки миокарда, замененные соединительной тканью, имеют небольшие размеры, поэтому существенных нарушений в работе сердца не наблюдается;
- крупноочаговый кардиосклероз – обычно развивается после обширного ИМ, отличается более обширным поражением сердечной мышцы.
Если брать во внимание отмеченные особенности, то можно понять, что чаще всего рассматривается именно крупноочаговый постинфарктный кардиосклероз как причина смерти, потому как в этом случае функциональность сердца сильно нарушена ввиду существенных изменений, произошедших в органе.
Клиническая картина
Для того чтобы получить возможность своевременно заметить проблемы со здоровьем и обратиться за медицинской помощью, нужно изучить все симптомы, характерные для кардиосклероза. Так разрастание соединительной ткани способствует увеличению массы сердца, что влечет следующие проявления недуга:
- одышка – изначально она случается только при физических нагрузках, через некоторое время начинает появляться и в спокойном состоянии. Бывает так, что затрудненное дыхание наблюдается, когда человек находится в положении лежа, тогда обязательно нужно принять вертикальное положение;
- отечность – первым сигналом для беспокойства становятся отеки ног. Они настолько серьезны, что человеку сложно переносить любые физические нагрузки. В дополнение ко всему есть риск развития отека легких, увеличения печени;
- болевые ощущения в области груди – в большинстве случаев они носят тупой характер, развиваются систематически. Человек чувствует давление в грудной клетке;
- нарушение сердечного ритма – оно может проявляться в ускорении либо замедлении пульса, а также кратковременном его замирании. Часто подобные признаки появляются без видимых на то причин – вне зависимости от физических нагрузок и эмоциональных переживаний.
В дополнение ко всему наблюдается потеря аппетита, повышенная утомляемость и сонливость. Также может отмечаться бледность кожи, нарушение кровообращения в конечностях.
При наличии подобных симптомов нужно сразу обратиться к врачу.
Диагностика и ее методы
Уже на первом этапе обследования, в момент консультации с врачом, прослушивания сердца и измерения пульса будут выявлены следующие нарушения:
- глухой сердечный тон;
- шумы в сердце;
- перебои в сердечном ритме;
- повышенное АД.
По этим данным сложно поставить точный диагноз, поэтому пациенту в обязательном порядке придется пройти ЭКГ – она считается главным и наиболее информативным методом обследования в кардиологии. Именно поэтому постинфарктный кардиосклероз на ЭКГ проявится достаточно четко. Будут отмечены такие нарушения:
- нарушение сократимости желудочков;
- перемещение сегмента S-T ниже уровня изолинии;
- отрицательный или заниженный зубец Т;
- трепетание предсердий;
- нарушения в проведении импульса.
Обязательно будет выполнено и УЗИ сердца, которое позволит оценить масштабы поражения миокарда. Эти данные нужны для определения дальнейшего лечения.
Терапия при кардиосклерозе
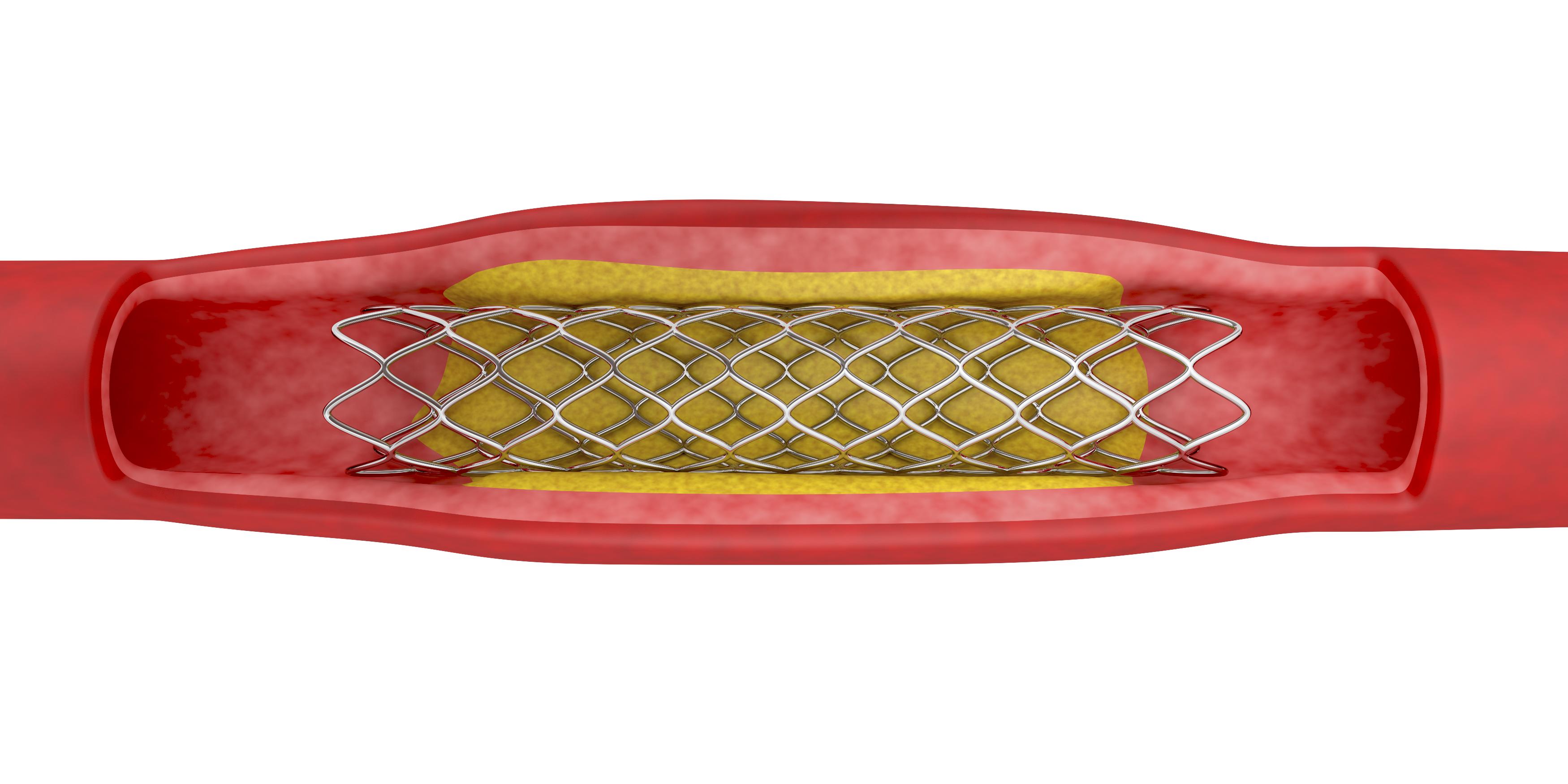
В лечении постинфарктного кардиосклероза используют, как медикаментозную терапию, так и хирургические методы. Если целесообразно проводить консервативное лечение, то оно будет заключаться в следующем:
- антикоагулянты и сосудорасширяющие препараты;
- сердечные гликозиды;
- диуретики;
- ингибиторы АПФ;
- бета-блокаторы.
Если медикаментозное лечение не дало никаких результатов, будет стоять вопрос проведения операции. Речь идет про аорто-коронарное шунтирование или стентирование. Такие методики лечения помогут восстановить работу сердца и стабилизировать его ритмы, нормализовать кровообращение, обеспечить органы должным количеством кислорода.
Рассматривая постинфарктный кардиосклероз как причину смерти, отметим, что не то, сколько опасно это патологическое состояние, сколько его последствия. Одним из них является тромбоэмболия. Образовавшиеся тромбы могут оторваться в любой момент, приведя к летальному исходу. Чаще всего именно в таких случаях постинфарктный кардиосклероз провоцирует смерть.
Профилактика кардиосклероза
Нужно понимать, что в большинстве случаев состояние здоровья зависит именно от самого человека, поэтому у него есть отличный шанс предотвратить некоторые заболевания либо уменьшить их серьезность. Что касается кардиосклероза, то профилактика такого состояния будет заключаться в следующем:
- правильное питание, исключающее слишком жирную, соленую и острую пищу;
- здоровая физическая активность, но без чрезмерных нагрузок;
- отказ от вредных привычек;
- систематическое посещение кардиолога.
Эти простые правила помогут подарить здоровье сердцу, улучшить собственное самочувствие, избежать хронической усталости и других негативных признаков неправильного образа жизни.
Внимание! Для профилактики кардиосклероза доктора часто назначают пациентам антиаритмические препараты, витамины и другие лекарственные средства. В таких случаях пренебрегать их приемом ни в коем случае нельзя. Медикаментозная поддержка поможет избежать серьезных осложнений инфаркта, в том числе и кардиосклероза.
Какую опасность таит постинфарктный кардиосклероз, особенности терапии заболевания

Кардиосклероз постинфарктный устанавливается на основании данных анамнеза (перенесенный инфаркт), лабораторно-инструментальных методов диагностики:
- ЭКГ — признаки перенесенного инфаркта: может наблюдаться зубец Q или QR, зубец Т может быть отрицательным, или сглаженным, слабоположительным. На ЭКГ могут наблюдаться также различные нарушения ритма, проводимости, признаки аневризмы;
- Рентгенография — расширение тени сердца преимущественно слева (увеличение левых камер);
- Эхокардиография — наблюдаются зоны акинезии — участки несокращающейся ткани, другие нарушения сократимости, может визуализироваться хроническая аневризма, дефекты клапанов, увеличение в размере камер сердца;
- Томография сердца позитронно-эмиссионная. Диагностируются участки пониженного кровоснабжения — гипоперфузия миокарда;
- Коронарография — противоречивые сведения: артерии могут не быть изменены вовсе, а может наблюдаться их закупорка;
- Вентрикулография — предоставляет информацию о работе левого желудочка: позволяет определить фракцию выброса и процент рубцовых изменений. Фракция выброса — важный показатель работы сердца, при снижении этого показатель ниже 25% прогноз для жизни крайне неблагоприятный: значительно ухудшается качество жизни пациентов, без пересадки сердца выживаемость — не более пяти лет.
Как образуется постинфарктный кардиосклероз?
Чтобы понимать, как возникает постинфарктный кардиосклероз и как образуются рубцовые постинфарктные изменения маиокарда, следует представлять, что происходит при инфаркте. Инфаркт миокарда в своем развитии проходит несколько стадий.

Первая стадия ишемии, когда клетки испытывают кислородный «голод». Это острейшая стадия, как правило, весьма непродолжительная, переходящая во вторую стадию — стадию некроза. Это стадия, на которой происходят необратимые изменения — отмирание мышечной ткани сердца. Затем наступает подострая стадия, а вслед за ней — рубцовая. Именно в рубцовую стадию на месте очага некроза начинает формироваться соединительная ткань.
Природа не терпит пустоты и словно пытается возместить погибшие мышечные волокна сердца соединительнотканными. Но молодая соединительная ткань не обладает функциями сократимости, проводимости, возбудимости, которые были свойственны клеткам сердца. Поэтому такая «замена» вовсе не равноценна. Соединительная ткань, разрастаясь на месте некроза, формирует рубец.
Развивается постинфарктный кардиосклероз в среднем спустя 2 месяца после перенесенного инфаркта. Величина рубца зависит от величины поражения сердечной мышцы, поэтому различают как крупноочаговый кардиосклероз, так и мелкоочаговый кардиосклероз. Мелкоочаговый кардиосклероз чаще представлен отдельными вкраплениями соединительнотканных элементов, вросших в мышечную ткань сердца.
Последствия
Пациент с рассматриваемым диагнозом нуждается в пожизненном врачебном контроле. Зная о том, что такое постинфарктный кардиосклероз, нельзя оставлять ситуацию без внимания, так как это приводит к неизбежным осложнениям в виде следующих последствий:
- тампонада перикарда;
- мерцательная аритмия;
- тромбоэмболия;
- блокады;
- отек легких;
- тахикардия;
- снижение автоматизма синусно-предсердного узла.
Эти процессы негативно влияют на качество жизни человека. Пациент утрачивает толерантность к физнагрузке, лишается возможности работать, вести привычную жизнь. Запущенный кардиосклероз провоцирует появление аневризмы, разрыв которой приводит к смерти 90% непроперированных пациентов.
Медикаментозное лечение

При лечении сердечной недостаточности на фоне постинфарктного кардиосклероза, применяют:

- Мочегонные препараты. При развитии отеков, назначают диуретики или мочегонные препараты: фуросемид, гидрохлортиазид, индапамид, спиронолактон. Мочегонную терапию рекомендуют назначать с малых доз тиазидоподобных диуретиков при компенсированной сердечной недостаточности миокарда. При стойких, выраженных отеках применяют петлевые диуретики. При длительном лечении мочегонными, обязателен контроль электролитного баланса крови.
- Нитраты. Для уменьшения нагрузки на сердце, расширения коронаров, используют нитраты: молсилодомин, изосорбида динитрат, монолонг. Нитраты способствуют разгрузке малого круга кровообращения.
- Ингибиторы АПФ. Препараты вызывают расширение артерий и вен, уменьшают пред- и посленагрузку на сердце, что способствует улучшению его работы. Широко применяются следующие препараты: лизиноприл, периндоприл, эналаприл, рамиприл. Подбор дозы начинают с минимальной, при хорошей переносимости, можно повышать дозировку. Наиболее часто встречаемым побочным эффектом на эту группу препаратов является появление сухого кашля.
Медикаментозное лечение постинфарктного кардиосклероза, а точнее его проявлений: сердечной недостаточности, аритмий — весьма сложный процесс, требующий от лечащего врача глубоких знаний и опыта, поскольку при назначении лечения применяются комбинации трех и более медикаментов разных групп. Врачу необходимо четко знать механизм их действия, показания и противопоказания, индивидуальные особенности переносимости. А уж самолечением при таком серьезном заболевании заниматься просто опасно для жизни!
Клинические рекомендации
Единой методики (или набора средств) для восстановления поврежденного миокарда нет. При постинфарктном кардиосклерозе клинические рекомендации направлены на:
- замедление развития сердечной недостаточности;
- стабилизацию пульса;
- остановку рубцевания;
- минимизацию вероятности повторного инфаркта.
Решить поставленные задачи можно исключительно при комплексном подходе. Больному необходимо:
- соблюдать режим дня;
- ограничить нагрузки;
- бросить курить;
- не допускать стрессов;
- прекратить употреблять алкогольные напитки.
Большую роль в лечении постинфарктного кардиосклероза играет диетотерапия. Рекомендован шестикратный прием пищи маленькими порциями. Предпочтение стоит отдать «легкой» еде с большим содержанием магния, калия, витаминов и микроэлементов.

Необходимо минимизировать употребление продуктов, провоцирующих возбуждение нервной и сердечно-сосудистой систем, а также усиливающих газообразование. Это:
- кофе;
- бобовые;
- какао;
- лук;
- редька;
- крепкий чай;
- чеснок;
- капуста.
Суточное потребление поваренной соли не должно превышать 3 г.
Чтобы избежать образования новых холестериновых бляшек, ухудшающих проходимость сосудов, полностью отказаться придется жареных блюд, копченостей, пряностей, сахара. Ограничить – жирные продукты.
Консервативное лечение
Поскольку поврежденные ткани не подлежат восстановлению, лечение постинфарктного кардиосклероза направлено на блокирование симптоматики и профилактику осложнений.
В консервативной терапии применяют препараты следующих фармацевтических групп:
- ингибиторы АПФ (Эналаприл, Периндоприл), притормаживают рубцевание, снижают артериальное давление, уменьшают нагрузку на сердце;
- антикоагулянты понижают риск тромбообразования; к этой группе относятся: Аспирин, Кардиомагнил и др.;
- диуретики препятствуют задержке жидкости в полостях организма; наиболее распространены: Фуросемид, Индапамид, Гидрохлортиазид и пр. (при продолжительном приеме нужен лабораторный контроль электролитного баланса в крови);
- нитраты (Нитросорбид, Монолонг, Изосорбида мононитрат) снижают нагрузку на сосудистую систему малого круга кровообращения;
- препараты метаболического действия (Инозин, препараты калия);
- бета-адреноблокаторы (Пропранолол, Атенолол, Метопролол) препятствуют формированию аритмий, уменьшают пульс, увеличивают процент выброса крови в аорту;
- статины рекомендованы для коррекции холестеринового уровня в организме;
- антиоксиданты (Рибоксин, Креатинфосфат) способствуют насыщению тканей сердца кислородом, улучшают процессы обмена.
Внимание: названия препаратов приведены в информационных целях. Принимать какие-либо фармацевтические средства без назначения врача недопустимо!
Если медикаментозное лечение не дает результатов, пациенту показано хирургическое вмешательство.
Операции по реваскуляризации (АКШ и др.)
При поражении обширной площади миокарда существенно помочь может только пересадка сердца. К этой кардинальной мере прибегают, когда все остальные методики не принесли положительного результата. В иных ситуациях проводят манипуляции, относящиеся к паллиативной хирургии.
Одно из самых распространенных вмешательств — аортокоронарное шунтирование. Хирург расширяет кровеносные сосуды миокарда, что позволяет улучшить кровоток, приостановить распространение склеротизированных участков.
При необходимости операция АКШ при постинфарктном кардиосклерозе проводится одновременно с резекцией аневризмы и укреплением ослабших участков сердечной стенки.
Когда у пациента в анамнезе присутствуют сложные формы аритмий, показана установка кардиостимулятора. Эти приборы за счет более сильного импульса подавляют разряды синусового узла, чем снижают вероятность остановки сердца.
Оперативное вмешательство не является панацеей, после него требуется дальнейшее соблюдение всех врачебных рекомендаций.
Необходимость и пределы ЛФК
ЛФК при постинфарктном кардиосклерозе назначают с большой осторожностью. В особо тяжелых случаях пациенту показан строгий постельный режим. Если же физические нагрузки допустимы, лечебная физкультура поможет стабилизировать состояние, избегая перегрузки миокарда.
Внимание: занятия спортом при кардиосклерозе запрещены!
Кардиологи склоняются к тому, что постепенно вводить слабую нагрузку необходимо как можно раньше. После инфаркта больной первое время находится на стационарном лечении. В этот период требуется восстановить двигательные функции. Обычно практикуют медленные прогулки. Проходить за раз надо не более километра, поэтапно увеличивая число подходов до трех.
Если организм выдерживает тренировки, добавляют легкие гимнастические упражнения для восстановления привычных навыков, недопущения гипокинетических расстройств, формирования «обходных» путей в миокарде.
После перехода на амбулаторное лечение первое время нужно посещать занятия ЛФК в медицинском учреждении, где они проходят под пристальным контролем специалиста. Позже занятия нужно продолжать самостоятельно. В качестве ежедневной нагрузки подойдут неспешные прогулки. Упражнения на поднятия тяжестей необходимо исключить.

По утрам хорошо выполнять следующий комплекс упражнений:
- Встать прямо, руки положить на поясницу. На вдохе развести их в стороны, на выдохе — возвратиться в исходную позицию.
- Не меняя позы, выполнить наклоны в стороны.
- Тренировать кисти при помощи эспандера.
- Из положения «стоя», на вдохе поднимать руки вверх, на выдохе совершать наклон вперед.
- Сидя на стуле, сгибать ноги в коленях, затем вытягивать вперед.
- Сцепить руки над головой в «замок», выполнять вращения туловища.
- Ходить по комнате (можно на месте) 30 секунд, затем сделать перерыв и пройти еще.
Все упражнения выполнять 3-5 раз, сохраняя ровное дыхание. Гимнастика не должна занимать больше 20 минут. Следует контролировать пульс — его предельное увеличение после нагрузки не должно превышать 10% в сравнении с исходным значением.
Противопоказания к лечебной физкультуре:
- сердечная недостаточность в острой форме;
- вероятность повторного инфаркта;
- плевральный отек;
- сложные формы аритмий.
Подбирать комплекс упражнений и оценивать возможность их выполнения должен врач-физиотерапевт.
Кардиосклероз сердца
Кардиосклероз представляет собой патологический процесс, ведущий к локальному или диффузному разрастанию соединительной ткани в сердце, вследствие чего образуются рубцы различного расположения и величины. Мышечные клетки сердца замещаются на нефункциональную ткань, происходит деформация клапанов и мышца теряет свои сократительные способности.
Причины заболевания
В Большой Медицинской Энциклопедии выделяется 3 основные причины кардиосклероза:
- наличие воспалительных процессов, которые поражают сердечную мышцу;
- сужение крупных сосудов сердца, в результате чего развивается гипоксия, и возникает недостаточность кровоснабжения среднего мышечного слоя сердца;
- увеличение органа в объеме и растяжение его стенок.
Помимо этого на возникновение кардиосклероза оказывают влияние образ жизни и генетическая предрасположенность.
На развитие патологии наиболее сильно влияют:
- курение;
- постоянные стрессы;
- отсутствие физических нагрузок, неактивный образ жизни;
- употребление в больших количествах острой и жирной пищи;
- систематическое переедание и избыточный вес;
- злоупотребление алкоголем;
- частые и длительные тяжелые физические нагрузки;
- наследственность.
Симптомы

Данное заболевание часто развивается без каких-либо проявлений. Особенно это касается умеренной степени диффузного кардиосклероза, а также очаговой формы. Специалисты обычно связывают этот диагноз с нарушением ритма сердечной мышцы или болевым синдромом. Иногда аритмии разной степени – первые признаки развивающегося склерозирования. При диффузной форме кардиосклероза они могут сопровождаться нарушениями сокращения сердца или сердечной недостаточностью. Чем больше тканей поражено, тем сильнее будет проявление симптомов кардиосклероза.
При атеросклеротической и постинфарктной формах симптомы кардиосклероза сердца примерно одинаковы:
- ритм сердца прослушивается с перебоями;
- затруднения с дыханием (одышка);
- усиленное сердцебиение;
- отек легких;
- боли в области сердца;
- увеличение печени, отеки конечностей, скопление жидкости в брюшной и плевральных полостях.
Обе эти формы заболевания могут сопровождаться артериальной гипертензией.
Выделенные симптомы кардиосклероза сердца развиваются по нарастанию, так как само по себе заболевание имеет тенденцию к прогрессированию по мере образования рубцов.
Диагностика
При постановке диагноза «кардиосклероз» кардиолог учитывает предыдущий анамнез – наличие ишемической болезни сердца, атеросклероза, перенесенных в прошлом инфаркта миокарда, ревматизма, миокардита и т. д. Также учитывается относительная стабильность аритмий (экстрасистолии, мерцательной аритмии) и сердечной недостаточности (акроцианоза, одышки, отеков).
Диагноз уточняется при помощи электрокардиографии (ЭКГ), эхокардиографии (ЭхоКГ), данными магнитно-резонансной томографии сердца (МРТ).
Определить форму заболевания бывает достаточно сложно. Особенно часто возникают затруднения при дифференциации миокардитического и атеросклеротического кардиосклероза.
О наличии атеросклеротической формы свидетельствует наличие гипертонической и ишемической болезни сердца, результаты велоэргометрической и фармакологической проб, ЭКГ-изменения.
Последствия кардиосклероза
Заболевание введет к ухудшению работы сердечной мышцы и повышению риска разнообразных осложнений. Даже если устранить причины и остановить патологический процесс, наличие соединительной ткани в миокарде ведет к неблагоприятным последствиям. В скором будущем с проблемами можно будет бороться хирургически или медикаментозно, но избавиться от них в полной мере пациент не сможет.
Самыми распространенными осложнениями и последствиями кардиосклероза являются:
- аритмии;
- ХСН;
- тромбоэмболия;
- аневризма сердца;
- СХУ;
- приобретенные пороки сердца.
Лечение
Для того чтобы подобрать наиболее эффективный способ лечения кардиосклероза сердца, врач назначает различные диагностические процедуры. Это необходимо для выявления степени поражения сердца рубцами, количества очагов, вида заболевания, а также определения причины возникновения.
При лечении кардиосклероза назначаются следующие мероприятия:
- эхокардиограмма;
- электрокардиограмма в динамике;
- МРТ;
- исследование коронарных сосудов.
Помимо этого кардиолог исследует анамнез пациента и определяет болезнь, послужившую толчком к развитию кардиосклероза.
Единой методики лечения кардиосклероза сердца нет. Комплекс лечебных мероприятий нацелен на устранение причин заболевания – атеросклероза при ИБС, воспаления сердечной мышцы, последствий инфаркта миокарда.
При постмиокардитической форме весь упор будет делаться на лечение инфекции или аллергической реакции, ставшей причиной кардиосклероза.
При диффузной атеросклеротической форме нужно снизить холестерин в крови больного и провести мероприятия, способствующие восстановлению циркуляции крови в коронарных артериях, коррекции артериального давления. Для этого прибегают к медикаментозной терапии с привлечением сосудорасширяющих средств и антикоагулянтов. Обязательно производится выбор терапии для уменьшения признаков сердечной недостаточности. На данном этапе лечение кардиосклероза сердца осуществляется с помощью сердечных гликозидов, мочегонных, бета-блокаторов и пр. Для коррекции нарушений проходимости коронарных артерий допустимо применение таких хирургических методов, как стентирование и аорто-коронарное шунтирование.
При лечении кардиосклероза корректируется диета больного, его физическая активность и образ жизни. В обязательном порядке необходимо вести здоровый образ жизни. Кардиолог может рекомендовать физические нагрузки – прогулки на свежем воздухе, а также комплекс лечебной гимнастики.
При лечении кардиосклероза в питании присутствуют следующие ограничения:
- отказ от употребления поваренной соли;
- контроль количества выпиваемой жидкости (за сутки);
- отказ от продуктов, возбуждающих нервную и сердечно-сосудистую систему (алкоголь, чай, какао, кофе);
- отказ от употребления жареного мяса и рыбы (только запеченный или тушеный вариант), а также продуктов, имеющих высокое содержание холестерина – субпродукты, яйца.
Частью комплексной терапии выступает санаторно-курортное лечение.
Профилактика
Для профилактики кардиосклероза врач назначает витамины, магний, калий антиаритмические препараты, которые укрепляют сердечно-сосудистую деятельность. Также необходимо регулярно проходить электрокардиографию.
Для нормальной деятельности сердца важно соблюдать режим сна и отдыха, следить за давлением, уклоняться от сильных нагрузок и гулять на свежем воздухе. Нужно употреблять пищу в умеренных количествах. Желательно исключить из рациона соленое, сладкое, жирное, острое, а также газировку и алкоголь. Пища должна быть богата витаминами и минералами. В основе рациона должно быть отварное мясо, рыба, овощи, фрукты и молочные продукты.
Клиника «АВС-медицина» предлагает Вам пройти диагностику и полный курс лечения кардиосклероза. Звоните нам по телефону + 7 (495) 223-38-83 и консультанты нашей клиники подробно ответят на все Ваши вопросы и запишут на прием к специалисту.