Боль в шее ( Цервикалгия )
Боль в шее (цервикалгия) — это болевые ощущения различного характера и интенсивности, возникающие в шейной области. Симптом сопровождается головокружениями, чувством онемения затылка или руки, локальным покраснением и отеком кожи. Шея может болеть при инфекционно-воспалительных заболеваниях этой области, травмах и дегенеративных процессах в позвоночнике, после длительного нахождения в вынужденном неудобном положении. Для установления причины боли в шее назначают КТ, МРТ, УЗИ, лабораторные анализы. Для купирования симптома применяют анальгетики, НПВС, методы физиотерапии.
Общая характеристика
Шея периодически болит у 70% взрослого населения. Эти ощущения могут иметь различную интенсивность и длительность: от кратковременного дискомфорта до сильнейшего болевого синдрома, который затрудняет повседневную деятельность. Чаще боль в шее локализуется в шейном отделе позвоночника или по переднебоковым поверхностям. Обычно пациенты ощущают внезапный «прострел», который сменяется упорным болевым синдромом. Боли имеют различный характер — пульсирующий, покалывающий, сжимающий. Они могут отдавать в плечо, лопатку, затылочную область.
Неприятные ощущения усиливаются при поворотах и наклонах головы, поэтому человек вынужден поворачиваться всем корпусом. Зачастую шея начинает болеть после длительного пребывания в неудобном положении: пациенты отмечают, что дискомфорт появился после рабочего дня за компьютером или швейной машинкой. Многие больные связывают развитие цервикалгии с переохлаждением, действием сквозняков. Если сильно болит шея, или боли сочетаются с головокружениями, онемением в затылке, шумом в ушах, необходимо как можно быстрее обратиться за квалифицированной медицинской помощью.
Классификация
В зависимости от продолжительности болей в шее выделяют острую форму длительностью до 10 дней, и хроническую цервикалгию, которая может быть постоянной или рецидививующей. В соответствии с этиопатогенетической классификацией различают две формы цервикалгии:
- Вертеброгенная боль в шее. Развивается вследствие первичного поражения костно-хрящевых структур шейного отдела позвоночника. К этой группе относят спондилогенную цервикалгию, связанную с поражением костей и сдавлением спинного мозга, и дискогенную, обусловленную деформацией межпозвоночных дисков.
- Невертеброгенная боль в шее. Включает все остальные причины, из-за которых болит шея. Неприятные ощущения могут возникать при воспалительных процессах в мышечно-связочном аппарате, патологиях внутренних органов — глотки, щитовидной железы, лимфатических узлов и слюнных желез.
По локализации различают болевой синдром спереди или в боковых отделах шеи, в области позвоночного столба. Отдельно выделяют боль в горле. Цервикалгию, которая иррадиирует в соседние анатомические области, подразделяют на цервикокраниалгию (распространение болей на затылочную область) и цервикобрахиалгию (шейно-плечевой синдром).
Почему болит шея
Причины боли в горле
Чувство першения, царапанья в горле ассоциируется с простудными заболеваниями, но неприятные ощущения зачастую могут быть вызваны и другими причинами (чрезмерно сухим воздухом в помещении, воздействием атмосферных поллютантов). Иногда болевой синдром ощущается настолько сильно, что пациентам кажется, будто у них болит вся шея. С болями в горле протекают такие состояния, как:
- Ларингиты: атрофический, геморрагический, гиперпластический.
- Вирусные болезни: ОРВИ, инфекционный мононуклеоз, грипп и др.
- Бактериальные инфекции: ангина, дифтерия, скарлатина.
- Аллергическое воспаление: ларинготрахеиты, фарингиты.
- Инородные тела в глотке; мясные и рыбные кости, у детей — детали игрушек.
- Дефицитные состояния:авитаминоз В12 и В2, недостаток аскорбиновой кислоты, железа.
- Гастроэзофагеальный рефлюкс.
- Редкие причины: длинный шиловидный отросток, синдром Иценко-Кушинга, злокачественные новообразования горла или голосового аппарата.
Причины боли в шее спереди
Дискомфортные ощущения могут локализоваться непосредственно под подбородком, на ограниченном участке, но чаще беспокоят сильные разлитые боли. Болезненность усиливается при глотании, поворотах головы, сдавливании шеи воротником рубашки. Боль в шее вызывают:
- Патологии щитовидной железы: острый и подострый тиреоидит, диффузный токсический зоб, тиреоидит Хашимото.
- Травмы: растяжения и разрывы мышечных волокон, удары в область шеи.
- Воспалительные процессы:миозиты, невриты, тендиниты.
- Гнойные заболевания: нагноившаяся шейная киста, паратонзиллярный абсцесс.
- Поражение лимфоидных образований: лимфадениты, лимфангиты.
- Шейный компрессионный синдром: корешковый, позвоночной артерии.
- Болезни смежных органов: эзофагиты, трахеиты.
- Приступ стенокардии.

Причины боли в шейном отделе позвоночника
Пациенты жалуются на боли в шее, возникающие по ее задней поверхности. Болезненные ощущения интенсивные, из-за постоянных «прострелов» человек вынужден соблюдать неподвижность головы и плечевого пояса. Боли в шейном отделе позвоночника могут быть симптомом следующих патологических состояний:
- Дегенеративные болезни позвоночника: шейный остеохондроз, остеоартроз, пролапс или грыжа межпозвоночного диска.
- Травмы костей: компрессионные переломы шейных позвонков, компрессия спинного мозга, переломы позвоночных дуг и отростков.
- Повреждение других структур: разрывы надостных и межостных связок позвоночника, поражение околопозвоночных мышц.
- Системные болезни соединительной ткани: болезнь Бехтерева (анкилозирующий спондилоартрит), артриты (ревматоидный, псориатический), синдром Рейтера.
- Инфекционные процессы: остеомиелит, туберкулез позвонков.
- Редкие причины: наличие патологических двусторонних шейных ребер, синдром Клиппеля-Фейля.
Причины боли в шее сбоку
Интенсивные болевые ощущения по боковой поверхности шеи обычно иррадиируют в плечо или ухо. Человек может ощущать покалывание, жжение, пульсацию в этой области. При сильном дискомфорте формируется вторичная кривошея, при которой голова постоянно наклонена к больной стороне, а подбородок обращен к здоровой. Наиболее распространенные причины, почему возникает боль в шее сбоку:
- Патологии кровеносных сосудов: варикозное расширение вен шеи, атеросклероз крупных шейных артерий, питающих головной мозг.
- Пребывание в неудобной позе: постоянно наклоненная голова при работе за компьютером, плохая подушка для сна, особенности походки с наклоном шеи в одну и ту же сторону.
- Мышечные спазмы: при резком повороте головы, интенсивной физической нагрузке, после переохлаждения.
- Заглоточный абсцесс.
- Онкологические заболевания: новообразования щитовидной и паращитовидных желез, опухоли боковой поверхности глотки и гортани.
- Врожденные болезни: синдром Гризеля, крыловидная шея при аномалии Шерешевского-Тернера.
- Редкие причины: осложнения после субарахноидального кровоизлияния, перенесенного менингита.
Диагностика
Человек, у которого болит шея, чаще всего обращается к остеопату или врачу-неврологу. Обследование длительное и комплексное, для постановки правильного диагноза необходимо исключить множество причин, вызывающих боли в шее. Диагностический поиск предполагает использование лабораторных и инструментальных методов, направленных на визуализацию пораженной области и поиск признаков сопутствующих заболеваний. Наибольшей информативностью обладают:
- Сонография.УЗИ шеи и других частей тела применяется для быстрой неинвазивной визуализации всех шейных структур, выявления признаков патологии внутренних органов, которые могут спровоцировать боль в шее. Проводится прицельное УЗИ щитовидной железы, подчелюстных слюнных желез. Дуплексное сканирование помогает оценить состояние кровотока в крупных сосудах.
- Рентгенологическая визуализация. Обзорная рентгенография ШОП применяется для выявления деформаций костных структур, смещения позвонков, при которых всегда болит шея. Более информативным методом считается КТ позвоночника, которая позволяет оценить характер и степень вертебральных нарушений. Для изучения связочного аппарата рекомендована МРТ.
- Функциональная диагностика. Появление болей в шее может вызываться поражением мышечного аппарата, поэтому целесообразно выполнение электромиографии. При подозрении на корешковый характер боли показана электронейрография. Для выявления шейного кифоза необходима проба Форестье. Степень болевого синдрома определяют с помощью опросника Мак-Гилла.
- Лабораторные методы. Общий и биохимические исследования крови требуются для исключения острых воспалительных процессов, в связи с которыми может болеть шея. Обязательно определяется концентрация тиреоидных гормонов. При наличии общеинфекционного синдрома проводят бактериологический посев мокроты или мазка из зева, серологические реакции (РИФ, ИФА, ПЦР).
Если у пациента болит не только шея, но и горло, необходим осмотр отоларинголога. При интенсивном болевом синдроме, особенно у больных пожилого возраста или при наличии сердечных заболеваний в анамнезе, регистрируется ЭКГ для исключения атипичных форм стенокардии и инфаркта миокарда. При серьезных травмах позвоночника, сопровождающихся нарушениями чувствительности или парезами, производится миелография для оценки состояния спинномозгового канала.
Лечение
Помощь до постановки диагноза
Если начала болеть шея, нельзя затягивать с визитом к врачу. Цервикалгия требует тщательной диагностики, чтобы установить причины появления неприятных симптомов. Нужно избегать резких движений в шейном отделе, сквозняков и переохлаждений. До верификации диагноза боли в шее облегчают с помощью согревающих процедур (укутывания шейной области шерстяным шарфом). Если болевые ощущения выражены сильно, допускается прием анальгетиков из группы НПВС. Но эти препараты нельзя принимать длительно без назначения врача, поскольку они могут вызвать язвы и кровотечения из ЖКТ.

Консервативная терапия
Врачебная тактика при цервикалгии зависит от причины развития заболевания и интенсивности болевых ощущений. Изолированное медикаментозное лечение применяется редко, более эффективны его комбинации со современными физиотерапевтическими методами. Для купирования болей в шее и устранения основной патологии, вызвавшей цервикалгию, используются следующие группы препаратов:
- НПВС. Лекарства эффективно устраняют воспалительный процесс и снимают болевые ощущения. Для снижения побочных эффектов желательно применять селективные ингибиторы ЦОГ-2, которые не влияют на слизистую ЖКТ.
- Миорелаксанты. Препараты быстро устраняют мышечные спазмы, после расслабления мышц шея болит гораздо меньше. Эффект наблюдается уже после первого укола, для закрепления действия средства применяют курсами.
- Анестетики. Используются при сильных болях в шее, которые пациент не может переносить. Средства вводятся в пораженную область в виде инъекций (блокад). Длительное назначение местных анестетиков нецелесообразно.
- Антибиотики. Препараты показаны при бактериальных и гнойных процессах шейной области, которые вызвали болевой синдром. В такой ситуации дискомфортные ощущения у больных прекращаются после устранения причины.
- Витамины. Препараты витаминов группы В, особенно тиамин, активно применяются в тех случаях, когда боли в области шеи имеют хронический характер. Лекарства улучшают питание спинномозговых корешков и нервов.
Физиотерапия
Для устранения напряжения мышц, из-за которого заболела шея, используют воротник Шанца, который рекомендуют носить в течение 2-3 недель. Шея меньше болит после местных тепловых процедур — грязевых ванн и компрессов, электрофореза с анестетиками. Для восстановления анатомического положения позвонков и дисков полезны приемы мануальной терапии. Уменьшить хронические боли в шее помогает магнитотерапия, иглорефлексотерапия. После стихания острых болей начинают сеансы массажа, при этом физиотерапию необходимо дополнять методами ЛФК.
Хирургическое лечение
При болях в шее, обусловленных патологией позвоночного столба, необходимо оперативное вмешательство. Для снижения давления на нервные корешки применяют дискэктомию, фораминотомию и ламинэктомию. При выявлении грыж выполняют соответствующие операции, при обнаружении новообразований в шейной части тела проводят их хирургическое удаление. Тяжелые дегенеративные поражения позвоночника — показание к спондилодезу. Если боль в шее вызвана гнойниками или кистами, необходимо их вскрытие и дренирование, промывание образовавшейся полости антибактериальными растворами.
2. Диагностика и лечение боли в шейном отделе / Исайкин А.И., Суслова Е.Ю.// Медицинский совет — 2015 – № 5.
3. Боль в шее: дифференциальный диагноз и основные подходы к лечению/ Шостак Н.А., Правдюк Н.Г.// Лечебное дело — 2009 – № 2.
Болит шея. Какие опасности скрывает боль в шее?
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Боль в шее – очень распространенный симптом. Наверное, его хотя бы раз в жизни испытывал каждый офисный работник. Чаще всего это не страшно – все дело в банальном перенапряжении шейных мышц или возрастных изменениях в позвоночнике, которые принято называть остеохондрозом.
Но иногда боль в шее связана с очень серьезными заболеваниями, вплоть до злокачественных опухолей и патологий, способных привести к глубокой инвалидности. Так что игнорировать этот симптом нельзя ни в коем случае.
В каких случаях нужно срочно обратиться к врачу?
Если боль в шее связана с мышечным перенапряжением или небольшими проблемами в позвоночнике, обычно с ней удается быстро справиться “домашними” мерами – покоем, согревающими мазями и обезболивающими препаратами.
Но в некоторых случаях нужно немедленно обратиться к врачу:
- травма шеи, например, при падении, автокатастрофе;
- очень сильная боль;
- боль, которая не проходит несколько дней;
- боли в шее, отдающие в плечевой пояс, руки, грудь, спину;
- чувство онемения, слабость, покалывание в руках, ногах;
- повышение температуры тела;
- головокружение, нарушение чувства равновесия, координации движений;
- скованность движений, невозможность повернуть, наклонить голову.

Для начала поговорим о редких, но очень опасных причинах болей в шее. А под конец рассмотрим самые распространенные, но отнюдь не такие “банальные” и “безобидные”, как принято считать.
Метастазы рака в позвоночник
Многие раковые опухоли дают метастазы в кости, и чаще всего именно в позвоночник. В шейном отделе позвоночника часто диагностируются метастазы при раке легких, простаты, молочной железы, а также при множественной миеломе. При этом могут ощущаться невыносимые боли в области шеи, которые часто усиливаются в состоянии покоя и в ночное время.
Ситуация усугубляется, если опухоль начинает сдавливать нервные корешки или спинной мозг, приводит к патологическому перелому позвонка. При этом боли усиливаются, нарушается чувствительность, движения во всех частях тела ниже места поражения. Если при таких симптомах не провести экстренного лечения, они станут необратимыми. И это не говоря уже о том, что метастатический рак – сам по себе смертельно опасное заболевание, с которым сложно бороться.
Важно!
Онкологические заболевания – очень редкая причина болей в шее. Но иногда именно этот симптом становится первым проявлением рака. Иногда метастазы, напротив, долго не вызывают симптомов, и их обнаруживают только во время обследования.
Травмы шеи
Травмы шеи обычно сопровождаются болью, которая отдает в надплечье и руку, лицо, сопровождается головной болью, головокружением. Эти симптомы могут быть вызваны разрывом мышц или связок, повреждением межпозвонковых суставов, смещениями (подвывихами) и переломами самих позвонков, повреждением межпозвоночных дисков или просто сильным ушибом.
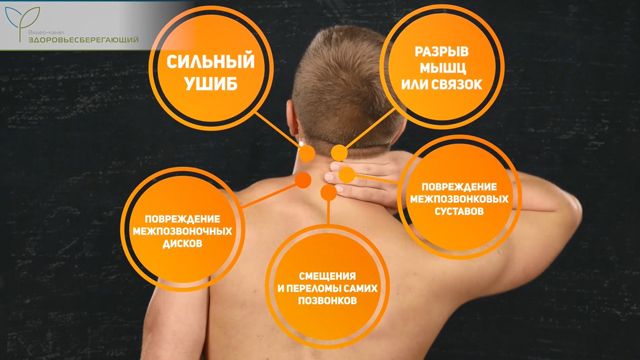
Назвать точную причину и сказать, насколько серьезна ситуация, сможет только врач-травматолог, после того как осмотрит пострадавшего и сделает снимки.
Инфекции
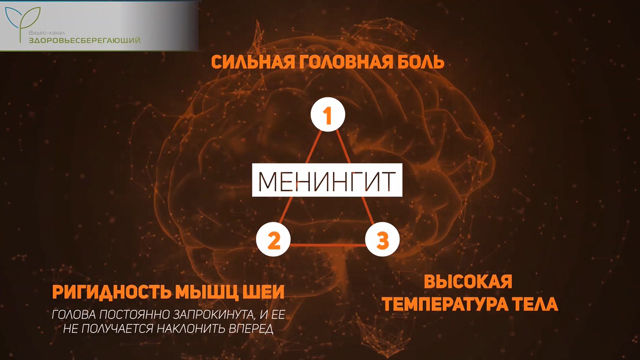
Менингит – группа инфекций, при которых воспаляются оболочки головного мозга. Чаще всего заболевание вызывают разные вирусы, но встречаются также бактериальные и даже грибковые менингиты. У больного возникает характерная триада симптомов – сильная головная боль, ригидность мышц шеи (они настолько напряжены, что голова постоянно запрокинута, и ее не получается наклонить вперед), высокая температура тела.
Интересный факт!
Для многих людей менингит ассоциируется с инфекцией, вызванной бактериями-менингококками. На самом деле это далеко не единственная разновидность. В некоторых случаях заболевание проходит самостоятельно, а других пациентов нужно срочно помещать в палату интенсивной терапии и начинать курс антибиотиков. Вопреки еще одному распространенному заблуждению, менингитом болеют не только те, кто ходят зимой без шапки. Воспалением мозговых оболочек может осложниться, например, грипп или ветрянка.
К боли в шее способны приводить и другие инфекционные заболевания. Инфекция может поражать позвонки, лимфатические узлы, миндалины, органы дыхания и пищеварения, другие мягкие ткани. На инфекционный процесс указывает повышение температуры, отек, покраснение кожи. Воспаленные лимфоузлы увеличиваются, и их можно прощупать.
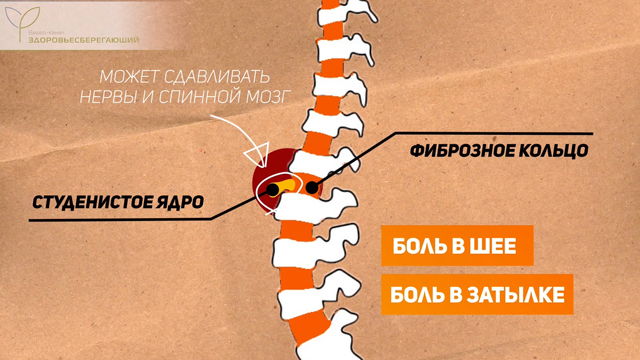
Межпозвоночные грыжи
Межпозвоночной грыжей называется патология, при которой наружная плотная часть межпозвоночного диска (фиброзное кольцо) рвется, и внутренняя мягкая часть (студенистое ядро) выходит наружу. Она может сдавливать нервы, спинной мозг, это приводит к болям в шее, затылке и другим симптомам.
У большинства больных состояние улучшается в течение шести недель – организм справляет сам, и грыжа рассасывается. Если же этого не происходит, и не помогает консервативное лечение – необходима операция.
Наиболее грозное осложнение межпозвоночной грыжи в шейном отделе – сдавление спинного мозга.
Его симптомы следующие:
- неуверенная, неловкая походка, больной часто спотыкается;
- волны покалывания, которые “пробегают” в теле по направлению к ногам;
- нарушение мелкой моторики рук, слабость в мышцах;
- нарушение координации движений;
- потеря чувства равновесия.
Если ничего не предпринимать, то эти нарушения могут усиливаться, стать необратимыми и сделать из больного инвалида.
Хлыстовая травма
Хлыстовая травма шеи – особая разновидность травматических повреждений, когда голова резко наклоняется назад, а затем сразу вперед. Это движение напоминает то, что совершает хлыст, отсюда и название. Чаще всего данный вид травмы происходит во время ДТП, когда человек находится в автомобиле, который во что-то врезается, или водитель резко давит на педаль тормоза.
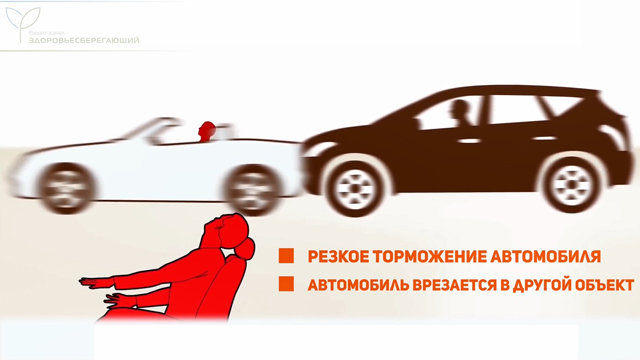
Проявления хлыстовой травмы многообразны. Чаще всего это боль в шее, от легкой до ощущений, напоминающих сильные уколы иглами. Возникает скованность в мышцах шеи, уменьшение диапазона движений, боль в плечах, верхней части спины, головная боль, покалывание и онемение.
Последствия хлыстовой травмы шеи могут быть очень серьезными, вплоть до снижения умственных и физических способностей, инвалидности. Поэтому лечение нужно начинать как можно раньше – потом справиться с симптомами станет намного сложнее.
Спондилолистез
Спондилолистезом называется состояние, при котором позвонок смещается относительно соседнего, как бы “соскальзывает” с него. При этом он может сдавливать нервные корешки или спинной мозг. Симптомы зависят от степени сдавления и напоминают таковые при межпозвоночной грыже. Иногда беспокоит только боль в шее, отдающая в плечи, и при этом зачастую помогают консервативные методы лечения.

В более тяжелых случаях спондилолистез приводит к слабости и снижению чувствительности в руках и ногах, выраженному нарушению походки, утрате контроля над мочеиспусканиями и дефекациями. При таких грозных проявлениях требуется хирургическое вмешательство – декомпрессия (устранение сдавления нервов и спинного мозга) и спондилодез (фиксация позвонков).

Инфаркт миокарда
При инфаркте миокарда возникает нарушение кровотока в артериях, кровоснабжающих сердечную мышцу (миокард), и ее участок погибает. Это грозное состояние ежегодно уносит множество жизней по всему миру. Типичное проявление инфаркта миокарда – сильная боль за грудиной. Больной становится бледным, испытывает сильный страх, у него появляется холодный пот.
В редких случаях картина может отличаться. Например, может возникнуть боль в животе или приступ, напоминающий бронхиальную астму. А некоторые люди жалуются на боль в шее слева.

Интересный факт!
Описаны и такие ситуации, когда человек обращается к стоматологу с острой зубной болью. Во время осмотра доктор обнаруживает, что все зубы здоровы, а в дальнейшем выясняется, что так проявлялся инфаркт. Подобные ситуации очень редки, это экзотика в клинической практике. Но о них важно помнить – иногда это помогает спасти жизнь. Любая болезнь может проявиться весьма необычными симптомами, и их не всегда способен правильно оценить даже опытный врач.
Причины, связанные с позвоночником, нервами и мышцами шеи
А теперь поговорим о наиболее распространенных причинах боли в шее.
Чаще всего врачам-неврологам приходится иметь дело со следующими патологиями:
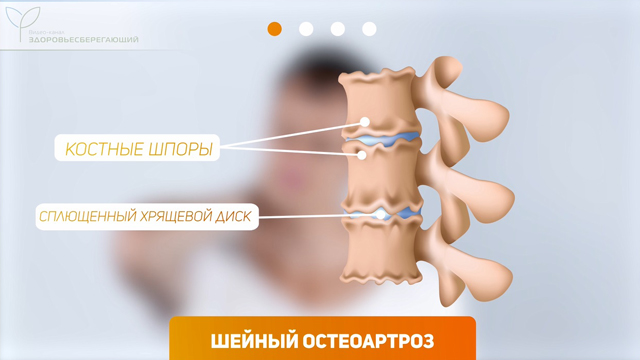
- Шейный остеоартроз – состояние, при котором “изнашиваются” хрящи в суставах между позвонками. Это одна из самых частых причин болей в шее. Изменения в суставах происходят с возрастом, и этому способствует постоянная работа за компьютером, неправильная осанка.
- Миофасциальный болевой синдром – бич современных офисных работников и вообще всех людей, которые подолгу находятся в однообразной позе, приводящей к напряжению мышц шеи и плечевого пояса. В мышцах возникают триггерные точки – участки хронического спазма. Они и приводят к болям.
- Дегенеративные процессы в межпозвоночных дисках. Они теряют воду, становятся менее эластичными, уменьшается их высота. Такой диск не может обеспечивать достаточную амортизацию, и это приводит к сдавлению нервных корешков. Повышается нагрузка на межпозвоночные суставы, и следом возникает остеоартроз. Следующим этапом станет формирование межпозвоночной грыжи. Российские врачи-неврологи обычно называют дегенерацию межпозвоночных дисков остеохондрозом.
- Хронический стресс и частое курение тоже могут стать причинами болей в шее, потому что эти факторы приводят к мышечным спазмам и нарушению микроциркуляции. Нарушается кровоснабжение позвонков, межпозвоночных суставов и дисков, и в них ускоряются дегенеративные процессы.

Важно!
Все эти состояния не настолько безобидны, как может показаться на первый взгляд. Даже если Вы смогли быстро справиться с болью без врача, с помощью “домашних” методов – патологические процессы в позвоночнике и окружающих тканях никуда не исчезли. Позже могут возникать новые обострения, они станут более частыми и сильными. А со временем усиливающийся дегенеративный процесс способен привести к более тяжелым осложнениям. Поэтому в любом случае стоит посетить врача.
К какому врачу обращаться?
С болью в шее можно обратиться для начала к врачу-терапевту или сразу к неврологу. Ведь чаще всего к этому симптому приводят неврологические заболевания, и они требуют консервативного лечения. При сильном обострении Вам, скорее всего, дадут направление в стационар. А если ситуация совсем серьезная – Вас отправят к нейрохирургу, и он будет принимать решение по поводу операции.
При острых, опасных состояниях больного нужно немедленно доставить в клинику, и там лечением будет заниматься профильный специалист, например, тот же невролог, нейрохирург, травматолог или инфекционист. Некоторых пациентов сразу помещают в палату реанимации и интенсивной терапии – если патологическое состояние угрожает жизни.

А чтобы не столкнуться с болью в шее из-за “сидячей” работы или неправильного образа жизни, достаточно соблюдать некоторые простые меры профилактики:
Почему болит шея
Боль в шее (цервикалгия) – часто встречающаяся проблема, которая может появиться в любом возрасте. Наиболее часто ей подвержены люди, чья деятельность связана с длительным пребыванием в одной позе.
Боль в шее может носить различный характер:
- тупая (ноющая, тянущая);
- острая (колющая, режущая, жгучая, стреляющая).
Интенсивность боли варьирует от незначительного дискомфорта до невозможности повернуть голову в стороны. В некоторых случаях боль может сопровождаться шумом в ушах, головокружением, онемением рук. Так же боль в шее может отдавать в плечи и грудную клетку.
Почему возникает боль в шее
Боль в шее может быть вызвана различными причинами, которые важно вовремя установить для проведения эффективного лечения.
Остеохондроз? Протрузия или грыжа диска? Как диагностировать? Какие причины возникновения болей?
На эти вопросы нам ответит основательклиники, врач-остеопат Дмитрий Борисович Симкин.
Заболевания, вызывающие боль в шее:
Остеохондроз – прогрессирующее дистрофическое заболевание, приводящее к разрушению костной и хрящевой тканей позвонков, особенно на фоне активной противовоспалительной терапии, и хронической распространенной боли.
Спондилоартроз – в результате нарушения кровоснабжения хрящевой ткани, в межпозвонковых суставах происходят дегенеративные изменения, которые приводят к ограничению подвижности шеи.
Протрузия – выдавливание межпозвоночного диска, как правило, кзади, в результате ослабления фиброзного кольца, без нарушения его целостности.
Грыжа межпозвоночного диска – разрыв фиброзного кольца со смещением студенистого ядра наружу. В результате, грыжей могут ущемляться спинальные нервы (возникает боль в шее, отдающая в руки) и спинной мозг (слабость и онемение в руках, спазмы в ногах, нарушение мочеиспускания).
Остеопороз – заболевание, при котором значительно повышается вероятность переломов за счет снижения плотности костной ткани.
Фибромиалгия – хроническая боль в костях и мышцах, имеющая множественный, чаще симметричный характер. При фибромиалгии не выявляются какие-либо воспалительные процессы. Патогенез и причины заболевания остаются неизученными.
Стеноз позвоночного канала – сужение позвоночного столба, при котором возникает давление на спинномозговые нервы и непосредственно на спинной мозг.
Другие причины возникновения боли в шее
- неправильное положение головы во время сна, неудобная подушка или матрас;
- прибывание на сквозняке;
- чрезмерное занятие спортом, непривычные физические нагрузки;
- травмы;
- сколиоз или патологическая осанка;
- сидячая работа и долгое нахождение в «неправильной» позе;
- эндокринные заболевания;
- ожирение;
- стоматологические заболевания и связанное с ними напряжение в челюсти;
- стресс;
- психические расстройства;
- менингит;
- сердечный приступ;
- злокачественные опухоли позвоночника и других органов.
Диагностика и лечение
Так как боль в шее является распространенной жалобой, пациенты часто списывают её появление на растяжение, остеохондроз или «продуло» и прибегают к самолечению (особенно, если боль появилась после определенных событий или действий). Но, отказываясь от необходимого обследования, подвергают себя риску серьезных осложнений, так как данный симптом может свидетельствовать о более опасных заболеваниях и состояниях.
В первую очередь необходимо обратиться к специалисту для постановки диагноза!
Врач назначит необходимые исследования, чтобы установить причину боли:
- Рентген, чтобы исключить костные патологии и травмы
- КТ или МРТ, для выявления протрузий и межпозвоночных грыж
- УЗИ с допплерометрией для оценки состояния сосудов
- Электромиографию, чтобы оценить состояние мышц шеи
- Клинические анализы крови
В редких случаях может понадобиться спинномозговая пункция (при подозрении на менингит и другие опасные заболевания)
Остеопатия в лечении боли в шее
Остеопатическое лечение боли в шее имеет ряд преимуществ перед другими способами, так как направлено на устранение первичной причины, а не снятие симптомов. В качестве первопричины многих заболеваний, определяемых при боли в шее, часто является травма. Это может быть перелом, растяжение, сильный ушиб или воспаление, перенесенное когда-либо в течение жизни. Локализация – любая часть тела: голова, рука, нога, туловище.
Остеопат выявит зону первичного повреждения с помощью ручной диагностики и уменьшит напряжение тканей в этой зоне. Затем врач освободит зажатые диски, нервы и сосуды. Тем самым, будет восстановлен оптимальный баланс тканей, а также достаточное кровоснабжение мышц и нервов в шее. А значит, устранена причина боли и воспаления.
Лечение у остеопата эффективно, безопасно и безболезненно, поэтому может применяться у пациентов всех возрастов, в том числе и у детей. В результате лечения пациент полностью избавляется от боли в шее и других симптомов, являющихся следствием первичной проблемы. Положительный эффект достигается у подавляющего большинства пациентов.
Для предотвращения повторного появления боли в шее в будущем, врач остеопат даст подробные рекомендации по правильному использованию смартфона и эргономичной работе за компьютером.
Боль в шее

До 72% населения трудоспособного возраста хотя бы раз в году испытывают боли в шее — цервикалгию, а у 1,7-11,5% эта проблема становится причиной нетрудоспособности 1 .
С возрастом количество людей, испытывающих дискомфорт в области шеи, увеличивается, чаще с таким симптомом сталкиваются женщины 2 .

В большинстве случаев цервикалгия не связана с серьезными заболеваниями и, при должном лечении, заканчивается полным выздоровлением. Однако в 10% случаев боль в шее становится хронической и требует длительной терапии 2 .
Информация, представленная в данной статье, носит строго информационный характер. Имейте в виду, если у вас очень болит шея, ни в коем случае нельзя заниматься самодиагностикой и самолечением. При появлении признаков заболевания следует обратиться к врачу.
Причины боли в шее
Существует множество причин, которые могут привести к цервикалгии. Их принято делить на две группы 3 :
- связанные с позвоночником (вертеброгенные):
- остеохондроз;
- артроз;
- инфекционные поражения скелета;
- аутоиммунные патологии;
- нарушения метаболизма;
- новообразования;
- травмы.
- несвязанные с позвоночником (невертеброгенные):
-
;
- психогенный болевой синдром;
- отраженные боли при заболеваниях внутренних органов 3 .
Рассмотрим подробнее наиболее часто встречающиеся патологии, из-за которых может болеть шея и голова.
Остеохондроз
Остеохондроз — одна из самых распространенных проблем нашего времени. Она проявляется деформацией и истончением межпозвоночных дисков.
К сожалению, наблюдается тенденция к появлению остеохондроза в молодом возрасте — все чаще этот диагноз ставят даже в 20 лет 4 . Факторы, которые могут спровоцировать развитие этого заболевания 4 :
- наследственная предрасположенность;
- малоподвижный образ жизни;
- стрессы и перенапряжения 4 .
Чаще всего осложнения остеохондроза возникают из-за несвоевременного обращения к врачу. На первой стадии эта болезнь практически не беспокоит. Может быть легкая скованность в утреннее время, хруст при движениях головой, чувство тяжести 4 . При этом внутренняя часть межпозвоночного диска теряет влагу, а наружная — покрывается трещинами и расслаивается. Позвонки начинают сближаться и травмировать друг друга 4 .
На второй стадии позвонки подвергаются чрезмерным нагрузкам, появляется перенапряжение мышц и связок. Именно на этом этапе могут возникать межпозвоночные грыжи и смещения позвонков 4 .
Миофасциальный синдром
Основная причина миофасциального болевого синдрома — постоянное или периодическое перенапряжение мышц шеи, из-за чего возникают спазмы мышечного волокна 5 .
Факторы риска 5 :
- искривления осанки;
- плоскостопие;
- тяжелые физические нагрузки;
- постоянное перенапряжение;
- вибрация;
- длительное неподвижное положение тела (например, при лечении переломов);
- ношение тесной и неудобной одежды;
- нарушения питания;
- заболевания внутренних органов 5 .
С учетом этих факторов сложно представить все многообразие клинических случаев, при которых возникает миофасциальный синдром. Для того чтобы распознать эту проблему, важно обратить внимание на ее основные признаки: уплотнение мышц, их болезненность и непроизвольные сокращения 7 .
Выделяют три степени миофасциального болевого синдрома 6 :
- Первая степень — болезненные ощущения появляются только при движении головой, а также при надавливании и растягивании пораженной мышцы 6 .
- Вторая степень — тянущая боль во всей шее, возникающая спонтанно. Можно обнаружить место, где мышечная ткань находится в гипертонусе. При нажатии на него отмечается спазм и болезненность соседних участков 6 .
- При третьей степени сильно болит вся шея сзади или сбоку даже в покое. Ощущения становятся более выраженными при движении и надавливании 6 .
Дисфункция фасеточных суставов
Фасеточные суставы связывают позвонки между собой 8 . Их основная функция — обеспечение стабильности позвоночника за счет ограничения его подвижности 9 .
Острая суставная боль возникает при травмировании фасеточного сустава во время резкого движения головой или шеей. Сустав зажимается позвонками, что приводит к воспалению, появляются отек и боль в области шеи. Симптомы, как правило, проходят через несколько дней 9 .
Чаще в медицинской практике встречается хроническая дисфункция фасеточных соединений (фасеточный синдром). Эта проблема связана с постепенно развивающимися изменениями в структуре суставов 9 . Рассмотрим этот процесс более подробно.
У здоровых людей фасеточный сустав постоянно подвергается нагрузкам. Постепенно упругое ядро межпозвоночного диска, отвечающее за амортизацию и подвижность, теряет содержащуюся в нем воду, утрачивает эластичность и перестает выполнять свои функции в должной мере. Также отмечается снижение высоты межпозвоночных дисков. В таких условиях повышенная нагрузка переходит на позвонки и суставы, вызывая дегенеративные изменения в них 9 .
Фасеточный синдром характеризуется тупой монотонной болью в шее, которая усиливается при долгом сидении или стоянии в одной позе. Типична кратковременная болезненность по утрам, уменьшающаяся после двигательной активности и снова нарастающая к вечеру 9 .
Неприятные ощущения резко усиливаются при наклонах, поворотах и разгибании позвоночника 9 . Например, если у человека болит шея сзади справа, то ему будет больно поворачивать голову именно в эту сторону. Разгрузка позвоночника — легкое медленное сгибание, а также опора под спину при сидячем положении тела — приносит облегчение 9 .
Грыжи и протрузии межпозвоночных дисков
Грыжи межпозвоночных дисков — наиболее тяжелое осложнение остеохондроза 10 . Выделяют следующие стадии их образования 10 :
- Выпячивание (протрузия) диска.
- Выпадение ядра и других фрагментов диска в позвоночный канал (собственно грыжа).
- Скрытый спондилолистез (смещение только при сгибании и разгибании позвоночника).
- Стабилизация или самоизлечение 10 .
Первый признак протрузии межпозвоночного диска — усиление боли при движении и ее уменьшение в покое. Чаще всего пациенты с такой проблемой чувствуют ухудшение в положении лежа, поэтому им приходится спать полусидя. Болевые ощущения при этом давящие, распирающие, часто отдающие в другие области 3 .
На стадии сформированной грыжи защемляется спинномозговой нерв или его корешки. Проявления многообразны: боль в области шеи, отдающая в плечо и руку, перепады артериального давления, головокружение, слабость и сонливость, онемение пальцев на руках, а в редких случаях — нарушения слуха, зрения и ходьбы 11 .
Шейная миелопатия
Причина развития шейной миелопатии — сдавление спинного мозга и его сосудов. Это заболевание может быть вызвано как грыжей межпозвоночного диска 2 , так и сужением диаметра позвоночного канала из-за дистрофических изменений в позвонках 12 . Миелопатия чаще встречается у мужчин старше 50 лет и развивается постепенно в течение 1-2 лет 2 . Как правило, пациенты обращаются к врачу со следующими жалобами 12 :
- двигательные нарушения (повышение мышечного тонуса, снижение силы, проблемы с координацией движений);
- чувствительные расстройства (изменения болевой и суставно-мышечной чувствительности);
- нарушения рефлексов (повышение или снижение сухожильных рефлексов рук и ног) 12 .
Травмы
Повреждения шейного отдела составляют 55-80% от всех травм позвоночника 13 .
Хлыстовая травма шеи (ХТШ) занимает одно из первых мест в структуре шейного травматизма 14 .
Впервые термин «хлыстовая травма шеи» был использован в 1928 году для обозначения специфического повреждения шеи во время столкновения транспортных средств 13 . После удара автомобиля тело пострадавшего резко перемещается вперед, а голова отклоняется назад, в нижних шейных сегментах позвоночника происходит чрезмерное разгибание 15 .
Чаще всего причиной ХТШ является именно дорожно-транспортное происшествие, однако повреждение может также возникнуть вследствие бытовых, спортивных, производственных и боевых травм. При этом происходит нарушение целостности мышц, связок и мягких тканей, а в тяжелых случаях – перелом позвонков 14 .
В зависимости от жалоб пострадавшего выделяют 4 степени ХТШ 15 :
- первая — боль и ограничение движения головой, болезненность при нажатии на мышцы шеи;
- вторая — выявляются мышечные спазмы, а при надавливании — болевые точки;
- третья — добавляются неврологические проявления: снижение рефлексов вплоть до их отсутствия, частичный паралич, нарушение чувствительности;
- четвертая — перелом и смещений шейных позвонков, выпадение межпозвоночных дисков 15 .
К общим симптомам травм в области шеи можно отнести головокружение и головную боль, шум и звон в ушах, изменение цвета кожи (побледнение, посинение или покраснение), повышение потоотделения и расстройства со стороны нервной системы: навязчивые мысли, апатия, депрессия, острые вспышки страха 15 .
Диагностика
При установке диагноза пациентам с цервикалгией важное значение имеет подробный сбор жалоб и анамнеза для исключения серьезной патологии. В обязательном порядке проводят осмотр с целью выявления изменений конфигурации позвоночника, нарушений подвижности в шейной области и изменения состояния связок и мышц 2 .
Дополнительные диагностические методы применяются при подозрениях на серьезное заболевание и при наличии травмы в анамнезе 2 :
- рентгенография шейного отдела позвоночника — выполняется практически всем пациентам, однако является недостаточно информативным методом. Позволяет исключить такие патологии, как опухоли, остеопороз, травмы, спондилит (хроническое воспаление позвоночника) и смещение позвонков.
- функциональная рентгенография — применяется для определения нестабильности позвоночника и скрытых смещений позвонков. Процедура проводится в положениях максимального сгибания и разгибания шеи.
- компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — современные методы, позволяющие оценить состояние не только костных элементов, но и окружающих их тканей, связок и даже спинного мозга 2 .
Когда следует обращаться к врачу
Боли в шее и спине — наиболее важные и практически значимые проблемы современной неврологии. Это определяется следующими факторами 3 :
- данная группа заболеваний является самой частой патологией, не вызванной инфекцией 3 ;
- болезненные ощущения в этой области имеют склонность к хроническому течению с обострениями и могут стать причиной временной и даже постоянной утраты нетрудоспособности 3 .
Эти два фактора объясняют важность своевременного обращения к врачу. При проявлении любого дискомфорта в области шеи нужно сразу же посетить специалиста. Ни в коем случае не занимайтесь самолечением — это может привести к возникновению осложнений, необходимости хирургических вмешательств и даже инвалидизации 2 .
Только доктор может грамотно составить план необходимого лечения, включая избавление от болевого синдрома. Препараты выбора при цервикалгии — нестероидные противовоспалительные средства (НПВС) 3 .

Мотрин® – современное НПВС, активным компонентом которого является напроксен. Препарат обладает болеутоляющим, противовоспалительным и жаропонижающим действием и может использоваться для купирования болевого синдрома. Мотрин® применяется только для симптоматической терапии болевого синдрома и не влияет на течение основного заболевания 16 .
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Боли в шее
Согласно статистике, в последние годы боли в шее стали беспокоить людей чаще. Этому способствовало появление компьютеров и новых «сидячих» профессий. Сегодня многие не занимаются физическими упражнениями, имеют избыточную массу тела, часто сталкиваются со стрессами — эти факторы также имеют значение в возникновении шейных болей. Из-за чего конкретно возникает боль в шее и как с ней бороться?
Шейный радикулит («защемление нерва»)
Радикулит на уровне шейного отдела позвоночника чаще всего возникает при сдавлении корешков спинногомозговых нервов.
Обычно это происходит из-за спондилёза шейного отдела позвоночника или грыжи межпозвоночного диска, когда его внешняя часть (фиброзное кольцо) разрывается и студенистое ядро межпозвоночного диска выходит в спинномозговой канал. Иногда шейный радикулит возникает из-за инфекций (герпесвирусной инфекции, болезни Лайма).
Как он проявляется? Зачастую возникает боль в шее, отдающая в руку. Причём рука может неметь или слабеть. Обычно диагноз «шейный радикулит» можно поставить уже после неврологического осмотра. Однако в некоторых случаях бывает необходимо провести компьютерную томографию или электромиографию.
Диффузный гиперостоз скелета (болезнь Форестье)
Это заболевание развивается в основном у людей старше 50 лет. Установлено, что наиболее вероятная причина развития болезни Форестье — накопление солей кальция в связочном аппарате позвоночника.
Болезнь Форестье может никак не проявляться, но в ряде случаев у человека снижается подвижность шеи, возникает боль. Для подтверждения диагноза доктор назначит рентгенологическое обследование, в некоторых случаях потребуется ещё компьютерная или магнитно-резонансная томография. Специфического лечения для этого заболевания нет.
Дегенеративные заболевания
Дискогенный болевой синдром, возможно, самая популярная причина боли в шее. Синдром развивается из-за дегенеративных изменений в структуре межпозвоночных дисков. В результате нагрузка распределяется неравномерно между дисками, дугоотростчатыми суставами и замыкательными пластинками. При этом заболевании боль в шее возникает при повороте и наклоне головы, состояние ухудшается, если долго держать голову в одном положении. Эта боль может проводиться в руку или плечо.
Спондилёз шейного отдела позвоночника возникает из-за дегенеративных изменений в шейном отделе. Постепенное стирание межпозвоночных дисков приводит к сокращению межпозвоночного пространства, деформации костей и их разрастанию (образованию остеофитов). В большинстве случаев эти возрастные изменения не приносят никаких неудобств. Однако иногда они приводят к давлению на корешок спинномозгового нерва, что вызывает хроническую боль в шее, и в некоторых случаях – онемение или боль в плече или руке.
Спондилогенная цервикальная миелопатия. Дегенеративные изменения в шейном отделе позвоночника могут привести к сужению центрального канала спинного мозга, из-за чего сам спинной мозг может повредиться и начать работать неправильно. Как следствие — боль в шее, её ограниченная подвижность, а также общая слабость, нарушение координации движений, неконтролируемое мочеиспускание и дефекация, проблемы в половой сфере. Заболевание чаще всего развивается после 55 лет и нередко требует хирургического вмешательства.
Травмы шейного отдела позвоночника
Обычно травмы шеи люди получают в автомобильных авариях. Из-за резкого движения головы вперёд-назад повреждаются мягкие ткани, нервные волокна, межпозвоночные диски, задняя продольная связка, дугоотростчатый сустав (фасет-синдром) и др. После травмы возникает боль, происходит мышечный спазм, становится трудно двигать шеей. Со временем симптомы уходят сами, но иногда боль может перерасти в хроническую.
Мышечные боли
Спазмы мышц шеи и верхней части спины возникают из-за травм, физического перенапряжения в течение дня, в частности, неправильных поз, эмоционального стресса. Также мышцы могут спазмироваться из-за неудобной подушки. Обычно это состояние проявляется болью, ограничением подвижности шеи. В течение 6 недель боли проходят. Чтобы ускорить процесс, рекомендуется делать специальные упражнения, а также устранить причину перенапряжения мышц, если это возможно.
Миофасциальный болевой синдром
При миофасциальном болевом синдроме можно определить гиперчувствительные точки. Они могут появиться после травмы, перенапряжения или эмоционального стресса. Эти точки провоцируют напряжение и боль в мышцах, которая зачастую становится хронической.
Шейный остеохондроз?
Среди заболеваний, вызывающих боли в шее, мы не упомянули «шейный остеохондроз». Этот диагноз обычно ставится на территории стран бывшего Советского Союза. По сути на остеохондроз списывают все те заболевания, что перечислены выше.
Дегенеративные изменения в позвоночнике наблюдаются практически у всех людей старше 40 лет, и это совершенно не повод называть человека больным и начинать активное лечение. Боль в шее и другие симптомы должны указать на настоящий диагноз, после постановки которого назначается терапия.
Когда при боли в шее следует обратиться к врачу?
Основные причины, при которых необходима консультация невролога:
- сильная головная боль;
- травма шеи;
- потеря контроля над мочеиспусканием или дефекацией;
- онемение, покалывание, слабость в руках или ногах;
- боль не проходит неделю, и улучшений нет;
- когда обычные обезболивающие препараты не помогают.
Срочно обратитесь к врачу, если:
- У Вас жар, болит голова, а шея скована настолько, что Вы не можете дотянуться подбородком до груди. Это может быть менингит;
- Наблюдаются признаки инфаркта: боль в груди, учащённое дыхание, потливость, тошнота, рвота, а также боль в руке или челюсти.
Лечение боли в шее
Препараты, снимающие боль или напряжение. Обычно специфического лечения при состояниях, вызывающих боль в шее, нет. В простых ситуациях врач может рекомендовать нестероидные противовоспалительные средства (диклофенак), которые снимут боль. Если есть выраженный спазм, то доктор может выписать миорелаксант (препарат, расслабляющий мышцы) для приёма на ночь. При хронической боли в шее врач может назначить трициклические антидепрессанты. Инъекции ботулина доказанно неэффективны. Большинство растяжений мышц проходит через 2–3 недели при консервативном лечении.
Лёд и тепло. Для снятия боли в шее после травмы рекомендуется также прикладывать лёд, особенно в первые 48–72 часа. Если проблема в мышцах, можно использовать тепло (например, принимая душ, ванну, прикладывая влажное полотенце).
Упражнения на растяжку. Доказанную эффективность имеют упражнения на растяжку, в том числе цигун. Однако их следует делать осторожно, желательно только после консультации со специалистом. Особенно полезными упражнения будут при хронической боли. Заниматься лучше утром и перед сном, предварительно разогрев шею. По поводу привычной физической активности (занятий бегом, футболом, йогой и др.) обязательно следует посоветоваться с врачом.
Расслабляющие техники. Эмоциональный стресс может усиливать боль в шее и откладывать излечение. Расслабляющие техники (дыхательные упражнения, самогипноз, молитва, медитация) и психотерапия помогают снизить мышечное напряжение.
Изменение привычек. Чтобы снова и снова не провоцировать боль в шее, важно исправить положения, в которых человек проводит много времени. Для этого нужно следить за своей осанкой, минимизировать напряжение (менять позы, раз в час разминать шею, поставить компьютер на уровне глаз). Сидеть нужно прямо, плечи должны быть отведены назад. Во время сна шее необходима поддержка, а голова должна находиться на том же уровне, что и всё тело. Идеальная поза для сна — на спине, хуже всего для шеи, когда человек спит на животе.
Массаж облегчает мышечный спазм, причём полезно будет использовать вибромассажёр. Однако нужно учесть, что при хронической боли массаж скорее всего малоэффективен.
Мануальная терапия. Манипуляции не имеют доказанной эффективности и в некоторых случаях могут сопровождаться ухудшением состояния. Поэтому рекомендуется прибегать к «мягкой» мануальной терапии и только в сочетании с физическими упражнениями. Лучше не обращаться к мануальным терапевтам, если имеет место спондилотическая цервикальная миелопатия (сужение центрального канала спинного мозга).
Биологическая обратная связь (БОС). При методе под названием «биологическая обратная связь» человеку ставят задачу (снять напряжение мышц шеи) и с помощью датчиков контролируют её выполнение. Сам пациент видит на экране изображение, которое, например, может быть мутным, а по мере расслабления мышц становится чётким. Так человек учится контролировать напряжение мышц шеи.
Корсет для фиксации шейных позвонков хоть и снимает боль, но его не рекомендуется носить длительное время (1–3 часа в день, не больше 1–2 недель), так как мышцы в результате могут ослабнуть.
Существует ряд методов, эффективность и безопасность которых установить довольно сложно, так как проведено слишком мало исследований с достоверными результатами. Например, по некоторым данным, акупунктура помогает при хронической боли в шее, а вытяжение не имеет эффекта. Электромагнитная терапия, низкочастотная лазеротерапия и электромиостимуляция, по всей видимости, работают. Однако не рекомендуется применять все эти методы, игнорируя физические упражнения.
Операция при боли в шее. В большинстве случаев при боли в шее операцтивное вмешательство не требуется: сначала применяется консервативное лечение, и только потом, если оно не помогает, и если причина боли в давлении на корешок спинномозгового нерва («защемлении нерва») или сужении центрального канала спинного мозга, рекомендуется лечение у хирурга.
Боль в шее: что делать и как лечить?
Огромное количество людей, вне зависимости от возраста, социального статуса, привычек и даже состояния здоровья могут столкнуться с таким неприятным симптомом, как боль в шее. Почему так случается?
Боль в шее – коварный симптом, который может носить серьезный характер, указывая на активные воспалительные процессы или разрушение тканей. Ощущения различной интенсивности нередко сопровождаются онемением затылка, а также потерей чувствительности рук, локальными покраснениями и даже отечностью. Нередко при болях в шее болит голова и наблюдаются головокружения.

Определить причины боли в шеи непросто. Чтобы точно диагностировать проблему требуется проведение комплексной диагностики, подразумевающей компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), а также ультразвуковое исследование (УЗИ) и лабораторные анализы.
Купирование боли в шее реализуется с использованием медицинских препаратов, а также методов физиотерапевтического лечения.
Общая информация
Боль, отдающая в шею, встречается у 70% взрослого населения. В зависимости от многих факторов, ощущения могут иметь различную интенсивность и длительность. Так, даже один и тот же человек может периодично испытывать как кратковременный дискомфорт, так и сильнейший болевой синдром, ухудшающий качество повседневной жизни.
Зачастую боль локализуется в шейном отделе позвоночника, а также по его переднебоковым поверхностям. Диагностированные случаи говорят о том, что чаще пациенты испытывают резкий «прострел», сменяющийся сильным дискомфортом.
Боль может отдавать не только в шею, но и распространяться на плечо, лопатку, затылочную область и носить различных характер:
- пульсирующий;
- покалывающий;
- сжимающий.
В большинстве случаев, болезненность усиливается при выполнении различных движений головой, что вынуждает совершать повороты всем корпусом.
Строение и функциональные особенности шейного отдела позвоночника
Шейный отдел – это верхняя часть позвоночного столба (семь соединенным между собой позвонков), на которую ежедневно приходится достаточно большое количество нагрузки.
Сочленения, соединяющие между собой позвонки, образуют участок позвоночного канала, в котором располагается спинной мозг.
Шейные мышцы отвечают за регулировку движений головы, а также позволяют удерживать ее в анатомически правильном положении. Каждая мышца прикрепляется к костям с помощью прочной соединительной ткани (сухожилий).
Изучив строение можно прийти к выводу о том, что болевые ощущения провоцируются патологиями различного типа, развитие которых концентрировано в любом из компонентов шейного отдела ОДА.
Классификация боли в шее
На сегодняшний день принято выделять несколько типов болей в области шеи:
- цервикалгия – болезненные ощущения различного типа, имеющие происхождение различного типа;
- цервикаго или шейный прострел – острая, внезапно возникающая боль, вызванная сдавливанием нервных корешков;
- цервикобрахиалгия – болезненность, проявляющаяся в нее и распространяющаяся по мере нарастания на верхние конечности;
- цервикокраниалгия – общее состояние, когда одновременно ощущается шейная и головная боль.
Почему болит шея?
Среди причин болей в шее может оказаться большой список заболеваний, имеющих схожий перечень клинических проявлений, но при этом различные механизмы прогрессирования.
Причины боли в горле
Першение и царапанье сразу ассоциируется у большинства людей с простудными заболеваниями, однако, при ряде заболеваний такого типа могут присутствовать проявления такой силы, что пациент может ощущать боль в шее.
Сильный дискомфорт и высокие показатели болезненности сопровождают такие состояния, как:
- ларингит;
- вирусы;
- бактериальные инфекции;
- аллергические реакции;
- инородное тело в тканях глотки;
- авитаминоз, недостаток микроэлементов;
- рефлюкс;
- злокачественные новообразования.
Причины боли в шее спереди
Неприятные ощущения сконцентрированы преимущественно спереди, под подбородком? Столь ограниченный участок может рассказать о многом, ведь здесь расположено большое количество различных по типу тканей. Если дискомфорт усиливается при глотании и выполнении поворотов головой, то среди причин такому состоянию выделяют:
- патологические процессы,
- прогрессирующие в тканях
- щитовидной железы;
- перенесенные травмы;
- воспалительные процессы различного типа;
- гнойные заболевания;
- поражение тканей лимфатической системы;
- болезни органов дыхания;
- стенокардия.
Причины боли в шейном отделе позвоночника
Если жалобы пациента говорят о неприятных ощущениях на задней поверхности шейного отдела, то существует риск диагностирования серьезных патологических состояний.
- В ситуации такого рода, как правило, присутствуют «прострелы», из-за которых резко ограничивается подвижность головы и даже плечевого пояса.
- Испытываемые ощущения такого типа свидетельствуют о наличии таких патологий, как:
- разрушительные процессы, локализованные в позвоночных тканях;
- травмы;
- повреждение связочного или мышечного аппарата;
- развитие инфекционных процессов;
- наличие позвоночных аномалий.
Боли в шее при остеохондрозе
Отдельное внимание следует уделить одной из наиболее распространенных проблем – боли в шее при остеохондрозе. Остеохондроз является одним из самых распространенных патологических заболеваний на планете.
Боли в шее при остеохондрозе – это серьезный симптом, пропустив который можно лишиться возможности на полноценное восстановление, упустив начальный этап развития патологических процессов, поддающихся лечению.
Причины боли в шее сбоку
Дискомфорт и сильные болевые ощущения, сконцентрированные в боковой поверхности шеи, могут мигрировать в плечевой пояс или ухо. Дополнительной неприятностью при этом становятся покалывание, пульсация и жжение.
Наиболее вероятными причинами боли в шее сбоку выступают:
- патологические процессы кровеносных сосудов;
- длительное пребывание шейного отдела в неудобном положении;
- спазмы мышечного каркаса;
- новообразования;
- врожденные патологии;
- осложнения после перенесенных болезней или оперативного вмешательства.
Когда при боли в шее пора обратиться за врачебной помощью?
Зачастую, человек, испытывающий болезненность в каком-либо позвоночном отделе предпочитает отказаться от посещения доктора и пускает все на самотек. Чтобы не допустить серьезного ухудшения здоровья, важно своевременно обращаться за профессиональной помощью.
Вне зависимости от того какого типа боли в шее присутствуют, необходимо проконсультироваться со специалистом и определить причину их возникновения.
Особыми показаниями, на которые следует обратить внимание являются:
- сильные головные боли;
- травмирующее воздействие на шейный отдел позвоночника;
- ощущение онемения, слабости в конечностях;
- неэффективность применения лекарственных препаратов.
Игнорирование симптоматической картины может привести к необратимым последствиям, серьезно ухудшающими уровень качества жизни.
Встречаются ситуации, когда посещение лечащего врача требуется безотлагательно. К таковым принято относить:
- повышение температуры тела, сопровождающееся болью в шее и голове;
- сильная скованность шейного отдела позвоночника (невозможность дотянуться подбородком для груди);
- наличие признаков инфаркта (боль в груди, учащенные дыхание, повышенное потоотделение, тошнота).
Диагностика боли в шее
Для формирования качественного плана лечения любой болезни необходимо грамотно ее диагностировать, учитывая все жалобы пациента, имеющийся анамнез и результаты проведенных обследований.
Учитывая, что подавляющее большинство случаев обуславливается патологическими состояниями позвоночного отдела, при боли в шее лучше всего обратиться за помощью к мануальному терапевту (остеопату), вертебрологу или неврологу.
Весь комплекс диагностических процедур представляет использование инструментальных и лабораторных методов, каждый из которых направлен на визуализацию пораженной области и формирование качественной базы для выявления симптоматики сопутствующих заболеваний.
Рассмотрим наиболее информативные диагностические методы.
Рентгенологическое исследование
Рентгенография – ключевой метод диагностики. С помощью полученных в ходе обследования снимков можно оценить конфигурацию позвонков и сформировать понимание состояния хрящевой ткани.
Благодаря рентгенологическому исследованию можно выявить такие патологические состояния, как:
- смещение элементов позвоночного отдела;
- сформированные грыжи и прочие новообразования;
- обширное разрастание костной ткани и пр.
На рентгеновских снимках отображается вся необходимая для диагностики информация, что позволяет специалисту сформировать точный диагноз и определить ключевые направления лечения.
Однако, встречаются случаи, когда рентгенографии недостаточно для выявления ряда патологий. Порой, он вовсе является недоступным из-за противопоказаний. На помощь в таком случае приходят прочие решения.
Магнитно-резонансная томография (МРТ)
Обследование посредством МРТ предполагает получение трехмерного изображение в нескольких проекциях, что дает возможность оценить состояние всех видов тканей шейного отдела позвоночного столба.
Функциональная диагностика
В связи с тем, что одной из причин болевых ощущений в шейном отделе позвоночника являются мышечные спазмы, уместно говорить о вероятном поражении тканей этого типа.
В целях выявление поражений и их степени используют такие методы, как электромиография (определение уровня биоэлектрической активности и способности нервов передавать импульс).
Также применяется электронейрография (запись электрического сигнала в момент его распространения вдоль обследуемого нерв) и проба Форестье (выявление способности занять анатомически правильно положение).
Лабораторное исследование крови
Результаты общего и биохимического обследования биологических жидкостей (кровь, моча) свидетельствуют или опровергают наличие воспалительных процессов, которые и служат причинами болей.
При лабораторной диагностике отдельное внимание уделяется концентрации гормонов.
Дополнительными исследованиями принято считать бактериологический посев мокроты и мазок зева.
Лечение боли в шее
Вне зависимости от характера испытываемой боли, ее устранением и лечением первопричин должен заниматься исключительно врач. Важно помнить, что отсутствие лечения или применение неадекватной терапии (самолечение) рано или поздно приводит к усугублению патологического состояния и необратимым последствиям (от потери подвижности до летального исхода).

Что делать до постановки диагноза?
Появилась боль в шее? Не следует затягивать с визитом ко врачу. Однако, если диагноз еще не установлен, а боль не спешит отступать, следует знать, как с ней бороться.
Прежде всего, чтобы ограничить себя от вероятности появления столь неприятного синдрома, следует избегать чрезмерной резкости в движениях, а также позаботиться о защите от сквозняков и переохлаждений.
Если боли уже проявились и неприятные ощущения лишь нарастают, допустимо разово принять анальгетики. ВАЖНО! Препараты нельзя длительно принимать без назначения врача.
Методы консервативной терапии
Начальные стадии любого заболевания устраняются консервативными методами лечения, к которому принято относить медикаментозную терапию.
В целях купирования испытываемых ощущений, а также устранения патологических процессов, используются препараты различных фармакологических групп, к числу которых относятся:
- нестероидные противовоспалительные средства (НПВС), устраняющие воспаление и снимающие неприятный синдром;
- миорелаксанты, освобождающие от мышечных спазмов;
- анестетики, купирующие боль;
- антибиотики, действие которых направлено на искоренение бактериальных и гнойных процессов;
- витамины и минералы, применяемые в целях поддержки уровня полезных веществ в организме; , способствующие ускорению регенеративных процессов в суставных тканях.
Стоит заметить, что препараты группы хондропротекторы особенно важны на этапе устранения патологических состояний ОДА. Одним из наиболее действенных и доступных решений принято считать препарат «Артракам».
Физиотерапевтическое лечение, как метод устранения боли в шее
Лучшим активатором консервативных методов является комплексное сочетание с физиотерапевтическим лечением.
Снять излишнее напряжение в шее помогут такие методы, как:
- грязевые ванны и тепловые компрессы;
- электрофорез с применением препаратов группы анестетиков;
- мануальная терапия;
- воздействие магнитами или иглами;
- посещение массажа;
- использование комплексов лечебной физической культуры.
Хирургическое вмешательство
При диагностировании патологий позвоночного столба, сопровождаемых болевыми ощущениями, локализованными в шейном отделе, могут потребоваться радикальные методы лечения.
В целях снижения чрезмерного давления на нервные корешки применяется дискэктомия (открытая операция, удаление грыжи), фораминотомия (малотравматичное вмешательство, направленное на декомпрессию нервов) или ламинэктомия (нейрохирургическая операция, предназначенная на устранение компрессии).
В особенно сложных случаях при сильных дегенеративных поражениях может потребоваться проведение спондилодеза (искусственное сращивание позвонков в целях их целенаправленного обездвиживания).
Профилактика болей в шее и нарушений ОДА в целом
Каждый, кто хоть раз сталкивался с рассматриваемой проблемой не раз задавался вопросом: «Какие существуют методы борьбы?». Прежде всего стоит отметить, что лучшим лечением во все времена принято считать профилактику, которая заключается в создании оптимально комфортных условий для функциональности и питания отделов позвоночного столба ОДА человека.
Важно создать такие условия, соблюдение которых будет не просто непрерывным, а буквально пожизненным. Именно в этом кроется секрет успешности профилактических мероприятий.
Существует несколько компонентов профилактики болей в шее. Рассмотрим каждый из них.
Физическая активность и занятия спортом
Ключевой компонент предупреждения разрушительных процессов опорно-двигательного аппарата. Умеренные физические нагрузки способствуют поддержанию оптимального состояния здоровья.
Безопасность рабочего места
Эргономика рабочих условий во многом определяет состояние здоровья человека, ведь на рабочем месте люди проводят достаточно большое количество времени.
Если невозможно организовать комфортные условия, то необходимо хотя бы стремиться к систематическому снятию напряжения, систематически выполняя простые разминочные упражнения.
Особый режим питания
Отсутствие полезных витаминов и минералов негативно отражаются на состоянии скелета человеческого тела. Чтобы в тканях было все необходимое, важно обеспечить рациональность питания.
Ежедневный рацион должен быть в меру обогащен источниками не просто энергии, а еще и витаминов, микроэлементов.
Не стоит забывать о питьевом режиме. Для обеспечения нужного уровня обмена веществ необходимо выпивать в день от 1,5 до 2-х литров чистой воды.
Прием хондропротекторов
Использование профилактических курсов приема хондрропротекторов способствует сохранению оптимального состояния суставных тканей, а также позволяет ускорять регенеративные процессы при их повреждении.
Предпочтение следует отдавать исключительно надежным препаратам, зарекомендовавшим себя на современном фармакологическом рынке. Одним из наиболее действенных принято считать «Артракам».
Хочется наслаждаться полноценной жизнью? Начинать профилактику болезней ОДА пора уже сегодня. Придерживая принципов сохранения собственного здоровья можно позабыть о плохом самочувствии и наслаждаться всеми п