Хрипы в грудной клетке
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хрипы в грудной клетке: причины, диагностика и способы лечения.
Определение
Процесс дыхания условно подразделяют на три этапа: внешнее дыхание, транспорт газов с кровью к органам и тканям и тканевое дыхание. Дыхательная система задействована на первом этапе и ее основная функция – доставка вдыхаемого воздуха к легким, где осуществляется газообмен.
Дыхательная система состоит из дыхательных путей и легких. К дыхательным путям относятся носовая полость, глотка, гортань, трахея и бронхи. Зачастую хрипы, выслушиваемые в грудной клетке, зарождаются в вышележащих дыхательных путях и с током воздуха проводятся в легкие, имитируя их поражение.
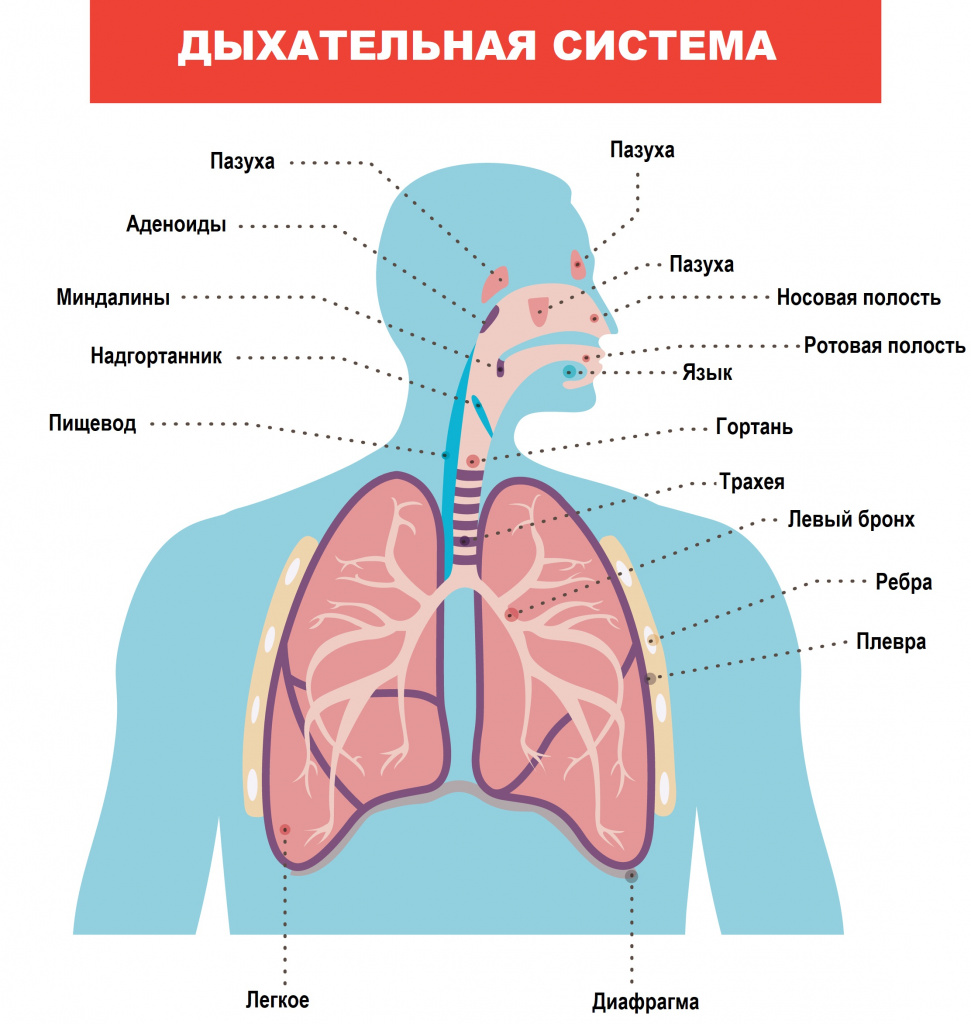
Таким образом, хрипы в грудной клетке не всегда свидетельствуют о поражении легочной ткани. Более того, появление хрипов может быть спровоцировано дисфункцией других органов, например сердца.
Для выявления хрипов проводят обследование грудной клетки при помощи стетофонендоскопа. Эта манипуляция называется аускультацией легких.
Разновидности хрипов в грудной клетке
Классификация хрипов в грудной клетке достаточно обширна. По характеру хрипов врач может заподозрить, какой патологический процесс преобладает в дыхательной системе пациента.
В зависимости от того, связаны ли хрипы с накоплением мокроты и иных жидкостей в дыхательных путях или только с изменением структуры их стенок, они, соответственно, подразделяются на влажные и сухие. Влажные хрипы могут быть звонкими и глухими, мелкопузырчатыми и крупнопузырчатыми. Последние характеристики во многом определяются калибром бронхов, в которых локализован патологический процесс. Сухие хрипы также подразделяются по тембру – басовые, свистящие и т.д.
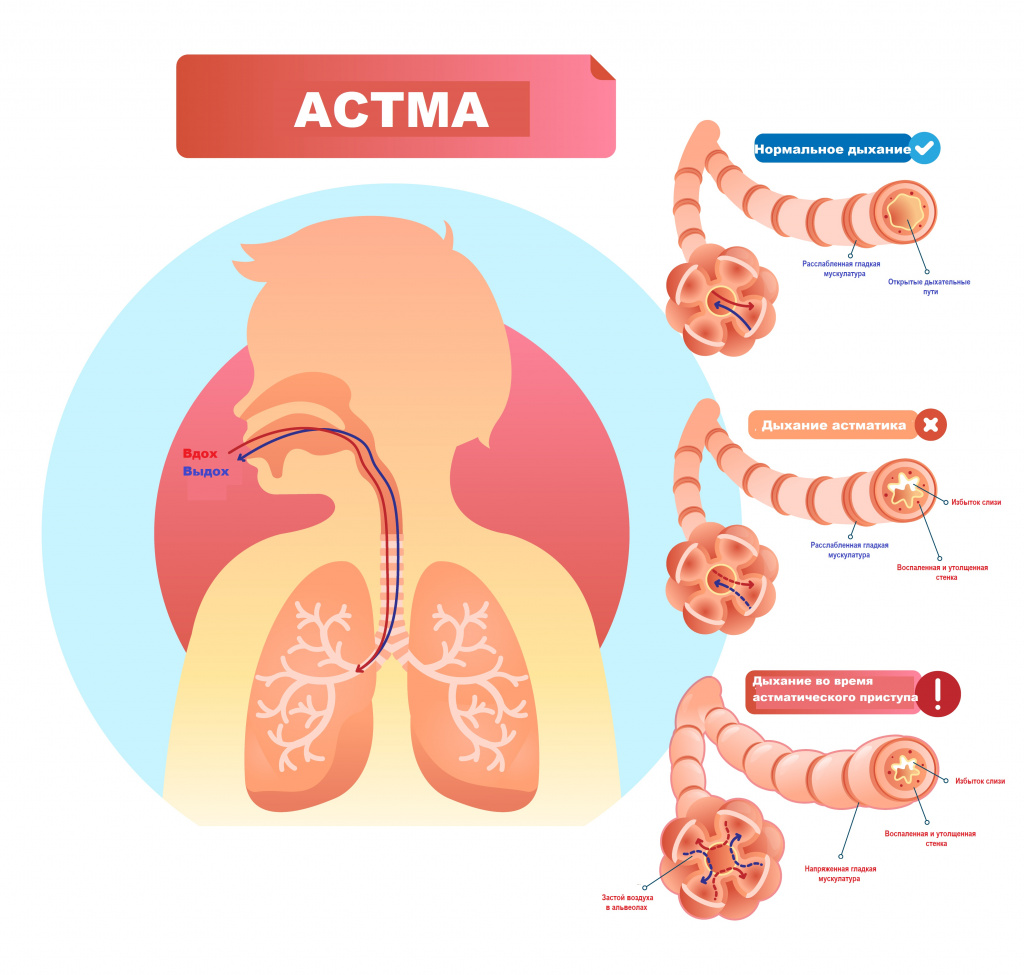
Свистящие хрипы характерны для бронхиальной астмы. На ранних стадиях заболевания они слышны исключительно во время приступа. На поздних стадиях, особенно без соответствующей медикаментозной терапии, свистящие хрипы могут присутствовать даже в межприступном периоде. В зависимости от тяжести приступа хрипы могут быть обнаружены или при аускультации легких, или даже на расстоянии. Свистящие звуки появляются во время выдоха, который становится затрудненным и удлиненным.
Отдельно стоит сказать о так называемых крепитирующих хрипах, или крепитациях, напоминающих хруст. Как правило, они возникают в конце вдоха и вызваны разлипанием альвеол. Слипание стенок альвеол происходит из-за их пропитывания их экссудатом, транссудатом или кровью. Крепитация выслушивается при крупозной пневмонии в I и III стадиях (стенки альвеол пропитаны экссудатом), при инфаркте легкого (стенки альвеол пропитаны кровью), при застойных явлениях в легких (альвеолы пропитаны транссудатом).
Также выделяют уже упомянутые выше проводные хрипы, источником которых является поражение верхних дыхательных путей.
В зависимости от локализации хрипы могут быть диффузными и локализованными, односторонними и двусторонними.
Возможные причины появления хрипов в грудной клетке
Непосредственной причиной появления хрипов является изменение потока вдыхаемого воздуха, проходящего через дыхательные пути.
В норме внутренняя поверхность дыхательных путей, выстланная слизистой оболочкой, ровная, покрыта тонким слоем слизи, выполняющей главным образом защитную функцию. В стенке дыхательных путей имеются хрящевые структуры, они играют роль своеобразного каркаса, предохраняя дыхательные пути от схлопывания.
Причиной хрипов чаще становятся изменения стенок дыхательных путей вследствие инфекционного воспаления, аллергического отека и др., врожденные особенности хрящевого каркаса, делающие его недостаточно жестким для поддержания постоянной проходимости дыхательных путей, наличие в их просвете инородного тела, жидкости (мокроты, крови и т.д.), сдавление дыхательных путей извне лимфатическими узлами и некоторые другие причины.
Заболевания, при которых появляются хрипы в грудной клетке
К заболеваниям дыхательной системы, приводящим к развитию хрипов, относятся бронхиты, пневмонии, хроническая обструктивная болезнь легких, бронхиальная астма, муковисцидоз, бронхоэктатическая болезнь.
Для острых бронхитов, пневмоний и других заболеваний, связанных с накоплением мокроты в дыхательных путях, характерно появление влажных хрипов. Для бронхиальной астмы, особенно во время приступа, типичны сухие свистящие хрипы.
Причиной появления проводных хрипов могут быть различные поражения гортани и ее врожденные особенности (например, мягкие хрящи гортани у новорожденных – это основа развития у них стридорозного дыхания, оно отчетливо слышно даже без стетофонендоскопа, а при аускультации легких определяются громкие проводные хрипы).
К другим причинам появления хрипов относят заболевания сердечно-сосудистой системы, связанные с нарушением сократительной способности миокарда и приводящие к застою крови в сосудах легких. Это вызывает повышение давления в сосудах, и жидкая часть крови (плазмы) пропотевает в просвет дыхательных путей и альвеол. В этом случае появляются крепитация и сухие, вскоре переходящие во влажные, хрипы, выраженность которых определяется степенью развившейся сердечной недостаточности.
Среди заболеваний, приводящих к сдавлению дыхательных путей извне, нужно упомянуть те, которые поражают лимфатические узлы, находящиеся внутри грудной клетки: туберкулез, особенно туберкулез внутригрудных лимфатических узлов, развивающийся преимущественно у детей, саркоидоз, лейкозы и лимфомы, а также метастатическое поражение лимфатических узлов при некоторых онкологических заболеваниях.
Злокачественные новообразования могут поражать первично стенку бронхов или ткань легких, приводя к нарушению потока проходящего воздуха и к появлению хрипов.
К каким врачам обращаться при появлении хрипов в грудной клетке
Поскольку причиной появления хрипов являются заболевания самых различных систем организма, для разграничения патологий необходимо в первую очередь обратиться к врачу общего профиля, например, терапевту или педиатру. После проведенного клинического и лабораторно-инструментального обследования пациент может быть направлен на консультацию к пульмонологу (врачу, специализирующемуся на заболеваниях бронхолегочной системы), кардиологу, фтизиатру (врачу, занимающемуся лечением туберкулеза), гематологу, онкологу.
Диагностика и обследования при появлении хрипов в грудной клетке
Диагностика заболеваний, проявляющихся хрипами, начинается с клинического осмотра, однако практически всегда требует лабораторно-инструментального подтверждения.
-
Клинический анализ крови нужен для диагностики воспалительных заболеваний органов дыхания.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Cтекание слизи по задней стенке глотки
Казалось бы, любому человеку, который хотя бы однажды переболел насморком, знакомо это дискомфортное ощущение: где-то в глубине носоглотки что-то скопилось, и мешает при каждом глотании, и надо срочно, любым способом избавиться… Учитывая, что насморк является самым распространенным из болезненных состояний человека, можно смело предполагать: это ощущение «внутреннего насморка» известно каждому, и известно настолько хорошо, что и говорить тут вроде бы не о чем. В конце концов, слизистые оболочки носоглотки и в норме производят большие объемы секрета, часть которого стекает по задней стенке, проглатывается со слюной и пищей, иногда скапливается, – например, после ночного сна, – но особых проблем, в общем, не создает.
Однако стекание увлажняющей и бактерицидной слизи по задней носоглоточной стенке в гортаноглотку не всегда бывает «обычным» и беспроблемным. Все дело в причинах гиперсекреции, составе и свойствах слизи, ее количестве.
Ринит (насморк) и сопутствующая ему ринорея (обильное истечение слизистого отделяемого из носовых ходов), – это, по большому счету, не болезнь. Это симптом, признак той или иной патологии. Иногда этот симптом является вполне ожидаемым и действительно не несет особого клинического значения, однако в некоторых случаях он требует отдельного внимания и обследования. Для таких случаев введен специальный термин, который в литературе встречается в нескольких синонимичных написаниях: синдром постназального затека (англ. «postnasal drip syndrom»), ретроназальное затекание (иногда пишут «стекание»), ретроназальные выделения, внутренний насморк, постназальный синдром. Впервые он был описан в конце ХVIII века под названием «хронический глоточный катар».
2. Причины
- острые респираторный вирусные инфекции (ОРВИ);
- риниты аллергической этиологии;
- синуситы (воспаления придаточных пазух носа);
- инородные тела в назальной полости (чаще встречается в детском возрасте);
- длительный прием гормонсодержащих контрацептивов, гипотензивных средств и препаратов некоторых других групп;
- врожденные или приобретенные аномалии анатомического строения (чаще всего искривление носовой перегородки);
- аденоидит (воспаление гиперпластических разрастаний лимфоидной железистой ткани);
- вазомоторный ринит (гиперчувствительность к перепадам температуры, влажности и т.д.);
- пищевая аллергия или прием острой, кислой и другой раздражающей пищи;
- загрязнение воздуха ирритантами (веществами или частичками, раздражающими слизистую оболочку).
В отсутствие приведенных выше причин постназальный синдром может наблюдаться у женщин на этапе гестации (т.н. ринит беременных) и у больных гастроэзофагеальным рефлюксом.
3. Симптомы и диагностика
Помимо описанного выше мешающего ощущения, чувства скопления и повышенного глотательного (а иногда и рвотного) рефлекса, призванного «прочистить горло», – ретроназальный затек является одной из причин хронического кашля, поскольку избыточные количества слизи, стекая в гортаноглотку, механически раздражают кашлевые рецепторы. Зачастую отмечаются также болевые ощущения в области миндалин и/или глотки, «комок в горле» из-за рефлекторного отека, в более тяжелых случаях – дисфония, охриплость, симптоматика сальпингоотита.
Как правило, при вертикальном положении тела симптоматика значительно облегчается, а при лежании, особенно длительном – усугубляется.
Диагностика включает изучение жалоб и анамнеза, детальный осмотр ЛОР-органов, а также, по мере необходимости, применение дополнительных методов исследования (эндоскопических, томографических, лабораторных и т.д.). В некоторых случаях необходима консультация профильных специалистов, – напр., аллерголога, инфекциониста и др.
Проводится дифференциальная диагностика с хроническим бронхитом и прочими клинически сходными состояниями.
4. Лечение
В зависимости от полученных диагностических результатов, назначается этиотропная терапия, т.е. принимаются меры по устранению первопричины ретроназального затекания. В одних случаях первоочередной задачей является десенсибилизация и купирование аллергического воспаления (решается медикаментозно и путем минимизации контактов с аллергенами), в других не обойтись без хирургического восстановления нормальной анатомии, проходимости, вентиляции и дренирования носовых ходов, в третьих – применяется та или иная стратегия терапии синусита, назначается гастроэнтерологическое лечение, курс физиотерапии и др.
Важно понимать, что постоянное и обильное стекание слизи по задней стенке глотки не является вариантом нормы, это состояние нуждается в консультации специалиста, обследовании и лечении. Эффективная помощь оказывается во всех случаях.
Что делать, если слизь и мокрота скапливаются, но не отхаркиваются?

Скопление слизи в горле – патологический симптом, указывающий на развитие нарушений в работе реснитчатого эпителия и железистых тканей. Гиперсекреция вязкого секрета обусловлена проникновением в слизистые оболочки ЛОР-органов патогенных бактерий, грибков, вирусов или аллергенов. Катаральные процессы в верхних и нижних отделах дыхательной системы стимулируют активность бокаловидных клеток, которые начинают вырабатывать много слизи, вследствие чего она может скопиться в бронхах и горле. В связи с нарушением мукоцилиарного клиренса, тягучий секрет медленно продвигается по воздухоносному пути и скапливается в области горла, вызывая дискомфорт.
Об анатомии
По какой причине слизь в горле не отхаркивается? Увеличение вязкости секрета часто обусловлено патологическими изменениями в органах дыхания. Слизистая оболочка нижних воздухоносных путей, т.е. бронхов и трахеи, покрыта клетками, на поверхности которых имеются волоски. Между ними располагаются небольшие железы, состоящие из бокаловидных клеток. И те, и другие клетки представляют собой так называемый мукоцилиарный аппарат, а сам процесс продвижения трахеобронхиального секрета по дыхательным путям называют мукоцилиарным клиренсом.
Достаточно густая слизь, которая продуцируется бокаловидными клетками, является основной составляющей мокроты. Именно она выводит из бронхов и трахеи частички пыли, аллергены и патогены. Слизистые оболочки ЛОР-органов пронизаны сеткой капилляров, через которые в мокроту проникают иммунные клетки. Иными словами, слизь в гортани выполняет защитные функции, уничтожая чужеродные объекты, проникающие вглубь органов дыхания.
В нормальном состоянии ежедневно слизистым эпителием продуцируется до 100 мл мокроты. Но при развитии септического воспаления или аллергии количество секрета увеличивается, вследствие чего он начинает скапливаться в глотке, вызывая у пациента неприятное ощущение. Гиперпродукция мокроты – защитная реакция организма, целью которой является уничтожение патогенных объектов в ЛОР-органах и эвакуация их из дыхательных путей.
Причины густой слизи
Почему скапливается вязкая слизь в горле? Увеличение объема трахеобронхиального секрета всегда обусловлено воздействием эндогенных и экзогенных раздражителей. Повышение эластичности и вязкости слизи связано с увеличением концентрации моносахаридов, белков и иммунных клеток в жидкости. Вязкая мокрота в горле плохо отхаркивается, что приводит к ее скоплению в дыхательных путях.
Существует несколько патологических факторов, способствующих увеличению плотности секрета, продуцируемого бокаловидными клетками:
- нарушение водного баланса в организме;
- повышенная потливость;
- нарушение работы реснитчатого эпителия;
- пересыхание слизистых оболочек.
Важно! Застой мокроты в нижних отделах органов дыхания могут привести к обструкции бронхов и воспалению легких.
Спровоцировать гиперсекрецию слизи может септическое воспаление ЛОР-органов, аллергические реакции, травмы слизистых, атрофия тканей горла и т.д. Чтобы понять, почему в горле скапливается слизь, необходимо пройти дифференциальное обследование у отоларинголога.
Свойства мокроты
По реологическим свойствам трахеобронхиального секрета можно понять, что именно стало причиной скопления мокроты в органах дыхания. Однако точный диагноз и, соответственно, курс лечения может быть назначен только специалистом. Некоторые виды ЛОР-патологий протекают в атипичной форме, поэтому установить вид заболевания можно только в ходе аппаратного обследования пациента.
Консистенция и характер трахеобронхиального секрета:
- бесцветный и прозрачный – катаральное или хроническое воспаление ЛОР-органов;
- серозный и пенистый – воспаление и отек легочных тканей или диапедезное кровотечение;
- слизисто-гнойный – воспаление легких, туберкулез, острый бронхит;
- полужидкий и гнойный – гнойный фарингит, абсцесс легких, бактериальный бронхит.

Скопление мокроты в горле приводит к нарушению дренажной функции бронхов, которое влечет за собой уменьшение рабочей площади легких и гипоксию.
Следует отметить, что зеленая или желтая мокрота, которая имеет неприятный запах, зачастую сигнализирует о развитии микробной флоры. Если в бронхах собирается слизь, в которой содержатся бактериальные патогены, рано или поздно это приведет к абсцессу легкого или даже гангрене. Поэтому при отхаркивании вязкого секрета характерного цвета и запаха следует обратиться за помощью к врачу.
Инфекционные причины
Почему трудно откашливаться при воспалении слизистых оболочек органов дыхания? Скопление мокроты в горле в большей мере связано с нарушением работы реснитчатого эпителия. Инфицирование органов дыхания микробами, грибками или вирусами приводит к отеку тканей и увеличению количества патологического секрета в дыхательных путях. Если в горле постоянно скапливается мокрота, это может свидетельствовать о развитии следующих ЛОР-заболеваний:
- гайморит;
- пневмония;
- ангина;
- бронхит;
- фарингит;
- ринорея;
- ринит.
Если стекает слизь по задней стенке горла, это может сигнализировать о развитии так называемого постназального синдрома. Воспаление слизистой носоглотки приводит к сужению носовых каналов, вследствие чего слизь из носовой полости проникает в глотку, вызывая кашель, першение и ощущение комка в глотке. Скапливающийся в воздухоносных путях секрет плохо отслаивается от стенок горла, вследствие чего пациент не может ни отхаркнуть, ни проглотить слизь.
Нарушение эвакуации мокроты из дыхательных путей приводит к респираторному дистресс-синдрому, который может спровоцировать диффузную инфильтрацию легких.
Неинфекционные причины
Постоянная мокрота в горле может быть следствием развития внелегочных заболеваний. Гиперсекреция слизи зачастую связана с раздражением мерцательного эпителия, которое возникает при дисфункции ЖКТ, аллергических реакция, аутоиммунных сбоях и т.д. К неинфекционным причинам скопления мокроты в горле можно отнести:
- аллергизацию организма;
- гастроэзофагеальный рефлюкс;
- табакокурение;
- работу на вредном производстве;
- эндокринные нарушения;
- травмы слизистых оболочек.
Желтая мокрота, возникающая в горле по утрам, сигнализирует о нарушении работы органов пищеварения. Заброс дуоденального содержимого в верхние отделы пищевода приводит к раздражению слизистых оболочек и гиперсекреции слизи. Постоянная слизь в горле гелеобразной консистенции чаще свидетельствует о развитии аллергических реакций. На сенсибилизацию организма могут указывать заложенность носа, слезотечение, отек горла, постоянный кашель и т.д.
Следует отметить, что в горле собирается мокрота и по причине обезвоживания организма. Недостаток влаги в слизистых оболочках органов дыхания влечет за собой нарушение мукоцилиарного клиренса. Уменьшения процентного соотношения воды в слизи приводит к повышению ее плотности и эластичности, именно поэтому она может не отхаркиваться.
Особенности терапии

Как предотвратить накопление трахеобронхиального секрета в воздухоносных путях? Чтобы предупредить скапливание слизи в горле, необходимо принимать отхаркивающие препараты. Они нормализуют работу реснитчатого эпителия и угнетают гиперсекрецию слизи бокаловидными клетками. Препараты муколитического действия относятся к средствам паллиативной терапии, так как не препятствуют развитию патологических реакций в ЛОР-органах.
Важно! Обильное питье позволяет уменьшить вязкость слизи и ускорить процесс ее эвакуации из дыхательных путей.
Что делать, если отхаркивается зеленая слизь из горла? Зеленая и желтая мокрота возникает в случае развития бактериальной флоры в органах дыхания. Предотвратить распространение инфекции позволяет прием препаратов антибактериального действия. Если не пройти антибактериальную терапию при развитии ангины, бактериального фарингита или трахеита, болезнетворная флора опустится в нижние отделы органов дыхания и спровоцирует серьезные осложнения.
Этиотропная терапия
Как лечится зеленая мокрота в горле? В случае гиперсекреции патологического секрета, вызванной инфекционными возбудителями, необходимо принимать препараты этиотропного действия. Их применение препятствует распространению инфекции, вследствие чего нормализуется работа мукоцилиарного аппарата. Чтобы ускорить выделение слизи из горла, но при этом уменьшить ее объем, нужно принимать следующие виды медпрепаратов:
| Группа препаратов | Название препаратов | Принцип действия |
|---|---|---|
| антибиотики | «Аугментин», «Амоксиклав», «Флемоксин Салютаб» | препятствуют синтезу клеточных структур бактерий, что приводит к их гибели |
| противовирусные средства | «Арбидол», «Тамифлю», «Гропринозин» | угнетают репродуктивную активность вирусов за счет ингибирования синтеза патогенной ДНК |
| антигистаминные препараты | «Супрастин», «Кларитин», «Зиртек», «Лоратадин» | препятствуют синтезу циклооксигеназы, вследствие чего снижается концентрация медиаторов воспаления в пораженных слизистых |
| противовоспалительные и обеззараживающие лекарства | «Ингалипт», «Раствор Люголя», «Фарингосепт», «Орасепт» | ускоряют эпителизацию тканей и уничтожают патогенные микроорганизмы в очагах поражения |
Дискомфортное ощущение, связанное со скопление мокроты в горле, можно устранить ингаляциями. Вдыхание паров отхаркивающих средств приводит к уменьшению вязкости трахеобронхиального секрета, благодаря чему пациенту легче откашляться от слизи. Однако следует учесть, что прием медпрепаратов симптоматического и этиотропного действия предварительно должен согласовываться с отоларингологом.
Отхаркивающие средства
Что делать, если скапливается слизь на задней стенке горла? Ликвидировать скопившийся в органах дыхания вязкий секрет позволяют муколитики (разжижают слизь) и мукокинетики (ускоряют эвакуацию слизи). После приема медпрепаратов отхаркивается слизь значительно быстрее, что облегчает самочувствие пациента.
Как правило, мокрота зеленого цвета имеет плотную консистенцию, и чтобы увеличить ее текучесть, нужно принимать следующие лекарства секретолитического действия:
- «Мукосольвин»;
- «Флавамед»;
- «Беротек»;
- «Кетотифен»;
- «Асмонекс»;
- «Мукалтин».

Важно! Если принимать муколитики с препаратами противокашлевого действия, слизь будет собираться в бронхах, что приведет к воспалению легких.
Чтобы желтая мокрота быстрее эвакуировалась из ЛОР-органов, следует принимать медикаменты, которые оказывают отхаркивающий (секретомоторный) эффект. Они нормализуют работу реснитчатого эпителия и стимулируют кашлевые центры, за счет чего пациент быстрее избавляется от неприятных симптомов.
Если в горле постоянно скапливается мокрота, ускорить ее эвакуацию позволит прием таких лекарств, как:
- «Бромгексин»;
- «Халиксол»;
- «Лазолван»;
- «Бисольвон»;
- «Флавамед».
Если важный кашель не проходит в течение 5 дней, нужно обратиться за помощью к врачу. Затяжное отхаркивание слизи может быть следствием развития осложнений.
Причина мокроты: в горле и бронхах, при кашле и без кашля, зеленой, желтой, густой
Скопление слизи в горле вынуждает пациента обращать на нее внимание. Вариантов всего два: отхаркивание или глотание. Оба процесса – физиологичны.
Глотание безвредно: мокрота проходит в желудок и расщепляется на составляющие. Ферменты в составе желудочного сока трансформируют слизь в воду, которая возвращается в организм и приносит только пользу. Вредные компоненты перевариваются и выводятся наружу естественным путем.
Ощущение слизи в горле при гиперсекреции желез дыхательной системы – норма. Это нервные окончания сигнализируют о застое мокроты. Основное – отсутствие удушья, которое является опасным признаком развития событий: отек гортани с угрозой для жизни.

Мокрота в легких по составу
Отхаркивание белой слизью без кашля
Обволакивание гортани белой слизью без рефлекторной попытки удалить ее – частая причина обращения пациентов к врачу. Чаще всего – это чистая физиология, не опасная для здоровья: неблагополучная экология, раздражающая слизистые еда, спиртные напитки.
Если кроме мокроты появляются симптомы простуды: насморк, головная боль и температура – это повод обратиться к врачу.
Вероятнее всего, ОРЗ спровоцировало обострение латентного процесса, который локализуется в верхних дыхательных путях и ничем не проявляет себя, кроме гиперсекреции слизи. В бронхи патология не опускается, поэтому кашля нет. Но за такой «невинностью» могут прятаться опухоли носоглотки, поэтому консультация специалиста необходима.
В целях профилактики любое отхаркивание белой слизи без кашля в течение пары суток – причина для визита к терапевту.
Обследование на специальном оборудовании, сдача ряда анализов позволит установить истинную причину гиперсекреции и назначить терапию либо отправить к узкому профильному специалисту.
Другие причины
Если мокрота скапливается в горле из-за аллергии, то следует принимать антигистаминные средства (Супрастин, Цетиризин, Лоратадин, Тавегил). Облегчение должно наступить уже в первые сутки их использования. Если симптом вызван рефлюксом и забросом содержимого желудка, то лечение назначается гастроэнтерологом.
Для каждого пациента оно будет индивидуальным (с применением ферментов, противовоспалительных средств и блокаторов допаминовых рецепторов).
Причины, вызванные патологическими процессами
Зеленая мокрота без кашля всегда является причиной инфекционного заболевания. Она может образовываться или скапливаться в горле при следующих патологиях:
- фарингит (воспаление гортани);
- ринит (воспаление слизистой носа);
- назофарингит (воспаление носоглотки);
- бронхиальные или легочные заболевания (чаще хронического характера);
- тонзиллит (воспаление миндалин);
- аллергия.

Чаще всего ощущение мокроты в горле возникает у людей, которые страдают от ларингофарингеального рефлюкса или эзофагита.
Слизь стекает из носа по задней стенке глотки. Или же она забрасывается из нижних отделов дыхательных путей, пищевода. Раздражение, возникающее внутри глотки, усиливает образование мокроты.
Вирусные и бактериальные заболевания, вызывающие избыток слизи в горле, часто сопровождаются повышенной температурой тела. При забросе жидкости из пищевода во рту присутствует неприятный привкус.
Возможные причины мокроты без кашля и дополнительные симптомы
Мокрота – это слизь, которая выделяется железистыми клетками трахеи, носовой полости, придаточных пазух и бронхов. В норме за сутки в трахеобронхиальном дереве скапливается не более 100 мл слизи. Она обладает бактерицидными свойствами и участвует в выведении из дыхательных путей:
- пыли;
- аллергенов;
- болезнетворных агентов.
Отхаркивание слизи без кашля – неспецифический симптом, который сопутствует патологиям разных систем:
- дыхательной;
- пищеварительной;
- эндокринной;
- нервной.
Чтобы выяснить причину состояния, надо определить:
- характер мокроты – эластичность, прозрачность, цвет, запах;
- сопутствующие симптомы – боли в груди, першение в горле, жжение в носу;
- факторы, провоцирующие обострение, – резкие запахи, физическая активность, употребление горячих напитков и т.д.
Отхаркивание слизи без кашля в половине случаев указывает на поражение носоглотки или бронхолегочной системы.
Синусит и ринит
Густая слизь без кашля отделяется в случае воспаления носоглотки и придаточных пазух – околоносовых синусов. Обильная мокрота отхаркивается при таких болезнях:
- Ринит (насморк). Воспаление слизистой носа сопровождается выделением вязкой слизи. Ее прозрачность и эластичность зависит от формы заболевания. При инфекционном насморке отделяется желтая или зеленая слизь. У людей с недостаточным тонусом кровеносных сосудов возникает вазомоторный ринит, при котором образуется прозрачный секрет. При атрофическом рините возникает зловонная мокрота зеленого цвета.
- Синусит. При воспалении верхнечелюстных пазух возникает гайморит, решетчатой – этмоидит, клиновидной – сфеноидит, лобных – фронтит. Если отхаркивается белая густая слизь без кашля, причиной болезни стала вирусная инфекция или аллергия. При бактериальном и грибковом воспалении она приобретает желтый или зеленый оттенок и неприятный запах.
Фарингит, ларингит, тонзиллит
Мокрота в горле без кашля у ребенка и взрослого возникает на фоне воспаления:
- небных миндалин – тонзиллита;
- глотки – фарингита;
- гортани – ларингита.
Если секрет прозрачный, это указывает на начало болезни или на затухание воспаления. При отсутствии осложнений кашель не беспокоит, а мокрота отхаркивается в небольшом количестве. Если она становится густой и зеленой, не исключено гнойное воспаление.
Выделение вязкой слизи без кашля после перенесенного ларингита – признак того, что воспаление перешло в хроническое.
Рефлюкс-эзофагит
Если кашля нет, но есть мокрота у взрослого, возможно, причиной стал заброс желудочного содержимого в пищевод – гастроэзофагеальная рефлюксная болезнь (ГЭРБ). В желудочном соке содержится соляная кислота, которая раздражает слизистую и провоцирует выработку слизи.
- изжогой;
- кислым привкусом во рту;
- расстройством глотания;
- охриплостью голоса;
- тяжестью в желудке после еды.
Содержимое желудка проникает в пищевод при наклоне туловища или в лежачем положении. Поэтому прозрачная слизь отхаркивается после пробуждения. При случайном вдыхании желудочного сока возникает спастический кашель, сопровождающийся жжением в гортаноглотке.
Туберкулез и другие инфекции легких
Вязкая слизь скапливается в дыхательных путях при инфекционном воспалении бронхов и легких. Зеленая мокрота возникает при поражении ЛОР-органов:
- бациллой Коха;
- аденовирусом;
- золотистым стафилококком;
- пневмококком;
- коронавирусом;
- вирусом кори;
- пептострептококком;
- пиогенным стрептококком;
- коринебактерией.
Болезнетворные микроорганизмы выделяют токсины, поэтому на первый план выходят признаки интоксикации (отравления):
- слабость;
- отсутствие аппетита;
- головные боли;
- сонливость;
- потливость.
При вирусном воспалении мокрота прозрачная, при бактериальном – желтая, а при гнойном – зеленая.
Если кашель отсутствует, и слизь скапливается в бронхах, дыхание становится жестким. При прослушивании стетоскопом слышны влажные хрипы в легких.
Аллергия
Выделение мокроты без кашля – один из признаков респираторной аллергии. Раздражителями (аллергенами) выступают:
- медикаменты;
- пыльца растений;
- продукты питания;
- испарения бытовой химии;
- пылевые клещи.
Проявления респираторной аллергии:
- затрудненное дыхание;
- покраснение слизистой горла;
- заложенность носа;
- слезотечение (при поллинозе);
- болезненность при глотании;
- осиплость голоса.
Больные жалуются на отхаркивание прозрачной вязкой мокроты, которая иногда становится стекловидной. При отсутствии лечения клиническая картина дополняется новыми симптомами – спастическим кашлем, одышкой, отеком слизистых.
Бронхит
При воспалении бронхов выработка бронхиального секрета увеличивается в 5-7 раз. На начальной стадии кашель то возникает, то исчезает. Когда скопившаяся слизь раздражает рецепторы, появляются кашлевые приступы. Без приема муколитиков она не отхаркивается, поэтому появляются хрипы в легких.
- недомогание;
- жесткое дыхание;
- дискомфорт в груди;
- заложенность носа;
- умеренное повышение температуры.
Через 2-3 дня слизь начинает обильно отходить, поэтому возникает продуктивный кашель. Он усиливается ночью или в утренние часы, при резком перепаде температур.
Синдром Шегрена
Мокрота без температуры и кашля – один из признаков болезни Шегрена. Она характеризуется поражением соединительной ткани и желез внешней секреции. Сопровождается синуситом и трахеобронхитом, отделением ржавой мокроты.
Симптомы болезни Шегрена:
- боль в мышцах и суставах;
- сухость глаз;
- заеды в уголках рта;
- нарушение акта глотания;
- упадок сил;
- сухость языка;
- образование корок в носу;
- увеличение околоушных желез.
Из-за дисфагии (нарушения глотания) больной не может ее проглотить. Поэтому возникает ощущение скопления слизи в горле.
Воспаление аденоидов
Мокрота без кашля у ребенка появляется на фоне аденоидита. Так называют воспаление разросшейся носоглоточной миндалины. Аденоиды перекрывают носовые ходы, поэтому вязкий секрет скапливается в полости носа. Во время сна он затекает в горло через заднюю стенку глотки.
- ночной храп;
- нарушение носового дыхания;
- отхаркивание желтой слизи;
- беспокойный сон;
- головные боли;
- повышенная температура.
Во время бодрствования кашель отсутствует. Он возникает под утро или сразу после пробуждения из-за раздражения горла назальным секретом. При отсутствии лечения воспаляется евстахиева труба (евстахиит), поэтому ребенок жалуется на снижение остроты слуха, боль в ухе.
Дивертикул пищевода
Эзофагеальный дивертикул – мешотчатое выбухание стенки пищевода. Проявляется дисфагией, неприятным запахом изо рта, ощущением кома в горле. У многих наблюдается гиперсаливация – чрезмерная выработка слюны, поэтому они жалуются на обильное отхождение мокроты без приступов кашля.
Сопутствующие симптомы зависят от локализации дивертикула. Наиболее яркая клиническая картина при образовании выпячивания в зоне ключиц:
- изменение тембра голоса;
- тошнота;
- царапанье в глотке;
- отхаркивание негустой мокроты;
- срыгивание пищи;
- обратный ток слизи из пищевода в горло.
Последствия курения
Неинфекционный бронхит – проблема, с которой сталкиваются курильщики со стажем более 7 лет. Систематическое повреждение бронхов табачным дымом приводит к раздражению и воспалению слизистой, из-за чего активность железистых клеток увеличивается.
Симптомы бронхита курильщика:
- саднение в глотке;
- эпизодический кашель;
- отделение слизи;
- одышка;
- жесткое дыхание;
- тахикардия (на фоне приступов кашля).
Днем мокрота отходит без кашля. Но во время сна она скапливается в горле, поэтому утром возникают кашлевые приступы, при которых отделяются сгустки прозрачной слизи.
Глистная инвазия
Если у ребенка или взрослого не откашливается прозрачная или белая мокрота, возможно, причиной стал гельминтоз. В острой фазе личинки паразитов циркулируют в крови и попадают в бронхи. Они раздражают слизистую, поэтому возникает продуктивный кашель. Человек жалуется на:
- боли в груди;
- отек слизистых;
- одышку;
- тошноту.
Когда слизь проглатывается, гельминты попадают в кишечник, где развиваются во взрослых особей. На поздних стадиях гельминтоз проявляется:
- болями в животе;
- неустойчивым стулом;
- слабостью;
- нарушением сна;
- повышенной температурой;
- судорогами.
Другие причины
Зловонная слизь без кашля – опасный симптом, который возникает на фоне гнойного воспаления ЛОР-органов. При отсутствии лечения возможны осложнения – абсцесс и гангрена легкого, сепсис (заражение крови).
Возможные причины отхаркивания мокроты:
- рак легких;
- легочный сифилис, распад сифилитической гуммы;
- бронхолегочная карцинома;
- муковисцидоз;
- легочный микоз;
- актиномикоз;
- буллезная болезнь;
- эмпиема плевры;
- ХОБЛ.
Желтая мокрота без кашля – признак бактериальных заболеваний носоглотки. Если в ней обнаруживаются сгустки запекшейся крови, это указывает на слизисто-гнойное воспаление. Коричневая мокрота по утрам без кашля возникает при бронхоэктатической болезни, кардиопатологиях.
Синдром постназального затекания
Функции слизистой оболочки верхних дыхательных путей
ЛОР врачу в своей практике часто приходится сталкиваться с такой проблемой как слизь в горле. Достаточно большое количество пациентов, основная жалоба у которых именно на слизь. Так откуда она образуется и постоянно мешает в горле? Давайте разберемся. Верхние дыхательные пути человека выстланы слизистой оболочкой. Если развернуть всю слизистую оболочку верхних дыхательных путей (глотка, полость носа, околоносовые пазухи) в один «ковёр», то получится достаточно приличная площадь около 25 кв.м. Такая анатомия верхнего этажа органов дыхания, такая большая площадь слизистой оболочки имеет важный биологический смысл.

Дело в том, что мы вынуждены получать кислород из воздуха, а воздух не стерильный, при дыхании человек вместе с воздухом вдыхает огромное количество микробов, поэтому органы дыхания, как никакая другая система человека испытывает колоссальную биологическую нагрузку. Но природа когда нас создавала, всё это учитывала, поэтому верхние дыхательные пути и имеют такое строение как совершенный продукт длительного эволюционного процесса.
Основная функция слизистой оболочки выстилающей верхние дыхательные пути защитная, это сложный многокомпонентный «фильтр». Если этот «фильтр» правильно работает то микробы, которые мы постоянно вдыхаем, нас не беспокоят.

Причины слизи в горле
Все проблемы начинаются, когда это сложная многокомпонентная защитная система даёт сбой. Причиной такого сбоя чаще всего бывает ОРВИ, но это может быть так же и травма, резкая смена климата, ослабление иммунитета у женщины при беременности и ряд других причин. Образно говоря вследствие поломки, поднимается «шлагбаум» и микробы внедряются более глубоко в слизистую оболочку и запускают в ней дегенеративный процесс.

На самом деле суть всех воспалительных ЛОР заболеваний, таких как вазомоторный ринит, хронический тонзиллит, синусит, хронический фарингит и есть этот дегенеративный процесс в слизистой вследствие ослабления защитных свойств слизистой оболочки. Одной из основ этих дегенеративных изменений является нарушение регенерации слизистой оболочки.
Дело в том что все ткани нашего организма в течение жизни обновляются, верхний слой кожи полностью обновляется где то в течение пяти дней, верхние слои слизистой оболочки органов дыхания обновляются где то за неделю. В результате патологических механизмов на фоне ослабления защитных свойств слизистой регенерация начинает протекать неправильно и на слизистой оболочке образуются микроэрозии, которые являются «входными воротами» для микробов, то есть слизистая оболочка становится как «сито». Микробы вновь и вновь попадают через это «сито» в слизистую, дегенеративный процесс поддерживается, защитные свойства ещё более приходят в негодность, так же раздражаются вегетативные нервные окончания, которых огромное количество в толще слизистой оболочки, что приводит к патологической импульсации нервных окончаний бокаловидных клеток.
При заболеваниях по причине ослаблении защитных свойств слизь непрерывно стекает в глотку, скапливается в горле, больному приходится постоянно отхаркиваться, плеваться.
На всей площади слизистой оболочки огромное количество бокаловидных клеток, это высокоспециализированные клетки, основная функция которых выработка слизи, благодаря наличию этих клеток слизистая и называется слизистой, так как некоторое количество слизи необходимо для нормального её функционирования. Вследствие патологической импульсации вегетативных нервных окончаний бокаловидных клеток как результата дегенеративного процесса они начинают неправильно работать и избыточно вырабатывать слизь. Эта слизь непрерывно стекает в глотку, скапливается в горле, больному приходится постоянно отхаркиваться, плеваться, что доставляет неописуемый дискомфорт.
Лечение слизи в горле
Несмотря на частоту встречаемости такой проблемы как слизь в горле, эффективных методов лечения этого недуга очень мало. Часто ЛОР врачи вообще не берутся за лечение больных со слизью в горле, говорят им, что они здоровы и отправляют домой. Нередко после безрезультатного лечения, включающего так же и огромное количество антибиотиков, таких больных направляют к психиатру. В совсем вопиющих случаях таких пациентов даже оперируют, что конечно не приносит хороших результатов.

Загвоздка в том, чтобы лечение слизи в горле было эффективным, нужно воздействовать на все важные звенья патогенеза дегенеративного процесса, а именно нужно просанировать всю площадь слизистой оболочки верхних дыхательных путей, восстановить её и стабилизировать местный иммунитет. К сожалению это не удаётся с помощью современных лекарственных средств и хирургического лечения.
С помощью оригинального метода лечения, который я применяю удаётся всего этого добиться и избавить от такой, казалось бы, нерешаемой проблемы как слизь в горле. Метод настолько эффективен, что уменьшение слизи уже отмечается после одного, двух сеансов лечения. Лечение безопасно и не имеет побочных эффектов. Возможно дистанционное лечение.
здравствуйте. Уже несколько лет страдаю наличием слизи в горле, после затяжного бронхита. Лор врачи говорят, что здорова. Сдавала мазок в платной, покащал, что стафилокок в горле. Лечение стафилококовым бактериофагом оказалось для меня неприемлемым, так как я не могу его выпить. Есть ли выход? попимо слизи, иногда появляется кашель, резкая сухость в горле, требующая немедленного глотка воды
Здравствуйте. Страдаю такой проблемой и напротяжении двух лет после того как перенесла простуду. С тех пор температура при заболевание выше 37 не поднимается. И тяжело дышать через рот. Я так понимаю что это всё из-за этой слизи. Обследовалась полностью. Кроме того что слизь стекает по задней стенке в глотку не выявлено ничего. Может ли действительно быть осложнения с дыханием из-за этого? Вместе с этим появился тонзиллит , ринит , фарингит .
Здравствуйте, доктор! Меня зовут Наталия. Я болею этими заболеваниями с детства и тяжело переношу ОРВИ и насморк, который долго не проходит. Нос всё время заложен. Обычно врачи выписывают меня в таком состоянии. Слизь стекает в горло постоянно. А ночью храп беспокоит всю семью и не дает спать. Доктор, сможете ли Вы мне помочь? И в какую сумму денег мне это обойдется (хотя бы порядок)?
Здравствуйте Наталия. Да могу помочь. Стоимость 10 дневного курса лечения ( вместе с консультацией). В пределах 40000 , это максимальная цена как правило дешевле.
Добрый вечер! Нос постоянно заложен, при осмотре увидели полиппы. Были сделаны аллергопробы, кровь, не выявлен аллерген. В связи с постоянно заложенным носом возникает ночной кашель. Подскажите, что еще проверить и исключить?
Здравствуйте Марина. По всей видимости у Вас полипозный этмоидит. Проблема не в его диагностике а в лечении. Записывайтесь на приём, мой метод лечения в таких случаях как у Вас даёт хорошие положительные результаты.
Здравствуйте, Дмитрий Владимирович. Я 10 лет как кашляет. С выделением большого количества мокроты. За это время перенесла 5 раз пневмонию. Диагнозы ставились от бронхита и пневмония, бронхоэктатичечкая болезнь, единичные буллы легких и т. д. Болела как в Средней Азии ( что многие причину считают из за переезда в Россию и смена климата) так болею и в России. Лечилась и обследовалась в различных клиниках Средней Азии и России как по полису так и в платных и на туберкулёз, стафелакок, грибы, кандида, коклюш, ревмапроба и. т.д. Все в порядке. Ни чего серьёзного. Мне 46 лет и мне лет в 10-12 ещё при медостмотре говорили что искривление носового перегородка. И все это время все Лор-врачи говорят, что надо оперировать. Но я не считаю это необходимым, так как особо это мне это ни когда не мешала. Дышу свободно. Заложенность носа только когда болею. А простуды, ренты, синуситы и прочими простудными заболевани верхних дыхательных путей болею очень часто. Примерно раз в 2 месяца. У меня постоянный слизь в горле. Я все таки считаю это связано с искревлением носового перегородка. 2 раза решилась на септопластику приехала со всеми бумагами деньгами и прочее. Это было 1 раз в городскую клиническую больницу города Брянск и второй раз в Санкт-Петербург клинику Долголетие причём к самым хорошим врачам по рекомендации (у меня муж врач а я медсестра). Сами проживаем в маленьком провинциальном городе Калужской области где можно сказать нет даже обычного Лор-врача. При опросе перед операцией у меня спрашивали причину по которой я решилась на операцию я отвечала, что надоели частые простуды которые в итоге приводят к бронхитам и пневмониям. Они говорили, что это точно с этим не связано и не факт, что после выпрямления носового перегородка тоже буду кашлять. Надо искать пульманолога, иммунолога, аллерголога и т.д только не Лор. Так как в остальном меня все устраивает анатомия и функция носа я разворачивалась и уходила в поисках других специалистов органов дыхания и т. д. За все время потратила огромное количество времени и денег. А результат временные. И все повторяется снова и снова. Я сама сделала вывод, что с лёгкими и бронхами у меня все порядке. Кажеться я нашла название своего заболевания и все проблемы у меня связаны с этим. ПОСТНАЗАЛЬНЫЙ ЗАТЕК. Решила найти хорошего лор-врача и искать причину по вашей части. Что посоветуете? Благодарю за внимание!
Здравствуйте, это непростая проблема. Ничего более эффективней чем пройти 10 дневный курс лечения у меня не могу предложить.
Здраствуйте Дмитрий В.
Лет 10 как я мучаюсь с стеканием слизи в горло. Все началось после перенесенного гайморита. Несколько раз обращался к Лор врачу, но все безрезультатно!
Я занимаюсь вокалом, и из-за слизи в горле, у меня переодически садится голос, что доставляет большой дискомфорт.
Сможете ли вы мне помочь!?
Здравствуете Дмитрий Владимирович,У меня такая проблема,дышать приходятся трудно через нос то одна ноздря забивается то другая, и слизь бывает постоянно в горле что приходиться постоянно преваться и в одном ухе у меня иногда бывает такой стук тк тк тк и в ком голе бывает что иногда говорить становиться трудно и температура бывает 37% выше я не замечал и вот ещё я не давно только узнал что у меня полипы в Обеих ноздрях,И этим недугом я уже болею лет 10 или 11,и вот Доктор что вы мне посоветовали бы сделать чтобы лечиться от этого?Буду Благодарен вам
Здравствуйте, нужно купить ингалятор за 24000, ингаляционный раствор 22250, отправлю к месту проживания. Пройдете курс из 10 ингаляций по моим инструкциям. Если возвратите ингалятор в течении 3-х недель, верну 17000
Добрый день, Дмитрий Владимирович! У меня такая проблема- искривление носовой перегородки, полип пазухи носа, киста в синусовой пазухе, все это сопровождается частой заложенность носа. Также хронический тонзиллит, в одной миндалин точно. Стекание слизи в горле. В общем целый букет. Сколько примерно будет стоить моё лечение?
Здравствуйте, первичный осмотр 3000, день лечения 3300 (нужно 10 дней ежедневно кроме вс посещать меня). Для жителей других регионов во многих случаях возможно дистанционное лечение ( отправляю ингалятор и раствор к месту проживания).
Мокрота в горле

Обращаясь к врачу с жалобой: «Доктор, у меня мокрота в горле», пациенты могут иметь в виду несколько разных состояний. Самое частое – это так называемый синдром постназального затекания, возникающий на фоне насморка, аденоидита или фарингита. Слизь, которая образуется на поверхности носовых ходов, глотки или миндалин, стекает в глотку, раздражает ее и провоцирует покашливание, ощущение дискомфорта. Но это не мокрота, а именно слизь, просто пациенты могут ошибочно называть ее этим термином. Некоторые пациенты называют мокротой выделения из носа, которые стекают по задней стенке носоглотки, а также отделяемое при хронических патологиях ротоглотки и гортани.
Второй вариант – это образование мокроты в нижних дыхательных путях, ее затрудненное откашливание, которое приводит к ощущению, что она «застревает», скапливается в горле.
Мокрота представляет собой секрет в виде слизи, образующейся в клетках эпителия (слизистой оболочки) бронхов. К этой слизи могут присоединяться фрагменты бактерий, слущенные клетки эпителия и другие компоненты. При кашле и дыхании слизь продвигается по бронхам, попадает в трахею и может откашливаться в глотку, где смешивается со слизью верхних дыхательных путей и проглатывается. В норме мокрота должна быть прозрачной и выделяться в небольших количествах, не доставляя какого-либо дискомфорта. У курильщиков и лиц, работающих в условиях повышенной запыленности, мокрота может выделяться в больших количествах. Мокрота как правило образуется в нижних отделах дыхательного тракта (трахее, бронхах, бронхиолах) и, накапливаясь, раздражает рецепторы, в силу чего вызывает кашлевой рефлекс и выходит наружу через рот.
Мы рассмотрим отделение мокроты (не носоглоточной слизи), которое может быть связано с различными патологическими процессами. При подобных жалобах необходимо произвести полный осмотр больного, узнать детали анамнеза и провести ряд анализов.
Мокрота с кашлем
Кашель с мокротой или влажный, продуктивный кашель может свидетельствовать о различных заболеваниях дыхательной системы от ОРВИ до аллергии. Можно выделить ряд заболеваний и состояний, для которых характерен кашель с мокротой:
-
Курение. В легких курящего человека образуется большее количество слизи, от которой организм пытается избавиться, провоцируя кашель.
Мокрота без кашля
Если в дыхательных путях, особенно нижних, скапываются мокрота, она рефлекторно провоцирует кашель. Без кашлевого рефлекса скопление мокроты в бронхах грозит «заболачиванием» легких и развитием пневмонии. Такие ситуации возможны при приеме препаратов, подавляющих кашель, одновременно со средствами, разжижающими мокроту. Реже подобные проблемы могут возникать у лежачих пациентов или людей с серьезными неврологическими патологиями (когда нарушена работа центра кашля в мозге).
Если же речь идет о слизи, которая копится в носоглотке, она может образовываться и без кашля, человек обычно ее сглатывает со слюной.
Российские страховые компании регулярно проводят исследования, чем чаще всего туристы болеют в поездках. Рейтинги выглядят так:
- Простуды — 40%
- Отравления — 25%
- Травмы — 15%
Почему скапливается мокрота
Мокрота в нижних дыхательных путях образуется практически всегда, но ее объем крайне скудный. Усиленное производство мокроты происходит при раздражении бронхов, трахеи либо легких, на фоне воспаления, попадания в просвет дыхательных путей и на слизистые инородных частиц, возбудителей инфекций, пыли, аллергенов и т.д.
При воспалении эпителиальные клетки производят больший объем мокроты, что необходимо для связывания и выведения раздражителя. В мокроте при вирусных и микробных инфекциях присутствует большое количество эпителия, лейкоцитов, слизи и погибших возбудителей.
Большое количество мокроты производится при бактериальных инфекциях – бронхите, пневмонии, а также при осложнениях различных патологий – абсцессе легкого, опухолях, отеке легких, бронхиальной астме.
О чем говорит цвет мокроты
Цвет мокроты может косвенно указывать на причины воспаления, тяжесть состояния и локализацию поражения. В норме мокрота бесцветная или слегка беловатая, ее очень мало, откашлять ее практически невозможно.
Помимо цвета оценивают и другие характеристики мокроты – слизистая, с прожилками, гнойная, серозная и т.д.
Коричневая мокрота. Она обычно выделяется у курильщиков и людей, часто вдыхающих дым. Это смесь из дыма, смол и мелких частиц. Кроме того, коричневая мокрота может быть у людей, пьющих много кофе и вина.
Коричневатый цвет мокрота может приобретать из-за небольших примесей крови, когда гемоглобин эритроцитов начинает активно разлагаться.
Желтая мокрота. Часто возникает при инфекционных поражениях бронхов и легких. Нередко это бывает при вирусных инфекциях, но вполне возможна и при наличии бактериальной инфекции. Для определения причины такого цвета необходима микроскопия и посев мокроты на флору.
Зеленая мокрота. Зачастую причина зеленой мокроты – это бактериальные инфекции нижних дыхательных путей. Но у некоторых пациентов подобная окраска мокроты не связана с инфекциями и возникает как реакция на внешние раздражители.
Розовая или красная мокрота. Такая окраска связана с наличием крови в мокроте. Иногда этот тип мокроты еще называют ржавой, если прожилки крови начинают разлагаться, изменяя цвет гемоглобина. Розовый цвет возможен при развитии отека легких или при небольших кровотечениях в области легочной ткани. Розовая пенистая мокрота может быть при серьезных сердечных патологиях.
Прожилки крови или кровохаркание часто бывают при туберкулезе, тяжелых опухолевых поражениях легких, на фоне эмболии легких.
Белая мокрота. Белая мокрота, особенно если она похожа на комочки стекла, типична для бронхиальной астмы. Она трудно отделяется, очень густая. Нередко может быть при других аллергических респираторных поражениях.
Серая мокрота. Обычно возникает на фоне воспаления нижних дыхательных путей при вирусных инфекциях. Иногда мокрота приобретает подобный цвет из-за загрязнения окружающего воздуха и выведения частиц пыли со слизью.
Ангина или острый тонзиллит — воспаление небных миндалин, расположенных в области носоглотки. Болезнь доставляет множество неприятных ощущений. «Комсомолка» рассказывает, о симптомах, лечении и профилактике этого заболевания
Как избавиться от мокроты
Для того чтобы избавиться от мокроты необходимо понимать причины ее возникновения. Лечебные меры при этом напрямую зависят от заболевания, вызвавшего образование мокроты.
- При остром воспалительном процессе назначаются противовоспалительные средства и антибиотики, жаропонижающие средства. Для разжижения и облегчения отделения мокроты назначают муколитические и отхаркивающие препараты.
- При аллергии – антигистаминные средства и гормональные препараты –кортикостероиды.
- При курении необходим отказ от вредной привычки. При этом для восстановления слизистой оболочки требуется время.
Полоскания. Полоскания не помогут избавиться от мокроты. Они эффективны только при наличии синдрома постназального затекания и появления слизи в глотке. Наиболее эффективны полоскания солевыми, содовыми растворами, антисептиками.
Ингаляции. Применение ингаляций при наличии мокроты в бронхах – спорный вопрос. Если она густая и трудно отделяется, ингаляции со стерильными растворами при помощи небулайзера или ультразвукового аппарата помогут в разжижении и отхождении мокроты. Но если это кашель с обильной жидкой мокротой ингаляции опасны, они могут привести к пневмонии.
Не стоит делать ингаляции с отварами трав, минеральной водой или эфирными маслами. Эти растворы нестерильны, их компоненты трудно выводятся из бронхов и грозят ухудшением состояния.
Компрессы. Различные компрессы при появлении мокроты в нижних дыхательных путях не имеют доказанной эффективности.
Муколитические препараты. И так же можно применять для разжижение мокроты в горле.






