Руководство по лечению хронического синусита
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
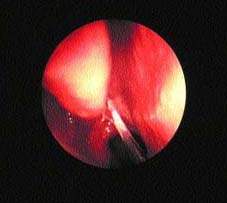
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
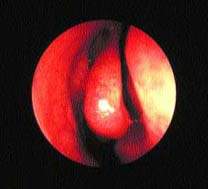
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
- гнойные выделения из носа;
- заложенность носа;
- боли и болезненность при обследовании;
- лихорадка и озноб.
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
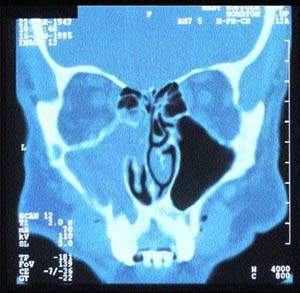 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
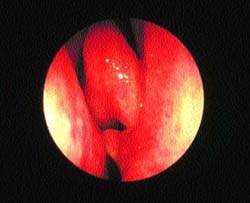 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Обзор плоскостных снимков показывает, что целесообразно назначить полный курс местных стероидов без рентгенографии ППН пациентам с хроническим неспецифическим синуситом; если такое лечение оказалось неэффективным или имеется подозрение на неоплазию, пациента следует направить на лечение к специалисту.
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Острый синусит. При остром синусите единого мнения о выборе антибиотика и продолжительности курса лечения не существует. С одной стороны, согласно рекомендации североамериканских ринологов, антибиотики следует принимать по крайней мере 14 дней или еще 7 дней после исчезновения симптомов. Согласно данным некоторых исследований, антибиотики не имеют преимуществ по сравнению с плацебо, когда речь идет о лечении синуситоподобных симптомов в общей практике .
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.
Антибактериальная терапия синуситов у детей
Синусит относится к числу самых распространенных заболеваний; острый синусит является наиболее частым осложнением острой (респираторной вирусной инфекции (в 5 – 10%) и с одинаковой частотой встречается во всех возрастных группах.
Этиология
Основными возбудителями синусита являются (табл. 1):
при остром синусите – Streptococcus рпеитоniaе,Haemophilus influenzae и Moraxella catarrhalis,реже – Streptococcus pyogenes, Staphylococcusaureus, анаэробы;
при рецидивирующем остром и обостренни хронического синусита – спектр и соотношение возбудителей принципиально не отличаются от острого синусита;
при хроническом синусите – возрастает значение анаэробов, так же встречаются золотистый стафилококк, пневмококк, гемофильная палочка, грамотрицательные бактерии, иногда грибы.
Чувствительность возбудителей к антибиотикам _
Чувствительность возбудителей синуситов к антибиотикам значительно варьирует в различных регионах. Общей тенденцией является нарастание резистентности пневмококков к пенициллину, макролидам и гемофильной палочки к ампициллину и амоксициллину. У пациентов, которые получали недавно курсы ампициллина, амоксициллина или пенициллина значительно выше вероятность выделения микрофлоры, продуцирующей β-лактамазы.
По данным, полученным у взрослых пациентов с острым синуситом в России, у S.pneumoniae и H.influenzae, выделенных при острых синуситах, сохраняется высокая чувствительность к аминопенициллинам и цефалоспоринам: 97,0 % штаммов S.pneumoniae чувствительны к пенициллину, 100 % – к ампициллину, амоксициллину, амоксициллину/клавуланату, цефуроксиму; 100 % штаммов H.influenzae чувствительны к амоксициллину/клавуланату; 88,9 % – к ампициллину и цефуроксиму.
Основной проблемой является высокая резистентность пневмококка и гемофильной палочки к ко-тримоксазолу: умеренный и высокий уровень резистентности отмечен у 40,0 % S.pneumoniae и 22,0 % H.influenzae.
Выбор антибиотиков
При острых процессах в подавляющем большинстве случаев антибиотики назначают эмпирически, на основе данных о преобладающих возбудителях, их резистентности в регионе и с учетом тяжести состояния (рис. 1).
При хронических процессах (сохранение симптомов более 3 месяцев или наличии 6 и более рецидивов за год) перед назначением антибиотика особенно важно проведение микробиологического исследования содержимого синусов. Учитывая более частое вовлечение анаэробов, предпочтение отдают амоксициллину/клавуланату вследствие его высокой антианаэробной активности.
При легком и среднетяжелом течении
При тяжелом течении
ингибиторзащищенные пенициллины
амоксициллин/клавуланат парентерально;
цефалоспорины (цефуроксим-аксстил, цефаклор):
пенициллины II–III поколения (цефуроксим, цефтриаксон, цефотаксим, цефоперазон) парентерально;
при аллергии к бета–лактамам: хлорамфеникол парентерально.
Путь введения антибиотиков (табл. 2)
При легком и среднетяжелом течении терапию следует проводить пероральными препаратами.
При тяжелом течении лечение необходимо начинать с парентерального введения и затем, по мере улучшения состояния, обычно на 3–4 день, переходить на пероральный прием (ступенчатая терапия). Возможно введение антибиотиков непосредственно в верхнечелюстную пазуху через естественное отверстие или пункционную иглу.
Длительность терапии
При остром синусите – в среднем проводится 7–10 дней, при обострении хронического – до 3-х недель.
Типичные ошибки при проведении антибиотикотерапии
Неправильный выбор препарата (без учета основных возбудителей, спектра активности антибиотика).
Например, не следует при остром синусите назначать линкомицин (не действует на H.influenzae), оксациллин (малоактивен против пневмококка, не действует на H.influenzae), гентамицин (не действует на S.pneumoniae и H.influenzae). Ко-тримоксазол не может быть рекомендован к широкому применению при синусите из-за высокой резистентности к нему S.pneumoniae и H.influenzae и высокого риска развития тяжелых токсикоаллергических реакций (синдромы Стивенса-Джонсона, Лайелла). Фторхинолоны нельзя применять у детей.
Неверный путь введения препарата.
В амбулаторных условиях не следует вводить антибиотики внутримышечно. Основу терапии должен составлять пероральпый прием. В стационаре при тяжелых формах синусита по мере улучшения состояния также следует переходить на пероральный прием (ступенчатая терапия).
*только при отсутствии амоксициллина или амоксициллина/клавуланата назначается ампициллин
Литература.
1. Wald E.R. Management of acute bacterial sinusitis in children // Infections diseases and antimicrobial therapy of the ears, nose and throat. Ed. by Johnson J.T., Yu V.L. 1-st, 1997, 333–340.
Рисунок 1.
Схема антибактериальной терапии синусита
1 только при отсутствии амоксициллина или амоксициллина/клавуланата назначается ампициллин
2 у детей старше 8 лет
Таблица 1.
Этиология синусита у детей в зависимости от характера течения и возраста (сводные данные, J.D. Cherry, A.Newman, 1998 ).
Обзор антибиотиков для лечения синусита
Обзор антибиотиков для лечения синусита

Обзор антибиотиков для лечения синусита
Антибиотики при синусите у взрослых позволяют повысить эффективность терапии. Препараты широкого спектра действия притормаживают развитие заболевания и купируют распространение воспалительных процессов в пазухах носа. Пациенты задаются вопросом, нужны ли антибиотики в составе терапии при синусите, и какие антибиотики нужно принимать. Медикаменты, независимо от формы болезни, борются с бактериями. Побочные реакции, нарушения работы некоторых систем возникают при неправильно подобранным врачом режиме дозирования.
Основные группы антибиотиков при синуситах

Антибиотики для лечения синусита у взрослых пациентов назначают не всегда. Перед тем как выяснить, лучше какой антибиотик, специалист осматривает пациента и собирает анамнез. При легкой форме включать антибиотики в состав терапии необязательно. Несвоевременное обращение к врачу при синусите может привести к развитию осложнений. Пропить курс препаратов при острой форме патологии нужно обязательно.
Лекарства этой группы назначают:
- При отсутствии положительных результатов. Если текущее лечение бесполезно, то медикаменты для больного выписываются немедленно.
- Гнойные осложнения. Лекарства останавливают распространение воспаления и ускоряют выведение слизи, что позволяет минимизировать риск появления более опасных форм синусита.
- После хирургического вмешательства. Открытая операция или пункция не гарантирует полного выздоровления. Для того чтобы избежать рецидива, пациенту назначают антибиотики.
Лекарственные формы вариативны. В продажу антибиотики поступают в виде:
- таблеток, покрытых кишечнорастворимой оболочкой или без нее;
- раствора для инъекций, который вводят внутримышечно;
- местных капель и спреев;
- растворов для ингаляций.
Каждая форма имеет ряд преимуществ. Инъекция не способна оказывать негативного влияния на желудочно-кишечный тракт. Таблетированная форма принимается безболезненно и быстро, поэтому ее чаще всего назначают детям. Спрей с антибактериальными свойствами воздействует непосредственно на очаг воспаления. Благодаря широкому распространению антибиотики делят на 2 группы по типу происхождения: природные и синтетические.
Системные антибиотики

Системные антибиотики помогают ликвидировать возбудителей. Группы антибиотиков, применяемых при синуситах:
- цефалоспорины;
- тетрациклины;
- пенициллины;
- макролиды;
- фторхинолоны.
Самостоятельный выбор медикамента категорически запрещен. Неправильно подобранное лекарственное средство может спровоцировать развитие побочных эффектов.
Цефалоспорины
Принцип действия основывается на способности препаратов разрушать клеточные стенки патогенных микроорганизмов. Под воздействием цефалоспоринов происходит высвобождение аутолитических ферментов, ускоряющих гибель возбудителя. Медикаменты оказывают бактерицидное действие. Препараты представлены в нескольких поколениях, которые различают по эффективности и структуре. При острой форме назначаются цефалоспорины первого, второго и третьего поколения.
Препараты имеют несколько форм выпуска. При гайморите или риносинусите часто назначают Цефтриаксон. Он поступает в продажу в виде раствора для инъекций, разлитого в стеклянные ампулы. Цефтриаксон относится к третьему поколению цефалоспоринов. Инъекции антибиотика крайне болезненны, поэтому одновременно с Цефтриаксоном назначают Лидокаин, выступающий в роли обезболивающего. Уколы делают не чаще 2 раз в сутки. Курс использования — 5-8 суток.
Тетрациклины

Антибиотики этой категории оказывают бактериостатическое действие, провоцируя нарушения синтеза белка вредоносных микроорганизмов. Препараты активны против грамположительных анаэробов (стафилококки, стрептококки), грамотрицательных анаэробов (шигеллы, сальмонеллы, клебсиеллы, эшерихия коли, энтеробактерии, коклюшная палочка, гонококк Нейссера), клостридий, риккетсий, хламидий, микоплазм и спирохет.
Полностью резистентны к тетрациклинам грибки, мелкие вирусы, бактероиды, серрации, протеи и псевдомонады. При синусите антибиотики этой категории назначают при условии отсутствия устойчивости патогенных микроорганизмов к препарату или при наличии у пациента повышенной чувствительности к пенициллинам, цефалоспоринам и другим группам антибиотиков.
При воспалении носовых пазух назначают Доксициклин. Он выпускается в форме капсул или таблеток, которые необходимо принимать дважды в сутки перед приемом пищи (за 20-30 минут). Терапевтическая норма — не более 200 мг в день. Курс применения определяется индивидуально.
Пенициллины

При синусите наиболее эффективными считают пенициллины 4 поколения. К ним относят:
- Амоксициллин. Полусинтетический пенициллин с выраженными бактериостатическими свойствами. Активен против стрептококков и стафилококков. Имеет несколько форм выпуска, включая порошок для приготовления суспензий и таблетки. Суточная норма для взрослых — не более 1000 мг. Период применения варьируется в зависимости от форм синусита и тяжести его течения.
- Амоксиклав. В составе медикамента присутствует клавулановая кислота, которая усиливает действие основного вещества. Действует обширно, но некоторые бактерии приобрели устойчивость к препарату: его действующее вещество разрушается пенициллиназой. Имеет несколько структурных аналогов (Хиконцил, Оспамокс). Выпускается в форме таблеток, лиофилизата и порошка для приготовления суспензий. Режим применения подбирается индивидуально, в сутки принимают 1-2 таблетки.
- Флемоксин Солютаб. Лекарственное средство выпускается в таблетках, его считают аналогом Амоксиклава. Диспергируемая форма выпуска быстро всасывается в кровь и достигает очага воспаления. В сутки принимают 2 таблетки. Детям дают дозу вполовину меньше.
Макролиды
При риносинусите и гайморите эффективны. Препаратам присвоена низшая степень токсичности. Макролиды активны против хламидий, микоплазм и других внутриклеточных бактерий. Врач может назначить:
- Клацид. Выпускается в таблетках, гранулах для приготовления суспензии и раствора для инъекций. Основной компонент — кларитромицин, концентрация которого варьируется в зависимости от форм выпуска. Макролид нарушает синтез белка возбудителя.
- Сумамед. Макролид-азалид с выраженным антимикробным действием. Форма выпуска — лиофилизат и порошок, на основе которого готовят суспензию. Бактериостатическое действие оказывает при высоких концентрациях. Схема применения подбирается лечащим врачом, исходя из общего состояния больного.
- Азитромицин. Антибиотик широкого спектра действия выпускается в форме капсул. Действующий компонент — одноименное вещество, активное против большинства грамположительных и грамотрицательных анаэробных бактерий.
Самостоятельное превышение суточной нормы повышает риск развития побочных эффектов, к которым относят головную боль, головокружения, боли в области эпигастрия и диспепсию.
Фторхинолоны
Фторхинолоны считают синтетическими антибиотиками. Они убивают патогенные микроорганизмы (микоплазмы, хламидии) и купируют распространение инфекции. Терапевтический эффект виден после первого применения. Прием лекарств этой категории возможен при хроническом синусите. К недостаткам медикаментов относят токсичность антибиотиков, провоцирующую появление побочных эффектов. Длительное применение негативно сказывается на работе органов пищеварения.
При остром течении синусита фторхинолоны быстро устраняют характерные симптомы заболевания и способствуют улучшению общего состояния пациента. Детям их назначают редко. Беременным и кормящим грудью женщинам прием лекарств этой группы категорически запрещен. К фторхинолонам относят:
- Глево. Выпускается в форме раствора для инфузий и таблеток. Действующее вещество — гемигидрат левофлоксацина. При синусите таблетки принимают не чаще 2 раз в сутки.
- Авелокс. Метоксифторхинолон, оказывающий мощное бактерицидное действие. Ингибирует топоизомеразы и нарушает процессы репликации. Выпускается в форме инфузионного раствора и таблеток.
У медикаментов имеются абсолютные противопоказания, при наличии которых принимать антибиотики категорически запрещено.
Препараты местного действия

Местные антибиотики наиболее эффективны на ранних стадиях синусита. Они считаются полностью безопасными, побочные эффекты возникают редко даже при условии длительного применения. Спреи и капли быстро проникают к очагу воспаления, их основные компоненты проникают в кровь в небольшом количестве. Препараты, применяемые при синусите:
- Биопарокс. Средство на основе антибиотиков снимает воспаление. Имеются возрастные ограничения, детям до 3 лет средство не назначают. Взрослые применяют спрей 3-4 раза в сутки. Период применения — 7 суток. Детям лучше всего начинать лечение с половинных доз.
- Полидекса. Комбинированный медикамент, сужающий сосуды, содержит антибиотик. Может применяться взрослыми и детьми старше 12 лет. Спрей используют до 4 раз в сутки. Основные компоненты — полимиксин, неомицин и дексаметазон.
- Изофра. Спрей безопасен даже для грудных детей. Чтобы закрепить терапевтический эффект, необходимо использовать препарат одновременно с сосудосуживающими каплями.
Фурацилин, как вспомогательное средство, используют для промывания носа. Он ускоряет гибель вредоносных микроорганизмов.
Можно ли вылечить синусит без антибиотиков?

Вылечить заболевание без антибиотиков можно только на начальной стадии. В состав терапии должны быть включены антигистаминные медикаменты, гепато- и гастропротекторы. Пробиотики помогут восстановить кишечную микрофлору. Специалисты рекомендуют регулярно принимать витамины для поддержания иммунитета. Возможно применение средств народной медицины:
- Промывание. Хорошо помогают солевые растворы, которые можно изготовить самостоятельно. Их вводят в носовую полость при помощи шприца, с которого заранее снимают иглу. Голову нужно немного наклонить, чтобы жидкость вытекала из второй ноздри.
- Снятие отечности. Для этих целей используют эфирные масла, предварительно разогретые на пару. Восстановить дыхание помогут масло зверобоя, оливы и розмарина.
Перед сном на пораженную область накладывают маску. Сливочное масло и вьетнамский бальзам Звездочка (2:1) смешивают, наносят тонким слоем на переносицу и накрывают полотенцем нос. Смывать маску необходимо через 15 минут, когда появится легкое жжение. Если оно появилось раньше, то средство удаляют с кожи немедленно. Нос можно промывать отварами лекарственных растений.
Средства альтернативной медицины не способны полностью вылечить синусит. Длительность терапии составляет 10-14 дней, закапывать масло можно в течение 3 недель. Оно нормализует кровообращение, ускоряет выведение слизи и восстанавливает дыхание.
Общие противопоказания к приему антибиотиков
Антибиотики имеют некоторые противопоказания, выявить которые может специалист. Врачи рекомендуют придерживаться правил по приему медикаментов:
- соблюдать индивидуально подобранный режим дозирования;
- не подбирать лекарства самостоятельно;
- при появлении прекращать прием антибиотиков.
К абсолютным противопоказаниям относят:
- тяжелые заболевания органов пищеварения;
- почечную или печеночную недостаточность;
- сенную лихорадку;
- повышенную чувствительность к компонентам антибиотиков;
- мононуклеоз;
- диатез аллергического типа.
Беременным, кормящим женщинам, детям и пожилым людям лучше начинать лечение с половинных доз. При отсутствии положительных результатов нужно сменить препарат. Любое недомогание, возникшее на фоне приема медикаментов, требует немедленного прекращения лечения и обращения в медицинское учреждение.
Антибиотики при синусите

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Если воспаление придаточных пазух носа развивается вследствие поражения слизистых оболочек бактериями, то в комплексной терапии – наряду с противовоспалительными и противоотечными препаратами – антибиотики при синусите применять приходится.

[1], [2], [3], [4], [5], [6], [7], [8]
Лечение синусита антибиотиками
Но следует иметь в виду, что данное заболевание может иметь и вирусную природу, и в таком случае лечение синусита антибиотиками не проводится, поскольку эти препараты на вирусы не действуют.
Как отмечают специалисты, острый синусит чаще всего возникает именно по вине вирусов – как осложнение ОРВИ или гриппа. У людей, склонных к аллергическим реакциям, синусит может быть вызван каким- аллергеном, а при ослабленной иммунной системе данное заболевание может «запустить» грибок. В этих случаях антибиотики при остром синусите тоже совершенно не нужны, однако некоторые медики продолжают их назначать на основе предположения о возможном бактериальном патогенезе заболевания.
В принципе, основные показания к применению антибиотиков при синусите прежде всего должны опираться на лабораторно подтвержденное наличие бактериальных возбудителей (Streptococcus, Streptococcus, Haemophilus, Peptococcus, Bacteroides и др.). Но на практике антибиотик нередко прописывают при температуре +38°С, боли и ощущении давления различной интенсивности в разных частях лицевой части черепа и обильных слизисто-гнойных выделениях из носа.
Но это касается острой формы, а лечение хронического синусита антибиотиками должно проводиться только после лабораторного (микробиологического) исследования экссудата, скапливающегося в придаточных полостях.
Отоларингологи считают острым синусит, протекающий не дольше четырех недель, а все, что продолжается более двенадцати недель, диагностируется как хроническая форма синусита.
Какие антибиотики пить при синусите?
Решение вопроса, какие антибиотики пить при синусите, является прерогативой врача, который поставил этот диагноз. В зависимости от локализации воспалительного процесса он может иметь такие определения, как гайморит, фронтит или другие разновидности синусита.
Пациентам с воспалением любой из околоносовых полостей полезно знать название антибиотиков при синусите, так как – при всем многообразии лекарственных средств данной фармакологической группы – в случае бактериальных синуситов их эффективность различна. Кроме того, назначая тот или иной антибиотик, особенно антибиотик при синусите у детей, врачи должны учитывать не только характер течения болезни – острый, хронический или рецидивирующий, но и уровень небезопасных для здоровья побочных эффектов конкретного препарата.
В клинической отоларингологии при синусите, в первую очередь, назначаются такие антибактериальные средства, как Амоксициллин, Аугментин (Амоксициллина тригидрат+клавулановая кислота, другие торговые названия – Амоксиклав, Амоклавин, Клавоцин) и Ампициллин (Амециллин, Ампилин, Грампенил и др.).
Если пациент не переносит пенициллиновые антибиотики, применяются антибиотики-макролиды Азитромицин (Сумамед, Зитроцин и др.) или Кларитромицин (Клацид, Клеримед, Азиклар и др.). Хотя в качестве препарата первой линии для лечения синусита с подозрением на бактериальную инфекцию пазух опытные врачи отдают предпочтение сочетанию Амоксициллин+Клавуланат (Аугментин), потому что данный препарат эффективен против большинства видов и штаммов бактерий, которые вызывают синусит.
Форма выпуска всех перечисленных лекарственных средств различная: раствор для инъекций, порошок (или гранулы) для приготовления суспензии, таблетки или капсулы.
Способ применения и дозы: Аугментин следует принимать по 0,5 г трижды в сутки (в начале приема пищи); Азитромицин – по 0,5 г раз в сутки (до еды) в течение трех дней; Кларитромицин – по 0,5 г два раза в день (в любое время); Ампициллин – по 0,5 г четырежды в сутки (примерно за 60 минут до приема пищи).
Передозировка антибиотиков вызывает слабость, тошноту, рвоту, жидкий стул, обезвоживание организма. В таких случаях проводится промывание желудка и принимается активированный уголь. Также необходимо увеличить суточный объем употребления жидкости.
Напомним, что дозировка антибиотиков детям проводится на основе расчета количества препарата на килограмм массы тела. Есть удобный для применения антибиотик при синусите у детей – суспензия Сумамед (по 10 мг/кг, в один прием, в течение 3-5 дней) и сироп Азитромицин (доза и режим приема аналогичные).
Антибиотики в нос при синусите
При бактериальной этиологии заболевания можно использовать антибиотики в нос при синусите.
К таким средствам относится комбинированный назальный спрей Полидекса, в состав которого входят сразу два антибиотика: Неомицин (из группы аминогликозидов) и Полимиксин В. Кроме того, здесь есть глюкокортикоид Дексаметазон и сосудосуживающий адреномиметик Фенилэфрин. Аэрозоль впрыскивают в носовые ходы (по одному разу в каждую ноздрю) трижды в течение суток; детям 3-14 лет – по одному впрыскиванию в два раза в день. Может применяться максимум 10 дней; противопоказан при глаукоме, почечной недостаточности, гипертонии, сердечной ишемии, беременности и лактации, а также детям до трех лет.
Активным веществом аэрозольного средства Биопарокс является антибиотик местного действия Фузафунгин с противовоспалительным действием. Препарат применяется ингаляционно: взрослым – по 2 впрыскивания в каждую ноздрю 3-4 раза в день, детям с трехлетнего возраста – по 1-2. Максимальная продолжительность лечения – неделя. Биопарокс может вызывать отек и сухость слизистых, покраснении кожи, а у маленьких детей – спазм мышц гортани, одышку и асфиксию.

[15], [16], [17], [18], [19]
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ СИНУСИТА
Смоленская государственная медицинская академия, Российский государственный медицинский университет им. Н.И. Пирогова, Москва, Московская медицинская академия им. М.И. Сеченова, Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова
“Антибиотики и химиотерапия”, 1999, т.44, №9, стр.24-28
Эпидемиология
Синусит относится к числу самых распространенных заболеваний. Острый синусит является наиболее частым осложнением острой респираторной вирусной инфекции (в 5-10%) [1] и с одинаковой частотой встречается во всех возрастных группах. Хронический синусит стоит на первом месте среди всех хронических заболеваний (146/1000 населения) [2]. В среднем около 5-15% взрослого населения и 5% детей страдают той или иной формой синусита [3].
Классификация
Выделяют следующие клинические формы синусита:
I. По длительности заболевания [1]:
- острый синусит (менее 3 месяцев);
- рецидивирующий острый синусит (2-4 эпизода острого синусита за год);
- хронический синусит (более 3 месяцев);
- обострение хронического синусита (усиление существующих и/или появление новых симптомов).
II. По тяжести течения:
- легкое: заложенность носа, слизистые или слизисто-гнойные выделения из носа и/или в ротоглотку, температура тела до 37,5 o С, головная боль, слабость, гипосмия; на рентгенограмме околоносовых синусов – толщина слизистой менее 6 мм;
- среднетяжелое: заложенность носа, гнойные выделения из носа и/или в ротоглотку, температура тела более 37,5 o С, боль и болезненность при пальпации в проекции синуса, головная боль, гипосмия, может быть иррадиация боли в зубы, уши, недомогание; на рентгенограмме околоносовых синусов – утолщение слизистой более 6 мм, полное затемнение или уровень жидкости в 1 или 2 синусах;
- тяжелое: заложенность носа, часто обильные гнойные выделения из носа и/или в ротоглотку (может быть их полное отсутствие), температура тела более 38 o С, сильная болезненность при пальпации в проекции синуса, головная боль, аносмия, выраженная слабость; на рентгенограмме околоносовых синусов – полное затемнение или уровень жидкости более чем в 2 синусах; в общем анализе крови – повышенный лейкоцитоз, сдвиг формулы влево, ускорение СОЭ; орбитальные, внутричерепные осложнения или подозрение на них.
Необходимо отметить, что в каждом конкретном случае степень тяжести оценивается по совокупности наиболее выраженных симптомов. Например, при подозрении на орбитальные или внутричерепные осложнения течение всегда расценивается как тяжелое, независимо от выраженности других симптомов.
Этиология
Основными возбудителями являются:
- при остром синусите – Streptococcus pneumoniae (48%) и Haemophilus influenzae (12%), гораздо реже встречаются Moraxella catarrhalis, Streptococcus pyogenes, Staphylococcus aureus, анаэробы;
- при рецидивирующем остром и обострении хронического синусита спектр и соотношение возбудителей принципиально не отличаются от острого синусита;
- при хроническом синусите большее значение имеют анаэробы (Peptococcus, Bacteroides, Veillonella, Prevotella, Fusobacterium, Corynebacterium), встречаются также S.aureus, Pneumococcus, H.influenzae и грамотрицательные бактерии, грибы.
Чувствительность возбудителей к антибиотикам
Чувствительность основных возбудителей острых синуситов к антибиотикам значительно варьирует в различных регионах. По данным зарубежных исследователей, наблюдается тенденция к нарастанию резистентности пневмококков к бензилпенициллину и макролидам, гемофильной палочки – к аминопенициллинам.
По имеющимся данным, в центральной части России у S.pneumoniae и H.influenzae, выделенных при острых синуситах, сохраняется высокая чувствительность к аминопенициллинам и цефалоспоринам: 97% штаммов S.pneumoniae чувствительны к бензилпенициллину, 100% – к ампициллину, амоксициллину, амоксициллин/клавуланату, цефуроксиму; 100% H.influenzae чувствительны к амоксициллин/клавуланату, 90% – к ампициллину и цефуроксиму.
В России основной проблемой является резистентность пневмококков и гемофильной палочки к ко-тримоксазолу: умеренный и высокий уровень резистентности отмечен у 40% S.pneumoniae и 22% H.influenzae.
Задачи антибиотикотерапии
При остром и обострении хронического синусита главная цель терапии – это эрадикация инфекции и восстановление стерильности синуса, поэтому основное место в ней занимают антибиотики. Кроме того, по показаниям, применяются пункция синусов и другие специальные методы лечения.
При частом (более 2 раз в год) рецидивирующем и хроническом процессе для успешного лечения необходима тщательная оценка многих дополнительных факторов (анатомия полости носа, сопутствующая патология и т.д.) и проведение комплексной терапии с оперативным вмешательством. Антибиотики здесь не играют ведущей роли и являются частью терапии. Желательно, чтобы выбор препарата в таких случаях основывался на результатах исследования чувствительности микрофлоры, выделенной из синусов.
Выбор антибиотиков
Выбор препарата при острых процессах в подавляющем большинстве случаев проводится эмпирически, на основе имеющихся данных о преобладающих возбудителях и их резистентности в регионе, а также с учетом тяжести состояния (схема).
1 при отсутствии амоксициллина или амоксициллин/клавуланата назначается ампициллин
2 терапия в течение 3 дней
3 у детей старше 8 лет
4 только у взрослых
Схема антибактериальной терапии синуситов [4-7]
При хронических процессах перед назначением антибиотика особенно важно проведение микробиологического исследования содержимого синусов.
При легком течении. В первые дни заболевания, когда наиболее вероятна вирусная этиология, не требуется назначения антибиотиков. Если, несмотря на проводимое симптоматическое лечение, симптомы сохраняются без улучшения более 10 дней или прогрессируют, что косвенно говорит о присоединении бактериальной инфекции, то целесообразно назначение антибактериальной терапии. В этом случае выбор препарата производится, как и при среднетяжелом течении.
При среднетяжелом течении. Препараты выбора: амоксициллин (при отсутствии амоксициллина или амоксициллин/клавуланата назначается ампициллин), амоксициллин/клавуланат.
Альтернативные препараты: цефалоспорины (цефуроксим аксетил, цефаклор), макролиды (азитромицин, кларитромицин), тетрациклины (доксициклин), фторхинолоны (грепафлоксацин).
При тяжелом течении:
- ингибиторзащищенные пенициллины (амоксициллин/клавуланат, ампициллин/сульбактам) парентерально;
- цефалоспорины II-III поколения (цефуроксим, цефтриаксон, цефотаксим, цефоперазон) парентерально;
- при аллергии к b -лактамам: ципрофлоксацин или хлорамфеникол парентерально.
Пути введения антибиотиков
При легком и среднетяжелом течении терапию следует проводить пероральными препаратами (табл. 1).
При тяжелом течении лечение необходимо начинать с парентерального (желательно внутривенного) введения (табл. 2) и затем, по мере улучшения состояния, переходить на пероральный прием (ступенчатая терапия).
Ступенчатая терапия предполагает двухэтапное применение антибактериальных препаратов: вначале парентеральное введение антибиотика и затем, при улучшении состояния, в возможно более короткие сроки (как правило, на 3-4-й день) переход на пероральный прием этого же или сходного по спектру активности препарата. Например, амоксициллин/клавуланат внутривенно или ампициллин/сульбактам внутримышечно в течение 3 дней, далее амоксициллин/клавуланат внутрь, или цефуроксим внутривенно в течение 3 дней, далее цефуроксим аксетил внутрь.
Таблица 1. Дозы и режимы введения пероральных антибиотиков при лечении острого синусита
| ||||||||||||||||||||||||||||||||||||||||||||||||||
* у детей старше 8 лет.
Таблица 2. Дозы и режимы введения парентеральных антибиотиков при лечении острого синусита
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Длительность терапии
Как правило, зависит от формы и степени тяжести. При остром синусите антибактериальная терапия в среднем проводится в течение 7-10 дней, при обострении хронического – до 3 недель.
Показания к госпитализации:
- тяжелое клиническое течение острого синусита, подозрение на осложнения;
- острый синусит на фоне тяжелой сопутствующей патологии или иммунодефицита;
- невозможность проведения в амбулаторных условиях специальных инвазивных манипуляций;
- социальные показания.
Типичные ошибки при проведении антибиотикотерапии
Наиболее часто встречаются следующие ошибки:
- неправильный выбор препарата (без учета основных возбудителей, спектра активности антибиотика). Например, не следует при остром синусите назначать линкомицин (не действует на H.influenzae), оксациллин (малоактивен против пневмококка, не действует на H.influenzae>, гентамицин (не действует на S.pneumoniae и Н.influenzae). Ко-тримоксазол не может быть рекомендован к широкому применению при синусите в России из-за высокой резистентности к нему S.pneumoniae и Н.influenzae. Ципрофлоксацин также не рекомендуется для амбулаторной практики. Его следует применять для терапии осложненных форм синусита или при непереносимости b -лактамов;
- неверный путь введения препарата. Например, не следует в амбулаторных условиях вводить антибиотики внутримышечно. Основу терапии в поликлинике должен составлять пероральный прием. В условиях стационара при тяжелых формах cинусита по мере улучшения состояния также следует переходить на пероральный прием (ступенчатая терапия);
- неправильный выбор дозы (часто ниже необходимой) и режима дозирования (несоблюдение кратности введения, не учитывается связь с приемом пищи). Например, ампициллин и азитромицин необходимо принимать за 1 час до еды.
Нозокомиальный (внутрибольничный, госпитальный синусит)
К нозокомиальным относят синусит, развившийся через 48 часов после госпитализации. Как правило, он встречается у пациентов, находящихся в реанимационном отделении или палате интенсивной терапии, у которых длительное время (более 3-4 суток) в полости носа находится инородное тело (интубационная трубка, назогастральный зонд, носовые тампоны). Распространенность нозокомиального синусита среди таких пациентов составляет 5-20% [8], а по данным рентгенографии и компьютерной томографии у 90% больных после 7 дней назотрахеальной интубации или нахождения назогастрального зонда есть изменения в околоносовых пазухах [2]. Инфекция максиллярного синуса является наиболее частой причиной лихорадки неясного генеза, иногда она может вызвать внутричерепную инфекцию и сепсис.
Возбудителями нозокомиального синусита могут быть Pseudomonas aeruginosa, грамотрицательные микроорганизмы семейства Enterobacteriaceae (Klebsiella pneumoniae, Escherichia coli и др.), Acinetobacter spp., S.aureus и стрептококки. Реже, преимущественно у пациентов с иммунодефицитными состояниями, возбудителями могут быть грибы и Legionella pneumophila.
Терапию нозокомиального синусита следует начинать с:
- устранения предрасполагающих факторов (удаление носовых катетеров, тампонов, и др.);
- пункции и дренирования пораженного синуса;
- назначения местных деконгестантов.
Выбор антибиотиков для терапии нозокомиального синусита должен проводиться индивидуально, с учетом следующих данных: предшествующей антибактериальной терапии, локальных эпидемиологических данных о распространенности и резистентности нозокомиальных возбудителей.
Для антибактериальной терапии нозокомиальных синуситов рекомендуются:
- амоксициллин/клавуланат + аминогликозиды;
- ампициллин/сульбактам + аминогликозиды;
- тикарциллин/клавуланат +аминогликозиды; поколения +аминогликозиды; поколения (цефепим); (ципрофлоксацин, офлоксацин, пефлоксацин); (имипенем, меропенем).
Все антибиотики необходимо назначать парентерально, предпочтительно внутривенное введение препаратов. В дальнейшем можно переходить на пероральный прием (ступенчатая терапия).
Таблица 3. Список основных торговых названий
антибактериальных препаратов
Лечение гайморита антибиотиками
Антибиотики при гайморите у взрослых назначаются довольно часто, и они уже стали классическим способом избавления от этой патологии. Однако начинать антибиотикотерапиию можно только после консультации с врачом. Дело в том, что лечение гайморита антибиотиками не всегда бывает эффективным, поскольку целесообразность их использования зависит от типа, стадии, степени тяжести и симптомов болезни, точно определить которые может только специалист.
Содержание статьи

Так, антибиотики при гнойном гайморите оказывают исключительно положительное действие в борьбе с инфекцией, тогда как при остальных типах заболевания они будут не только бесполезными, но также могут нанести вред организму больного. Кроме того, современный фармакологический рынок предлагает широкий спектр различных препаратов. Выбрать, какие антибиотики принимать при гайморите может лишь отоларинголог, который будет основываться на предыдущей истории болезни и учитывать особенности конкретного организма.
Типы гайморита
Прежде чем задаться вопросом «Какими антибиотиками лечить гайморит?», необходимо удостоверится в том, есть ли вообще реальная необходимость применять антибиотики для лечения гайморита. Это зависит главным образом от природы заболевания. По своей этиологии воспаление верхнечелюстных синусов бывает:
- бактериальным,
- вирусным,
- аллергическим,
- одонтогенным (причиной болезни становятся проблемы с зубами),
- грибковым,
- травматическим.
Зачастую разные типы верхнечелюстного синусита сопровождаются схожими симптомами, поэтому самостоятельно выявить причину развития патологии бывает непросто. Как уже отмечалось выше, лечение антибиотиками не всегда приносит пользу, а точнее, оно будет уместно лишь в одном случае – если заболевание имеет бактериальную природу. В такой ситуации против гайморита обязательно назначают антибактериальные лекарства, которые замедляют рост и размножение (бактериостатические антибиотики) или уничтожают (бактерицидные антибиотики) патогенные микроорганизмы.
Если болезнь спровоцирована аллергической реакцией организма, получением травмы, появлениями новообразований в носовой полости или воспалением верхних зубов, корни которых могут находиться в нижней части пазухи, то, во-первых, необходима обязательная консультация соответствующего специалиста (аллерголога, хирурга или стоматолога). Во-вторых, лечат заболевания такого типа абсолютно другими медикаментами. Иногда для того чтобы устранить проблему необходимо даже совершить хирургическое вмешательство.
При лечении гайморита вирусного характера, который возникает практически при каждой простуде, никакой особенной терапии не назначают. Различные риновирусы и аденовирусы, попадающие в носовую полость, вместе с вдыхаемым воздухом разносятся также и по придаточным пазухам, вызывая там воспалительный процесс (отек и интенсивную выработку слизистых масс). Однако если вовремя начать и ответственно подойти к лечению острой респираторной вирусной инфекции, то отек околоносовых синусов пройдет вместе с исчезновением симптомов ОРВИ.
Поскольку воспаление верхнечелюстных пазух в большинстве случаев возникает на фоне длительной простуды, многие люди стараются обезопасить себя, используя антибактериальные препараты в качестве профилактики осложнений. Однако антибиотик применяемый при гайморите, вызванном инфекцией небактериального происхождения, абсолютно не способствует выздоровлению больного. Более того если сильнодействующий препарат принимается в форме таблеток, это может привести к нарушению работы желудочно-кишечного тракта (дисбактериозу).
Даже антибиотики местного действия, минующие желудочно-кишечный тракт и предназначенные непосредственно для носа (спреи, капли), противопоказано пить без назначения врача, поскольку бактерии-возбудители вырабатывают устойчивость к антибактериальному веществу и в ситуации, когда антибиотик действительно будет необходим организму, он может не принести должного результата. Тем не менее, случается, что к вирусному или любому другому типу гайморита со временем присоединяются бактерии, тогда избежать лечения антибиотиками невозможно.
Наконец, учитывая скорость и особенности течения болезни, различают хроническую и острую формы гайморита.
Во время периода ремиссии хронического заболевания специалисты не рекомендуют применять антибиотики, так как на этом этапе более эффективными становятся другие методы лечения (например, хорошо помогают такие физиотерапевтические процедуры, как УЗТ, УВЧ, СВЧ, электрофорез и т.д.).
Антибиотикотерапию же назначают во время периода обострения патологии.
Симптомы бактериального гайморита
Для того чтобы правильно и вовремя распознать гнойный гайморит у взрослых или не упустить момент, когда к вирусной инфекции присоединяется бактериальная, необходимо знать, какие симптомы, характерны для такого типа заболевания. Как правило, классическая клиническая картина ринита или вирусного гайморита (сильная заложенность носа, частичная потеря обоняния) пополняется такими проявлениями:
- желтовато-зеленые выделения из носа с неприятным запахом;
- ощущение тяжести, давления и боль в голове;
- боль в месте расположения гайморовых пазух и переносицы;
- субфебрильная температура (37,1 – 38 градусов).
При появлении вышеперечисленных симптомов требуется незамедлительно обратиться за медицинской консультацией, поскольку лечение гнойного гайморита на начальных этапах позволит выздороветь достаточно быстро, а главное не повлечет за собой никаких последствий. Если же при ярко выраженных симптомах больной затягивает с лечением, отказывается пить антибиотики от гайморита или наоборот занимается самолечением, самостоятельно выбирая какие антибиотики пить, есть риск развития серьезнейших осложнений в виде неврита лицевого нерва, проблем с органами слуха и зрения, менингита, периостита и т.д.
Общие правила антибиотикотерапии

Категорически нельзя основываться на советах и опыте друзей или самостоятельно решать, какой антибиотик при гайморите необходимо принимать, поскольку единого универсального рецепта для всех не существует. Для того чтобы выбрать наиболее эффективные антибактериальные препараты для пациента квалифицированный отоларинголог принимает во внимание:
- историю болезни (когда возникло заболевание, какое лечение предпринималось, каков характер проявлений патологии);
- результаты осмотра и анализов (общий анализ крови, рентгеновский снимок, а иногда даже бактериальный посев);
- информацию о предыдущей антибиотикотерапии (если препарат уже применялся, есть риск снижения его эффективности для пациента во время последующих курсов лечения);
- информацию об индивидуальной непереносимости некоторых препаратов;
- возраст и состояние (некоторые лекарственные средства запрещено употреблять детям, беременным или кормящим женщинам).
Кроме того, следует знать, что антибиотики при гайморите обычно оказывают мгновенное действие. Как правило, приблизительно через 12 часов после начала приема назначенных таблеток больной чувствует значительное улучшение своего состояния. Однако, несмотря на положительную динамику, курс антибиотикотерапии должен быть полностью завершен, иначе появляется риск рецидива болезни или ее хронизации.
Если по истечению 24 или максимум 48 часов после начала приема препарата у больного не наблюдается никаких положительных изменений, то лечение стоит прекратить, поскольку оно не даст требуемого результата.
Отсутствие эффекта может быть связано как с резистентностью бактерий к данному препарату, так и с тем, что для лечения нужно более сильное лекарство. В таких ситуациях врач назначает другой препарат или, в особо тяжелых случаях, делает прокол синуса. Пункция совершается в диагностических целях, а образец содержимого пазух отправляется на анализ (посев), после чего можно подобрать действенные антибиотики от гайморита.
Также при лечении воспаления верхнечелюстных синусов, чрезвычайно важно придерживаться дозировок, прописанных врачом. Опасаясь дисбактериоза, больные самостоятельно снижают объем принимаемого лекарства или по своему усмотрению уменьшают курс лечения, рассчитывая на то, что такого количества лекарства или такого срока будет достаточно для борьбы с патологией. Однако антибиотик, принятый в меньшей дозировке, нежели того требуют предписания доктора, способен навредить организму больше, чем увеличенная доза.
Следует знать, что, в целом, способность антибактериальных препаратов оказывать пагубное влияние на кишечную флору значительно преувеличена. А главную опасность, как правило, несут те самые уменьшенные дозы, поскольку лекарственное средство не действует в полную силу. К тому же есть риск, что часть патогенных микроорганизмов останется живой и выработает устойчивость к принимаемому медикаменту. Кроме того, бывают случаи, когда как детям, так и взрослым, можно при гайморите пить малотоксичные антибиотики, совсем минимизировав их негативное влияние на организм. Это случается, если пациент, обратился за помощью на ранних этапах развития заболевания.
Что касается противопоказаний к приему антибактериальных препаратов, то это главным образом индивидуальная непереносимость определенных компонентов лекарственного средства. Также к выбору антибиотиков нужно подходить с осторожностью, если у больного гайморитом наблюдаются хронические заболевания органов пищеварительной системы, печени или почек. Наконец, существует длинный список антибиотиков, противопоказанных к применению у детей и беременных или кормящих женщин.
Группы и формы антибиотиков
В соответствии со своей химической структурой антибиотики делятся на группы. Во время лечения гайморита обычно используют:
- Защищённые аминопенициллины. Учитывая то, что за долгие годы использования многие бактерии выработали устойчивость к пенициллинам, сейчас к ним добавляют клавулановую кислоту или сульбактам, которые нейтрализуют резистентность возбудителей. Многие считают, что это лучший антибиотик при гайморите у детей. Однако недостаток в том, что он нередко вызывает аллергическую реакцию. К этой группе относят: Амоксиклав, Флемоклав, Экоклав, Аугменти, Рапиклав, Панклав, Сультасин, Уназин, Амписид, Либакцил, Сульбацин, Сультамициллин и т.д.
- Макролиды. Считаются самыми безопасными препаратами, поскольку реже всего провоцируют аллергические реакции. В отличие от пенициллинов, действуют бактериостатически – подходят для применения при хроническом гайморите. К этой группе относят: Эритромицин, Рокситромицин, Кларитромицин, Азитромицин, Мидекамицин, Спирамицин, Джозамицин и т.д.
- Цефалоспорины. Более мощные антибиотики, которые показаны при тяжелых воспалениях. Эта группа антибиотиков абсолютно несовместима с алкоголем, поскольку действующее вещество ингибирует в организме синтез фермента, который нейтрализует токсическое действие алкоголя. К этой группе относят: Цефазолин, Цефалексин, Цефуроксим, Цефокситин, Цефиксим, Цефтриаксон, Цефпиром, Цефепим, Цефтобипрол, Цефтолозан и т.д.
- Фторхинолоны. Полностью синтетические препараты, которые обладают очень широким спектром действия. Однако из-за искусственного происхождения и высокой токсичности, они часто вызывают аллергии и побочные эффекты. Беременным и кормящим женщинам такие препараты категорически противопоказаны, а при лечении детей используются в самых крайних случаях. К этой группе относят: Офлоксацин, Пефлоксацин, Норфлоксацин, Ципрофлоксацин, Левофлоксацин, Спарфлоксацин, Гемифлоксацин, Моксифлоксацин и т.д.

Антибактериальные препараты могут поступать в организм разными путями в зависимости от формы выпуска лекарственного средства. Существуют антибиотики в виде таблеток, капель, спреев, сиропов, суспензий, свечей и инъекций. В какой форме и какой именно антибиотик лучше применять в конкретной ситуации может решить только лечащий врач, который принимает во внимание результаты обследования. Если степень тяжести патологии невысокая, то, как правило, назначают антибиотики местного действия, которые применяются при гайморите непосредственно в нос (спреи, капли).
Названия наиболее популярных и действенных средств – Биопарокс и Изофора. Эти препараты оказывают не слишком агрессивное влияние на организм и практически не вызывают у пациентов побочных эффектов. Однако следует обязательно обратить внимание на то, что для получения лечебного эффекта, лекарственное вещество должно попасть прямо в очаг инфекции – в носовую полость и гайморовы пазухи. Таким образом, перед введением препаратов, нужно применить сосудосуживающие капли и очистить носовые ходы от патологических слизисто-гнойных выделений.
Антибиотики при гайморите в таблетках (системного действия) используются в том случае, если заболевание не поддается лечению местными средствами или во время начала лечения патология уже находится на продвинутой стадии.
Практикуется также комплексное использование таблеток и капель/спреев одновременно. В крайнем случае, если состояние больного все время ухудшается, то переходят на инъекционную форму антибиотикотерапии. Тем не менее, в такой ситуации, слишком высок риск развития аллергической реакции, поэтому уколы рекомендуют делать только в амбулаторных условиях.