Цианоз (синюшность кожного покрова)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цианоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во многих случаях состояние и цвет кожи являются для врача важным диагностическим критерием. Синюшность кожного покрова (медицинский термин – цианоз) говорит о недостаточности кислорода в крови. К сожалению, при постепенном развитии цианоза человек и окружающие его люди зачастую не замечают прогрессирующего изменения оттенка кожи, в то время как врач имеет особую настороженность в отношении цианотичности кожного покрова, которая может свидетельствовать о заболеваниях жизненно важных органов человека.
Разновидности цианоза
Цианоз классифицируется по нескольким параметрам, каждый из которых важен для диагностического поиска.
В зависимости от распространенности цианотичной окраски кожного покрова выделяют тотальный цианоз, характеризующийся изменением цвета всей поверхности кожи, и местный, локализованный на определенных участках кожи.
Местный цианоз по своей локализации может быть центральным и периферическим. К центральному цианозу относится цианоз слизистой ротовой полости (периоральный цианоз), носогубного треугольника, области вокруг глаз (периорбитальный цианоз). Кроме того, выделяют цианоз периферический, или акроцианоз, для которого характерна синюшная окраска участков тела, наиболее отдаленных от сердца, находящихся на периферии, – цианоз пальцев кистей и стоп, цианоз мочек уха и т.д.
В зависимости от скорости развития выделяют остро возникший цианоз (быстро прогрессирующий) и хронический цианоз, развивающийся постепенно и имеющийся у человека на протяжении продолжительного времени.
Возможные причины развития цианоза
Окраска кожного покрова формируется двумя основными факторами: наличием красящих пигментов (например, меланина) и состоянием поверхностных кровеносных сосудов (степенью раскрытия их просвета и цветом крови в них).
Известно, что одна из важнейших функций крови – перенос кислорода путем присоединения его к белку гемоглобину, входящему в состав эритроцитов.
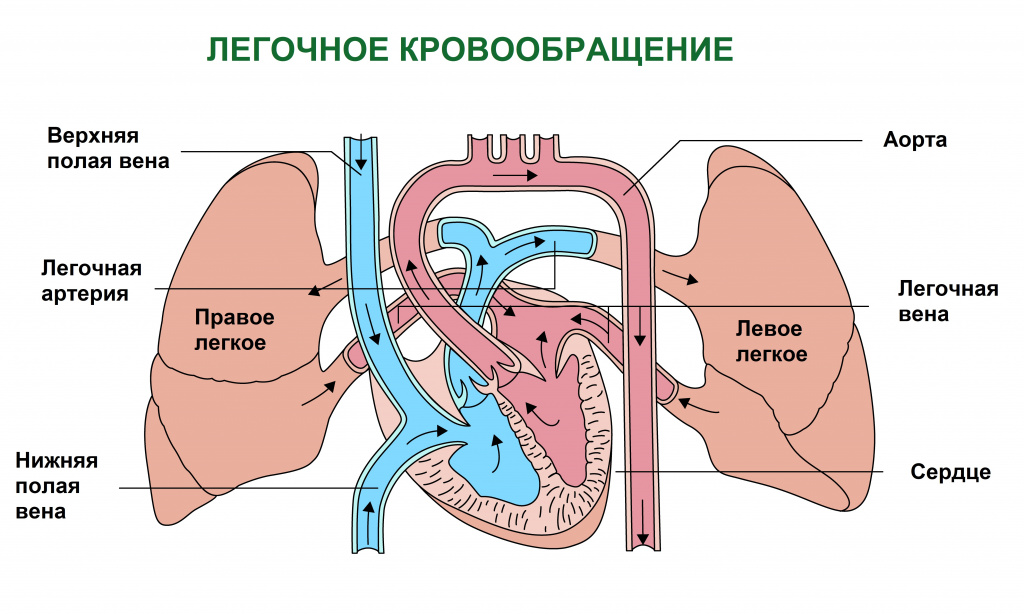
По мере насыщения кислородом клеток органов и тканей в крови кислорода становится меньше и она приобретает вишневый оттенок. Кровь, бедная кислородом, называется венозной. Именно скопление в тканях венозной крови и определяет характерный синюшный оттенок кожи.
Есть две основные причины накопления венозной крови в тканях. Первая причина – нарушение кровообращения, при котором нарушается отток венозной крови от клеток. Этот механизм лежит в основе развития синюшности кожного покрова при заболеваниях сердца и сосудов. Вторая причина – нарушение обогащения крови кислородом в легких, что имеет место при заболеваниях органов дыхания, при поражении дыхательного центра (функциональной структуры головного и спинного мозга, регулирующей работу дыхательных мышц) или при снижении концентрации кислорода в воздухе, например в высокогорье.
При каких заболеваниях развивается цианоз?
Цианоз в большинстве случаев является проявлением патологии сердечно-сосудистой или дыхательной систем.
Из заболеваний сердца стоит отметить группу врожденных пороков сердца, которые формируются в процессе внутриутробного развития плода и проявляются цианозом уже с младенческого возраста, и группу приобретенных заболеваний сердца, включающую широкий спектр болезней, приводящих к развитию сердечной недостаточности. Перечислим основные из них:
- Ишемическая болезнь сердца, к которой среди прочих относятся стенокардия и последствия перенесенного инфаркта миокарда. В основе данного заболевания лежит недостаточное снабжение кислородом сердечной мышцы.
- Кардиомиопатии – первичное поражение клеток сердечной мышцы.
- Аритмии, например фибрилляция предсердий.
- Инфекционные миокардиты – воспалительное поражение сердечной мышцы инфекционного происхождения.
- Пороки клапанов сердца, например аортальный стеноз, митральная недостаточность и др.
Примером служит хроническая венозная недостаточность нижних конечностей, при которой наблюдается варикозное расширение вен и синюшный оттенок кожи стоп и голеней.
К заболеваниям дыхательной системы, часто приводящим к развитию дыхательной недостаточности с появлением цианоза, относят:
- Пневмонию (воспаление легких).
- Бронхиолит (воспаление мельчайших бронхиол – дыхательных путей).
- Хроническую обструктивную болезнь легких (ХОБЛ).
- Бронхиальную астму, не контролируемую приемом специальных лекарственных препаратов, и другие более редкие заболевания.
К каким врачам обращаться в случае развития цианоза
Зачастую заболевания органов кровообращения и дыхания лечатся совместно несколькими специалистами. Среди них практически всегда фигурирует терапевт. Именно к нему необходимо обратиться в случае появления синюшного оттенка кожи. После проведенного обследования решается вопрос о направлении к врачам узкой специализации, например, кардиологу, пульмонологу (врач, специализирующийся на заболеваниях легких), аллергологу, эндокринологу, хирургу.
Диагностика и обследования при цианозе
Успех диагностики заболевания, приведшего к развитию цианоза, во многом зависит от беседы врача с пациентом и от клинического исследования. Пациенту необходимо рассказать, когда появился цианоз, насколько интенсивно он развивался, на каких частях тела манифестировал вначале.
Необходимо описать сопутствующие жалобы, например, кашель, одышку, перебои в работе сердца, отеки и т.д.
Как правило, остро возникший цианоз сопровождается другими значимыми проявлениями, и именно они служат поводом обращения к врачу.
После беседы врач обследует состояние сердечно-сосудистой системы, дыхательной системы и исключит поражение других органов. Как правило, уже на этом этапе врач предполагает то или иное заболевание, наличие которого можно подтвердить при помощи лабораторно-инструментальных методов исследования:
-
Электрокардиограмма с физической нагрузкой поможет диагностировать заболевания сердца и предположить заболевания легких.
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
Почему у меня так много синяков? 5 возможных причин
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Тяжелые заболевания печени часто сопровождаются синяками, потому что орган перестаёт вырабатывать белки, необходимые для свёртывания крови. Фото: Medicalnewstoday
Синяки должны насторожить, если появляются в результате незначительного силового воздействия, их много и они не проходят дольше месяца.
Синяк — это повреждение мельчайших подкожных сосудов — капилляров. При ушибе капилляры ломаются, лопаются и из них вытекает кровь. Чем больше вытекло, тем больше размеры синяка. Травма в большинстве случаев безобидная и быстро проходит. Но бывает, что синяки становятся сигналом болезни.
Когда синяк — это повод обратиться к врачу
Далеко не каждый синяк заслуживает внимания. Тревожиться из-за любого пятнышка на теле опасно для психического здоровья. Но терять бдительность тоже не стоит. Синяки должны насторожить, если:
- они большие, болезненные и появляются в результате незначительного силового воздействия (к примеру, вам некрепко сжали руку)
- синяков много, и вы не можете понять, откуда они взялись
- синяки подолгу не проходят (сохраняются по нескольку недель)
Если вы мысленно поставили галочку хотя бы рядом с одним пунктом, запишитесь на приём к врачу. Теперь перейдём к наиболее распространённым патологическим причинам появления синяков.
В последние годы цирроз печени всё чаще появляется у людей, равнодушных к алкоголю.
Приём лекарств
Препараты, разжижающие кровь, могут вызвать подкожное кровотечение и синяки. Подобный побочный эффект характерен для следующих лекарств:
- гепарин
- ривароксабан
- дабигатран
- апиксабан
- аспирин
Если вы заметили, что синяки стали появляться именно после назначения кроверазжижающих препаратов, об этом обязательно нужно сообщить лечащему врачу. В зависимости от ситуации, он может скорректировать дозировку или заменить лекарство. Прекращать приём препарата без консультации с доктором не рекомендуется.
Другие лекарственные средства, способные привести к синякам, это:
- кортикостероиды и глюкокортикоиды (например, преднизон)
- антидепрессанты (циталопрам, флуоксетин)
- некоторые лечебные травы (гинкго билоба, женьшень, пиретрум, коры ивы)
Наиболее частая причина регулярного появления горького привкуса во рту – заброс желчи в желудок и пищевод.
Заболевания печени
Тяжелые заболевания печени (фиброз, цирроз, рак) часто сопровождаются синяками, потому что орган перестаёт вырабатывать белки, необходимые для свёртывания крови. Ещё больного мучат кожный зуд, желтуха, постоянная усталость и сильная отёчность.
Всё эти симптомы появляются из-за нарушения функции печени. Нормальная ткань органа постепенно замещается соединительной: это можно сравнить со шрамом, который появляется на коже после глубокого повреждения. Чем больше рубцовой ткани, тем тяжелее печени справляться со своими прямыми обязанностями.
При этом видимые симптомы появляются, только когда заболевание печени заходит очень далеко. Чтобы не пропустить начальную стадию, когда излечение даётся довольно легко (диетой и гепатопротекторами с УДХК), нужно следить за простыми симптомами вроде быстрой утомляемости.
Диффузные изменения затрагивают структуру печени, её основную функциональную ткань – паренхиму.
Дефицит витаминов
Есть витамины, которые необходимы для нормальной свёртываемости крови и регенерации организма после травмы. К таким веществам относятся витамины Е и К. Свое название витамин K получил по первой букве фамилии американского гематолога Куика. Нетрудно предположить, какая функция является основной для витамина – он предупреждает кровотечения и кровоизлияния, а, значит, и появление синяков.
Необходимость в витамине К как в лекарственном средстве, как правило, появляется при проблемах с печенью, потому что она производит протромбин.
Протромбин — это белок плазмы крови, который является предшественником фермента тромбина. Тромбин необходим для превращения фактора свертывания крови – растворимого фибриногена в нерастворимый фибрин. Протромбин синтезируется в печени, поэтому определение его концентрации помогает оценить функцию органа.
Витамин К стимулирует выработку белка плазмы крови и таким образом восстанавливает свертываемость. В большом количестве он содержится в листьях крапивы, сныти, березы, липы, малины и шиповника, а также в соевом масле, печени, казеине, грецких орехах, капусте (белокочанной, цветной, брокколи, кольраби) и во всех овощах с зелеными листьями.
Какие ещё витамины важны:
- витамин Е также повышает свёртываемость крови. Вещество разжижает густую плазму, предупреждает появление тромбов при тромбозе, варикозе, тромбофлебите и железо нужны для быстрого заживления всевозможных повреждений, включая капиллярные
- В12 участвует в кроветворении
- витамин С играет важную роль в образовании новых тканей: без него сосуды становятся хрупкими
- витамин P нужен для выработки коллагена
При дефиците всех этих веществ возможно появление синяков: сосуды становятся ломкими и хрупкими, а организму не хватает сил, чтобы быстро заблокировать кровотечение.
Витамин B4 защищает печень от повреждающих факторов и препятствует развитию жировой болезни печени.
Сахарный диабет
Синяки и в целом плохое состояние кожи — классическая проблема больных сахарным диабетом. Кажется, что для появления синяка достаточно дуновения ветерка, настолько уязвимы кожные покровы. Это происходит по целому ряду причин. Из-за повышенного уровня глюкозы (гипергликемии) и устойчивости к инсулину (инсулинорезистентности) нарушается циркуляция крови. Стенки сосудов истончаются, увеличивается их проницаемость. В результате капилляры лопаются от перепада температур или сильного давления.
Плюс на фоне диабета сильно снижается иммунитет: синяки и раны долго не заживают и к ним легко присоединяются грибковые и бактериальные инфекции. Поэтому диабетикам так важно тщательно ухаживать за кожей. Врачи рекомендуют:
- постоянно применять увлажняющие лосьоны, чтобы сохранить мягкость и эластичность кожи
- ежедневно пить достаточное количество чистой воды (1,5-2 литра)
- использовать специальные носки и бельё для диабетиков
- носить ортопедическую обувь
Синяки могут быть не только симптомом, но и предвестником сахарного диабета. Если обратиться к врачу на этапе преддиабета, патологии можно избежать.
Как узнать болезнь по одному симптому? Изучаем, какие органы могут вызывать боль в правом подреберье.
Онкология
По данным британской ассоциации «Жизнь с лейкемией» (Living with Leukaemia), у 24% больных лейкозом (рак крови) появляются синяки. Они вызваны дефицитом тромбоцитов, отвечающих за свёртываемость крови. У здоровых людей количество тромбоцитов варьируется от 150 000 до 450 000 в каждом микролитре крови. Меньшее их количество спровоцирует кровотечение. По-научному это явление называется тромбоцитопенией.
Рак печени также может сопровождаться синяками, потому что в организме нарушается синтез белков свертывания крови. Кроме синяков, гепатоцеллюлярная карцинома (рак печени) проявляется через сильную боль в области живота, тошноту, рвоту, желтуху, кожный зуд, повышение температуры тела.
Вероятность появления синяков имеется и при раке кишечника — из-за нарушения всасывания уже упомянутого витамина К. Это, как правило, происходит на поздних стадиях заболевания.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Что такое тромбоцитопения, на что указывают кровоподтеки, синяки на конечностях и теле?

Тромбоциты – небольшие безъядерные клетки, один из главных элементов свертывающей системы крови и защищает человека от массивной потери крови. Продолжительность жизни кровяных пластинок составляет всего лишь 10 дней и, следовательно, организм постоянно вырабатывает новые тромбоциты в костном мозге.
Что такое тромбоцитопения?
Следует отметить, что тромбоцитопения не является заболеванием, это патологическое состояние, когда в периферической крови количество тромбоцитов меньше 100*109/л и которое сопровождается или не сопровождается геморрагическим синдромом.
Заболевание представляет собой идиопатическую тромбоцитопеническую пурпуру, о которой мы расскажем ниже.
Беседовала гематолог Национального Центра Хирургии, доктор медицинских наук, Екатерина Гаприндашвили.
– Какими симптомами проявляется тромбоцитопения?
– Проявляется геморрагическим синдромом, т.е. кровоподтеками, которые могут быть спонтанными или посттравматическими. У пациента отмечаются синяки на коже, кровоизлияния на слизистой (петехии и экхимозы, кровотечения из носа и десен), что зависит от степени тромбоцитопении.
Особенно опасны кровоподтеки на коже лица и слизистой оболочке полости рта – эти симптомы указывают на ожидаемое развитие петехиальных высыпании (точечные кровоизлияния) на оболочки мозга. Маточные кровотечения, кровотечения из желудочно-кишечного тракта (на медицинском языке – мелена) и гематурия (кровь в моче) встречается относительно редко, и, как правило, проявляется во время глубокой тромбоцитопении. Также следует обратить внимание на продолжительное кровотечение из раны.
При выявлении любого симптома или симптомов, характерных для патологии, немедленно обратитесь к гематологу.
– Что вызывает тромбоцитопению?
– Патология в любом случае обусловлена дисбалансом между образованием тромбоцитов и скоростью их распада. Это состояние, когда в костном мозге либо недостаточно образуется, либо в циркулирующей крови уменьшается их количество.
Следует отметить, что в некоторых случаях одновременно происходит недостаточная продукция тромбоцитов в костном мозге и быстрый распад в циркулирующей крови.
Уменьшение тромбоцитарных продуктов чаще всего связано с повреждением костного мозга или метаплазией (перерождение), а также с развитием остеомиелофиброза, что приводит к уменьшению количества мегакариоцитов (гигантские клетки костного мозга); Встречается при следующих заболеваниях или состояниях:
- Апластическая анемия (когда организм не способен вырабатывать достаточное количество новых клеток крови);
- Миелодисплазия (группа заболеваний, при которой встречаем неправильно сформированные, дисфункциональные клетки крови);
- Лейкоз и миеломные заболевания;
- Лучевое и токсическое воздействие на кроветворную систему.
Повышенным разрушением тромбоцитов происходит так называемые тромбоцитопении потребления (во время ДВС синдрома) и депонирования (во время гепатолиенального синдрома, портального цирроза печени, синдрома Бадда-Киари), а также некоторые сердечно-сосудистые аномалии и заболевания (аневризма, пороки, стентирование).
Следует отметить, что чаще всего встречается иммунные тромбоцитопении, когда быстрый распад тромбоцитов связан с разрушением иммунной системы. Именно к этой группе относиться первичная иммунная тромбоцитопения (идиопатическая тромбоцитопеническая пурпура), заболевание, когда иммунная система из-за разрушения иммунной системы, вырабатывает антитела по отношению к собственным тромбоцитам.
Вторичная иммунная форма развивается тогда, когда иммунные комплексы вырабатываются при других аутоиммунных заболеваниях (системная красная волчанка, антифосфолипидный синдром, лимфопролиферативные заболевания), а также во время не аутоиммунных заболеваниях (гестационная тромбоцитопения, инфекционные заболевания, вирусные инфекции, в том числе и хронического типа).
Способствующие факторы:
- Инфекции (особенно вирусные);
- Беременность;
- Хирургическое вмешательство; Сильная физическая нагрузка;
- Вакцинация.
– Что скажете о методах диагностики и лечения?
– Для диагностики необходимы комплексные исследования.
В первую очередь проводится общий анализ крови; В двух или более анализах должно быть зафиксировано количество тромбоцитов меньше 100*109 л. Следует отметить, что в нашей клинике полноценно проводится данное исследование, так как параллельно с аппаратом (анализатором), общий анализ крови считает врач-цитолог.
В клинике на высоком уровне и полноценно проводятся исследования костного мозга:
- Цитологическое исследование, которое необходимо во время острого лейкоза, миелодисплазии, апластической анемии и других системных заболеваниях кроветворной системы для исключения тромбоцитопении;
- Гистологическое исследование (трепанобиопсия), которое показано в случае подозрения на тромбоцитопению вторичного генеза.
Необходимо проведение биохимических исследований крови для выявления соматических заболевании, определение уровня иммуноглобулина с целью исключения иммунодефицита, вирусологические исследования для диагностики тех вирусных заболевании, которые вызывают тромбоцитопению, коагулограмму – для оценки плазменных факторов свертывания крови.
Потенциально, к информативным исследованиям относится исследование антифосфолипидных, антитиреоидных, антинуклеарных антител, для исключения антифосфолипидного синдрома, аутоиммунного тиреоидита, системной красной волчанки.
Также проводится тест на беременность.
Основной целью лечения является купирование геморрагического синдрома (снятие, остановка), а не увеличение количества тромбоцитов до нормы, безопасным считается количество не менее 50*10 9/л, без выраженного геморрагического синдрома.
Спонтанное кровотечение в случае вышеуказанного количества вызвано другими причинами, конкретно: патологией сосудов (повышенная проходимость стенок), тромбоцитопатией (функциональная неполноценность тромбоцитов), коагулопатией (нарушение свертывающей системы крови) и другое.
Критическим количеством, которое опасно для жизни и развития геморрагии (маточное кровотечение, кровотечение желудочно-кишечного тракта, кровь в моче и постоянное носовое кровотечение), является показатель 10*10 9/л. Пациенты с таким количеством тромбоцитов нуждаются в неотложной медицинской помощи.
В случае количества 30-50*10 9/л, лечение следует проводить в случае наличия геморрагического синдрома.
Лечение первичной иммунной тромбоцитопении (идиопатическая тромбоцитопеническая пурпура) включает иммуносупрессию и стимуляцию тромбопоэза, а ведение вторичной происходит путем лечения основного заболевания, которое его вызывает.
Кровоизлияние под кожей: причины появления петехии, когда это опасно

Кровоизлияние на коже, в виде сыпи, в медицине называют петехией. С этим явлением сталкиваются люди разных возрастов. В большинстве случаев, нет причин для беспокойств. Кожа в местах появления точек, не болит и не воспаляется. Однако иногда, все же лучше пройти обследование, чтобы понять истинную природу такой реакции организма.
Что представляют собой мелкие кровоизлияния на коже
Кровоизлияние под кожей образуется при разрыве капилляров. По причине малого количества крови в самых тонких сосудах, пятна будут иметь размер в пределах миллиметров. Обычно происходит единичная локализация таких точек. Человек не чувствует ухудшения самочувствия, и даже может не знать о наличии петехии на коже.
Чтобы понять, что сыпь на коже это повреждение капилляров, а не аллергия, достаточно надавить на то место – пятна не меняют цвет и не исчезают. Через какое-то время образования посветлеют, а затем исчезнут.
Самая распространенная причина появления
Самой частой причиной кровоизлияния является травма кожи и мягких тканей.
Петехии появляются вследствие:
- повреждения мягких тканей;
- надавливания одежды и ее элементов (бретелек, пояса);
- натирания поверхности кожи.
При этом создается высокое давление, и стенки капилляров лопаются, высвобождая кровь, которая потом растекается под кожей. Такое состояние может быть вызвано и эмоциональным напряжением, во время плача или крика. С возрастом все ткани организма становятся менее прочными, поэтому случаи появления петехии учащаются.
Какие болезни провоцируют петехии
Болезни крови, такие как лейкоз и апластическая анемия, меняют ее состав, в частности, уменьшают образование тромбоцитов. При низкой свертываемости крови и слабости сосудов, происходит кровоизлияние, и раны заживают дольше. Петехии могут появиться на фоне и других болезней крови и органов, участвующих в кроветворении.
Еще одной причиной болезней сосудов могут быть аутоиммунные заболевания. Иммунная система, по неведомым причинам, начинает вести мнимую борьбу с клетками собственного организма. При длительной иммунной атаке начинается воспаление, которое разрушает сосуды.
Петехии могут возникнуть как следствие:
- спондилоартрита;
- геморрагического васкулита;
- системной красной волчанки;
- склеродермии.
Также, временно, кровоизлияние может появиться, при:
- ангине;
- цитомагаловирусной инфекции;
- мононуклеозе;
- скарлатине;
- эндокардите;
- энтеровирусной инфекции.
Дефицит витаминов С и К приводит к петехиальной сыпи под кожей. Тогда кровоподтеки возникают в небольших количествах. Со временем, когда организм восстанавливается после болезни и повышается уровень содержания питательных веществ в потребляемых продуктах, появление петехии снижается.
Опасным состояние считается, когда больной заметил сыпь на теле, в совокупности с другими симптомами:
- Повышение температуры тела.
- Боли при повороте головы.
- Головная боль.
- Трудности с координацией.
- Боли в мышцах.
- Затуманенное сознание.
- Боль в мелких или крупных суставах.
- Расстройство пищеварительной системы.
- Кровоточащие раны, десна.
- Синяки на теле.
Кровоизлияние под кожей не должно пугать человека, если оно появляется не часто, в небольшом количестве, и отсутствуют другие признаки серьезных заболеваний. В противном случае рекомендуется пройти обследование в медицинском учреждении.
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Синяк не пустяк
Неудачно обогнули угол стола или камина? Слишком активно оттачивали талию на хулахупе? И вот он синяк — гематома. Неприятно, конечно, но точно знаем — пройдет. А вот откуда спонтанные синяки, которые образуются вроде бы без причины. Они — не «ручная работа» соперника по боксерскому рингу и не результат падения с роликов или сноуборда. Тогда в чем же дело? Оказывается, все может быть куда серьезнее, чем предполагалось.
«Сразу определимся — беспричинных синяков не бывает. Однако повод их появления не всегда очевидный. Между тем любая гематома — это кровоизлияние в кожу и подкожную клетчатку, когда повреждаются самые тонкие и ранимые сосуды — капилляры. Случается, что нарушается целостность вен. И здесь очевидно: чем крупнее сосуд, тем больше кровоизлияние, — вводит в курс дела заведующий 2–й кафедрой внутренних болезней БГМУ, профессор Николай Сорока.
— Одна из наиболее частых причин появления синяков — болезнь Шенлейн–Геноха (старое название геморрагический васкулит). Заболевание приводит к ломкости сосудов, из–за чего появляются кровоподтеки на ногах, животе, спине. Например, у детей причиной этого становится перенесенная вирусная инфекция и прием лекарственных средств. Подхватили ангину или ОРВИ, принимают жаропонижающие и антибиотики, а через 1 — 2 дня тело обсыпают мелкоточечные синяки. Что стало первопричиной их появления, инфекция или действие лекарств, сказать затруднительно».
Нарушение свертывающей системы крови — еще один серьезный повод для самопроизвольных синяков. Классический пример: гемофилия — неизлечимое наследственное заболевание. Незначительный удар или сдавление — на коже мгновенно возникают гематомные кровоподтеки. Еще большую тревогу вызывает угроза кровоизлияний во внутренние органы.

Большие разлитые синяки могут появиться у людей, которым назначены антикоагулянты — препараты, разжижающие кровь. В том числе известный всем варфарин и даже аспирин. «Его долгое время рекомендовали для предупреждения развития тромбозов, инфарктов и инсультов. Однако сегодня врачи отказываются от широкого назначения этого препарата как метода первичной профилактики сердечно–сосудистых заболеваний, — уточняет Николай Федорович. — В Европе были проведены исследования с участием 10 тысяч пациентов. В результате подтвердилось: если человек не перенес сосудистую катастрофу, при этом принимает аспирин для профилактики, это не влияет на риск инсульта или инфаркта. Однако повышает вероятность кровотечений. Ведь препарат изменяет функцию тромбоцитов, что провоцирует кровоизлияния».
Потому сегодня врачи намного строже относятся к таким назначениям. Чаще используя аспирин как вторичную профилактику. Это значит, он эффективен для людей, перенесших инфаркт миокарда, у кого уже есть стенокардия или нарушения сердечного ритма. Одним словом, на всякий случай пить аспирин рискованно и неоправданно. Кстати, не только этот препарат может стать причиной внезапных кровоизлияний, но и другие нестероидные противовоспалительные средства, которые принимают, чтобы избавиться от головной боли, ощутимого дискомфорта в суставах, позвоночнике.
Функция кровяных шариков — тромбоцитов — чрезвычайно важна. Во время ранения — бытового или боевого — эти помощники помогают образованию микротромба, который не дает организму потерять много крови. Когда тромбоцитов недостаточно (их норма — 150 — 350 тысяч на микролитр крови; проблемой считают показатель менее 100; когда он еще ниже — менее 70, это расценивают как явную угрозу здоровью), возникает опасность повреждения сосудов и кровоизлияний. Такое состояние называют тромбоцитопения.
Случается, что при количественной норме тромбоциты «недобросовестно» выполняют свои обязательства. Происходит это, как уже отмечали, при неоправданном приеме аспирина. Отсюда микроциркуляторные синяки. Выглядят они как множественные мелкие кровоизлияния до 1 — 3 мм. Обычно появляются спереди голени, на сгибательных поверхностях коленных и локтевых суставов, иногда ягодицах.

Появление мелких точечных кровоподтеков на коже связывают с нарушением работы печени, где образуются факторы свертывающей системы крови. При циррозе и гепатитах такая функция нарушена. Это и есть корень зла — истинная причина появления синяков даже при надавливании и прикосновении к коже. Причем такие гематомы достаточно долго не исчезают. Прояснить ситуацию помогает анализ крови на ферменты печени.
Когда у людей пожилого возраста мелкоточечные синяки внезапно обсыпают кожу ног, врачи назначают обследование по поводу онкологического заболевания. Ведь нередко это один из первых симптомов рака легких.
Диагноз варикозное расширение вен — уже немалая вероятность кровоизлияний. Ведь возрастает давление крови в венах! Отсюда гематомы без травм и ушибов. К варикозу нельзя относиться несерьезно. На консультации у флеболога можно определиться с планом лечения от профессионально подобранного компрессионного трикотажа до оперативного вмешательства.
Наконец, банальный недостаток в организме витаминов С и Р опять же дает повод для кровоподтеков. Так как дефицит аскорбиновой кислоты тормозит синтез коллагена соединительной ткани, что не дает сосудам оставаться упругими и не травмироваться. Когда дефицит витаминов восполнен, сосуды укрепляются, снижается их проницаемость. А значит, риски кровоизлияния минимальны. Потому нередко врачи назначают известный многим аскорутин. Этот препарат — сочетание аскорбиновой кислоты и рутина, который целенаправленно действует на уплотнение сосудистой стенки.
Одним словом, причины внезапных синяков могут быть самыми разными — от воспаления сосудов до злокачественной опухоли. Расставить все точки над «i» в этом сложном вопросе поможет назначенная врачом диагностика.
С течением времени синяк заметно меняется внешне, он словно цветет. Происходит это под влиянием ферментов, разрушающих гемоглобин. Сначала имеет красноватый оттенок, после — синий и фиолетовый. Позже заметно зеленеет, становится коричневатым и, наконец, желтеет. Обычно от кровоизлияния до рассасывания гематомы проходит 10 — 14 дней.
С небольшой гематомой от физической травмы несложно справиться в домашних условиях, используя лед, гепариновую мазь или гель троксевазин. Если же она обширная, обязательно удаляют ее хирургически. Иначе большое количество крови — иногда до 200 мл застаивается, что может вызвать нагноение и абсцесс. Случается подобное при — гемофилии или передозировке антикоагулянтов. Например, варфарина — препарата, который часто назначают после протезирования аортального или митрального клапанов сердца.
Синяки без причины: почему лопаются сосуды на теле

Безусловно, подкожное кровоизлияние или синяк на теле могут выглядеть некрасиво и доставлять эстетический дискомфорт. Если это единичная ситуация, то, как правило, ничего страшного в этом нет. Если же ситуация повторяется: кровоподтеки возникают в разных местах и, возможно, появляются жалобы на другие органы и системы (например, боли в области сердца, суставах), то следует разобраться, почему лопаются сосуды на ногах или теле, так как это может быть проявлением одной из более серьезных патологий.
Причины внутрикожных кровоизлияний
Живя в цейтноте, человек постоянно куда-то спешит и порой не замечает, как по ходу своих действий получает какие-то мелкие травмы, ушибы. В этом есть прямая причинно-следственная связь: травма –повредились/лопнули сосуды на ногах – синяк. Не будет травм — не будет кровоизлияний.
При этом заболевании создается умеренная венозная гипертензия в поверхностной системе вен из-за клапапанной несостоятельности и формирования застоя крови в венах. Наряду с этим уже существует перерастянутая, раздутая вена (варикс — от латинского вздутие), стенка которой становится более тонкой (аналогия: чем сильнее мы надуем воздушный шарик, тем больше шансов, что он лопнет), в какой-то момент она не выдерживает и лопается. Поэтому, если вздулась вена на виске, ноге или теле, то необходимо обратиться к сосудистому хирургу/флебологу. И уже вместе с доктором планировать лечение – от простой модификации образа жизни до операции по удалению крупных вен.
Современная девушка может ходить или стоять на высоких каблуках по 8–10 часов в день, что, в свою очередь, ведет к значительному ослабеванию механизмов оттока венозной крови и повышению венозного давления, гипертензии в ногах. Это может способствовать появлению синяка. Лучшее решение в данной ситуации – отказ от каблуков или хотя бы уменьшение длительности их ношения, увеличение объема динамической нагрузки, что тоже помогает венозному оттоку.
- Прием гормональных препаратов, содержащих женские половые гормоны (в т.ч. оральных контрацептивов)
Причиной назначения гормональных препаратов может быть банальная контрацепция, лечение гинекологической, дерматологической или другой группы заболеваний. В состав этих препаратов входят женские половые гормоны, которые, помимо регуляции цикла, формирования вторичных половых признаков у женщин, влияют и на сосудистую систему: провоцируют синяки на ногах, сосуды становятся ломкими, снижается их упругость, увеличивается диаметр вен. Решение об отмене, замене препарата и лечении повышенной ломкости сосудов принимается только после очного осмотра пациента и ознакомления с историей болезни. Терапией в таком случае занимаются врачи-гинекологи, сосудистые хирурги/флебологи.
Большинство вирусов (грипп, парагрипп, коронавирусная инфекция, ОРВИ) тропны к сосудистым структурам, и после того, как человек переболел одним из них, на теле могут появиться синяки, которых ранее не было. В данной ситуации организму нужно дать время восстановиться, можно также включить в рацион пищу, богатую витамином С (цитрусовые, киви, шиповник, облепиха, черная смородина, петрушка, брокколи, сладкий красный перец, квашеная капуста и т.д), витамином Р (цитрусовые, греча, черная смородина, шиповник, малина, томаты, свекла, красный болгарский перец, спаржа, слива и т.д). Возможен прием синтетических аналогов этих препаратов, но перед этим обязательна явка к врачу.
Группа заболеваний, которая сопровождается воспалением сосудистой стенки, и иногда ее повышенной проницаемостью и ломкостью.
Васкулиты подразделяются на несколько типов:
- Первичные – самостоятельный процесс в сосудистой системе, а не следствие патологии других органов. К группе первичных васкулитов, сопровождающихся появлением синяков, можно отнести: гранулематоз Вегенера, синдром Черджа-Стросс, микроскопический полиангиит, пурпура Шенлейн-Геноха, васкулит гиперчувствительности, криоглобулинэмический васкулит, болезнь Бехчета, васкулит при ревматических заболеваниях (системная красная волчанка, ревматоидный артрит, болезнь Шегрена) и т.д. В таких случаях этиотропной терапией патологии, то есть лечением основной причины, занимается врач ревматолог, а сосудистые хирурги/флебологи, кардиологи, дерматологи помогают лечить последствия заболевания.
- Вторичные – существует иное заболевание (онкологического или инфекционного генеза), на фоне которого появляются кровоизлияния на коже. Один из примеров – васкулит на фоне обострения вирусного гепатита. Сюда же можно отнести и ранее указанные респираторные инфекции. При эффективном лечении основного заболевания кровоподтеки на теле проходят.
Подведем итоги
Выше перечислены основные причины появления кровоподтеков и повышенной ломкости сосудов, но далеко не все. Их довольно много, и лечебная тактика в каждом конкретном случае может кардинально отличаться. Причем заниматься лечением патологии могут совершенно разные специалисты: сосудистые хирурги/флебологи, дерматологи, ревматологи, инфекционисты. Дать какие-то общие рекомендации, не видя пациента и не зная всей клинической картины, невозможно. Из относительно безобидного, что может дать эффект, и в большинстве случаев не навредить, можно порекомендовать есть больше пищи, богатой витамином С, витаминами группы Р или принимать их синтетические аналоги. Но даже здесь возможны варианты аллергических реакций на эти препараты и пищу, также есть ограничения для некоторых групп пациентов (например, беременные).