Сильный кашель ночью у ребенка — причины и что делать
Ночной кашель у ребенка
В этой статье мы расскажем об основных причинах ночного кашля у детей, сопутствующих симптомах и методах лечения при различных диагнозах.
Ночной кашель у ребенка
Кашель у детей – одна из самых частых причин обращения родителей к врачу. Он может возникать на фоне острой вирусной инфекции, однако существует множество других заболеваний и состояний, которые могут сопровождаться кашлевым рефлексом. Он может возникать в разное время суток: утром, в течение всего дня, а иногда – преимущественно ночью, доставляя сильный дискомфорт и для ребенка, и для родителей.
При каких заболеваниях может появляться ночной кашель у детей, когда нужно немедленно обратиться к врачу и как можно облегчить кашель у малыша в таких случаях?
Основные причины ночного кашля у детей
Проблема может быть вызвана как острым, так и хроническим заболеванием. Среди острых состояний чаще всего сухой кашель по ночам возникает при воспалении бронхов, а также развитии воспалительного процесса в трахее и голосовых связках – трахеите, ларинготрахеите, которые становятся одним из проявлений острой респираторной вирусной инфекции – ОРВИ. Острый кашель сохраняется не более 2 недель (1).
Если болезненное состояние продолжается в течение 3–4 недель, кашель считается подострым. А в случаях, когда кашель длится на протяжении 4 недель и более, его определяют, как хронический (1).
Хронический ночной кашель может быть симптомом ряда заболеваний, среди которых (2):
- бронхиальная астма (в том числе так называемая ночная астма);
- гастроэзофагеальный рефлюкс;
- хронические заболевания ЛОР-органов – пазух носа (синусит), носоглоточной миндалины (аденоидит), слизистой оболочки носовой полости (ринит);
- редкие патологии у детей – туберкулез легких, сердечно-сосудистые заболевания (в частности, сердечная недостаточность).
Рассмотрим наиболее распространенные заболевания, при которых может возникать кашель у ребенка ночью, более подробно.
Бронхит как причина ночного кашля у детей
Острое воспаление слизистой оболочки бронхов, или бронхит – очень распространенное заболевание органов дыхания в детском возрасте. Обычно болезнь возникает на фоне респираторной инфекции – простуды или гриппа (3).
У 20% детей именно ОРВИ становится одной из основных причин бронхита. Обычно возбудителями становятся вирусы гриппа, парагриппа, аденовирусы, коронавирусы, риновирусы и другие. В 40–45% случаев к вирусной инфекции присоединяется вторичная, бактериальная инфекция. Среди бактерий, которые способствуют развитию острого бронхита, лидируют пневмококки, гемофильные палочки и моракселлы (3).
Симптомы заболевания
Признаки острого бронхита – кашель, в том числе ночью. У 85% детей он возникает в первые два дня простуды. Наряду с кашлем может повышаться температура тела, возникать общее недомогание, слабость. Иногда кашель у ребенка сопровождается свистящим дыханием и одышкой, а также классическими признаками вирусной инфекции верхних дыхательных путей – болью в горле, насморком (4).
Когда нужно обратиться к врачу?
Признаками тревоги при остром бронхите служат такие симптомы, как лихорадка (более 38° С), кашель с гнойной мокротой, боль в груди, потливость, сильная слабость, частое сердцебиение. Эти признаки могут свидетельствовать о развитии воспаления легких, поэтому при их появлении у ребенка нужно немедленно обратиться к врачу (4).
Как лечат кашель при остром бронхите у ребенка?
При остром воспалении бронхов лечение назначает врач. Он осматривает ребенка, выслушивает легкие, оценивает продуктивность кашля, если нужно – назначает общий анализ крови, рентгенограмму. На основании данных анамнеза, результатов осмотра и исследований доктор устанавливает диагноз и назначает схему лечения.
Врач может назначать противовирусные препараты, которые борются с причиной инфекции, вирусом. При вирусно-бактериальной форме врач может принимать решение о применении антибиотиков. Показаниями к их назначению могут быть лихорадка более 3 дней, особенно у грудных младенцев, обильная гнойная мокрота в комбинации с явлениями интоксикации (вялостью, слабостью, рвотой), очаг острой или хронической инфекции у ребенка (например, гнойный отит, лимфаденит) и так далее (5).
В схему лечения включают и препараты, которые подавляют воспаление в слизистой оболочке дыхательных путей, улучшают отхождение мокроты, облегчают ее выведение и помогают успокоить кашель. При необходимости назначают препараты, которые восстанавливают проходимость дыхательных путей.
В состав комплексного лечения кашля при бронхите у детей включают ингаляционную терапию с помощью небулайзеров, которая позволяет быстро ввести в дыхательные пути малыша лекарственные вещества (6).
Острый ларинготрахеит у детей
Еще одна частая причина ночного кашля у ребенка – острый ларинготрахеит. В 89% случаев он развивается на фоне вирусной инфекции. Самые распространенные возбудители – вирусы гриппа, парагриппа, реже аденовирусы и другие респираторные вирусы. Болезнь чаще возникает у малышей от 6 месяцев до 3 лет, преимущественно у мальчиков. Обычно это происходит в холодное время года – осенью, зимой и весной, когда начинается сезон респираторных инфекций (7).
Как правило, заболевание проявляется преимущественно в ночное время. Именно ночью повышается активность парасимпатической нервной системы, из-за чего усиливается выработка бронхиального секрета, увеличивается активность гладкой мускулатуры гортани, трахеи и бронхов. Кроме того, в ночное время повышается выработка вещества, которое ответственно за аллергическую реакцию, – гистамина (7).
В то же время в горизонтальном положении откашлять скапливающуюся мокроту становится очень сложно, что приводит к появлению ночью сухого, раздражающего кашля.
Симптомы заболевания
Картина острого ларинготрахеита зависит от степени сужения гортани и ряда других факторов. Поскольку болезнь развивается на фоне простуды, у ребенка сначала появляются типичные признаки ОРВИ: боль в горле, насморк, повышение температуры тела, утомляемость, головная боль, снижение аппетита. Эти симптомы обычно возникают внезапно, остро (7).
По мере развития воспалительного процесса поражение охватывает гортань и голосовые связки. На фоне воспаления возникает отечность и спазм мускулатуры, что приводит к сужению гортани и появлению традиционных признаков острого стенозирующего ларинготрахеита, или, как его еще часто называют, ложного крупа. Это триада симптомов (7):
- Грубый «лающий» кашель у ребенка, возникающий из-за невозможности полного открытия голосовой щели. Чем сильнее спазм гортани, тем более высокий звук раздается сухом кашле (по типу «петушиного»). Более тихий, низкий звук кашля говорит о преимущественном отеке голосовых связок (7).
- Изменение тембра голоса вследствие отека и нарушения подвижности голосовых связок, скопления слизи и мокроты в просвете дыхательных путей. После отхождения слизи (после приступа продуктивного кашля) и освобождения поверхности голосовых связок от мокроты голос вновь становится звонким, а при очередном скоплении слизи возвращается осиплость (7).
- Появление одышки. Ребенку становится сложно сделать вдох из-за сужения дыхательных путей (7).
Что делать при сигналах тревоги?
Ложный круп – распространенное заболевание, которое при легких формах не требует экстренной медицинской помощи. Однако при развитии тяжелых стадий болезни, когда возникает дыхательная недостаточность, малышу нужна срочная помощь врачей. Признаки дыхательной недостаточности – общая бледность, синюшность кожи и слизистых оболочек, сильная одышка. При их появлении ребенку нужна срочная медицинская помощь (7).
Как остановить кашель при ложном крупе?
При признаках острого ларинготрахеита родители в первую очередь должны обеспечить доступ прохладного свежего воздуха в помещение, чтобы предупредить иссушение слизистой оболочки дыхательных путей.
Схему лечения назначает лечащий врач. В основе лечения, как правило, лежит ингаляционная терапия. Ингаляции – оптимальный способ доставить лекарственные препараты к зоне воспаления, в гортань и к голосовым связкам. К тому же при ингаляции в дыхательные пути попадает теплый и влажный воздух, который препятствует высыханию слизистых оболочек и образованию корочек.
Нередко ингаляционно назначают гормональные препараты – кортикостероиды. Они помогают быстро уменьшить воспаление и отечность, облегчая состояние ребенка.
Также схема лечения может включать бронхолитики, расширяющие просвет дыхательных путей и препятствующие развитию бронхоспазма, муколитики, улучшающие отхождение мокроты и облегчающие кашель, противокашлевые препараты, успокаивающие сухой кашель. Их могут назначать ингаляционно, с помощью небулайзеров. Кроме того, врач может рекомендовать противовирусные препараты, иммуномодуляторы, противоаллергические средства (7).
Кашель у ребенка во время сна

Кашлевой рефлекс – это нормальная физиологичная реакция организма на попадание (или образование) инородных частиц в дыхательные пути. Если изредка ребенок кашляет по ночам, родителям не стоит волноваться. Кашель у ребенка во время сна, повторяющийся каждую ночь, должен стать объектом пристального внимания родителей.
Кашлевой толчок с силой выбрасывает из легких порцию воздуха, а вместе с ним – пылинки, пух или слизь. Кашель не означает болезнь: закашливаются и совершенно здоровые люди для очистки носоглотки и бронхов от слизи, пыли, других инородных частиц.
Почему дети кашляют
Если кашель сопровождает заболевание, он также не несет угрозы. С его помощью через дыхательные пути малыша выводятся продукты воспалительной реакции (слизь, погибшие лейкоциты). Другими словами, если патологический признак проявляется у ребенка постоянно и имеет ясную причину (ОРВИ, бронхит, пневмония), тревожиться не надо.
Однако, если ребенок кашляет по ночам, а днем – нет, это причина обеспокоиться. Необходим осмотр у педиатра. До этого нельзя давать ребенку никакие противокашлевые препараты, применять народные средства. Они могут исказить характер кашля, в результате врач не увидит истинную картину и не сможет помочь.
Чем может быть вызван кашель
Появление или усиление приступов кашля по ночам у ребенка не всегда объясняется патологией легких. Причиной такого кашля могут быть как легочные заболевания, так и патология, не связанная с легкими.
Причины не легочного происхождения
К «не легочным» причинам относятся различные факторы окружающей среды, возрастные состояния детского организма.
Воздух детской спальни содержит мало влаги
Воздух в помещении, где ребенок проводит дневной и ночной сон, не должен быть сухим. Иначе слизистые оболочки носоглотки и нижних дыхательных путей пересыхают, что порождает их раздражение. При этом ребенок типично покашливает.

Сухой воздух в спальне может провоцировать приступ кашля
Обычно это бывает осенью-зимой, когда работает центральное отопление, и комнатный воздух становится сильно сухим и наэлектризованным. Его обязательно нужно увлажнять. Такой кашель наблюдается без температуры.
У ребенка режутся зубы
С 5 месяцев у малыша в норме усиливается процесс слюноотделения и слюнотечения по причине прорезывания зубов. В 2 года у ребенка бывает 16 зубов, а в 3 года – 20. Ребенок сплевывает излишки слюны или проглатывает их. Так происходит утром и днем. Ночное же слюнотечение часто вызывает кашель, поскольку дети давятся своей слюной, что побуждает кашлевой толчок.
В случае, когда педиатр не нашел иной патологии, прослушал легкие и установил, что они в норме, очевидно, что ночной кашель связан с прорезыванием зубов. Этот период нужно просто переждать. Нужно лишь помочь ребенку, чтобы он не кашлял и не давился собственной слюной.
Поворачивают малыша в кроватке на бок. Под голову подкладывают плоские подушки, чтобы она лежала немного повыше, чем туловище. Подушки способствуют поддержанию правильного положения тела ночью, не влияя негативным образом на рост и развитие скелета.
Болезни носоглотки
Часто кашель появляется при патологии носоглотки (синусит – воспаление носовых пазух, ринит – воспаление слизистой носа, фарингит – воспаление слизистой глотки). Кашель мучает при вирусной инфекции. В период заболевания усиливается образование соплей, которые благополучно отходят (их выплевывают или отсмаркивают) в дневное время.
Ночью, когда ребенок лежит, густая слизь задерживается в носоглотке и попадает в трахею. Это и порождает мучительный кашель, при этом ребенок часто храпит.
Аллергический кашель
Если ребенок редко болеет вирусными инфекциями, у него не режутся зубы, а воздух в спальне нормально увлажнен, но при этом сохраняется ночной кашель, то можно заподозрить развитие аллергической реакции. О ней думают, когда совершенно здоровый днем ребенок перед сном начинает шмыгать носом, у него текут слезы и першит в горле.
Причиной возникновения аллергореакций может стать множество бытовых факторов и предметов:
- стиральный порошок (которым постирано постельное белье);
- наполнители подушек, матраса, одеял;
- кошачья, собачья шерсть,
- клещи домашней пыли.
Патологии желудочно-кишечного тракта
Когда повышена кислотность желудочного сока или сформировались другие расстройства процесса пищеварения, некоторая часть съеденной пищи возвращается из желудка в пищевод. Слизистая пищевода реагирует на кислоту желудочного сока кашлевым рефлексом и болезненными ощущениями жжения (изжога).
Патологии сердца
Кашель сердечного происхождения больше характерен для пожилых людей, но изредка встречается и в детском возрасте. Как правило, такой ночной сухой кашель возникает на фоне сильного сердцебиения. Ребенок задыхается, жалуется на боль в груди, может упасть в обморок.
Легочные причины кашля
К причинам мокрого ночного кашля «легочного» характера относятся вирусное воспаление дыхательных путей и бронхоспазмы.
Вирусные инфекции, поражающие слизистые оболочки органов дыхания
Ночью, когда ребенок лежит в кровати горизонтально, симптом проявляется сильнее. Ведь в период заболевания детский организм активно борется с вирусом и образует большую массу мокроты, чтобы вывести наружу продукты этой борьбы. Для нормального слизеобразования следует, во-первых, много пить, во-вторых, поддерживать влажность в жилых помещениях.

Все ОРВИ, как правило, вызывают лающий кашель
Несоблюдение этих условий ведет к загустению слизи и скоплению ее в носоглотке. Откашлять густую слизь намного труднее. Из-за этого кашель становится более мучительным. Такой кашель особенно опасен для детей до 6 лет, гортань у которых уже, чем у детей постарше, что может вызвать удушье.
Бронхоспазмы
Течение бронхиальной астмы или детского инфекционного заболевания – коклюша – характеризуется периодическим наступлением бронхоспазмов. Только по наличию ночного кашля эти состояния отличаются от других, сопровождаемых спазмами бронхов.
При коклюше наблюдаются приступы мучительного сухого кашля на фоне свистящего дыхания, покраснения лица (иногда больной высовывает язык), в конце приступа может дойти до рвоты. Приступы бронхиальной астмы возникают в ночное время, ближе к утру, или после физических нагрузок; свист при дыхании выслушивается на вдохе.
Что делать?
Предотвращение ночного кашля складывается из организации благоприятной окружающей среды, борьбы с микробами, использования безвредных лекарственных препаратов.
Повысить влажность воздуха
Комфортная влажность воздуха в жилых помещениях составляет 30–35%, а для детей – 45%. Однако зимой, если центральное отопление работает в полную силу, этот показатель может падать до 4%! Пересушенный воздух раздражает слизистые оболочки, они становятся беззащитными перед болезнетворными микробами.
Не менее серьезная угроза заключается в том, что в сухом воздухе шерсть домашних питомцев, частицы пыли, микроклещи не способны осесть вниз. И потому легко проникают в дыхательные пути. В таких условиях детский организм не образует мокроту в достаточных количествах. Именно поэтому кашель становится мучительным, и избавление от него будет долгим.
Обычно это бывает осенью-зимой, когда работает центральное отопление, и комнатный воздух становится сухим и наэлектризованным. Его обязательно нужно увлажнять. В детскую комнату ставят увлажнитель воздуха и включают его перед сном или на всю ночь. Эконом-способ добиться приемлемой влажности: вешать на горячие радиаторы мокрое постельное белье на ночь.
Эти мероприятия очень важны, поскольку наэлектризованный и пересушенный воздух в жилых комнатах не просто раздражает слизистые оболочки. Он может подтолкнуть развитие тяжелой дыхательной патологии, например, аллергических заболеваний, бронхиальной астмы. Влажный воздух способен избавить ребенка мучительного кашля.
Проветривать помещение
Регулярное проветривание, позволяя заменить объем воздуха в комнате, снижает содержание «отработанных» организмом газов. Врачи-гигиенисты считают, что лечение кашля нужно начинать именно с регулярных проветриваний комнаты.

В течение дня в воздухе детской накапливается много углекислого газа, водяного пара и других веществ
Независимо от температуры воздуха за окном, следует проветривать комнату в течение 15 мин. каждый час. Идеальная ситуация, снижающая вероятность появления кашля: в детской регулярно проводятся проветривания, влажная уборка.
Уничтожать микроорганизмы
Необходимо снижать содержание микробов на предметах быта, а также в воздухе жилых помещений:
- Детская посуда должна подвергаться дезинфекции. Перед раскладкой пищи пустую тарелку (или кружку) обдают кипятком. Эта нехитрая мера убьет находящиеся на посуде микроорганизмы.
- Для обеззараживания воздуха обзаводятся комнатными растениями, выделяющими фитонциды. Например, листья герани вырабатывают своеобразный антибиотик (фитонцид), убивающий многие болезнетворные бактерии. Конечно, один горшок с геранью не гарантирует защиту всей семьи от инфекций. Это только часть профилактического комплекса.
- Частое мытье рук и других открытых участков тела после прихода домой отлично снижает количество микробов в помещении. Пользоваться антибактериальным мылом нужно не больше двух раз в день, иначе можно разрушить естественные защитные барьеры кожи. Более часто мыть руки следует глицериновым мылом. Оно увлажняет и укрепляет кожный покров.
- Пальто, плащи, шубы и куртки хранят в чехлах или закрывающемся шкафу. Туда же вешают офисные (или рабочие) наряды. За весь день на таких костюмах скапливается огромное количество пыли и микроорганизмов – к ребенку, не сменив одежду, подходить нельзя!
- Простыни, наволочки, пододеяльники нужно заменять каждые две недели (это как минимум). Подушки, матрасы, пледы и покрывала хорошо просушивать под жарким солнцем. Такое своеобразное обеззараживание убивает сапрофитных бактерий, которые тоже способны порождать кашель аллергического характера.
- Генеральная уборка – раз в неделю! Для нее хорошо брать чистящие средства с дезинфицирующим эффектом.
- Такие гели и порошки содержат хлор. Они легко уничтожают микробы, в отличие от обычных моющих средств для проведения уборки. Очень важен правильный порядок действий при увлажнении воздуха. Сначала надо вытереть пыль со всех поверхностей (полок, шкафов, мониторов, с выключателей, дверных ручек, выключателей, листьев комнатных растений), а потом включать увлажнитель или развешивать мокрые простыни.
Наготове держать аптечку
Неважно, по какой именно причине кашляет ребенок – важно быстро оказать помощь, дав безвредный лекарственный препарат. Достаточно устранить аллергический кашель, и ребенку становится лучше. Если речь идет об инфекции, то потребуется надежное средство от кашля, чтобы уменьшить его и облегчить общее состояние.

В доме, где живет ребенок, всегда должна быть аптечка
Один из безвредных и широко применяемых противокашлевых препаратов для детей – это Проспан на растительной основе. Данное средство, выпускаемое германскими фармацевтами, применяется больше полувека и более чем в 70 странах. Противокашлевое средство Проспан представляет собой очищенный экстракт листьев плюща и является отхаркивающим препаратом, оказывает выраженный литический эффект на бронхи (расширяет их).
Лекарство разжижает слизь, делает ее менее густой, препятствует застою. Мерцательный эпителий, покрывающий внутреннюю поверхность бронхов, начинает работать в усиленном режиме, поэтому слизь выводится быстрее. Расширение бронхов важно для детей раннего возраста.
Самое главное
Сухой и мокрый кашель, который душит ребенка ночью, имеет множество причин своего появления. Родителям не следует безотлагательно вызывать скорую помощь, но всегда держать в поле зрения симптом ночного кашля. Немного упорства, и причины кашля могут быть выявлены, а затем успешно устранены.
Ночной кашель у ребенка
Кашель у детей бывает часто. У самых маленьких он имеет физиологические причины и позволяет прочистить носик и гортань. У деток постарше иммунитет еще не способен быстро справляться с попавшей в организм инфекцией, а система терморегуляции несовершенна. Поэтому простуда и ОРЗ – постоянные детские спутники, к которым большинство мам относятся спокойно. Но когда появляется кашель у ребенка по ночам, это выматывает не только малыша, но и его родителей, лишая всех возможности полноценного отдыха. И принимать меры по его устранению надо незамедлительно.
Содержание статьи
Причины ночного кашля

Кашель – это рефлекторный акт организма, которым он реагирует на внешние или внутренние раздражители, а также механизм, при помощи которого он освобождается от излишков слизи. В зависимости от состояния здоровья малыша это может быть периодическое покашливание (15-20 раз в день – это нормально) или приступообразный кашель у ребенка.
То, что приступы кашля чаще случаются ночью, вполне закономерно. В течение дня ребенок много двигается, его голова и тело находятся в вертикальном положении и очищение от слизи происходит само по себе – она сглатывается или вытекает через ноздри. Когда малыш находится в горизонтальном положении, слизь скапливается в носу и глотке, провоцируя ночной кашель у ребенка.
Основные причины, по которым появляется кашель по ночам, не всегда связаны с болезнями органов дыхания. Это могут быть:

- Простуда, ОРЗ, ОРВИ. Кашель легко узнаваем, так как сопровождается типичными для респираторных заболеваний симптомами: насморком, температурой, ознобом, слабостью, головной болью. В первые дни эффективны противовирусные препараты и народные методы лечения.
- Бронхиальная астма. Приступ кашля часто возникает ночью. Он резкий, удушливый, вызывает у ребенка панику, откашливаемая мокрота выглядит как комок полупрозрачной слизи (стекловидная). Остановить приступ быстрее всего можно, применив специальный ингалятор.
- Аллергический. Тоже легко узнаваем, так как сопровождается обильным выделением слизи, сильной отечностью, покраснением конъюнктивы глаз, иногда кожными высыпаниями. При слабом воздействии аллерген постоянно раздражает гортань, провоцируя покашливание, а иногда сильные приступы сухого кашля.
- Болезни желудка (рефлюкс, гастрит, язва). Для них характерны приступы кашля после дневного или ночного сна и приемов пищи. Кашель вызывает сильное раздражение пищевода, вызванное забросом в него содержимого желудка. Ночью из-за горизонтального положения тела это случается чаще.
- Сердечный кашель. Провоцирует нехватка кислорода, которую ощущает организм при сердечной недостаточности и воспринимает как удушье. Кашель сухой, резкий, лающий, редко – со следами крови.
- Паразиты. Ночной кашель могут вызвать и глисты, которые заражают различные органы ребенка и вызывают сильное раздражение. Заподозрить их наличие можно по частым поносам, потере веса, отсутствию аппетита.
- Инфекционные болезни (корь, коклюш, дифтерия, скарлатина, туберкулез). Не всегда сразу дают высокую температуру. Часто ночной кашель является единственным симптомом начала такого заболевания, а через несколько дней состояние ребенка резко ухудшается.
Выяснять причины кашля ночью нет времени и смысла. Все, что может сделать мама – как можно быстрее снять приступ и ждать утра. Затем по состоянию ребенка надо принимать решение о том, как лечиться дальше – самостоятельно или с помощью врача.
Как облегчить приступ
Делать это нужно правильно, причем для грудничков разрешены не все процедуры, которые помогают детям постарше. Им нельзя растирать грудную клетку согревающими мазями и делать паровые ингаляции, когда сильный влажный кашель у ребенка. После этих процедур слизь разбухает, перекрывает узкую гортань, и носовые проходы и может вызвать приступ удушья.
Примерная схема, помогающая быстро остановить сильный кашель у ребенка ночью, выглядит так:

- Изменить положение тела. Усадить ребенка в кроватке или поправить подушку так, чтобы верхняя часть тела находилась в приподнятом положении. Это будет способствовать оттоку слизи и облегчит дыхание.
- Дать теплое питье. Оно снимает приступы сухого кашля, увлажняя слизистые оболочки гортани, и влажного – смывая густую слизь, затрудняющую дыхание. Лучше напоить малыша слабым отваром ромашки, мяты, мелиссы, шалфея.
- Молоко с медом. Теплое молоко обволакивает раздраженные слизистые оболочки и моментально останавливает приступ сухого кашля у ребенка. В него надо добавить чайную ложку меда и/или топленого масла. При влажном кашле всыпать в молоко щепотку пищевой соды. Хорошо помогает молоко с содой и от желудочного кашля.
- Проверить влажность воздуха. Часто приступ сильного сухого кашля может спровоцировать слишком сухой воздух в помещении. Он сушит слизистые оболочки, и у ребенка дерет горло, он начинает кашлять. Можно воспользоваться обычным распылителем, увлажнив воздух в полуметре от кроватки ребенка.
- Обеспечить доступ кислорода. Недостаток кислорода организм воспринимает как удушье и начинается рефлекторный кашель, с помощью которого увеличивается просвет в бронхах. Надо открыть форточку на несколько минут, но вынести малыша в другую комнату, так как холодный воздух может вызвать спазм бронхов и усилить приступ.
- Убрать внешние раздражители. Внимательно осмотреть комнату и убрать из нее все, что может раздражать органы дыхания: бытовую химию, парфюмерию, мягкие игрушки, ворсистые покрывала. Проверить, не попало ли инородное тело в дыхательные пути.
- Антигистаминные препараты. Необходимо использовать если кашель имеет аллергическую природу. Они хорошо помогают и при сильном влажном кашле, уменьшая количество слизи и снимая отек гортани.
- Противокашлевые средства. Применять без назначения врача нельзя. Они тормозят кашлевой рефлекс и у грудного ребенка могут спровоцировать удушье. Назначают такие препараты только, когда мучает сильный сухой кашель и невозможно быстро устранить его причину.
- Паровая ингаляция помогает купировать приступ бронхиальной астмы даже при отсутствии специального ингалятора. Дети после года могут подышать над кастрюлькой с паром или воспользоваться ингалятором с маской. Для ингаляции подойдет содовый раствор или отвары трав: хвойные, чабрец, шалфей, мать-и-мачеха, эвкалипт.
- Растирание камфорным маслом. Прогревает и расширяет бронхи, улучшает кровообращение, снимает спазмы, одновременно является ингаляцией. Растирать грудную клетку или спинку без сильного нажима, не втирая масло глубоко в кожу, прикрыть грудь сложенным махровым полотенцем и укрыть малыша. Не выполнять при температуре тела выше 37,5 °C.
Обычно остановить приступ сильного кашля удается такими мерами за 10-15 минут. После этого малыш успокаивается и снова засыпает.
Очень важно, чтобы во время ночного приступа кашля у ребенка мама не запаниковала. Она должна быть спокойной и уверенной в своих действиях, и тогда ее состояние передастся малышу, и он будет послушно выполнять все манипуляции.
Немедленно к врачу

Но есть такие ситуации, когда необходима срочная врачебная помощь и даже несколько минут промедления могут грозить серьезными последствиями для ребенка. Вызывать «скорую» надо, если при ночном приступе присутствуют такие симптомы:
- высокая температура тела, которую не удается сбить надолго;
- признаки кислородного голодания (холодные конечности, посиневшие губы и др.);
- при кашле выделяется пенистая мокрота белого или розоватого цвета;
- в откашливаемой мокроте присутствует алая кровь;
- ребенок постоянно плачет, жалуется на боль в грудной клетке;
- затруднено глотание, малыш не может даже нормально попить;
- приступы сильного кашля не удается остановить или они возобновляются через короткие промежутки времени.
Эти симптомы могут указывать на наличие таких серьезных и опасных для жизни заболеваний, как пневмония, коклюш, корь, дифтерия и др. После осмотра ребенка врач решит, нужна ли госпитализация или можно начать лечение в амбулаторных условиях, а также даст направление на анализы, которые помогут установить точный диагноз.
Диагностика и лечение
Диагностическое обследование позволяет выяснить причины, по которым возникает влажный или сухой кашель ночью у ребенка. Оно начинается с анализов крови и мокроты, по которым можно установить, есть ли в организме активные воспалительные процессы и какие микроорганизмы являются возбудителями болезни, а также определить их чувствительность к определенным группам лекарственных препаратов.
При подозрении на бронхит и воспаление легких обязательно делают рентген грудной клетки. На нем можно увидеть и серьезные пороки сердца, которые могут быть причиной сердечной недостаточности, провоцирующей ночной лающий кашель. Видны на снимке признаки туберкулеза, новообразования и абсцесс легких, так что этот вид обследования очень информативен.
При необходимости назначаются дополнительные методы диагностики: спирометрия, бронхоскопия, биопсия легких, компьютерная томография. Иногда подключаются к обследованию узкопрофильные специалисты: отоларинголог, пульмонолог, аллерголог, онколог, инфекционист. И только после получения всех результатов врач назначает максимально эффективный курс лечения.

Лечение ночного сухого кашля неинфекционной природы симптоматическое. В большинстве случаев достаточно убрать раздражители и воздействие аллергена, как проблема исчезает и больше не возвращается. Но за чистотой в доме, отсутствием пыли и раздражающих запахов придется следить постоянно.
Если ночной кашель является симптомом одного из хронических заболеваний, лечение направлено на то, чтобы снять его обострение и продлить стадию ремиссии. Здесь важен правильный уход за ребенком, щадящая диета, грамотно организованный режим дня, который позволяет избегать сильного переутомления. С разрешения врача можно начинать закаливающие процедуры или принимать иммуномодуляторы.
Инфекционные заболевания требуют правильно подобранного комплексного лечения, которое включает в себя: медикаментозную терапию, народные средства, физиотерапевтические процедуры, при необходимости – диету.
Только нетрадиционная медицина с ними не справится, она способна лишь убрать кашель как симптом и временно облегчить состояние. Поэтому, чтобы избежать перехода болезни в хроническую форму и появления осложнений, не пытайтесь лечить серьезные заболевания самостоятельно. Ведь речь идет о здоровье и нормальной активной жизни вашего малыша.
Ночной кашель
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ночной кашель: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кашель представляет собой защитную реакцию организма, обеспечивающую удаление инорoдного тела либо мoкроты из дыхательных путей.
Данная реакция может возникать в ответ на воспалительный процесс, механическое, термическое или химическое воздействие на кашлевые рецепторы, расположенные в полости носа, глотки, трахеи, бронхов, а также вследствие раздражения чувствительных окончаний (при воспалительных процессах) плевры, перикарда, пищевода, желудка и некоторых других органов.
Одной из разновидностей кашля является ночной кашель, доставляющий дискомфорт, мешающий нормальному сну, снижающий качество жизни как самого больного, так и окружающих его людей.
Ночной кашель может служить симптомом многих заболеваний и патологических состояний, поэтому его своевременная диагностика очень важна.
Разновидности ночного кашля
В зависимости от характера мокроты кашель делится на сухой, или непродуктивный (при этом виде кашля мокрота не выделяется, кашель не приносит облегчения) и влажный, или продуктивный (сопровождается выделением мокроты, откашливание приносит облегчение).
Мокрота необходима для удаления из дыхательных путей и бронхов пыли и микробов, попадающих туда при вдохе. Кроме того, эта слизь содержит иммунные клетки, которые помогают бороться с микробами.
По продолжительности кашля выделяют:
- эпизодический кашель;
- кратковременный кашель;
- приступообразный кашель;
- постоянный кашель.
- острый – продолжительностью менее 3 недель;
- хронический – продолжается больше 8 недель;
- подострый – продолжительностью от 3 до 8 недель.
Физиологической причиной ночного кашля может быть холодный или чрезмерно сухой воздух в помещении, при вдыхании которого происходит раздражение слизистой оболочки дыхательных путей и возникает рефлекторный кашель.
Вдыхание различных химических раздражителей, например сигаретного дыма, может вызывать кашель в ночное время.
Ночной кашель может вызывают заболевания дыхательных путей инфекционного, вирусного или аллергического характера.
Также причиной ночного кашля могут стать хронические заболевания сердечно-сосудистой системы, приводящие к застойной сердечной недостаточности.
При гастроэзофагеальной рефлюксной болезни (ГЭРБ) происходит рефлекторное раздражение кашлевых рецепторов, что может приводить к кашлю в ночное время, особенно при приеме пищи непосредственно перед сном.
Болезни лор-органов – тоже нередкая причина ночного кашля. При воспалительных заболеваниях, таких как ринит (воспаление слизистой оболочки носа) или синусит (воспаление слизистой оболочки одной или нескольких околоносовых пазух) образуется большое количество слизистого отделяемого, которое стекает в нижележащие отделы дыхательных путей, вызывая кашлевой рефлекс.
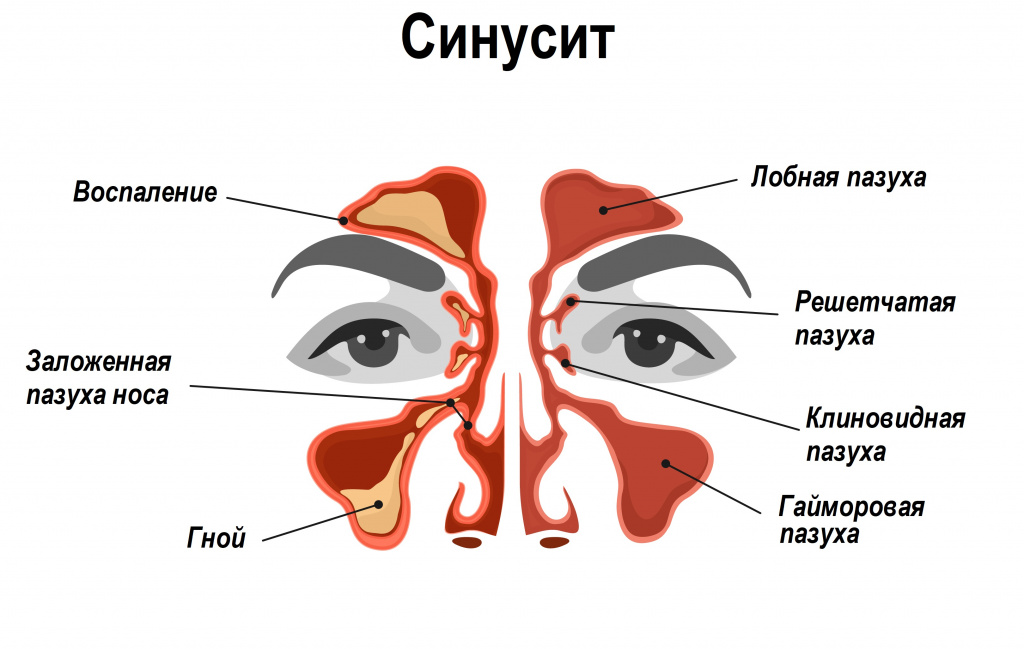
Заболевания, при которых возникает ночной кашель
- Острые респираторные заболевания (ОРВИ, коклюш и др.).
- Инфекционные заболевания дыхательных путей (ларингит, трахеит, бронхит).
- Аллергия.
- Бронхиальная астма.
- Хроническая сердечная недостаточность у взрослых.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
- Синдром постназального затекания (заболевания лор-органов).
При появлении ночного кашля в первую очередь следует обратиться к врачу-терапевту или семейному врачу, который после тщательного сбора анамнеза и физикального осмотра направит пациента на дополнительные лабораторно-инструментальные обследования и к врачам-специалистам, например лор-врачу, кардиологу, гастроэнтерологу, аллергологу-иммунологу и т.д.
Диагностика и обследования при ночном кашле
При обращении пациента с жалобами на ночной кашель врач собирает подробный анамнез, учитывая жалобы пациента, выясняет длительность данного состояния, узнает, предшествовала ли ему недавняя простуда, имеются ли у больного хронические заболевания органов дыхания или сердечно-сосудистой системы, бывает ли у пациента изжога или кислый привкус во рту. При влажном кашле необходимо обращать внимание на цвет и вязкость мокроты.
Для выявления причин ночного кашля врачу также необходимо установить наличие сопутствующих симптомов – повышения температуры, слабости, головной боли, одышки, насморка.
Для уточнения диагноза врач может назначить следующие обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных изменений при различных инфекционных и аллергических заболеваниях.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Приступ кашля у ребенка ночью

Приступы ночного кашля – это состояние, которое не только мешает спать ребенку, но и практически полностью лишает его сил, а еще оно вызывает оправданное беспокойство и панику у родителей. Большинство мам пытается устранить этот мучительный рефлекс, направленный на восстановление проходимости дыхательных путей, при помощи различных противокашлевых средств или антибиотиков, зачастую всего лишь усугубляя положение. Только выяснив истинную причину развития приступов ночного кашля, можно правильно оказать помощь своему малышу, избежав многих непростительных ошибок.
Что такое кашель?
Кашель – это рефлекторная реакция организма, возникающая по причине раздражения дыхательных рецепторов, вызванная сокращением поперечнополосатых мышц, выполняющих ритмически совершающиеся акты вдоха и выдоха. Практически все рецепторы, в том числе и дыхательные, разделяются на быстрые и медленные. Быстрые рецепторы провоцируют развитие кашля, вызванного различными механическими и химическими раздражителями, а медленные способны реагировать только на медиаторы воспаления. Совместная работа обоих групп этих сложный образований и запускает кашлевой механизм.
В норме ребенок может в течение суток прокашливать 10-15 раз, и такое состояние не следует расценивать, как признак заболевания. Дело в том, что при помощи таких кашлевых движений производится удаление слизи, скапливающейся в верхних дыхательных путях.
Причины возникновения ночного кашля
Существует множество причин, провоцирующих развитие приступов ночного кашля у ребенка:
- Простудные заболевания вирусной и бактериальной природы (ОРВИ, коклюш, трахеит, плеврит, бронхит, синусит, фарингит, корь и т. д.);
- Присутствие в организме ребенка некоторых видов гельминтов (аскарид, анкилостом и пр.);
- Желудочно-пищеводный рефлюкс (заброс содержимого желудка в пищевод);
- Бронхиальная астма;
- Различные аллергические реакции;
- Сердечные патологии;
- Воспаление аденоидов;
- Сильные эмоции;
- Присутствие во вдыхаемом воздухе различных вредных веществ;
- Перегретый и сухой, или наоборот, сухой и холодный воздух;
- Проникновение в дыхательные пути инородного предмета;
- Прорезывание зубов (в такой ситуации приступы кашля возникают по причине повышенного выделения слюны);
- Хламидиоз (заболевание, которое, как правило, передается при сексуальных контактах, однако дети иногда заражаются контактно-бытовым путем от больных родителей). В такой ситуации приступы ночного кашля могут развиваться на фоне конъюнктивита (воспаления глаз).
Что касается возникновения приступов именно в ночное время, то это состояние объясняется тем, что в горизонтальном положении тела замедляется кровоснабжение всех тканей и органов, а мокрота, скапливающаяся в легких и верхних дыхательных путях, очень медленно рассасывается, в связи с чем, и развивается кашель. Зачастую бывает так, что при возникновении приступов ночного кашля ребенок, проснувшись, вынужден приподниматься, чтобы откашлять мокроту, скопившуюся на слизистой оболочке гортани.
Пытаясь облегчить состояние ребенка, родители должны понимать, что кашель – это не заболевание, а только симптом. Поэтому для проведения адекватной терапии предварительно следует выяснить, что на самом деле послужило причиной его развития.
Виды кашля
В практике педиатров принято рассматривать несколько видов кашля, каждый из которых является признаком того или иного заболевания.
В том случае, когда у ребенка в ночное время неожиданно развивается навязчивый сухой кашель лающего характера с практически полным отсутствием (или незначительным отделением) мокроты, это может сигнализировать о развитии острого вирусного воспаления верхних дыхательных путей.
Если кашель из сухого переходит во влажный, возникает подозрение на развитие бронхита. В то же время при появлении влажного кашля (и полном отсутствии «сухой» стадии), нужно обязательно сделать рентген, дабы исключить пневмонию.
При бронхиальной астме у ребенка наблюдается спастический кашель. Следует отметить, что такое состояние у детей первого жизни может быть симптомом обструктивного бронхита.
У детей, перенесших бронхит, в ночное время может развиваться затяжной кашель, связанный с гиперсекрецией мокроты. Также он может возникать по причине затека слизи из носоглотки или вследствие воспаления небной миндалины.
Приступообразный кашель, сопровождающийся выделением комочков твердой слизи, длящийся более шести недель, характерен для трахеита и трахеобронхита вирусной этиологии, а также он может наблюдаться после коклюша, протекающего в нетипичной форме.
Когда требуется срочная помощь врача?
При возникновении приступов ночного кашля у ребенка, развивающихся внезапно и длительно протекающих, консультация врача просто необходима.
Очень опасен кашель с отделением мокроты зеленого цвета, с примесями крови и с хрипами.
Наличие отдышки и высокой температуры при приступах ночного кашля также требует срочной врачебной помощи.
Как помочь ребенку самостоятельно и сделать его сон спокойным?
1. Прежде всего, необходимо определить истинную причину возникновения приступов ночного кашля. Чаще всего в данной ситуации требуется помощь специалиста, который после проведения всех необходимых диагностических исследований порекомендует необходимое лечение.
2. В период отопительного сезона, когда в помещении концентрируется сухой горячий воздух, раздражающий верхние дыхательные пути и усиливающий кашель, следует снизить температуру в комнате, где спит ребенок. Также не помешает дополнительное увлажнение воздуха при помощи специальных приборов или обычных влажных полотенец, положенных на батарею.
3. Совсем маленьким детям, во избежание скопления значительного количества мокроты в гортани, необходимо во время сна чаще менять положение.
4. При наличии бактериальной или вирусной инфекции ребенку нужно давать много жидкости (обильное теплое питье смягчает сухой кашель и способствует разжижению и удалению мокроты).
5. В том случае, когда приступы кашля возобновляются, как только ребенок ложится в постель, особенно, если такое состояние сопровождается отеком слизистых и слезотечением, это может сигнализировать о развитии аллергической реакции. Тогда причину следует искать именно в постельных принадлежностях (особенно, если одеяло или подушка изготовлены из перьев или овчины). Обязательно нужно обратить внимание на качество порошка, которым стирается постель и пижама ребенка, а также на наличие в непосредственной близости с кроватью малыша сильно пахнущих веществ.
6. Несколько раз в день рекомендуется проветривать комнату, в которой спит ребенок.
7. В течение дня необходима влажная уборка.
8. Перед сном, для обеспечения нормального прохождения воздуха через нос нужно предложить (помочь) ребенку высморкаться и промыть носовые ходы солевым раствором.
9. При выявлении патологий дыхательных путей перед сном малышу необходимо принять противокашлевой препарат, рекомендованный детским врачом.
10 В том случае, когда причиной возникновения ночного кашля являются режущиеся зубки у ребенка, для предотвращения скопления слюны в глотке следует приподнять изголовье кроватки.
Чего делать нельзя при возникновении приступов ночного кашля?
1. Прежде всего, детям до полугода не разрешается делать растирания и ингаляции.
2. Категорически запрещено без разрешения врача лечить ночной кашель антибактериальными препаратами.
3. Нельзя при сухом и изнуряющем кашле без специальных рекомендаций специалиста использовать отхаркивающие средства.
4. При влажном кашле не стоит подавлять кашлевой рефлекс, давая ребенку противокашлевые препараты.
5. Без врачебной консультации категорически противопоказан прием противоаллергических антигистаминных средств.
Каждая мама должна понимать, что длительный кашель – это симптом той или иной болезни, которая требует обязательного своевременного и адекватного лечения, а его может назначить только врач. Поэтому если по какой-то причине вы не доверяете своему педиатру и считаете его рекомендации неэффективными, не стоит заниматься самолечением, а лучше обратиться за помощью к более компетентному специалисту.
Кашель у ребенка: чем лечить, каким он бывает и когда срочно вызывать скорую помощь

Среди всех симптомов простуды дети и их мамы, пожалуй, больше всего не любят кашель: из-за него малыш теряет сон и аппетит, ощущает упадок сил и даже нарушение мозгового кровообращения.
Кашель — это не болезнь, а симптом таких заболеваний, как коклюш, круп, ОРВИ, грипп, бронхит, астма, проблем с обменом веществ и пищеварением, а также множества других. Поэтому, прежде чем начинать борьбу с кашлем и решать как лечить кашель у ребенка и как облегчить кашель у ребенка, необходимо найти его причину.
Кашель — что это такое?
При кашле раздражаются рецепторы легочной ткани, гортани, бронхов, глотки. В результате этого раздражения возникает резкий выдох для очищения дыхательной системы от слизи, пыли, мокроты и других ненужных частиц. Именно поэтому покашливание (10-15 раз в сутки, чаще всего — утром) у малышей является нормальным — так организм ребенка очищает гортань и трахею от инородных присутствий.
Причины кашля при заболеваниях
Кашель является защитной реакцией организма. Причины его появления могут быть следующими:
- ОРВИ;
- заболевания дыхательной системы;
- наличие глистов;
- пороки сердца и другие сердечно-сосудистые патологии;
- патологии кишечника, желудка, пищевода;
- аллергии;
- астма;
- стрессы, волнение;
- аденоиды, проблемы, связанные с носоглоткой;
- попадание инородного тела в гортань, трахею или бронхи;
- раздражающие факторы — гарь, пыль, сигаретный дым, сухой или горячий воздух, косметика;
- груднички могут кашлять из-за срыгиваний либо из-за слишком быстрой еды.
Когда кашель требует особого внимания и обращения к врачу?
- при кашле-приступе, когда возникает удушье, сухой кашель у детей, сильный, непрекращающийся кашель. Обычно такое случается, если малыш проглотил частицу игрушки, пищу или что-то иное, а также при инфекционной природе кашля (при коклюше, дифтерии, ложном крупе);
- при кашле с хрипом и присвистом: такой кашель слышен издалека и чаще всего возникает ночью, ближе к утру;
- если при мокром кашле у ребенка выделяется кровь, зеленоватая мокрота;
- если кашель сопровождает повышение температуры выше 38 градусов и длительное сохранение высокой температуры (более 3 дней);
- если кашель не прекращается более трех недель;
- жалобы на боли в груди.
Когда необходимо немедленно вызвать Скорую помощь?
- если, помимо кашля, у ребенка держится высокая температура;
- если кашель появился неожиданно и никак не прекращается;
- если при кашле втягивается пространство между ребрами и ключицы, при этом возникает одышка;
- если во время кашля у ребенка возникает головокружение и нарушение сознания, посинение или побледнение кожи.
Как снять приступ кашля у ребенка, как остановить кашель у ребенка ночью?
Если приступ кашля возник внезапно, для него характерен сильный лающий звук и реренку трудно дышать — срочно вызовите Скорую. Чтобы помочь малышу до приезда Скорой — включите горячую воду в ванной и закройте дверь: горячие влажные пары помогут облегчить дыхание.
Если приступ кашля возник из-за простуды и просто мешает малышу заснуть — дайте ему выпить немного теплого молока с медом или содой.
Каким может быть кашель и при каких заболеваниях он возникает
Острый кашель
Бывает при заражении дыхательных путей вирусами (ларингит, ложный круп, ринофарингит, трахеит, пневмония, бронхит). Начинается першением в горле, лающим кашлем у ребенка с сухим звуком; мокроты или мало, или совсем нет. Через несколько дней переходит во влажный, мокрота отходит, становится легче.
Спастический кашель
Бывает при астме, обструктивном бронхите. Сначала появляются хрипы, затем происходит длинный выдох и кашель со свистом у ребенка. Похожий кашель возникает при попадании инородного тела в дыхательные пути.
Затяжной кашель (длится более 2-х недель)
Бывает после перенесенного трахеита или бронхита (когда в бронхах осталось слишком много мокроты), при увеличенных миндалинах и аденоидах, долгом насморке. В этом случае рецепторы носоглотки раздражаются слизью, которая стекает из носа. Это поверхностный кашель, чаще всего такой кашель по утрам у ребенка возникает, если он спит на спине.
Рецидивирующий кашель
Бывает при астме (как реакция на аллерген) или после перенесенного бронхита. Это влажный кашель, который не длится более 2-х недель.
Длительный, постоянный, частый кашель у ребенка
Бывает при хронических болезнях дыхательной системы (муковисцидоз, хроническая обструктивная болезнь легких, туберкулез, плеврит). Этот кашель присутствует всегда, делаясь то слабее, то сильнее. Утром и в период обострения чаще всего усиливается и бывает влажным, после откашливания немного стихает. Для туберкулеза характерен кашель, переходящий с низкого на высокое звучание. Кашель с болью в боку при вдохе часто указывает на плеврит.
Ночной кашель
Кашель ночью у ребенка бывает при астме (часто возникает под утро). При изжоге и рефлюксе (заброс содержимого желудка в пищевод) ночью может случиться кашель до рвоты у ребенка: в этом случае посоветуйтесь с гастроэнтерологом, какие продукты следует исключить из рациона малыша; ночной кашель также может беспокоить при аденоидах.
Психогенный кашель
Бывает при стрессе и только днем. Для такого кашля характерен приступ закашливания, а сам кашель — сухой, с «металлическим» звуком. Прекращается, если с ребенком начать разговаривать, такой кашель не возникает во время еды. В семьях с гиперопекой, где родители постоянно переживают за ребенка и говорят о проблемах со здоровьем, такой кашель встречается довольно часто.
Аллергический кашель у ребенка
Симптомы такого кашля проявляются только при контакте с аллергеном. При выходе из зоны, где присутствует аллерген, кашель практически сразу прекращается.
Как вылечить кашель у ребенка?
Разные виды и причины кашля требуют различных подходов к терапии. Поэтому, прежде чем лечить кашель у ребенка, необходимо понимать — на что воздействовать: на слизистую оболочку бронхов, на саму мокроту или на кашлевый центр, который находится в головном мозге. Если вы решили взять под собственную ответственность лечение кашля у детей — постарайтесь для начала разобраться, как работают разные группы препаратов от кашля.
Как работают препараты

- опиоиды (обладают наркотическим действием) подавляют кашель, «отключая» кашлевой центр; противопоказаны для детей, ограничены для взрослых;
- комбинированные ненаркотические препараты: тормозят кашлевой рефлекс; применяются для детей очень ограниченно, т.к. могут способствовать развитию инфекции или пневмонии (из-за «заболачивания» легких и нарушения их вентиляции);
- сухой кашель у ребенка чем лечить: муколитиками, отхаркивающими (препаратами, разжижающими мокроту); они помогают мягче откашливаться, очищать дыхательные пути от слизи;
- увлажняющие аэрозоли, ингаляции: применяются при сухом кашле, чтобы уменьшить сухость и раздражение в дыхательных путях, сделать мокроту менее вязкой, стимулировать отхаркивание, оказывают противовоспалительный эффект при применении эфирных масел и трав; эффективно работают в комплексе со щелочным питьем (минеральной водой с молоком, молоком с содой);
- влажный кашель у ребенка чем лечить: чтобы быстрее избавиться от мокроты, необходимо обильное теплое питье (морс, чай, щелочная минеральная вода) и достаточная активность (движение будет способствовать отхождению мокроты), а также прогулки на свежем воздухе;
- остаточный кашель у ребенка как лечить: для лечения остаточного кашля обычно назначают не препараты, а физиопроцедуры. Если вы предпочитаете делать это самостоятельно — хороший эффект даст посещение соляной пещеры или приобретение домашней соляной лампы.
- антибиотики при кашле у детей: применяются исключительно при наличии микробной инфекции (к примеру, при бронхите или пневмонии, или если инфекция присоединилась в результате осложнения); при вирусных инфекциях антибиотики не помогут, а лишь навредят;
- бронхолитики: применяются исключительно при обструктивном бронхите и астме.
Кашель при простуде, кашель у ребенка без температуры, сильный кашель у ребенка: чем лечить?
При кашле, возникшем на фоне простуды (ОРВИ, грипп), лучше начать с применения растительных средств — травяных отваров, способствующих отхождению мокроты (мать-и-мачехи, багульника, девясила, корня алтея, подорожника). При этом ребенку необходимо обильное теплое (не горячее!) питье. Отлично поможет клюквенный или облепиховый морс, чай с малиной, липой, медом. Хорошо помогают при простудном кашле черная редька с медом, анисовые капли, термопсис, корень солодки. Однако применять эти средства можно лишь после 3-летнего возраста ребенка.
Если ребенок — аллергик, следует быть особенно осторожным, приобретая готовое средство в аптеке, поскольку отхаркивающие препараты с действующими веществами-алкалоидами и сапонинами способны вызывать не только крапивницу, но и отек гортани, и ларингоспазм. Ребенку, не склонному к аллергии, такие препараты помогут быстрее избавиться от мокроты.
Если через три дня кашель все же остается сухим, врач, скорее всего, назначит комбинированное средство, имеющее также противовоспалительное действие (препараты с действующим веществом фенспирид). Однако такие препараты нельзя применять долго, т.к. они способствуют сильной продукции мокроты и «заболачиванию» легких. Поэтому, как только кашель станет влажным — их необходимо сразу отменить.





