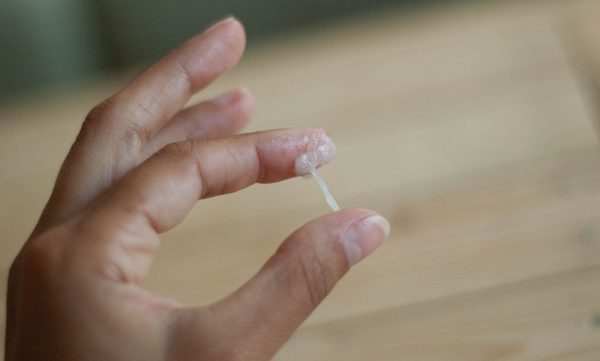
Выделения из влагалища: виды и причины
Выделения из влагалища в норме должны быть у каждой здоровой женщины. Бели вырабатываются клетками половых желез и являются защитным барьером на пути инфекции. Выделения из влагалища у женщин должны восприниматься спокойно, так же, как продуцирование слюны или пищеварительного сока, но только при условии их нормального характера и отсутствия сопутствующих симптомов.
В последние несколько лет число пациенток с жалобами на нетипичный характер белей возрастает. Женщины замечают изменения в количестве и качестве выделений. Нарушение физиологического процесса вызывает не только гигиенические неудобства, но и страх быть отвергнутой своим мужчиной, получить осложнения во время беременности и родов. Причина такой распространенности проблемы в частом нарушении микробиоты влагалища. Женщины носят тесное синтетическое белье, принимают антибиотики без назначения врача, используют для подмывания мыло с ароматизаторами и красителями. Эти и многие другие факторы влияют на интимное здоровье.
Доктора клиники MedEx помогут отличить норму от патологии. Если вас беспокоят нетипичные выделения из влагалища, приходите на прием к нашему врачу-гинекологу .
Откуда берутся выделения в половых путях
Женская репродуктивная система имеет очень сложное строение. Стенки органов состоят из мышц, а внутренняя поверхность покрыта слизистой оболочкой с железистыми вкраплениями. Эпителий постоянно обновляется, старые клетки отмирают и отделяются от поверхности. Эти «отработавшие» ткани являются частью светлых выделений из влагалища. К ним примешивается слизь цервикального канала, которая продуцируется железами, и микроорганизмы, населяющие влагалище.
У здоровой женщины из влагалища идут выделения со слабым кислым запахом. Причина в том, что нормальная микрофлора состоит в основном из лактобактерий и палочек Дедерлейна. Кишечная палочка, грибки, стрептококки и другие микробы могут появляться в незначительном количестве. Допускается единичное присутствие таких микроорганизмов как уреаплазма и даже гарднерелла – их наличие в мазке еще не означает заболевание. Лактобактерии формируют во влагалище кислую среду, губительную для патогенов. Болезнетворные микроорганизмы погибают во внешних половых путях, не проникая в матку и яичники, а выделения приобретают характерный запах.
Виды выделений из влагалища у здоровой женщины
Вид, цвет и количество выделений меняются в разных фазах жизненного цикла. Девочки до начала полового созревания вообще не должны сталкиваться с таким явлением. Если из полового органа малышки выделяется какая-либо жидкость – это повод обратиться к врачу. Доктор обследует девочку на предмет анатомических нарушений.
Ранний школьный возраст
Если у ребенка в возрасте 10-12 лет появились выделения из влагалища при отсутствии признаков раннего полового созревания, необходимо пройти комплексное обследование. Это может быть признаком патологии в мочевыводящей или пищеварительной системе.
Подростковый период
Первые нормальные выделения из влагалища появляются за год до первой менструации. В этот период в организме девочки протекает множество гормональных процессов, тело готовится к переходу в новую фазу жизненного цикла, в которой становится возможным материнство. В разных случаях это могут быть жидкие, водянистые, прозрачные, белые, слизистые выделения из влагалища без неприятного запаха. Легкая кислинка считается нормальной. Во влагалище девочки формируется защитный барьер.
Половое созревание
После начала менструации и стабилизации цикла характер выделений меняется, причем не только с возрастом, но и в рамках одного месяца. В первую фазу бели скудные, светлые. В норме диаметр пятна на ежедневной прокладке в этот период не должен превышать 2-3 см в сутки. Допускается незначительное выделение слизи из влагалища, наличие небольших бесцветных комочков или примесей со слабым желтым оттенком.
В середине цикла, когда происходит овуляция, количество белей увеличивается примерно в два раза. Выделения не пахнут, но становятся более густыми. Возможно изменение цвета белей от прозрачного до бежевого.
Вторая половина цикла – это время светлых выделений из влагалища. Бели приобретают кремовую консистенцию. По мере приближения менструации объем выделений увеличивается.
От чего зависит характер белей
Перечисленные выше признаки не являются абсолютной догмой. Характер выделений может сильно меняться под воздействием внешних факторов, но при этом оставаться в границах нормы.
Что может повлиять на естественные процессы в половых органах:
· Начало половой жизни. При вступлении в интимную близость с мужчиной женщина получает множество бактерий, которые раньше отсутствовали в микрофлоре влагалища. Эти микроорганизмы могут быть безопасными, но иммунитету требуется время на адаптацию. В этот период прежде прозрачные выделения из влагалища становятся более густыми, темными. Важно, чтобы изменение белей не сопровождалось появлением зуда и других неприятных ощущений;
- Половой акт. Если пара не использует презерватив, то в течение нескольких часов после полового акта возможно появление слизистых желтых выделений из влагалища в виде сгустков. Постепенно бели становятся более жидкими, обильными. После защищенного полового акта появляются скудные белые выделения из влагалища, которые представляют собой секрет-смазку;
- Прием комбинированных оральных контрацептивов. Препараты данной группы сильно влияют на процесс овуляции. Во время приема КОК появляются скудные выделения из влагалища без запаха, но сразу после отмены таблеток объем белей восстанавливается до прежнего уровня;
- Беременность. В период вынашивания плода организм женщины претерпевает серьезные гормональные изменения. Усиливается кровоснабжение внутренних половых органов. Малое количество плазмы может проникать в просвет влагалища, и в результате появляются водянистые выделения из влагалища. В последнем триместре беременности из цервикального канала обильно отходит слизь, которая говорит о приближающихся родах. Будущая мама должна внимательно следить за своим состоянием. Появление неприятного или непривычного аромата, примесей крови в выделениях беременной женщины – это повод срочного обращения к врачу;
- Послеродовый период. Выделения из влагалища после родов называются лохии. Они состоят из слизи, отмерших тканей внутренней оболочки матки, кровянистых сгустков. В первые дни после родов выделения обильные, кровяные, похожие на обычную менструацию. Лохии выделяются в течение 3-8 недель с постепенным уменьшением объема и осветлением. Примерно через 2 месяца сильные выделения из влагалища прекращаются, появляются обычные бели желтовато-бежевого оттенка;
- Грудное вскармливание. В течение нескольких месяцев после родов характер и объем выделений приходят в норму. Факт лактации не оказывает существенного влияния на бели;
- Постменопауза. С момента начала климакса и до полного угнетения репродуктивной функции количество белей уменьшается вплоть до полной сухости влагалища. В составе выделений преобладают микроорганизмы и почти нет вагинального секрета.
Все перечисленные выше ситуации не требуют лечения и считаются вариантом нормы. Но это при условии отсутствия других тревожных симптомов. Если вдруг появились обильные выделения из влагалища, изменилось самочувствие, лучше показаться врачу. Доктор развеет сомнения.
Виды и причины патологических выделений из влагалища
Выделения при половых инфекциях
Размножение инфекционных агентов проявляется желтыми или зеленоватыми выделениями из влагалища с запахом. Бели становятся пенистыми, раздражают кожу промежности, сопровождаются жжением, болью при мочеиспускании. Симптомы соответствуют заражению трихомониазом, но могут быть признаком другой инфекции, передающейся половым путем.
При хламидиозе пенистые выделения из влагалища также сопровождаются увеличением бартолиновой железы, болью в нижней части живота.
Гонорея проявляется желтовато-белым отделяемым с межменструальными кровотечениями.
Выделения при молочнице (кандидозе)
Заболевание развивается при активном росте грибков рода Candida. Эти микроорганизмы живут в микрофлоре здорового человека, но в норме не причиняют беспокойства. Под влиянием различных факторов грибки начинают расти, воздействовать на слизистую половых органов. Для кандидоза характерны зуд во влагалище и выделения творожистой структуры. Наружные половые органы женщины краснеют, отекают. В мазке обнаруживают избыточное количество Candida.
Выделения при бактериальном вагинозе
Бели становятся обильными. При вагинозе женщина жалуется на дурно пахнущие выделения из влагалища серого цвета и слабый периодический зуд, который усиливается после полового акта. Длительное течение болезни проявляется липкими, зелеными белями, которые не стекают со стенки влагалища и хорошо заметны при введении зеркал.
Выделения при неспецифическом вагините
Характер белей может быть любым: от водянистых до мутных гнойных. Женщина жалуется на неприятные выделения из влагалища, которые раздражают кожу, вызывают зуд и жжение в промежности. При наличии гноя возможно повышение температуры. Нередко в белях обнаруживается кровь.
Кровяные выделения из влагалища, не связанные с менструацией
Межменструальные кровотечения – это не норма. Такие выделения всегда свидетельствуют о нарушениях в организме. Тревогу должны вызывать появления крови в любом виде и количестве. Это могут быть яркие розовые или темные коричневые, почти черные выделения, обильные или мажущего характера.
Основные причины появления крови в белях:
- скрытое течение инфекции, передающейся половым путем;
- хронические воспаления матки, влагалища;
- полипоз;
- внематочная беременность;
- механическое повреждение внутренних половых органов и т. д.
Кровянистые выделения из влагалища при беременности – это прямая угроза выкидыша. Женщина должна как можно скорее обратиться к врачу.
Диагностика при выделениях из влагалища
Первичный диагноз доктор может поставить уже после стандартного гинекологического осмотра. Врач на приеме собирает анамнез пациентки, выясняет наличие провоцирующих факторов, наследственной предрасположенности, хронической болезни. Большое значение для диагностики имеет информация о начале менструаций, половой жизни, о количестве беременностей и их исходе.
Чтобы установить точную причину выделений из влагалища, могут потребоваться дополнительные исследования:
- Общий и биохимический анализ крови. Исследование необходимо для определения общего состояния пациентки. Например, повышенное СОЭ и лейкоцитоз являются признаком воспаления. Отклонения в биохимии указывают на заболевания щитовидной железы, почек, печени;
- Кольпоскопия. Слизистую оболочку влагалища и шейки матки рассматривают под многократным увеличением. На кольпоскопии врач делает тест-пробы с йодом, уксусной кислотой для определения визуально не заметных патологий. Исследование позволяет исключить предраковые состояния и онкопатологию; . Ультразвуковое исследование назначают при выраженном болевом синдроме, отклонениях в результатах мазка и анализе крови. В результатах УЗИ отображают анатомическое строение и расположение органов, изменения в маточных трубах, яичниках, матке, прилегающих тканях. При необходимости проводят допплерографию – этот метод позволяет оценить интенсивность кровотока;
- Бактериологический посев отделяемого со слизистой стенки. Анализ назначают при гнойных выделениях из влагалища, тягучих, как сопли, с неприятным запахом. По результатам бакпосева можно определить возбудителя болезни и ответить на вопрос, почему у женщины возникли те или иные симптомы. По данным анализа также подбирают прицельную терапию;
- Лапароскопия. Это малоинвазивное исследование, которое помогает определить причину выделения из влагалища и болей при неясной клинической картине. С помощью миниатюрной видеокамеры врач визуально осматривает внутренние органы пациентки. Во время лапароскопии можно сделать гистероскопию и взять образцы тканей на биопсию;
- Консультация узких специалистов. Может потребоваться совместная работа гинеколога, эндокринолога, хирурга, терапевта.
В зависимости от клинических проявлений врач также назначает пробу на туберкулез, реакцию Вассермана для исключения сифилиса, КТ или МРТ с уточняющей целью.
Лечение выделений из влагалища
Лечить необходимо не все разновидности белей, а только явно патологические. Если мутные выделения из влагалища сопровождаются болезненностью в нижней части живота, появлением грязных мажущих пятен на белье и другими тревожными симптомами, врач назначит терапию.
Консервативное лечение
Схему подбирают индивидуально. При обнаружении инфекции лечиться должны оба партнера.
Для лечения патологических выделений врач может назначить:
- Антибактериальные препараты в уколах или таблетках. Антибиотики уничтожают патогены, подавляют воспаление;
- Антигистаминные препараты. Средства эффективны при наличии аллергической реакции;
- Нестероидные противовоспалительные препараты. Лекарства помогают быстро купировать боль, уменьшить отечность, облегчить общее состояние женщины;
- Антимикотические средства. Препараты используют в лечении кандидоза, при молочных творожистых выделениях из влагалища;
- Лекарства местного действия. Врач назначает свечи и кремы для нормализации микрофлоры, ускорения заживления слизистой, формирования местного иммунитета.
Диета
В лечении молочницы и ряда других дисбиозов влагалища хорошо помогает соблюдение диеты. Женщине рекомендуют отказаться от сладких, мучных продуктов, кваса, алкогольных напитков. В рационе ограничивают количество копченой, острой пищи.
Хирургическое лечение
Гнойные зеленые выделения из влагалища могут потребовать хирургического вмешательства. В ходе операции врач устраняет причину заболевания: кисту, абсцесс бартолиниевой железы, очаг воспаления в полости матки и т. д. Проводится полная санация внутренних половых органов. Операция также показана при различных формах онкопатологии, доброкачественных образованиях.
Рекомендации эксперта
Еще раз хочу напомнить, что выделения – это норма. Если у вас появляется сыпь в промежности, кожа чешется, ощущается зуд или неприятный запах, бели стали мутными, тогда идите к врачу. Не нужно пить отвары трав и использовать другие сомнительные рецепты. Современная медицина легко решает большинство проблем. В случае серьезной патологии самолечение может привести к печальным последствиям. Берегите свое здоровье. Мамам мы рекомендуем приводить своих дочерей на прием к врачу при появлении первых вопросов о физиологии. Доктор доступно объяснит ребенку интимные моменты и научит правилам гигиены.
Бани Одех Елена Юрьевна
Врач акушер-гинеколог, врач гинеколог-эндокринолог, врач ультразвуковой диагностики, кандидат медицинских наук
Стаж 23 года

Возможные осложнения
Наиболее опасны желто-зеленые выделения из влагалища, которые в большинстве случаев связаны с инфекцией. Воспаление может распространиться в полость матки, маточные трубы, яичники. Образование абсцессов приводит к заражению крови, образованию спаек, бесплодию. У беременных женщин игнорирование нетипичных выделений чревато самопроизвольным абортом, преждевременными родами, внутриутробным инфицированием плода, рождением маловесного ребенка.
Профилактика
Профилактические меры сводятся к профилактике вагинозов и половых инфекций – это главные причины нетипичных выделений из влагалища.
Достаточно соблюдать несколько простых рекомендаций:
- придерживаться принципов правильного питания;
- контролировать вес и заниматься посильными физическими нагрузками;
- правильно подмываться с использованием нейтрального мыла;
- носить свободное белье из натуральных тканей;
- использовать презерватив при половом контакте с непостоянным партнером;
- не реже одного раза в год посещать гинеколога.
Женщинам с эндокринными заболеваниями и предрасположенностью к раку рекомендуется проходить обследования дважды в год. Ранняя диагностика – это залог успешного лечения.
В клинике MedEx вы можете пройти полное гинекологическое обследование. Мы расскажем, является ваше состояние нормой или патологией, что делать при выделениях из влагалища и когда бить тревогу. Записаться на прием можно по телефону.
Источники
· Экспертный совет Российского общества акушеров-гинекологов. Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин.
· Радзинский В. Е. Обзор зарубежных клинический рекомендаций по лечению женщин с жалобами на выделения из влагалища – Журнал «Акушерство и гинекология: Новости. Мнения. Обучения», 2013 год.
Выделения из влагалища и их лечение
Выделения из влагалища — это жидкость, секретируемая слизистой оболочкой вагинальной полости у женщин всех возрастов. Имеет ряд характеристик, которые указывают нормативное состояние белей: количество, запах, консистенция. На изменение показателей влияет менструальный цикл, гормональная перестройка.
Активно действует на образование влагалищной слизи шейкой матки прогестерон, эстроген. Пик выработки гормонов приходится на пубертатный период, беременность, лактацию. Источником выделений транссудата является внутренняя стенка, состоящая из белка-кератина, мускулатуры, сосудов. Во время овуляции бели прозрачные и водянистые, потом густеют. Тканевая структура влагалищного тракта также содержит жировые, потовые железы, которые поддерживают кислотный баланс с помощью полезных бактерий.
Интересно знать! Вагинальная трубка образована мышечными волокнами, локализуется от шейки матки до малых губ, служит экосистемой внутренних половых органов. Лактобактерии препятствуют занесению патогенных микробов, однако не справляются с венерическими заболеваниями.
Кислотность выделений влагалища зависит от молочнокислых бактерий, нормальное рН 4-4,5, а количество выделений 1,5-5 мл в сутки. Объем белей уменьшается при недостатке эстрогенов. Сухость облегчает внедрение болезнетворных микроорганизмов, вызывает воспалительный процесс. Влагалищное выделение принято считать смесью:
- слизи
- лактобацил
- транссудата
- отслоившихся клеток
- пота
- менструальной крови
- жирового экссудата
Чтобы узнать микроскопический состав вагинальных выделений нужно сдать гинекологический мазок. Лабораторное исследование микрофлоры выявляет патологические грибки, бактерии, лейкоциты. Предварительный диагноз можно поставить при осмотре, сборе анамнеза. Болезни полового тракта имеют схожую симптоматику, поэтому дифференциация проводится для корректного лечения.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Виды выделений из влагалища и их функции
При естественном состоянии репродуктивной системы девушки не испытывают дискомфорт от чрезмерного намокания нижнего белья, постороннего запаха. В течение цикла вид выделений влагалища меняется, поэтому не всегда можно определить отклонение на начальной стадии инфекции. Таблица раскрывает основные типы белей в сфере гинекологии.
| Водянистые, стеклянные | Указывают на правильную работу придатков. |
| Белые, текучие | Половые органы очищаются от ороговевшего эпителия, инородных элементов. |
| Вязкие, желтые | Предвестники менструации, появляются за несколько дней. |
| Коричневые, алые | Визуализируются на этапе выхода отработанной яйцеклетки, матка выделяет старую слизистую оболочку. |
| Бежевые, без запаха | При беременности, использовании гормональных контрацептивов. |
Обильные выделения из влагалища наблюдаются во время возбуждения, сексуального контакта. В спокойном состоянии бели не должны превышать чайной ложки за 24 час. Липкая консистенция говорит о высоком уровне эстрогена, что означает наступление овуляции, период благоприятный для зачатия ребенка.
Повлиять на свойства вагинальных выделений могут стрессовые ситуации, смена климатических условий. Нарушить защиту легко переохладив таз, поясницу. Не стоит пренебрегать подозрительными симптомами, которые сигнализируют об отклонениях местного иммунитета. Продукция секрета один из элементов антибактериальной защиты и выполняет функции:
- увлажнения
- обмена веществ
- обновления тканей
- уничтожения микробов
С влагалищной слизью выводятся возбудители инфекций, загрязнения, канцерогены. Циркуляция выделениями обеспечивает биологический состав тканей, насыщает эндокринными веществами, минералами. Влажная среда защищает от трения, трещин, вымывает отходы железистого эпителия, полости матки.
Цвет, вязкость вагинальных выделений индивидуальны и, если у девушки в течении жизни они желеобразные, мутные, но флора естественная, значит это не патология. Однако часто бели являются единственным признаком инфекции. Запущенные болезни переходят в хроническую форму, тяжело поддающуюся лечению.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Причины влагалищных выделений урогенитального тракта
Патологические бели один из признаков вагинального дисбактериоза, связанного с нарушением соотношения полезной и болезнетворной микрофлоры. Если уменьшается количество лактобактерий, снижается кислотность и выделения влагалища становятся щелочными, условия подходят для размножения возбудителей инфекций.
Организм женщины становится уязвимым при дисгормональных состояниях. Биологический процесс регуляции менструального цикла влияет на обновление слизистой, насыщение клеток гликогеном. Выработка вещества стимулируется эстрогенами, что обеспечивает молочнокислым бактериям возможность производить кислоту. Существует десяток причин, провоцирующих рост условно патогенной флоры, проявляющийся выделениями влагалища:
- Несоблюдение личной гигиены.
- Смена полового партнера.
- Длительный прием антибиотиков.
- Сексуальный контакт с носителем инфекции.
- Аллергия на латекс, нанесенный на контрацептивы.
- Неподходящие вагинальные гели, мыло.
- Увлечение спринцеванием.
- Глистная инвазия.
- Присутствие инородного тела, особенно забытый тампон, пессарий.
- Сахарный диабет, ожирение.
- Эндокринный дисбаланс.
- ОРВИ.
- Психоэмоциональное напряжение.
Светлые выделения из влагалища связаны с эктопией маточной шейки, когда цервикальный канал сомкнут не полностью. Влага, необходимая для орошения полости, выходит наружу, слизистая оболочка пересыхает и воспаляется. Насторожить появление таких белей должно при беременности, поскольку свидетельствует о подтекании околоплодных вод. Другой причиной выделений во влагалище является герпетический вульвовагинит. Отличительная черта вирусной этиологии — вскакивание пустул с последующим изъязвлением.
Важно знать! Недостаточно просто констатировать факт наличия вагинальных выделений, нужно определить причину и локализацию. Бели могут выходить из: влагалища, матки, шейки, труб.
Расположение патологии является фактором оценки потенциальных осложнений. Запах, оттенок выделений зависит от типа возбудителя. Гинеколог диагностирует заболевание влагалища при урогенитальном осмотре. Дополнительные анализы назначаются индивидуально: УЗИ, мазок, цитология, анализ крови. Цена обследования в Москве на доступном уровне, обращайтесь за помощью своевременно, не дожидаясь осложнений.
Влагалищные бели при урогенитальных заболеваниях
Беспокойство должно вызвать внезапное изменение выделении, неприятный запах. Не всегда присутствуют другие симптомы (зуд, боль внизу живота). Инфекция может развиваться в скрытой форме, поэтому стоит обращать внимание на первые признаки влагалищного дисбактериоза. Для каждого заболевания существуют показатели, ознакомиться с ними можно в таблице.
| Бели | Патология |
| Кровянистые (не в дни менструации) | Эрозия шейки, внематочная беременность, опухоль или воспаление эндометрия, кровотечение, несовместимость с гормональными контрацептивами. |
| Белые, творожистые бели с кислым запахом | Кандидоз — молочница влагалища, вызванная ростом грибков. |
| Желтые, неприятно пахнущие | Венерические болезни: гонорея, хламидиоз. |
| Зеленые | Воспаление цервикального канала и яичников: цервицит, аднексит. |
| Розовые выделения из влагалища | Лохии — очищение урогенитальных органов после родов. Циклическое кровотечение. |
| Бежевые, кремообразные выделения с запахом рыбы | Бактериальный вагиноз, может быть смешанной инфекцией. Часто причиной становятся гарднереллы во влагалище. |
| Гнойные, пенистые | Трихомониаз — заболевание, вызываемое одноименным паразитом, проникающим через половые пути. |
Мутные выделения из влагалища при гонорее сопровождаются ослаблением сфинктера мочевого пузыря и недержанием мочи. Гонококки провоцируют кровотечение, выкидыш, бесплодие. Практически все венерические патологии сопровождаются тянущими болями, жжением, отеком и покраснением половых губ. Однако подобную симптоматику может вызвать чрезмерная гигиена, в том числе влагалищное спринцевание после секса с целью вымыть лишние выделения, спермициды. Защитный барьер из лактобактерий смывается и на смену приходит патогенная микрофлора, находящаяся во влагалищной полости в неактивном состоянии.
Частым является комплексный рост кандиды и гарднереллы. Сильные выделения из влагалища имеют тухлый запах с кислым оттенком, бывают белесоватого, серого, светло-коричневого цвета. С прогрессированием патологии возникают трещины, язвы внутренней оболочки, преддверия вагины. При переходе в хроническую форму бели могут исчезнуть.
Моча в выделениях влагалища свидетельствует о наличии свища. Анатомически женские гениталии граничат с мочевым пузырем, поэтому перфорация случается при криминальных абортах, которые выполняют безответственно, не учитывая тяжелые последствия. Разрыв вагинальной стенки могут вызывать гнойные инфекции. Если отверстие расположено вблизи уретры, нужно проводить дифференциацию с недержанием мочи.
Группа симптомов при влагалищных выделениях
Помимо белей инфекционный процесс сопровождается специфическими ощущениями во влагалище, которые доставляют физический и психический дискомфорт. Признаки делятся на местные, локализуемые на интимных органах, и общие, влияющие на самочувствие человека. Разные патологии бактериальной и атипичной природы имеют схожие проявления, поэтому поставить диагноз должен гинеколог.
| Урогенитальная патология | Симптомы |
| Молочница | Жжение в промежности, творожистые хлопья со сладковатым или кислым запахом на белье, пекущие боли влагалища во время секса, частое хождение в туалет. |
| Вагинит | Гиперемия, отечность, постоянные боли, усиливающиеся при сексуальном контакте, частые позывы «по-маленькому», повышение температуры, утомляемость. |
| Трихомониаз | Болотные бели с пузырями воздуха, раздражение затрагивает поверхность бедер, хроническая болезненность интимной зоны, появление эрозий |
| Эндометрит | Бесплодие, температура, озноб, увеличенная матка, обильные месячные, ановуляторные кровотечения, дурно пахнущие гнойные выделения. |
| Киста яичников | Серозные, гнилостные влагалищные бели с примесью крови, сбой гормонального цикла, обильные месячные, изнурительные боли |
В нашем медцентре «Клиника ABC» гинекологи с точностью диагностируют скрыто протекающие урогенитальные патологии. Низкая стоимость дает возможность пациентам пройти необходимые исследования. Самолечение опасно началом нерационального лечения влагалищных выделений, которое не помогает избавиться от проблемы, а развивает стойкость микробов к препаратам.
Без наглядного изучения структуры органа нереально определить и онкологию. Раку и эрозии присуща распространённая симптоматика, поэтому установить койлоцитоз можно только рассмотрев клетки под микроскопом. Цитологический мазок неприятная процедура, но эффективно определяет атипичные ткани.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Осложнения нелеченных влагалищных белей
Палочки Дедерлейна занимают 95-98% микрофлоры интимной зоны, когда происходит резкое снижение иммунитета, их количество уменьшается. Поэтому самолечение возможно только при дисбактериозе. Если во влагалищную среду попали агрессивные микробы, начинаются необратимые изменения, угрожающие здоровью.
Появление белей так же свидетельствует о разрастании доброкачественной или злокачественной опухоли во влагалище. Каждая девушка должна посещать ежегодные гинекологические консультации, а заметив несвойственные влагалищные признаки, сообщить доктору. Рассмотрим последствия запущенных заболеваний, сопровождающихся выделениями:
- Присоединение вторичной инфекции.
- Разрыв фаллопиевой трубы при внематочной беременности.
- Выкидыш, заражение плода.
- Прободная язва, свищ.
- Развитие рака.
- Бесплодие, аменорея.
- Атрофия слизистой оболочки.
- Занесение патогенной флоры в верхние отделы урогенитального тракта из влагалища.
Запущенные состояния нуждаются в интенсивной терапии. Обойтись без антибиотиков не получится, длительный прием препаратов отражается на организме в целом. Если повреждена целостность влагалищной стенки или опухоль стала злокачественной, пациент подвергается хирургическому вмешательству. Вовремя не диагностированный рак переносит метастазы по телу и приводит к смерти.
Интересно знать! Эктопия — биологическая смена цилиндрического эпителия на многослойный. Травмированние цервикального канала, венерические болезни быстро развивают атипичные клетки, превращают в эрозию.
Влагалищные выделения тревожный сигнал, распознать который компетентен врач узкой специализации. Не стесняйтесь посещать смотровой кабинет и выражать жалобы интимного характера. Даже при полном здравии гинеколог станет для вас помощником и расскажет о способах профилактики урогенитальных патологий.
Недостаточно просто убрать бели, снять воспаление влагалища травяными настоями, нужно искать истинную причину, чтоб не допустить осложнений. Со временем симптомы вернутся, болезнь будет прогрессировать.
Эффективно лечение влагалищных выделений основано на физиотерапевтических методах, подборе комплекса лекарств и схемы приема. В терапии белей уреаплазмоза, гарднереллеза, гонореи важен контроль анализов. Прерывание курса — это риск выработки устойчивости к лекарствам.

Автор статьи: Покшубина Светлана Дмитриевна
СПЕЦИАЛЬНОСТЬ: Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Выделения из влагалища
Обильные выделения белого, желтого или коричневого цвета, т.н. бели – одна из самых частых причин обращения женщины к врачу-гинекологу. В этой статье рассмотрим, что является нормой и какие женские выделения – плохие и являются проявлением неблагополучия в интимной сфере, а также что делать, если идут бели.
Общая информация
У здоровых женщин и девушек-девственниц видимых выделений из влагалища не бывает. Процессы образования и обратного всасывания влагалищного содержимого слизистой оболочкой полностью уравновешиваются. Их источником в норме является, главным образом, выпотевающая через эпителий влагалища из подлежащих кровеносных и лимфатических сосудов прозрачная жидкость. Дополнительный вклад вносят шейка матки (слизистый секрет), большие и малые железы преддверия (бартолиновы).
Отделяемое также включает непрерывно обновляющиеся клетки эпителия вагины, бактериальную микрофлору (преимущественно состоящую из палочек Дедерлейна), обладающую защитным действием и не позволяющую развиваться болезнетворным микроорганизмам; присутствует небольшое число лейкоцитов. Обычно нормальные выделения не ощущаются как влажность влагалища, т.к. жидкая часть их постоянно испаряется под влиянием температуры тела, частично всасывается обратно.
Свободные женские выделения обычно не содержатся во влагалище, не вытекают из него наружу и не требуют постоянного ношения прокладок. Лишь на стенках можно обнаружить немного сливкообразного отделяемого.
Выделения в норме
Состав и количество нормальных вагинальных выделений зависят от общего физического состояния организма женщины, психогенных факторов (например, увлажнение гениталий при половом возбуждении) и от циклической гормональной активности яичников. В связи с этим циклически меняется и кислотность влагалищного содержимого. Последняя повышается в течение первой половины менструального цикла, несколько снижается в период овуляции и после некоторого повышения резко падает до щелочной реакции во время менструации. Что касается юных особ, в архиве виртуальной консультации есть подробный ответ на вопрос про бели, почему они бывают выделения у девочек в в 12, 13, 14 и 15 лет и что делать, если вызывают беспокоят.
Какие выделения являются нормой:
- количество – примерно от 1 до 4 мл в день (диаметр пятна на ежедневной прокладке от 1 до 5 см);
- консистенция – густые (могут быть как несильно густые так и сильно густые бели);
- цвет выделений – от прозрачных до беловатых;
- структура – гомогенные (как не очень густая сметана) и/или комочками 2-4 мм;
- запах выделения из влагалища – от отсутствия до кисловатого (в норме женские выделения имеют кислую рН от 4.0 до 4.5);
- зуд гениталий – отсутствует.
До 7-8 дня менструального цикла количество влагалищного секрета 0,06 – 0,08 г в сутки, на 8-9 день появляется стекловидная прозрачная слизь, в середине цикла (приблизительно 14-16 день) – ее количество во влагалище уже вырабатывается 0,6 – 0,7 г в сутки, слизь становится более текучей, ее вязкость уменьшается. Такие нормальные выделения не причиняют дискомфорта, не вызывают неприятные ощущения, раздражение, жжение и зуд половых губ. Если сдать мазок, то в нем не будет повышенного количества лейкоцитов, а из флоры будут преобладать палочки.
Почему выделений стало больше или меньше?
Характер и количество выделений у женщин в течении жизни может меняться как в сторону их усиления, так и уменьшения. Какие факторы могут влиять на этот процесс, исключая причины патологического характера:
- Гормональные сдвиги во время полового созревания, овуляции, беременности, лактации.
- Менструальный цикл и смена его фаз.
- Начало половой жизни или смена сексуального партнера.
- После полового контакта без использования презерватива наблюдаются обильные выделения.
- Длительный прием гормональных контрацептивов – в таком случае количество выделений у женщины уменьшается.
«Плохие» выделения
Если у женщины идут бели – необычные по характеру выделения (количество, их цвет, запах, консистенция и т.п) из половых путей, не следует пытаться решить проблему увеличением количества прокладок или интимных средств гигиены – это, по меньшей мере, наивно. Подобные проявления – повод для визита к врачу гинекологу и сдаче анализов на инфекции. Плохие влагалищные выделения в гинекологии называются “белями”.
Что такое «бели»
Бели – это чрезмерные или необычные по характеру выделения из влагалища (молочно-белые, как творог, желто-зеленые, сукровичные, жидкие или густые, имеющие запах и т.д.), вызывающие зуд, жжение и постоянное ощущение влажности. В отличие от них нормальное отделяемое вагины необильное, светлое, не вызывает раздражения кожи и слизистой половых органов, количество их несколько увеличивается перед менструацией, во время беременности и в послеродовом периоде, а у девочек-подростков – в период полового созревания.
Причины появления белей у женщин, а также у девственниц следующие: воспалительные процессы, половые инфекции, травмы, опухоли различной локализации. Характер их обусловлен их происхождением. Так, например, трубные, маточные и влагалищные бели жидкие, шеечные – слизистые. Примесь гноя обычно указывает на воспалительный процесс, крови – часто на развитие опухоли.

Часто выделение белей отмечается при различных гинекологических заболеваниях (например, аднексит, вагинит, кольпит) и других проблемах. Могут они возникать при опущении стенок влагалища, разрывах промежности, дисбактериозе, при застойных явлениях в органах таза, нарушении правил личной гигиены.
Виды белей
“Нехорошие” выделения у женщин в зависимости от места поражения:
- Трубные (появляются при воспалении маточных труб);
- Влагалищные (при воспалении бывают белые, желтые, с неприятным запахом, зудом);
- Шеечные (при цервиците, эрозии, раке);
- Маточные (на вид слизисто-гнойные, мутные – при эндометрите, полипозе, онкологии).
Плохие выделения из влагалища могут говорить о таких болезнях, как:
☛ Кольпит (вагинит) – воспаление слизистой оболочки влагалища.
☛ Вульвовагинит – воспаление слизистой влагалища и наружных половых органов.
☛ Вульвит – воспаление половых губ и клитора.
Анализ выделений
Бели бывают не только у женщин, живущих половой жизнью – выделения у девственниц, детей и подростков бывают довольно часто. Для установления их причины, вида и назначения рационального лечения необходимо не так уж и много – записаться к врачу в к хорошую гинекологию и провериться – пройти полноценное обследование, т.е. сдать анализы. В зависимости от характера жалоб и вида выделений доктор может рекомендовать те или иные методы диагностики. Узнайте, где сдать анализы платно.
Анализы при выделениях из влагалища:
- Осмотр на кресле
- Кольпоскопия
- Мазок на микрофлору
- Цитология, бакпосев
- Флороценоз
- Анализ ПЦР 12-18
- Анализы НАСБА
Что делать при выделениях?
Почему идут бели и что с этим можно сделать? По всем вопросам, связанным с диагностикой и лечением нехороших выделений из влагалища, можно записаться к специалистам нашего центра. Квалифицированные гинекологи с большим опытом работы и полный спектр лабораторных исследований помогут проверить в норме ли здоровье интимных мест. Работаем ежедневно, с 10-00, находимся в шаговой доступности от станций метро и МЦК “Кутузовская”.
121165 , Москва , Кутузовский проспект, 33






Копирование и воспроизведение материалов данного сайта запрещено. Информация, представленная на любой странице данного сайта в том или ином виде, носит исключительно информационный, рекомендательный характер и не может заменить очной консультации у врача относительно показаний и вероятных противопоказаний. Условия и порядок оказания любых сервисных и медицинских услуг (включая, но не ограничиваясь – цены, перечень, акции, скидки) не являются публичной офертой (ст. 437 ГК РФ). По всем вопросам просьба контактировать с рецепшн. ООО «Центр Женского Здоровья» © 1999—2022гг.
Выделения из влагалища – как не пропустить болезнь
Влагалищные выделения – основная причина, которая заставляет женщин обращаться к врачу акушеру-гинекологу. Особенно если они сопровождаются неприятной симптоматикой – жжение, зуд или даже боль.
Микробиота влагалища – это эволюционно сформированный состав микроорганизмов во влагалище в нормальных физиологических условиях у здоровых женщин. Характер нормальной микробиоты изменяется с возрастом, но он обычно постоянен для женщин одного возраста. У здоровых женщин детородного возраста во влагалище могут быть лакто и бифидобактерии, бактероиды, корине и фузобактерии, энтерококки, превотелла, микоплазма, кандида и другие микроорганизмы.
На поверхности влагалища клетки эпителия содержат много гликогена. Он нужен для жизнедеятельности лактобактерий. Под действием половых гормонов лактобактерии расщепляют гликоген до молочной кислоты и перекиси водорода. Так создается кислая среда, которая обеспечивает гибель 90% опасных микроорганизмов и препятствует их размножению. Специалисты называют это физиологической санацией влагалища.
Причины появления выделений из влагалища:
- воспалительные заболевания;
- инфекции, передающиеся половым путем;
- опущение стенок влагалища;
- бактериальный вагиноз;
- генитальный эндометриоз;
- аллергическая реакция – например, на синтетическое нижнее белье, на полового партнера;
- длительный прием противозачаточных средств;
- психологические факторы – стресс, депрессия;
- опухоли женских половых органов;
- несоблюдение правил личной гигиены или чрезмерная гигиена, приводящая к вымыванию нормальной микрофлоры влагалища и нарушению его биоценоза;
- инородные тела – например, тампон;
- заболевания эндокринной системы;
- нарушение функций иммунной системы.
Разобраться в причинах появления выделений и назначить корректное лечение может только врач, который проведет осмотр и при необходимости назначит обследование. Не занимайтесь самолечением, здоровье женщины напрямую зависит от здоровья ее половой системы.
В этой статье мы рассмотрим несколько наиболее часто встречающихся причин появления влагалищных выделений: бактериальный вагиноз, аэробный вагинит, кандидозный вульвовагинит – молочница, трихомониаз.
Бактериальный вагиноз
Женское влагалище – это целая галактика, где живут самые разные микроорганизмы. И пока в этом мире соблюдается закон и порядок, женщина остается здоровой. Но как только вмешиваются внешние негативные факторы, нормальная микробиота влагалища, где преобладают лактобактерии, заменяется анаэробными микроорганизмами. Это бактероиды, превотелла, мобилункус, гарднерелла и т.д.
Развивается дисбиоз (дисбактериоз влагалища), который классифицируется как “бактериальный вагиноз”. Это не воспалительный процесс, но это наиболее частая причина патологических выделений из влагалища.
Негативные факторы, приводящие к дисбиозу:
- характер половой жизни;
- перенесенные ИППП (инфекции, передающиеся половым путем) – хламидиоз, гонорея, трихомониаз;
- антибиотикотерапия;
- применение средств контрацепции – внутриматочные и вагинальные кольца, спермициды;
- гормональные нарушения;
- частый влагалищный душ, спринцевание и т.д.
При бактериальном вагинозе женщина может заметить неприятный запах, напоминающий гнилую рыбу. А врач при осмотре видит на стенках влагалища беловато-серые выделения. Бактериальный вагиноз подтверждается анализами у многих женщин, которые пришли с жалобами к врачу – от 16 до 65%. Он также встречается у беременных – 15-37%. А при жалобах на обильные, патологические выделения его обнаруживают еще чаще – до 87% случаев.
Бактериальный вагиноз – это самостоятельная форма заболевания, поэтому его не относят к ИППП. При этом врачи отмечают связь с наличием большого количества половых партнеров. Вагиноз не передается через медицинский инструментарий и предметы быта – полотенца, туалетные сиденья и т.д.
Все женщины с симптомами и лабораторным подтверждением нуждаются в лечении бактериального вагиноза.

Но бывает и так, что бактериальный вагиноз проходит без симптомов и выделений. И обнаружить его можно только при регулярном профилактическом посещении гинеколога, который назначит анализы. Даже бессимптомный вагиноз требует обязательного лечения. Особенно если женщине предстоит операция на органах малого таза, и в их числе – аборт. Если пациентка имеет риск невынашивания беременности или планирует введение внутриматочных средств.
Половые партнеры женщины с бактериальным вагинозом в лечении не нуждаются, если у них нет симптомов.
Аэробный вагинит
Бывает, что выделения связаны с воспалительным процессом слизистой оболочки влагалища. Он возникает из-за активного размножения условно-патогенных микроорганизмов. Такое воспаление называют аэробный вагинит. Это полимикробное заболевание с доминированием аэробной микрофлоры. 80% случаев вагинитов возникают из-за комбинации микроорганизмов.
Женщина жалуется на обильные гноевидные выделения с гнилостным запахом, она испытывает дискомфорт во влагалище, жжение, зуд. Частота вагинита, по данным различных авторов, колеблется в пределах 5-25%.
Также как и вагиноз, аэробный вагинит не относится к инфекциям, передающимся половым путем. При этом врачи тоже отмечают связь с наличием большого числа половых партнеров. Усложняют ситуацию оральные и анальные контакты.
Контактное инфицирование маловероятно, и половые партнеры женщин с вагинитом в лечении не нуждаются. Конечно, если у них нет симптомов.
Все пациентки с симптомами аэробного вагинита и лабораторным подтверждением этого нуждаются в лечении, потому что это заболевание приводит к серьезным последствиям – например, к появлению эрозии шейки матки.
Памятка по аэробному вагиниту:
- Во время лечения вагинита нужно прекратить сексуальные контакты. Или использовать барьерную контрацепцию – презерватив;
- После окончания лечения через 14-30 дней нужно прийти к врачу на контрольный осмотр, потому что от вагинита не так-то просто избавиться;
- Если после лечения снова появились симптомы вагинита, нельзя заниматься самолечением, нужно обратиться к врачу;
- Если вы не готовы многократно лечить аэробный вагинит, придется исключить из практики оральные и анальные контакты;
- Также придется отказаться от пенных ванн и спринцевания;
- Для гигиены лучше выбирать гипоаллергенное мыло или не использовать мыло вообще;
- После аэробного вагинита женщина больше подвержена заражению ИППП. Поэтому необходимо дальнейшее регулярное обследование на эти инфекции.
- Также нужно помнить, что терапия аэробного вагинита может провоцировать развитие или обострение кандидоза. Это еще раз подтверждает необходимость врачебного контроля.
Молочница или кандидозный вульвовагинит
Грибы рода Candida – компонент нормальной микробиоты влагалища у здоровой женщины. Они также могут находиться на слизистых оболочках полости рта (46-52%), кишечника (100%), половых органов (12,7%), выявляются у беременных (30-80%). Поэтому если анализ микробиоты влагалища показал наличие грибов Candida, это еще не значит, что пора начинать лечение молочницы. Если женщина чувствует себя хорошо, нет никаких негативных симптомов и выделений, лечение не показано. Такое состояние – это просто носительство.
Но из-за неблагоприятных факторов, которые нарушают микробиоту во влагалище, эти грибы начинают быстро размножаться. Их колония на слизистой оболочке растет, и это приводит к первичному заболеванию или рецидиву кандидозного вульвовагинита или молочницы.
Во время молочницы женщина жалуется на творожистые, белые выделения из влагалища, зуд и жжение в области наружных половых органов и влагалища. При этом важно помнить, что из-за состояния микробиоты влагалища клиническая картина при кандидозе может быть и другой. К примеру, выделения могут быть не только творожистыми, но и слизистыми, пенистыми или молочными. А зуда и жжения может и не быть.
75% женщин репродуктивного возраста переносят 1 эпизод кандидоза, 40-45% – 2 и более, а 10-20% случаев кандидоза имеют осложненное течение. Количество женщин, у которых выявляют молочницу, с каждым годом растет. Врачи связывают это с бесконтрольным применением антибиотиков и самолечением. Важно понимать, что для грибов характерна резистентность к проводимой терапии. И резистентность эта имеет тенденцию к нарастанию. Так что молочница не так уж проста, как мы привыкли думать. И для лечения недостаточно просто использовать препараты, которые мы видим в рекламе.
В настоящее время нет лекарственных средств для полного излечения от кандидоза. Никак нельзя добиться того, чтобы удалить грибы навсегда. Поэтому часто бывает, что после лечения первичного эпизода кандидоза происходит рецидив заболевания. Но лечить молочницу все-таки нужно, потому что из-за нее развивается много различных гинекологических осложнений. Опытный врач назначает рациональную терапию. А на совести самой женщины – не пропускать ежегодные профилактические обследования.
Кандидозный вульвовагинит не передается половым путем и не относится к ИППП. Половым партнерам лечение кандидоза не нужно, если у них нет симптомов.

Причины молочницы
Экзогенные, то есть внешние, факторы:
- повышенная влажность и температура;
- ношение плотно облегающей или синтетической одежды;
- микротравмы;
- побочные действия антибиотиков.
Эндогенные, то есть внутренние, факторы:
- менструация;
- беременность;
- сахарный диабет
- недостаточность функции надпочечников, щитовидной и паращитовидной желез;
- ожирение;
- метаболический синдром;
- железодефицитная анемия;
- гиповитаминоз;
- дисбактериоз кишечника.
Трихомониаз
Трихомониаз – инфекционное заболевание мочеполовых органов, вызываемое Trichomonus vaginalis (трихомонадой). Передается половым путем, это вообще самая распространенная инфекция среди всех ИППП в России.
Это заболевание чаще встречается у женщин, чем у мужчин. Основными факторами риска заболевания являются новый половой партнер, сексуальный контакт с инфицированным партнером и отсутствие барьерной контрацепции. Передача при орально-генитальных контактах не доказана, как и не доказана возможность контактно-бытового инфицирования. Ученые пока спорят на эту тему.
Инкубационный период, как правило, длится от 7 до 28 дней. Но у мужчин и женщин это заболевание протекает немного по-разному. У женщин инфекция может находиться длительное время, прежде чем себя проявит. Затем возникает воспаление мочеиспускательного канала, влагалища. У мужчин уже в течение 10 дней появляется уретрит – это боль при мочеиспускании.
Симптомы трихомониаза. Наиболее часто он начинается остро и проявляется специфическим воспалением. Женщины жалуются, что сильно чешется влагалище, появились обильные слизисто-гнойные, пенистые выделения, нарушение мочеиспускания, дискомфорт или боль внизу живота. Поражение мочеиспускательного канала выявляют у 90% пациенток с трихомониазом.
Но иногда трихомониаз может протекать и бессимптомно. Это печально, поскольку начинать лечение лучше как можно скорее, не дожидаясь последствий.
А в некоторых случаях может быть даже носительство, то есть трихомонады живут в организме человека, а клинических проявлений заболевания нет. Частота трихомонадоносительства доходит до 40%. Истинное число трихомонадоносителей неизвестно. Оно зависит от вида трихомонад, а также – от иммунитета организма хозяина. Трихомонадоноситель является источником заражения и распространения этой инфекции.
При выявлении трихомонады – даже при отсутствии симптомов – требуется лечение трихомониаза. Половых партнеров тоже придется лечить. И обязательно через 14 дней после лечения нужно снова сдать анализы и убедиться в том, что враг повержен.
Последствия этих заболеваний
Если женщина переболела вагинитом, вагинозом, кандидозом, у нее значительно повышается риск заразиться инфекциями, передаваемыми половым путем, включая вирус папилломы человека. В последние годы ученые определили связь патологий с развитием неопластических процессов в шейке матки. Эти процессы приводят к раку шейки матки. Бактериальный вагиноз и аэробный вагинит связаны с дисплазиями шейки матки – это предраковое состояние.
Также те инфекции, которые мы с вами рассмотрели, приводят к различным осложнениям инфекционно-воспалительного характера. В результате – осложнения после операций, абортов. Возникают воспалительные заболевания органов малого таза, тазовые абсцессы, перитонит, эндометрит. Развивается бесплодие.
Женщина попадает в группу риска по развитию самопроизвольного аборта, преждевременному отхождению вод, преждевременным родам, рождению маловесных детей, эндометриту, сепсису после кесарева сечения, внутриутробному инфицированию плода. К примеру, кандидоз может приводить к гибели плода, а у новорожденного эта инфекция может вызывать омфалит (воспаление пупка), коньюктивит (локализация в глазах). Или может носить диссеминированный, т.е. разлитой характер.
Почему важно прийти к врачу
Определять любое заболевание “на глазок”, опираясь только на особенности выделений и симптомы, нельзя. У каждой третьей женщины инфекция смешанная. К примеру, в 10% случаев выявляется сочетание бактериального вагиноза и кандидоза, а кандидоз и аэробный вагинит – у 5%, бактериальный вагиноз и воспаление влагалища у 5%.
Поэтому для постановки правильного диагноза необходимо пройти все этапы: изучить симптоматику, клиническую картину, посмотреть анамнез – это информация о предыдущих заболеваниях. И очень важный этап – осмотр и лабораторные данные. Нельзя лечить все подряд, что выявляет врач-лаборант. Если врач выявляет в мазке наличие условно-патогенных микроорганизмов, но при осмотре нарушений нет, да и симптомов заболеваний нет, то это просто носительство. Оно не требует лечения. Если же это бактериальный вагиноз (дисбиоз), воспаление влагалища (аэробный вагинит), кандидозный вульвовагинит, то это требует адекватной терапии, которую назначает врач в зависимости от особенностей течения болезни.
Материал подготовила Елена Дедова, редактор сайта, при участии врача акушера-гинеколога, к.м.н. Татьяны Васильевны Себко
Заботимся о вашем здоровье
Любые влагалищные выделения связаны с работой органов секреции половой системы у женщины. Они несут защитную и увлажняющую функцию, оберегая от инфекции и создавая нормальную среду для здоровой работы органов.
Когда возникают выделения
Выделения появляются у подрастающих девочек за несколько месяцев до наступления менструации. Секреция может различаться по свойствам и количеству, так как существует зависимость от общего гормонального фона, наступления половой жизни, этапа цикла. В середине менструального цикла, когда происходит овуляция, количество секрета может значительно возрасти. То же происходит перед самым месячными.
Один из главных симптомов, указывающий на наличие гинекологического заболевания — патологические выделения. Однако охарактеризовать выделения и установить на этом основании диагноз нельзя.
Как отличить нормальные выделения от патологических
Характерные отличия патологических выделений:
- Дискомфортные ощущения, сопровождающие выделения разного оттенка в любой циклический период. Появляется зуд, неприятный запах, легкая боль в органах малого таза;
- Появляются бели — творожистые выделения преимущественно белого, желтоватого или розоватого оттенков. Они более сильные и густые, в сравнении с обычными свойствами секрета;
- Кровянистые выделения разных оттенков, возникающие в любой период, кроме текущей менструации;
- Излишне обильное кровотечение во время менструации.
Перечисленные виды выделений являются симптомами заболеваний разного генеза, острых и хронических воспалений, развивающихся образований. Заболевания могут относиться к гинекологии, так и быть совсем иного характера, не имеющего отношения к половой системе.
Отличие нормальных выделений — в отсутствии дискомфорта, нет жжения, негативной реакции со стороны половых органов. В исследовании мазка на флору преобладают лактобациллы, лейкоциты в норме. Секреция здоровой женщины напоминает слизь нормального характера и прозрачности, без неприятного запаха и включений. Вторая половина цикла может характеризоваться более сильными выделениями, болью как в области малого таза, так и наружных органов половой системы.
Виды выделений
Подразделяются по месту локализации.
- Влагалищные. Самый частый вид. В небольшом количестве должны присутствовать в здоровом влагалище. Большой объем может быть вызван патологией, например, кольпитом. Причина устанавливается с помощью обследования.
- Маточные. Свидетельствуют о течении патологии в области слизистой матки (миома, заболевания эндометрия, новообразования).
- Трубные. Встречаются редко. Свидетельствуют о воспалении в маточной трубе.
- Вестибулярные. Имеют вид белей, локализующихся в наружной части половых органов, захватывая влагалище.
Целью диагностики при наличии выделений является определение источника секрета, анализ его характера. Предварительный анализ осуществляется по обилию, консистенции, цвету. Полный анализ — по лабораторному исследованию.
Самые распространенные виды выделений:
- Нормальные прозрачные слизистые, наблюдаются вне менструации;
- Творожистые белые или гнойные зеленоватые — свидетельство воспаления, инфекционной болезни;
- Кровянистые мажущие разного оттенка в середине цикла — указывают на гормональный сбой, наличие эрозии.
Тревожным симптомом должно стать появление кровянистых выделений в середине цикла, сопровождающихся сильными болями, головокружением, сниженным давлением, сердцебиением, повышенным потоотделением. Это основание для вызова скорой.
Если появились резкие боли со схватками внизу живота, головокружение, сильная слабость, это может свидетельствовать о появлении внутреннего кровотечения. Требуется срочная помощь.
Случается, что влагалищные выделения — единственный признак текущего заболевания. Они нерегулярны, появляются периодически. Требуется лабораторное обследование для постановки правильного диагноза. Выявить скрытые заболевания, протекающие бессимптомно, помогают регулярные профилактические осмотры у гинеколога со сдачей анализов по основному списку (общие моча и кровь, мазок).
Выделения при гинекологических болезнях. Причины и лечение
У женщин с постоянным нарушением гормонального фона, а также страдающих бесплодием наблюдается непрерывные выделения, не имеющие воспалительного характера.
Следующие виды выделений характеризуются как патологические, требующие лечения:
- В виде творожистой массы, либо в виде пленки или налета: молочница (кандидоз);
- Прозрачная слизь с белыми включениями, проявляется к окончанию цикла: эрозия, воспалительный процесс в шейке матки;
- Грязно-белые, в виде слоистых пленочек, имеющих сильный неприятный запах: дисбактериоз влагалища;
- В виде пузырящейся субстанции желтоватого цвета: трихомониаз (инфекционная болезнь);
- Обильные зеленые и желтые, однородной консистенции: воспаление яичников (обострение), воспаление маточных труб;
- Гнойного свойства, густые, усиливающиеся после любого усилия: гнойный цервицит;
- Слабые желтоватые и зеленоватые, однородные: инфекция с бактериальной флорой, хроническое заболевание;
- Слабые кровянистые темного цвета: эндометриоз, полипы;
- Розовые с включениями крови, с сильным запахом: хроническая патология в матке;
- Темные жидкие выделения сразу после месячных: болезни эндометрия хронической формы;
- Крупные сгустки во время текущей менструации: патология свертываемости крови, полипы, загиб шейки матки. Поводом может стать внутриматочная спираль;
- Слабые кровянистые, внезапно появляющиеся во время беременности: отслойка плаценты;
- Сразу после искусственного прерывания беременности характер выделений бывает различным. Требуется УЗИ-контроль.
- Если после проведения процедуры аборта к кровянистым присоединились гнойные выделения, можно говорить о начале инфекции. Опасность составляют сопровождающие боли, высокая температура. С визитом к врачу медлить нельзя. Однако продолжительные скудные выделения (иногда более месяца) могут считаться нормой.
На основании обследования выделений и поставленного диагноза гинеколог назначает адекватное лечение.
Профилактикой патологических выделений как следствия острых и хронических заболеваний гинекологического и другого характера служит личная гигиена, регулярные медосмотры, защищенные половые акты, своевременное реагирование на второстепенные симптомы болезни.
Также следует учитывать, что прием некоторых медикаментов влияет на течение цикла и может вызывать незначительные выделения. Такое же свойство имеют гормональные контрацептивы.
Выделения с запахом у женщин

Врач гинеколог-онколог. Руководитель сети Университетских клиник. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 20+ лет. Принимает в Университетской клинике. Стоимость приема 2500 руб.
- Запись опубликована: 09.10.2019
- Время чтения: 1 mins read
Необильные белые, прозрачные или кремовые выделения из половых путей увлажняют слизистую и защищают ее от болезнетворных микроорганизмов. Но иногда они становятся обильными желтыми, зеленоватыми, серыми с неприятным запахом.
Почему у женщины плохо пахнет «оттуда» и что делать в этом случае?
Нормальные женские выделения могут иметь запах
В норме выделения практически не пахнут или имеют специфический несильный «сырой» запах. После употребления сладостей, лука или чеснока можно ощутить сладковатый, луковый или чесночный запах, исходящий от выделений. Все проходит после гигиенических процедур.
Слабовыраженный кислый запах без других признаков и дискомфорта также является нормой. У такой женщины увеличено количество лактобактерий, считающихся нормальной флорой.
В течение жизни запах выделений может слегка меняться. Наиболее частые причины такого явления:
- Возрастные периоды, в которые изменяется концентрация гормонов и свойства слизистой. Перед климаксом выделения становятся менее обильными и не пахнут.
- Беременность – в этот период у женщины может выделяться большее количество слизи, а ее запах становится более интенсивным. Так организм защищает половые пути от инфекции.
- Менструация, послеродовый и послеоперационный периоды. Появляющиеся в это время кровянистые выделения имеют металлический запах. Это объяснимо, поскольку в крови всегда есть соединения железа.
- При нерегулярной смене прокладок к запаху железа примешивается неприятное тухлое «амбре». Его причина – размножение болезнетворных микроорганизмов, для которых кровь является питательной средой. Из-за контакта с воздухом такие выделения могут стать коричневыми.
- Интенсивные физические нагрузки и ношение плотного синтетического белья, от которых запах становится более мускусным, но он, как правило, исчезает после гигиенических процедур.
- Применение лекарственных препаратов, проникающих в вагинальную смазку. Во время лечения ими женщина пахнет лекарствами.
- Интимные контакты, после которых могут появиться жидкие выделения с запахом хлорки . В этом случае желательно сменить лубрикант или марку презервативов.

Естественный женский аромат не должен быть неприятным, «бьющим в нос». Появление патологических выделений (белей), даже не имеющих запаха, но сопровождающихся зудом, жжением и воспалением слизистой, тоже не является нормой.
О чём может свидетельствовать тухлый «рыбный» запах
Наиболее частая причина такого явления – дисбиоз (дисбактериоз, бактериальный вагиноз), сопровождающийся гибелью здоровой микрофлоры и разрастанием микробов-анаэробов, развивающихся без доступа воздуха. Такая флора называется условно-патогенной, поскольку в небольшом количестве не вредит организму. Размножение анаэробов сопровождается выделением слизи, специфических веществ и газов, имеющих гнилостный запах, напоминающий тухлую рыбу или яйца.
Выделения становятся мутными и обильными. Их цвет меняется на бело-желтый, зеленоватый или серый. Такие бели вызывают дискомфорт и раздражение слизистой. Чаще всего из анаэробов встречается гарднерелла, усиленное размножение которой приводит к инфекции – гарднереллезу. В половых путях могут размножиться и другие анаэробы или возникнуть сочетанное поражение, сопровождающееся появлением различных микробных колоний.
К развитию дисбиоза приводят:
- Лечение препаратами, влияющими на микрофлору половых путей – гормонами, антибиотиками, сильнодействующими средствами.
- Воспалительные процессы.
- Стресс, акклиматизация, тяжелые сопутствующие заболевания.
- Гормональный сбой.
- Чрезмерная или недостаточная гигиена.
- Спринцевания, особенно с применением различных бактерицидных препаратов.
Другая причина запаха тухлятины из половых путей – злокачественные новообразования. Рост опухолей часто сопровождается распадом тканей, которые имеют гнилостный запах. Сами выделения могут быть гнойными, кровянисто- гнойными и напоминать мясные помои.
Запах кислого молока или дрожжей
Этот неприятный «аромат» указывает на молочницу – инфекцию, вызванную размножением дрожжеподобного грибка кандида.
В этом случае выделения становятся похожими на скисшее молоко, а на половых органах образуется налет в виде белой кашицы или хлопьев, похожих на творог. Эти симптомы вместе с характерным запахом и дали название болезни.
Кандидоз может распространяться за пределы половых путей, переходя на область заднего прохода и пах, где также образуется белесый налет с характерным кислым молочным запахом. Грибки могут размножаться в полости рта и под грудью.
Причина кандидоза – нарушение естественного микробного баланса, возникающее при приеме антибиотиков, спринцеваниях и других воздействиях, уничтожающих здоровую микрофлору. Молочница зачастую развивается на фоне сниженного иммунитета.
Частая причина кандидоза – сахарный диабет. В этом случае в слизистой половых путях увеличивается концентрация углеводистых соединений, которыми питаются дрожжи.
Причины выделений с запахом
У женщин, страдающих сахарным диабетом, могут наблюдаться белые кислые выделения, пахнущие ацетоном или уксусом. При таких симптомах нужно сдать анализ на глюкозу крови и посетить эндокринолога.
Обильные выделения с неприятным запахом
Наиболее частые причины такого состояния:
- Половые инфекции –– гонорея, хламидиоз, трихомониаз, уреаплазмоз. При этих болезнях запах из половых путей может быть сладковатым, тухлым, но не настолько резким и сильным, как при гарднереллезе. Выделения становятся другими – при гонорее они липкие и жёлтые, при трихомониазе – зеленоватые и пенистые, при других половых инфекциях может выделяться жидкая или густая слизь с примесью крови.
- Бактериальный кольпит. В этом случае у женщины наблюдается воспаление влагалища, вызванное кокковой флорой, кишечной палочкой или другими болезнетворными микроорганизмами. Выделения могут быть водянистыми, мутно-белыми, желтоватыми, иногда с кровянистыми примесями. . В этом случае неприятный запах сочетается с болью внизу живота, сбоем менструального цикла, а иногда – с высокой температурой.
- Нарушение интимной гигиены, провоцирующее размножение патогенной микрофлоры. У нечистоплотной женщины плохо пахнет от половых органов.
Выделения с запахом аммиака
Такое состояние наблюдается при утечке мочи у женщин в предклимактерическом и климактерическом периоде. С возрастом из-за опущения мочевого пузыря или слабости сфинктера – мышцы, удерживающей урину – моча может подтекать во время смеха, кашля, чихания, а иногда и без видимой причины. Это и приводит к появлению аммиачного запаха.
Вторая причина такого запаха – мочеполовые свищи – неестественные проходы между мочевым пузырем и половой системой женщины. Вызывают их образование послеродовые разрывы, гнойные процессы и травмы половых органов.
В этом случае женщине требуется операция, устраняющая такое состояние.
Чем грозят выделения с неприятным запахом во время беременности
После зачатия у женщины начинает в большем количестве выделяться гормон прогестерон. Под его воздействием наблюдаются обильные бели, которые могут быть прозрачными или слегка мутными с желтоватым оттенком. Неприятного запаха при этом появиться не должно.
Женщине в положении, у которой начало плохо пахнуть от интимной зоны и белья, нужно срочно обратиться к врачу и пройти обследование. Такое состояние может сопровождать инфекции, провоцирующие выкидыш.
Во время беременности часто наблюдается обострение молочницы, особенно если женщина болела ей до этого. В таком состоянии нельзя самостоятельно принимать антибиотики пользоваться свечами и мазями, покупаемыми по совету рекламы или подруг. Антигрибковые и антибактериальные компоненты, содержащиеся в лекарствах и свечах, могут нарушить развитие эмбриона и плода. Лечение проводит врач с использованием максимально безопасных средств.
Правильнее будет пролечить имеющиеся заболевания репродуктивной сферы перед вынашиванием. В этом случае риск появления дурно пахнущих белей с неприятным запахом значительно уменьшится.
Можно ли женщине избавиться от выделений самостоятельно
Многие пытаются избавиться от выделений с запахом с помощью дезодорирующих средств. Такое лечение принесет только вред. Постоянное применение препаратов, содержащих химические вещества, усугубляет дисбиоз и другие состояния, сопровождающиеся гибелью влагалищной флоры. В результате грибки и патогенные микробы размножатся и вылечить болезнь будет тяжелее.
Устранение неприятного запаха с помощью настоев лекарственных трав – ромашки, ноготков, подорожника, тысячелистника – может помочь только при выделениях , не связанных с инфекцией. Уничтожить болезнетворные микроорганизмы травы не смогут.
Диагностика причин выделений с неприятным запахом
Для выявления причин такого состояния проводится гинекологический осмотр. Во время него обнаруживаются опухолевые или воспалительные процессы на шейке матке или в половых путях. Проводится кольпоскопия – осмотр шейки матки с помощью оптического прибора кольпоскопа. Гинеколог берет мазок шейки матки на раковые и предраковые клетки.
При подозрении на новообразования матки назначается гистероскопия – осмотр маточной полости с помощью прибора-гистероскопа. Во время такой диагностики врач берет образцы тканей на биопсию с подозрительных участков.
Женщине назначается анализ, показывающий, какие микроорганизмы вызвали воспалительный процесс. Оптимальным вариантом считается исследование Фемофлор, выявляющее практически все болезнетворные микроорганизмы, которые могут вызвать неприятный запах.
Назначаются анализы на сифилис – сифилитические язвы также могут вызывать плохо пахнущие выделения. Женщина сдает кровь на ВИЧ, поскольку бурное размножение патогенной флоры может быть вызвано угнетением иммунитета.
Проводится УЗИ малого таза, во время которого врач осматривает репродуктивные органы и мочевой пузырь, чтобы убедиться в отсутствии инфекционного или опухолевого процесса.
Как нужно лечить выделения с неприятным запахом у женщин
Лечение проводится в зависимости от выявленного заболевания. При обнаружении инфекции назначаются антибактериальные, противогрибковые, противотрихомонадные препараты.
Показаны также средства, обладающие противовоспалительным, противозудным и обезболивающим действием. Они не только устранят выделения, но и снимут дискомфорт в интимной зоне. Лекарственные средства могут применяться в виде спринцеваний и аэрозолей.
При дисбактериозе назначаются пробиотики и пребиотики, нормализующие микробное равновесие в организме. Лечение дополняют назначением иммуностимулирующих препаратов и витаминов, улучшающих состояние женщины.
После окончания лечебного процесса делают повторные исследования мазков, дающие возможность удостовериться в полноте выздоровления. Поскольку неприятный запах часто связан с особенностями организма, при определённых условиях он может появляться снова. В этом случае нужно сразу обращаться к врачу.
В Университетской клинике можно сдать анализы, выявляющие причины выделений с неприятным запахом, пройти лечение заболеваний, вызывающих такое состояние, и проконтролировать полноту избавления от недуга.