Стрептодермия – причины и лечение
Стрептодермия – гнойное заболевание кожи из группы бактериальных инфекций.
Возбудители болезни — стрептококки. Бактерии очень живучие, обитающие повсюду: в воздухе и воде, на земле, на плодах и листьях растений, в организмах человека и животных, на коже, в дыхательных путях, на слизистых оболочках, в желудочно-кишечном тракте.
Стрептококки вызывают гнойничковые заболевания, которые могут привести к общей интоксикации организма, поражению лимфатических узлов, быстрому распространению других инфекций. Возбудитель считается условно патогенным, то есть не может принести вреда человеку с высоким иммунитетом. Стрептодермия — болезнь очень заразная, легко передается, чаще заболевают дети, и взрослые, у которых ослаблен иммунитет. При неправильном лечении стрептодермия может перейти в хроническую форму или вызвать опасные осложнения.
Причины
Наличие в организме бета-гемолитического стрептококка группы А в сочетании с провоцирующими факторами является причиной возникновения заболевания.
Факторы, повышающие вероятность развития стептодермии
- Нарушение защитных функций кожи — повреждение кожных покровов, перегрев, переохлаждение, воздействие химических веществ.
- Отсутствие иммунитета к стрептококкам.
- Ослабление иммунитета, спровоцированное инфекционными и хроническими болезнями, плохим питанием.
- Длительные стрессы, переутомление, депрессия.
- Сахарный диабет, эндокринные заболевания, нарушение работы щитовидной железы.
- Хронические заболевания кожи.
- Глисты, кариозные зубы, гайморит.
- Пренебрежение личной гигиеной.
- Гормональные изменения.
- Избыточный вес.
Симптомы
Появляются участки красноватой отечной кожи, через некоторое время возникают характерные для стрептодермии маленькие пузырьки (пустулы или фликтены), размером 1-2 сантиметра, заполненные серозно-гнойным содержимым.
Через один-два дня пузырьки лопаются, обнажая эрозированную поверхность или их содержимое ссыхается и образуются желтоватые корочки. Этот период болезни самый заразный, поскольку инфекция находится в жидкости пустул.
Болезнь сопровождается зудом и жжением, при расчесывании инфекция распространяется на здоровые участки.
Возможно повышение температуры, боли в мышцах и суставах, увеличение лимфатических узлов.
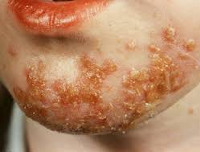
Стрептококковое импетиго — самый распространенный вид, кожные высыпания на щеках, вокруг рта, на нижней челюсти, в области носа и ушей.
Простой лишай — возникает чаще у детей (на лице).
Буллёзное импетиго — места локализации: руки, голени, стопы, спина, живот. Созревание гнойного пузыря медленное, болезненное, возможны септические осложнения.
Ангулярный стоматит, щелевидное импетиго, стрептодермия углов рта или заеда — вид заболевания, известный многим людям.
Стрептококковая опрелость — возникает на соприкасающихся поверхностях ( в кожных складках),большей частью у маленьких детей и взрослых с сахарным диабетом, ожирением, атопическим дерматитом, гипергидрозом.
Турниоль, поверхностный панариций, импетиго ногтевых валиков — воспаление околоногтевых пластинок.
Эктима вульгарная — большой гнойник чаще в области голеней, оставляет после себя рубцы.
Сухая стрептодермия — похожа на стригущий лишай, после больших высыпаний остаются шрамы.
Диагностика
Устанавливать диагноз и назначать лечение стрептодермии должен только врач.
- Врач-дерматовенеролог составляет анамнез и проводит внешний осмотр.
- Проводится бактериологическое исследование, бактериологический посев содержимого папул.
- Определяется чувствительность стрептококка к антибиотикам.
- При необходимости назначаются дополнительные анализы крови, мочи, кала.
- Может потребоваться консультация эндокринолога.
Лечение
Для лечения стрептодермии используются следующие препараты и методы.
- Антисептические растворы и мази.
- Мази и препараты антибактериального действия.
- Антигистаминные средства — для снижения зуда.
- Иммунотерапия.
- Антибиотики — после определения типа возбудителя и чувствительности его к препаратам.
- Вскрытие гнойников — при необходимости.
Профилактика
- Соблюдать правила личной гигиены, следить за состоянием кожи и ногтей, любые повреждения обрабатывать антисептиком.
- Укреплять иммунитет — полноценно питаться, принимать витамины, закаливаться, заниматься физкультурой.
- Избавляться от вредных привычек.
- Своевременно лечить зубы.
- Контролировать свое здоровье и не допускать хронических заболеваний.
Также рекомендуем к прочтению статью о витилиго.
Сохранить ссылку на статью:
Медицинский центр санатория “Таврия” в Евпатории дает возможность всем своим пациентам ощутить профессиональную заботу грамотных специалистов.
- ПН 8:00 – 17:00
- ВТ 8:00 – 17:00
- СР 8:00 – 17:00
- ЧТ 8:00 – 17:00
- ПТ 8:00 – 17:00
- СБ 8:00 – 17:00
- ВС 9:00 – 17:00
О НАЛИЧИИ ПРОТИВОПОКАЗАНИЙ К ПРИМЕНЕНИЮ СООТВЕТСТВУЮЩИХ МЕДИЦИНСКИХ УСЛУГ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Стрептодермия
Стрептодермия — это заболевание кожи инфекционного характера. Болезнь развивается после внедрения в шары кожи таких патогенных возбудителей, как стафилококки. В данном случае самое большее значение имеет бета-гемолитический стрептококк группы А. Данный патогенный микроорганизм поражает не только кожу, нередко при его воздействии страдают сердце, почки, появляются аутоиммунные заболевания, а также различного характера аллергические дерматиты.
Инкубационный период стрептодермии длится примерно неделю, но из-за влияния таких сопутствующих болезней, как варикозное расширение вен, сахарный диабет, а также длительное охлаждение конечностей, стрептодермия часто перерастает в хроническую форму. Стрептодермия, лечение которой довольно затруднительное, обладает высокой контагиозностью и большой склонностью к быстрому возникновению эпидемических вспышек. Инфекция заразна, передается от тесного контакта инфицированного человека к здоровому человеку. В большинстве случаев данная болезнь возникает у детей, как правило, у мальчиков.
Причины стрептодермии
У здорового человека кожа выполняет защитную функцию и предотвращает проникновение внутрь организма патогенных агентов. Но в случае воздействия некоторых факторов внешней среды, данная защитная функция значительно снижается. К таким факторам можно отнести загрязнение кожи, нарушение местного кровообращения, локальное воздействие различных температур. Различного характера микротравмы кожи: ссадины, укусы, расчесы и потертости также способствуют быстрому проникновению патогенов в кожу. Отягощающими факторами в процессе возникновения стрептодермии считают заболевания и интоксикации, частые переутомления, постоянные стрессы, отказ от пищи и гиповитаминоз.
Предрасполагающими факторами, которые увеличивают вероятность возникновения такого заболевания, как стрептодермия являются:
- пренебрежительное отношение к основным правилам личной гигиены;
- постоянное переутомления;
- частые стрессовые ситуации;
- состояния, что вызывают снижение иммунитета;
- недостаточное количество витаминов в организме;
- травмы кожи;
- снижение аппетита;
- гипо-, авитаминозы;
- нарушения нормального обмена веществ;
- хронические заболевания;
- постоянное физическое переутомление;
- переохлаждение организма или его перегревание;
- нарушение кровоснабжения кожи;
- микротравмы на кожном покрове.
В организм человека стрептокок попадает бытовым путем от таких предметов как посуда, полотенца и другие средства гигиены. В жаркое время стрептококковая инфекция передается насекомыми. В холодное время рост заболевания стрептодермией совпадает с массовыми заболеваниями ангиной — это можно объяснить тем, что главной причиной становится один и тот самый микроорганизм.
Симптомы стрептодермии
Стрептодермия у взрослых людей бывает поверхностного и глубокого типов. Поверхностная стрептодермия разделяется на такие подвиды: стрептококковое импетиго, белый лишай, поверхностный панариций, стрептококковая опрелость, сифилоподобное папулезное импетиго у детей, острая и хроническая диффузная поверхностная стрептодермия. Глубокие типы стрептодермии включают в себя эктиму вульгарную и проникающую, а также рупию.
Самым распространенным симптомом стрептодермии является импетиго. Чаще всего поражается легкоранимая тонкая кожа лица в районе носа и рта. Импетиго появляется внезапно. На покрасневшей коже появляется пузырь небольшого размера, заполненный желтоватым содержимым. Данный пузырь начинает стремительно увеличиваться в размерах, затем вскрывается и обнажает эрозийную поверхность с кусками эпидермиса по периферии. Подсыхание этого элемента происходит моментально и образуется желтая корка. Весь этот процесс сопровождается сильным зудом. Расчёс раны способствует очень быстрому инфицированию вполне здоровых участков и распространению инфекции по периферии, где образуются новые импетиго. Из-за такой передачи очага распространения на другие места появляются обширные поражения. Дополнительным фактором в распространении инфекции есть такие предметы, как полотенце, наволочка и другие вещи. В этом случае у больного могут появиться множественные инфицированные участки, территориально не связанные друг с другом.
В последнее время врачи фиксируют особенности развития пузырей в процессе болезни. При пузырной форме, элементы сыпи — пузыри появляются с плотной коркой. Этот элемент сыпи не растёт по периферии и не вскрывается. На коже рук и тела отмечают множественные мелкие пузыри с гнойным содержимым. Такая форма инфекционного поражения стрептококком называется турниоль. При импетиго больных постоянно беспокоит зуд и натянутость кожи на пораженных инфекцией участках. У детей в случае обширных поражений кожи может наблюдаться повышение температуры и заметное увеличение лимфатических узлов. После стрептодермии на месте локализации импетиго не остается косметических дефектов и рубцов.
Стрептококк поражает также глубокие слои кожного покрова, это развивается стрептококковая эктима. При этой форме болезни после вскрытия импетиго открывается болезненная язва с неровными краями и обильными гнойным отделяемым. Принимается во внимание тот факт, что эктима поражает ростковый слой кожи, а заживление происходит с дальнейшим образованием заметного рубца. Часто эктима локализуется на нижних конечностях.
Диагностика стрептодермии
Стрептодермия является острым инфекционным поражением кожи и быстро распространяется. Именно поэтому, при появлении такого симптома, как пузырь, необходимо немедленно обратиться к врачу. Для подтверждения диагноза стрептодермия доктор назначит микроскопический и микологический методы исследования взятых с очага заболевания чешуек кожи. Самолечение при стрептодермии недопустимо, поскольку в случае использовании различных антибактериальных мазей, диагноз будет поставлен неправильно. Стрептодермию легко можно перепутать с крапивницей, отрубевидным лишаем, атипическим дерматитом, пиодермиями и экземой, именно поэтому дерматолог детально расспрашивает пациента о симптомах и длительности болезни. Существуют также бактериологические методы исследования — осуществляется забор инфицированного материала из очага болезни с последующим посевом. Это делают с целью выделения этиологических микроорганизмов и дальнейшего определения чувствительности их к антибактериальным препаратам. Иногда делают анализы на наличие в соскобе грибов и проводят диагностику для исключения появления экземы.
Лечение стрептодермии
Чем лечить стрептодермию знает каждый дерматолог. Для того чтобы исключить распространение болезни по периферии, кожу вокруг очага инфекции протирают дезинфицирующими растворами при каждой очередной смене повязки, а конкретно — два раза на день.
В начальном этапе процесса инфицирования, симптомы стрептодермии проявляются в виде эрозии и пузырей, наличие которых требует проведение процедур наружного характера. Положительный эффект оказывают на раны влажные повязки с растворами 1-2% резорцина и 0, 25% нитрата серебра. Терапевтический эффект процедур будет зависеть напрямую от правильности выполнения процедуры. Стерильная марлевая повязка должна состоять из шести слоёв, ее смачивают в лечебном растворе, отжимают и ставят на инфицированную кожу. Через 15 минут ту же самую салфетку смачивают в растворе еще раз, отжимают и снова ставят на участок кожи со стрептодермией. В течение первых нескольких дней лечение подобным образом должно повторяться 3 раза в день. Трещины в уголках ротовой полости необходимо смазывать 1-2% азотнокислым серебром также примерно 3 раза в день.
Покрышки пузырей вскрываются с четким соблюдением правил асептики. В дальнейшем на уже обработанные пузыри ставят повязки с тетрациклиновой или стрептоцидовой мазью. На корки необходимо накладывать повязки с мазями, имеющими дезинфицирующие средства — риванол и эритромициновую мазь.
Для исключения распространения инфекции при сильном зуде назначаются антигистаминные препараты «Кларитин», «Телфаст» в стандартных дозах. В этих самых целях маленьким детям смазывают раствором йода ногти. В случае необходимости, доктор может назначить больному прививки от стрептококка.
При повышении температуры тела и увеличении размеров лимфатических узлов могут также назначить антибиотики. При затяжном процессе болезни назначают витаминотерапию и иммуностимулирующую терапию. После стрептодермии врач может назначить курс ультрафиолетового облучения пораженных участков кожи. Если заболевание проявляется небольшими единичными очагами и не сопровождается существенными признаками интоксикации, лечение инфекции может ограничиваться только местной терапией.
При наружном лечении такой болезни, как стрептодермия, отлично зарекомендовали себя народные средства. Для того чтобы подсушить язвы, рекомендуется применять компрессы на отварах из трав.
На период лечения стрептодермии категорически запрещено использовать гигиенические ванны и совместный душ. Вместо них здоровую кожу время от времени протирают салфетками, смоченными в настое ромашки или коры дуба.
Рекомендуется придерживаться диеты, исключить острое, жирное и сладкое. Для того чтобы избежать повторного заражения, следует помнить, что инфицированная поверхность не должна контактировать с водой, иначе рана не заживет и болезнь будет прогрессировать. Чтобы предупредить рецидивы также следует немедленно устранять микротрещины и травмы на кожных покровах, следить за чистотой прилегающих тканей.
В детских учреждениях детей, что заболели стрептодермией, изолируют и объявляют карантин на 10 дней. Не стоит пренебрегать средствами личной гигиены, необходимо вести здоровый образ жизни и помнить, что здоровая кожа является практически недоступной для внедрения в нее патогенных микроорганизмов.
Стрептодермия
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Стрептодермия: причины появления, симптомы, диагностика и способы лечения.
Определение
Стрептодермия (импетиго) – это инфекционное заболевание кожного покрова, чаще встречающееся в детском возрасте. Относится к группе пиодермий, в основе которых лежит гнойное поражение кожи, ее придатков, а также подкожной жировой клетчатки.

Причины появления стрептодермии
Как видно из названия заболевания, возбудителями стрептодермии, как правило, являются стрептококки.
К экзогенным факторам, способствующим развитию воспалительного процесса и его рецидивам, относят:
-
нарушение целостности эпидермиса (микротравмы, мацерация кожи);
У взрослых пациентов инфекция может попасть в кожу в результате несоблюдения правил асептики и антисептики при выполнении косметических процедур (мезотерапии, пилингов и т.д.) или при использовании загрязненных косметических инструментов.
- различные эндокринопатии (например, сахарный диабет);
- недостаточное поступление белков в организм;
- наличие тяжелых соматических заболеваний;
- хронические интоксикации;
- наличие очагов инфекции в различных органах и тканях.
Стрептодермия относится к заразным заболеваниям и может передаваться контактным путем (через рукопожатие, соприкосновение с поверхностью, на которой присутствует стрептококковая инфекция и т.д.) и воздушно-капельным.
Классификация стрептодермии
Стрептодермии могут быть поверхностными и глубокими.
Поверхностные стрептодермии:
- импетиго стрептококковое,
- щелевое импетиго,
- паронихия,
- папуло-эрозивная стрептодермия,
- интертригинозная стрептодермия,
- рожа,
- синдром стрептококкового токсического шока (STSS),
- стрептодермия острая диффузная.
- целлюлит,
- эктима вульгарная.
- начальную, когда присутствуют небольшого размера гнойные высыпания, напоминающие пузырьки;
- небуллезную, которая развивается после вскрытия пузырьков и характеризуется образованием стрептококковой эктимы (язвенной стрептодермии);
- хроническую, которая развивается либо при неправильной терапии заболевания, либо в результате снижения иммунитета и характеризуется регулярными высыпаниями.
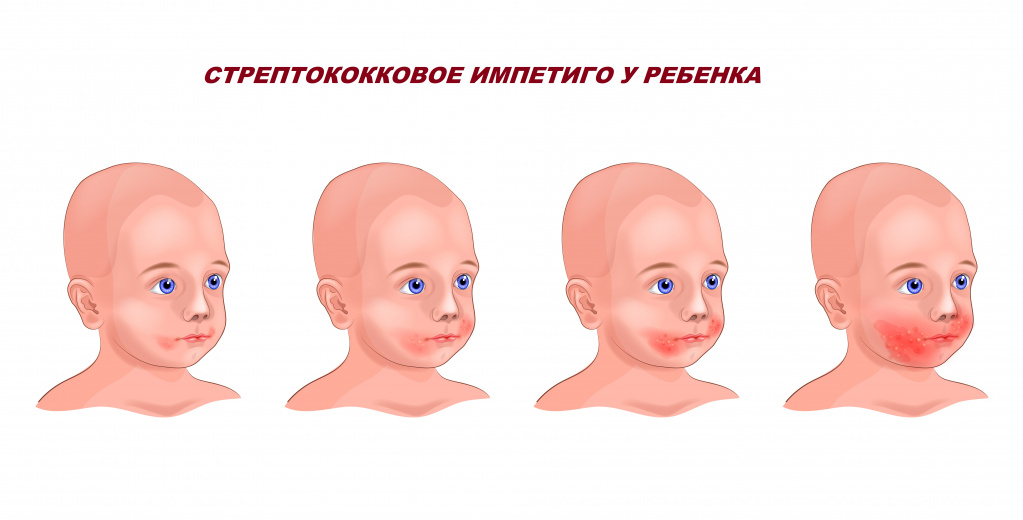
Импетиго стрептококковое наблюдается у детей разных возрастных групп. Характеризуется образованием фликтен (элементов сыпи) с серозным или серозно-гнойным содержимым преимущественно на коже лица. В результате вскрытия пузырей образуются язвочки, которые покрываются сухими корками, отпадающими через 3–4 дня. Рубцы после заболевания формируются крайне редко.
Для буллезного импетиго характерны высыпания с серозно-гнойным содержимым и окруженные розовым венчиком. После вскрытия на их месте образуются эрозии, покрытые тонкой корочкой. Локализуются высыпания преимущественно на нижних конечностях и тыльной стороне кистей.
Щелевое импетиго (заеда) представляет собой неглубокие трещины, эрозии, имеющие тенденцию к мацерации (мокнутию). Локализуется в углах рта, у наружных углов глаз, у основания крыльев носа.
Паронихия (поверхностный панариций) представляет собой фликтену на воспаленном основании, локализующуюся вокруг ногтевой пластинки.
Папуло-эрозивная стрептодермия наблюдается у детей грудного возраста и локализуется на коже ягодиц, задней и внутренней поверхности бедер, в области промежности, мошонки. Для заболевания характерны плотные синюшно-красные папулы, окруженные воспаленной кожей. На поверхности папул формируются фликтены, которые быстро вскрываются с образованием эрозий и корочек.
Интертригинозная стрептодермия локализуется на соприкасающихся поверхностях крупных складок (паховых, подмышечных, шейных, ягодичных, за ушными раковинами). Пузырьки быстро вскрываются с образованием мокнущих эрозий, которые имеют четкие границы. Эта форма стрептодермии часто встречается у детей и взрослых с избыточной массой тела, сахарным диабетом, гипергидрозом.
Рожа, как правило, локализуется на голенях, руках, туловище (в местах операционных ран), на лице (как осложнение ринита или конъюнктивита), у детей – на щеках, в периорбитальной области, на шее и конечностях. Воспаление представлено эритемой с приподнятыми краями, четкими границами неправильных очертаний. Очаг воспаления отечный, блестящий, горячий на ощупь, болезненный при пальпации. Иногда на поверхности очага образуются пузыри, подкожные абсцессы, некроз.
Синдром стрептококкового токсического шока (STSS) характеризуется острым развитием шока и органной недостаточности. У пациента быстро развивается гипотензивный шок с почечной недостаточностью. Инфекция мягких тканей наблюдается у 80% больных и в большинстве случаев (у 70%) протекает по типу тяжелых подкожных инфекций (некротического фасциита, миозита). Везикулы и пузыри на поверхности воспалительного очага появляются не сразу и не у всех больных и являются неблагоприятным прогностическим признаком. Летальность достигает 30%.
Ранними признаками STSS могут быть гиперемия конъюнктивы и слизистой оболочки ротоглотки, малиновый язык.
Другие кожные признаки включают петехиальные, пятнисто-папулезные и диффузные скарлатиноподобные высыпания.
Острая диффузная стрептодермия характеризуется наличием фликтен, склонных к периферическому росту и слиянию с образованием больших эрозий, окаймленных венчиком отслоившегося эпидермиса. Отмечается выраженный отек, гиперемия, обильное мокнутие, серозные корки. Процесс локализуется, как правило, на нижних конечностях, а также вокруг инфицированных ран, свищей, ожогов.
Целлюлит – инфекционное воспаление дермы и подкожной жировой клетчатки. Воспалительный очаг имеет ярко-красный цвет, нечеткие контуры, отечный, горячий и болезненный при пальпации. В пределах очага воспаления могут наблюдаться везикулы, пузыри, геморрагии и даже абсцесс. Целлюлит может проявляться на любом участке кожного покрова, но чаще локализуется на коже нижних конечностей и лица. Пациенты жалуются на недомогание, повышается температура тела.
Эктима вульгарная – глубокое поражение тканей с изъязвлением на ограниченном участке. Заболевание манифестирует с появления пузырьков с гнойным содержимым, которые в течение нескольких дней покрываются корками, под которыми формируются глубокие язвы. На месте язв образуются рубцы.
Диагностика стрептодермии
Диагностика стрептодермии не представляет трудности, диагноз ставится на основании клинической картины и лабораторных исследований:
-
бактериологическое исследование гнойного отделяемого с определением чувствительности к антибактериальным препаратам;
Посев биоматериала на анаэробные микроорганизмы с определением чувствительности к антимикробным препаратам проводят с целью обнаружения анаэробной флоры при гнойно-воспалительных процессах в организме.
Диагностика стрептодермии

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Стрептодермия — кожное заболевание, вызываемое стрептококками. При заражении на теле образуются розовые пятна округлой формы различного диаметра, вплоть до 3-4см. В очагах высыпаний появляется не очень выраженный зуд, образуются сухие корочки, которые шелушатся. Возможно появление невысокой температуры, увеличение лимфоузлов. Локализация их чаще бывает на лице, реже на спине, конечностях, ягодицах. Проявления стрептодермии схожи со многими дерматологическими заболеваниями, поэтому для правильного лечения важно провести тщательную её диагностику.
Анализ на стрептодермию
Кроме визуального осмотра дерматолога и сбора анамнеза (жалобы пациента, перенесённые заболеваниями, бытовые условия и др.), необходимо сделать анализ на стрептодермию — выявить путём бактериологического исследования возбудитель болезни. С этой целью применяют экспресс-методы:
- микроскопический — используется мазок жидкости везикул на скопление вируса;
- иммунофлюоресцентный — определение антигенов вируса по мазкам;
- висурологический — выявление вируса на эмбриональных культурах клеток;
- серологический — на наличие в крови антител, вырабатываемых под влиянием инфекционных агентов.
В качестве дополнительных анализов могут понадобиться исследования крови:
- общий;
- биохимический;
- на реакцию Вассермана (сифилис);
- гормоны щитовидной железы;
- ВИЧ-инфекцию.
Подтверждением диагноза является повышенная СОЭ, С-реактивный белок, лейкоцитоз.
Кроме этого делают общий анализ мочи и кала (на обнаружение яиц глистов).

[1], [2], [3], [4], [5], [6], [7]
Дифференциальная диагностика
Существует множество различных дерматологических заболеваний со схожими симптомами. Дифференциальная диагностика призвана отличить:
-
от стрептодермии — для обоих диагнозов характерны пузырьки, наполненные желтоватой мутной жидкостью. Со временем они лопаются. Стрептодермию подтверждает образование трещин на вскрывшемся участке. Для герпеса присуще наличие зуда в месте его появления, во втором случае – вначале происходит покраснение, а лишь затем возникает зуд;
- стрептодермию от лишая — лишай отрубевидный или разноцветный относится к грибковым поражениям кожи. Заражение им не приводит к воспалительным явлениям. На поверхности кожи появляются коричневатые, желтоватые или розоватые пятна. Сначала они маленькие, с булавочную головку, затем разрастаются, образуя обширные очаги. Диагноз легко подтверждается путём смазывания их йодом или зелёнкой, вследствие чего они окрашиваются в более яркий цвет;
- дерматит от стрептодермии — дерматит представляет собой воспаление кожи, появляющееся вследствие воздействия раздражителя. Проявляется он зудом, жжением, воспалением. Далее возникают сыпь, волдыри, пузыри, отёчность. Так как дерматит чаще всего спровоцирован аллергенами, в лабораторных условиях выявляется повышение клеток крови эозинофилов и иммуноглобулинов Е;
- стрептодермию от ветрянки — последней предшествует контакт с заболевшим, острое начало и быстрое распространение высыпаний на другие участки, вплоть до слизистых рта. Ветрянку всегда сопровождает интоксикация. Сама сыпь проходит несколько этапов в развитии: пятно, папула, везикула с прозрачной жидкостью, корочка. Для неё не свойственно слияние отдельных отдельных элементов; от стрептодермии — экзема способна развиться на фоне хронической стрептодермии. Обычно протекание вялое, замедленное: кожа краснеет и даже принимает синюшный оттенок, внешне выглядит утолщённо, эластичность снижена. Проявляется сильная сухость, возникает зуд, причём сильный. При заживлении остаются трещины; от стрептодермии — стафилококковая пиодермия поражает сальные и потовые железы. Локализована в местах роста волос: на голове, лобке, конечностях. Проявляется в виде пустул с гнойным наполнением, после вскрытия которых образуется бурая корка (при стрептодермии она жёлтого цвета); от стрептодермии — для импетиго характерно появление покраснений, на месте которых образуются пузырьки (фликтены), внутри их собирается гной. Воспалительный процесс завершается покрытием очага серой коркой, которая со временем отпадает, не оставляя следов. Чаще всего импетиго избирает боковые поверхности туловища, конечностей и лицо;
- аллергии от стрептодермии — проявлениями повышенной реакции иммунной системы на аллерген могут быть жжение, кожный зуд, высыпания. Часто на диагноз указывают и другие симптомы: чихание, слезотечение, заложенность носа, насморк, покраснение белков глаз. Подтвердит аллергию анализ крови на специфические антитела IgE. Определить аллерген можно с помощью кожных проб.

[8], [9], [10], [11]
Диагностика стрептодермии
Холодное время – это период для развития огромного количества заболеваний. Кожа тоже не остается в стороне. Она первая сообщает нам о проблемах со здоровьем. Но что делать, если проблемы именно с ней? Как определить болезнь и бороться с ней? У этих вопросов только один ответ – нужно незамедлительно обратиться к специалисту, который проведет необходимые исследования и назначит верное лечение. В этой статье мы вам расскажем о бактериальных заболеваниях кожи (стрептодермии), откуда они берутся, кто ими руководит и что будет, если вовремя не обратиться к врачу и оставить всё на целебные травы и самолечение.
Стрептококки
Для начала давайте разберемся в этиологии болезни. Итак, стрептодермия относится к группе бактериальных инфекций кожи – пиодермии. Её возбудители – это стрептококки.
Стрептококки – это шаровидные грамположительные анаэробные бактерии, расположенные цепочкой, не образующие споры. Проще говоря, это те самые бактерии, которые вызывают у нас стрептодермии. Они опасны тем, что приводят к гнойничковым заболеваниям, которые в свою очередь приводят к общей интоксикации организма, поражению лимфатических сосудов или узлов, усилению распространения различных инфекций в коже.
Обитают стрептококки во внешней среде, они есть везде. Однако для возникновения инфекционного процесса нужно совпадение ряда факторов:
- непосредственно сами возбудители;
- макроорганизм – ребенок или взрослый человек, у которого протекают экзогенные (наружные – микротравматизация: порезы, уколы, ожоги и т.д.) или эндогенные (внутренние) патологические процессы;
- внешняя среда (нарушенный температурный и санитарно-гигиенический режим – загрязнение).
Стрептококк очень живучая бактерия и избавиться от него очень сложно.
Помимо стрептодермии он является возбудителем многих других заболеваний: начиная с простых опрелостей, заканчивая рожистым заболеванием и импетиго.
Как начинается стрептодермия?
Стрептодермия развивается на гладкой коже вокруг естественных отверстий – полости рта, носа. Чаще всего она начинается с фликтены – это поверхностно расположенный пузырек с дряблой покрышкой и серозно-гнойным содержимым; гиперемированной (отечной красной) кожи. Фликтена быстро вскрывается, ее содержимое ссыхается с образованием медово-желтых слоистых корочек.
Заболевание передается контактным путем, через предметы обихода. Оно очень заразно. Часто встречается в детских коллективах: детских садах, начальных классах. Инкубационный период – от нескольких дней до нескольких недель.
Однако заразиться можно, только если совпадут все три фактора: микроорганизм (стрептококк), макроорганизм (человек), внешняя среда. Также, легко заразиться, если ваша иммунная система ослаблена – не может справиться с инфекцией. Поэтому при первых же симптомах следует обратиться к квалифицированному специалисту, чтобы получить своевременное лечение.
Правильно определить диагноз и назначить правильное лечение может только врач! Пройти онлайн-консультацию квалифицированного специалиста и записаться на приём в своем городе можно по ссылке:
Симптомы стрептодермии: как распознать болезнь?
Формы стрептодермии у взрослых
Стрептококковое импетиго
Самая частая форма стрептодермии. Симптомы: появляется фликтена, ее окружает гиперемия (венчик), имеет наклонность к периферическому росту. Содержимое фликтены быстро ссыхается в корочку соломенно-желтого цвета, при снятии которой образуется влажная эрозивная поверхность. Вокруг первичной фликтены появляются новые мелкие, сгрупированные фликтены. Процесс заканчивается через 1-2 дня.
Наиболее часта локализация: щеки, нижняя челюсть, вокруг рта, реже на коже туловища.
Буллезное импетиго
Характеризуется пустулами-пузырями, располагающимися на участках кожи с выраженным роговым слоем или в более глубоких слоях эпидермиса. Покрышка пузыря чаще напряженная, содержимое серозно-гнойное, иногда с кровяным содержимым.
Распространяется на нижние конечности, сопровождается нарушением общего состояния, подъемом температуры тела, возможны септические осложнения.
Лечение составляет антибиотикотерапия. Наружно используют 1% спиртовые растворы анилиновых красителей (бриллиантовый зеленый, жидкость Кастеллани, метиленовый синий) 2-3 раза в день.

Стрептококковая заеда или щелевидное импетиго
Стрептодермия углов рта. Часто развивается при наличии привычки облизывать губы (сухие губы при атопическом дерматите, актиническом хеилите, хронической экземе), а также у пациентов с затрудненным носовым дыханием (хронический тонзиллит) – во время сна с открытым ртом происходит чрезмерное увлажнение углов рта, что способствует развитию воспаления. Фликтена локализуется в углах рта, быстро вскрывается и представляет собой эрозию, окруженную венчиком отслоившегося эпидермиса. В центре эрозии в углу рта располагается радиальная трещина, частично покрытая медово-желтыми корками.
Лечат стретококковую заеду наружными средствами – антибактериальными мазями (левомеколь, фузиловая кислота, эритромициновая мазь, мупироцин), а также с помощью водных растворов анилиновых красителей (1% бриллиантовый зеленый, 1% метиленовый синий и т.д.).
Стрептококковая опрелость
По-другому называется интертригинозная стрептодермия. Возникает на соприкасающихся поверхностях кожных складок: пахово-бедренных и межъягодичной, за ушными раковинами, в подмышечных впадинах и др. Заболевание возникает преимущественно у людей, страдающих ожирением, гипергидрозом, атопическим дерматитом, сахарным диабетом.
Появляясь в большом количестве, фликтены сливаются, быстро вскрываются, образуя сплошные эрозированные мокнущие поверхности ярко-розового цвета, с фестончатыми границами и бордюром отслаивающегося эпидермиса от периферии.
Рядом с основными очагами поражения видны отсевы в виде отдельно расположенных пустулезных элементов, находящихся на различных стадиях развития. В глубине складок нередко имеются болезненные трещины. Течение длительное и сопровождается выраженными субъективными нарушениями.
Лечение заключается в обработке пустулезных элементов растворами анилиновых красителей (1% бриллиантовый зеленый, 1% метиленовый синий), раствором мирамистина, антибактериальными мазями (бацитрацин + неомицин, мупироцин, 2% линкомициновая и т.д.). Для профилактики 3-4 раза в день складки обрабатывают присыпками (с клотримазолом).
Турниоль (поверхностный панариций)
Это воспаление околоногтевых пластинок. Часто развивается при наличии заусенцев, синхофегии. Воспаление подковообразно окружает ногтевую пластинку, сопровождается выраженной болезненностью. При хроническом течении кожа валика ногтя синюшно-красного цвета, инфильтрована, по периферии расположена бахрома отслаивающегося эпидермиса, из-под валика ногтя периодически выделяется капля гноя. Ногтевая пластинка становится деформированной, тусклой, может возникнуть онихолизис.
Лечение назначается наружное – обработка пустул анилиновыми красителями, 5% раствором перманганата калия. Накладываются салфетки с линиментом Вишневского, 10-12% ихтамомоловой мазью, применяют антибактериальные мази.
При распространении воспаления могут развиваться глубокие формы панариция: назначают антибиотикотерапию, рекомендуется консультация у хирурга.
Эктима вульгарная
Глубокая дермальная пустула, возникающая чаще в области голеней, обычно у лиц со сниженной сопротивляемостью организма (истощение, хронические соматические заболевания, авитаминоз, алкоголизм), иммунодефицитом, при несоблюдении санитарно-гигиенических норм, на фоне хронических зудящих дерматозов.

Различают пустулезную и язвенную стадии. Процесс начинается с появления островоспалительного болезненного узелка в толще кожи, на поверхности которого возникает пустула с мутноватым серозно-гнойным, а затем гнойным содержимым. Пустула распространяется вглубь и по периферии вследствие расплавления инфильтрата, который ссыхается в серовато-бурую корку. При тяжелом течении процесса зона воспаления вокруг корки расширяется и формируется слоистая корка – рупия. При отторжении корки обнажается глубокая язва, дно которой покрыто гнойным налетом. Края язвы мягкие, воспаленные, возвышаются окружающей кожей.
При благоприятном течении под коркой появляются грануляции и наступает рубцевание. Длительность течения – около одного месяца. На месте высыпаний остается втянутый рубец.
Лечение. Назначаются антибиотики широкого спектра действия: бензилпенициллин, доксициклин, линкомицин, амоксциллин + клавулановая кислота, цефалозин, цефруксоксим и т.д. Лекарства принимаются в течение 7-10 дней. Способы применения и дозировка назначаются исключительно специалистом. Наружное лечение заключается в накладывании салфеток с протеолитическими ферментами на дно язвы. Края эктимы обрабатывают водными растворами анилиновых красителей, 5% раствором перманганата калия.
Стрептодермия
Стрептодермия – это группа кожных заболеваний, которые вызываются патогенными микроорганизмами рода стрептококков. В очаге поражения при стрептококковом воспалении характерно образование пузырей с вялой покрышкой (фликтен), которые вскрываются с появлением мокнущих эрозий и корочек. Часто отмечается отек. В отличие от стафилодермий, которые поражают волосяные фолликулы и потовые железы, при стрептодермиях воспалительный процесс затрагивает отдельные участки кожи без вовлечения придатков.
Общая информация
Стрептодермия относятся к инфекционным болезням, которые отличаются довольно высокой контагиозностью (заразностью). Основным возбудителем заболеваний данной группы служит бета-гемолитический стрептококк группы А (S.pyogenes). Другие представители рода играют значительно менее важную роль в развитии поражений кожи.
На долю стрептодермий приходится до 40% всех кожных заболеваний бактериальной природы. Болеть могут люди любого возраста, но чаще всего данные патологии выявляются у детей (за исключением новорожденных, которые чаще страдают стафилодермиями).
Причины и механизм возникновения
Стрептококк группы А входит в состав транзиторной (непостоянной) микрофлоры кожи. То есть, этот микроорганизм время от времени появляется на поверхности кожного покрова любого из нас. Но далеко не каждый раз стрептококк проявляет свои патогенные свойства и вызывает воспалительный процесс. Здоровая кожа – надежный барьер, который осуществляет защиту организма от патогенных микробов.
Главным фактором развития стрептодермии служит нарушение целостности кожного покрова. Входными воротами могут служить даже минимальные травмы и трещины. Бактериальные инфекции часто осложняют течение других кожных патологий, особенно зудящих дерматозов: атопического и аллергического дерматитов, псориаза, чесотки и др. В этом случае пациент, расчесывая кожу, сам формирует входные ворота и заносит в них патологические микроорганизмы.
Кроме того, заражению может способствовать и общее снижение защитных сил организма, вызванное:
- Переутомлением и стрессами.
- Гиповитаминозом.
- Переохлаждением или перегреванием.
- Пренебрежением правилами личной гигиены.
- Отсутствием правильного ухода за кожей, для которой характерна повышенная потливость или, напротив, выраженная сухость.
К развитию стрептодермии также склонны пациенты, страдающие сахарным диабетом, онкологическими заболеваниями, нарушениями кровообращения. Этим кожным инфекциям подвержены люди, которые длительно принимают глюкокортикоиды и иммунодепрессанты, а также лица, имеющие алкогольную и наркотическую зависимость, ВИЧ-инфицированные.
Проникая в ткани, стрептококк выделяет токсины и ферменты: стрептокиназу и гиалуронидазу. Эти вещества действуют на стенки сосудов, повышая их проницаемость и способствуя выходу плазмы крови. В результате развивается отек, и на поверхности кожи образуются пузыри с серозным содержимым.
Классификация и виды
Стрептодермия может быть классифицирована по разным признакам. По характеру течения заболевание может быть острым или хроническим. По степени распространенности – локализованным или распространенным. По хронологии возникновения стрептодермии делятся на первичные и вторичные, которые осложняют течение другой патологии. Также кожная инфекция может быть неосложненной или осложненной.
При оценке патологического процесса всегда учитывается глубина поражения кожи. К поверхностным стрептодермиям относят:
- Стрептококковое и буллезное импетиго.
- Щелевое импетиго.
- Простой лишай.
- Паронихии.
- Интертригинозную стрептодермию.
- Папуло-эрозивную стрептодермию.
- Рожу.
- Острую диффузную стрептодермию.
- Синдром стрептококкового токсического шока.
Глубокими стрептококковыми поражениями считают:
- Бактериальный целлюлит.
- Вульгарную эктиму.
Болезни с поражением верхних слоев кожи встречаются чаще. Несмотря на общего возбудителя, каждая форма стрептодермии имеет собственную симптоматику.
Клиническая картина
Высыпания при большинстве видов стрептодермий сопровождаются локальной болезненностью, иногда – зудом. Кроме того, пациенты часто жалуются на общее недомогание: лихорадку, головную боль, чувство разбитости.
Стрептококковое импетиго
Поверхностная форма стрептодермии, которая отличается высокой контагиозностью. Болеют чаще дети и молодые женщины. Сыпь локализуется на лице: одна или несколько фликтен появляется вблизи рта, носа. Пузыри быстро вскрываются, и их содержимое ссыхается в желтые корки. Полный регресс высыпаний происходит в течение нескольких суток, оставляя после себя очаги гиперпигментации. Заболевание не приводит к появлению рубцов и атрофических изменений.
Буллезное импетиго
Болезнь также сопровождается образованием фликтен на коже стоп, голеней, тыла кистей. Главным отличием от стрептококкового импетиго является расположение пузырей в более глубоких слоях эпидермиса. Имея более плотную покрышку, фликтены дольше не вскрываются и достигают в размерах 1 см и более. Содержимое пузырей – серозно-гнойное. Когда фликтена лопается, обнажается мокнущая эрозия с тонкими корочками.
Щелевое импетиго
Типичным расположением высыпаний является кожа уголков рта, наружных углов глаз, основания носа. В связи со специфической локализацией фликтены почти сразу вскрываются, образовывая болезненные щелевидные эрозии. Вокруг элементов наблюдается покраснение, локальный отек и мацерация (мокнутие). Для щелевидного импетиго характерно рецидивирующее течение в связи с частой травматизацией кожи в области поражения.
Простой лишай (сухая стрептодермия)
Заболевание возникает чаще всего у детей на открытых участках кожи. Простой лишай сопровождается образованием бледно-розовых округлых пятен с шелушением на поверхности. Сухая стрептодермия отличается вялым течением, склонно к рецидивированию.
Паронихия
Околоногтевое импетиго поражает задние ногтевые валики. Пациенты жалуются на боль, наличие гнойничка с типичной локализацией. Отек зачастую охватывает ноготь в виде подковы. При нажатии на пораженную область из-под ногтевого валика выделяются гной. Ногтевая пластинка истончается, деформируется.
Интертригинозная стрептодермия
Этот вид стрептококковой инфекции сопровождается поражением крупных складок. Фликтены на соприкасающихся поверхностях очень нестабильны и быстро обнажают крупные мокнущие эрозии. Интертригинозная стрептодермия часто развивается у пациентов с ожирением, особенно при наличии повышенного потоотделения.
Папуло-эрозивная стрептодермия (пеленочный дерматит)
Характерна для грудных детей. Сыпь локализуется на ягодицах, в промежности. Пеленочный дерматит проявляется синевато-красными папулами, которые окружены воспалительным венчиком. В области поражения также образуются пузыри с вялой покрышкой, которые быстро превращаются в эрозии. При отсутствии лечения высыпания активно распространяются, причиняя ребенку боль и дискомфорт. Фактором, усугубляющим состояние, служит раздражающее действие аммиака при редкой смене пеленки или подгузника.
Заболевание поражает кожу и подкожную клетчатку. Патологический процесс также затрагивает поверхностную лимфатическую систему дермы. Клинически рожа проявляется выраженным, напряженным покраснением с четкими краями и блестящей поверхностью. Отмечается местное повышение температуры. В очаге поражения часто образуются пузырьки и крупные пузыри. Рожа чаще всего образуется на коже нижних конечностей и лица, реже – половых органов и туловища.
При рожистом воспалении страдает общее самочувствие пациента. Наблюдается лихорадка, озноб, недомогание, увеличение регионарных лимфатических узлов.
Острая диффузная стрептодермия
При данном заболевании фликтены имеют склонность к слиянию и периферическому росту. В результате образуются обширные эрозии с мокнущей поверхностью, по краям которых определяется отслоившийся эпидермис. Диффузная стрептодермия сопровождается значительным покраснением и отеком.
Патология наблюдается преимущественно у взрослых. Высыпания образуются на нижних конечностях, а также вблизи ран, ожоговых поверхностей, свищей.
Синдром стрептококкового токсического шока
Тяжелое поражение кожи, которое может осложнить состояние пациентов с обширными травматическими поражениями, декомпенсированным сахарным диабетом, нарушениями периферического кровообращения. Первыми проявлениями синдрома служат продромальные явления, покраснение конъюнктивы, слизистой ротовой полости, языка. Затем появляются полиморфные высыпания: точечные кровоизлияния, пятна, папулы. Развивается почечная недостаточность. У большей части пациентов инфекция поражает подкожные структуры: фасции (фасциит), мышцы (миозит), а также распространяется на внутренние органы с формированием пневмонии, перитонита, миокардита. Токсический шок стрептококковой природы в трети случаев заканчивается летальным исходом.
Бактериальный целлюлит
Острое воспаление локализуется глубоко в дерме и подкожно-жировой клетчатке. В группе риска по развитию бактериального целлюлита находятся пациенты с сахарным диабетом, онкологическими опухолями, печеночной недостаточностью.
Очаг поражения резко болезнен при пальпации, отечный, имеет интенсивно красный цвет. Наблюдается местное повышение температуры. Пораженная кожа внешне напоминает апельсиновую корку. Нередко наблюдаются системные проявления: лихорадка, озноб, тахикардия и др.
Бактериальный целлюлит чаще всего образуется на нижних конечностях, лице. Но возможна и иная локализация, особенно когда патологический процесс начинается в области раны или ожога.
Вульгарная эктима (язвенная стрептодермия)
Болезнь начинается с появления вялого пузыря с содержимым гнойного или гнойно-кровянистого характера. Фликтена покрывается коркой, под которой происходит формирование эктимы – глубокой язвы с дном, покрытым сероватыми массами. Разрешение патологического процесса происходит в течение нескольких недель с появлением рубца. Вульгарные эктимы чаще всего образуются на коже голеней, реже – бедер и туловища.
Диагностика
Диагноз стрептодермии врач-дерматовенеролог ставит на основании характерных клинических проявлений. Также специалист учитывает данные анамнеза: предшествующее заболеванию нарушение целостности кожи, наличие предрасполагающих факторов и патологий.
В качестве дополнительных методов диагностики стрептодермий используются:
- Микробиологическое исследование с посевом биоматериала на питательные среды. Для проведения анализа делается соскоб с пораженной области или используется отделяемое с поверхности мокнущих эрозий. Метод позволяет не только обнаружить стрептококки и выявить их видовую принадлежность, но и определить их чувствительность к конкретным антибиотикам.
- Общий анализ крови. Исследование может быть выполнено с целью оценки степени тяжести инфекционного процесса. В тяжелых случаях отмечается наличие лейкоцитоза, увеличение СОЭ, повышенное процентное содержание нейтрофилов в лейкоцитарной формуле.
С целью уточнения причин заболевания дерматовенеролог может направить пациента на консультации к врачам смежных специальностей: эндокринологу, терапевту, иммунологу и др. Эти специалисты, в свою очередь, используют такие методы диагностики, как биохимический анализ крови, иммунологический статус и др. Консультация врача-хирурга может понадобиться при наличии язвенных поражений, которые нуждаются в хирургической обработке.
Общие принципы лечения
В связи с высокой контагиозностью кожных инфекций, вызванных стрептококками, пациентам на время терапии рекомендуется ограничить контакты со здоровыми людьми. Лечение глубоких и распространенных стрептодермий проводится в условиях дерматологического стационара.
Выбор лечебной тактики при стрептодермиях определяется клиническими проявлениями инфекции и общим состоянием пациента. При наличии единичных поверхностных высыпаний, которые протекают без нарушения самочувствия, терапия ограничивается применением наружных средств:
- Антисептических растворов: фукорцина, хлоргексидина, повидон-йода и др.
- Антибактериальных препаратов: мази гентамицин, мупироцин, эритромицин; крема фуцидин.
Для лечения мокнущих высыпаний подходит порошок Банеоцин, который содержит в составе два антибиотика: неомицин и бацитрацин. Наружная терапия назначается на 1-2 недели.
В рамках наружной терапии, помимо перечисленных выше средств, могут быть назначены топические глюкокортикостероиды: гидрокортизон, бетаметазон. Их применение показано при остром воспалительном процессе с выраженным покраснением, отечностью, зудом, а также при зудящих дерматозах, течение которых осложнилось стрептодермией. Местные гормональные препараты применяются совместно с антибактериальными мазями и кремами: гентамицином, фуцидином.
Системные антибиотики в форме таблеток и инъекций назначаются в следующих случаях:
- Распространенные, хронические, рецидивирующие, а также глубокие стрептодермии.
- Отсутствие эффекта от местного лечения.
- Общие воспалительные явления: лихорадка, недомогание, слабость.
- Наличие регионарных осложнений: лимфаденита (увеличение лимфоузлов), лимфангита (воспаление лимфатических сосудов).
Для лечения стрептодермии используются системные антибиотики из нескольких фармакологических групп:
- Пенициллины.
- Цефалоспорины.
- Макролиды.
В составе комплексного лечения глубоких стрептодермий назначается УВЧ-терапия. Курс лечения включает в себя от 5 до 10 сеансов.
Прогноз и профилактика
У большинства пациентов, не страдающих иммунодефицитами, эндокринными и общими заболеваниями, стрептодермии хорошо поддаются терапии и излечиваются в течение 1-2 недель. Заболевания имеют благоприятный прогноз при условии правильного лечения и правильного ухода за кожей. У людей с сахарным диабетом и другими хроническими болезнями часто развиваются рецидивирующие формы инфекции.
Простейшей первичной профилактикой развития стрептодермии служит регулярное мытье кожи с мылом. Чрезвычайно важна своевременная антисептическая обработка любых, даже самых маленьких, повреждений, трещин, ранок. Также необходимо вовремя выявлять и лечить общие заболевания, которые повышают риск развития стрептодермии.
Вторичная профилактика проводится для пациентов с хроническими и рецидивирующими кожными инфекциями. Она включает в себя периодическое прохождение медицинских осмотров, а также противорецидивную терапию: санацию очагов, сеансы УФО, правильный уход за кожей.