Анализы при беременности: узи, кровь, моча
Когда женщина узнает о своей беременности, она должна знать, какие анализы при беременности требуется сдать, какие обследования ей предстоит пройти (в том числе скрининг и УЗИ). О чем говорят результаты анализов и необходима ли консультация узких специалистов.
Основной задачей наблюдения женщин в период беременности является предупреждение и ранняя диагностика возможных осложнений во время беременности, родов и послеродового периода.
Наблюдаться беременная может не только в женской консультации, но и в частной медицинской клинике. Главное, чтобы медучреждение имело соответствующую лицензию на ведение беременности.
Вне зависимости от того, где будет наблюдаться женщина – бесплатно в женской консультации или в медицинском центре, предлагающем платное ведение беременности, существует план базового обследования и список необходимых анализов по триместрам беременности.
Осмотр беременной при первом посещении в 5-8 недель
В первый раз посетить врача акушера-гинеколога желательно в самые ранние сроки – на 5-8 неделе беременности. Главная цель раннего посещения – определение не столько самой беременности, а именно маточной, при которой оплодотворённая яйцеклетка прикрепилась в матке, а не находится за ее пределами (внематочная беременность), которая является опаснейшим осложнением и требует незамедлительного оперативного вмешательства.
ПРИГОТОВЬТЕСЬ К ОПРОСУ
Что будет спрашивать врач при первом посещении? Врач будет собирать анамнез, то есть постарается получить максимум информации о заболеваниях, перенесенные в детстве, зрелом возрасте, об особенностях менструального цикла (с какого возраста, длительность, болезненность и регулярность менструаций и обязательно спросит дату последней менструации). Расспросит вас о половой жизни (с какого возраста, наличие постоянного партнера); узнает какая беременность по счету, были ли аборты, роды или выкидыши). Имелись ли в прошлом гинекологические заболевания у вас и вашего партнера. Страдаете ли сахарным диабетом, аллергией, вредными привычками и другое.
Ваша задача, максимально точно отвечать на вопросы врача и помнить, то он собирает информацию не из любопытства, и ему нет никакого дела до вашей личной жизни. Но получив от вас информацию о состоянии здоровья и образа жизни, акушер-гинеколог сможет предупредить возможные осложнения во время беременности, родов, послеродового периода, а также определит тактику родоразрешения (естественные роды или кесарево сечение).
ИЗМЕРЕНИЕ ВЕСА, ОПРЕДЕЛЕНИЕ ИМТ
При первом осмотре беременной врач оценит характер вашего телосложения, уточнит информацию об исходной массе тела незадолго до беременности, а также характере питания.
Измерит рост, массу тела, определит индекса массы тела (ИМТ). Прибавку веса при беременности врач будет оценивать при каждом посещении, и сравнивать ее с допустимой прибавкой.

Если при последующих измерениях массы тела беременная будет набирать слишком много веса или не набирать его вовсе, то для врача это будет одним из первых признаков осложнения (отеки, многоводие, гестационный диабет, маловодие, внутриутробная задержка роста плода и др.).
У женщин, имеющих первоначально недостаточную массу тела, допускается прибавка веса больше, чем у остальных. При избыточном весе или наличии видимых отеков врач может вам порекомендовать разгрузочные дни.
ИЗМЕРЕНИЕ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
Давление будет измеряться при каждом посещении. При первом посещении доктор уточнит, у вас гипотензия (пониженное давление) или гипертензия (повышенное артериальное давление). Повышенное давление, превышающее 140/90 мм рт.ст., может указывать на гестоз.

При пониженном давлении, ниже 100/60 мм рт.ст., беременная может жаловаться на головную боль, головокружение, слабость, сердцебиение, раздражительность. У женщины с артериальной гипотензией чаще наблюдается варикозное расширение вен, а также чаще наблюдаются угроза прерывания беременности и преждевременные роды.
ИЗМЕРЕНИЕ РАЗМЕРОВ ТАЗА
При первом посещении врач-гинеколог замерит таз с помощью тазомера (напоминающего циркуль) или мерной ленты. По наружным размерам большого таза можно судить о величине и форме малого (через который рождается головка ребенка – самая большая часть). Данная информация имеет большое значение, ведь именно по размеру таза можно будет спрогнозировать, как будут проходить роды, возможно ли родоразрешение естественным путем или они будут затруднены (при анатомически узком тазе).
ОСМОТР В КРЕСЛЕ, ВЗЯТИЕ МАЗКА
Осмотр шейки матки в зеркалах. Если при осмотре врач видит цианоз (синюшность) шейки матки и слизистой оболочки влагалища, то это является вероятным признаком наступившей беременности. Также гинеколог осматривает шейку матки и влагалища на наличие/отсутствие воспаления, эрозии, полипа.
После осмотра шейки матки и стенок влагалища врач приступит к бимануальному (то есть двумя руками) влагалищному исследованию. При влагалищном исследовании берут мазок шейки матки для исследования (мазок на цитологию), на гонококк и грибы рода кандида (молочницу).
При отсутствии патологий в области шейки матки и влагалища осмотр в кресле осуществляется однократно. Возможно повторное обследование во втором и третьем триместрах по показаниям.
ПОСТАНОВКА НА УЧЕТ в ЖК
При взятии вас на учет врач заполняет индивидуальную карту беременной, куда вносятся паспортные данные, адрес, профессия, возраст. В дальнейшем при каждом посещении в индивидуальную карту будут записывать все обследования, лабораторные исследования, рекомендации и назначения.
Гинеколог составит ваш индивидуальный план обследований, даст рекомендации по приему препаратов йода, фолиевой кислоты, препаратов железа, поливитаминов. Выпишет рецепт на получение бесплатных витаминов, за счет родовых сертификатов. А также выдаст бланки и направления на сдачу анализов.
Если в вашем регионе предусмотрена поддержка беременных женщин, то вы можете получать бесплатные продукты питания на молочной кухне. Например в Москве беременные получают на молочной кухне молоко и соки.
НАПРАВЛЕНИЕ НА АНАЛИЗЫ
При первом посещении врач выдаст вам стопку бумажек – направлений на сдачу анализов и список врачей, которых необходимо будет пройти, а также талон-направление на проведение комбинированного скрининга в 1 триместре.
Определение группы крови и резус фактора. Если Rh-фактор – отрицательный, то необходимо обследовать резус-принадлежность отца будущего ребенка. При резус-конфликте данный анализ проводят один раз в месяц.
Анализ крови биохимический: общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, общий холестерин, аланинтрансаминаза (АЛТ), аспартат-трансаминаза (ACT), глюкоза, (при ожирении, отеках, при заболеваниях щитовидной железы, сахарном диабете, артериальной гипертензии, ишемической болезни сердца).
Коагулограмма. Анализ крови на свертываемость (количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, АЧТВ), фибриноген, определение протромбинового времени. Если свертывание повышено, то кровь более вязкая и возможно образование тромбов. Если снижено, то наблюдается склонность к кровотечениям.
Определение антител классов IgM, IgG к вирусу краснухи в крови, определение антител к токсоплазме в крови. Токсоплазма и вирус краснухи относятся к инфекциям, входящим в группу TORCH инфекций. Опасность для женщин, которые заболели краснухой и токсоплазмой в I триместре беременности, заключается в большой вероятности тяжелого вирусного поражения плода.
Анализ крови на ВИЧ. Тестирование на ВИЧ рекомендовано проходить всем беременным женщинам с целью проведения профилактики передачи ВИЧ от матери ребенку. Тем не менее, медицинское освидетельствование на ВИЧ-инфекцию может проводиться только добровольно, и если беременных женщин заставляют пройти тесты на ВИЧ, то это нарушение Федерального закона от 30.03.1995 N 38-ФЗ.
Анализ крови на сифилис. Реакция Васcермана (RW). Определение антител к бледной трепонеме (Treponema pallidum) в крови.
Анализ крови на гепатит В и С. Определение антител классов М, G к антигену вирусного гепатита В и вирусному гепатиту С в крови.
Определение глюкозы натощак. Анализ крови на сахар. Позволяет определить скрыто протекающий сахарный диабет.
Анализ мочи общий. Сдается при каждом посещении. Позволяет наблюдать за состоянием мочевыделительной системы беременной (белок, сахар).
УЗИ в ранние сроки беременности. Доктор выпишет направление на УЗИ в 11-14 недель.
СПИСОК ВРАЧЕЙ ДЛЯ БЕРЕМЕННЫХ
- врача-акушера-гинеколога – не менее семи раз;
- врача-терапевта – не менее двух раз;
- врача-стоматолога – не менее двух раз;
- врача-оториноларинголога и врача-офтальмолога – не менее одного раза (не позднее 7-10 дней после первичного обращения в женскую консультацию);
- других врачей, узких специалистов – по показаниям.
При осложненном течении беременности кратность осмотров и консультаций врача акушера-гинеколога и врачей-специалистов определяется индивидуально, с учетом особенностей организма и возраста будущей мамы.
Анализы и обследования в первом триместре до 14 недель.
Если вы уже посетили врача – необходимые анализы уже сданы, если впервые посетили женскую консультацию или медицинский центр, то сдаются все анализы, указанные ранее.
- Общий анализ мочи;
- Измерение артериального давления;
- Измерение массы тела для ориентировки нормальной прибавки веса при беременности.
УЗИ СКРИНИНГ 1 ТРИМЕСТРА БЕРЕМЕННОСТИ
Врач вам должен был выписать направление на УЗИ в строго определенные сроки в 11–14 недель беременности, когда главным образом оценивается толщина воротникового пространства плода (ТВП). Толщина воротникового пространства (подкожное скопления жидкости в тыльной области шеи) плода в норме должна быть в пределах 2 мм.

- УЗИ – измерение толщины воротникового пространства (ТВП) эмбриона;
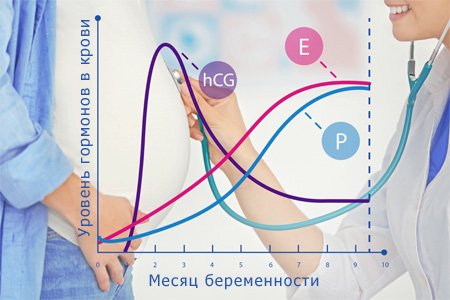
- биохимического исследования крови на два гормона: РАРР-А (плацентарного протеина) и b-ХГЧ (свободной бета-субъединицы хорионического гонадотропина). Анализ крови сдается на 2-3 день после проведения УЗИ. Кровь берут строго натощак.
Специальная компьютерная программа на основании полученных данных рассчитает индивидуальный риск рождения ребенка с хромосомными нарушениями (синдром Дауна, синдром Эдвардса). Нормальными значениями концентраций биохимических маркёров для любого срока беременности принято считать МоМ от 0,5 до 2. При этом, если ультразвуковое исследование и взятия венозной крови проводится в один день, то врачи получают наиболее достоверные результаты исследования для выявления врожденной и наследственной патологии плода.
При высоком риске назначают дополнительные, в том числе и инвазивные, методы диагностики – (например, амниоцентез).
Исследования второго триместра с 15 по 26 недели.
- Общий анализ мочи;
- Измерение артериального давления;
- Измерение массы тела для ориентировки нормальной прибавки веса при беременности;
- Измерение окружности живота на уровне пупка (в конце нормальной беременности окружность равна примерно 90–100 см). Окружность живота больше 100 см обычно наблюдается при многоводии, беременности двойней, крупном плоде, поперечном положении плода и ожирении;
- Определение тонуса и напряжения матки.
ОПРЕДЕЛЕНИЕ ВЫСОТЫ ДНА МАТКИ (ВДМ)
Начиная с четвертого месяца беременности дно матки можно прощупать через переднюю брюшную стенку. Высоту стояния дна матки гинеколог будет измерять сантиметровой лентой при каждом посещении, и сравнивать с нормальными значениями.

ВДМ позволяет судить не столько о сроке беременности, сколько о нормальном росте и развитии плода во время беременности. Если ВДМ значительно отстает от нормальных показателей, это может свидетельствовать о внутриутробной задержке плода. Однако врач при определении ВДМ учитывает, что на её высоту может влиять размер плода, избыточное количество околоплодных вод, многоплодие, неправильное положение плода и другие особенности течения беременности.
АУСКУЛЬТАЦИЯ ПЛОДА
Аускультация плода – это выслушивание частоты сердечных сокращений плода с помощью акушерского стетоскопа или портативного детектора сердцебиения плода.

Гинеколог оценивает частоту, ритм и ясность сердцебиения плода (в норме ЧСС находится в диапазоне 140-160 ударов в минуту).
СКРИНИНГ 2 ТРИМЕСТРА (ТРОЙНОЙ ТЕСТ)
При сроке беременности от 16 до 18 недели женщина может быть направлена на биохимический скрининг второго триместра беременности «тройной тест», который состоит из определения концентрации гормона ХГЧ, Альфа-фетопротеина (АФП) и свободного эстриола целью оценки риска хромосомных аномалий и дефекта нервной трубки плода.
При определении риска хромосомной патологии плода по уровню этих трех биохимических маркеров врачом обязательно учитываются данные, полученные при проведении скрининга в I триместре.
На скрининг 2 триместра направляются женщины, не проходившие скрининговое обследование 1 триместра, или беременные из группы высокого риска.
УЗИ ВО ВТОРОМ ТРИМЕСТРЕ
- фетометрию плода (размеры головы, живота, конечностей), определят вес плода по УЗИ;
- оценят околоплодные воды;
- внутренние органы (сердце, почки, селезенка, печень);
- осмотрят полушария головного мозга;
- замерят толщину плаценты и др.
Все данные будут занесены в протокол скринингового ультразвукового обследования.
ТЕСТ НА ТОЛЕРАНТНОСТЬ К ГЛЮКОЗЕ
Данные тест направлен на выявление или исключение гестационного сахарного диабета. В связи с тем, что у большинства беременных такое заболевание, как гестационный сахарный диабет протекает без явных клинических симптомов, в сроки между 24 и 28 неделями беременности проводится определение глюкозы венозной плазмы натощак (тест на толерантность к глюкозе).
Данный анализ НЕ делается беременным с существующим сахарным диабетом или женщинам, у которых на ранних сроках выявлено нарушение углеводного обмена.
Обследования в третьем триместре с 27 недели
- Общий анализ мочи;
- Измерение артериального давления.
- Измерение массы тела для ориентировки нормальной прибавки веса при беременности.
- Измерение окружности живота на уровне пупка
- Определение тонуса и напряжения матки.
- Аускультация плода.
- Замер высоты стояния дна матки (ВДМ).
- Положения плода в полости матки.
УЗИ, допплер, КТГ в 3 триместре
Скрининговое УЗИ плода в 3 триместре проводится в сроке 30-34 недели для функциональной оценки плода, выявления некоторых пороков развития, проявляющихся в поздние сроки беременности, определения тактики ведения беременности, метода родоразрешения.
Допплерометрию, позволяющую оценить интенсивность кровотока в сосудах матки и пуповины. Данное исследование не отличается от обычного УЗИ.
После 33 недель беременности проводится кардиотокография (КТГ) для одновременной регистрации частоты сердечных сокращений плода и тонуса матки. По двигательной активности плода оценивается возможная внутриутробная гипоксия (кислородное голодание).

После 32 недель беременности определяют положение плода, предлежащую часть (головное или ягодичное предлежание плода).
Другие анализы
Еще раз в 3 триместре беременности в 30 недель сдается: общий анализ крови, кровь на сифилис и ВИЧ-инфекцию, на вирусный гепатит В и С, биохимический анализ крови, мазок на гонококки и грибы (на 36 неделе, незадолго до предполагаемых родов), а также другие анализы по показаниям.
Оформление документов
Ведение беременности предполагает не только наблюдение на протяжении всего периода беременности за состоянием здоровья будущей мамы и ее ребенка, но также оформление и выдачу необходимых документов (например, выдачу листка нетрудоспособности для оформления отпуска по беременности и родам), обменной карты, родового сертификата.
Полезно знать

Плановые обследования при беременности по неделям – это разработанный врачами график сдачи анализов и посещения узких специалистов. Он основан на рекомендациях Министерства Здравоохранения и Соцразвития РФ и направлен на поддержку здоровья и благополучного течения беременности.
Будущей маме важно посещать врача, следовать рекомендациям, которые он дает, и проходить плановые обследования. Врач-гинеколог следит за течением беременности, рисками возможных осложнений, наблюдает за развитием плода и состоянием беременной. Обследования и ряд анализов помогают вовремя заметить возможные проблемы и оказать необходимую помощь.
Таблица обследований при беременности по срокам
| Срок в неделях | Вид обследования и анализов |
|---|---|
| 5-7 | Первое посещение гинеколога, подтверждение беременности. |
| 7-11 | Посещение гинеколога, постановка на учет в женскую консультацию. Измерение давления, пульса, температуры, размера таза, веса и роста беременной. Анализы: коагулограмму, общий анализ мочи, общий анализ крови, биохимический анализ крови, анализ крови на TORCH-инфекции, анализ на группу крови и резус-фактор, анализ крови на ВИЧ, гепатит В и С, сифилис и мазок на цитологическое исследование. |
| 2 недели после постановки на учет | Посетить врачей: стоматолога, офтальмолога, отоларинголога, кардиолога, терапевта. |
| 11-14 | Первое плановое УЗИ, первый скрининг («двойной тест») |
| 16 | Осмотр гинекологом |
| 16-18 (допускается до 20 недели) | Второе плановое УЗИ и второй скрининг («тройной тест») |
| 20 | Осмотр гинекологом, общий анализ мочи, второе обследование на сифилис. |
| 22 | Гинеколог |
| 24 | Осмотр гинекологом, осмотр ног на наличие варикозного расширения вен и анализ мочи. |
| 26 | Гинеколог |
| 28 | Гинеколог, осмотр на наличие варикозного расширения вен и анализ мочи. |
| 30 | Гинеколог, анализ мочи, анализ крови, биохимический анализ крови, третье обследование на сифилис, тест на ВИЧ и мазок на флору. |
| 32-36 | Третье плановое УЗИ |
| 33-34 | Кардиография плода (КТГ) |
| 35 | Гинеколог, осмотр на варикозное расширение вен, анализ мочи, КТГ плода. |
| 37 (далее 1 раз неделю до родов) | Гинеколог |
Обследования при беременности в первом триместре (с 1 по 13 неделю)
В первом триместре гинеколог направляет беременную на осмотр к узкоспециализированным врачам, посещение которых обязательно:
- ЛОР — осматривает на предмет хронических или инфекционных заболеваний органов дыхания и слуха, берет мазок со слизистой;
- Стоматолог — осматривает состояние ротовой полости, зубов;
- Окулист — дает рекомендации по способу родов (при высоком внутриглазном давлении может рекомендовать кесарево сечение);
- Кардиолог — проверяет состояние сердца;
- Рентгенолог — всем членам семьи, с которыми живет беременная, нужно сделать флюорографию и передать эти данные терапевту, самой беременной делать рентген или флюорографию запрещено;
- Терапевт — дает заключение по результатам осмотра.
Гинеколог измеряет давление, рост, вес, размер таза, заносит эти данные в карту беременной. Дает рекомендации по приему витаминов, правильному питанию, режиму дня и выписывает направление на анализы:
- Общий анализ мочи. По анализу можно быстро оценить общее состояние здоровья беременной, как работают ее почки. Для анализа собирают утреннюю мочу (ночью почки работают активнее, моча становится более концентрированной, поэтому такая диагностика точнее)
- Мазок на флору. По мазку на флору выявляют возможные инфекции и воспаления. Если есть отклонения, гинеколог назначает дополнительные исследования. Часто при плохом мазке назначают тест на заболевания, передающиеся половым путем (ЗППП). Некоторые инфекции опасны для нормального развития плода, в этом случае их лечат, учитывая срок беременности и качество препарата (выбирают лекарства не общего, а местного воздействия)
- Общий анализ крови. Анализ крови при беременности сдают при постановке на учет и повторно в каждом триместре. Так у врача есть возможность отслеживать состояния пациентки. По результатам клинического анализа крови при беременности определяют количество лейкоцитов, тромбоцитов, гемоглобина, оценивают СОЭ и другие показатели
- Биохимический анализ крови. Анализ помогает выявить сбои в работе важных органов: печени и поджелудочной. Высокий уровень креатинина и мочевины отмечают при нарушении работы почек. Высокий билирубин связан с проблемами с печени. По уровню глюкозы отслеживают работу поджелудочной железы чтобы не пропустить возможное развитие гестационного диабета
- Тест на свертываемость крови. Если нет отклонений, анализ делают раз в триместр
- Группа крови и резус-фактор. Даже если вы знаете свою группу крови, этот анализ вам все равно обязаны сделать. При возможной большой кровопотере или внеплановой операции эта информация может спасти жизнь маме и малышу. Когда у женщины отрицательный резус-фактор, а у отца ребенка – положительный, возможно возникновение резус-конфликта. Это означает, что организм мамы станет воспринимать ребенка как чужеродное тело и вырабатывать антитела, чтобы устранить его. Такая реакция организма может привести к развитию анемии, выкидышу или внутриутробной гибели плода. Если по анализу у мамы отрицательный резус-фактор, кровь сдает будущий папа. Если у него положительный резус-фактор, беременная сдает анализ на антитела один раз в месяц до 32-й недели беременности. После 32 недели и до конца беременности – два раза в месяц. Если беременность первая и до 28-й недели антитела не появились, врачи предлагают ввести сыворотку, блокирующую выработку антител в дальнейшем
- Анализы на ВИЧ, сифилис, гепатит. Эти анализы сдают в начале беременности и на 30–35-й неделе (из-за длительного инкубационного периода заболеваний)
- TORCH-инфекции. Анализ на TORCH показывает, есть ли у будущей мамы иммунитет к токсоплазме, краснухе, цитомегаловирусу, герпесу и некоторым другим инфекциям. Они очень опасны для внутриутробного развития малыша. Если антител не обнаружили, беременной нужно будет соблюдать все меры профилактики, чтобы не заболеть в период вынашивания малыша
- Двойной тест. Включает в себя ультразвуковое исследование и анализ крови на уровень хорионического гонадотропина человека (ХГЧ) и белка, который вырабатывается плазмой (РАРР-А). Эти анализы показывают, есть ли риск развития у ребеночка хромосомных отклонений (синдрома Дауна).
Обследования при беременности во втором триместре (с 14 по 27 неделю)
Во втором триместре гинеколог начинает измерять и записывать высоту положения дна матки и объем живота. Беременная посещает гинеколога чаще: уже раз в две-три недели. Если состояние будущей мамы нормальное, врач назначает, какие обследования нужно пройти беременной:
- На 18-21 неделе она проходит второй скрининг, «тройной тест», по которому врачи определяют уже более точно риск возможной патологии ребенка;
- С 18 по 21 неделю делают второе плановое УЗИ, оценивая состояние плаценты, околоплодных вод, смотрят, как развивается малыш, на этом сроке уже можно узнать его пол;
- Сдают общий анализ мочи;
- Сдают второе обследование на сифилис.
Врач может назначать дополнительные повторные анализы крови, мочи и другие, если это нужно для уточнения состояния беременной.
Анализы и обследования по неделям беременности в третьем триместре (с 28 по 40 неделю)
С 30 недели гинеколог оформляет будущей маме декретный отпуск и выдает ей обменную карту. Какие обследования проходит беременная в третьем триместре:
Обязательные анализы во время беременности по неделям и триместрам
Многие женщины жалуются, что сдача анализов во время беременности отнимает много времени и сил. Действительно, будущей маме необходимо пройти множество тестов. Однако своевременно проведенное обследование позволяет контролировать течение беременности и вовремя выявить нарушения в развитии плода, проблемы со здоровьем женщины. Многие патологии, если узнать о них на ранних стадиях, можно устранить при помощи грамотной терапии, что повышает шанс на нормальное вынашивание ребенка и родоразрешение без осложнений. Какие же анализы нужно сдать во время беременности?
Список анализов во время первого триместра беременности (0–14 недель)
На учет в женскую консультацию женщины обязаны встать до срока 12 недель. На первичном приеме врач-гинеколог проведет осмотр, соберет анамнез и назначит анализы крови:
- Общий.
- Биохимию.
- На антитела классов M, G к вирусам краснухи, герпеса, цитомегаловирусу, а также токсоплазме (TORCH-панель).
- Коагулограмму.
- На группу крови, резус-фактор.
- На сифилис, гепатит B и C, ВИЧ.
- На сахар, на толерантность к глюкозе.
- Двойной тест (РАРР-А+ХГЧ). Позволяет обнаружить такие патологии, как синдромы Эдвардса, Патау, Дауна.
Кроме того, понадобится сдать анализ мочи, ПЦР на хламидии, гонококки, микоплазму, микроскопическое исследование влагалищных выделений.
Какие анализы нужно сдать при беременности во втором триместре (14–26 недель)?
Комплекс анализов во время беременности в этот период включает:
- Общий анализ крови.
- Тест на резус-антитела (если у женщины отрицательный, а у партнера – положительный резус-фактор).
- Тройной тест (бета-ХГ + АПФ + эстриол). Его сдают на 16–18-й неделе.
После 14 недель также берут посев средней порции мочи.
Необходимые анализы во время третьего триместра беременности (27–40 недель)
По количеству исследований третий триместр такой же насыщенный, как и первый. Беременной женщине предстоит сделать анализ крови:
- Общий и биохимический.
- Коагулограмму.
- TORCH-панель.
- На гепатит B и C, сифилис, ВИЧ.
- ПГТТ (пероральный глюкозотолерантный тест).
Также следует сдать анализ мочи, пройти микроскопическое исследование выделений из влагалища (позволяет обнаружить гонококк, грибы кандида).
Какие дополнительные анализы могут назначить при беременности?
Во втором и третьем триместрах могут назначить дополнительные анализы крови, чтобы определить следующие характеристики:
- толерантность к глюкозе (его еще называют «на сахар»),
- содержание ферритина,
- уровень гомоцистеина.
Это делается для того, чтобы предотвратить осложнения беременности или вовремя устранить их.
Толерантность к глюкозе показывает вероятность развития диабета беременных. Этот анализ назначают в случае повышенного уровня глюкозы в общем анализе крови и таких косвенных признаков как отеки и резкий набор веса.
Ферритин – один из показателей обеспеченности организма железом, т. к. во втором и третьем триместрах потребность в железе резко возрастает и у женщин развивается анемия. Обычно врачи ориентируются на уровень гемоглобина, а содержание ферритина контролируют в том случае, если при низком уровне гемоглобина назначенные препараты железа не дают эффекта. Правда, нередко оказывается, что женщины их не принимают из-за развития побочных эффектов – режущая боль в животе, рвота, запоры. В этом случае для профилактики анемии и повышения уровня гемоглобина необходимо переходить на прием липосомного железа, например, в составе комплекса Прегнотон Мама (подробнее о продукте можно узнать здесь).
Гомоцистеин – вещество, для утилизации которого требуется витамин В9. Его уровень в крови показывает способность женщины усваивать фолиевую кислоту. Опасность представляет как дефицит витамина В9, так и избыток гомоцистеина – он увеличивает риск нарушения развития плода, плохо сказывается на сердечно-сосудистой системе самой женщины, может привести к инфарктам и инсультам. Примерно у 5-11 % женщин отсутствуют ферменты, которые превращают фолиевую кислоту в ее биологически активную форму – метилтетрагидрофолат. Чтобы застраховаться от такой ситуации, лучше сразу выбрать для приема во время беременности препарат, в состав которого витамин В9 в форме метилтетрагидрофолата, например, упомянутый выше Прегнотон Мама.
Другие обследования
Одни лишь результаты анализов не позволяют сформировать полное представление о состоянии здоровья женщины и ребенка. Поэтому беременным назначают и другие обследования:
- УЗИ. Женщине предстоит три ультразвуковых скрининга: в 10–14, 20–24, 32–36 недель.
- ЭКГ. Нужно сделать, когда женщина становится на учет.
- КТГ (кардиотокограмму) проводят еженедельно с 32 недель. КТГ показывает сердцебиение и шевеление плода, сокращения матки.
- Допплер-исследование. Проводят на 30–32-й неделе. Позволяет понять, достаточно ли кислорода и питательных веществ ребенок получает через плаценту.
Не менее важен и осмотр профильных специалистов. В первом триместре нужно посетить отоларинголога, стоматолога, офтальмолога, эндокринолога, а также терапевта. В третьем триместре предстоит повторная консультация терапевта и офтальмолога – их заключение важно, например, при определении способа родоразрешения (естественные роды или кесарево сечение).
На протяжении всей беременности необходимо посещать гинеколога: один раз в 3 недели в первом триместре, один раз в 2 недели – во втором, один раз в неделю – в третьем.
Помните, что при вынашивании ребенка важно не только своевременно проходить назначенные исследования и тесты, но и внимательно следовать рекомендациям врачей. Так, женщинам рекомендуют обратить внимание на питание, избегать стрессов, чаще гулять на свежем воздухе.
Календарь анализов и обследований при физиологической беременности
Врач акушер-гинеколог собирает анамнез, проводит общее физикальное обследование органов дыхания, кровообращения, пищеварения, мочевыводящей системы, молочных желез, антропометрию (измерение роста, массы тела, определение индекса массы тела), измерение размеров таза, осмотр шейки матки в зеркалах, бимануальное влагалищное исследование
Не позднее 7-10 дней после первичного обращения в женскую консультацию
Осмотры и консультации:
– других врачей-специалистов – по показаниям, с учетом сопутствующей патологии
В первом триместре (до 13 недель) (и при первой явке)
1. Общий (клинический) анализ крови.
2. Анализ крови биохимический (общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее – АЛТ), аспартат-трансаминаза (далее – АСТ), глюкоза, общий холестерин.
3. Коагулограмма – количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопластиновое время (далее – АЧТВ), фибриноген, oпределение протромбинового (тромбопластинового) времени.
4. Определение антител классов M, G (IgM, IgG) к вирусу краснухи в крови, к вирусу простого герпеса (ВПГ), к цитомегаловирусу (ЦМВ), определение антител к токсоплазме в крови.
5. Общий анализ мочи.
6. Определение основных групп крови (А, В, 0) и резус-принадлежности. У резус-отрицательных женщин:
а) обследование отца ребенка на групповую и резус- принадлежность.
7. Определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов M, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов M, G к антигену вирусного гепатита B и вирусному гепатиту С в крови.
8.Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида.
9. ПЦР хламидийной инфекции,
ПЦР гонококковой инфекции,
ПЦР микоплазменной инфекции,
Посещение врача-акушера-гинеколога каждые 3-4 недели (при физиологическом течении беременности).
Электрокардиография (далее – ЭКГ) по назначению врача-терапевта (врача-кардиолога).
До 13 недель беременности принимаются:
– фолиевая кислота не более 400 мкг/сутки;
– калия йодид 200-250 мкг/сутки (при отсутствии заболеваний щитовидной железы)
1 раз в месяц (до 28 нед)
Анализ крови на резус-антитела (у резус-отрицательных женщин при резус- положительной принадлежности отца ребенка)
Биохимический скрининг уровней сывороточных маркеров:
– связанный с беременностью плазменный протеин А (РАРР-А),
– свободная бета-субъединица хорионического гонадотропина (далее – бета-ХГ)
В кабинете пренатальной диагностики проводится ультразвуковое исследование (далее – УЗИ) органов малого таза.
По результатам комплексной пренатальной диагностики выдаётся заключение врача-генетика.
После 14 нед – однократно
Посев средней порции мочи
Для исключения бессимптомной бактериурии (наличие колоний бактерий более 105 в 1 мл средней порции мочи, определяемое культуральным методом без клинических симптомов) всем беременным женщинам.
Во втором триместре
Общий (клинический) анализ крови и мочи.
Посещение врача-акушера-гинеколога каждые 2-3 недели (при физиологическом течении беременности). При каждом посещении врача женской консультации – определение окружности живота, высоты дна матки (далее – ВДМ), тонуса матки, пальпация плода, аускультация плода с помощью стетоскопа.
Калия йодид 200-250 мкг/сутки
1 раз в месяц (до 28 нед)
Кровь на резус-антитела (у резус-отрицательных женщин при резус-положительной принадлежности отца ребенка)
Анализ крови на эстриол, альфа-фетопротеин, бета-ХГ
Только при поздней явке, если не проводился биохимический скрининг уровней сывороточных маркеров в 11-14 недель
В женской консультации проводится второе скрининговое УЗИ плода
В третьем триместре (27-40 нед)
1. Общий (клинический) анализ крови.
2. Анализ крови биохимический (общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее – АЛТ), аспартат-трансаминаза (далее – АСТ), глюкоза, общий холестерин).
3. Коагулограмма – количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопластиновое время (далее – АЧТВ), фибриноген, oпределение протромбинового (тромбопластинового) времени.
4. Определение антител классов M, G (IgM, IgG) к вирусу краснухи в крови, определение антител к токсоплазме в крови.
5. Общий анализ мочи.
6. Определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов M, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов M, G к антигену вирусного гепатита B и вирусному гепатиту С в крови.
7.Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида.
Посещение врача-акушера-гинеколога каждые 2 недели, после 36 недель – еженедельно (при физиологическом течении беременности).
При каждом посещении врача женской консультации – определение окружности живота, ВДМ, тонуса матки, пальпация плода, аускультация плода с помощью стетоскопа.
Калия йодид 200-250 мкг/сутки
Пероральный глюкозо-толерантный тест (ПГТТ)
У резус-отрицательных женщин при резус-положительной крови отца ребенка и отсутствии резус-антител в крови матери
Введение иммуноглобулина человека антирезус RHO[D]
Выдается листок нетрудоспособности на отпуск по беременности и родам
Третье скрининговое УЗИ плода с допплерометрией в женской консультации. Осмотры и консультации:
При каждом посещении врача женской консультации помимо определения окружности живота, высоты дна матки (далее – ВДМ), тонуса матки, определяют положение плода, предлежащую часть, врач проводит аускультацию плода с помощью стетоскопа.
Проводится кардиотокография (далее – КТГ) плода
На протяжении беременности
В женских консультациях функционируют школы беременных, которые посещают будущие мамы вместе с папами. В процессе обучения происходит ознакомление с изменениями в организме женщины при физиологической беременности, знакомство с процессом родов, правильным поведениям в родах, основами грудного вскармливания.
Более 37 недель
Госпитализация с началом родовой деятельности. По показаниям – плановая дородовая госпитализация.
Плановая госпитализация для родоразрешения
Не позднее 72 часов после родов
Всем женщинам с резус-отрицательной группой крови, родившим ребенка с положительной резус-принадлежностью, либо ребенка, чью резус-принадлежность определить не представляется возможным, независимо от их совместимости по системе АВ0
Повторное введение иммуноглобулина человека антирезус RHO[D]
1. Раннее прикладывание к груди
2. Рекомендации по грудному вскармливанию.
3. Консультация врачей-специалистов по сопутствующему экстрагенитальному заболеванию (при наличии показаний).
Таблица обследований во время беременности по неделям
Плановые обследования при беременности по неделям — это разработанный врачами график сдачи анализов и посещения узких специалистов. Он основан на рекомендациях Министерства Здравоохранения и Соцразвития РФ и направлен на поддержку здоровья и благополучного течения беременности.
Будущей маме важно посещать врача, следовать рекомендациям, которые он дает, и проходить плановые обследования. Врач-гинеколог следит за течением беременности, рисками возможных осложнений, наблюдает за развитием плода и состоянием самой беременной. Обследования и ряд анализов помогают вовремя заметить возможные проблемы и оказать необходимую помощь. Если беременность протекает нормально, обследование беременных по триместрам включает в себя посещение гинеколога один раз в месяц в I триместре, во II триместре – раз в 2–3 недели, с 36 недели и до родов гинеколог осматривает беременную каждую неделю.

План обследования беременной в женской консультации
Чтобы получить законную помощь в ведении беременности, нужно встать на учет в женскую консультацию. Сделать это лучше на 6-8 неделе беременности (с собой обязательно взять паспорт и страховой полис).
Обследования в первом триместре (с 1 по 13 неделю)
В первом триместре гинеколог направляет беременную на осмотр к узкоспециализированным врачам, посещение которых обязательно:
- ЛОР — осматривает на предмет хронических или инфекционных заболеваний органов дыхания и слуха, берет мазок со слизистой;
- стоматолог — осматривает состояние ротовой полости, зубов;
- окулист — дает рекомендации по способу родов (при высоком внутриглазном давлении может рекомендовать кесарево сечение);
- кардиолог — проверяет состояние сердца;
- рентгенолог — всем членам семьи, с которыми живет беременная, нужно сделать флюорографию и передать эти данные терапевту, самой беременной делать рентген или флюорографию запрещено;
- терапевт — дает заключение по результатам осмотра.
Гинеколог измеряет давление, рост, вес, размер таза, заносит эти данные в карту беременной. Дает рекомендации по приему витаминов, правильному питанию, режиму дня и выписывает направление на анализы:
- общий анализ мочи. По анализу можно быстро оценить общее состояние здоровья беременной, как работают ее почки. Для анализа собирают утреннюю мочу (ночью почки работают активнее, моча становится более концентрированной, поэтому такая диагностика точнее);
- мазок на флору. По мазку на флору выявляют возможные инфекции и воспаления. Если есть отклонения, гинеколог назначает дополнительные исследования. Часто при плохом мазке назначают тест на заболевания, передающиеся половым путем (ЗППП). Некоторые инфекции опасны для нормального развития плода, в этом случае их лечат, учитывая срок беременности и качество препарата (выбирают лекарства не общего, а местного воздействия);
- общий анализ крови. Анализ крови при беременности сдают при постановке на учет и повторно в каждом триместре. Так у врача есть возможность отслеживать состояния пациентки. По результатам клинического анализа крови при беременности определяют количество лейкоцитов, тромбоцитов, гемоглобина, оценивают СОЭ и другие показатели;
биохимический анализ крови. Анализ помогает выявить сбои в работе важных органов: печени и поджелудочной. Высокий уровень креатинина и мочевины отмечают при нарушении работы почек. Высокий билирубин связан с проблемами с печени. По уровню глюкозы отслеживают работу поджелудочной железы чтобы не пропустить возможное развитие гестационного диабета; - тест на свертываемость крови. Если нет отклонений, анализ делают раз в триместр;
- группа крови и резус-фактор. Даже если вы знаете свою группу крови, этот анализ вам все равно обязаны сделать. При возможной большой кровопотере или внеплановой операции эта информация может спасти жизнь маме и малышу. Когда у женщины отрицательный резус-фактор, а у отца ребенка – положительный, возможно возникновение резус-конфликта. Это означает, что организм мамы станет воспринимать ребенка как чужеродное тело и вырабатывать антитела, чтобы устранить его. Такая реакция организма может привести к развитию анемии, выкидышу или внутриутробной гибели плода. Если по анализу у мамы отрицательный резус-фактор, кровь сдает будущий папа. Если у него положительный резус-фактор, беременная сдает анализ на антитела один раз в месяц до 32-й недели беременности. После 32 недели и до конца беременности – два раза в месяц. Если беременность первая и до 28-й недели антитела не появились, врачи предлагают ввести сыворотку, блокирующую выработку антител в дальнейшем;
- анализы на ВИЧ, сифилис, гепатит. Эти анализы сдают в начале беременности и на 30–35-й неделе (из-за длительного инкубационного периода заболеваний);
- TORCH-инфекции. Анализ на TORCH показывает, есть ли у будущей мамы иммунитет к токсоплазме, краснухе, цитомегаловирусу, герпесу и некоторым другим инфекциям. Они очень опасны для внутриутробного развития малыша. Если антител не обнаружили, беременной нужно будет соблюдать все меры профилактики, чтобы не заболеть в период вынашивания малыша;
- двойной тест. Включает в себя ультразвуковое исследование и анализ крови на уровень хорионического гонадотропина человека (ХГЧ) и белка, который вырабатывается плазмой (РАРР-А). Эти анализы показывают, есть ли риск развития у ребеночка хромосомных отклонений (синдрома Дауна).
Обследования во втором триместре (с 14 по 27 неделю)
Во втором триместре гинеколог начинает измерять и записывать высоту положения дна матки и объем живота. Беременная посещает гинеколога чаще: уже раз в две-три недели. Если состояние будущей мамы нормальное, врач назначает, какие обследования нужно пройти беременной:
- на 18-21 неделе она проходит второй скрининг, «тройной тест», по которому врачи определяют уже более точно риск возможной патологии ребенка;
- с 18 по 21 неделю делают второе плановое УЗИ, оценивая состояние плаценты, околоплодных вод, смотрят, как развивается малыш, на этом сроке уже можно узнать его пол;
- сдают общий анализ мочи;
- сдают второе обследование на сифилис.
Врач может назначать дополнительные повторные анализы крови, мочи и другие, если это нужно для уточнения состояния беременной.
Анализы и обследования по неделям беременности в третьем триместре (с 28 по 40 неделю)
С 30 недели гинеколог оформляет будущей маме декретный отпуск и выдает ей обменную карту. Какие обследования проходит беременная в третьем триместре:
- В период с 30 по 34 неделю делают третье УЗИ, определяют рост, примерный вес малыша, смотрят его расположение в матке, изучают состояние плаценты, нет ли обвития пуповины, смотрят количество и качество околоплодных вод.
- В период с 32 по 35 неделю делают КТГ (кардиотокографию), исследуют работу сердечно-сосудистой системы эмбриона, наблюдают его двигательную активность. Это исследование помогает определить, как чувствует себя ребенок, нет ли проблем в развитии.
- С 36 недели и до родов гинеколог осматривает беременную каждую неделю.
- На 30 неделе врач дает направление на общий анализ мочи, общий анализ крови, биохимический анализ крови, анализ на ВИЧ и гепатит, третье обследование на сифилис, берется мазок на цитологическое исследование.
Что такое обменная карта
К концу второго триместра, на 22-23 неделе беременности, гинеколог выдает будущей маме на руки обменную карту. Это медицинский документ, где врач отмечает, как идет беременность и фиксирует состояние здоровья женщины. Беременной нужно носить ее с собой, вместе с паспортом и полисом ОМС, на случай, если нужна будет срочная врачебная помощь. Особенно актуально это становится в последнем триместре.
В обменную карту обязательно входят три обязательные части:
- В первой содержится информация, которую вписывал гинеколог женской консультации. Здесь можно узнать личные данные беременной, сведения о хронических и перенесенных заболеваниях, о предыдущих беременностях и родах, все данные измерений при осмотре врачом, копии результатов УЗИ, КТГ, результаты анализов, рекомендации после осмотра другими специалистами.
- Вторая часть содержит информацию, которую вписывает врач роддома. Перед выпиской сюда записывают, как прошли роды, предродовой период, были ли осложнения, если необходимо, вписывают рекомендации по лечению. Эта информация нужна гинекологу женской консультации, когда женщина придет на первый осмотр после родов.
- В третьей части указывают информацию о родившемся малыше. Вписывают его рост, вес, оценку по шкале Апгар. Эта информация важна для педиатра, который осмотрит малыша и перепишет все данные о нем из обменной карты в медицинскую карту маленького пациента.
Краткая таблица обследований при беременности по срокам:
| Срок беременности (в неделях) | Вид обследования и анализов |
|---|---|
| 5-7 | Первое посещение гинеколога, подтверждение беременности. |
| 7-11 | Посещение гинеколога, постановка на учет в женскую консультацию. |
Измерение давления, пульса, температуры, размера таза, веса и роста беременной.
План исследований во время беременности

Какие тесты надо проходить, когда ждешь малыша? УЗИ, скрининги, анализы и другие исследования – сдавайте в срок.
Любой будущей маме хочется, чтобы ее малыш родился в срок и был здоровым. Раньше приходилось полагаться только на мудрость природы и с тревогой ожидать появления ребенка на свет. Зато сейчас практически все изменения, происходящие с малышом в утробе, можно отследить при помощи обязательных анализов и исследований, которые назначаются в женской консультации.
Зачем это надо?
Как правильно питаться будущей маме, в какие мифы о беременности не стоит верить, и как быстро собраться в роддом, рассказывают специалисты.
Ранние подъемы и сдача анализов натощак, сидение в очередях, ультразвуковые исследования, осмотры и замеры кажутся многим женщинам бесполезными процедурами, отнимающими слишком много времени и сил. Если самочувствие нормальное, некоторые будущие мамы стараются избежать даже плановых исследований. Но все данные, которые собираются во время беременности, нужны врачу только для одной цели – чтобы ваша беременность прошла хорошо и вы родили здорового ребенка. В том числе и без генетических аномалий. Воспринимайте ваши походы в женскую консультацию не как суровую необходимость, а как проявление вашей заботы о будущем малыше, которая начинается еще до его рождения. Ведь многие скрытые проблемы с вашим или его здоровьем можно обнаружить только по результатам анализов.
Первый триместр
Первый визит в женскую консультацию проходит на 7-8 неделе беременности. Как раз примерно в это время большинство будущих мам узнают, что они беременны. Врач акушер-гинеколог измерит вес, рост, давление и размер таза. Также вы сможете проконсультироваться с врачом о приеме витаминных и минеральных препаратов. Но уйдёте из женской консультации не просто так, а с целым ворохом направлений на анализы и консультации специалистов. За две недели вам придется сдать: – Анализ мочи. Собирается утренняя порция мочи натощак. По результатам этого анализа оценивается работа почек и бактериальное «население» мочевого пузыря. – Мазок из влагалища для микроскопического исследования. Оно покажет, есть ли воспалительные процессы в половых органах, явные и скрытые инфекции. – Общий анализ крови. Сдается с утра и натощак. Он показывает состав крови и позволяет в динамике отследить его изменение. Например, такой важный фактор, как уровень гемоглобина в крови. Это вещество – единственный транспортировщик кислорода в крови, и от его количества зависит кислородное обеспечение плода. – Анализ на группу крови и резус-фактор. Даже если эти показатели вытатуированы у вас на предплечье, ведущий вашу беременность врач обязан их проверить. Причем, если резус-фактор у вас отрицательный, на анализ отправится и отец будущего ребенка, чтобы выяснить, не будет ли у вас резус–конфликта (несовместимости по резус-фактору). – Анализ крови на ВИЧ, гепатит В и С и сифилис. Даже если вы полностью уверены в себе и партнере, стоит отнестись к необходимости еще раз провериться, как к дополнительной гарантии того, что у вас все в порядке. – Анализ крови на TORCH-инфекции. К ним относят токсоплазму, микоплазму, цитомегаловирус и вирус герпеса. Они могут годами находиться в организме женщины и не причинять ей никаких неудобств, но приводят к порокам развития у будущего ребенка. Если анализ оказывается положительным, врач подбирает женщине специальное лечение. – Анализ крови на сахар. Беременность создает повышенную нагрузку на все органы женщины. В том числе и на поджелудочную железу. Этот анализ позволяет определить, насколько эффективно она работает и предусмотреть все риски, связанные с опасностью развития диабета во время беременности. – Анализ крови на свертываемость, или коагулограмма. Это исследование позволяет определить, как сворачивается кровь – есть ли склонность к тромбам или кровотечению. За эти же две недели необходимо побывать на приеме у терапевта, эндокринолога, офтальмолога и отоларинголога и сделать электрокардиограмму. Второй визит к врачу ожидается в 10 недель. Вы снова сдаете анализ мочи и готовитесь к тому, что перед каждым визитом к врачу до самых родов станете приходить с характерной баночкой. На этой встрече доктор посмотрит результаты ваших анализов и назначения других специалистов и сделает вывод о состоянии вашего здоровья. На сроке 12 недель вы должны обязательно пройти так называемый первый скрининг. Он состоит из анализа крови, выявляющего отклонения в развитии ребенка, и ультразвукового исследования (УЗИ), которое по определенным параметрам показывает степень риска генетических аномалий у малыша, например, синдрома Дауна.
Второй триместр
С 16 недели врач уже может четко слышать сердцебиение плода при помощи акушерского стетоскопа. На этом сроке вам измерят высоту положения дна матки и объем живота, чтобы определить, правильно ли проходит развитие ребенка. Теперь эти параметры будут измерять при каждом посещении. В 18 недель проходит второй скрининг, который выявляет риски хромосомных аномалий и врожденных пороков развития плода при помощи исследования уровня определённых белков крови: альфа-фетопротеина и хорионического гонадотропина. Это исследование возможно только в течение месяца – с 16 по 20 неделю. В остальные периоды уровень этих белков не информативен. Кроме того, на 18 неделе сдается анализ крови на сахар – еще раз проверяется работа поджелудочной железы. Следующий визит к врачу только через месяц – на 22 неделе беременности. Помимо традиционного осмотра вас ждет обязательное УЗИ, которое покажет, как развиваются органы малыша, плацента, и сколько околоплодных вод содержится в матке. На этом сроке уже можно определить пол будущего ребёнка. Помимо УЗИ, вам делают допплеровское исследование кровотока, матки, плаценты и пуповины, чтобы выяснить, насколько хорошо малыш снабжается кислородом и питательными веществами. На 26 неделе встреча с врачом, ведущим беременность, не займет много времени – вас ждет только осмотр.
Третий триместр
К 30 неделе беременности развернутый анализ крови, который вы делали в самом начале беременности, надо повторить. Его результаты необходимы для заполнения обменной карты – основного документа беременной женщины, без которого она при внезапных родах может попасть только в специализированный роддом. На этом же сроке определяется положение ребенка в матке, и оформляется долгожданный декретный отпуск. В 33 недели врач проводит третий скрининг – при помощи ультразвукового исследования определяет особенности развития малыша, выявляет некоторые пороки развития, которые видны только на поздних сроках. Следующий визит к врачу – на 35 неделе. В это время проводится кардиотокография – исследование сердца ребенка и его двигательной активности. При помощи этого метода врач может определить, насколько хорошо малыш себя чувствует. С 37 недели, на которой проводится только плановый осмотр, вы будете встречаться с врачом, ведущим вашу беременность, каждую неделю. На 38 неделе вы дополнительно еще раз сдадите анализ крови на сифилис – в роддом он нужен свежий. А на 39-40 неделе пройдете еще одно ультразвуковое исследование для определения положения ребенка, пуповины и состояния плаценты. В течение всей беременности врач может назначать дополнительные анализы или отправлять вас на консультацию к другим специалистам – все зависит от особенностей течения беременности.
