Рак щитовидной железы
Рак щитовидной железы – злокачественное узловое образование, способное образовываться из эпителия, естественно функционирующего в железе.
Рак щитовидной железы составляет более четверти всех злокачественных новообразований в области головы и шеи. За последние десятилетия, по данным ВОЗ, заболеваемость РЩЖ в мире выросла в 2 раза. Рак щитовидной железы ежегодно является причиной смерти 1% всех больных, умирающих от злокачественных опухолей. Среди всех злокачественных новообразований, это заболевание составляет 0.5 — 3.5 %. То есть на 100 000 населения РЩЖ заболевают в среднем 0.5-0.6 мужчин и 1.2-1.6 женщин.
В России самые высокие показатели заболеваемости отмечаются в Брянской области: 4.9 на 100 000 мужчин и 26.3 на 100 000 женщин. Также наиболее неблагополучные районы в отношении заболеваемости РЩЖ — Архангельская, Саратовская, Свердловская и Магаданская области.
Факторы риска развития рака щитовидной железы
Основные факторы риска:
- Йодная недостаточность
- Ионизирующее излучение (Радиация)
- Наследственность (Семейный анамнез)
К факторам риска также относится наличие у пациентов узловых образований в щитовидной железе, т.е. узловые зобы, рецидивирующие их формы, узловые формы хронических тироидитов.
Йодная недостаточность
Регионы мира с пониженным содержанием йода в воде и пищевых продуктах, являются эндемичными для узлового зоба, на фоне которого нередко развивается рак щитовидной железы. В Российской Федерации эндемичными районами считаются Алтайский край и республика Адыгея.
Ионизирующая радиация
С момента обнаружения данного физического явления и до настоящего момента роль этого фактора, как причины развития РЩЖ, резко возросла. Действие данного фактора, прежде всего, связано с попаданием в организм радиоактивных изотопов йода ( 131 I, 125 I). Так, было установлено, что жители Хиросимы и Нагасаки, которые попали под облучение после взрыва атомных бомб, болели раком щитовидной железы в 10 раз чаще, чем остальные японцы.
В России был отмечен резкий рост заболеваемости РЩЖ, особенно у детей, в регионах, которые подверглись радиоактивному загрязнению после аварии на Чернобыльской АЭС, это Брянская, Тульская, Рязанская области.
Наследственность
Риск развития РЩЖ выше в семьях, где отмечались случаи этого заболевания. Наследственная форма рака связана с наследственными синдромами множественной эндокринной неоплазии (МЭН).
Типы рака щитовидной железы
По гистологическим формам классифицируются четыре типа рака щитовидной железы: папиллярный, фолликулярный, медуллярный и анапластический.
Папиллярный рак — наиболее благоприятный тип. Встречается у детей и взрослых, чаще заболевают в 30-40 лет. Является преобладающей формой РЩЖ у детей. Опухоль чаще возникает в одной из долей и лишь у 10-15% пациентов отмечается двустороннее поражение.
Папиллярная карцинома отличается достаточно медленным ростом. Метастазирует в лимфоузлы шеи, отдаленные метастазы в другие органы наблюдаются редко.
Фолликулярный рак встречается у взрослых с пиком заболеваемости в 50-55-м возрасте. Этот вид опухоли характеризуется медленным ростом. В поздних стадиях образует метастазы в лимфатических узлах шеи, а также в костях, печени и легких. Метастазы фолликулярного рака сохраняют способность захватывать йод и синтезировать тиреоглобулин.
Медуллярный рак может быть как самостоятельным заболеванием, так и компонентом МЭН синдрома. Чаще определяется в пожилой возрастной группе пациентов с узловым зобом. Характеризуется быстрым ростом с инвазией в близлежащие органы и ранним метастазированием.
Анапластический рак чаще возникает у пожилых пациентов с узловым зобом. Его отличает агрессивная форма и раннее метастазирование. Быстрый рост опухолевого узла может приводить к его некротическому распаду, изъязвлению и может служить источником кровотечений.
Гистогенетическая классификация рщж
| ИСТОЧНИК РАЗВИТИЯ | ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА ОПУХОЛИ | |
| доброкачественные | злокачественные | |
| А-клетки | Папиллярная аденома | |
Симптомы
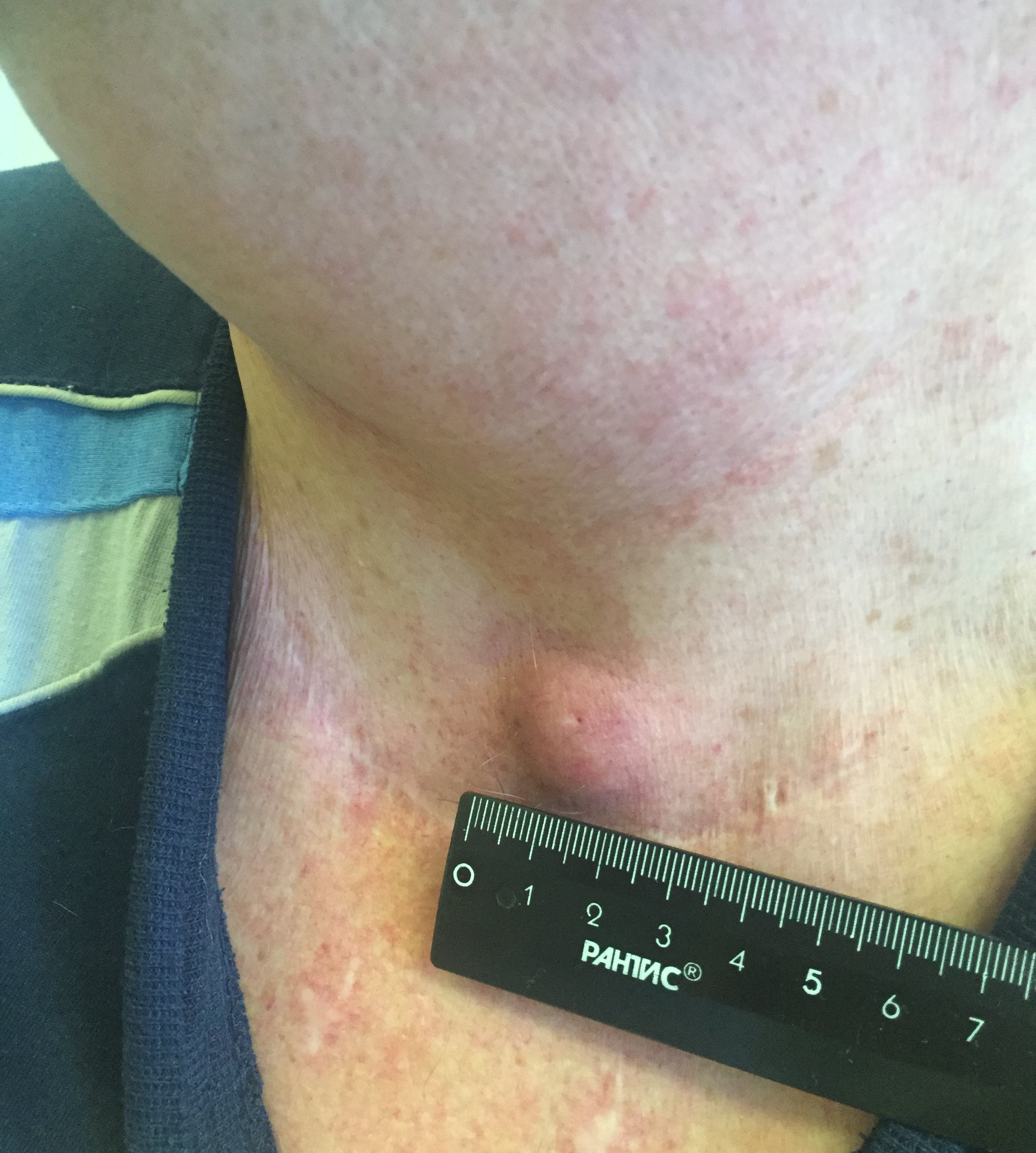
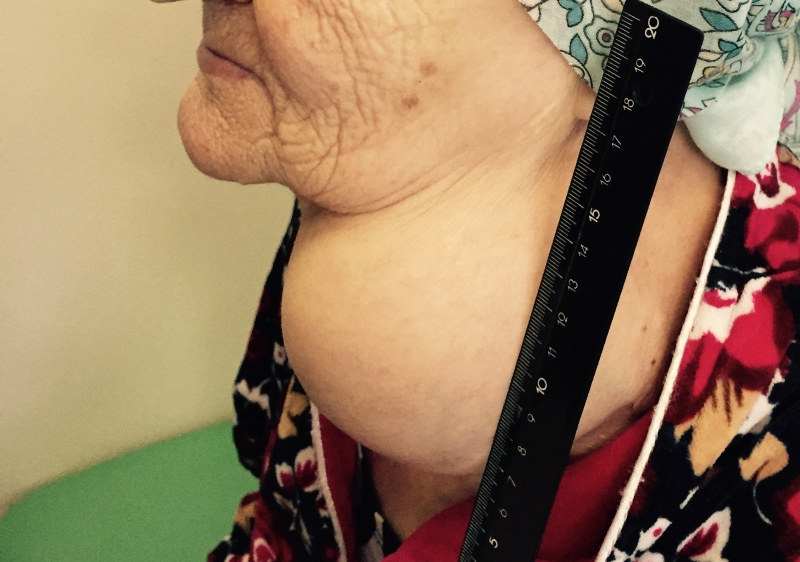
Заболевание может проявляться различными симптомами. Они зависят от стадии, распространенности опухолевого процесса и развившихся осложнений. Небольшие опухоли щитовидной железы обычно не сопровождаются клинической симптоматикой и выявляются случайно при ультразвуковом исследовании. Первой причиной обращения к врачу может послужить увеличение одного шейного лимфатического узла, который при дальнейшем обследовании оказывается метастазом РЩЖ.
Симптомы рака щитовидной железы часто схожи с симптомами простуды, ангины, инфекционных заболеваний:
- Припухлость на шее. Небольшие узлы на шее может выявить только врач, но иногда припухлость можно заметить во время глотания.
- Увеличение шейных лимфоузлов. Однако, этот симптом часто сопровождает простуду или ангину и не связан со злокачественным процессом.
- Изменение тембра голоса. Иногда большой узел щитовидной железы давит на гортань, это может вызвать охриплость.
- Одышка. Причиной может явиться то, что увеличившаяся щитовидная железа вызывает сужение просвета трахеи.
- Затруднение глотания. Также узел щитовидной железы может сдавливать пищевод.
- Боль в шее или горле. Развитие рака щитовидной железы редко вызывает боль, но в сочетании с другими симптомами это сигнал незамедлительно обратиться к врачу.
Большая часть подобных симптомов связана с появлением узла щитовидной железы, который в более чем 95% случаев оказывается доброкачественным. Узлы щитовидной железы довольно частое явление, и в пожилом возрасте риск их появления увеличивается. При обнаружении узелков в области щитовидной железы следует обратиться к врачу.
Диагностика
Ультразвуковая диагностика позволяет обнаружить опухолевые образования от 2-3 мм, определить точное топографическое расположение в железе, визуализировать инвазию капсулы, оценить размеры и состояние лимфатических узлов шеи.
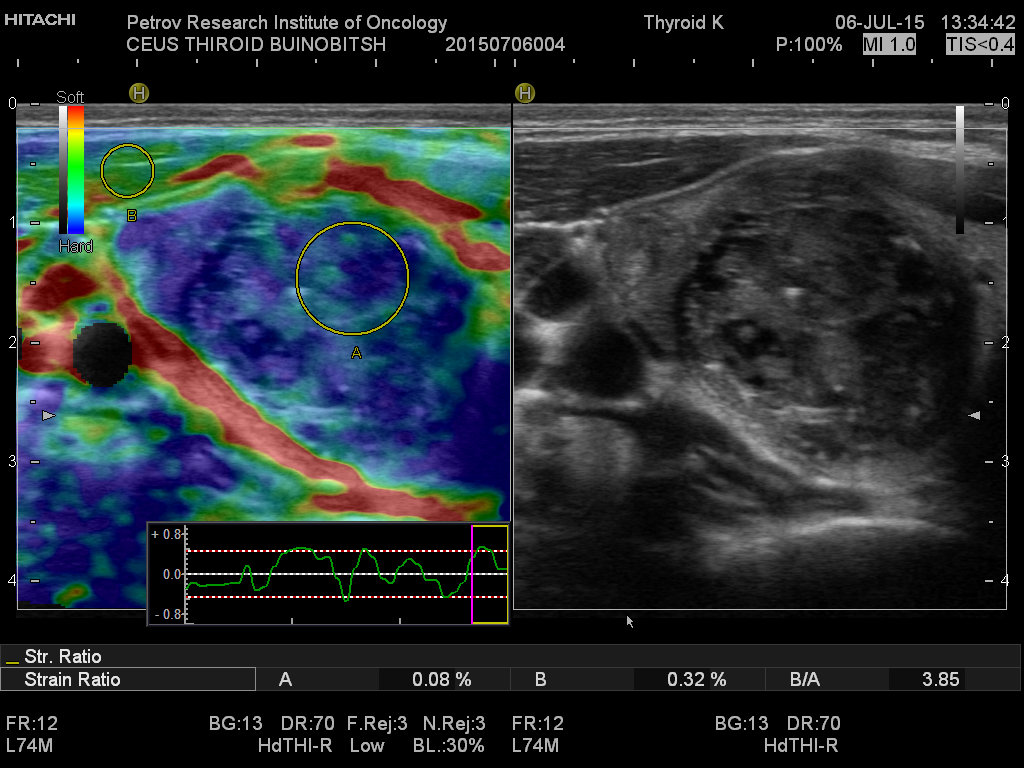
Магнитно-резонансная томография (МРТ) позволяет получить детальную топографо-анатомическую картину опухоли и ее соотношение с органами и структурами шеи. Это необходимо при планировании хирургического лечения в случае инвазии опухоли в соседние структуры.
Компьютерная томография применяется для определения метастатического поражения легких и костей.
Сцинтиграфия щитовидной железы с 125 I, 131 I применяется в основном для выявления остаточной тиреоидной ткани после хирургического лечения, а также для диагностики рецидивов. Она позволяет оценить способность метастазов захватывать йод при планировании радиойодтерапии.
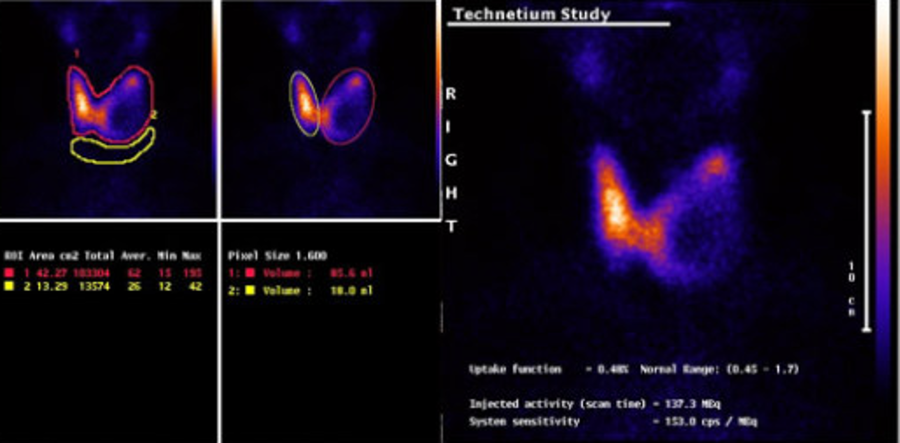
Остеосцинтиргафия позволяет оценить наличие/отсутствие метастатического поражения костей скелета.
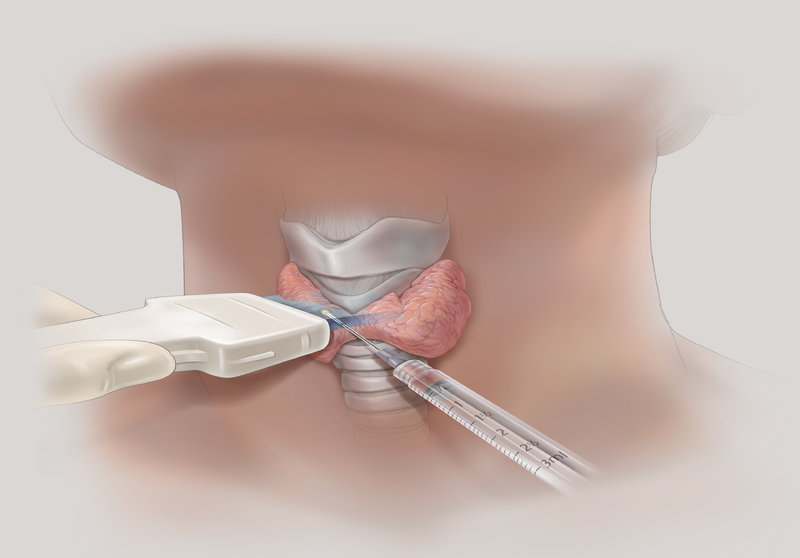
Тонкоигольная аспирационная биопсия выполняется преимущественно под контролем УЗИ, позволяет прицельно получить материал для цитологического исследования, что позволяет в большинстве случаев верифицировать диагноз. ТАБ подозрительных лимфатических узлов дает возможность установить метастатический характер поражения.
Позитронно-эмиссионная томография (ПЭТ) выявляет очаги повышенной метаболической активности, выполняется для диагностики метастазов РЩЖ, не накапливающих йод и не выявляемых при сцинтиграфии.
Лабораторные исследования
Кальцитонин: гормон щитовидной железы, вырабатывается С-клетками. (Норма-0-11,5 пг/мл). Значительное повышение уровня гормона наблюдается при медуллярном раке, уровень повышения связан со стадией заболевания и размерами опухоли.
Тиреоглобулин: определение уровня при дифференцированном раке щитовидной железы позволяет контролировать возникновение рецидива опухоли. После тиреоидэктомии уровень тиреоглобулина должен приближаться к нулю.
Стадирование рака щитовидной железы

Лечение
Основной метод лечения больных раком щитовидной железы – хирургическое лечение в сочетании с курсами радиойодтерапии, таргетной терапией и супрессивной гормонотерапией, а также дистанционной гамма-терапией по показаниям.
Хирургическое лечение
Объем оперативного вмешательства зависит в первую очередь от стадии заболевания, от того, насколько распространился злокачественный процесс. Кроме того, лечение определяется морфологическим вариантом опухоли и возрастом пациента.
У больных папиллярным и фолликулярным раком при небольших стадиях может выполняться гемитиреоидэктомия — удаление одной доли с оставлением или резекцией перешейка железы. При распространении опухоли (T1-3N0M0) производят тотальное удаление щитовидной железы. На поздних стадиях злокачественного процесса производят экстрафисциальную тотальную тиреоидэктомию с удалением лимфоузлов.
Если диагностирован медуллярный, недифференцированный и папиллярный рак, во всех случаях показано тотальное удаление железы — тиреоидэктомия.
Если лимфатические узлы шеи поражены метастазами, выполненяют шейную лимфаденэктомии, в некоторых случаях — расширенную шейную лимфаденэктомию с резекцией соседних органов и структур, в зависимости от распространенности процесса.
Радиойодтерапия После хирургического лечения пациентам с РПЖ назначают проведение радиойодтерапия для уничтожения возможных микрометастазов и остатков тиреоидной ткани (используется 131 I).
Дистанционная лучевая терапия: стандартом лечения является проведение неоадъювантной (предоперационной) терапии для больных с недифференцированным и плоскоклеточным РЩЖ.
Супрессивная гормональная терапия (СГТ) назначается пациентам с папиллярным и фолликулярным РЩЖ в качестве компонента комплексного лечения после операции, чтобы подавить секрецию тиреотропного гормона (ТТГ).
Химиотерапия показана при медуллярном и недифференцированном РЩЖ.
Таргетная терапия применяется для лечения медуллярного и радиойодрезистентных форм дифференцированного РЩЖ.
Наблюдение и прогноз
Сроки наблюдения
- 1й год после лечения – 1раз в 3 мес
- 2 – 3й год после лечения – 1 раз в 4 мес
- 4 – 5й год после лечения – 1 раз в 6 мес
- 6й и последующие годы после лечения – 1 раз в год
Прогноз
| 5-летняя выживаемость: | 10-летняя выживаемость: | |
| Папиллярный рак | 95,3% | 94,2% |
| Фолликулярный рак | 90,1% | 85,7% |
| Медуллярный рак | 87,8% | 80% |

Авторская публикация:
НАЖМУДИНОВ РУСТАМ АСУЛЬДИНОВИЧ ,
врач-онколог ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России
Опухоли щитовидной железы
Щитовидная железа расположена на передней поверхности шеи. У большинства людей ее можно увидеть или прощупать. Щитовидная железа имеет две доли, соединенные узким перешейком. Эта железа поглощает йод из пищи и крови и вырабатывает гормон, выполняющий различные функции. Щитовидная железа содержит в основном два вида клеток:
- Фолликулярные клетки, которые вырабатывают и сохраняют гормон щитовидной железы. Кроме того, они вырабатывают особый белок под названием тиреоглобулин и
- Клетки, вырабатывающие другой гормон – кальцитонин.
Из указанных клеток возникают различные виды рака, отличающиеся по течению, лечению и исходу.
В щитовидной железе возникают различные опухоли, при этом большинство из них (около 95%) – доброкачественные. В связи с тем, что щитовидная железа располагается близко к коже, опухоль, возникшая в ней, имеет вид узла на шее. Узлы в железе могут появиться в любом возрасте, чаще выявляются у взрослых людей, которые сами обнаруживают у себя опухоль.
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Только 5-10% опухолей щитовидной железы относятся к злокачественным. Существует несколько типов рака щитовидной железы:
Папиллярная карцинома составляет 80-85% от общего количества злокачественных опухолей щитовидной железы. Опухоль растет очень медленно и возникает, как правило, в одной доле железы, однако у 10-20% больных поражение бывает двусторонним. Хотя данная опухоль растет медленно, но часто поражает шейные лимфатические узлы. К счастью, большинство людей с папиллярным раком щитовидной железы выздоравливает.
Фолликулярная карцинома является второй по частоте злокачественной опухолью щитовидной железы и составляет 5-10% от числа всех новообразований железы. Она чаще выявляется в странах, где имеется нехватка йода в пище. Обычно этот вид рака не выходит за пределы щитовидной железы, но иногда может метастазировать в легкие и кости. В отличие от папиллярной карциномы, фолликулярные карциномы реже вовлекают в процесс лимфатические узлы. Прогноз у больных фолликулярной карциномой такой же или несколько хуже, чем у пациентов с папиллярной карциномой.
Анапластическая карцинома – редкий вид злокачественной опухоли щитовидной железы. Опухоль быстро поражает структуры шеи и распространяется по организму, приводя чаще всего к смертельному исходу.
Медуллярная карцинома щитовидной железы – единственная опухоль, возникающая из С-клеток, и составляет 5% от общего числа злокачественных новообразований железы. Может поражать лимфатические узлы, легкие и печень еще до выявления первичного очага. Эта опухоль вырабатывает гормон кальцитонин и раковоэмбриональный антиген, которые можно обнаружить в крови больного.
Лимфома щитовидной железы развивается из лимфоцитов – клеток иммунной системы, но встречается очень редко.
Как часто встречается рак щитовидной железы?
В 2002 г. в России было выявлено 8 258 случаев рака щитовидной железы, из них 86% опухолей диагностировано у женщин. В возрасте 30 – 39 лет женщины заболевают в 7 раз чаще мужчин. Максимум заболеваемости раком щитовидной железы приходится на возраст 50-59 лет. За 10-летний период с 1993 по 2002 год отмечен рост заболеваемости раком щитовидной железы. Высокие показатели заболеваемости мужского населения выявлены в Брянской, Орловской, Саратовской областях, Алтайском крае, Краснодарском крае. По уровню заболеваемости женщин лидирует Алтайский край, Брянская область, Краснодарский край, Сахалинская область.
Приблизительно подсчитано, что в 2004 году в США будет диагностировано 23600 новых случаев рака щитовидной железы. Из них 17640 случаев будет выявлено у женщин и 5960 – у мужчин. 840 женщин и 620 мужчин (всего 1460 больных) могут умереть от рака щитовидной железы в 2004 году. Количество новых случаев рака щитовидной железы растет и составляет 3% в год на 100000 населения.
Что вызывает рак щитовидной железы?
Достигнут большой прогресс в понимании того, как изменения в ДНК человека могут превратить нормальные клетки щитовидной железы в злокачественные. ДНК является молекулой, несущей информацию о деятельности всех клеток организма. Мы обычно похожи на наших родителей, так как они являются источниками нашей ДНК. Однако ДНК влияет не только на наш внешний вид. Она также определяет риск развития некоторых заболеваний, в том числе и рака.
Некоторые гены (части ДНК) контролируют рост и деление клеток. Гены, способствующие делению клеток, называют онкогенами. Другие гены замедляют деление клеток или вызывают их гибель, и их называют опухоль-супрессирующими генами. Новообразования могут возникнуть в результате мутаций (изменений) генов и их воздействия на онкогены и опухоль-супрессирующие гены.
Люди могут наследовать поврежденную ДНК от родителя. Во многих случаях ДНК человека повреждается в результате воздействия факторов окружающей среды, например, курения или излучения. Иногда мутации ДНК возникают по неизвестным причинам.
Мутации ДНК, вызывающие некоторые формы папиллярного рака щитовидной железы, вовлекают определенные части онкогена RET. Эти мутации приобретаются во время жизни и реже наследуются. Они присутствуют только в опухолевых клетках и не передаются на детей больного. Приобретенные изменения в других онкогенах и опухоль-супрессирующих генах (например, ras, trk, gsp, p53) также играют роль в возникновении папиллярного и фолликулярного рака щитовидной железы.
Мутации у больных медуллярным раком щитовидной железы вовлекают другие части гена RET (по сравнению с папиллярным раком). Почти все больные с наследуемой формой медуллярного рака щитовидной железы в 1 из 5 случаев спорадических форм того же рака имеют мутацию в гене RET. У большинства пациентов со спорадическим медуллярным раком щитовидной железы имеются приобретенные мутации, присутствующие только в их опухолевых клетках. Больные с семейным медуллярным раком наследуют мутацию гена RET от родителя. Эти мутации присутствуют в каждой клетке организма и могут быть обнаружены при исследовании ДНК клеток крови.
Факторы риска при раке щитовидной железы
Фактор риска – это то, что повышает вероятность развития рака. Например, интенсивное воздействие солнечных лучей на кожу – фактор риска рака кожи. Курение – фактор риска для опухолей легких, полости рта, гортани, мочевого пузыря, почек и некоторых других органов. Однако наличие одного или нескольких факторов риска еще не говорит о том, что у человека обязательно возникнет рак.
К настоящему времени известно несколько факторов, которые повышают вероятность возникновения рака щитовидной железы. Однако у большинства больных раком щитовидной железы нет очевидных факторов риска. Кроме того, у многих людей с наличием одного и более факторов риска рак щитовидной железы вообще не развивается. Если у человека имеется один и более факторов риска, то невозможно сделать заключение о том, насколько определенный фактор влияет на возникновение рака
Низкое содержание йода в пище.
Папиллярный и фолликулярной рак щитовидной железы чаще встречается в тех областях мира, где имеется низкое содержание йода в пищевых продуктах. В некоторых странах йод специально добавляется в пищевую соль и другие продукты питания.
Радиация.
Доказанным фактором риска для папиллярного рака щитовидной железы является облучение головы и шеи в детском возрасте. В прошлом детям проводили облучение по поводу угревой сыпи, грибковой инфекции волосистой части головы, увеличенной вилочковой железы и для сокращения размеров миндалин или аденоидов. Через несколько лет этот вид лечения связали с повышенным риском развития рака щитовидной железы. Лучевое воздействие у взрослых людей сопровождается незначительным риском развития рака щитовидной железы.
Рядом исследований было показано, что повышение риска возникновения узловых образований в щитовидной железе и даже рака, связано с радиоактивным осадками при испытаниях ядерного оружия или инцидентах на атомных электростанциях. Так, отмечено увеличение случаев рака щитовидной железы среди детей около украинского города Чернобыля, где в 1986 году произошел взрыв на АЭС. При этом миллионы людей подверглись воздействию радиоактивных осадков. У спасателей и людей, проживающих около место инцидента, также имеется повышенная частота рака щитовидной железы, хотя они уже были взрослыми на момент аварии.
Наследственные состояния.
У людей с некоторыми наследственными заболеваниями также имеется повышенный риск развития рака щитовидной железы. Так, синдром Гарднера и семейный полипоз сопровождаются повышенным риском возникновения рака щитовидной железы. Редкое генетическое заболевание Каудена (Cowden) также ассоциируется с повышенным риском рака щитовидной железы.
20% медуллярного рака щитовидной железы являются результатом наследуемого измененного гена -семейная медуллярная карцинома щитовидной железы.
Пол и возраст.
Доброкачественные узловые образования щитовидной железы возникают чаще у женщин, чем у мужчин. Большинство случаев папиллярного и фолликулярного рака выявляется в возрасте 30-50 лет. Доброкачественные и злокачественные опухоли щитовидной железы могут возникать у людей всех возрастов.
Факторы риска, связанные с образом жизни.
Табачные изделия и алкоголь – основные факторы риска при большинстве опухолей головы и шеи, включая опухоли полости рта, глотки, пищевода. С другой стороны, не доказано, что указанные факторы повышают риск развития рака щитовидной железы.
Можно ли предотвратить возникновение рака щитовидной железы?
У большинства больных раком щитовидной железы не известны факторы риска, поэтому невозможно предотвратить развитие такого заболевания у подавляющего числа людей. Некоторые исследователи полагают, что увеличение числа случаев рака щитовидной железы можно объяснить рентгенологическими обследованиями маленьких детей. Это предположение не было подтверждено, тем не менее, по возможности, следует избегать рентгенологических исследований у детей.
Большинство семейных случаев медуллярного рака щитовидной железы можно предупредить проведением генетических исследований крови. При выявлении такого заболевания в семье, остальные члены семьи должны быть подвергнуты обследованию.
Если в семье имеются случаи медуллярного рака щитовидной железы, то остальным членам семьи следует наблюдаться у врача, владеющего последними сведениями по генетическому консультированию и обследованию. Если выявлены мутации гена RET, связанные с семейным медуллярным раком щитовидной железы (даже если нет явных узловых образований в железе и других симптомов болезни), то может быть предложена операция с целью предотвращения возникновения медуллярного рака щитовидной железы. Единственным способом профилактики медуллярного рака щитовидной железы при наличии мутаций гена RET является удаление всей железы. После операции необходимо проводить гормонозаместительную терапию.
Возможно ли раннее выявление рака щитовидной железы?
Во многих случаях рак щитовидной железы может быть выявлен на ранних стадиях. В действительности, у большинства больных рак этой локализации диагностируется в более ранних стадиях, и потому лечится более эффективно. В редких случаях рак щитовидной железы не сопровождается симптомами и потому выявляется в поздних стадиях. Опухоли щитовидной железы диагностируются рано, если больной обращается к врачу сразу после того, как он ее заметил. Многие опухоли выявляются во время регулярных профилактических осмотров.
Если появились необычные симптомы в виде опухолевого узла на шее или отечности шеи необходимо сразу показаться врачу. Некоторые исследователи рекомендуют проводить самообследование шеи дважды в год для выявления необычных образований или опухолевых узлов.
Люди, в семье которых имеются случаи медуллярного рака щитовидной железы, имеют очень высокий риск развития этого типа рака. Удаление щитовидной железы у детей в таких семьях является эффективным методом профилактики этого вида рака, который может оказаться фатальным. Если больной отказывается от генетического обследования или операции с целью предупреждения медуллярного рака щитовидной железы, то существуют другие методы, помогающие выявить рак на ранней стадии и провести эффективное лечение.
Диагностика рака щитовидной железы
Признаки и симптомы рака щитовидной железы
Повышенное внимание к признакам и симптомам – лучший способ ранней диагностики большинства случаев рака щитовидной железы. При данном виде рака возможно появление следующих признаков и симптомов:
- Уплотнение (опухолевое образование) на шее, причем иногда быстрорастущее.
- Боль в области шеи, иногда распространяющаяся на область уха.
- Охриплость голоса.
- Нарушение глотания.
- Затрудненное дыхание.
- Кашель, не связанный с инфекционным заболеванием.
Если появились какие-либо из указанных признаков или симптомов, то нужно срочно обратиться к врачу. Другие опухоли области шеи и многие неопухолевые заболевания могут быть причиной появления некоторых из выше приведенных симптомов. Однако единственным способом выяснить, имеют ли эти симптомы связь с раком щитовидной железы, является медицинское обследование. Чем раньше будет установлен правильный диагноз, тем быстрее будет начато лечение и тем эффективнее оно может оказаться.
СВЕДЕНИЯ О ЗАБОЛЕВАНИИ И ОБСЛЕДОВАНИЕ.
Если появились признаки или симптомы, подозрительные на рак щитовидной железы, то необходимо пройти полное медицинское обследование. Врач расспросит о факторах риска, симптомах и других проблемах здоровья. Если у кого-либо в семье был рак щитовидной железы, особенно медуллярный рак, или феохромацитома – опухоль надпочечника, необходимо сообщить об этом врачу.
Во время обследования врач получит дополнительную информацию о признаках и симптомах рака щитовидной железы и состоянии здоровья. Врач обратит особое внимание на размер и консистенцию щитовидной железы и на увеличенные лимфатические узлы на шее и назначит дополнительное обследование.
МЕТОДЫ ИССЛЕДОВАНИЯ:
Сканирование щитовидной железы: Во время этого исследования небольшое количество радиоактивного йода или технеция вводится через рот или в вену. Введенное радиоактивное вещество накапливается в щитовидной железе и специальной камерой оценивается количество накопленного вещества. Измененные зоны щитовидной железы накапливают меньшее количество радиоактивного вещества по сравнению с окружающими тканями и называются “холодными” узлами. Узлы, накапливающие большее количество радиоактивного вещества, называются “горячими”.
Большинство узлов щитовидной железы выглядят как “холодные” на сканограммах. Учитывая тот факт, что как доброкачественные, так и злокачественные узлы могут иметь “холодные” очаги, это исследование мало помогает в диагностике рака щитовидной железы. Оно выполняется в том случае, когда результаты тонкоигольной биопсии сомнительны. Если биопсия подтверждает рак щитовидной железы, то сканирование помогает уточнить степень распространения опухолевого процесса (стадию).
После удаления щитовидной железы выполняется повторное сканирование железы. Сканирование с помощью радиоактивного йода часто применяется у больных папиллярным и фолликулярным раком щитовидной железы. Такое сканирование не используется при медуллярном раке щитовидной железы, так как клетки этого вида рака не накапливают йод. Сканирование щитовидной железы с помощью радиоактивного йода дает наиболее точные результаты у больных с высоким уровнем тиреоидстимулирующего гормона (тиротропина).
Ультразвуковое исследование: С помощью этого метода изучается количество и размер узловых образований щитовидной железы. Однако при УЗИ рак щитовидной железы и доброкачественные образования выглядят одинаково, поэтому данный метод часто не применяется.
Компьютерная томография (КТ): Данный метод обычно не используется для диагностики рака щитовидной железы, а применяется для уточнения стадии заболевания.
Магнитно-резонансная томография (МРТ): Метод очень полезен при обследовании онкологических больных, так как в ряде случаев позволяет отличить доброкачественную опухоль от злокачественной.
Анализ крови. По анализу крови нельзя поставить диагноз рака щитовидной железы. Однако определение в крови тиреоидстимулирующего гормона позволяет судить об общем состоянии щитовидной железы. При подозрении на медуллярный рак щитовидной железы необходимо исследовать уровни кальцитонина в крови. Это исследование может помочь в диагностике медуллярного рака щитовидной железы.
Тиреоглобулин – белок, который вырабатывается щитовидной железой. Однако после удаления большей части железы или ее уничтожения с помощью радиоактивного йода, уровни тиреоглобулина должны быть очень низкими. Если такое не случается, значит раковые клетки все еще присутствуют. При повышении уровня данного белка можно думать о рецидиве опухоли.
Лечение рака щитовидной железы
После обнаружения рака щитовидной железы обсуждается программа лечения. При этом учитываются как тип опухоли, так и стадия и общее состояние больного.
Методы лечения рака щитовидной железы включают: операцию, лечение радиоактивным йодом, гормональную терапию, наружное облучение и химиотерапию. Лучше применять два или более методов, что позволяет излечить большую часть больных раком щитовидной железы.
Если излечение по какой-то причине невозможно, то необходимо удалить или уничтожить как можно больше опухолевой ткани и предотвратить рост, распространение или рецидив рака на длительный период времени. Иногда проводят лишь симптоматическое лечение для уменьшения выраженности симптомов, например, боли, проблем дыхания или глотания.
Мероприятия 2022 года
Архив мероприятий
Противораковое общество РОССИИ создано по инициативе ученых-онкологов и главных врачей онкологических диспансеров, представляющих более 50 регионов России, с целью претворения в жизнь программы профилактики рака в России
Рубрики
Контакты
115478, Москва, Каширское шоссе, 24
Тел.: (499) 324-18-24
Факс: (499) 324-59-11
E-mail: info@pror.ru
Злокачественные опухоли щитовидной железы
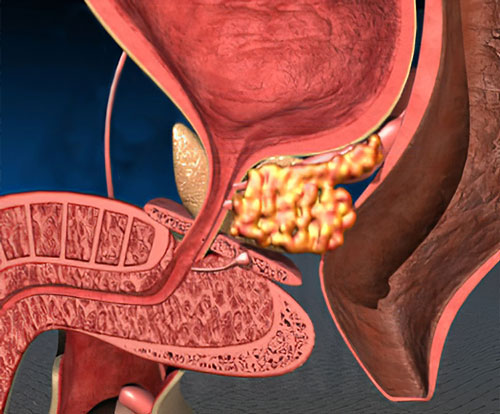
Рак щитовидной железы – наиболее часто встречающаяся злокачественная опухоль в практике эндокринолога. Злокачественные опухоли щитовидной железы могут иметь фолликулярное, парафолликулярное и стромальное происхождение [1].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Злокачественные опухоли щитовидной железы
Код протокола:
Код МКБ-10: С73
Сокращения, используемые в протоколе:
ТАБ – Тонкоигольная аспирационная биопсия.
ТТГ – тиреотропный гормон
Т3 – трийодтиронин
Т4 – тироксин
ТГ – тиреоглобулин
МЕ/л – Международных единиц на литр
пг/мл – пикограмм на миллилитр
мкг/кг – микрограмм на килограмм
УЗИ – ультразвуковое исследование
КТ – компьютерная томография
МЭН – множественные эндокринные неоплазии
РК – Республика Казахстан
Дата разработки протокола: 2013 год.
Категория пациентов: пациенты с узловыми образованиями в щитовидной железе.
Пользователи протокола: эндокринологи, врачи общей практики, онкохирурги поликлиник и стационаров.

Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
– 800 RUB / 4500 KZT / 27 BYN – 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
Доброкачественные и злокачественные.
Доброкачественные опухоли – аденомы: фолликулярная (макрофолликулярная или коллоидная и микрофолликулярная), трабекулярная (эмбриональная), тубулярная (фетальная), папиллярная, из клеток Гюртле; тератома новорожденных.
Злокачественные опухоли – фолликулярный, папиллярный, папиллярно- фолликулярный, плоскоклеточный, медуллярный, недифференцированный рак щитовидной железы, лимфосаркома, метастаз в щитовидную железу [2].
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
Основные
В амбулаторных условиях:
1. Общий анализ крови, определение ТТГ в сыворотке крови, при обнаружении сниженного уровня ТТГ – дополнительное определение уровня свободного Т3 и свободного Т4.
2. Определение кальцитонина в сыворотке крови.
3. УЗИ щитовидной железы.
4. Тонкоигольная пункционная биопсия образования щитовидной железы.
5. Пункционная биопсия лимфатических узлов шеи с последующим
цитологическим исследованием для исключения метастазов в лимфоузлы.
6. Рентгенография органов грудной клетки.
7. Компьютерная томография шеи и средостения с контрастированием для исключения метастазов.
8. При подозрении на местное распространение опухоли – эзофагоскопия, бронхоскопия.
В стационаре:
1. Проведение пробы с пентагастрином.
2. Проведение пробы с кальцием.
3. Определение исходного уровня тиреоглобулина сыворотки крови.
Дополнительные:
1. Общеклинические и биохимические анализы, необходимые в период предоперационной подготовки.
2. Сцинтиграфия, компьютерная томография с контрастированием, тепловидение щитовидной железы.
3. Необходимо исключить синдром МЭН-II (для исключения феохромоцитомы – определение метанефрина, нормометанефрина в суточной моче, для диагностики патологии паращитовидных желез – паратгормона в крови) [3].
Диагностические критерии
Жалобы и анамнез
Появление увеличивающегося образования в области передней и боковой поверхности шеи, боли в области шеи, дисфагия, охриплость голоса, одышка, чувство удушья, похудание. Наличие факторов риска рака щитовидной железы: облучение головы и шеи, отягощенная наследственность по множественной эндокринной неоплазии, быстрый рост узла, симптомы сдавления органов шеи [3].
Физикальное обследование
Пальпация чаще одиночного малоподвижного, возможно, болезненного образования в щитовидной железе с неравномерными контурами и шейных лимфатических узлов.
Лабораторные исследования:
1. Оценка уровня ТТГ (в норме 0,4-2,5 МЕ/л) в сыворотке крови. При раке щитовидной железы уровень ТТГ может быть повышенным, пониженным и в нормальным. При обнаружении сниженного уровня ТТГ – дополнительное определение уровня свободного Т4 (10,3-24,1 пмоль/л) и свободного Т3 (3,2-7,2 пмоль/л).
2. Определение кальцитонина в сыворотке крови (в норме 5-150 пг/мл). Повышение его уровня наблюдается при медуллярном раке щитовидной железы.
3. Проба с пентагастрином. Проводится после ночного голодания. Определяется содержание кальцитонина в крови до и через 2, 5, 10 и 15 минут после внутривенного введения пентагастрин (пентавалон) в дозе 0,5 мкг/кг массы тела. Проба считается положительной и позволяет диагностировать медуллярную карциному, если максимальное повышение уровня кальцитонина превышает 200 пг/мл между 2-5 минутой после введения пентагастрина.
4. Проба с кальцием. Больному в течение 4 часов вводят внутривенно капельно раствор глюконата кальция в дозе 15 мг/кг массы тела (1,5 мл на кг), разведенного раствором глюкозы 5% – 400 мл. Уровень кальция и кальцитонина определяют до, а также через 3 и 4 часа после введения. В норме уровень кальцитонина в крови при содержании кальция в крови 1.9-2,5 ммоль/л не должен превышать 260 пг/мл у мужчин, 120 пг/мл – у женщин. У больных с медуллярной карциномой указанные показатели превышают норму.
5. Определение исходного уровня тиреоглобулина сыворотки крови (в норме 1-2 мкг/л) для выбора тактики лечения после операции при дифференцированных формах рака щитовидной железы. Повышение его уровня, как маркера функционирующей тиреоидной ткани, после операции свидетельствует о росте опухолевой массы.
Инструментальные исследования:
1. Тонкоигольная аспирационная биопсия (ТАБ) щитовидной железы с цитологическим исследованием всех образований щитовидной железы диаметром, превышающим 1 см, при подозрении на злокачественный характер – при меньших размерах узлового образования. Для папиллярного рака характерна смесь папиллярных и фолликулярных элементов с очагами обызвествления, для медуллярного – С-клетки щитовидной железы, продуцирующие кальцитонин, для недифференцированного – высокая клеточность, большие размеры, многоядерность, для фолликулярного – отсутствие и малое количество коллоида, высокая клеточность, наслоение тироцитов друг на друга, увеличение размеров ядер.
2. Сцинтиграфия щитовидной железы с технецием (Tc 99 m ) или йодом (I 131 ) – для выявления «холодного» узла (участок сниженного накопления радиоизотопа), характерный для раковой опухоли щитовидной железы и «горячего» узла (участок повышенного накопления радиоизотопа), характерный для токсической аденомы.
3. Тепловидение. Его использование основано на свойстве злокачественных образований иметь из-за усиленного метаболизма температуру выше, чем окружающие ткани.
4. Ультразвуковое исследование щитовидной железы, которое в случае рака щитовидной железы обнаруживает образование сниженной эхогенности с большим вертикальным, нежели горизонтальным размером, с нечеткими контурами, отсутствием или прерывистостью ободка, наличием микрокальцинатов, увеличивающихся в размерах по сравнению с предшествующим исследованием, с центральной васкуляризацией и наличием увеличенных регионарных лимфоузлов.
5. Компьютерная томография. Позволяет выявить опухоли с минимальной величиной – в пределах 0,5 – 1,0 см. При раке щитовидной железы контуры очага нечеткие, плотность ткани снижена, структура неоднородная, с признаками раздвигания мышц, смещения сосудов, прорастания в трахею [4].
Консультации специалистов: осмотр онколога-хирурга для выбора методов лечения.
Дифференциальный диагноз
Дифференциальный диагноз доброкачественных и злокачественных образований щитовидной железы [4].
Опухоли щитовидной железы

Щитовидная железа расположена на передней поверхности шеи человека и состоит из двух долей – правой и левой, соединённых узким перешейком, также довольно часто встречается пирамидальная доля. Вес железы у взрослого человека составляет 12—25 г. Нормальный объем железы у женщин до 18 мл, у мужчин до 25 мл.
Необходимо отметить, что рядом с щитовидной железой расположены такие жизненно важные органы, как: пищевод, сонные артерии, яремные вены, трахея, которые могут быть повреждены во время операции. Позади железы, с обеих сторон от трахеи расположены возвратные гортанные нервы, регулирующие подвижность голосовых складок, которые в свою очередь отвечают за дыхание у человека. Также, по задней поверхности щитовидной железы расположены околощитовидные железы, вырабатывающие паратгормон, отвечающий за обмен кальция и фосфора. Их размер обычно 3-5 мм. Иногда околощитовидные железы бывает сложно обнаружить и можно их случайно удалить во время операции на щитовидной железе.
Щитовидная железа относится к эндокринным органам (она вырабатывает гормоны Т4, Т3, кальцитонин). Выработка этих гормонов контролируется гипофизом по типу обратной связи – когда уровень тиреоидных гормонов (Т4, Т3) в крови становится достаточно высоким, количество выделяемого гипофизом ТТГ уменьшается, что сокращает выработку Т4 и Т3, и наоборот, при снижении концентрации Т4 и Т3 в крови количество выделяемого ТТГ увеличивается, стимулируя секрецию Т4 и Т3.
Кальцитонин: в отличие от других гормонов он не является йодсодержащим. От количества кальцитонина зависит уровень фосфора и кальция в крови.
Тироксин: является тиреоидным гормоном. Тироксин влияет на процессы обмена веществ, особенности роста и развития в организме человека. Клетки мозга подвержены окислительным реакциям, проходящим с участием вещества. Недостаток или избыток этого гормона способен вызывать различные осложнения. А также, данное вещество находится в тесной связи с выработкой белка.
Трийодтиронин:когда дейодируется тироксин, высвобождается этот гормон. Но его образование таким образом происходит в печени и почках. Щитовидной железой трийодтиронин выделяется в меньших объемах.
Эти вырабатываемые гормоны принимают участие в процессе обмена веществ в организме. А также, они влияют на работу других систем, в том числе нервной системы.
Каким образом выявляются опухоли щитовидной железы?
Вы можете самостоятельно обратить внимание на то, что на шее появилась припухлость или врач эндокринолог при осмотре выявит узлы в щитовидной железе. Далее необходимо выполнить УЗИ шеи, для подтверждения, что опухоль расположена именно в щитовидной железе. Также необходимо сдать анализ крови на гормоны щитовидной железы, для оценки функции исследуемого органа.
Если при УЗИ выявляется узловое образование менее 1 см и признаков злокачественности не выявлено, то такой узел динамически наблюдается, но при изменении узла с наличием признаков злокачественности, требуется выполнить пункционную тонкоигольную аспирационную биопсию (ПТАБ) узла под контролем УЗИ. При обнаружении узлового образования более 1 см, для подтверждения диагноза необходимо выполнить ПТАБ. Далее полученный материал исследуется в лаборатории под микроскопом, на основании чего определяется дальнейшая тактика лечения пациента.
Если же у пациента выявлена повышенная функция щитовидной железы, то дополнительным методом исследования будет сцинтиграфия. А при недостаточной визуализации железы (особенно при загрудинном расположении узла), методом выбора является компьютерная томография.
Опухоли щитовидной железы:
В щитовидной железе могут встречаться как доброкачественные так и злокачественные опухоли. На сегодняшний день во всем мире при цитологическом исследовании щитовидной железы используется классификация по Bethesda (The Bethesda System for Reporting Thyroid Cytopathology), которая была принята на конференции Национального Института Рака, в октябре 2007 в г. Бетесда (США, Мэриланд). В соответствии с этой терминологией описание каждой ПТАБ начинают с основных диагностических категорий, каждая из которых имеет определенный риск злокачественности и в зависимости от степени риска каждая категория связана с дальнейшей клинически обоснованной тактикой:
I. Недиагностический или неудовлетворительный материал.
Необходимо повторить ПТАБ.
II. Доброкачественные изменения.
Риск злокачественности не более 3%.
III. Атипия неясного значения или фолликулярные поражения неясного значения.
Необходимо повторить ПТАБ.
IV. Фолликулярная опухоль или подозрение на фолликулярную опухоль.
Риск злокачественности 20-30%.
V. Подозрение на злокачественную опухоль.
Риск злокачественности 98%.
VI. Злокачественная опухоль.
При получении полноценного материала, можно ожидать от врача-цитолога более точное заключение в уверенной или предположительной форме в соответствии с цитологическими и гистологическими классификациями новообразования в щитовидной железе можно разделить на четыре большие группы:
- клеточный или коллоидный зоб;
- аденомы;
- злокачественные опухоли – формы рака (папиллярный, фолликулярный, медуллярный, недифференцированный, анапластический);
- аутоиммунные заболевания.
Также возможны заключения от цитолога “материал получен из участка кистозной дегенерации” или “лимфоидной инфильтрации” обычно связаны с доброкачественными поражениями (зоб с кистозной дегенерацией, лимфоматозный тиреоидит и др.).
Таким образом коллоидный зоб – наиболее часто встречаемые опухоли щитовидной железы. Он всегда является доброкачественным и риск его перерождения в рак составляет менее 3%.
В зависимости от морфологического строения различают фолликулярную, папиллярную, оксифильную, функционирующую, светлоклеточную и др. виды аденомы щитовидной железы. Источником развития аденом служат А- и В-фолликулярные клетки щитовидной железы.
Фолликулярные аденомы представляют собой округлые инкапсулированные узлы, плотноэластической консистенции, обладающие достаточной подвижностью. Среди эутиреоидных узловых образований железы они составляют 15-20%. К фолликулярным образованиям относятся такие разновидности, как коллоидная (или макрофолликулярная), микрофолликулярная, фетальная, трабекулярная (или эмбриональная) аденома щитовидной железы.
Папиллярные аденомы щитовидной железы имеют кистозное строение; внутри кист выявляются сосочковидные разрастания, окруженные коричневатой жидкостью. Функционирующие (токсические) аденомы щитовидной железы. Аденома, развивающаяся из В-клеток (оксифильная аденома из клеток Гюртле-Асканази, опухоль Лангханса, онкоцитарная аденома), имеет наиболее агрессивное течение и в 10-35% случаев при гистологическом исследовании оказывается злокачественной.
Рак щитовидной железы разделяют на 5 групп и используют TNM классификацию, где T – размер опухоли, N – метастазы в регионарные лимфатические лимфоузлы, M – отдаленные метастазы.
Папиллярный или фолликулярный рак у пациента младше 45 лет имеет только две стадии заболевания:
I Стадия– Любая T Любая N M0.
II Стадия– Любая T Любая N M1.
У пациентов старше 45 лет с этими же видами рака выделяют четыре стадии заболевания:
I Стадия (T1 N0 M0).
II Стадия (T2 N0 M0).
III Стадия (T3 N0 M0), (T1–3 N1a M0).
IVa Стадия (T4a N0–1a M0), (T1–4a N1b M0).
IVb Стадия (T4b ЛюбаяN M0).
IVc Стадия (Любая T Любая N M1).
Медуллярный рак имеет следующие стадии:
Стадия I T1 N0 M0.
Стадия II T2–3 N0 M0.
Стадия III T1–3 N1a M0.
Стадия IVb T4b Любая N M0.
Стадия IVс Любая T Любая N M1.
Недифференцированный рак щитовидной железы стразу же считают, как IV стадию заболевания со следующими подстадиями:
IVa Стадия (T4a ЛюбаяN M0)
IVb Стадия (T4b ЛюбаяN M0)
IVc Стадия (Любая T Любая N M1)
Прогноз при раке щитовидной железы, обнаруженном на ранних стадиях, достаточно благоприятный.
При папиллярной форме рака щитовидной железы пятилетняя выживаемость может достигать 100%.
У пациентов с четвертой стадией фолликулярной карциномы выживаемость не более 50%.
При медуллярном раке щитовидной железы и своевременной операции показатель выживаемости очень высок и составляет около 98%.
Анапластическая форма заболевания характеризуется неблагоприятным прогнозом, даже после проведения операции продолжительность жизни таких пациентов, как правило, не превышает одного года. Но к счастью анапластический рак щитовидной железы бывает достаточно редко.
Таким образом, основным методом лечения при опухолевых поражениях щитовидной железы является комплексное лечение, состоящее из операции на щитовидной железе, с последующим лечением радиоактивным йодом. Только при комплексном лечении возможно добиться хорошего результата.
В настоящее время существует 3 вида объема операций на щитовидной железе:
- резекция железы или доли. Такой объем операций применяется только в исключительных случаях.
- гемитиреоидэктомия или удаление одной из долей. Такой объем операции применяется при поражении одной из долей коллоидным узлом, либо аденомой.
- тиреоидэктомия или удаление всей щитовидной железы. Такой объем операции применяется при поражении опухолями обеих долей, злокачественным поражением или аутоиммунным процессом.
Как и при любых операциях, после операций на щитовидной железе бывают как общехирургические осложнения, так и специфические.
Рак узлов щитовидной железы
Рак щитовидной железы ― формирование нетипичной ткани внутри узлов железы, с изменением качественных признаков клеточного состава и его структуры. Злокачественный процесс в узлах образуется в результате нарушения в системе иммунного контроля при интенсивном размножении клеток. В результате складывается матричная ветвь клеток с совершенно другими свойствами. В зависимости от источника клеток и выраженности их отличия от основного здорового клеточного состава, различается несколько вариантов рака в щитовидной железе. Помните: рак бывает только в узлах железы, вне узлов рака нет.
Основные варианты рака щитовидной железы
Папиллярный рак ― наиболее часто встречающийся злокачественный процесс щитовидной железы. По данным разных исследователей, частота папиллярного рака составляет около 70-80% от всех случаев тиреоидной злокачественности. При этом папиллярный рак является наименее агрессивным. Узлы с таким раком могут многие годы присутствовать в железе, никак не проявляя себя и не распространяя свою ткань за пределы узловой границы. Метастазирование при этом раке не характерно.
Фолликулярный рак щитовидной железы встречается реже папиллярного (почти в 10-15% среди всех вариантов злокачественности). Это более активный тканевой процесс. При фолликулярном раке на стадиях активного развития может наблюдаться прорастание ткани из узла, а также присутствует вероятность метастазирования раковых клеток в лимфоузлы.
Медуллярный рак образуется, в отличие от двух первых вариантов, из С-клеток, участвующих в продукции кальцитонина ― гормона, регулирующего кальциевый обмен. Вот почему при выявлении узлов предлагается проведение анализа крови с оценкой концентрации кальцитонина. Это более агрессивная форма рака, но встречаемость его очень мала (1-3%). Медуллярному раку свойственно метастазирование.
Анапластический рак является самым активным и потому агрессивным. Встречается реже других вариантов рака. Метастазирование при этом случае рака значительно выражено.
Диагностика рака щитовидной железы
Рак щитовидной железы обычно не имеет симптомов. Содержание популярных статей вида «10 симптомов рака щитовидки», как правило, не соответствуют реальности. Лишь крайне редко и в очень запущенных случаях агрессивных вариантов рака щитовидной железы может быть охриплость голоса из-за раздражения возвратного нерва. Выступание наружу узла железы ― не признак рака.
Только 4% узлов щитовидной железы, выявляемых при УЗИ, оказываются раком. Тем не менее, каждый узел требует внимательного исследования для исключения или подтверждения злокачественного процесса.
В настоящее время распространены и применяются два способа диагностики рака узлов щитовидной железы ― УЗИ и цитологическое исследование после пункционной биопсии. Ультразвук служит для выявления узла и оценки его качеств. Результат УЗИ помогает определиться с показанием к диагностической пункции узла. При таком показании (в 80-90% случаях) пациенту рекомендуется пункция узла, получение элементов ткани (биопсия) и последующее цитологическое исследование под микроскопом (осуществляет врач-морфолог).
Кроме указанных способов, существует геномный способ диагностики щитовидного рака. Одним из вариантов этого исследования является методика Afirma Genomic Sequencing Classifier (GSC), позволяющий достовернее выявлять рак узлов щитовидной железе по сравнению с предшествовавшим вариантом ― Afirma Gene Expression Classifier (GEC).
Предполагается, что геномная диагностика рака подходит для тех случаев диагностики, когда после УЗИ и цитологического исследования биоптата был получен сомнительный вывод.
И всё же, геномная методика Afirma GSC не обладает 100% результатом. Её применение лишь на несколько процентов повысило вероятность подтверждающего ответа, достигнув лишь 91% по уровню чувствительности теста. В результате, среди узлов, «подозрительных» на вероятность рака, геномная методика окажет помощь с точностью до 68%.
Поэтому рассчитывать на абсолютную достоверность нового метода не следует. Если в его данных будет указано, что злокачественность выявлена, то, все равно, согласно статистическим исследованиям останется до 32% ошибки среди всех предполагаемых раков и до 9% – среди всех узлов.
TI-RADS в диагностике рака
TI-RADS ― это система оценки ультразвуковых признаков узлов щитовидной железы для отчета о вероятности злокачественности (рака) и показания тонкоигольной пункционной биопсии. Эта система обладает признаками классификации и помогает унифицировать вывод о вероятности рака щитовидной железы и выбора диагностической тактики для врачей разных специальностей. Существуют разные системы. Далее →
УЗИ при раке щитовидной железы
УЗИ представляет не только первый, но и наиболее важный способ диагностики рака. Очень многое в этом исследовании зависит от знаний, опыта и внимания специалиста. Не следует пренебрегать возможностями УЗИ в пользу цитологической диагностики и полностью полагаться на последнее, которое часто бывает малоконкретным.
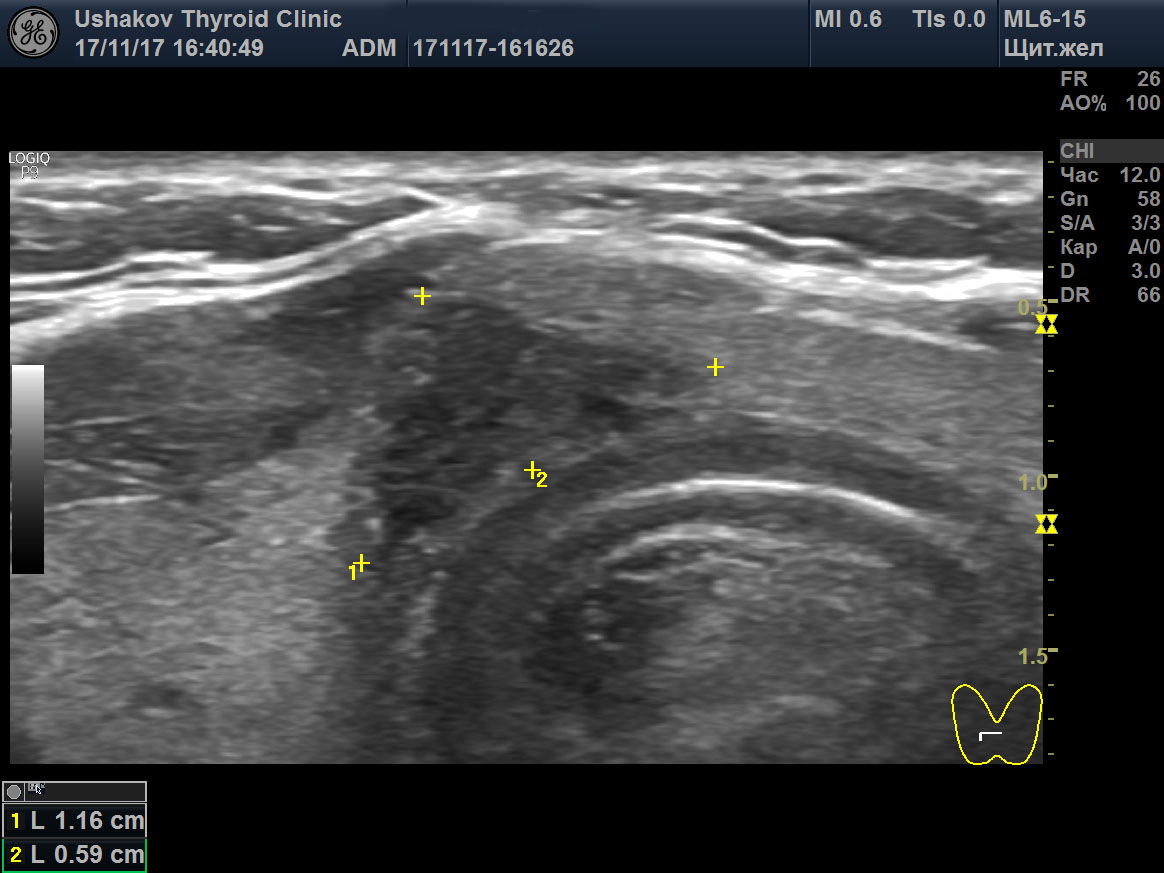
В настоящее время различают 5 ультразвуковых признаков злокачественности узла. Их выраженность, сочетание и количество в определенной мере будут указывать на вероятность рака.
1. Изменение границы узла. Врач должен внимательно во всех проекциях рассмотреть границу узла и оценить, насколько она заметная, равномерная и чёткая. При отсутствии явной границы (плавном переходе ткани узла в окружающую ткань), её извитости, присутствии заметных выступов и т.п. можно предположить активный внутриузловой процесс и прорастание ткани из узла.
2. Гипоэхогенная ткань в узле (темная ткань). Размножение клеток в узле (пролиферация) может приводить к формированию плотных клеточных масс, которые при УЗИ становятся заметны в виде гипоэхогенности, т.е. более темного фона. Это явление может быть вызвано совершенно иным, а именно доброкачественным процессом, исходящим от проникновения (инфильтрации) лимфоцитов или микрофолликулярной ткани аденомы. Важно обращать внимание на форму и границы этой гипоэхогенной зоны. При её плавном равномерном крае, постепенно переходящим в остальную ткань узла или ограниченной пределом узлового сегмента, процесс является доброкачественным. Важно не путать гипоэхогенность и анэхогенность.
3. Микрокальцинаты. Это явление заметно в виде множества мелких светлых точек среди ткани узла. Эти образования могут не распространять гипоэхогенную тень от ультразвукового датчика. Но не все светлые точки и линии являются микрокальцинатами. Помните, что врач должен суметь отличить их от мелких скоплений коллоида и от уплотнения соединительной ткани. Иначе, приняв последние два варианта за микрокальцинаты, может быть выявлена высокая вероятность рака и даже назначена операция.
4. Несоответствие формы узла форме доли. В этом случае при УЗИ щитовидной железы передне-задний размер узла будет больше его других размеров. Иначе говоря, наибольший размер узла будет располагаться не вдоль доли, а поперек. Такая особенность указывает на незакономерный рост клеток. Форма (соответственно и размеры) доброкачественных узлов стремится к правильной (сфере или эллипсу). Ткань в доброкачественных узлах разрастается или равномерно (способствуя сферичности), или в направлении полюсов доли (т.е. вдоль, а не поперек доли).
5. Неупорядоченный кровоток в узле. В допплеровских режимах УЗИ (при ЦДК или ЭДК) врач должен проверить особенности кровотока. Понятие «смешанный» кровоток не несет пользы в оценке рака узла. Смешанный кровоток (т.е. по краю и внутри узла) случается при всех узлах и поэтому не может указывать на вероятность злокачественности. Напротив, упорядоченность сосудистой сети узла может свидетельствовать как в пользу доброкачественности, так и ориентировать в вероятности рака узла. Под упорядоченностью кровотока понимается распределение сосудов преимущественно по границе сегментов (т.е. вокруг узла и внутри него в области перегородок между его частями).
 |
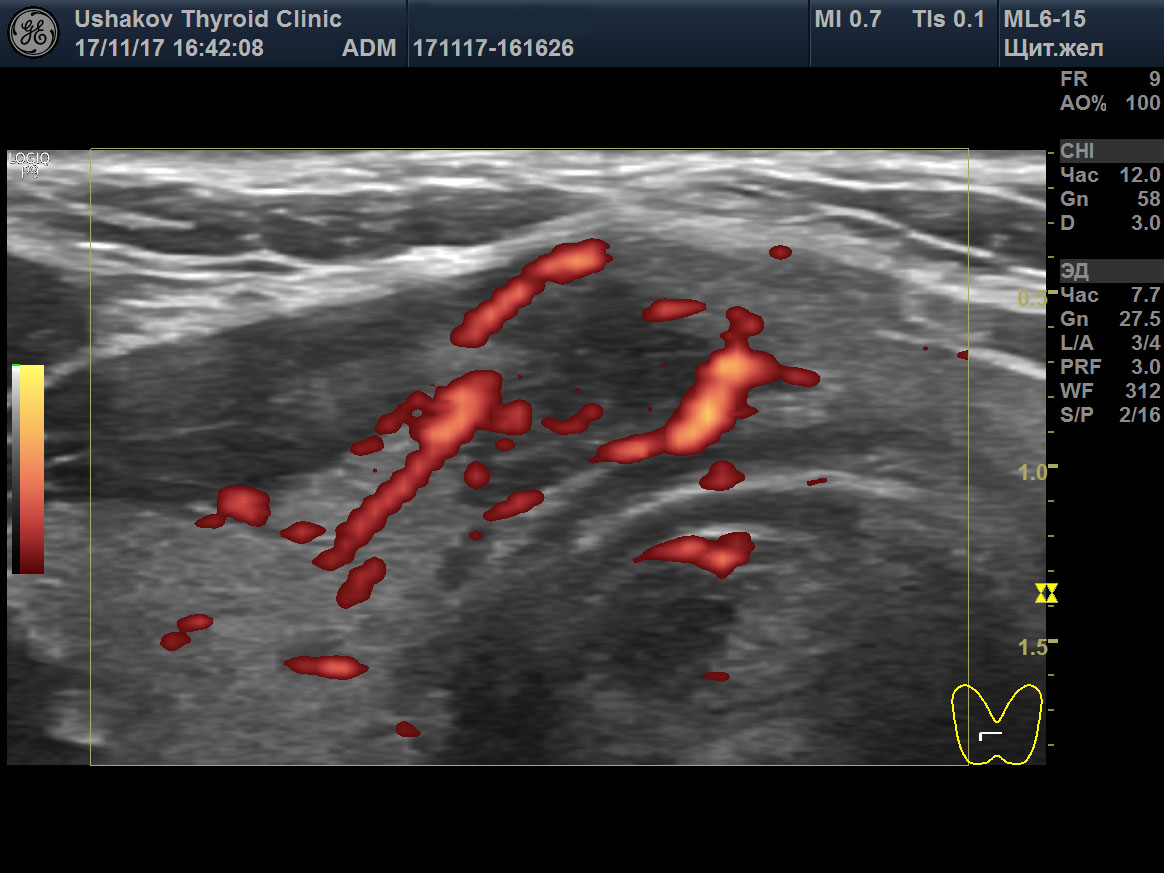 |
| Рисунок 1. В правой части перешейка щитовидной железы узел с признаками рака: 1) неправильная форма, вытянут не вдоль, а поперёк перешейка, 2) содержит значительно гипоэхогенную ткань, 3) граница узла в некоторых участках прерывистая. Класс по TI-RADS соответствует 4С. | Рисунок 2. Этот же узел в режиме ЭДК. Кровоток узла значительной интенсивности с признаками неупорядоченности распределения сосудов. |
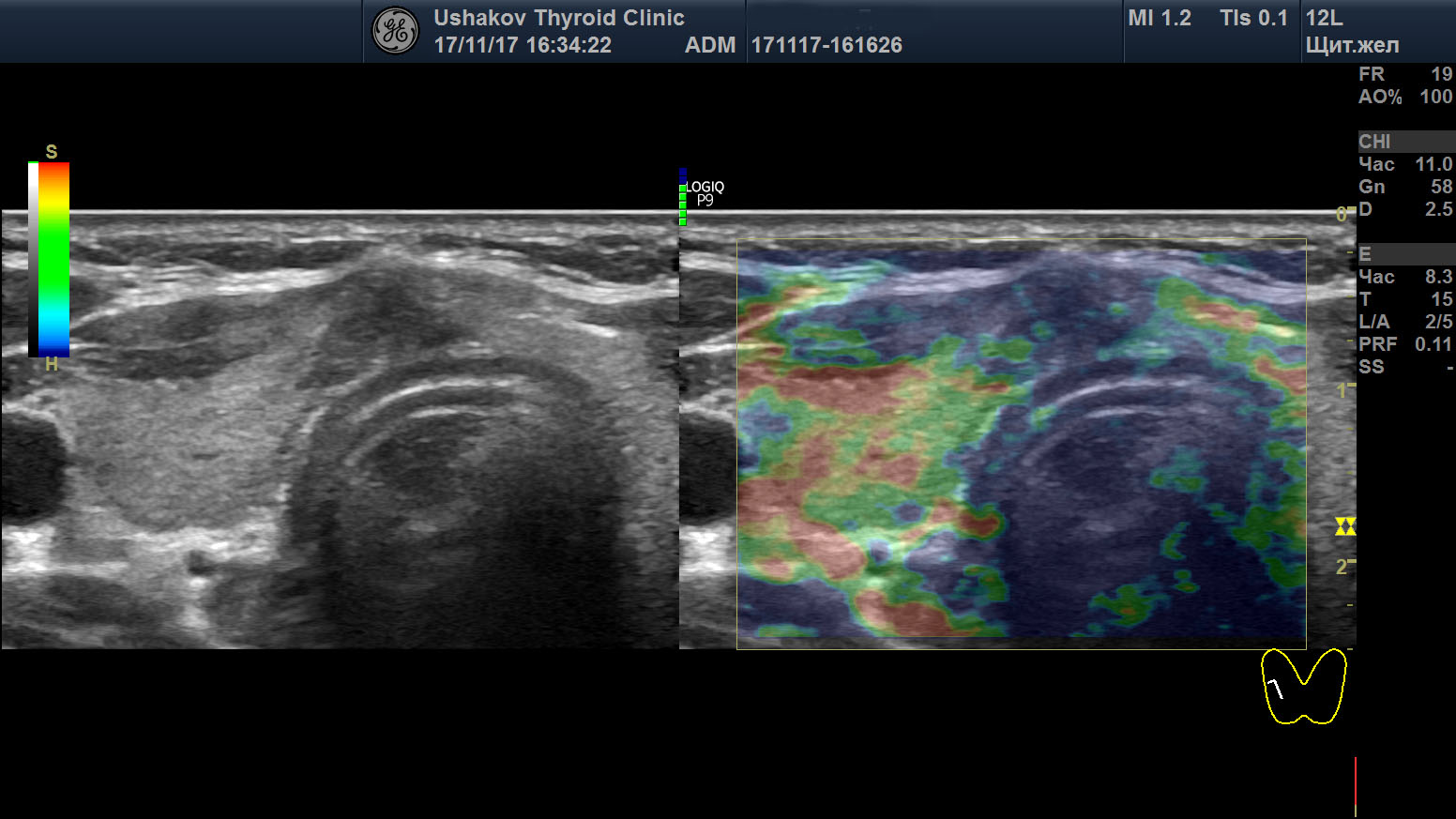
Рисунок 3. Этот же узел в режиме компрессионной эластографии. Значительно увеличена жесткость узловой ткани ― признак плотного расположения клеток в ткани узла (свойственно злокачественности).
Важные требования при УЗИ. При выявлении узла или узлов в щитовидной железе врач-сонолог должен внимательно исследовать все узлы, оценив их качества по указанным пяти признакам. В случае присутствия одного или большего количества таких признаков или в случае сомнений, а также при контрольном (проверочном) УЗИ после выявленного другим врачом «рака узла», специалист должен описать в «Протоколе УЗИ щитовидной железы» все 5 признаков (показав доброкачественные или злокачественные свойства). В разделе «Заключение» медицинского документа «Протокол УЗИ щитовидной железы» каждый узел должен быть оценён классом по системе TI-RADS.
Классификация узлов TI-RADS
Классификация узлов TI-RADS (по J.Y. Kwak et all., 2011) создана для определения показания к проведению пункционной биопсии. Диагностика узлов по TI-RADS ― не оценка рака и не «приговор», как могут думать пациенты. TI-RADS ― это интеллектуальный инструмент врача в: 1) характеристике узлов щитовидной железы с позиции вероятности рака в системе передачи информации от одного врачу другому и 2) формировании показания для пункционной биопсии.
| TI-RADS | Признаки | Вероятность рака |
| 1 | норма (макроструктурна полноценность) | 0% |
| 2 | доброкачественные | 0% |
| 3 | возможно доброкачественные | 0-4% |
| 4А | 1 признак рака | до 10% |
| 4В | 2 признака рака | 10-80% |
| 4С | 3 или 4 признака рака | 80% |
| 5 | 5 признаков рака | >80% |
| 6 | цитологическое подтверждение рака | >90% |
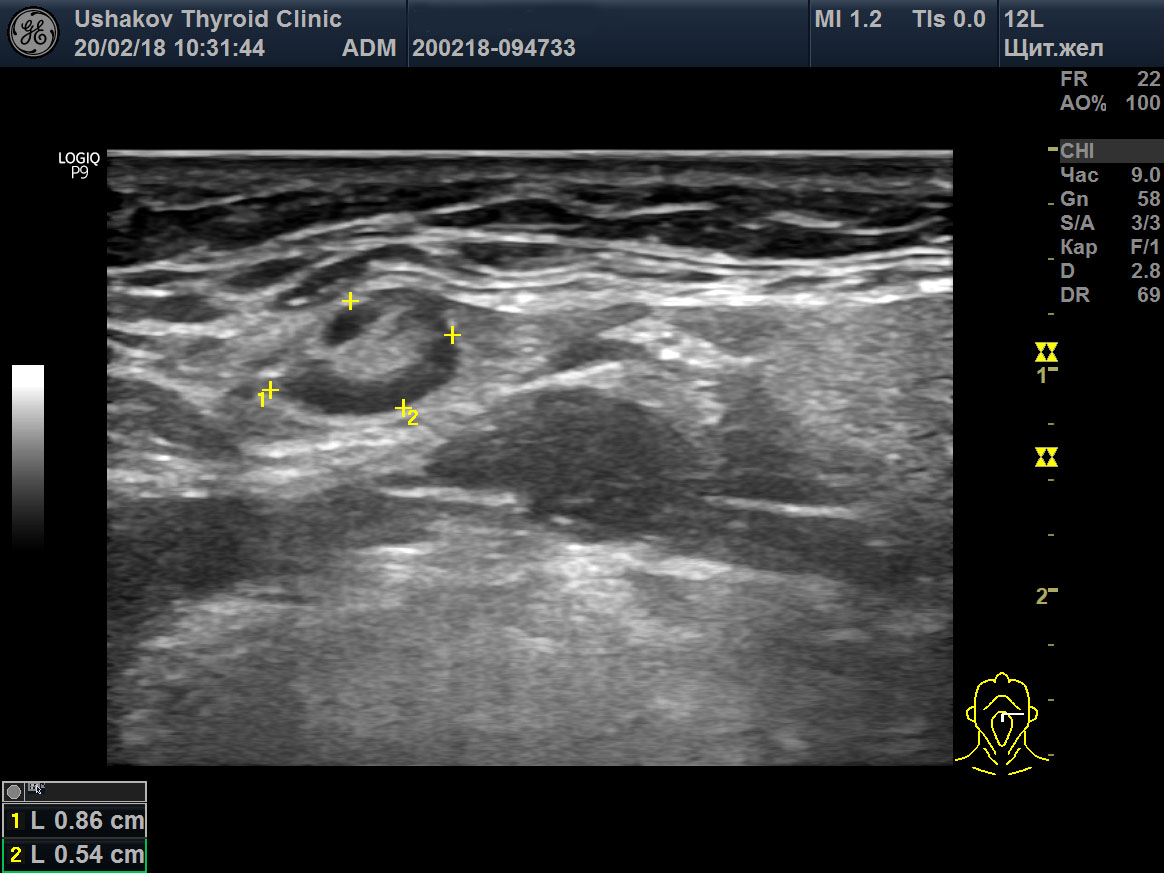
 |
 |
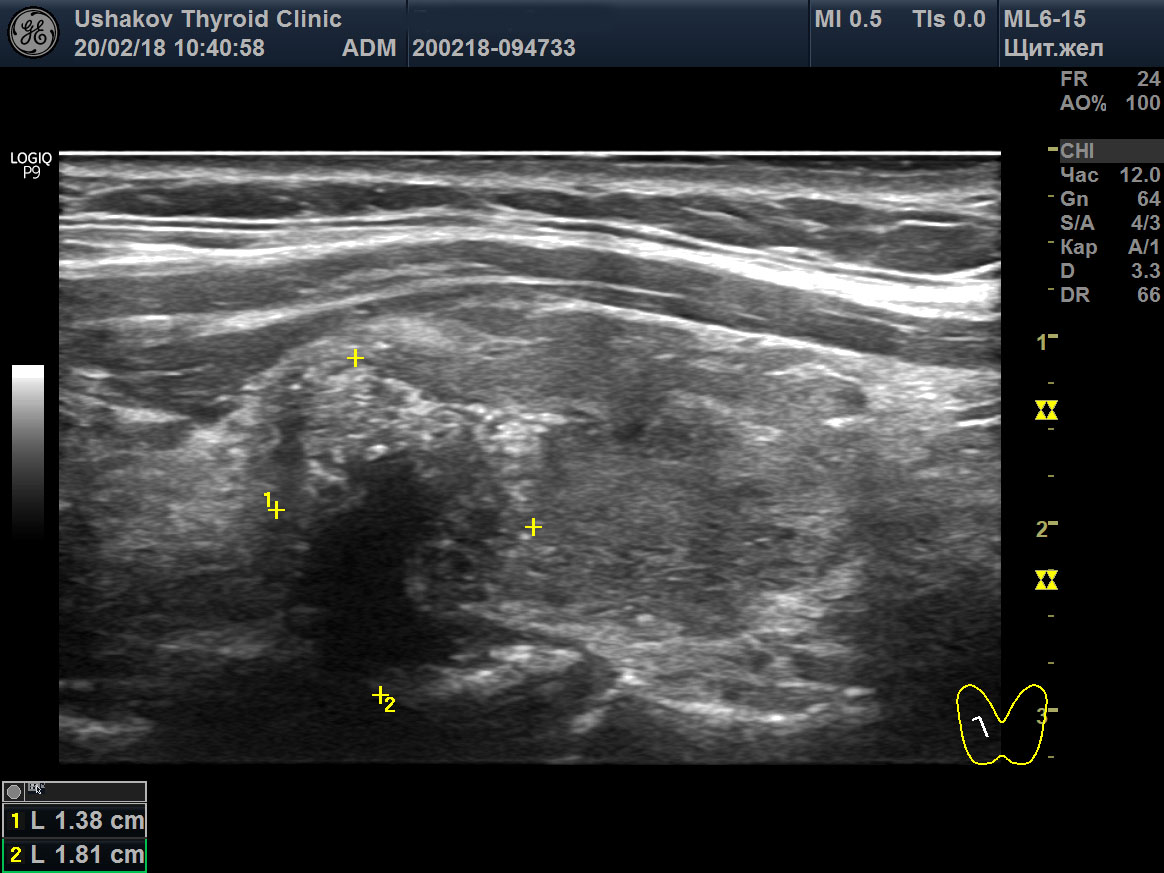
| Рисунок 4. Узел верхней (краниальной) части правой доли щитовидной железы (ограничен желтыми метками). Признаки рака узла: 1) неправильная форма, 2) неравномерный край узла, местами прерывистая граница, 3) значительно гипоэхогенная (темная) зона внутри узла, постепенно переходящая в остальную ткань, 4) микрокальцинаты. Класс по TI-RADS соответствует 4С. | Рисунок 5. Изменённый регионарный лимфатический узел. Отношение сторон меньше коэффициента 2 (округлый), внутри определяется значительное разрастание ткани (признак метастазирования). |
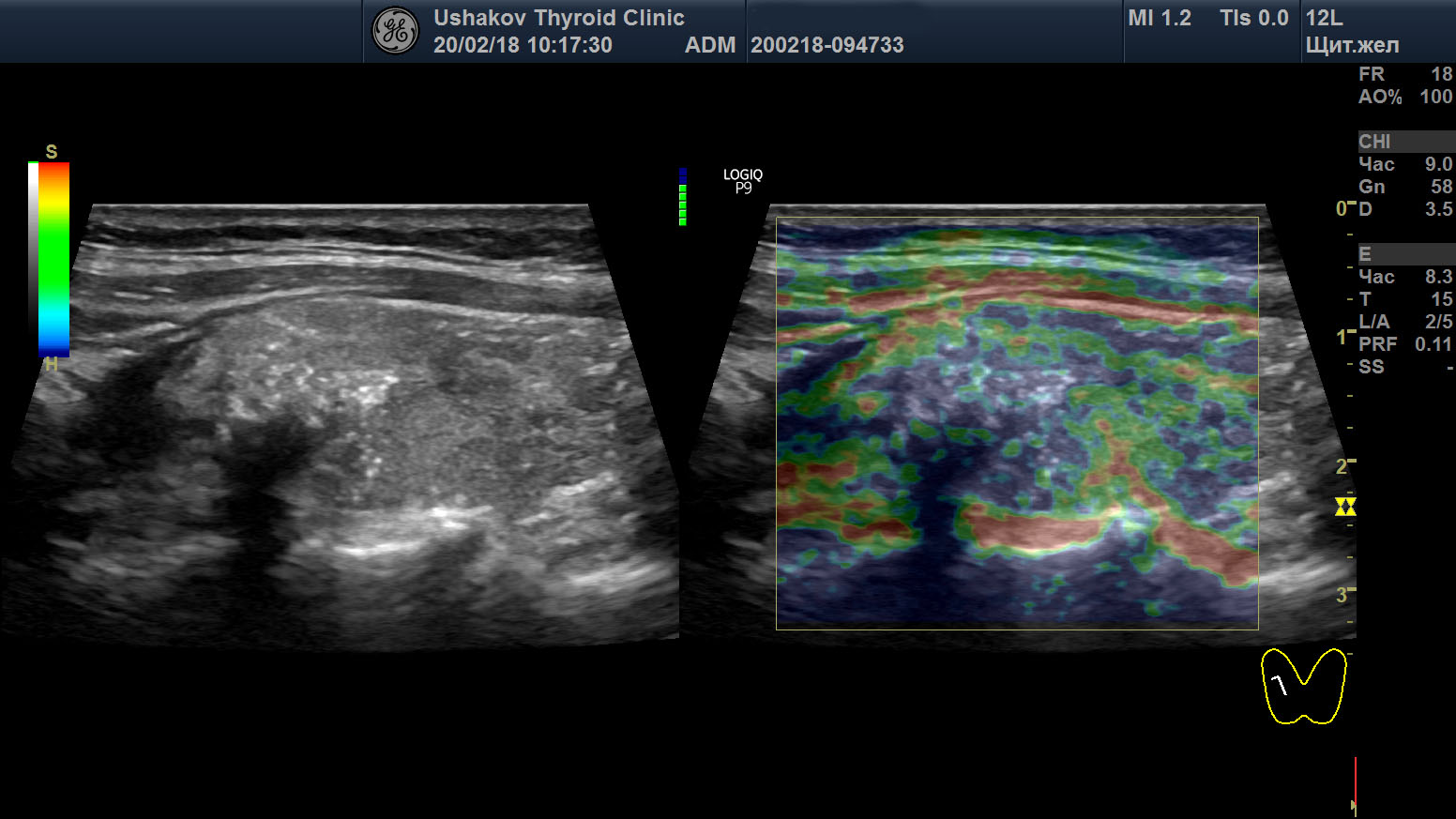
Рисунок 6. Этот же узел в режиме компрессионной эластографии. Значительно увеличена жесткость узловой ткани ― признак плотного расположения клеток в ткани узла и её разрушения с накоплением жидкости (свойственно злокачественности). Микрокальцинаты определяются в виде скоплений мелких белесых точек.
Цитологическое исследование
Цитологическая диагностика проводится после пункционной биопсии узла щитовидной железы (обязательно под контролем УЗИ!). В результате пациенту предоставляется медицинский документ «Протокол цитологического исследования». В этом документе, помимо анкетных данных и мест забора материала из узла или узлов, должны находиться два раздела ― «Описание» и «Заключение».
Протокол без «Описания» мало информативен и потому не имеет реальной клинической пользы. Дело в том, что только по данным подробного описания того, что врач-морфолог увидел в микроскоп, можно сделать вывод о реальности рака или его отсутствии. Из «Описания» следует краткий вывод ― «Заключение», но из «Заключения» никакое «Описание» не создать. Если в «Заключении» лишь предполагается рак (например, «фолликулярная опухоль» и/или класс Батесда 4), то оценить его реальность можно только по данным «Описания»! Требуйте от врача соблюдения оформления медицинской документации. Это в ваших собственных интересах.
Обращайте особое внимание на стиль текста «Протокола цитологического исследования. Есть уверенность ли предположение (подозрение)? На каких конкретных признаках основано одно или другое? Что это за признаки ― общие (неконкретные) или чётко указывающие на определённое изменение?
В случаях предположительности и неточности обязательна дополнительная диагностика. Лучше в другом медучреждении у другого специалиста. Впрочем, контрольную диагностику желательно проводить в любом случае, для того, чтобы убедиться в достоверности диагноза.
Восемь важных советов
1. Обратите внимание, что «фолликулярная опухоль» – это не рак щитовидной железы (рак называется иначе ― «фолликулярная карцинома»).
2. Заранее поясняйте специалисту перед диагностической процедурой свои требования к результату исследования. Это относится к данным УЗИ и, особенно, ― к «Протоколу цитологического исследования биоптата щитовидной железы».
3. Во время УЗИ, в случае выявления узлов, специалист должен исследовать регионарные лимфатические узлы шеи. Обратите на это внимание.
4. Вместе с протоколом УЗИ, как минимум, обязательно должны быть представлены снимки узла (или узлов) в двух основных проекциях и в режиме ЦДК (или ЭДК). Это современное требование к формированию «Протокола УЗИ щитовидной железы» (себестоимость одного снимка мала; не превышает 10-15 руб.).
5. После получения диагностического «Протокола» внимательно изучите его. Проверьте присутствие в нем нужных пунктов и их содержание. Заранее изучите, что именно должно быть в разделах «Протокола».
6. Помните, что «атипичными клетками» могут являться доброкачественные клетки, измененные в результате перенапряжения.
7. Увеличение тиреоглобулина по данным анализа крови не является маркером рака. Поэтому не следует беспокоиться при увеличении значения этого показателя. Тиреоглобулин постоянно выделяется из щитовидной железы в кровь вместе с гормонами (Т4 и Т3). Увеличение концентрации тиреоглобулина ― признак интенсивной деятельности ткани или её разрушения. Может быть увеличена при разрушении ткани доброкачественного узла и при подостром тиреоидите.
8. Вы всегда можете получить второе профессиональное мнение. При необходимости, сделайте контрольное УЗИ щитовидной железы. Нередко случается, что врачи при УЗИ принимают за узлы очаговые диффузные образования (в таком случае пациенту напрасно проводится пункционная биопсия), или доброкачественные признаки трактуются как злокачественные.
«Клиника щитовидной железы» доктора А.В. Ушакова предлагает высоко профессиональную помощь в экспертной оценке рака щитовидной железы.
Рак щитовидной железы: симптомы, стадии, лечение
Рак щитовидной железы — злокачественное новообразование, которое развивается из железистого эпителия железы. Патология редкая, количество летальных исходов менее 0,5%. Средний возраст пациентов — 45–60 лет, женщины болеют в 2–3 раза чаще мужчин. Иногда эту форму рака выявляют и у детей.

Причины рака щитовидной железы
Рак щитовидной железы — неагрессивная опухоль, может долгое время не увеличиваться в размерах, не метастазировать.
К основным причинам развития заболевания и провоцирующим факторам относят:
- длительную стимуляцию щитовидной железы высокими дозами тиреотропного гормона;
- хронический дефицит йода;
- воздействие на ткани щитовидной железы ионизирующим облучением;
- аденома, аденоматоза, многоузловой зоб щитовидной железы;
- гормональный дисбаланс у женщин, вызванный хроническими болезнями яичников и матки;
- гормонозависимые опухоли молочных желез;
- множественная эндокринная неоплазия.
Классификация патологии
Выделяют 4 основных гистологических типа заболевания:
- Папиллярная карцинома. Наиболее распространенный вид рака щитовидной железы, диагностируют у 70-80% пациентов. Опухоль растет медленно, чаще всего возникает в одной доле железы, но часто происходит поражение лимфатических узлов. Прогноз относительно благоприятный, при условии отсутствия метастаз, если возраст пациента не более 50 и не менее 25 лет, размер образования не более 4 см.
- Фолликулярная карцинома — образуется при нехватке йода. Выявляют у 15% пациентов. Поражение лимфоузлов возникает редко, но метастазы могут проникать в кости и легкие.
- Медуллярная карцинома. Выявляют в 5-7% случаев, у 20% пациентов выявлена наследственная предрасположенность к этой болезни. Часто сочетается с нарушением функций надпочечников и паращитовидных желез. Метастазы в печени, легких, лимфатических узлах появляются еще до первичной опухоли.
- Недифференцированная или анапластическая карцинома. Диагностируют у 1-2% пациентов, преимущественно преклонного возраста. Опухоль растет стремительно, при нарушении функций структур средостения и прорастанием в соседние органы смерть наступает в течение года.
- Лимфома щитовидной железы. Возникает на фоне аутоиммунного тиреоидита или как самостоятельное заболевание. Щитовидная железа быстро увеличивается в размерах, нарушаются функции средостения и лимфатических узлов. Патология хорошо поддается терапии ионизирующей радиацией.
При определении стадии рака щитовидной железы учитывают распространенность опухоли в организме. T — опухолевый процесс распространяется на окружающие ткани. N — злокачественные клетки присутствуют в регионарных шейных лимфатических узлах. M — метастазы в отдаленных органах.
Симптомы
На начальном этапе заболевание протекает без выраженных проявлений. Узел может выявить врач при осмотре или во время УЗИ. Изначально опухоль — это эластичный шарик с ограниченной подвижностью, безболезненный. Постепенно увеличивается в размерах, становится плотным, но дисфункция щитовидное железы отсутствует. К ранним симптомам можно отнести увеличение одного или нескольких лимфатических узлов на шее.
Выраженные симптомы появляются при сдавливании опухолью близлежащих тканей, появлении метастаз:
- проблемы с глотанием;
- ощущение кома в горле;
- боль в шее, которая отдает в ухо;
- частый беспричинный кашель;
- осиплость голоса;
- одышка, затрудненное дыхание;
- сложно носить одежду с высоким воротом, беспокоит ощущение сдавливания шеи;
- слабость, повышенное потоотделение, снижение веса и аппетита.

Диагностика
Современные методы диагностики позволяют выявить рак щитовидной железы на раннем этапе, своевременно начать лечение. Это помогает полностью избавиться от болезни с минимальными последствиями.
При появлении признаков рака щитовидной железы необходимо посетить эндокринолога. После осмотра и диагностики потребуется консультация онколога.
При осмотре врач выявляет изменение контуров шеи, увеличение лимфатических узлов, при пальпации могут прощупываться узлы на щитовидной железе, отмечает изменение тембра голоса.
Методы диагностики:
- УЗИ щитовидной железы — один из основных и информативных методов выявления рака щитовидной железы. Позволяет оценить структуру железы, обнаружить патологические изменения, увеличение лимфатических узлов. Но этот метод не позволяет определить, является опухоль злокачественной или нет.
- МРТ. Проводят дифференцирование злокачественной опухоли от доброкачественного узлового образования.
- КТ. Помогает уточнить стадию развития патологического процесса.
- Тонкоигольная биопсия. Назначают, если размер узла больше 1 см или присутствуют подозрительные симптомы онкологической патологии.
- Сцинтиграфия щитовидной железы. Назначают для уточнения степени распространения опухолевого процесса. Узлы, в которых накапливается много радиоактивного йода, называют горячими, остальные — холодными.
- Ларингоскопия. Назначают при подозрении на прорастание опухоли в трахею, проводят оценку функций голосовых связок.
- Анализ крови на определение уровня тиреотропного гормона, кальцитонина, тироксина, трийодтиронина, общий и биохимический анализ крови.
Лечение
При выявлении папиллярной, медуллярной, анапластической карциномы проводят хирургическое иссечение новообразования.
При фолликулярной неоплазии проводят диагностическое исследование с радиоактивным йодом для выявления функциональной активности опухоли. При холодном очаге, высоком или нормальном уровне ТТГ показано оперативное вмешательство. Если выявлена высокая активность в узле, назначают динамическое наблюдение, коррекцию тиреотоксикоза.
Виды оперативных вмешательств:
- Гемитиреоидэктомия. Удаляют долю железы с опухолью, перешеек. Вторая доля продолжает синтезировать необходимые гормоны.
- Тиреоидэктомия. Щитовидную железу удаляют полностью. Это помогает избежать рецидива патологии.
- Тиреоидэктомия с лимфодиссекцией. Удаляют щитовидную железу и лимфатический узлы с опухолью.
В дополнение к оперативному вмешательству назначают радиойодотерапию. Вещество разрушает метастазы, остатки тиреоидной ткани. При прогрессирующем метастазировании проводят лучевую и химиотерапию.
После оперативного вмешательства для исключения прогрессирования болезни необходимо контролировать уровень РЭИ, кальцитонина. Сначала через 2–3 месяца после операции, затем — раз в 6–12 месяцев. Дополнительно назначают анализы на гормоны щитовидной железы, УЗИ области шеи, рентген легких.

Профилактика
Основной метод профилактики — регулярные медицинские осмотры и обследования. Особенно при наличии факторов риска. Это поможет вовремя выявить злокачественное новообразование, еще до появления первых клинических проявлений.
Необходимо избегать облучения щитовидной железы, чрезмерной инсоляции, ограничить время пребывания у монитора и телевизора. Чтобы избежать дефицита йода, нужно употреблять морепродукты, морскую капусту, фейхоа, йодированную соль.
При ранней диагностике и умеренной степени злокачественности новообразования вероятность полного излечения рака щитовидной железы — 85-90%.