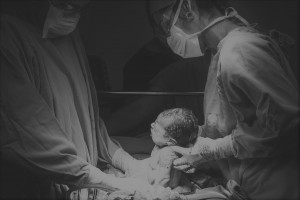
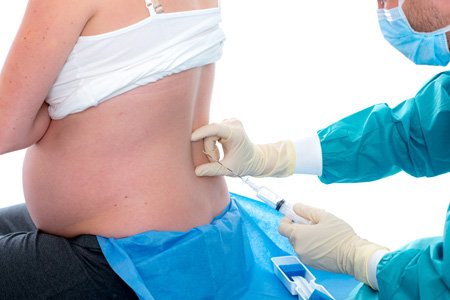
Восстановление после кесарева
Восстановление после родов – непростой процесс даже для женщин, родивших через естественные родовые пути. Что уж говорить о кесаревом сечении, когда ко всем послеродовым проблемам присоединяются послеоперационные! Мы расскажем о том, что может предпринять молодая мама для более быстрого восстановления после этого оперативного вмешательства.
Людмила Петрова
Врач акушер-гинеколог высшей квалификационной категории, заведующая родовым отделением роддома № 16, г. Санкт-Петербург
Возможные последствия операции
Кесарево сечение — это операция рождения плода путем извлечения через разрез брюшной стенки и матки. Послеродовая матка возвращается в свое исходное состояние в течение 6—8 недель. Травматизация матки во время хирургического вмешательства, отек,
наличие кровоизлияний в области шва, большое количество шовного материала замедляют инволюцию матки и предрасполагают возникновению послеоперационных гнойно-септических осложнений в области малого таза с вовлечением в процесс матки и придатков. Эти осложнения после кесарева сечения встречаются в 8— 10 раз чаще, чем после влагалищных родов. Такие осложнения, как эндометрит (воспаление внутреннего слоя матки), аднексит (воспаление придатков), параметрит (воспаление околоматочной клетчатки), в дальнейшем оказывают влияние на репродуктивную функцию женщины, т.к. могут привести к нарушению менструального цикла, синдрому тазовых болей, невынашиванию, бесплодию.
Исходное состояние здоровья женщин выбор рационального метода и техники выполнения операции, качество шовного материала и антибактериальной терапии, а так же рациональное ведение послеоперационного периода, профилактика и лечение осложнений, связанных с оперативным родоразрешением, определяют благоприятные результат операции.
Поперечный разрез в нижнем сегменте матки проводится параллельно круговым мышечным волокнам, в том месте, где почти нет кровеносных сосудов. Поэтому он меньше всего травмирует анатомические структуры матки, а значит, в меньшей степени нарушает течение процессов заживления в операционной зоне. Использование современных синтетических рассасывающихся нитей способствует длительному удерживанию краев раны на матке, что приводит к оптимальному процессу заживления и формированию состоятельного рубца на матке, что чрезвычайно важно для последующих беременностей и родов.
Профилактика осложнений после кесарева
В настоящее время с целью профилактики материнской заболеваемости после кесарева сечения применяют современные высокоэффективные антибиотики широкого спектра действия, поскольку в развитии инфекции велика роль микробных ассоциаций, вирусов, микоплазм, хламидий и др. Во время операции кесарева сечения профилактическое введение антибиотиков проводят после пересечения пуповины, чтобы уменьшить их отрицательное воздействие на ребенка. В послеоперационном периоде предпочтение отдается коротким курсам антибиотикотерапии, чтобы уменьшить поступление препаратов к ребенку через молоко матери; при благоприятном течении кесарева сечения после операции антибиотики не вводят вовсе.
В первые сутки после операции кесарева сечения родильница находится в палате интенсивной терапии под пристальным наблюдением медицинского персонала, при этом осуществляется контроль за деятельностью всего ее организма. Разработаны алгоритмы ведения родильниц после кесарева сечения: адекватное восполнение кровопотери, обезболивание, поддержание сердечно-сосудистой, дыхательной и других систем организма. Очень важно в первые часы после операции следить за выделениями из половых путей, т.к. высок риск маточного кровотечения вследствие нарушения сократительной способности матки, вызванной операционной травмой и действием наркотических средств. В первые 2 часа после операции проводится постоянное внутривенное капельное введение сокращающих матку препаратов: ОКСИТОЦИНА, МЕТИЛЭРГОМЕТРИНА, на низ живота кладется пузырь со льдом.
После общего наркоза могут быть боли и першение в горле, тошнота и рвота.
Снятию болевых ощущений после операции уделяется огромное значение. Уже через 2—3 часа назначают ненаркотические анальгетики, через 2—3 суток после операции обезболивание проводится по показаниям.
Операционная травма, попадание в брюшную полость при операции содержимого матки (околоплодные воды, кровь) вызывают снижение перистальтики кишечника, развивается парез — вздутие живота, задержка газов, что может привести к инфицированию брюшины, швов на матке, спаечному процессу. Повышение вязкости крови во время операции и после нее способствует образованию тромбов и возможной закупорке ими различных сосудов.
С целью профилактики пареза кишечника, тромбоэмболических осложнений, улучшения периферического кровообращения, ликвидации застойных явлений в легких после искусственной вентиляции важна ранняя активизация родильницы в постели.
После операции желательно поворачиваться в кровати с боку на бок, к концу первых суток рекомендуется раннее вставание: сначала надо посидеть в постели, спустить ноги, а затем начать вставать и понемногу ходить. Вставать нужно только с помощью или под присмотром медперсонала: после достаточно длительного лежания возможно головокружение, падение.
Не позднее первых суток после операции необходимо начинать медикаментозную стимуляцию желудка и кишечника. Для этого применяется ПРОЗЕРИН, ЦЕРУКАЛ или УБРЕТИД, кроме того, делается клизма. При неосложненном течении послеоперационного периода перистальтика кишечника активизируется на вторые сутки после операции, газы отходят самостоятельно, а на третий день, как правило, бывает самостоятельный стул.
В 1-е сутки родильнице дают пить минеральную воду без газов, чай без сахара с лимоном небольшими порциями. На 2-е сутки назначается низкокалорийная диета: жидкие каши, мясной бульон, яйца всмятку. С 3—4-х суток после самостоятельного стула родильница переводится на общую диету. Не рекомендуется прием слишком горячей и слишком холодной пищи, твердые продукты в свой рацион надо вводить постепенно.
На 5—6-е сутки проводятся ультразвуковые исследования матки с целью уточнения своевременного ее сокращения.
В послеоперационный период ежедневно проводится смена повязки, осмотр и обработка послеоперационных швов одним из антисептиков (70%-ный этиловый спирт, 2%-ная настойка йода, 5%-ный раствор калия перманганата). Швы с передней брюшной стенки снимаются на 5—7-е сутки, после чего решается вопрос о выписке домой. Бывает, что рана на передней брюшной стенке ушивается внутрикожным «косметическим» швом рассасывающимся шовным материалом; в таких случаях наружных съемных швов нет. Выписка обычно проводится на 7—8-е сутки.
Налаживание грудного вскармливания после кесарева
После операции кесарева сечения нередко возникают трудности с кормлением грудью. Они обусловлены рядом причин, среди которых боль и слабость после операции, сонливость ребенка на фоне применения обезболивающих средств или нарушения адаптации новорожденного при оперативном родоразрешении, использование смесей, чтобы дать «отдохнуть» матери. Эти факторы затрудняют налаживание грудного вскармливания. В связи с необходимостью низкокалорийной диеты в течение 4 суток становление лактации происходит на фоне дефицита в рационе кормящей женщины макро- и микроэлементов, что отражается не только на количестве, но и качестве молока. Так, суточная секреция молока после кесарева сечения почти в 2 раза ниже по сравнению с самопроизвольными родами; в молоке наблюдается низкое содержание основных ингредиентов.
Важно обеспечить прикладывание ребенка к груди в первые 2 часа после операции. В настоящее время большинство родовспомогательных учреждений работают по принципу совместного пребывания матери и ребенка.
Поэтому, если все обошлось без осложнений, можно высказать пожелание оставить ребенка рядом с собой и начать кормление грудью под присмотром персонала, как только отойдет наркоз и появятся силы взять своего малыша на руки (примерно через 6 часов после операции). Родильницам, у которых кормление по разным причинам откладывается на более поздние сроки (рождение детей, требующих особого лечения, возникновение осложнений у матери), следует прибегать к сцеживанию молока в часы кормлений, чтобы стимулировать лактацию.
Одно из главных условий успешного грудного вскармливания после кесарева сечения — найти положение, в котором женщине удобно кормить ребенка. В первые сутки после операции легче кормить, лежа на боку. Некоторые женщины находят это положение неудобным, т.к. при этом происходит растяжение швов, поэтому можно кормить сидя и держа ребенка под мышкой («футбольный мяч из-под мышки» и «лежим поперек кровати»). В этих позах на колени кладутся подушки, ребенок на них лежит в правильном положении, одновременно снимается нагрузка с области швов. По мере восстановления в дальнейшем мать может кормить ребенка и лежа, и сидя, и стоя.
С целью стимулирования лактации применяют физиотерапевтические методы стимуляции лактации (УФО молочных желез, УВЧ, вибрационный массаж, ультразвуковое воздействие, звуковую «биоакустическую» стимуляцию), фитотерапию: отвар тмина, укропа, душицы, аниса и др. Для улучшения качественного состава грудного молока необходимо вводить в рацион кормящей матери пищевые добавки (специализированные белково-витаминные продукты): «Фемилак-2», «Млечный путь», «Мама плюс», «Энфимама». Все эти мероприятия оказывают благоприятное влияние на показатели физического развития детей в период пребывания в родильном доме, а мать выписывается с хорошо установившейся лактацией.
Гимнастика после кесарева
Через 6 часов после операции можно приступать к простейшей лечебной гимнастике и массажу грудной клетки и живота. Можно выполнять их и без инструктора, лежа в постели со слегка согнутыми коленями:
-
круговые поглаживания ладонью по всей поверхности живота по часовой стрелке справа налево, вверх и вниз по ходу прямых мышц живота, снизу вверх и сверху вниз наискось – по ходу косых мышц живота – в течение 2-3 минут;
Упражнения повторять 2-3 раза в день.
Восстановление физической формы после кесарева
Теплое обливание тела по частям из душа возможно уже со 2-х суток после операции, но полностью принять душ можно после выписки из родильного дома. При омовении шва лучше пользоваться мылом без отдушек, чтобы не травмировать корочку. Погрузиться в ванну можно не ранее 6—8 недель после операции, т.к. к этому сроку полностью заживает внутренняя поверхность матки и матка возвращается в нормальное состояние. Поход в баню возможен только через 2 месяца после осмотра врача.
Чтобы послеоперационный рубец быстрее рассасывался, его можно смазывать преднизолоновой мазью или гелем КОНТРАКТУБЕКС. В области рубца до 3 месяцев может ощущаться онемение, до тех пор пока не восстановятся нервы, пересеченные во время операции.
Немаловажное значение имеет восстановление физической формы после операции кесарева сечения. С первых суток рекомендуется ношение послеродового бандажа. Бандаж снимает боли в пояснице, помогает сохранить правильную осанку, ускоряет восстановление эластичности мышц и кожи, предохраняет швы от расхождения, помогая заживлению послеоперационной раны. Однако его длительное ношение нежелательно, т.к. мышцы должны трудиться, сокращаться. Как правило, бандаж носят несколько недель после родов, ориентируясь на состояние мышц живота и общее самочувствие. Лечебную гимнастику следует начинать через 6 часов после операции, постепенно наращивая ее интенсивность. После снятия швов и консультации врача можно приступить к выполнению упражнений на укрепление мышц тазового дна и мышц передней брюшной стенки (упражнение Кегеля — сжатие и расслабление тазового дна с постепенным нарастанием продолжительности до 20 секунд, втягивание живота, подъем таза и другие упражнения), что вызывает прилив крови к органам малого таза и ускоряет восстановление. При выполнении упражнений не только восстанавливается физическая форма, но и происходит выделение эндорфинов — биологически активных веществ, улучшающих психологическое состояние женщины, уменьшающих напряжение, ощущение подавленности, заниженной самооценки.
После операции в течение 1,5—2 месяцев не рекомендуется подъем тяжестей более 3—4 кг. К более активным занятиям можно приступать через 6 недель после родов, учитывая уровень своей физической подготовки до беременности. Нагрузку увеличивают постепенно, избегая силовых упражнений на верхнюю часть туловища, т.к. это может снизить лактацию. Не рекомендуются активные виды аэробики и бега. В дальнейшем, если есть возможность, желательно заниматься по индивидуальной программе с тренером. После высокоинтенсивных тренировок может увеличиться уровень молочной кислоты, и, как следствие, вкус молока ухудшается: оно становиться кислым, и малыш отказывается от груди. Поэтому занятие каким-либо видом спорта для кормящей женщины возможно только по окончании грудного вскармливания, а не кормящим — после восстановления менструального цикла.
Сексуальные отношения можно возобновить через 6—8 недель после операции, посетив гинеколога и посоветовавшись о методе контрацепции.
Вторые и третьи роды после кесарева
Постепенное восстановление мышечной ткани в области рубца на матке происходит в течение 1—2 лет после операции. Около 30% женщин после кесарева сечения в дальнейшем планируют иметь еще детей. Считается, что более благоприятным для наступления беременности и родов является период спустя 2—3 года после перенесенной операции кесарева сечения. Тезис «после кесарева сечения роды через естественные родовые пути невозможны» в настоящее время становится неактуальным. По ряду причин многие женщины предпринимают попытку влагалищных родов после кесарева сечения. В некоторых учреждениях процент естественных родов с рубцом на матке после кесарева сечения составляет 40—60%.
Как ухаживать за собой после кесарева сечения

Роды с помощью кесарева сечения — это одна из древнейших хирургических операций. К ее проведению есть множество показаний, главная цель манипуляции — сохранить здоровье, а иногда и жизни матери и младенца.
В наших реалиях кесарево сечение проводится строго по показаниям, а после того, как операция закончена, врачи продолжают пристально следить за самочувствием женщины, восстановительными процессами в ее организме. Ведь несмотря на то, что эта операция кажется достаточно простой, а медицинские технологии постоянно совершенствуются, все равно это — хирургическое вмешательство.
За чем именно и как стоит понаблюдать женщине, если ей сделали кесарево сечение, Рассказывает Елена Борисовна Мачнева, кандидат медицинских наук.
Безусловно, процессы восстановления после естественных родов и после родов путем кесарева сечения отличаются. Во время родов в организме женщины происходит множество изменени, к которым природа готовила будущую мать на протяжении всей беременности. Это различные изменения в сердечно-сосудистой, эндокринной, дыхательной системах, системе свертывания крови и т.д. Часть этих изменений активизируется и во время кесарева сечения, а часть идет по другому сценарию.
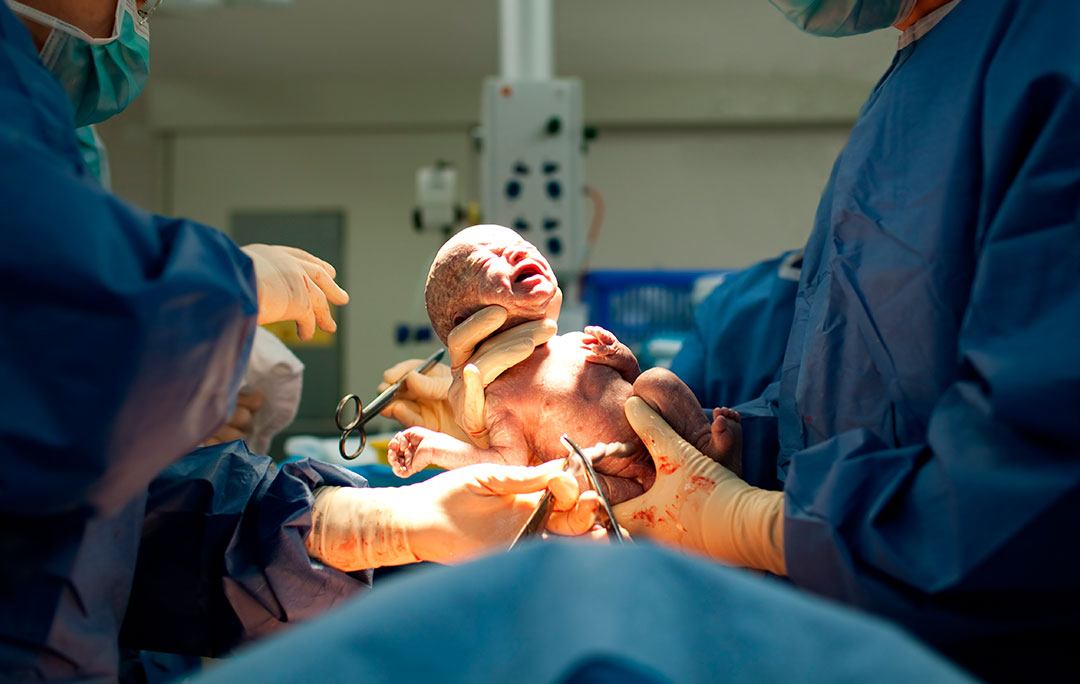
В то же время, во время оперативных родов организм женщины подвергается дополнительной нагрузке и стрессу из-за системной или местной анестезии, а также большой раневой поверхности, которая возникает в результате полостной операции. Поэтому, помимо общих процессов восстановления, в послеродовом периоде после кесарева сечения идут еще процессы восстановления нервной системы после анестезии, а также процессы заживления послеоперационных швов.
Поскольку и обычные роды, и роды путем кесарева сечения всегда проходят у всех по-разному, период восстановления каждой отдельной женщины также имеет индивидуальные особенности. Об этих особенностях и об охранительном режиме после родов женщине необходимо обязательно проконсультироваться с акушером-гинекологом, который принимал у нее роды или оперировал.

От чего зависит процесс восстановления организма после кесарева сечения?
Процесс восстановления после естественных родов и после кесарева сечения зависит от множества факторов: особенностей течения беременности, особенностей исходного состояния здоровья женщины, наличия у нее хронических заболеваний, наличия осложнений в родах. Влияют на него и особенности хода операции: экстренное или плановое кесарево сделали женщине, какой вид анестезии использовался, случились ли какие-то осложнения в ходе операции или при извлечении плода, какой вид разреза применили и так далее. Не меньшую роль играют и адаптационные возможности организма женщины.
Учитывая все это множество факторов, очевидно, что не найдется и двух женщин, у которых послеродовый период протекал бы одинаково. Поэтому перед выпиской из роддома каждой женщине необходимо очень подробно расспросить своего врача о том, какого режима необходимо придерживаться, какие физические нагрузки допустимы в ее состоянии, с какой частотой необходимо показываться врачу амбулаторно, в каких ситуациях необходимо показаться врачу немедленно.
Шов после кесарева сечения: следим и ухаживаем правильно
К послеоперационным швам после кесарева сечения необходимо относиться с большим вниманием, так как неблагополучие в этой области может привести к серьезным осложнениям. В открытом доступе можно найти множество советов и рекомендаций, как ухаживать за послеоперационным швом, что делать, чтобы он быстрее рубцевался, какой режим соблюдать, и даже как лечить воспаление в области шва.

Однако специалисты утверждают: следовать этим, достаточно общим советам опасно! В каждом случае необходим строго индивидуальный подход, и один совет может быть целесообразен для одной женщины, но совершенно неприемлем для другой.
Например, даже безобидный совет обрабатывать послеоперационный шов зеленкой в случае наличия определенных проблем может быть противопоказан из-за риска пропустить начинающееся воспаление. Поэтому каждая женщина перед выпиской из роддома должна подробно выяснить у врача следующие вопросы: как ухаживать за швом, как его обрабатывать, чем закрывать, когда можно начать снова принимать душ, нужно ли носить бандаж, когда показывать шов врачу. Не менее важно узнать у специалиста, какие признаки должны насторожить и послужить поводом для немедленной консультации врача (зуд, уплотнение шва, боль, отделяемое из шва, кровотечение в области шва и т.д.).
В дальнейшем все рекомендации по уходу за швом женщине даст акушер-гинеколог в женской консультации.
Немного о режиме после кесарева сечения
Говорили ли вам родственники следующее: «Нужно больше двигаться, не сиди дома, выходи гулять!»? Или наоборот: «Лежи в постели, не двигайся, пусть все заживет?». Интересно, что мнения «бывалых» близких о том, какого режима маме стоит придерживаться после кесарева сечения, бывают диаметрально противоположными. Кого же слушать? Конечно, наблюдающего вас врача.
Ведь сколько бы советов о режиме и нагрузках женщины, перенесших кесарево сечение, вы не слышали, сколько бы не читали об этом в блогах успешных мам и группах соцсетей, только врач, который делал операцию, знает особенности ее хода у данной конкретной женщины, а потому и может дать единственно компетентный совет. Когда, какой и насколько интенсивной должна быть физическая нагрузка у его пациентки, врач определит, ориентируясь на особенности исходного состояния здоровья женщины, течения беременности, вида и хода операции и наличия осложнений. Поэтому о режиме и интенсивности физической нагрузки необходимо говорить только с врачом перед выпиской из роддома и акушером-гинекологом женской консультации.

Вы можете найти на форумах множество историй о том, как мамочки «скачут» уже через два часа после кесарева, а гулять с младенцем выходят уже чуть ли не через день, но факт остается фактом: все мы разные, и только специалист может определить, кому какой режим подходит. А послеродовый период – не время для экспериментов над собственным здоровьем.
Чек-лист: какие рекомендации должен дать врач после кесарева сечения
Женщина после выписки из роддома должна задать врачу следующие вопросы:
- как ухаживать за швом, как его обрабатывать и чем закрывать;
- когда можно начать принимать душ;
- нужно ли носить бандаж;
- когда показывать шов врачу.
В каких случаях нужно срочно обратиться к врачу
Какие признаки должны насторожить и послужить поводом для немедленной консультации врача?
- зуд;
- уплотнение шва;
- боль;
- отделяемое из шва;
- кровотечение в области шва
Если вы заметили хотя бы один из следующих симптомов, немедленно проконсультируйтесь с наблюдающим вас специалистом!
И любые другие явления, которые доставляют вам беспокойство.

Когда стоит планировать следующую беременность после кесарева сечения?
После операции кесарева сечения на матке остается рубец. Для того, чтобы этот рубец «выдержал» следующую беременность и роды, он должен быть состоятельным — то есть, содержать достаточно мышечных и эластичных волокон, чтобы выдержать растяжение во время роста плода и остаться достаточно крепким во время родовых схваток.
Состоятельность рубца на матке определяется с помощью специализированного обследования и наступает у каждой женщины в индивидуальные сроки. Однако в каждом конкретном случае перед планированием следующей беременности необходимо обязательно проконсультироваться с врачом.
Кесарево сечение: восстановление после операции
После кесарева – последствия, грудное вскармливание и восстановление формы
Людмила Петрова врач акушер-гинеколог, кандидат медицинских наук, работает в НИИ акушерства и гинекологии Отта, г. Санкт-Петербург
Восстановление после родов – непростой процесс даже для женщин, родивших через естественные родовые пути. Что уж говорить о кесаревом сечении, когда ко всем послеродовым проблемам присоединяются послеоперационные! Мы расскажем о том, что может предпринять молодая мама для более быстрого восстановления после этого оперативного вмешательства.

Возможные последствия операции
Кесарево сечение – это операция рождения плода путем извлечения через разрез брюшной стенки и матки. Послеродовая матка возвращается в свое исходное состояние в течение 6-8 недель. Травматизация матки во время хирургического вмешательства, отек, наличие кровоизлияний в области шва, большое количество шовного материала замедляют инволюцию матки и предрасполагают к возникновению послеоперационных гнойно-септических осложнений в области малого таза с вовлечением в процесс матки и придатков. Эти осложнения после кесарева сечения встречаются в 8-10 раз чаще, чем после влагалищных родов. Такие осложнения, как эндометрит (воспаление внутреннего слоя матки), аднексит (воспаление придатков), параметрит (воспаление околоматочной клетчатки), в дальнейшем оказывают влияние на репродуктивную функцию женщины, т.к. могут привести к нарушению менструального цикла, синдрому тазовых болей, невынашиванию, бесплодию.
Исходное состояние здоровья женщины, выбор рационального метода и техники выполнения операции, качество шовного материала и антибактериальной терапии, а также рациональное ведение послеоперационного периода, профилактика и лечение осложнений, связанных с оперативным родоразрешением, определяют благоприятные результаты операции.
Поперечный разрез в нижнем сегменте матки проводится параллельно круговым мышечным волокнам, в том месте, где почти нет кровеносных сосудов. Поэтому он меньше травмирует анатомические структуры матки, а значит, в меньшей степени нарушает течение процессов заживления в операционной зоне, а использование современных синтетических рассасывающихся нитей способствует длительному удерживанию краев раны на матке, что приводит к оптимальному процессу заживления и формированию состоятельного рубца на матке, что очень важно для последующих беременностей и родов.
Профилактика осложнений после кесарева сечения
В настоящее время с целью профилактики материнской заболеваемости после кесарева сечения применяют современные высокоэффективные антибиотики широкого спектра действия, поскольку в развитии инфекции велика роль микробных ассоциаций, вирусов, микоплазм, хламидий и др. Во время операции кесарева сечения профилактическое введение антибиотиков проводят после пересечения пуповины, чтобы уменьшить их отрицательное воздействие на ребенка. В послеоперационном периоде предпочтение отдается коротким курсам антибиотикотерапии, чтобы уменьшить поступление препаратов к ребенку через молоко матери; при благоприятном течении кесарева сечения после операции антибиотики не вводят вовсе.
В первые сутки после операции кесарева сечения родильница находится в палате интенсивной терапии под пристальным наблюдением медицинского персонала, при этом осуществляется контроль за деятельностью всего ее организма. Разработаны алгоритмы ведения родильниц после кесарева сечения: адекватное восполнение кровопотери, обезболивание, поддержание сердечно-сосудистой, дыхательной и других систем организма. Очень важно в первые часы после операции следить за выделениями из половых путей, т.к. высок риск маточного кровотечения вследствие нарушения сократительной способности матки, вызванной операционной травмой и действием наркотических средств. В первые 2 часа после операции проводится постоянное внутривенное капельное введение сокращающих матку препаратов: окситоцина, метилэргометрина, на низ живота кладется пузырь со льдом.
После общего наркоза могут быть боли и першение в горле, тошнота и рвота.
Снятию болевых ощущений после операции уделяется огромное значение. Уже через 2-3 часа назначают ненаркотические анальгетики, через 2-3 суток после операции обезболивание проводится по показаниям.
Операционная травма, попадание в брюшную полость при операции содержимого матки (околоплодные воды, кровь) вызывают снижение перистальтики кишечника, развивается парез – вздутие живота, задержка газов, что может привести к инфицированию брюшины, швов на матке, спаечному процессу. Повышение вязкости крови во время операции и после нее способствует образованию тромбов и возможной закупорке ими различных сосудов.
С целью профилактики пареза кишечника, тромбоэмболических осложнений, улучшения периферического кровообращения, ликвидации застойных явлений в легких после искусственной вентиляции важна ранняя активизация родильницы в постели.
После операции желательно поворачиваться в кровати с боку на бок, к концу первых суток рекомендуется раннее вставание: сначала надо посидеть в постели, спустить ноги, а затем начать вставать и понемногу ходить. Вставать нужно только с помощью или под присмотром медперсонала: после достаточно длительного лежания возможно головокружение, падение.
Не позднее первых суток после операции необходимо начинать медикаментозную стимуляцию желудка и кишечника. Для этого применяется прозерин, церукал или убретид, кроме того, делается клизма. При неосложненном течении послеоперационного периода перистальтика кишечника активизируется на вторые сутки после операции, газы отходят самостоятельно, а на третий день, как правило, бывает самостоятельный стул.
В 1-е сутки родильнице дают пить минеральную воду без газов, чай без сахара с лимоном небольшими порциями. На 2-е сутки назначается низкокалорийная диета: жидкие каши, мясной бульон, яйца всмятку. С 3-4-х суток после самостоятельного стула родильница переводится на общую диету. Не рекомендуется прием слишком горячей и слишком холодной пищи, твердые продукты в свой рацион надо вводить постепенно.
На 5-6-е сутки проводятся ультразвуковые исследования матки с целью уточнения своевременного ее сокращения.
В послеоперационный период ежедневно проводится смена повязки, осмотр и обработка послеоперационных швов одним из антисептиков (70%-ный этиловый спирт, 2%-ная настойка йода, 5%-ный раствор калия перманганата). Швы с передней брюшной стенки снимаются на 5-7-е сутки, после чего решается вопрос о выписке домой. Бывает, что рана на передней брюшной стенке ушивается внутрикожным “косметическим” швом рассасывающимся шовным материалом; в таких случаях наружных съемных швов нет. Выписка обычно проводится на 7-8-е сутки.

Налаживание грудного вскармливания после кесарева
После операции кесарева сечения нередко возникают трудности с кормлением грудью. Они обусловлены рядом причин, среди которых боль и слабость после операции, сонливость ребенка на фоне применения обезболивающих средств или нарушения адаптации новорожденного при оперативном родоразрешении, использование смесей, чтобы дать “отдохнуть” матери. Эти факторы затрудняют налаживание грудного вскармливания. В связи с необходимостью низкокалорийной диеты в течение 4 суток становление лактации происходит на фоне дефицита в рационе кормящей женщины макро- и микроэлементов, что отражается не только на количестве, но и качестве молока. Так, суточная секреция молока после кесарева сечения почти в 2 раза ниже по сравнению с самопроизвольными родами; в молоке наблюдается низкое содержание основных ингредиентов.
Важно обеспечить прикладывание ребенка к груди в первые 2 часа после операции. В настоящее время большинство родовспомогательных учреждений работают по принципу совместного пребывания матери и ребенка.
Поэтому, если все обошлось без осложнений, можно высказать пожелание оставить ребенка рядом с собой и начать кормление грудью под присмотром персонала, как только отойдет наркоз и появятся силы взять своего малыша на руки (примерно через 6 часов после операции). Родильницам, у которых кормление по разным причинам откладывается на более поздние сроки (рождение детей, требующих особого лечения, возникновение осложнений у матери), следует прибегать к сцеживанию молока в часы кормлений, чтобы стимулировать лактацию.
Одно из главных условий успешного грудного вскармливания после кесарева сечения – найти положение, в котором женщине удобно кормить ребенка. В первые сутки после операции легче кормить, лежа на боку. Некоторые женщины находят это положение неудобным, т.к. при этом происходит растяжение швов, поэтому можно кормить сидя и держа ребенка под мышкой (“футбольный мяч из-под мышки” и “лежим поперек кровати”). В этих позах на колени кладутся подушки, ребенок на них лежит в правильном положении, одновременно снимается нагрузка с области швов. По мере восстановления в дальнейшем мать может кормить ребенка и лежа, и сидя, и стоя.
С целью стимулирования лактации применяют физиотерапевтические методы стимуляции лактации (УФО молочных желез, УВЧ, вибрационный массаж, ультразвуковое воздействие, звуковую “биоакустическую” стимуляцию), фитотерапию: отвар тмина, укропа, душицы, аниса и др. Для улучшения качественного состава грудного молока необходимо вводить в рацион кормящей матери пищевые добавки (специализированные белково-витаминные продукты): “Фемилак-2”, “Млечный путь”, “Мама плюс”, “Энфимама”. Все эти мероприятия оказывают благоприятное влияние на показатели физического развития детей в период пребывания в родильном доме, а мать выписывается с хорошо установившейся лактацией.
Восстановление физической формы после кесарева
Теплое обливание тела по частям из душа возможно уже со 2-х суток после операции, но полностью принять душ можно после выписки из родильного дома. При омовении шва лучше пользоваться мылом без отдушек, чтобы не травмировать корочку. Погрузиться в ванну можно не ранее 6-8 недель после операции, т.к. к этому сроку полностью заживает внутренняя поверхность матки и матка возвращается в нормальное состояние. Поход в баню возможен только через 2 месяца после осмотра врача.
Чтобы послеоперационный рубец быстрее рассасывался, его можно смазывать преднизолоновой мазью или гелем контрактубекс. В области рубца до 3 месяцев может ощущаться онемение, до тех пор пока не восстановятся нервы, пересеченные во время операции.
Немаловажное значение имеет восстановление физической формы после операции кесарева сечения. С первых суток рекомендуется ношение послеродового бандажа. Бандаж снимает боли в пояснице, помогает сохранить правильную осанку, ускоряет восстановление эластичности мышц и кожи, предохраняет швы от расхождения, помогая заживлению послеоперационной раны. Однако его длительное ношение нежелательно, т.к. мышцы должны трудиться, сокращаться. Как правило, бандаж носят несколько недель после родов, ориентируясь на состояние мышц живота и общее самочувствие. Лечебную гимнастику следует начинать через 6 часов после операции, постепенно наращивая ее интенсивность. После снятия швов и консультации врача можно приступить к выполнению упражнений на укрепление мышц тазового дна и мышц передней брюшной стенки (упражнение Кегеля – сжатие и расслабление тазового дна с постепенным нарастанием продолжительности до 20 секунд, втягивание живота, подъем таза и другие упражнения), что вызывает прилив крови к органам малого таза и ускоряет восстановление. При выполнении упражнений не только восстанавливается физическая форма, но и происходит выделение эндорфинов – биологически активных веществ, улучшающих психологическое состояние женщины, уменьшающих напряжение, ощущение подавленности, заниженной самооценки.
После операции в течение 1,5-2 месяцев не рекомендуется подъем тяжестей более 3-4 кг. К более активным занятиям можно приступать через 6 недель после родов, учитывая уровень своей физической подготовки до беременности. Нагрузку увеличивают постепенно, избегая силовых упражнений на верхнюю часть туловища, т.к. это может снизить лактацию. Не рекомендуются активные виды аэробики и бега. В дальнейшем, если есть возможность, желательно заниматься по индивидуальной программе с тренером. После высокоинтенсивных тренировок может увеличиться уровень молочной кислоты, и, как следствие, вкус молока ухудшается: оно становиться кислым, и малыш отказывается от груди. Поэтому занятие каким-либо видом спорта для кормящей женщины возможно только по окончании грудного вскармливания, а не кормящим – после восстановления менструального цикла.
Сексуальные отношения можно возобновить через 6-8 недель после операции, посетив гинеколога и посоветовавшись о методе контрацепции.
Последующие роды
Постепенное восстановление мышечной ткани в области рубца на матке происходит в течение 1-2 лет после операции. Около 30% женщин после кесарева сечения в дальнейшем планируют иметь еще детей. Считается, что более благоприятным для наступления беременности и родов является период спустя 2-3 года после перенесенной операции кесарева сечения. Тезис “после кесарева сечения роды через естественные родовые пути невозможны” в настоящее время становится неактуальным. По ряду причин многие женщины предпринимают попытку влагалищных родов после кесарева сечения. В некоторых учреждениях процент естественных родов с рубцом на матке после кесарева сечения составляет 40-60%.
- круговые поглаживания ладонью по всей поверхности живота по часовой стрелке справа налево, вверх и вниз по ходу прямых мышц живота, снизу вверх и сверху вниз наискось – по ходу косых мышц живота – в течение 2-3 минут;
- поглаживание передней и боковой поверхности грудной клетки снизу вверх к подмышечной области, левая сторона массируется правой рукой, правая – левой;
- руки заводятся за спину и производится поглаживание поясничной области тыльной и ладонной поверхностью кистей рук в направлении сверху вниз и в стороны;
- глубокое грудное дыхание, для контроля ладони кладутся поверх грудной клетки: на счет 1-2 делается глубокий вдох грудью (грудная клетка поднимается), на счет 3-4 глубокий выдох, при этом на грудную клетку слегка надавливают ладонями;
- глубокое дыхание животом, ладонями, придерживая область швов, на счет 1-2 вдохнуть, раздувая живот, на счет 3-4 выдохнуть, как можно больше втягивая в себя живот;
- вращение ступнями, не отрывая пятки от постели, поочередно в одну и другую сторону, описывая максимально большой круг, сгибание стоп на себя и от себя;
- поочередное сгибание и разгибание левой и правой ноги, пятка скользит по постели;
- покашливание, поддерживая ладонями область швов.
Упражнения повторять 2-3 раза в день.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Восстановление после кесарева сечения

Появление малыша — волнительное событие для семьи. Однако иногда по разным причинам ребенок не может родиться естественным путем. И тогда, чтобы спасти маму и малыша, делают кесарево сечение (КС). В результате остается рубец на матке — «улыбка жизни, с поощью которой малыш появился на свет». После этой операции мамы нуждаются в особенной поддержке и заботе: как и какой именно – об этом акушерка Алла Евтушенко.
КС проходит так: под спинальной анестезией врачи разрезают брюшную стенку и матку, а потом извлекают малыша и плаценту. Кроме стандартной процедуры, есть мягкое КС. Его могут делать, как планово, так и в родах, если мама и малыш чувствуют себя хорошо. Мама находится в сознании, помогает малышу родиться, подтуживаясь, а иногда и принимает его сама. Врачи ждут, когда пуповина отпульсирует, потом извлекают послед, ушивают матку, накладывают косметические швы на кожу.
Восстановление после родов и КС
Разница в восстановлении после естественных родов (ЕР) и КС все-таки есть. После ЕР женщина, как правило, хорошо себя чувствует уже через сутки. А после КС нужно еще несколько дней, недель или месяцев, чтобы восстановится. Быстрее всего заживает тело, медленнее восстанавливается психика, особенно если женщина была очень настроена родить естественно.
- После операции КС-мама может ощущать слабость в мышцах вокруг шва онемение и снижение чувствительности в этой области. Боль в месте разреза может сохраняться до 1-2 недель. Чтобы справиться с ней иногда нужны обезболивающие препараты.
- Сразу после КС женщинам рекомендуется больше пить и ходить в туалет (мочиться). Организму нужно восполнять объем циркулирующей крови, ведь кровопотеря при КС всегда больше, чем при ЕР. Пока КС-мама находится в палате интенсивной терапии (в течение 6-24 часов, в зависимости от роддома), у нее стоит мочевой катетер. Это позволяет оценивать, как работают почки.
- В первые дни лучше есть жидкую и полужидкую пищу — она быстрее усваивается и не перегружает организм.
- Когда женщина вернется домой из роддома, нужно ухаживать за швом — чаще проветривать, обрабатывать дезинфицирующими средствами (мирамистин или спиртовой раствор хлорофиллипта). Помните — рубец нельзя тереть и чесать. Зуд говорит о том, что рана заживает.
- После операции можно носить бандаж — эластичный пояс, который поддерживает переднюю стенку живота. Правила: надевать бандаж нужно лежа и носить не более 5-6 часов в день и не дольше месяца, чтобы мышцы не потеряли тонус. Надевать бандаж нужно поверх белья из натуральных тканей. Хорошая альтернатива – подвязываться слингом или ребозо.
- Через 6 недель уже можно начинать делать упражнения. В идеале – специальные комплексы для послеродового восстановление. Например, постнатальную гимнастику от Birthlight.
- Очень хорошо, если дома будут помощники, которые возьмут на себя заботу о быте, а женщина будет заниматься только малышом. Это могут быть родственники, друзья или профессионалы (например, послеродовые доулы, услуги которых сегодня доступны во многих крупных городах).
- Кормить ребенка следует по требованию. Грудное молоко, как правило, приходит в те же сроки, что и при обычных родах, но иногда немного позже. Если у мамы есть трудности с прикладыванием, детские сестры в послеродовом отделении или консультанты по ГВ, помогут наладить вскармливание. Лучше, если ребенок получит грудь как можно раньше. Это поможет формированию правильной микрофлоры в кишечнике малыша, а у мамы лучше будет сокращаться матка.
- Малыша, конечно же, носить можно. Кормить малыша нужно по требованию и стараться спать, когда спит он. Если малыш плохо спит или этого время маме недостаточно для отдыха, можно доверить прогулку в первые месяцы папе или “гулять” в коляске на балконе.
И самое главное: делитесь с окружаюшими своими чувствами и эмоциями. Если вы не находите поджержки среди близкого окружения, ищите единомышленников и пождержку в тематических группах в социальных сетях. И помните, вы – не одна!
Восстановление после кесарева сечения
Стоит ли говорить о том, какое счастье испытывает женщина, когда впервые берет на руки своего новорожденного малыша? 9 месяцев она ждала его, терпела все трудности беременности: постоянную сонливость, учащенное мочеиспускание. Все системы органов женщины приспособились к ее новому положению, помогая сохранить ребенка.
Прошли роды, теперь кажется, что можно выдохнуть и начать жить полной жизнью. Однако, не стоит торопиться: впереди женщину ждет долгий восстановительный путь.
Очень часто можно услышать о том, что беременность и роды – это естественные процессы, которые любая женщина переносит без труда. Но это не совсем так.
· Во-первых, организм каждой женщины индивидуален. Возраст, состояние здоровья – все это накладывает свой отпечаток на течение беременности.
· Во-вторых, роды – это всегда стресс для женского организма. Это гормональный всплеск и напряжение всех систем организма.
Сколько длится период восстановления после родов?
Возвращение организма в естественное состояние начинается уже во время родов. Верхушка крестца отклоняется, выраженные позвоночные изгибы сглаживаются. В течение следующих 6-8 недель этот процесс завершается: интенсивные сокращения матки способствуют нормализации ее размера, таз закрывается, возобновляются менструации.
Для поддержания формы многие молодые мамы стремятся скорее отправиться в спортивный зал. Но интенсивные тренировки в послеродовом периоде могут принести вред здоровью, предпочтение стоит отдать ЛФК и посещению остеопата.
Когда можно приступать к тренировкам после родов?
Идеальным вариантом будет возобновление занятий через 3-4 месяца после родов. Но это не значит, что женщина может вернуться к полноценным тренировкам в своем любимом фитнес-центре.
Для начала ей потребуется посетить врача ЛФК. Лечебная физкультура показана не только при беременности, но и в период реабилитации после родов. В отличие от тренера спортивного зала, врач ЛФК понимает особенности анатомии женского организма, знает его возможности и пределы после родов.

Лечебная физическая культура позволяет запустить процессы восстановления биомеханики тела. Возвращение к привычным тренировкам должно быть постепенным, обязательно под контролем специалиста. В послеродовой период не подойдут групповые тренировки, так как восстановление происходит очень индивидуально. В этот период желательно регулярно посещать остеопата в профилактически целях. Этот специалист проверит состояние мышц, костей, связок, даст вектор дальнейшим тренировкам, снимет болевые ощущения.
В чем важность послеродового восстановления?
Таз – это опора для позвоночника. В тазовой области сосредоточены мышцы, кости и связки, которые защищают репродуктивную систему, мочевой пузырь и кишечник. И, конечно же, всем этим органам требуется полноценное кровоснабжение.
Беременность диктует свои правила, и происходит перестройка всего организма женщины, в том числе и таза. Определенные группы мышц вынуждены находиться в постоянном напряжении, что влечет за собой ригидность прочих групп. Возможно пережатие нервов и возникновение болевого синдрома. Помочь в избавлении от неприятных ощущений может врач-остеопат.
Родовые осложнения
Роды естественным путем – это замечательно, но, к сожалению, не всегда возможно. Существует множество показаний, когда роженице приходится делать кесарево сечение.
В этой ситуации организм не получает сигнала к завершению беременности. Как следствие у женщины сохраняются усиленные шейный и грудной изгибы, что в дальнейшей перспективе может привести к остеохондрозу и нарушению кровоснабжения внутренних органов.
Рубец после кесарева сечения
Для извлечения ребенка при кесаревом необходимо произвести разрез через все слои передней брюшной стенки и нижнюю треть матки. Как и любое оперативное вмешательство, это не проходит бесследно. Поэтому важно правильно восстанавливаться, посещать ЛФК и остеопата.

Кесарево сечение – одна из основных причин появления рубцов на матке.
Рубцовая ткань представляет собой соединительную ткань, которая образовалась на месте повреждения в процессе регенерации. Сама по себе она не представляет опасности для женщины: рубец не оказывает существенного влияния на жизнь женщины.
Но так происходит лишь до тех пор, пока женщина не задумывается о повторных родах. Рубец на матке – это осложнение, связанное с кесаревым для последующей беременности. Соединительная ткань не обладает одним из важных свойств мышечной – растяжимостью. Поэтому в процессе беременности и родовой деятельности матка может сильно травмироваться, разрываться по линии рубца.
Виды маточных рубцов
· Полноценный рубец – правильно сформировавшаяся рубцовая ткань, которая способна к растяжению в случае наступления новой беременности.
· Неполноценный рубец – большая часть шрама представляет собой соединительную ткань, которая не обладает эластичностью. Его наличие повышает риск осложнений при наступлении беременности и родов после кесаревого.
Влияние кесарева сечения на мышцы передней брюшной стенки
Операция является травматичной, поэтому рубец проходит через все слои передней брюшной стенки. Из-за этого происходит формирование диастаза, худшее восстановление мышц брюшного пресса и слабость мышц тазового дна.
Своевременное обращение к врачу-остеопату помогает избежать большинства негативных последствий кесарева сечения или минимизировать их.
Влияние рубца на биомеханику тела
Организм каждого человека – это единый механизм, где повреждение одного органа или ткани повлечет за собой последствия для других. Это касается и рубцов, которые остаются у женщины после кесарева сечения.
Люди, у которых имеются крупные рубцы, зачастую обращаются к специалистам со следующими жалобами:
· боли в спине и суставах;
· головные боли;
· ощущение дискомфорта неясной локализации.
Рубцовая ткань – это плотный каркас. Она способна заместить собой другие утраченные ткани, но не способна заменить их функции. Рубец образует натяжение, которое «перетягивает» на себя другие ткани, изменяет вектор напряжения в организме. В свою очередь, векторы напряжения оказывают воздействие не только на мышцы и органы, но и способны неблагоприятно влиять на костные структуры. Поперечный рубец может стать причиной нарушения подвижности костей таза. Из-за него нижние конечности не получают достаточного кровоснабжения и постоянно страдают от гипоксии. Еще одно неприятное последствие рубца – это ослабление мышц тазового дна.
Остеопатия не способна исцелить рубец, но она может сделать его мягче, податливее. За счет этого снизится напряжение, и дискомфорт отступит. Таким образом, врач-остеопат не приглушает симптоматику, а целенаправленно воздействует на причины боли и дискомфорта. Чем раньше женщина начнет заниматься восстановлением после кесарева, тем меньше неприятных последствий будут ожидать ее в будущем.
Особенности детей, рожденных с помощью кесарева сечения
Дети, рожденные естественным путем и с помощью кесарева сечения, практически ничем не отличаются. Существует множество мифов о «кесарятах»:
· гиперактивность;
· отставание в физическом развитии;
· отставание в умственном развитии и т.д.
Они не имеют под собой научной доказательной базы и не должны вызывать беспокойство у мамы.
Осложнения при кесаревом имеют место, но достаточно редко. К ним относятся:
· нарушения в работе дыхательной системы;
· вывих позвонков шейного отдела;
· повышение нервной возбудимости;
· изменение мышечного тонуса (может как повышаться, так и понижаться).
Для коррекции этих состояний необязательно прибегать к медикаментозной терапии. Большинство из них корректируется с помощью упражнений, в редких случаях допустимо применение разрешенных врачом биологически активных добавок.
Остеопатическая работа с парой «ребенок-мать»
Роды – это процесс, где тяжелой нагрузке подвергаются оба: и мама, и малыш. Поэтому важно грамотно составить программу упражнений для обоих участников этого нелегкого процесса.
Ребенок в процессе родовой деятельности подвергается серьезному испытанию не только в случае кесарева сечения. Зачастую для стимуляции родов естественным путем используют щипцы, вакуумные технологии, технику «выдавливания». В таких обстоятельствах череп малыша подвергается большой нагрузке, возникает риск повреждения черепных нервов.
Помимо черепа травматизации могут подвергаться позвоночник и тазовые кости. Без соответствующих упражнений эти состояния повлекут за собой нарушение роста и развития, искривление позвоночника. В будущем такой ребенок будет страдать от проблем с суставами и постоянных болей в спине.

Дети, которые были рождены с применением кесарева, особо нуждаются в контроле врача-остеопата. Они не получили естественных нагрузок и природного моделирования, как детки при естественных родах. В этой ситуации затрудняется формирование важнейших точек окостенения черепной коробки.
Организм новоиспеченной мамы также находится в состоянии стресса. Во время беременности происходит значительное расширение тазовых костей, увеличивается эластичность связок. Все это необходимо для того, чтобы роды протекали легко. Но, как показывает практика, организму женщины тяжело прийти в состояние, которое было до беременности, самостоятельно.
Тазовые кости женщины должны сузиться, связки стабилизироваться. Но если не контролировать этот процесс, то кости могут отклониться от своей естественной оси на несколько миллиметров. На первый взгляд может показаться, что это совсем незначительно. Но между тем, женщины, у которых произошел сдвиг тазовых костей, страдают от хронических болей внизу живота, а со временем обнаруживается деформация органов.
Роды – это только часть стресса, который испытывает женщина, при появлении малыша на свет. Уход за ребенком также дает дополнительную нагрузку на женский организм: вынужденное положение во время купания ребенка, укладывания его в кроватку, постоянная нагрузка на позвоночник и таз при убаюкивании.
Очень многие женщины в послеродовом периоде страдают от депрессии. Изменение гормонального фона, недосып, постоянное напряжение мышц – все это негативно сказывается на состоянии мамы. Регулярные упражнения с остеопатом после родов позволят избежать даже таких последствий.
Именно поэтому важно понимать: посещение врача-остеопата поможет маме и ребенку вести здоровую и полноценную жизнь. Оба организма проходят через большой стресс, поэтому реабилитации уделяется особое значение. В раннем возрасте между мамой и ее малышом существует неразрывная связь, они очень чутко чувствуют настроения и боли друг друга.
Посетить остеопата рекомендуется сразу после выписки из родильного отделения, особенно после кесаревого. Он проведет осмотр мамы и ребенка, назначит необходимые упражнения для них обоих.
Остеопат после родов: в каких случаях обращение обязательно?
Посещение остеопата после родов не является обязательной процедурой, а носит скорее рекомендательный характер. Однако, стоит знать о симптомах, когда обращение к врачу обязательно:
· Боль в копчике или крестцово-подвздошном суставе.
Их появление провоцирует растяжение связок во время прохождения ребенка через родовые пути. Усугубить ситуацию может крупный вес плода.
· Боль в лобковом симфизе.
Еще одно следствие растяжения связок во время родов. Боль острая, влечет за собой изменение биомеханики всего тела, постоянное вынужденное положение приводит к ослаблению мышц живота.
· Боли в спине.
Если ребенок – частый гость на руках у мамы, то позвоночник и таз болезненно отзовутся на тяжесть.
· Головные боли, боли в шейном отделе позвоночника.
Возникают в результате неправильной осанке при грудном вскармливании малыша, а также неправильной позе во время сна.
· Изменение положение крестца.
Органы, получающие иннервацию из крестцового сплетения, страдают от дискомфорта. А из-за нарушений в работе мышц возможно ущемление седалищного нерва.
Малыша обязательно стоит показать врачу-остеопату, если были тяжелые роды. Также поводами прийти на консультацию являются наличие любой асимметрии, частые колики и срыгивания, дисплазия тазобедренного сустава.
Когда будет результат?
Говорить о сроках можно лишь после проведения индивидуальной консультации. Врач проводит осмотр, собирает анамнез, и только после этого он может сказать о предварительной длительности восстановительного периода.
Важно помнить, что чем раньше проведена диагностика, тем меньше времени займет реабилитация, а значит потребуется меньше сеансов.
Подводя итоги
Беременность и роды – серьезное испытание для женского организма. Сейчас редко можно встретить человека, у которого нет никаких хронических заболеваний. А в этот стрессовый для женщины период все они могут обостриться, доставить дополнительный дискомфорт, принести тревогу.
Чтобы быть уверенной в благоприятном течении беременности и реабилитации после родов важно посещать врача остеопата для профилактики.
В тех случаях, когда беременность протекала тяжело, было кесарево сечение – визит к остеопату должен быть обязательной процедурой после выписки из родильного дома. Это поможет маме и малышу быстрее восстановиться, начать жить в гармонии со своим телом.
Посещение врача-остеопата для женщины – это залог ее репродуктивного здоровья. Ведь рубцы и шрамы могут стать тяжелым осложнением при следующей беременности.
Остеопат поможет женщине вернуть органы в нужное положение. Выполняемые упражнения восстанавливают тонус мышц, происходит правильное распределение напряжение в организме. Шрамы и рубцы становятся более податливыми и эластичными.
Происходит избавление от болевых ощущений и дискомфорта. Жизнь женщины возвращается в привычное русло быстрее, а ее здоровье укрепляется.
Кесарево сечение

Думаю, все читатели знают, что кесарево сечение – это операция, с помощью которой ребенок появляется на свет (самая частая альтернатива естественных родов). Около 30% детей появляются на свет с помощью операции кесарева сечения.
Кесарево сечение – это спасение жизни ребенка и женщины в некоторых ситуациях (например, предлежание плаценты, разрыв матки в родах). И все же не утихают разговоры о необходимости снижения доли родов путем кесарева сечения. Почему? Давайте попробуем разобраться!
Показания для кесарева сечения:
Кесарево сечение выполняется обязательно и экстренно, если:
- есть опасность для жизни плода:
замедление сердцебиения плода или изменяющаяся частота сердечных сокращений в родах, выделение мекония в процессе родов при разорвавшемся плодном пузыре, выпадение пуповины; - есть опасность для жизни матери:
массивное кровотечение, резкое нарастание показаний артериального давления; - есть механические препятствия для рождения ребенка:
узость родовых путей матери и/или слишком крупные размеры плода. Размеры таза матери измеряются при постановке на учет в женскую консультацию; если у женщины обнаружен тот или иной вид сужения таза, ведется тщательный контроль за предполагаемыми размерами плода, и тактика ведения родов строится с учетом соответствия размеров родовых путей матери и головы плода; - слабость родовой деятельности:
отсутствие нарастания силы схваток и соответствующего продвижения ребенка по родовым путям, не поддающаяся медикаментозной коррекции.
Кесарево сечение чаще всего выполняется, если:
- предыдущие роды выполнялись путем кесарева сечения.
Но это далеко не обязательно; сейчас во многих роддомах можно родить самостоятельно после кесарева сечения; - есть предлежание плаценты:
ситуация, при которой к внутреннему зеву («выходу из матки») предлежит не голова или тазовый конец плода, а плацента; - у плода не головное предлежание(тазовое, поперечное положение плода).
Отмечу, что пару десятилетий назад тазовое предлежание не являлось показанием к операции кесарево сечение; в настоящее время в Российских нормативных документах показанием к операции является вес плода менее 2500г и более 3600г при тазовом предлежании; - в полости малого таза матери есть крупные опухоли/кисты;
- у матери к моменту родов обострился генитальный герпес и/или аногениальные бородавки(кондиломы):
т.е. имеются герпетические высыпания или массивные папилломы на половых органах; - у матери есть негинекологические серьезные проблемы со здоровьем:
артериальная гипертензия, диабет, проблемы с сетчаткой и т.д.; - в результате родов на свет появятся тройняшки и большее количество плодов;
- у матери есть ВИЧ-инфекция:
тогда роды путем кесарева сечения уменьшают вероятность заражения ребенка (при определенных условиях возможны естественные роды, см. ниже).
Как проходит операция кесарева сечения:
В настоящее время кесарево сечение проводят чаще всего под эпидуральной или спинальной анестезией. Женщина находится в сознании, и она слышит и видит своего малыша уже через несколько минут после начала операции (разрезаются и разводятся ткани достаточно быстро, а вот послойное ушивание займет уже больше времени).
Разрез выполняется чаще горизонтально внизу живота. Рубец после операции обычно очень тонкий и незаметный, не надо бояться, что он испортит ваш внешний вид. После заживления он обычно хорошо прячется под нижним бельем
Иногда разрез выполняется вертикально, тогда рубец будет более заметным (разрез будет достаточно большим). К счастью, эта ситуация достаточно редка. Выполняется такой разрез,
- если предыдущее кесарево сечение выполнено таким образом,
- если технически невозможно выполнить горизонтальный разрез,
- если произошла совершенно непредвиденная и экстренная ситуация (иногда так быстрее закончить роды).
Если все идет хорошо, мама и ребенок могут обниматься и осуществлять первое прикладывание к груди прямо во время окончания операции!
После операции кесарева сечения
После операции какое-то время придется провести в реанимации. Все время в реанимации будут контролировать основные показатели жизнедеятельности. Однако это не означает, что придется повременить с началом грудного вскармливания (обсудите этот момент с доктором заранее, пожалуйста).
И да, шов будет болеть. Но геройствовать не надо! Можно использовать обезболивающие препараты, обсуждайте и жалуйтесь, если больно!
Какое-то время придется провести в кровати, но уже совсем скоро (часто уже в первые сутки) можно будет вставать, хотя это будет и непросто. Обязательно позовите кого-то (медсестру, врача), прежде чем пытаться встать с кровати впервые после операции. Вскоре после операции (а точнее когда вы уже сможете самостоятельно дойти до туалета) извлекут мочевой катетер (не пугайтесь его, сначала он будет с вами).
Есть и пить можно тогда, когда захочется (с разрешения врача, конечно).
Часто после операции будет прописана терапия, регулирующая свертываемость крови. Вам должны рассказать и показать, какие препараты, как и сколько дней надо применять.
Выписка может быть ранней (2-4 суток после родов) или чуть позднее (обычно не более 7 суток, если нет осложнений). Уточните у своего врача, когда планируется ваша выписка, чтобы дома все успели подготовиться к вашему возвращению!
Дома стоит бережно относиться к себе, не позволяя себе излишних нагрузок в первое время после операции.
От секса и занятий спортом стоит воздержаться в течение 6 недель (если есть острая потребность в том или ином ранее, стоит обсудить этот вопрос со своим врачом!).
Не забывайте о контрацепции при возобновлении половой жизни. Отсутствие менструаций (если ребенок на грудном вскармливании) не означает невозможность забеременеть. После кесарева сечения особенно важно предотвратить наступление следующей беременности слишком рано, чтобы вынашивать следующего ребенка без страха за его и свое состояние.
Уход за швом после операции кесарева сечения
Боль в области шва может беспокоить в течение нескольких недель, обязательно перед выпиской обсудите врачом, что вы можете использовать для обезболивания!
Следите за областью шва. Усиление боли, покраснение, появление обильного отделяемого в области шва, а также локальное или общее повышение температуры – это точно повод показаться врачу!
Дома постарайтесь не носить тесную одежду. Трение и излишнее потоотделение в области шва не ускорят его заживления. Именно из-за этого имеет смысл избегать вождения автомобиля какое-то время (чтобы ремень безопасности не соприкасался с областью шва).
Многим женщинам после кесарева сечения удобнее перемещаться в бандаже. Попробуйте носить бандаж, но если вам в нем неудобно/жарко/больно, не надо стремиться к его постоянному использованию.
За швом необходим уход, в роддоме покажут, как и что надо делать! Ничего страшного и сложного, но страусиная позиция (не отклеивать пластырь и не смотреть, как там шов) – не лучшая тактика.
Швы, кстати, чаще всего снимать не надо (рассосутся сами). Если были использованы нитки, которые придется снимать, вам обязательно сообщат об этом!
Возможные осложнения (к счастью, достаточно редкие в современном мире):
- Инфекционные осложнения (от нагноения в области рубца до сепсиса)
- Кровопотеря (и возможные последующие нарушения в системе свертывания крови)
- Тромбозы, тромбоэмболия
- Ранения мочевого пузыря, кишечника
- Аллергические реакции на используемые препараты.
Внимательно следите за своим состоянием и обязательно сообщайте врачу, если у вас появились какие-либо неприятные симптомы (повышение температуры, слабость, кашель, боль в любой области, кроме шва (или усиление боли в области шва), проблемы при мочеиспускании/дефекации)!
Что дальше? Только кесарево сечение для следующих детей?
Ранее считалось, что после кесарева сечения не стоит беременеть в течение трех лет, но сейчас рекомендуется выждать год после операции, тогда выше шансы на спокойную беременность и естественные роды (если этого хочет женщина).
Плюсы и минусы родов путем кесарева сечения в сравнении в естественными родами:
Минусы:
— вероятность тяжелых осложнений у мамы (кровотечение, требующее удаления матки или переливания крови; разрыв матки; остановка сердца; тромбоэмболия, и т.д.) в 3 раза выше при кесаревом сечении;
— вероятность смертельного исхода для мамы в 3 раза выше при кесаревом сечении;
— эмболия околоплодными водами в 2-5 раз более вероятна при кесаревом сечении;
— аномалии плаценты чаще встречаются после кесарева сечения (риск увеличивается с каждым последующим родоразрешением путем кесарева сечения);
— возможно (надо признать, весьма маловероятно) травмирование ребенка скальпелем;
— по некоторым данным, выше риск дыхательных нарушений у ребенка после кесарева сечения;
— после кесарева сечения выше риск, что ребенок окажется в реанимации по разным причинам.
Плюсы:
+ разрыв промежности с тяжелыми последствиями не происходит при кесаревом сечении;
+ дистоция плечиков возможна только при естественных родах;
+ для некоторых женщин кесарево сечение– предпочтительный метод из-за страха боли при естественных родах.
Встречаются с одинаковой вероятностью после естественных родов и после кесарева сечения:
Стоит сразу оговориться: когда мы говорим о рисках после кесарева сечения, надо держать в уме, что кесарево сечение часто (не всегда, конечно) проводится по показаниям, то есть исходно есть «отягчающие» обстоятельства, которые вносят свой вклад в частоту неблагоприятных последствий.
Итак, что вы должны знать, если очень хотите естественные роды, а есть подозрения, что роды будут проходить путем кесарева сечения:
- Показания в родах(слабость родовой деятельности, нарушения сердечного ритма плода, разрыв матки, кровотечение, и т.д.)
— никакой самодеятельности! В родах решения принимает врач, ответственность за вас берет на себя тоже врач! Если врач внезапно после начала родов говорит, что сейчас необходимо сделать кесарево сечение, надо слушаться (ради здоровья ребенка, в первую очередь).
— возможна (и показана) попытка наружного акушерского поворота (переворачивание плода в 37 недель беременности). Это для меня особо важная тема, как некоторые знают. Подробнее про наружный акушерский поворот здесь.
Важно! Эту манипуляцию должны выполнять только опытные врачи, умеющие выполнять поворот! Насколько мне известно, в России таких не очень много! Не требуйте поворота от доктора, который никогда ранее его не делал. Вероятность успеха далека от 100%, но при успешном повороте возможны естественные роды в головном предлежании.
— да, естественные роды крупным плодом (особенно если это первые роды) — это тяжело. Но если женщина хочет попробовать, стоит учитывать, что кесарево сечение строго показано при предполагаемой массе плода 5кг и выше (что случается крайне редко). При массе плода ниже 5кг могут обсуждаться естественные роды (при желании женщины и опыте и настрое врачей).
— если по данным УЗИ вам говорят, что ребенок слишком мал (при отсутствии аномалий развития), то сам по себе этот факт не должен служить показанием к операции кесарева сечения (исходы для таких малышей не улучшаются после кесарева сечения).
— для начала уточним, что три и более плода – показание к операции кесарева сечения. Без рассуждений. А вот двойня при головном предлежании первого плода и любом предлежании второго – это основание для попытки естественных родов. Роды путем кесарева сечения при таком расположении плодов не улучшают исходов для матери и детей. Опять же, для естественных родов двойней нужно большое желание женщины и опыт акушеров!
— герпетические высыпания на половых органах к моменту родов – это достаточно веский аргумент в пользу кесарева сечения. Однако есть профилактические схемы противовирусных препаратов, которые помогают избежать высыпаний к моменту родов. Обязательно обсудите возможность/необходимость приема противовирусных средств, если когда-либо (во время беременности или до нее) у вас был генитальный герпес. Важно! Генитальный герпес, который беспокоил вас во время беременности (1-2 триместр), но не беспокоит к моменту родов, — не повод для кесарева сечения
— преждевременные роды – это всегда стресс для женщины. Если состояние ребенка при этом не страдает, то возможны естественные роды (кесарево сечение не обеспечит лучшего исхода для ребенка). Но! Врачи должны сообщить вам, что ребенок не страдает и нет иных показаний для кесарева сечения, кроме преждевременно начавшихся родов.
— контроль массы тела во время беременности немаловажен по многим причинам (в частности, чем больше набирает женщина во время беременности, тем выше у нее риск кесарева сечения), однако нет такой отсечки ИМТ, выше которой показано исключительно кесарево сечение. Поэтому за весом следить стоит (и во время беременности, и вне), чтобы не допустить ожирения, однако на выбор варианта родов вес (без прочих отягчающих обстоятельств) влиять не должен.
— бесспорно, каждая женщина хочет минимизировать риски инфицирования для своего ребенка. Если женщина получает адекватную терапию, а вирусная нагрузка низкая (ниже 50-400 копий/мл), то кесарево сечение не дает преимуществ в плане риска инфицирования ребенка, а потому выбор между естественными родами и кесаревым сечением не должен осуществляться только на основании ВИЧ-позитивного статуса мамы. При этом для женщин, не получающих терапию, и/или имеющих нагрузку выше 400 копий/мл, рекомендовано кесарево сечение.
— если женщина рожает в роддоме, который может обеспечить должные манипуляции для ребенка после рождения (введение иммуноглобулина, вакцинация), то риск инфицирования не зависит от способа родоразрешения, а потому возможны естественные роды.
— кесарево сечение не снижает риск инфицирования ребенка при наличии гепатита С у мамы (возможны естественные роды). НО! При инфицировании и ВИЧ, и гепатитом С риски инфицирования ребенка снижаются при операции кесарева сечения, поэтому таким женщинам следует выполнять кесарево сечение.
И что вы должны знать, если очень хотите кесарево сечение, а показаний к нему нет:
- Просмотрите раздел о плюсах и минусах кесарева сечения.
- Обсудите с врачом свои страхи: чего именно и почему вы боитесь. Возможно, врач сможет прояснить какие-то моменты для вас. Обязательно беседуйте на эту тему с тем врачом, которому вы доверяете.
- Если чувствуете необходимость в этом, побеседуйте с перинатальным психологом.
- Несмотря на то, что в приказах Минздрава нет показания для кесарева сечения «желание женщины», многие международные рекомендации сходятся в том, что если женщина категорически настроена на кесарево сечение, она имеет на него право. Если вы панически боитесь естественных родов, не надо переступать через себя.
Могу ли я повлиять на вероятность экстренного кесарева сечения, если роды уже начались (или что мне делать, чтобы увеличить свои шансы на естественные роды)?
Главное правило – слушаться врачей и себя в родах. Со стороны женщины никаких особых действий, которые повысят шанс естественные роды и понизят риск кесарева сечения, не придумано пока.
А вот что не влияет на то, закончатся ли роды операцией кесарева сечения:
- Активность женщины в родах (хотите – ходите, не хотите – не ходите!);
- Положение женщины в родах (на спине, сидя, вертикально, как угодно);
- Нахождение женщины в воде
- Использование эпидуральной анестезии
- Акупунктура (до или во время родов)
- Ароматерапия
- Гипноз
- Травы в любом варианте
- БАДы
- Гомеопатия
И еще один вопрос: роды уже начались, вероятность кесарева сечения никогда не равна нулю, а это значит, что нельзя есть и пить в течение всего процесса?
Откуда вообще эти разговоры? Запрет на еду и питье во время родов связан с потенциальным риском аспирации желудочного содержимого во время анестезии (ситуация, при которой содержимое желудка попадает в дыхательные пути, перекрывая их частично или приводя к развитию пневмонии в дальнейшем).
Но оказывается, что данные относительно этого риска неоднозначны, а потому строгого запрета на еду во время родов нет (лучше выбирать что-то небольшое и сытное: печенье, сыр, и т.д.). А вода и другие жидкости не несут в себе дополнительных рисков (даже наоборот, пить в родах – это хорошо), т.к. не приводят к существенному увеличению объема желудка и не повышают риск аспирации.
Как бы ни прошли ваши роды, и для вас, и для ребенка самое главное – это здоровье и спокойствие и мамы, и малыша! Берегите себя, наслаждайтесь своими детьми и не бойтесь родов в любом их варианте.