Ключевые клетки в мазке у женщин: что это и чем опасны

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 15.07.2019
- Время чтения: 1 mins read
Женщина, получив результат мазка, в котором обнаружены ключевые клетки, теряется. Большинство не знает, что это за структуры, опасны ли они, как образуются и чем их лечить. На самом деле опасность представляют не сами ключевые клетки в мазке у женщин, а вызвавшее их появление заболевание – бактериальный вагиноз – дисбактериоз половой зоны.
Как образуются ключевые клетки
В норме у женщины ключевых клеток не образуется. Палочки Додерлейна (лактобациллы) выделяют вещества, угнетающие развитие патогенной микрофлоры, являющейся причиной бактериального вагиноза:
- Молочную кислоту, меняющую кислотность половых путей на слабокислую, не дающую развиваться болезнетворным микроорганизмам.
- Перекись водорода – антисептик, убивающий опасных микробов.
- Эубиотики – природные антибиотики. Например, лизоцимы – вещества, прикрепляющиеся к оболочкам вредоносных микроорганизмов и разрушающие их.
- Инициирующие работу макрофагов – клеточных структур, уничтожающих чужеродных бактерий и простейших.
- Участвующие в выработке антител и биологически активных веществ, служащих для устранения опасных микробов.
Учитывая, что обычное количество здоровой микрофлоры составляет 10 5 – 10 7 единиц в 1 мл, ее присутствие не оставляет шансов на размножение для патогенной и условно-патогенной флоры.
При бактериальном вагинозе палочки Додерлейна погибают и половые пути женщины остаются без защиты. В итоге в них разрастается условно-патогенная флора. В обычном количестве она не вызывает проблем, но при росте приводит к крайне неприятным последствиям.
В процессе своей жизнедеятельности условно-патогенные микробы выделяют амины – летучие вещества, имеющие неприятный рыбный запах. Это отталкивающее «амбре» усиливается из-за щелочной среды половых путей. В результате от интимной зоны женщины начинает пахнуть крайне неприятно.
Амины не только издают гнилостный запах, но и раздражают слизистую половых путей, вызывая гибель и отмирание клеток. К отшелушившимся клеткам прилепляются гарднереллы и другие патогенные микроорганизмы, которые придают клеточным структурам зернистый вид и неясные очертания. Это и есть ключевые клетки. В отличие от прилепившихся микробов, сами они безопасны, поскольку являются не причиной, а признаком и следствием болезни.
Такое состояние достаточно распространено и встречается у 20% женщин репродуктивного возраста.
Причины гарднереллеза, сопровождающегося возникновением ключевых клеток
- Применение антибиотиков, особенно без рекомендации врача в неправильно подобранной дозе. Это ведущая причина появления ключевых клеток в мазке у женщин . Антибактериальные препараты воздействуют не только на определенный орган, но и на весь организм. В результате погибает микрофлора в разных его частях, в том числе в половых путях, и на её месте разрастается болезнетворная.
- Использование спермицидных составов, нарушающих баланс микрофлоры и приводящих к гибели палочек Додерлейна.
- Бесконтрольные спринцевания, особенно с использованием антибактериальных и антисептических растворов.
- Скрытые и вялотекущие венерические инфекции. В этом случае возбудители ЗППП подавляют нормальную флору, способствуя развитию гарднереллеза. Поэтому в мазках вместе с гарднереллой часто обнаруживаются хламидии, трихомонады, микоплазмы, уреаплазмозы, гонококки.
Провоцируют дисбактериоз и гарднереллёз ношение тесной одежды, частая смена половых партнеров, незащищенные интимные отношения, стрессы, снижение иммунитета.
Как наличие ключевых клеток проявляется внешне
У такой женщины наблюдаются симптомы гарднереллеза – густые сероватые выделения с неприятным запахом, дискомфорт при мочеиспускании, зуд и жжение в половой зоне.
Могут также возникнуть проявления кандидоза или поражения кокковой флорой – беловатый налет на половых губах, гнойные выделения, дискомфорт внизу живота.
Однако в некоторых случаях внешние проявления отсутствуют. Но это не значит, что женщина здорова – просто заболевание еще не перешло в клиническую стадию. В таком случае наличие этих клеточных структур является предвестником болезни, который нельзя игнорировать.
При обнаружении в мазке ключевых клеток женщине нужно выяснить причину их появления, сдав анализы на флору. Идеальный вариант – обследование Фемофлор, выявляющее сразу все имеющиеся микроорганизмы, вызывающие дисбиоз.
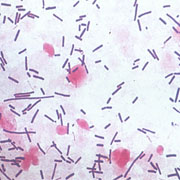
Как выглядят на фото ключевые клетки
Вот так выглядят ключевые клетки под микроскопом. На фото видна эпителиальная клетка, на границе которой сконцентрированы ключевые клетки.

Фото ключевых клеток
Нормы ключевых клеток в мазке
Чтобы разобраться с результатами анализов на содержание ключевых клеток, нужно знать общие показатели и нормы наличия микроорганизмов в геникологическом мазке.
Таблица 1. Состав нормальной микрофлоры влагалища у здоровой женщины в репродуктивном периоде
| Ключевые клетки | Отсутствуют |
| Грамположительные палочки (лактобактерии) | Lactobacillus spp. (лактобациллы), Corynebacterium spp., Eubacterium spp., Bifidobacterium spp. (бифидобактерии), Propionibacterium spp., Clostridium spp. |
| Грамположительные кокки (30-80%) | Peptostreptococcus spp., Staphylococcus spp. (стафилококк), Peptococcus spp., Micrococcus varians, Enterococcus spp (энтерококк)., Streptococcus viridans (стрептококк) и др. |
| Грамотрицательные облигатно анаэробные палочки (14-55%) | Fusobacterium spp., Bacteroides spp., Porphyromonas spp., Leptotrichia spp., Prevotella spp. |
| Грамотрицательные кокки | Veilonella spp., Acidominococcus fermentans, непатогенные Neisseria spp. (не gonorrhoeae – не гонококк) |
| Энтеробактерии | Klebsiella spp., Enterobacter spp., Echerihia coli, Citrobacter spp. и др. |
Таблица 2. Степени нарушения флоры по Хэй-Айсон
| Уровень | Состояние микрофлоры |
| 0 (стерильность) | В мазке обнаруживаются только эпителиальные клетки, а бактерии отсутствуют. Это состояние флоры после курса антибиотиков. |
| I (норма) | Анализ дает нормальный состав вагинальной микрофлоры (см. таблицу 1). В мазке максимальное количество лактобацилл. |
| II (промежуточный) | Определяется смешанная флора: лактобациллы и Gardnerella vaginalis и/или Mobiluncus. |
| III (диагноз — бактериальный вагиноз) | Находятся Gardnerella vaginalis и/или Mobiluncus при минимуме или отсутствии лактобацилл. |
| IV (критический) | Доминируют грамположительные кокки, а лактобациллы полностью отсутствуют. |
Чем опасно для женщины обнаружение в анализах ключевых клеток
Бактериальный вагиноз, вызывающий такое состояние, опасен осложнениями:
- Воспалительными процессами в малом тазу.
- Спаечным процессом в яйцеводах, приводящим к бесплодию.
- Воспалением мочеиспускательного канала и мочевого пузыря.
- Возникновением воспалительного процесса в бартолиновой железе (бартолинит).
- Развитием осложненной эрозии шейки матки.
Можно ли заразиться ключевыми клетками
Мнение, что эти клетки заразны, отчасти верное. Хотя они не являются инфекционными структурами, но при этом переносят на себе различных возбудителей. Перешедшие от партнерши гарднерелла и грибок молочницы не будут развиваться в организме здорового мужчины, поскольку им для этого нужны особые условия – нарушение флоры, снижение иммунитета.
Однако у партнера, страдающего снижением иммунитета или хроническими болезнями мочеполовой сферы, они могут стать причиной возникновения уретрита, простатита, цистита. Небезопасны для мужского здоровья и другие возбудители, прикрепившиеся к ключевым клеткам.
Поэтому при обнаружении этих клеточных структур в анализе женщины партнеру также желательно сдать анализы на выявление инфекций. Отличным вариантом будет исследование Андрофлор, показывающее сразу всех имеющихся возбудителей. При отсутствии патологических изменений в анализах мужчине лечиться не нужно.
Какое лечение назначается при наличии ключевых клеток
Лечение ключевых клеток в мазке у женщин проводится с помощью антибактериальных препаратов, уничтожающих «прилепившиеся» микроорганизмы. Однако применение таких средств не решает проблему. Женщине обязательно нужно восстановить микрофлору до нормализации лабораторных показателей. Для этого назначаются пробиотики, пребиотики, витамины, иммуностимуляторы.
Дисбактериоз имеет свойство рецидивировать. Поэтому женщине, у которой однажды уже были обнаружены ключевые клетки в мазке , желательно периодически посещать врача и сдавать анализы на флору даже при отсутствии симптомов.
Ключевые клетки в мазке
Ключевые клетки в мазке – характерный признак бактериального вагиноза, или попросту, дисбиоза влагалища. Они представляют собой эпителиоциты, к поверхности которых находятся бактерии.

Они образуются из-за нарушения естественной микробиоты влагалища под воздействием неблагоприятных факторов. В норме во влагалище женщины находится большое количество молочнокислых бактерий – лактобацилл.

Для их обитания и размножения необходима кислая среда. У здоровых женщин во влагалище кислая среда, на его слизистой обитает нормальная микрофлора в определенном соотношении с условно-патогенной.
При снижении иммунной реактивности организма, ослаблении местного иммунитета естественного баланса микрофлоры нарушается. Это приводит к уменьшению количество лактобацилл (палочек Додерляйна). Одновременно размножается условно-патогенная флора (гарднереллы, стрептококки, дрожжевые грибки и др.) усиленно размножается.

Это приводит к выраженному дисбактериозу влагалища. Он проявляется обильными однородными вагинальными выделениями серо-белого цвета, неприятно пахнущими тухлой рыбой. Может наблюдаться зуд, жжение слизистой влагалища, дискомфорт во время полового акта.
Как выявляют ключевые клетки в мазке
Ключевые клетки в мазке у женщин выявляют с помощью бактериоскопического исследования под световым микроскопом.

Для этого берут материал со стенок влагалища, с цервикального канала и уретры. Полученные мазки помещают на предметное стекло, окрашивают по Граму и рассматривают под увеличением. При бактериальном вагинозе в поле зрения обнаруживают специфические ключевые клетки, окруженные небольшим количеством лейкоцитов.
Причинами появления ключевых клеток в мазке могут стать:
- нарушения гормонального фона
- постоянное применение оральных или местных контрацептивов
- внутриматочной спирали
- хронические воспалительные процессы в мочеполовых путях
- беспорядочная половая жизнь и частая смена сексуальных партнеров
- низкий уровень личной интимной гигиены
Если в мазке обнаружены ключевые клетки, делает выводы:
- происходит развитии дисбиоза влагалища
- нарушен состав микрофлоры
- происходят изменения кислотности в сторону ощелачивания
При этом во влагалище начинают размножаться условно-патогенные анаэробные микроорганизмы, подавляющие рост и развитие молочнокислой микрофлоры.
Лечение дисбактериоза влагалища
При выявлении ключевых клеток в мазке назначается лечение.
Схема медикаментозной терапии бактериального вагиноза включает в себя два этапа:
- используют противомикробные средства с целью подавления активности условно-патогенной микрофлоры
- восстанавливают утраченное равновесие микробиоценоза влагалища
В качестве противомикробных средств на первом этапе лечения используют клиндамицин и метронидазол. Они уничтожают патогенную микрофлору, вызывающую воспалительный процесс на слизистой влагалища. Для восстановления естественной микробной флоры влагалища используют эубиотики – системные и местные.

В качестве системных пробиотиков можно применять ацидолакт, вагилак, пробифор, бифиформ. Их использование позволяет восстанавливать микробиоценоз не только влагалища, но и кишечника.
В большинстве случаев это необходимо женщинам, страдающим дисбиотическими явлениями в организме. В качестве местной терапии используют интравагинальные свечи, таблетки (тержинан, бетадин). Они улучшают состав вагинальной микробиоты и оказывают противовоспалительное действие. С целью лечения и профилактики вагинального дисбиоза можно использовать вакцину «Солко Триховак».
Для диагностики и лечения дисбактериоза влагалища обращайтесь в наш медицинский центр.
Гарднереллёз (бактериальный вагиноз)

Эти термины не являются полными синонимами. Бактериальный вагиноз – это дисбактериоз влагалища, т.е. состояние, при котором нарушается соотношение микроорганизмов, в норме живущих во влагалище. Тех, которых должно быть больше (молочных бактерий), становится меньше, и наоборот, те, кого в норме должно быть немного, размножаются. Гарднерелла – одна из тех бактерий, которых должно быть меньше, но не единственнная. Таким образом, вагиноз – это не инфекция (не только не передающаяся половым путем, но вообще не инфекция, т.е. никак не передается и им нельзя заразиться), бактерии не приходят извне, а только перегруппировываются свои. Особенностями бактериоскопической картины при вагинозе является небольшое число лейкоцитов, т.к. нет возбудителей инфекции и воспалительного процесса. Поэтому бактериальным вагинозом (гарднереллезом) не заражаются, и это состояние, не требующее лечения партнера. Отсутствуют и внешние признаки воспаления: покраснение слизистой, отек, кровоточивость. Именно поэтому это состояние называется вагиноз (заболевание влагалища), а не вагинит (воспаление влагалища).
В норме во влагалище поддерживается кислая, богатая кислородом среда, благоприятная для размножения молочных бактерий. При изменении условий среды – отсутствии кислорода и защелачивании – молочные бактерии вытесняются теми, для кого эти условия благоприятны: гарднереллами и другими бактериями, живущимии в щелочной среде и не использующими кислород.
Причинами развития бактериального вагиноза могут быть:
1. Ношение плотно прилегающего синтетического белья, облегающих синтетических брюк, т.е. создание препятствий для проникновения кислорода.
2. Злоупотребление прокладками на каждый день и тампонами – по той же причине.
3. Длительный прием антибиотиков, убивающих в том числе и молочные бактерии.
4. Неправильное питание – недостаток в рационе кисломолочных продуктов, являющихся источником молочных бактерий для организма.
5. Хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз, – молочные бактерии приходят с пищей и живут в кишечнике.
6. Иммунодецифит – неспособность иммунной системы справиться с неполадками в организме.
Симптомы бактериального вагиноза: выделения беловато-серые, однородные, липкие, с резким неприятным “рыбным” запахом.
Диагноз бактериального вагиноза ставится на основании жалоб, особенностей выделений и бактериоскопии (мазок на флору с окраской по Граму). ПЦР (ДНК-диагностика, полимеразная цепная реакция) на гарднереллез проводить не следует: во-первых, гарднерелла – не единственная бактерия, размножающаяся при вагинозе, т.е. отсутствие гарднереллеза не есть отсутствие бактериального вагиноза; а во-вторых, гарднерелла и в норме может присутствовать во влагалище, и положительный результат такого высокочувствительного метода, как ПЦР, может говорить только о ее присутствии, а не о преобладании.
Нормальная бактериоскопическая картина – палочки Дедерляйна (молочные бактерии). Они должны определяться в мазке вместе с эпителиальными клетками (поверхностный слущивающийся слой стенок влагалища) и небольшим количеством лейкоцитов (до 20 в поле зрения микроскопа).
При бактериальном вагинозе происходит изменение влагалищной флоры: преобладание мелкой палочки над нормальной палочкой молочной бактерии, и наличие “ключевых” клеток – картины, встречающейся только при бактериальном вагинозе: это клетки эпителия, “облепленные” мелкой палочкой.
Более точно бактериальный вагиноз влагалища определяется с помощью бактериологического исследования (посев). При этом определяют количественное соотношение молочных бактерий, гарднерелл и других бактерий. Особенно полезен этот метод для контроля эффективности лечения.
Лечение
Первым этапом является подавление избыточного количества “плохих” бактерий, вторым – заселение освободившейся ниши “хорошими”. Поэтому вначале применяют препараты против анаэробных (бескислородных) бактерий: препараты метронидазола или клиндамицина – в основном местно в виде свечей и гелей, иногда и системно в виде таблеток. Лечат только женщину, потому что вагиноз – это не инфекция и не передается половым путем.
Второй этап – заселение влагалища молочнокислыми бактериями. Назначается диета, их содержащая (биокефиры, йогурты, квашеная капуста), дополнительные препараты молочных бактерий (лактобактерин, ацилакт, “Нарине”) – внутрь и местно (свечи ацилакт, “Жлемик”). Назначение препаратов молочнокислых бактерий возможно только после пересдачи анализов и убеждения в том, что нет вагинального кандидоза (грибкового кольпита, “молочницы”), который часто развивается на фоне лечения вагиноза и прекрасно прогрессирует в кислой среде, совместно с молочнокислыми бактериями.
Параллельно идеально обследоваться на дисбактериоз кишечника и при необходимости пролечить его. Дисбактериоз редко развивается изолированно и “на пустом месте” – как правило, это общий для организма процесс, и имеет свои причины и предрасполагающие факторы (см. выше). Если их не устранить, он либо останется, либо возникнет снова, создавая впечатление “неправильного лечения”.
1. если у Вас внезапно появились выделения, сопровождающиеся резким неприятным запахом, не спешите обвинять партнера в измене или грешить на заразу в бассейне.
2. откажитесь на время от прокладок “на каждый день”, которые маскируют неполадки, давая им время прогрессировать, а также нарушают кислородный режим.
3. сходите к гинекологу и получите результаты мазка по Граму
4. при диагнозе “бактериальный вагиноз” выполните указанные назначения, обогатите свой рацион молочнокислыми продуктами.
5. во время лечения половая жизнь возможна; предохраняться необходимо при приеме препаратов внутрь (поскольку они противопоказаны при беременности); способ предохранения любой (если Вы используете оральные контрацептивы, помните, что их эффективность снижается при одновременном приеме антибиотиков, и в это время необходимо дополнительное предохранение презервативом).
6. после лечения нужно сдать повторный мазок и соблюдать меры профилактики рецидивов
1. если Вы подозреваете у своей партнерши какие-то гинекологические расстройства, заставьте ее не заниматься самолечением и не откладывать, а обратиться к специалисту.
2. если Вашей партнерше поставили диагноз “бактериальный вагиноз” (гарднереллез), знайте, что это состояние не инфекционное, не передается никаким путем, в том числе половым. Однако это не мешает Вам тоже пройти обследование – параллельно могут выявиться другие заболевания.
3. лечиться от гарднереллеза Вам не нужно. Однако бывают случаи, когда вместе с гарднереллезом обнаруживают настоящую инфекцию. Тогда лечиться нужно обоим партнерам, по всем правилам лечения заболеваний, передающихся половым путем, – одновременно, одними и теми же препаратами, предохраняясь презервативом до получения положительных результатов лечения (контрольных мазков).
Лечение болезней с ключевыми клетками в мазке
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!




Конечно желательно было бы сдать количественный анализ. возможно не все инфекции необходимо лечить.
Если такой возможности нет ,то начинайте принимать юнидокс солютаб 1 т 2 р/ д 10 дней, орнидазол 1 т 2 р/ д 10 дней, св. тержинана 1 св во влагалище на ночь 10 дней , затес св ацилакт 1 св на ночь 10 дней.

Спасибо, сам анализ не самый нформатичный, т.к. все эти представители условные патогены, и небольшое их количество в норме может быть (необходимо сдавать количественный анализ -фемофлор 16 идеален), но жалобам -бактериальный вагиноз есть точно, но с учетом анализа , можно назначить лечение от всех выделенных микроорганизмов. Используйте Юнидокс солютаб доксициклин 100мг 2 раза в день 10 дней, орнидахол или метронидазол 500 мг 2 раза в день 10 дней, свечи нео пенотран по 1 шт вагинально на ночь 10 дней. После лечения свечи с лактобактериями (пр. лактожиналь, лактонорм, ацилакт) или препарат с молочной кислотой (фемилекс). Полового партнера лечить не надо, если нет жалоб.
Любовь, прошу прощения. Если у партнера нет жалоб, его не надо лечить. Я вылечусь, а потом после половогоиуонтакта снова нацепляю эти инфекции?

спасибо, антибиотик принимайте обязательно, в мазке кокки, это кишечная флоры. Нет, Вы их от него не нацепите, это не иппп, после па может в принципе нарушаться флору, а что уже из условных патогенов может вырасти в бОльшем количестве, чем должно быть, трудно угадать. Пусть муж сдаст андрофлор и дальше уже по результату.

Добрый день . Вам нужно начать лечение Юнидокс солютаб 100 мг- 2 раза в день 10 дней , орнидозол 500 по 1 таб-2 раза в день 10 дней, свечи полижинакс 10 дней, защищённый половой контакт .

Здравствуйте, Виктория.
Уреаплазма и микоплазма лечатся в зависимости от количества, которое у Вас не указано.
Рекомендую пока проставить пока вагинальные таблетки Клион Д по 1 шт перед сном 10 дней, после них Лактожиналь по 1 к 2 раза в день 7 дней вагинально. Это для лечения гарднереллы и кандиды.
После лечения через 1 месяц сдать ПЦР количественно на уреаплазму и микоплазму, на гарднереллу и кандиду.

Если уреаплазма и микоплазма будут более, чем в 10 в 4 степени, тогда лечение еще антибактериальное Юнидокс Солютаб по 100 мг 2 раза в день 10 дней

Добрый день! У Вас бактериальный вагиноз (дисбактериоз влагалища). Варианты лечения: метронидазол гель или клиндамицин гель (или крем) во влагалище на ночь 7 дней вводить аппликатором.
Или другой вариант: гексикон 1 свеча утром , а фемилекс одна свеча вечером в течение 10 дней.
В дальнейшем существует вероятность повтора таких состояний . Поэтому в дальнейшем можно использовать на ночь для интимной гигиены вагилак гель 2-3 раза в неделю, так же его можно использовать при половом акте. Это будет профилактика таких состояний. Полового партнера лечить при таких состояниях обычно не надо.
Так же через месяц после лечения стоит сдать мазок на фемофлор 16 посмотреть состав микрофлоры во влагалище, может быть надо будет проставить свечи с лактобактериями, если их мало будет по результатам фемофлора. Удачи!

Здравствуйте! Виктория рекомендую:
1.Юнидокс солютаб по 1табл 100мг 2раза в день 10дней
2 Метронидазол по 500мг 2раза в день 7дней
3.свечи Тержинан по 1на ночь 10дней
4.После Тержинана, свечи Ацилакт или Лактожиналь по 1 на ночь 10дней для восстановления микрофлоры влагалища
5.На 1,4,7ой день лечения 1капсулу Флуконазола 150мг
6.Пробиотик Аципол или Бифиформ 14дней
7.Половой покой или презервативы
8.Пересдать анализ через 3-4недели
Ключевые клетки в мазке на флору: что это значит?

Ключевые клетки — важный показатель в мазке на флору из влагалища. Это маркер дисбиоза, или нарушения состава вагинальной микрофлоры. При выявлении ключевых клеток в мазке необходимо проконсультироваться с врачом по поводу методов восстановления нормальной микробиоты влагалища.
Получить помощь высококвалифицированного гинеколога можно в медицинском центре «МедПросвет». Используя современные методы диагностики, врач быстро определит, почему обнаружены ключевые клетки в мазке у женщины, и подберет оптимальный способ коррекции состояния.
Что значит «ключевые клетки в мазке»?
Ключевыми называют клетки эпителия с нечеткими границами. Они образуются в избыточном количестве с внутреннего слоя стенки влагалища в случае повышения активности микроорганизмов, способных вызывать изменения воспалительного характера. Бесформенность краев обусловлена прикреплением к мембране бактерий, чаще всего гарднерелл.
В норме ключевые клетки в мазке у женщин отсутствуют. Выявление подобных элементов микроскопическим путем указывает на бактериальный вагиноз. Состояние характеризуется нарушением баланса микрофлоры и предрасполагает к развитию воспалительных процессов.
Причины появления ключевых клеток
Микрофлора влагалища в основном представлена палочковыми бактериями (другие названия – молочнокислые бактерии, лактобациллы и палочки Дедерляйна). Продукты их жизнедеятельности обладают следующими свойствами:
- поддерживают слабокислую реакцию среды, непригодную для активной жизнедеятельности болезнетворных микроорганизмов;
- сдерживают рост условно-патогенных бактерий и грибков;
- уничтожают некоторые микроорганизмы;
- инициируют фагоцитоз (процесс захвата и разрушения чужеродных элементов).
Здоровая микрофлора поддерживает стабильность биоценоза влагалища и укрепляет местный иммунитет.
Под действием определенных факторов (прием антибиотиков, применение спермицидов, стрессы, гормональные сбои, погрешности в питании, заражение половыми инфекциями и пр.) количество полезных микроорганизмов может уменьшаться. При этом pH среды половых органов повышается до щелочной реакции, что создает благоприятные условия для размножения условно-патогенных микроорганизмов. В норме они не вызывают заболеваний, но при увеличении численности могут спровоцировать развитие воспалительного процесса.
Чаще всего активизируются микроорганизмы из группы анаэробов, а именно, гарднереллы. Продукты жизнедеятельности этих патогенов повреждают эпителий влагалища. Бактерии прикрепляются к клеткам, чтобы использовать их в качестве питательного субстрата, формируя при этом так называемые ключевые клетки.
Какими симптомами проявляется состояние?
Смещение состава микробиоты влагалища может длительное время никак не проявляться. Симптомы развиваются на фоне воспаления слизистых оболочек. Проявления могут быть следующими:
- неприятные ощущения в области половых органов (зуд, жжение и пр.);
- боли внизу живота;
- патологические выделения из половых органов (с серым или желтым оттенком, неприятным запахом);
- рези при мочеиспускании и пр.
Опасно ли появление ключевых клеток?
Выявление в мазке ключевых клеток указывает на наличие проблем в сфере гинекологии. Опасность представляют не эпителиальные тельца, а микроорганизмы, которые спровоцировали их появление.
Дисбиоз влагалища считается не заболеванием, а синдромом, при котором повышается риск развития инфекционно-воспалительных процессов в органах малого таза. Повышение активности гарднерелл может быть связано с заражением половой инфекцией. Наличие ключевых клеток в мазке на микрофлору служит сигналом о необходимости проведения более детального обследования, поскольку некоторые половые инфекции весьма опасны для репродуктивного и общего здоровья женщины.
Может ли заразиться партнер?
Некоторых женщин волнует, нужно ли ограничивать сексуальные контакты с мужчиной при выявлении ключевых клеток в мазке для профилактики заражения партнера. Дисбиоз влагалища не опасен для здоровых мужчин. При попадании условно-патогенных микроорганизмов в урогенитальный тракт, они быстро нейтрализуются силами местного иммунитета.
Риск возникновения вторичного воспалительного процесса повышается, если женщина игнорирует нарушение микрофлоры и не занимается лечением. В этом случае регулярные незащищенные половые контакты сопровождаются масштабным обсеменением мужских половых органов условно-патогенной флорой и при определенном стечении обстоятельств у партнера может развиться неспецифический уретрит или цистит.
Лечение при ключевых клетках в мазке
При выявлении ключевых клеток в мазке женщине назначают лечение, направленное на устранение патогенных и условно-патогенных микроорганизмов, а также увеличение количества полезных лактобацилл. С этой целью применяют противомикробные средства, а также про- и эубиотики для перорального или интравагинального применения.
Бактериальный вагиноз: почему его путают с вагинитом, и нужно ли лечить инфекцию

Бактериальный вагиноз (БВ) — это группа нарушений вагинальной экосистемы, характеризующаяся чрезмерным увеличением количества преимущественно анаэробных бактерий, что приводит к клинически однородным выделениям с неприятным рыбным запахом.
Распространенность БВ оценивается в 15-20% среди беременных и гинекологически больных.
Вагинальная экосистема — состав микрофлоры у женщин разного возраста
Исследование вагинальной экосистемы было инициировано Дёдерлейном, который в 1892 году описал лактобациллы (Lactobacilli). По мнению автора, только они составляют микрофлору нормального вагинального секрета.
Свойства лактобацилл были описаны уч. Кертисом в 1914 году. ученый подтвердили их доминирующую роль в нормальных выделениях из влагалища, заявив, что во влагалище также обитают другие бактерии, как аэробные, так и анаэробные, но в гораздо меньшем количестве.
Расширение знаний об экосистеме влагалища принесло исследование Круикшенка и Шармана, которые описали микрофлору влагалища: у плода в полости матки, новорожденных, девочек до менархе, женщин в репродуктивном периоде и в период менопаузы.
Развитие микрофлоры влагалища в основном стимулируется эстрогенами. Внутри полости матки влагалище плода стерильно. В первые 2-3 недели послеродового периода микрофлора влагалища напоминает влагалищную среду взрослой женщины, что вызвано проникновением эстрогена матери через плаценту.
У девочек до начала менструации во влагалищной среде можно обнаружить следующие бактерии:
- Staphylococcus epidermidis (21%);
- Diphteroides (21%);
- Bacteroides (19%);
- Peptococcus (19%);
- Porphyromonas (19%);
- Gardnerella vaginalis (12%).
После менархе микрофлора влагалища снова стимулируется эстрогенами. В период постменопаузы микрофлора влагалища напоминает влагалищную среду у девочек препубертатного возраста.
По результатам исследований ученого Эшербаха, оказалось, что нормальная микрофлора влагалища женщин репродуктивного периода на 96% состоит из лактобацилл. Все палочки Lactobacillus окрашиваются грамположительно, не образуют спор, не продуцируют каталазу, но вырабатывают молочную кислоту в результате ферментации гликогена, содержащегося в клетках эпителия влагалища.

Палочки Lactobacillus
Род Lactobacillus относится к факультативным бактериям, которые могут размножаться в аэробной и анаэробной среде. Отдельные виды Lactobacillus различаются по длине и ширине, иногда напоминают кокки. Существует более 50 видов лактобацилл. В нормальных выделениях наиболее часто встречаются:
- L. acidophilus;
- L. plantarum;
- L. brevies;
- L. jensenii;
- L. caseii;
- L. salivarius;
- реже L. delbrueckii.
Вырабатываемая Lactobacilli молочная кислота, формирующая кислотность (ph. 3,6–4,5) вагинального секрета, является только частью механизма защиты влагалища от чрезмерного роста бактерий. Более поздние исследования показали, что лактобациллы также производят другие вещества, необходимые для поддержания нормальной вагинальной экосистемы:
- ингибиторы протеаз;
- лактоцидин4
- перекись водорода (H 2 O 2);
- продуцируемый L. crispatus и L. jensenii, токсин, который подавляет размножение анаэробных бактерий.
Было подсчитано, что 1 грамм нормальной ткани влагалища содержит 10 7 бактерий, а соотношение аэробных и анаэробных бактерий составляет 2:5.
Лактобактерии и их производство: молочная кислота, ингибиторы протеаз, лактоцидин, перекись водорода, а также другие аэробные и анаэробные бактерии, стимулирующие эстроген, создают правильную экосистему влагалища.
Таблица 1. Физиологическая микрофлора влагалища
Факультативные бактерии
Анаэробные бактерии
Грамположительные палочки: Lactobacillus spp., Corynebacterium spp.,
Грамположительные кокки: Peptococcus sp., Porphyromonas spp. (Peptostreptococcus)
Грамположительные кокки: эпидермальный стафилококк, золотистый стафилококк, стрептококк группы D, гемолитический стрептококк бета, другие виды Streptococcus .
Грамотрицательные бактерии: Veillonella spp.
Грамотрицательные палочки: Escherichia coli, Klebsiella spp., Gardnerella vag . (5-60%)
Грамположительные бациллы : Lactobacillus spp., Bifidobacterium spp., Clostridium spp., Eubacterium spp., Propionibacterium spp.
Грамотрицательные палочки: Prevotella spp. ( Bacteroides )
Длинный научный путь от неспецифического вагинита до бактериального вагиноза
С конца девяностых годов прошлого века, когда Дёдерлейн описал лактобациллы, позже названные бациллами Дёдерлейна, были предприняты попытки обнаружить возбудителя вагинита, в выделениях которого не было признаков вагинального трихомониаза и дрожжевых грибков. Отсутствие однозначной причины описанных клинических симптомов привело к тому, что это заболевание было названо субъектом неспецифического вагинита (NSV).
Только в 1955 году Гарднер и Дьюкс описали бактерию, похожую на род Haemophilus, которую они обнаружили у 81 из 91 женщин с симптомами патологии. Признавая, что они обнаружили возбудителя NSV, они назвали бактерию Haemophilus vaginalis и дали название болезни Haemophilus vaginalis — вагинит .

Вагинит
В 1963 году Зиннеман и Тернер отнесли Haemophilus vaginalis к семейству коринеформных бактерий (Corynobacterium), поэтому номенклатуру вагинита Corynobacterium vaginalis можно найти в литературе семидесятых годов. Ученые Гринвуд и Пикетт в 1980 году классифицировали бактерию, описанную Гарднером и Дьюксом, в новый род, в котором встречается только один вид. В знак признания заслуг первооткрывателя род получил название Gardnerella, а вид — Gardnerella vaginalis.
Дальнейшие исследования вагинального секрета из NSV показали, что причиной инфекции является не один микроорганизм, а размножение колоний многих бактерий, особенно анаэробных, не сопровождающееся увеличением количества полиядерных лейкоцитов. Кроме того, уч. Шпигель и Робертс описали новую анаэробную бактерию Mobiluncus, выделив два вида: Mobiluncus mulieris и Mobiluncus curtisii. Это микроорганизмы, никогда не обнаруживаемые в нормальной микрофлоре влагалища.
Таксономия вагинальной флоры пациентов с NSV была окончательно установлена на Стокгольмском симпозиуме в 1984 году, заменившем название неспецифический вагинит на бактериальный вагиноз . Новая номенклатура получила признание в международной среде.

Бактериальный вагиноз
Характеристики бактериального вагиноза
Бактериальный вагиноз — аутогенная инфекция, связанная с изменением количественного и качественного соотношения собственной микрофлоры влагалища. В выделениях из влагалища у пациенток с БВ значительно увеличивается количество аэробных и анаэробных бактерий. Концентрация бактерий в одном грамме вагинальной слизи при БВ составляет 10 9 или более, а соотношение количества аэробных и анаэробных бактерий оценивается как 100:1000.
Количество лактобацилл, по данным Эшербаха, у больных бактериальным вагинозом сходно с физиологической секрецией, но отличается по видам. У пациентов с БВ наиболее частыми находками являются L. acidophilus, L. helveticus, L. delbrueckii, которые не производят перекись водорода.
В исследованиях Hill et al., у пациенток с вагинозом концентрация Gardnerella vaginalis может достигать 95% (физиологически 5-60%), а Mycoplasma hominis — 80%.
Причины начала бактериального вагиноза
Причина BV остается неизвестной. Считается, что могут нарушить нормальную экосистему влагалища иммунные причины и / или аутоиммунитет.
Факторы, предрасполагающие к возникновению бактериального вагиноза, включают:
Симптомы и диагностика вагиноза
Диагноз бактериального вагиноза основан на четырех критериях, предложенных уч. Амселом и др. в 1983 году относительно выделений из влагалища:
- pH> 4,5;
- неприятный запах рыбы после добавления 10% гидроксида калия;
- наличие ключевых клеток;
- однородная консистенция бело-серых выделений.
Отличительным признаком мазка является отсутствие полиядерных лейкоцитов, что делает БВ инфекцией.
Кислотность влагалищных выделений определяется с помощью бумажного индикатора с диапазоном pH 4,0-7,0. Чувствительность теста 98,8-100%, специфичность 50-70%:
- нормальная вагинальная кислотность (pH 3,6–4,5) исключает БВ, но не исключает наличие дрожжей;
- pH> 4,5 подтверждает диагноз BV, но не исключает трихомониаз.
Неприятный рыбный запах выделений из влагалища вызывается ароматическими аминами, вырабатываемыми анаэробными бактериями, высвобождаемыми при добавлении 10% раствора гидроксида калия. Среди восьми ароматических аминов самые высокие концентрации имеют путресцин, кадаверин и триметиламин.
Чувствительность такого теста оценивалась в 91-95%, а специфичность 61-100%. In vivo интенсивный неприятный рыбный запах у женщин с вагинозом обнаруживается после полового акта или во время менструального кровотечения, так как эти выделения являются щелочными. Ложноположительный результат теста возникает у женщин с нормальной экосистемой влагалища после полового акта, потому что сперма также содержит путресцин.
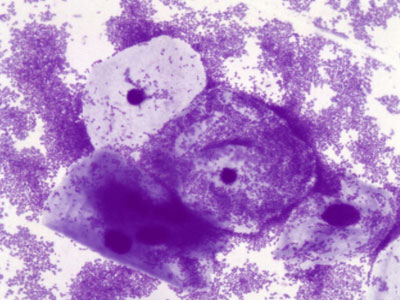
У женщин с БВ ключевые клетки — вагинальные эпителиальные клетки, покрытые Gardnerella vaginalis и палочками Mobiluncus, обнаруживаются в мазках выделений из влагалища. Наличие ключевых клеток в мазке считается наиболее надежным диагностическим критерием бактериального вагиноза.

Ключевые клетки
В прямом мазке вагинального секрета выявляется до 20% ключевых клеток. Этот факт имеет высокое диагностическое значение. Вышеупомянутая оценка одобрена международным сообществом. Чувствительность критерия наличия ключевых клеток в препарате прямого действия оценивалась в 80,7%, специфичность — 94,3%, при минимальной концентрации клеток 20% — чувствительность составляет 77,5%, специфичность — 95,4%.
Сравнительной основой для выявления ключевых клеток (золотой стандарт) является оценка мазка выделений из влагалища, окрашенных по Граму. При 400-кратном увеличении, чувствительность теста составляет 97%, а специфичность — 66%.
Наименее достоверный критерий, вызывающий большие разногласия среди ученых, — это клиническая оценка характера выделений из влагалища. Однородные молочные серые выделения также могут возникать при смешанных инфекциях. Чувствительность критерия составила 59%, а специфичность — 91%.
Инфекция BV клинически в 75% случаев протекает бессимптомно. Пациенты жалуются на неприятный рыбный запах выделений из влагалища, усиливающийся во время менструального кровотечения или после полового акта.
Осложнения бактериального вагиноза. Зачем нужно лечить патологию
Нелеченый BV по восходящему пути может вызвать цервицит, дисплазию эпителия, эндометрит. Воспалительные процессы в органах малого таза (воспалительное заболевание тазовых органов) приводят к полному бесплодию или привычным выкидышам. Если женщине удалось забеременеть, можно ожидать, преждевременных родов, послеродового мукозита и мышечного воспаления. Также возможен перинеальный абсцесс.
Во время беременности течение инфекции по восходящему пути усиливается за счет выделяемых из бактерий эндотоксинов, которые активируют лейкоциты. Активные многоядерные лейкоциты выделяют связанные протеазы: каталазу, пероксидазу и плазмин. Протеазы, особенно плазмин, синтезируют коллагеназу, которая гидролизует коллаген в амниотических клетках, вызывая преждевременный разрыв плодного пузыря.
В то же время активные лейкоциты иммунологическим путем активируют макрофаги, секретирующие цитокины: интерлейкин 1 (IL-1), интерлейкин 1b (IL-1b), интерлейкин 6 (IL-6), интерлейкин 8 (IL-8) и фактор некроза опухоли и стимулирует клетки мембраны производить цитокины. Повышение концентрации цитокинов в цервикальном канале вызывает синтез препростагландинов,2 и PGF 2a. Простагландин PGE 2 отвечает за укорачивание шейки матки, а простагландин PGF 2α, вызывая сокращения матки, вызывает преждевременные роды.
Хотя бактериальный вагиноз — это инфекция, которая возникает только у женщин и не квалифицируется как заболевание, передающееся половым путем (ЗППП), она может вызывать негонококковый уретрит, простатит и придаток яичка и последующее бесплодие у мужчин. Любая партнерша мужчины с перечисленными выше состояниями, у которого в моче или мазках культивирована анаэробная флора, должна быть обследована на бактериальный вагиноз.
Лечение вагиноза
Лечение БВ у небеременных женщин, в соответствии с рекомендациями европейских специалистов, заключается в местном применении специальных вагинальных препаратов (лечение длится около 7 дней). В качестве альтернативы возможно пероральное лечение метронидазолом.
Беременных женщин в первом триместре беременности можно лечить только местным вагинальным кремом, в то время как во втором и третьем триместрах беременности рекомендуется использовать метронидазол перорально.
Эффективность местного вагинального лечения оценивается в 92-94%, а эффективность перорального — в 90-91%.
В настоящее время каждая женщина, поступающая на гинекологическое обследование, должна пройти тесты на вагиноз, которые являются простыми и дешевыми.
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.