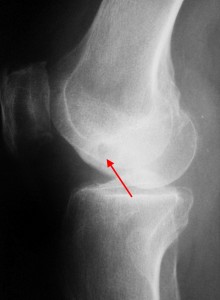
Остеохондральное повреждение латерального мыщелка бедренной кости
Болезнь Кенига относится к группе остеохондропатий и представляет субхондральный асептический некроз небольшого клиновидного участка суставной поверхности различных костей (рассекающий остеохондроз).
Рассекающий остеохондроз может поражать все суставы человеческого организма, однако наиболее частой его локализацией является коленный сустав.
Болезнь Кенига в большинстве случаев поражает лиц молодого возраста (18—35 лет), что можно объяснить тем, что в процессе формирования скелета возрастные особенности обусловливают повышенную ранимость не вполне сформировавшихся суставных концов костей к различным воздействиям. Преимущественное поражение коленного сустава объясняется тем, что этот сустав мало защищен от внешних воздействий, часто травмируется, испытывая большие и разнообразные нагрузки в двигательной функции опорно-двигательного аппарата.
Локализуется процесс чаще в области медиального мыщелка бедренной кости, так как внутренний отдел коленного сустава у артистов балета испытывает большую нагрузку, чем наружный.
Клинически и рентгенологически в течении болезни Кенига различают две стадии. Первая стадия протекает обычно скрыто, без видимых проявлений, по типу неясного артрита без рентгенологических проявлений. Местно возникает отечность коленного сустава, боли неясной локализации. Только при диспансерном наблюдении за больным и периодическом рентгеновском контроле можно видеть в медиальном мыщелке бедренной кости появление поверхностно расположенного очага просветления. Очаг разрушения имеет ровные контуры. Постепенно этот очаг отторгается в виде свободно лежащего тела.
В дальнейшем эта стадия прерывается незначительной травмой и происходит выпадение свободного тела и ущемление его в суставе. Для второй стадии болезни Кенига характерны резкие боли в суставе, блокады сустава. Жидкость в суставе определяется редко, что отличает ее от блокады сустава при ущемлении поврежденного мениска. Рентгенологически во второй стадии ниша бывает пустой, а выпавшее тело из медиального мыщелка бедренной кости обнаруживается в полости коленого сустава.
В первой стадии, когда еще нет отторжения секвестра, и очень трудно найти границы патологического очага, проводится консервативное лечение, направленное на улучшение местного кровообращения и возможности прирастания этого фрагмента. Лечение заключается в ограничении физической нагрузки, назначении физиопроцедур (электрофорез с солями кальция), поливитаминов и глюконата кальция. В некоторых случаях это приводит к уплотнению патологического очага и возможности его прирастания. Можно проводить внутрисуставные инъекции кислорода с артепароном. При второй стадии болезни Кенига лечение только оперативное —удаление отторгнувшегося костно-хрящевого фрагмента.
Повреждения бедра у танцоров
Повреждения бедра у артистов балета встречаются редко и составляют у танцовщиков 16%, у балерин — 5,3% от всех травм опорно-двигательного аппарата.
Повреждения мышц передней и внутренней группы. Наблюдается частичное повреждение волокон мышц или мест их прикрепления к костям таза, бедра и голени. Эти повреждения происходят у артистов балета при отсутствии «разогрева» перед выступлением, при утомлении мышц и некоординированных движениях после длительной нагрузки. Резкие движения чаще ведут к повреждению мышц у места их прикрепления. Снижение упругости мышцы, «крипатура» и неправильное исполнение балетных движений приводят к повреждению волокон мышцы на ее протяжении или в месте перехода ее в сухожилие.
Клинически частичный надрыв мышцы (ее брюшка или места перехода в сухожилие) проявляется резкой болью после произведенного в быстром темпе движения, затем появляется припухлость в месте травмы. Иногда можно прощупать небольшой дефект в мышце.
Первая помощь при любой степени повреждения мышц заключается в орошении поврежденного места хлорэтилом для уменьшения боли и предупреждения кровоизлияния. Создание покоя для мышцы достигается фиксацией задней гипсовой лонгетой на 2 нед. После снятия лонгеты назначаются массаж, тепловые процедуры, легкая гимнастика. Хороший эффект дают футлярные новокаиновые блокады выше места разрыва. Полный отрыв мышц бедра или их разрыв требует оперативного вмешательства.
Все про суставы
Перелом медиального мыщелка большеберцовой кости в классификациях разных авторов трактуется по-разному. Одни относят его к внутри- и околосуставным переломам коленного сочленения, другие – к повреждениям проксимального отдела голени. Такие, казалось бы, разные подходы к систематизации данного вида травм абсолютно верны.

Наружный (1) и внутренний (3) мыщелки большеберцовой кости, межмыщелковое возвышение (2)
С одной стороны, большая берцовая кость является скелетной основой голени. Однако с другой стороны, её проксимальная часть, та, которая находится ближе к центру тела и оканчивающаяся двумя выпуклыми утолщениями – медиальным (внутренним) и латеральным (наружным) мыщелками, является дистальной (дальней от центра тела) частью коленного сустава.
Поскольку ломаться может не только медиальный мыщелок, информация, фото, рисунки и видео в этой статье расскажут также о таких видах травм как перелом наружного мыщелка большой берцовой кости и межмыщелковый перелом большеберцовой кости. В тексте для термина «перелом» буду использоваться синонимы – слом, излом, повреждение, травма.
Классификация
Все знают, что переломы бывают закрытые и открытые (с нарушением кожного покрова). Многие информированы о существовании сломов без или со смещением обломков, повреждений с разной формой линии излома – поперечный или косой, а также вариабельностью количества костных фрагментов при оскольчатом типе травмы.

Типы сломов проксимального сегмента голени по Мюллеру
Добавим к этому следующие виды повреждений, которые чаще всего встречаются при травмировании большеберцовых мыщелков.
Приведём несколько примеров, описав представленные виды на рисунке сверху (нумерация совпадает с цифрами и литерами):
- внесуставные – отрывной перелом межмыщелкового возвышения большеберцовой кости (a), простой метафизарный (b), многооскольчатый (c);
- неполные внутрисуставные – субхондральный перелом латерального мыщелка большеберцовой кости (а), комбинированный компрессионный перелом латерального мыщелка большеберцовой кости с его отколом, краевой перелом наружного мыщелка большеберцовой кости (с);
- полные внутрисуставные – метафизарный и краевой перелом медиального мыщелка большеберцовой кости (а), метафизарный многооскольчатый межмыщелковый перелом большеберцовой кости (b), трёх-оскольчатый межмыщелковый излом большой берцовой кости с отколом межмыщелкового возвышения и отрывом головки малоберцовой косточки (с).
Группы: эпифизарный (1), вдавленный (2), межмыщелковый (3), компрессия и отлом (4), чрезмыщелковый (5)
Поскольку выше описаны не все возможные виды изломов МКБ 10 S82.2, то объясним специфическую медицинскую терминологию в травматологии, в режиме вопрос – ответ:
- Что такое чрезмыщелковый перелом большеберцовой кости? Термин «чрезмыщелковый» означает, что линия слома проходит не между мыщелками, а через них.
- Компрессионный перелом мыщелка большеберцовой кости, что это? У компрессионных изломов линия не ровная, а состоит из мелких отломков. Синонимы – вдавленный или вколоченный.
- Что такое импрессионный перелом латерального мыщелка большеберцовой кости? Термин «импрессия» тождественен с «компрессией». Можно встретить даже двойное название компрессионно-импрессионая травма.
- Что обозначает термин «субхондральный перелом»? Это значит, что линия слома прошла непосредственно под суставной хрящевой поверхностью. Поэтому в некоторых случаях чрезмыщелковый слом может быть одновременно и субхондральным, и вдавленным.
К сведению. Как правило, перелом мыщелков большеберцовой кости сочетается с травмой связок сустава и/или повреждением менисков(а). Так же возможен одновременный вывих, трещина, полный слом или отрыв головки малой берцовой кости.
Причины или механизм получения повреждения
Перелом мыщелков большой берцовой кости является следствием:
- непосредственного удара по боковой, боковой передней или боковой задней области коленного сочленения;
- падения на прямое или согнутое колено;
- приземления на выпрямленную ногу со значимо большой высоты;
- резкого, принудительного поворота голени – скручивание колена, особенно во время приземления на прямую ногу.
Стоит отметить, что перелом мыщелка большой берцовой кости (латерального), на 50 % – это следствие удара автомобильным бампером по наружной части колена.
В подавляющем большинстве случаев, перелом межмыщелкового возвышения большеберцовой кости – это детская травма, полученная во время занятий контактными видами спорта. Помимо юных борцов и каратеистов, в зону риска попадают начинающие футболисты, баскетболисты, волейболисты, лыжники и фигуристы.

Ещё секунда и, возможно, малыш сломает берцовый мыщелок или межмыщелковое возвышение
Механика получения повреждений мыщелков большеберцовой кости и растяжения (разрыва) передней крестообразной связки коленного сустава одинакова, но для первых нужно более сильное воздействие:
- насильственное сгибание колена и одновременный поворот голени внутрь;
- приземление на выпрямленную ногу;
- резкий поворот или внезапная остановка с опорой на ногу, переразогнутую в колене.
Совет. Не учите сами малыша катанию на лыжах или коньках. Возьмите пару обучающих уроков. Инструктор научит технике безопасности и приёмам «правильных» падений.
Признаки

При сломе мыщелков большеберцовой кости в суставной полости скапливается кровь
Симптоматическая клиника представлена следующими проявлениями:
- характерный щелчок и хруст в коленном сочленении в момент получения травмы;
- моментальная острейшая боль, которая перерастает в постоянный ярко выраженный болевой синдром;
- нарушение двигательной функции колена и сложность с опорными движениями;
- локальное покраснение, отёчность, гематома, гемартроз (скопление крови в суставной полости).
Внимание! При травмировании колена, особенно если произойдёт компрессионный перелом наружного мыщелка большеберцовой кости, болевые ощущения могут быть значительными, но довольно терпимыми, а отёчность образуется не сразу, а на протяжении 12-14 часов. Поэтому многие принимают такую травму за ушиб или сильное растяжение связок. Цена игнорирования уточнения диагноза и самолечения – гонартроз, тугоподвижность, инвалидизация.
Лечение

Усреднённые сроки для неосложнённых изломов большеберцовых мыщелков
Метод сопоставления костных отломков и дальнейшее лечение переломов мыщелков большеберцовой кости определяется на основании:
- опроса, осмотра и выполнения двигательных тестов;
- рентгенографии, КТ или МРТ.
Время от момента получения слома до полной реабилитации зависит от:
- возраста – чем моложе пострадавший, тем быстрее идёт заживление;
- вида травмы и объективной возможности восстановления естественных анатомических форм коленного сочленения;
- наличия заболеваний, препятствующих нормальному сращению, например, остеопороз, артроз, сахарный диабет, полиомиелит;
- дисциплинированности больного.
Схема лечения сломов мыщелков такая же, как и при других видах скелетных изломов: пункция гемартроза – вправление вывиха – восстановление (репозиция) целостности – иммобилизация для правильного сращения – реабилитация.
Разновидности репозиции

Преимущества современных фиксаторов колена неоспоримы
В зависимости от вида слома, врач выбирает оптимальные способ сопоставления обломков и метод достижения их неподвижности:
- Ручная репозиция (при необходимости) и фиксация с помощью ортеза или повязки из гипса или полимера. Такой метод выбирают при трещинах, сломах как без, так и со смещением.
- Экстензионные методика – постоянное скелетное или клеевое вытяжение за пятку или лодыжки. На первом этапе большой вес груза позволяет репозиционировать отломки, а затем вес уменьшают (ретенциация) для сращения. Применяется в случаях, когда, например, получено повреждение медиального мыщелка со смещением его книзу.
- Оперативные методики. Накостный или погружной остеосинтез показан для диагноза краевой перелом мыщелка большеберцовой кости. Аппарат Илизарова или другие дистракционно-компрессионные аппараты показано ставить при многооскольчатых и открытых повреждениях.
Возможны и комбинации методик. После вытяжения накладывают фиксирующую повязку. Если был получен вдавленный тип травмы, например, импрессионный перелом наружного мыщелка большеберцовой кости, особенно у возрастных пациентов, то сначала выполняют непродолжительное постоянное вытяжение, затем костную пластику, а потом накладывают гипс.
Далее, на первый план, выходит лечение с помощью движения, а после отмены фиксации, помимо ежедневных занятий ЛФК, врач назначит массаж, физиотерапевтические процедуры и посоветует пройти курс иглоукалывания.
К сведению! При «ношении» дистракционного аппарата врачебная инструкция указывает на нецелесообразность физиотерапевтических процедур с использованием токов низкой частоты. Показано УФ-облучение. В свою очередь, погружные остеосинтезные фиксаторы не являются противопоказанием для электрофореза, но он проводится по поперечной методике.
Лечебная физкультура
В лечении травматических повреждений альтернативы лечебной физкультуре нет. Для того, чтобы восстановление после перелома мыщелка большеберцовой кости прошло успешно и в установленные сроки, начинать заниматься надо уже на вторые сутки после иммобилизации.

Балансирующие упражнения – важная составляющая комплекса ЛФК после травм колена
Перечислим несколько важных моментов, которые следует соблюдать, чтобы не возникли отрицательные последствия перелома мыщелка большеберцовой кости:
- Строго придерживайтесь плана лечения. Соблюдайте количество и время назначенных занятий в сутки, а также вид, последовательность, ритм и дозировку упражнений. Помните, физическое перенапряжение сустава опаснее чем недостаточная нагрузка.
- При скелетном вытяжении обязательно выполняйте 6-8 раз в день:
- специальную дыхательную гимнастику – для предотвращения застойных явлений в лёгких и профилактики запоров;
- статические напряжения мышц сломанной ноги и доступные движения здоровой – для профилактики тромбоза вен;
- упражнения с гантелями – для подготовки плечевого пояса и рук к предстоящим нагрузкам во время передвижения на костылях.
- Во время хождения на костылях, дождитесь разрешения врача приступать и наступать на сломанную ногу.
- В постиммобилизационном периоде, а особенно на этапе реабилитации, если есть возможность, обязательно посещайте бассейн. Дозированное плавание и аквааэробика – лучшая из форм ЛФК для плавного восстановления после травматизации и общего оздоровления организма.
- Не занимайтесь через боль в колене. Если какое-то из гимнастических упражнений вызывает дискомфортные ощущения в месте травмы, не выполняйте его и проконсультируйтесь со специалистом ЛФК.
- Придерживайтесь общепринятых ограничений. До середины реабилитационного периода не выполняйте прыжковых и беговых упражнений.
- Обязательно пользуетесь утягивающим наколенником, тейпированием, ортопедическими стельками и ходите в удобной обуви.
И в заключение хотим уточнить, волшебных таблеток для ускорения заживления сломанных повреждений не существует.
Помимо ежедневного выполнения лечебных физических упражнений, залогом успешного восстановления архитектоники большеберцовых мыщелков будет нормализация питьевого режима до 2-2,3 л в день чистой питьевой, можно минеральной, воды, принятие солнечных ванн, временный отказ от вредных привычек, а также усиление пищевого рациона продуктами, содержащими витамины D, В12, С, кальций, кремний и магний.
Заболевания по направлению Повреждение мыщелков бедренной кости
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
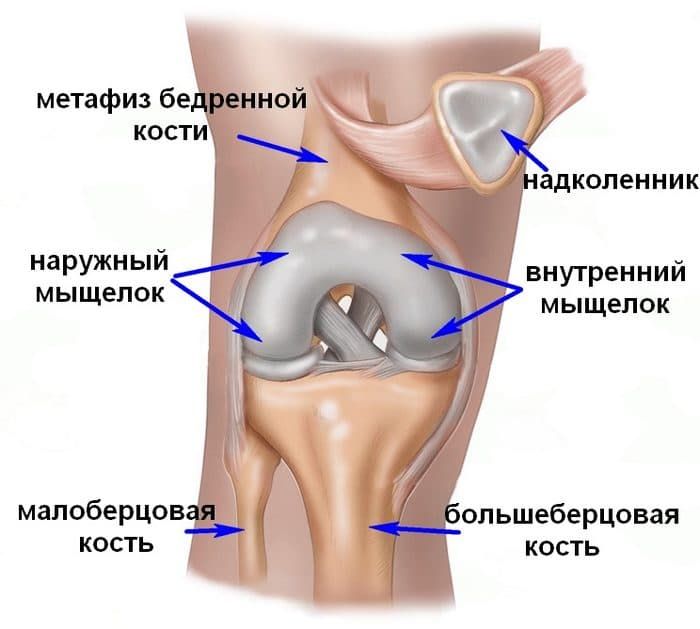 Мыщелок – парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Мыщелок – парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Причины развития травмы
- травма во время спортивного занятия;
- падение с высоты;
- аварии, ДТП.
Во время автомобильной аварии большое значение имеет удар ногами о переднее сидение или панель приборов. если ноги при этом согнуты в коленном суставе – перелом мыщелков произойдет с большей вероятностью. При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Если произошел изолированный перелом латерального мыщелка, скорее всего причина заключается в насильственном отклонении голени кнаружи. Если она движется в срединном направлении – перелом произойдет в участке медиальной структуры.
Как распознать перелом мыщелка бедренной кости?
Основной синдром при данном повреждении – болевой. Локализация болезненности – коленный сустав, который становится более сглаженным и теряет привычные контуры;
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Подобные симптомы сопровождают переломы надколенника, мыщелков голени, а также растяжение связок колена и повреждение мениска. Поэтому для точной постановки диагноза требуется дополнительная диагностика. Отличием переломов мыщелков бедра от повреждения аналогичных структур голени является тот факт, что в первом случае боль локализуется выше суставной щели колена, а во втором – ниже её.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
“Золотым стандартом” является выполнение рентгенограммы. Снимок делают в двух проекциях – прямой и боковой. Есть еще дополнительные методы исследования, но к ним прибегают реже.
Если данные рентгеновского снимка малоинформативны или есть сомнения – проводится томография на компьютерном аппарате.
Магнитно-резонансная томография не дает необходимых данных о состоянии кости – к этому методу прибегают, если есть риск повреждения мягких тканей и необходимо исключить их травму.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
- эвакуация крови из полости сустава;
- адекватное обезболивание;
- иммобилизация конечности;
- при необходимости – повторные пункции сустава.
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Если имеет место смещение фрагмента, под местной анестезией проводится ручная репозиция – то есть восстановление анатомического положения фрагмента. Для этого врач отклоняет голень в сторону, противоположную от травмы. Правильное движение включает в работу связки сустава и мыщелок сам “становится” на место. После манипуляции все равно необходима иммобилизация конечности.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Реабилитационные мероприятия заключаются в применении скелетного вытяжения или гипсовых повязок после операции. При восстановлении двигательной активности пациенту рекомендуют физические упражнения, которые сначала носят пассивный, а затем – активный характер.
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Остеохондральное повреждение медиального мыщелка бедренной кости
Хондромаляция надколенника и коленного сустава 1, 2 и 3 степени
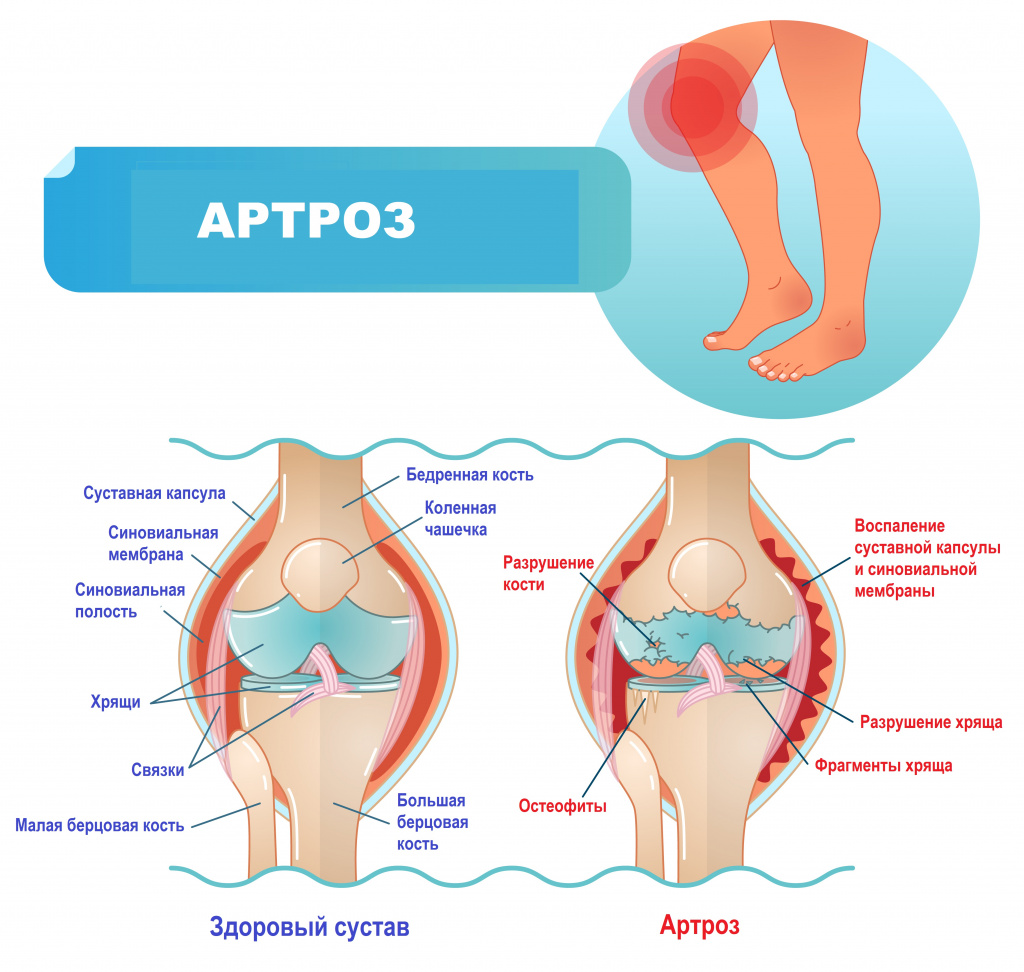
 Хондромаляция — изменение ткани хряща с утратой эластичности и размягчением. Сегодня нарушение считается одной из самых распространенных причин появления боли в коленях у молодежи.
Хондромаляция — изменение ткани хряща с утратой эластичности и размягчением. Сегодня нарушение считается одной из самых распространенных причин появления боли в коленях у молодежи.
В нормальных условиях хрящ ровный, гладкий, это дает возможность ему обеспечивать безболезненное трение поверхностей.
Когда появляется хондромаляция, эластичность хряща уменьшается. Затем зависимо от выраженности отклонения происходит разволокнение, вызывающее утрату амортизации.
Хондромаляция хряща надколенника так же именуется:
- коленом бегуна, т.к. это частый диагноз среди спортсменов;
- артрозом бедренно-надколенникового соединения, т.к. процесс из надколенника может переходить на хрящ бедра;
- пателло-феморальным болевым синдромом — по месту сосредоточения боли.
Термин хондропатия колена также применяется для обозначения хондромаляции коленного сустава.
Но это определение неверно, т.к. хондропатия — это болезнь, появляющаяся в хрящевых участках роста кости из-за нарушения кровотока этих зон. Хрящ колена повреждается из-за большой нагрузки на него или особенностей крепления связок и сухожилий ноги.
Причины и группы риска
Хондромаляция надколенника появляется из-за увеличения трения надколенника о кость бедра при движении в колене.
Это может спровоцировать:
- постоянная перегрузка колена при занятиях спортом, которая может быть вызвана упражнениям;
- деформация ног с увеличением угла между осями бедренной и большеберцовой костей;
- особенности развития надколенника или кости бедра, с которой он соприкасается, что вызывает нестабильность надколенника;
- нарушение эластичности мышц задней и передней части бедра и ахиллова сухожилия, стабилизирующих колено;
- неправильное выполнение упражнений.
- Возраст. Хондромаляция суставных поверхностей наблюдается в основном у подростков и молодежи. У пожилых проблемы с коленом обычно спровоцированы артритом.
- Пол. У женщин риск развития поражения в два раза выше, чем у сильного пола. Скорее всего, это связано со строением тазовой кости.
- Отдельные виды спорта. Бег и прыжки повышают нагрузку на колени, в результате чего возрастает вероятность развития хондромаляции. Особенно рискуют люди, резко увеличивающие интенсивность тренировок.
- Беспокоит поражение зачастую спортсменов, предпосылкой являются травмы, большие нагрузки, неправильное распределение тяжести. Страдают от этого женщины, занимающиеся бегом, это связано со строением колена.
Симптомы и диагностика поражения
Симптомы, который указывают на повреждение:
- периодически появляющаяся боль в колене, усиливающаяся после физических нагрузок;
- в отдельных случаях отек колена;
- хруст при ходьбе или иных движениях.
Наличие снимков поможет увидеть динамику разрушения надколенника.
При осмотре врач прощупывает колено в разных местах, перемещает ногу в разные положения. Такой осмотр помогает исключить иные подобные отклонения.
Для диагностики применяют рентген и компьютерную томографию. Первый показывает состояние костной ткани, вторая – помогает сведениями о мягких тканях колена.
Также используется магнитная терапия.
Стадии заболевания
По системе Аутербриджа выделяется хондромаляция надколенника 1,2,3 и 4 степени:
- первая — мягкие уплотнения, вздутия хряща;
- вторая – щели и углубления до 1 см;
- третья – трещины диаметром более1 см, достигающие кости;
- четвертая – оголение субхондральной кости.
Лечение повреждения
 Главной целью лечения является создание прямого положения коленной чашечки.
Главной целью лечения является создание прямого положения коленной чашечки.
В большинстве своем поражение излечивается консервативным способом.
Действие которого нацелено на уменьшение боли и воспаления, восстановление силы мышц и подвижности сустава.
Основные действия при консервативном методе лечения:
- на какое-то время исключают физические нагрузки, которые вызывают боль;
- для стабилизации колена назначают ношение наколенника;
- физиотерапия;
- для укрепления мышц бедра используют лечебную физкультуру;
- прием лекарственных средств;
- введение внутрь сустава средств гиалуроната натрия.
Хирургия
Если консервативные мероприятия не дают результатов, может потребоваться операция:
- Артроскопия — в ходе процедуры доктор через небольшой разрез вводит в колено больного артроскоп. Инструменты вводят через него и иссекают участки нарушенного хряща.
- Реконструкция — в более сложных случаях операция может понадобиться для изменения угла наклона надколенника или устранения давления на хрящ.
Реабилитация и восстановление коленного сустава
Целью реабилитации является контроль проявлений и восстановление работы. Реабилитация колена будет зависеть от основной причины давления на нижнюю часть надколенника.
В целом, восстановление нацелено на укрепление мышц колена. Если подвижность колена ограничена болью, специалист может сначала использовать электростимуляцию для нейтрализации боли.
Как только боль уменьшится, человек может продолжать упражнения.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Укрепляющие упражнения после хондромаляции надколенника также должны быть включены в программу восстановления.
Больной должны получить разработанную программу упражнений для выполнения дома.
Осложнения
Заболевание может затруднить выполнение каждодневных задач; больным бывает тяжело передвигаться по лестнице, заниматься спортом.
Профилактические меры
Существует целый ряд методик обезопасить себя:
- Поддерживайте силу мышц. Крепкие мышцы помогают равномерно распределять нагрузку на колено.
- Попросите тренера помочь улучшить технику бега, прыжков.
- Если у вас есть излишек вес, похудейте — это снимет нагрузку с коленей.
- Разогревайтесь. Прежде, чем начинать тренировку, уделите 5 минут выполнению простых упражнений для разогрева.
- Включайте в занятия упражнения на растяжку.
- Повышайте интенсивность тренировок со временем — резко увеличившиеся нагрузки вредны для сустава.
- Подберите обувь, которая поглощает силу удара.
Боли в коленях — одна из наиболее частых проблем. При нормальной работе сустава движение происходит безболезненно. Проявление боли без особых причин указывает на патологический процесс.
Причинами болей могут быть артрит, артроз, подагра и т.д. Лечение зависит от конкретной причины и может быть прописано только после постановки диагноза.
Как лечить воспаление сухожилия на руке и на стопе (голеностопе)
Сухожилие это связка соединительной ткани, с помощью которой мышцы соединены с костями. Воспаление сухожилий может выражаться, как:
В большинстве случаев поражаются сухожилия верхней конечности и плечевого пояса. Подвержены риску двуглавая мышца плеча, колени, стопы и руки.
 Тендинит это воспаление либо дистрофия ткани сухожилия. Центр воспаления может находиться как в области крепления сухожилия к кости, так и в области мышечно-сухожильного перехода. Тендинит может сочетаться с воспалением сухожильного влагалища либо сухожильной сумки.
Тендинит это воспаление либо дистрофия ткани сухожилия. Центр воспаления может находиться как в области крепления сухожилия к кости, так и в области мышечно-сухожильного перехода. Тендинит может сочетаться с воспалением сухожильного влагалища либо сухожильной сумки.
Тендовагинитом называют воспаление синовиального влагалища сухожилий. Его работа состоит в улучшении скольжения сухожилия в районах, примыкающих к костным выступам.
Тендосиновитом называется воспаление сухожилия, в том числе и стопы.
Все эти заболевания могут протекать в хронической и острой форме. Острая инфекционная форма появляется вследствие проникновения гноеродной инфекции в сухожильные влагалища либо в ткань связки.
Кроме этого, выделяют асептические и инфекционные формы заболевания.
Как правило, инфекционные тендосиновиты и тендовагиниты вызываются такой микрофлорой:
- бруцеллы,
- спирохеты,
- туберкулезные микобактерии.
К асептической форме заболевания относятся реактивные воспаления. Дистрофическая форма появляется вследствие длительных профессиональных нагрузок, она характерна своим хроническим рецидивирующим течением.
Энтезит это воспаление в области креплений сухожилий. Самые типичные локализации энтезитов:
- подошвенная фасция в местах крепления к бугру пяточной кости,
- голеностопа и стопы,
- сухожилие четырехглавой мышцы,
- мыщелков бедренной кости,
- области крепления мышц и связок к ребрам и позвонкам.
Воспаление сухожилий — сопутствующее заболевание для:
- Болезни Бехтерева,
- Ревматизма – системного заболевания соединительной ткани,
- Ревматоидного артрита – системного заболевания соединительной ткани с деформацией мелких сосудов,
- Склеродермии.
Перечисленные заболевания могут формироваться вследствие определенной профессиональной деятельности. В группе риска находятся те профессии, которые связаны с постоянной нагрузкой на определенные области, например, стопы или руки.
Симптомы
Существуют следующие симптомы воспаления сухожилий:
- Боли, появляющиеся при активных движениях. В процессе пальпации боль возникает в области синовиальной сумки или вдоль пораженного сухожилия,
- Местное повышение температуры, в районе стопы или другого участка,
- Хруст (крепитация) при движении стопы.
Тендинит вызывает поражение сухожилий возле самого сустава. Когда тендинит переходит в хроническую форму, то может появляться ограничение подвижности сустава, это называют синдромом замороженного плеча.
И тендосиновит и острый инфекционный тендовагинит, начинаются с сильных болей, повышения температуры и появления лихорадки.
 Тендовагинит и тендосиновит в хронических формах отличаются болезненностью, которая увеличивается при пальпации и движениях.
Тендовагинит и тендосиновит в хронических формах отличаются болезненностью, которая увеличивается при пальпации и движениях.
При энтезите появляется боль во время движения пораженного сухожилия. Энтезит ребер характеризуется болью при дыхании.
Боль не бывает сильной, если воспалено сухожилие на фоне регулярных профессиональных нагрузок. Может быть, хруст либо скрип: страдает конечность или стопы. Часто при профессиональных нагрузках, проблемы с сухожилиями становятся хроническими, вызывая стойкие нарушения движений.
Воспаления сухожилий могут быть локализованы следующим образом:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- тендинит мышц-разгибателей запястья или «локоть теннисиста». Возникают боли при пальпации области срединного мыщелка. Мыщелок это выступы или утолщение костного эпифиза для соединения плечевой кости с другой костью. Во время сгибания предплечья, боль отдает вдоль внутренних краев предплечья,
- тендинит мышц-сгибателей и пронаторов предплечья называется «локтем игрока в гольф». Боли во время пальпации области медиального мыщелка плечевой кости. Боль отдает во внутренний край предплечья при сгибании руки,
- боли в нижней части надколенника называют «коленом прыгуна». В коленном суставе появляется напряжение, скованность или слабость.
Причины
Как правило, тендинит появляется у спортсменов либо тех людей, которые постоянно занимаются физическим трудом. В группе риска у спортсменов колени и стопы.
Причинами тендосиновитов и тендовагинитов инфекционного происхождения признаны специфические и неспецифические инфекции.
Специфический инфекционный тендовагинит и тендосиновит появляется благодаря специфической микрофлоре:
- бруцеллы,
- спирохеты,
- туберкулезные микобактерии.
Неспецифический инфекционный тендосиновит и тендовагинит появляется вследствие:
- артрита с гнойным отделяемым,
- панариция,
- остеомиелита,
- инфицированных ран,
- трещин кожи и т.д.
Неспецифический асептический тендосиновит и тендовагинит появляется после:
- профессиональных нагрузок,
- длительного действия низкой температуры,
- растяжения мышц (конечностей, стопы),
- переутомления.
Энтезит это сопутствующее заболевание остеоартрозу и различным артритам.
Лечение
Лабораторные методы, которые подразделяются на:
- забор крови на ревмопробы, чтобы исключить сопутствующие патологии
- общий анализ крови
Инструментальные исследования. Их несколько:
- ультразвуковое исследование
- рентгенография, чтобы исключить воспаление суставов и костей
- пальпация
- МРТ, это метод изучения тканей и органов с применением магнитного резонанса
Лечение воспалений сухожилий имеет общие этапы:
- После выявления заболевания больной человек должен быть освобожден от работы. Назначаются анальгетики и на конечность накладывают лангет либо гипсовую повязку,
- Спустя два дня, если продолжаются боли, нужно повторить лечение анальгетиками,
- Через несколько дней больному назначают физметоды, на протяжении которых можно снять лангет,
- После пятого дня с начала лечения можно делать медленные движения,
- Спустя 7 – 8 дней лангет снимают и начинают выполнять упражнения лечебной физкультуры,
- После купирования симптомов на 8-10 день, больного можно выписывать с разрешением на легкие физические нагрузки.
Лечение тендинита также включает:
- холодные компрессы,
- нестероидные противовоспалительные средства,
- лечебная физкультура по щадящей схеме,
- если консервативное лечение неэффективно, то проводится частичное или полное иссечение рубцовой ткани и сухожильных апоневрозов.
Лечение острого тендосиновита и тендовагинита
- Согревающие компрессы,
- Физиотерапевтическое лечение,
- Иммобилизации пораженной конечности.
 В случае гнойного процесса во влагалище, показано хирургическое лечение, которое включает в себя вскрытие влагалища с дренированием для обеспечения оттока гнойного содержимого.
В случае гнойного процесса во влагалище, показано хирургическое лечение, которое включает в себя вскрытие влагалища с дренированием для обеспечения оттока гнойного содержимого.
Специфика общего лечения при инфекционном процессе заключается в мерах по борьбе с инфекцией с помощью антибактериальных лекарств, а также иммуномодуляторов для увеличения защитных функций. При неинфекционных процессах используются нестероидные противовоспалительные средства.
Тендовагинит и тендосиновит в хронической форме требуют применения физиотерапевтических методик. Если при стенозирующем тендосиновите и тендовагините нет эффекта от физиотерапии, то врачи принимают решение об иссечении суженной области.
Важно учитывать, что энтезит, является сопутствующим заболеванием, основное лечение должно быть направлено на причину.
Современная медицина советует выполнять профилактику, чтобы не допустить воспаления сухожилий.
- Соблюдать режим работы и отдыха,
- Сменять вид деятельности каждый час непрерывной работы,
- Делать гимнастику для пальцев и кистей.
- УВЧ терапия,
- Озокеритотерапия и парафинотерапия,
- Электрофорез с лидазой,
- Лечебная физкультура,
- Массаж.
В качестве санаторно-курортных мер по профилактике воспаления сухожилий, врачи рекомендуют санатории, которые специализируются на заболеваниях опорно-двигательного аппарата. Показаны процедуры с грязями и прогреванием.
Кафедра травматологии и ортопедии
Site Navigation[Skip]
МЕТОДЫ ЛЕЧЕНИЯ ОСТЕОХОНДРАЛЬНЫХ ПОВРЕЖДЕНИЙ ТАРАННОЙ КОСТИ (РАССЕКАЮЩИЙ ОСТЕОХОНДРИТ) НА СОВРЕМЕННОМ ЭТАПЕ (ОБЗОР ЛИТЕРАТУРЫ)
DOI: 10.17238/issn2226-2016.2018.4.24-36 УДК 616.718.71 © Зейналов В.Т., Шкуро К.В., 2018
В.Т. ЗЕЙНАЛОВ a , К.В. ШКУРО b
ФГБУ «НМИЦ ТО им. Н.Н. Приорова» Минздрава России, Москва, 127299, Россия
Резюме: Рассекающий остеохондрит голеностопного сустава, асептический некроз блока таранной кости или больше известный в зарубежной литературе как остеохондральное повреждение таранной кости (ОХПТК) впервые описано в 1738 году Alexander Munro на основе замеченных им свободных тел в голеностопном суставе, он предположил, что травма это причина их появления. Не смотря на достаточно длинную историю с момента открытия, ОХПТК остаётся и до нашего времени сложной и запутанной проблемой, как в диагностике так и в лечении. Клиническая картина, чаще всего, представлена симптомами которые на первый взгляд могут быть не ясными и не специфичными.
С ежегодным ростом технического прогресса появляются новые возможности и увеличивается их доступность для ранней диагностики и лечении ОХПТК. Целью этой работы является тщательный анализ современных данных по этиологии, патогенезу этой сложной медицинской проблемы, оценка современных методов диагностики и лечении ОХПТК на основе их доказательности и результативности.
Выводы: Лечение остеохондральных поражений голеностопного сустава является сложной задачей. Определенные условия, такие как, возраст, размер дефекта, ограниченность дефекта, вид хирургического вмешательства, использование биопрепаратов и физиотерапии играют определенную роль в благоприятных исходах лечения. Однако, никакие процедуры поистине не восстанавливают полностью поврежденное хрящевое покрытие. Будущие исследования должны быть выполнены для разработки технологии, отвечающей принципам малоинвазивности, с возможностью более эффективно восстанавливать остеохондральные дефекты голеностопного сустава, с минимальным количеством осложнений и более быстрым восстановлением сохраняющимся на более длительный срок.
Ключевые слова: рассекающий остеохондрит, таранная кость, остохондральные повреждения, остеонекроз.
RECENT METHODS OF TREATMENT OF OSTEOCHONDRAL LESIONS (OSTEOCHONDRITIS DESSICANS) OF THE TALUS (LITERATURE REVIEW)
ZEINALOV V.T. a , SHKURO K.V. b
FSBI NMRC of Traumatology and Orthopedics after NN PRIOROV Ministry of Health of the Russia, Moscow, 127299, Russia
Summary: One from general problem among different pathological processes of ankle stays till nowadays is octeochondral lesion of the talus (OLT) based on aseptic necrosis of octeochndral bone with various deep of damaging. In spite of that this process was noticed and described by Alexander Munro in 1738 as free bodies in the ankle joint, OLT remains to our time like complex and complicated problem for both of ways in medical practice such as diagnostic and treatment. The clinical picture is represented in majority cases by symptoms that at first glance may not be clear and specific.
With the annual growth of technological progress there are new opportunities and their availability for early diagnosis and treatment of OLT increases. The aim of this work is a thorough analysis of current data on the etiology, pathogenesis of this complex medical problem, evaluation of modern methods of diagnosis and treatment of OLT on the basis of their evidence and effectiveness.
Key words: osteochondritis dessicans, talus, ankle joint, osteochondral lesions, osteonecrosis.
Введение
Рассекающий остеохондрит голеностопного сустава, асептический некроз блока таранной кости или больше известный в зарубежной литературе как остеохондральное повреждение таранной кости (ОХПТК) впервые описано в 1738 году Alexander Munro на основе замеченных им свободных тел в голеностопном суставе, он предположил, что травма это причина их появления. Не смотря на достаточно длинную историю с момента открытия, ОХПТК остаётся и до нашего времени сложной проблемой, как в диагностике так и в лечении. Клиническая картина, чаще всего, представлена симптомами которые на первый взгляд могут быть не ясными и не специфичными.
С ежегодным ростом технического прогресса появляются новые возможности и увеличивается их доступность для ранней диагностики и лечении ОХПТК.
Целью этой работы является тщательный анализ современных данных по этиологии, патогенезу этой сложной меди цинской проблемы, оценка современных методов диагностики и лечении ОХПТК на основе их доказательности и результативности.
Распространённость ОХПТК
Остеохондральное повреждение в голеностопном суставе принято считать проблемой таранной кости, однако существуют и комбинированные повреждения совместно с суставной поверхностью большой берцовой кости, в любом случае это повреждение не является рядовым и часто сопровождает другую патологию голеностопного сустава и даже может являться случайной находкой. Повреждение связочного аппарата голеностопного сустава одна из самых частых травм. Эта тенденция схожа во всех странах мира, как например только в США в год регистрируется до 2 млн таких случаев [1]. Saxena с соавторами в своей работе определили, что повреждение суставного хряща таранной кости, той или иной локализации может встречайся до 50% у пациентов перенёсших травму голеностопного сустава. Костные повреждения этой локализации представляют собой наиболее высокий риск образования ОХПТК [2]. Hintermann с соавторами обнаружил наличие ОХПТК в 73% у пациентов с переломами в области голеностопного сустава [3]. Так же в литературе встречаются ретроспективные работы по выявлению ОХПТК у солдат, данное исследования продолжалось в течение 10 лет и обнаружило наличие этого повреждения в 27 случаях на 100000 человек [4]. С развитием МРТ и КТ появилась возможность определения повреждений подобного характера, даже самого небольшого размера. ХОПТК может встречаться, как у спортсменов, так и у мало активных людей. Существует высокий процент подобных дефектов у кровных родственников имеющий предположительно наследственный и врожденный характер.
Анатомия и патофизиология
Таранная кость одна из редких костей организма которая имеет достаточно большие размеры, не имея области прикрепления мышц. И в этом аспекте она является уникальной. Кровоснабжение таранной кости осуществляется в основном ретроградно за счёт артерии тарзального синуса. Форма тела таранной кости трапециевидная, в среднем передняя поверхность той части таранной кости которая входит в состав голеностопного сустава на 2,5 мм шире, чем ее задняя часть. Кроме того, около 60% таранной кости покрыто суставным хрящом. По сравнению с другими суставами голеностопный сустав имеет высокую конгруэнтность и как следствие этого толщина суставного хряща таранной кости значительно ниже, чем у других менее конгруэнтных суставов и в среднем составляет 1,11 мм у женщин и 1,35 мм у мужчин [5].
Это относительно тонкий хрящ и менее эластичный, чем более толстое хрящевое покрытие менее конгруэнтных суставов, например такого, как коленный сустав. Недостаток эластичности во многом определяет чувствительность хрящевого покрытия таранной кости к повреждению, а так же к микропереломам лежащей под ним субхондральной кости. Переломы в области голеностопного сустава, такие как переломы лодыжек, приводят к потере естественного хрящевого покрытия, в том числе из-за увеличения контактного давления на таранную кость.
Thordarson с соавторами, продемонстрировали, что смещения при переломе наружной лодыжки с ее укорочением >2 мм или >5° наружной ротацией значительно увеличивает контактное давление в голеностопном суставе [6]. Ransay и Hamilton нашли, что подвывих таранной кости на 1 мм к наружи сокращает контакт суставных поверхностей на 42%, таким образом смещение таранной кости на 2 мм сокращает этот же контакт до 58% [7]. Формирование посттравматического ассиметричного артроза (-вальус, -варус) так же играет важную роль, увеличивая давления на суставные поверхности так при варус-артрозе на медиальный край таранной кости, так и на латеральный край кости при вальгус-артрозе соответственно [8]. Пациенты с хронической латеральной нестабильностью голеностопного сустава, также попадают в группу высокого риска по образованию остеохондральных дефектов таранной кости. DiGiovannie с соавторами обнаружили, что 14 из 60 пациентов перенёсших оперативное лечение по поводу хронической латеральной нестабильности имели ХОПТК[9]. Ferkel и Chams отметили, что 95% пациентов перенёсших операцию по Broström по поводу латеральной нестабильности голеностопного сустава имели те или иные признаки внутрисуставной патологии [10]. Gregush и Ferkel выявили, что пациенты с ХОПТК в комплексе с нестабильностью голеностопного сустава имеют результат лечения хуже, чем пациенты только с нестабильностью [11].
Повреждение суставного хряща приводит к появлению непокрытого участка нижележащей субхондральной кости, что в свою очередь приводит к увеличению влияния внутрисуставного давления на обнаженный участок субхондральной кости , и дальнейшему повреждению последней [12]. Длительное воздействие внутрисуставного давления на этот участок может негативно влиять на костную ткань, вызывая развитие склероза, остеолиза, а в конечном итоге крупных дефектов и кистозного перерождения. Выше перечисленные обстоятельства, создают порочный круг, таким образом по мере продолжающегося повреждения субхондральной кости увеличивается её неспособность удерживать хрящевое покрытие приводя к более обширному отслоению суставного хряща, а ввиду хорошей иннервации, пациенты с подобным характером повреждения испытывают выраженный болевой синдром, который становится более интенсивным после образования субхондральной кисты или многочисленных кист в месте повреждения [13].
Наиболее распространенной локализацией остеохондральных повреждений таранной кости является переднелатеральной и заднемедиальной край суставной поверхности таранной кости. Исследование, основанное на изучении МРТ данных, проведенное Hembree с соавт. [14], определило, что большинство выявляемых локализаций остеохондральных повреждений таранной кости располагались медиально и центрально [15]. Независимо от этого, латеральная локализация данных повреждений связана с травмой от 93% до 98% случаев. Однако, было отмечено, что повреждения латеральной локализации в основном имеют меньшую и правильную овальную форму и возникают при эверсионных движениях в максимальном подошвенном сгибании стопы [16]. Медиальные повреждения связаны с острой травмой реже, от 61% до 70% [5]. Считается, что медиальные поврежде ния, вызваны повторяющейся микротравмой, вызванной соударением медиального края суставной поверхности таранной кости о суставную поверхность большеберцовой кости в момент максимальной супинации стопы. Медиально локализующиеся повреждения глубже, кратерообразной формы, и образуются при максимальном подошвенном сгибании стопы [16]. Остеохондральные повреждения с центральной локализацией имеют мультифакторный механизм образования и наиболее сложны в плане хирургического лечения (рис. 1).

Известно, что атравматическая этиология развития ХОПТК вносит свой вклад развитие и появление этих поражений, но отсутствует какая либо доказательная база данных, четко регламентирующая этот факт.

Биполярные остеохондральные поражения поражения суставных поверхностей дистального отдела большеберцовой и таранной костей
Остеохондральные поражения дистального отдела большеберцовой кости, встречаются гораздо реже, чем подобные поражения таранной кости, а двухполярные поражения большеберцовой и таранной встречаются еще реже. Elias с соавт. оценили МРТ исследование 38 пациентов с остеохондральными поражениями суставной поверхности дистального отдела большеберцовой кости для определения наиболее часто встречающейся локализации последних. Они обнаружили, что центральная, задняя и медиальная локализация встречалась наиболее часто (21%), так же в рамках этого исследования было выявлено, что биполярные поражения имелись в 6 из 38 случаев, и истинные “целующиеся” поражения только в 1 случае [17]. На большом количестве примеров ( 880 процедур) лечебно-диагностических артроскопических оперативных вмешательств голеностопного сустава, Mologne и Ferkel нашли только 23 пациента (2,6%) с остеохондральными поражениями суставной поверхности дистального отдела большеберцовой кости и только 6 пациентов (
Клинические данные
Диагностика остеохондральных поражений таранной кости является трудной задачей и может создать сложности в понимании как для пациента, так и для врача. Большинство пациентов относятся подозрительно к подобному роду медицинских заключений т.к. они, в большинстве случаев, отмечают небольшую травму в анамнезе, последствия которой, по их ощущениям, нивелировались через несколько недель и болевые ощущения в голеностопном суставе появляются только при физической активности. Как правило, пациенты жалуются на боль в голеностопном суставе, только, во время или после физической активности. Loomer с соавт. в своей работе сообщают, что 94% пациентов с ОХПТК у которых были жалобы на боль в голеностопном суставе только при физической активности в 89% имели в анамнезе травму голеностопного сустава, которую они сочли незначительной [20]. При более длительном анамнезе пациенты отмечают постоянный отек и ограничение движений в области голеностопного сустава в сочетании с постоянной болью. В отдельных случаях могут присутствовать механические симптомы: щелчок, блокировка и чувство нестабильности, особенно на стадии фрагментации и дислокации некротизированного фрагмента таранной кости [21]. Этот факт не является общим симптомом, но может свидетельствовать о более серьезной стадии процесса [20].
Клиническое обследование может быть относительно неспецифичным при ОХПТК, но наиболее распространенным является выявление болезненности в проекции передних отделов голеностопного сустава локализующихся по линии сустава. Это тестируется наиболее точно при в положении максимального подошвенного сгибания стопы и голеностопного сустава, в результате чего переднелатеральные и переднемедиальные поверхности суставной поверхности таранной кости оказываются в более доступном положении. Болевые ощущения, проецирующиеся за медиальной лодыжкой при максимальном тыльном сгибании, могут свидетельствовать о заднемедиальной локализации поражения. Многими клиницистами было отмечено, что пациенты, с локализацией ОХПТК у медиального края суставной поверхности, могут предъявлять жалобы на боль только в передне-латеральной области голеностопного сустава. Объяснений этому, не логичному обстоятельству было предложено множество, такие как: отражённая боль или боль в результате неосознанной перегрузки латеральных отделов голеностопного сустава на фоне страдания медиальных отделов и др., однако, не одна из причин до настоящего времени не была убедительно доказана. Пациент с ОХПТК часто испытывает диффузную, неспецифическую болезненность, а локализация болезненности не является надежным индикатором локализации поражения. Стабильность голеностопного сустава следует оценивать с помощью определения симптомов переднего и заднего выдвижного ящика, а также инверсионных и эверсионных тестов. Тестирование стабильности голеностопного сустава, должно быть выполнено при согнутом коленном суставе, для избегания получения не объективной картины диагностики на фоне натяжения икроножной мышцы. Оценка функции подтаранного сустава, является так же обязательной процедурой для исключения патологии со стороны последнего, например, такой, как таранно-пяточная коалиция. При дифференциальном диагнозе всегда следует учитывать другие патологические состояния голеностопного сустава: импиджмент синдромы различной локализации, проблемы со стороны дистального межберцового синдесмоза, нестабильность голеностопного сустава, артрит или стресс-перелом.
Лучевая диагностика ОХПТК и классификация
Не смотря на то, что Loomer с соавт. сообщили, что только от 50% до 66% остеохондральных дефектов обнаруживаются при помощи обычной рентгенографии, данный метод является важной отправной точкой и может быть полезен для исключения другой патологии голеностопного сустава [20]. Рентгенологическое исследование голеностопного сустава должно включать переднюю, заднюю и в 3⁄4 внутренней ротации проекции. Все проекции выполняются стоя (под нагрузкой) и называются функциональными. Функциональные рентгенограммы могут быть полезны для выявления сопутствующей нестабильности голеностопного сустава, проекция 3⁄4 во внутренней ротации, помогает в визуализации щели межберцового синдесмоза, а так же отображает передне-внутрений импижмент (таранной и большеберцовой кости) в случае его наличия. Выполненные в положении подошвенного сгибания прямая и 3⁄4 проекция во внутренней ротации могут быть полезны в выявлении заднемедиального поражения таранной кости. Рентгенологические признаки, которые могут быть определены, варьируются от небольших участков сдавления субхондральной кости до крупных отслоенных остеохондральных фрагментов. Радиографическая
система классификации была разработана Berndt и Harty в 1959 году и остается золотым стандартом. (Табл. 1) [16]. Loomer с соавторами дополнили имеющуюся классификацию, на основе не только рентгенограмм, а также МРТ (магнитно-резонансная томография) и КТ (компьютерная томография), и добавили стадию V в систему классификации Berndt и Harty [22].
МРТ является ценным инструментом в комплексе диагностики ОХПТК для оценки отека костной ткани, а также выявления скрытых повреждений субхондральной кости и хрящевого покрытия, которые могут быть пропущены при стандартных рентгенограммах или даже КТ. МРТ – самый лучший инструмент оценки для определения стабильности и жизнеспособности фрагмента таранной кости при его отслоении и эта информация может быть решающей в тактике выбора того или иного метода хирургического лечения. Однако, для определения размеров отслоившегося фрагмента таранной кости наилучший метод КТ, так как данные размеров по МРТ могут не соответствовать действительности в сторону переоценки последних. Hepple с соавторами изучив многочисленные данные МРТ диагностики разработали систему классификации ОХПТК на основе этого метода (Табл. 2) [23]. Однако, наиболее широко принятая система классификации, основанная на КТ-это классификация Ferkel и Sgalione (Табл. 3; Рисунок 4) [24]. Классифицировать ОХПТК также возможно выполнить интраоперационно, на основе артроскопических данных о состоянии остеохондрального поражения. Наиболее широко используется система Ferkel/Cheng (Табл. 4) [25], эта система классификации, в отличие от обычных рентгенограмм, КТ и МРТ, лучше всего взаимосвязана с исходами лечения пациентов.
Травматические повреждения хряща коленного сустава
Повреждения хряща могут возникать как в обычных бытовых условиях, так и во время занятий спортом при резких ротационных движениях в коленном суставе.
Клиническая картина
При остром повреждении клиническая оценка крайне сложна. Клиническая картина может варьировать от полного отсутствия жалоб до острой интенсивной боли. В ряде случаев на первое место могут выступать симптомы повреждения передней крестообразной связки и разрывов мениска.
Диагностика
Определенного алгоритма клинического осмотра при травматическом повреждении хряща не существует. Диагноз позволяет предположить анализ анамнеза и механизм травмы. Необходимо исключить повреждение крестообразных связок и менисков.
Изолированное повреждение хряща на обычных рентгенограммах не выявляется, только при повреждении субхондральной кости или если с момента травмы прошло более месяца, можно увидеть повышение плотности или неровность суставной поверхности (в случае вдавленного перелома, перелома медиальной поверхности латерального мыщелка бедренной кости).
Данные МРТ очень важны для постановки правильного диагноза при повреждении хряща, однако полученные изображения должны быть достаточно высокого качества.
Артроскопические данные
Артроскопия является наиболее ценным и точным методом диагностики повреждений хряща, так как позволяет достоверно определить распространенность и глубину травматического повреждения и посттравматических изменений.
Травматические и посттравматические изменения хряща имеют множество различных проявлений, поэтому единую классификацию повреждений создать очень сложно. Bauer и Jackson предложили классификацию хондральных повреждений, включающую 6 категорий и основанную на выраженности изменений, затрагивающих внутрисуставной хрящ.
- Тип 1 (трещина) – повреждение хряща представлено изолированной трещиной, которая может доходить до субхондральной кости.
- Тип 2 (звездчатый дефект) – несколько разнонаправленных линий переломов, часто с центральным дефектом. Линии переломов могут достигать субхондральной кости.
- Тип 3 (лоскутный дефект) – поврежденный лоскут прикреплен к предлежащему интактному хрящу. Глубина повреждения может достигать субхондральной кости.
- Тип 4 (кратер) – отделение полнослойного фрагмента хряща с обнажением субхондральной кости.
- Тип 5 (фибрилляция) – при этом типе повреждения имеется зона поверхностной фибрилляции без отделения хряща на большом протяжении. Этот тип повреждения очень сложно отличить от дегенеративного повреждения.
- Тип 6 (деградация) – разрушение и отделение хряща с обнажением субхондральной кости. Этот тип также сложно, а часто невозможно отличить от дегенеративных поражений хряща. Локализация зоны повреждения может указывать на причину повреждения.
Комбинированные повреждения
Во время диагностики и лечения повреждений хряща необходимо обращать особое внимание на целостность передней и задней крестообразных связок. Острая и хроническая нестабильность коленного сустава, связанная с повреждением этих связок, очень часто приводит к повреждению суставного хряща.
Повреждения хряща, связанные с нестабильностью, вследствие разрыва ПКС.
- Медиальный мыщелок бедра.
Зона повреждения практически всегда находится на латеральной поверхности медиального мыщелка бедра (в области межмыщелкового возвышения). В данной зоне могут встречаться любые виды травматических повреждений хряща.
- Латеральный мыщелок бедра.
Типы повреждений латерального мыщелка бедренной кости сходны с типами повреждений медиального мыщелка. Повреждения, возникающие в этой области, ограничены боковой трещиной, образующейся вследствие винтообразного механизма перелома и большего размера латерального мениска. Такие повреждения также могут распространяться и на латеральную порцию латерального мыщелка бедра. Поперечные линейные трещины (щелеобразные переломы) в некоторых случаях достигают медиальной стороны.
Костно-хрящевые переломы
Чаще всего причиной остеохондральных переломов являются прямая травма, вывих надколенника и разрыв ПКС. Вывих надколенника нередко приводит к смещению костно-хрящевого фрагмента с медиальной стороны надколенника и с латерального края латерального мыщелка бедренной кости.
Лечение
Лечение травматических повреждений хряща зависит от их глубины и распространенности, клинической картины и сопутствующих повреждений.
Травматические повреждения хряща (исключение – субхондральная гематома), включающие в себя разрушение суставной поверхности, нестабильные фрагменты хряща и вовлечение в процесс субхондральной кости определяют выбор метода лечения.
Применяются различные подходы:
Если выявлены небольшие поперечные трещины хряща, лучше оставить их нетронутыми, так как чрезмерная механическая обработка может привести к еще более выраженным повреждениям.
- Удаление нестабильных хрящевых фрагментов.
Лоскутные повреждения хряща, выраженные фибрилляции и нестабильные участки должны быть устранены.
- Стимуляция регенерации фиброзного хряща.
Индукция образования волокнистого хряща зависит от различных факторов, наиболее благоприятными из которых являются следующие:
- Молодой возраст пациента,
- Стабильный хрящ, окружающий дефект;
- Отсутствие нестабильности, связанной с повреждением капсульно-связочного аппарата;
- Отсутствие угловой деформации нижней конечности,
- Небольшой размер дефекта (менее 15 мм),
- Неповрежденные мениски.
К неблагоприятным факторам, которые следует учитывать, прибегая к методам индукции формирования фиброхрящевой ткани, относятся:
- Большой размер дефекта (более 15 мм),
- Нестабильные края,
- Наличие угловой деформации нижней конечности,
- Нестабильность связочного аппарата,
- Пожилой возраст,
- Ожирение,
- Локализация дефекта в области бедренно-надколенникового сочленения.
Существует множество различных методик стимуляции репарации хрящевой ткани:
- Рассверливание по Pridie,
- Субхондральная абразивная хондропластика,
- Микрофрактурирование.
- Пересадка хряща.
Доступны следующие методики трансплантации хряща и костно-хрящевых блоков:
- Техника «смешанного» костно-хрящевого трансплантата по Stone.
- Трансплантация аутологичных хондроцитов,
- Трансплантация периостального лоскута,
- Мозаичная остеохондропластика по Hangody.
Распечатать