Лечение острого и хронического пиелонефрита
Пиелонефрит– острое или хроническое воспалительное заболевание почек. По статистике около 25-30% населения земного шара страдает этим недугом, либо уже перенесли болезнь. А если еще учесть, что хронический пиелонефрит умело маскируется под другие патологии, то масштабы его распространения просто поражают. Давайте узнаем, почему страдают наши почки, а также разберем симптомы и методы лечения пиелонефрита.
Как развивается пиелонефрит
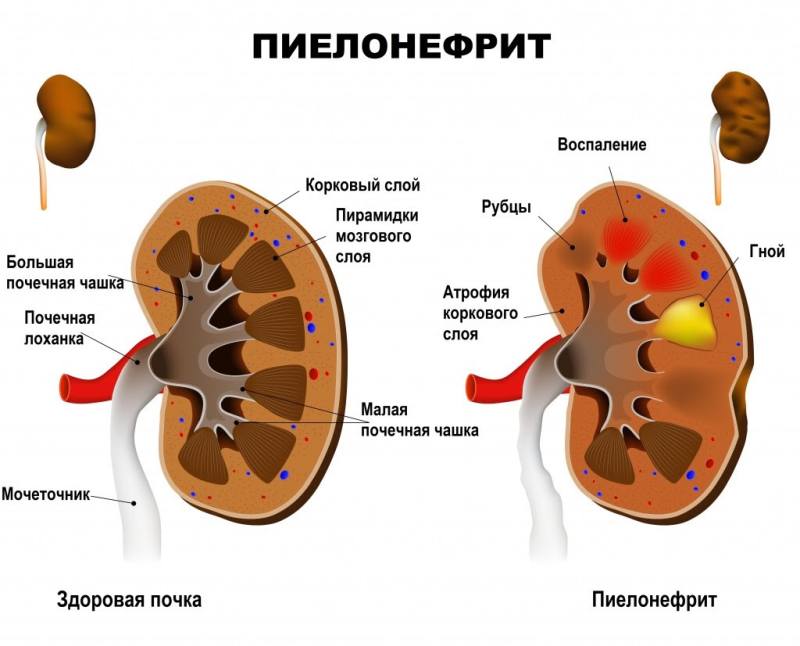
Пиелонефрит развивается в результате инфекционного воспаления. Процесс начинается в почечных чашках и лоханках, а затем переходит в почечную ткань. При этом ткань отекает, образуются маленькие гнойники. Они могут объединяться, с образованием более крупных резервуаров гноя. Почечные канальцы разрушаются. Эти структуры не восстанавливаются и замещаются соединительной тканью, или рубцами. Естественно, почка в результате не может полноценно справляться со своими функциями. При своевременном лечении функции разрушенных нефронов (структурных единиц) выполняют те, которые “остались в живых”. Но если процесс запустить, и большая часть почечной ткани погибнет, то неповрежденные нефроны могут не справиться с нагрузкой. Это приводит к почечной недостаточности.

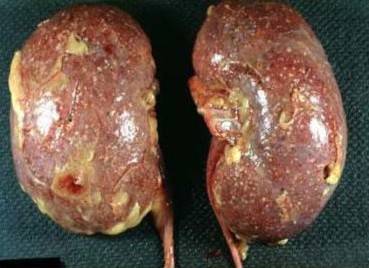
После замещения соединительной тканью, почка атрофируется и сморщивается. Сморщенная, уменьшенная в размере почка – один из признаков пиелонефрита. Осложнениями пиелонефрита являются:
- острая почечная недостаточность;
- сепсис;
- бактериальный шок;
- гипертония;
- пионефроз (гнойное расплавление почки).
Пиелонефрит в большинстве случаев односторонний, то есть поражается одна почка. При этом выражена ассиметрия – здоровая почка отличается по структуре и функции от пораженной.
Причины пиелонефрита
- Инфекция – чаще бактерии, реже вирусы. Микроорганизмы могут попасть в почки через мочеиспускательный канал, либо с током крови или лимфы из разных очагов инфекции в организме. Причиной пиелонефрита чаще всего является цистит, но иногда и совершенно неочевидные заболевания – кариес, ангина, холецистит, пневмония и даже артрит.

В 80% случаев пиелонефрит вызывает кишечная палочка, которая в норме обитает в кишечнике. При недостаточной гигиене она попадает на слизистую половых органов, и далее в уретру.
- нарушение оттока мочи при мочекаменной болезни, простатите, фибромиоме, опухолевых процессах, опущении почки, либо по причине врожденных аномалий мочеточников и почек;
- ослабление иммунитета на фоне каких-либо заболеваний или из-за переохлаждения. Если иммунная система не борется с инфекцией, то бактерии или вирусы вызывают пиелонефрит;
- гормональные нарушения, которые приводят к задержке мочеиспускания.
- нарушение кровоснабжения почек;
- катетеризация мочевого пузыря. Иногда вместе с катетером в почки может попасть инфекция;
- сахарный диабет – скорее не причина, а фактор риска. Эта болезнь сопровождается обменными нарушениями и предрасполагает к развитию инфекционных заболеваний почек.
До сих пор не все механизмы развития пиелонефрита при сахарном диабете изучены. Но факт остается фактом – диабетики болеют пиелонефритом в несколько раз чаще, чем здоровые люди.В зависимости от причины заболевания выделяют первичный и вторичный пиелонефрит. Вторичный пиелонефрит развивается из-за нарушения оттока мочи, первичный – без этого нарушения. Соответственно и подход к лечению в этих случаях будет отличаться.Женщины болеют пиелонефритом гораздо чаще мужчин. Это связано с анатомическими особенностями строения органов выделительной системы. У женщин более короткая и широкая уретра (мочеиспускательный канал), что упрощает проникновение инфекции в мочевой пузырь, а затем и в почки. Часто пиелонефритом страдают девочки, что связано с развитием мочеполовой системы и молодые женщины. Болезнь может развиться при беременности из-за сдавливания мочеточников и мочевого пузыря увеличенной маткой. У мужчин пиелонефрит как правило развивается на фоне простатита или аденомы простаты. Средний возраст пациентов 60-65 лет.
Симптомы пиелонефрита
Острый пиелонефрит развивается молниеносно. При этом симптомы настолько выражены, что их невозможно не заметить. Для острого процесса характерно:
- озноб и повышение температуры тела до 38 -40 С;
- боль в пояснице, чаще односторонняя в проекции пораженной почки;
- учащенное, болезненное мочеиспускание;
- слабость, потоотделение;
- снижение аппетита;
- тошнота, рвота;
- головная боль;
- резкий, неприятный запах мочи. Она мутная, может быть с розовым или красным оттенком;
- положительный симптом Пастернацкого – поколачивание ребром ладони в поясничной области вызывает резкую боль.
Классическим признаком пиелонефрита является триада симптомов – боль в пояснице, повышение температуры и нарушение мочеиспускания.

Хронический пиелонефрит чаще является следствием не долеченного острого пиелонефрита. Но бывают и исключения – инфекция попадает в почку и длительное время находится там, вызывая либо слабую симптоматику, либо вообще никак себя не проявляя. Хронический пиелонефрит называют мастером маскировки. Люди годами лечат остеохондроз, цистит или другие болезни, а на самом деле причина вовсе в другом.
- ноющая, тянущая боль в пояснице, которая усиливается в холодное время года. Иногда боль перемещается в нижнюю часть живота, что присуще гинекологическим заболеваниям;
- повышенная утомляемость, слабость;
- частое мочеиспускание;
- головная боль.
Диагностика пиелонефрита
Общий анализ мочи (или анализ по Нечипоренко) покажет признаки воспаления – увеличение количества лейкоцитов (3-4 в поле зрения) и наличие бактерий. Кровь в моче может появиться при нарушении почечной фильтрации.Бактериологическое исследование мочи позволяет узнать какой именно микроорганизм стал причиной болезни. Также можно выяснить количество бактерий и их чувствительность к антибиотикам. Метод хорош своей точностью, но результаты исследования приходят только через 4-6 дней.Общий анализ крови при пиелонефрите покажет увеличение СОЭ, сдвиг лейкоцитарной формулы влево и наличие анемии (при хроническом пиелонефрите).Биохимический анализ крови сдается при наличии показаний – сопутствующих заболеваний или осложнений пиелонефрита. Также он позволяет узнать степень нарушения функции почек и печени.УЗИ почек и мочевого пузыряпокажет форму, размеры почек, а также структурные изменения этих органов.
Лечение пиелонефрита
Как правило, лечение пиелонефрита проводится амбулаторно. Госпитализации подлежат пациенты с тяжелой формой заболевания. Важным условием лечения является соблюдение постельного режима. К этой рекомендации надо отнестись ответственно – любая физическая активность при пиелонефрите противопоказана. Также недопустимо переохлаждение. Почки любят тепло и покой, поэтому отдых под теплым одеялом – для вас лучший выбор на ближайшую неделю.Не менее важен питьевой режим. Объем жидкости должен составлять около 2 — 2,5 л в сутки. Лучше принимать морсы или отвары с умеренным диуретическим эффектом – шиповник, клюква и другие. В стационаре с проблемой дефицита жидкости борются путем внутривенного введения солевых и коллоидных растворов. Проще говоря, ставят капельницу и нагнетают жидкость парентерально.Болезни почек требуют коррекции питания. Обычно рекомендуют диету №7, которая предполагает ограничение соленой, острой, жареной и копченой пищи. Под запретом продукты, содержащие скрытую соль – полуфабрикаты, колбасы, консервы, маринады и соусы.При первых симптомах пиелонефрита вам следует срочно обратиться к врачу. Он проведет соответствующую диагностику и назначит лечение. При пиелонефрите в первую очередь назначают антибиотики. Идеальным вариантом было бы узнать возбудителя, установить его чувствительность к антибиотику. Но бактериологическое исследование мочи занимает время, а при пиелонефрите лечение нужно начать незамедлительно. Поэтому назначают антибиотики широкого спектра действия. Если есть необходимость, то впоследствии корректируют лечение.Несколько слов стоит сказать о роли фитопрепаратов в лечении пиелонефрита. Да, они оказывают противовоспалительный, мочегонный и антибактериальный эффект. Но его явно недостаточно для того, чтобы вылечить это заболевание. Интернет полон различных “альтернативных” методов лечения. Чаще всего – предлагают разные БАДы на травах. Как дополнительный метод лечения пиелонефрита фитопрепараты с успехом применяются, но только в комбинации с антибиотиками. Пиелонефрит – серьезная болезнь и эксперименты в данном случае просто неуместны.
- Антибиотики. В первую очередь назначают фторхинолоны (ципрофлоксацин, офлоксацин, левофлоксацин или норфлоксацин). Первую неделю эти препараты вводят внутривенно или внутримышечно, затем переходят на таблетки. Курс лечения при остром пиелонефрите составляет 15 дней, при хроническом – 6-8 недель;
Если по каким-либо причинам нельзя назначить фторхинолоны (например, при наличии аллергии), рекомендуют альтернативные антибиотики – фторхинолоны, защищенные пенициллины, аминогликозиды;
- Нестероидные противовоспалительные средства (НПВС) – для уменьшения воспаления и обезболивания;
- Фитотерапия. Есть целый ряд лекарственных трав и плодов, которые хорошо себя зарекомендовали при воспалительных заболеваниях почек и мочевого пузыря.

Желательно сделать выбор в пользу медицинских препаратов с растительными компонентами. Есть большая разница между препаратами, БАДами и сборами. Дело в том, что не все растения одинаково эффективны. Это зависит от многих факторов – условий произрастания, способа сбора, сушки или экстракции. Кроме того, медицинские препараты перед тем, как попасть в аптеку проходят клинические и лабораторные исследования. Требования к БАДам и сборам гораздо менее жесткие. Поэтому, если вам говорят, что “возьмите сбор в коробочке, он точно такой же как таблетки” – это неправда. Формально, по составу эти средства могут быть идентичны, но вот эффективность будет резко отличаться.Кстати, даже такая на первый взгляд безопасная фитотерапия тоже имеет ряд противопоказаний. Поэтому принимать решение о необходимости включения фитопрепаратов в схему лечения должен врач.
Профилактика пиелонефрита
Учитывая неприятные симптомы болезни, а также возможные последствия, следует всерьез задуматься о ее профилактике. Чтобы не было потом мучительно больно, как говорится.
Что такое пиелонефрит и как его лечить

Пиелонефрит — это неспецифическое воспаление почек, при котором одновременно или последовательно поражаются паренхима почки, система канальцев, почечные чашечки, лоханка. Причиной патологии являются различные микроорганизмы, попавшие в мочевыделительную систему. К ним относятся синегнойная и кишечная палочка, стафилококки, другие бактерии. Воспаление может быть острым или хроническим, односторонним или двусторонним. Женщины болеют пиелонефритом в 6 раз чаще, чем мужчины, что объясняется особенностями строения женского организма.
- Причины пиелонефрита
- Симптомы пиелонефрита
- Диагностика
- Хронический пиелонефрит
- Острый пиелонефрит
- Как лечить пиелонефрит
- Методы профилактики
- Диета при пиелонефрите
Причины пиелонефрита
Важно!
Основной причиной пиелонефрита является инфицирование почек болезнетворными микроорганизмами. Инфекция попадает в почечные лоханки из мочеточников, впадающих в мочевой пузырь, а также вносится с кровью или лимфой.
Распространению бактерий способствуют:
- нарушение оттока мочи вследствие врожденной аномалии мочеточников или их рубцового сужения после перенесенной операции;
- мочекаменная болезнь;
- воспалительные заболевания органов малого таза;
- аденома простаты;
- низкий иммунитет;
- сахарный диабет;
- сдавление мочеточников маткой во время беременности;
- наличие новообразований в тканях почек;
- переохлаждение организма.
Для записи на прием оставьте Ваш номер телефона
Симптомы пиелонефрита
Острый пиелонефрит начинается с сильного недомогания, которое напоминает простудное заболевание. У больного наблюдаются:
- повышение температуры тела до 38 – 40 °C, лихорадка;
- сильное потоотделение;
- режущая боль при мочеиспускании;
- тянущие боли в пояснице;
- общая слабость;
- изменение цвета и запаха мочи (имеет красноватый оттенок, резко пахнет, становится мутной);
- нарушение сна;
- чувство жажды;
- головная боль;
- выраженная гиперемия и отечность век;
- тошнота, рвота, отсутствие аппетита.
Важно!
При появлении первых симптомов заболевания нужно немедленно обращаться к урологу. При несвоевременном начале антибактериальной терапии с применением антибиотиков болезнь переходит в хроническую форму, которая трудно лечится.
Развитие хронического пиелонефрита происходит в течение длительного промежутка времени. Клиническая картина не имеет ярко выраженного характера. Чаще всего симптомы появляются после простудного заболевания, переохлаждения, в результате развития цистита при вовлечении в воспалительный процесс мочевого пузыря.

Диагностика
Во время приема врач проводит осмотр пациента, собирает подробный анамнез, оценивает симптомы и назначает комплексное обследование, чтобы поставить правильный диагноз. Для этого проводятся лабораторные и аппаратные исследования, которые включают:
- общий и биохимический анализ мочи, а также крови;
- бактериологический посев для определения вида патогена, ставшего причиной болезни;
- УЗИ почек и мочевого пузыря;
- рентгенографию почек и мочеточников, позволяющую уточнить причину нарушенного оттока мочи;
- КТ и МРТ с контрастированием для уточнения состояния выделительной системы.
Хронический пиелонефрит
О хроническом пиелонефрите говорят, когда его продолжительность составляет от полугода и больше или острая стадия возникает 1 раз в 2 – 3 месяца. Чаще всего причиной его развития является воспалительный процесс в почках, если адекватная терапия острого пиелонефрита не была проведена до конца. Вот почему важно принимать назначенные урологом антибиотики и противовоспалительные препараты до последнего дня. Хроническое воспаление может возникнуть вследствие переохлаждения, острого цистита, инфицирования почки после различных урологических манипуляций. В отличие от острого, при хроническом пиелонефрите:
- поражаются две почки;
- больной испытывает легкие симптомы болезни;
- стадии ремиссии чередуются с периодами обострения и такими же признаками, как и при остром пиелонефрите.
Для записи на прием оставьте Ваш номер телефона
Острый пиелонефрит
Классическим началом острого пиелонефрита является внезапное повышение температуры, сопровождающееся ознобом, головной болью, общей слабостью. Пациента беспокоит непрекращающаяся ноющая боль в поясничной области, отечность, повышение артериального давления, приступы тошноты и рвоты. Анализ мочи показывает повышенный уровень лейкоцитов, бактерий, цилиндров, в общем анализе крови обнаруживается повышенное СОЭ и лейкоцитоз.
При остром пиелонефрите возможно развитие серозного процесса. Больная почка увеличивается и становится напряженной. Другие осложнения патологии:
- нарушение лимфо- и кровообращения;
- образование метастатических абсцессов в почке и прилегающих тканях;
- паранефрит;
- сепсис;
- почечная недостаточность.
Как лечить пиелонефрит
Урология — лечебно-хирургическое отделение в клинике «Гарвис», где проводится лечение мочеполовых органов. Терапия пиелонефрита направлена на уничтожение возбудителей заболевания: кишечной и синегнойной палочки, энтерококков, анаэробных бактерий. По результатам анализов на острой стадии уролог назначает пациенту индивидуальный курс антибиотиков, который обязательно нужно завершить до конца, чтобы восстановить отток мочи и почечное кровообращение.
Уже через 3 – 5 дней больному становится легче, температура снижается, результаты анализов мочи и крови улучшаются. В среднем курс антибиотикотерапии длится от 5 до 7 недель. Если его прервать, у возбудителя может выработаться резистентность к препаратам, из-за чего дальнейшее лечение будет затруднительным, болезнь может перейти в хроническую стадию.
Кроме лечения с применением антибиотиков, пациентам назначаются:
- инфузионная терапия для снятия симптомов интоксикации: высокой температуры тела, головной боли, болезненных ощущений в суставах и мышцах, тошноты и позывов к рвоте;
- иммуностимулирующая терапия для улучшения кровообращения в почках;
- диетическое питание.
Хронический пиелонефрит лечат такими же методами, как и острый, однако его нельзя вылечить до конца, поскольку происходит изменение структуры тканей в почках. Лечение длится год и более, периоды ремиссии чередуются с обострениями. Во время ремиссии рекомендуется прием отваров из лекарственных трав: липового чая, настоев из шалфея, календулы, ромашки, толокнянки, брусничных и березовых листьев и других растений.
Терапия считается успешной, если:
- происходит нормализация оттока мочи;
- температура снижается до нормального значения;
- исчезают отеки;
- результаты анализов мочи и крови соответствуют норме;
- артериальное давление становится нормальным.
Методы профилактики
Для профилактики пиелонефрита рекомендуется:
- соблюдать правила личной гигиены;
- избегать переохлаждения в холодную погоду;
- регулярно проходить профилактические осмотры;
- не терпеть длительное время позывы к мочеиспусканию;
- контролировать вторичные очаги инфекции (тонзиллит, кариес зубов, гайморит и другие);
- соблюдать режим дня и правильно питаться;
- совершать прогулки на свежем воздухе;
- периодически сдавать анализы мочи и крови.
Диета при пиелонефрите
Диетическое питание подразумевает соблюдение диеты, соответствующей столу № 7 по системе М. И. Певзнера. Оно гарантирует щадящее воздействие на почки, способствует выздоровлению пациента за счет улучшения мочеотделения, уменьшения отеков и снижения артериального давления.
Диета предполагает нормализацию водно-солевого баланса, обменных процессов, ускоренный вывод шлаков и токсинов из организма. Вся пища готовится без соли, при этом пациенту выдают 3 – 5 г соли в день отдельно. На время диеты минимизируется количество белка, жиров и углеводов в рационе. Оно должно соответствовать физиологической норме. Количество потребляемой жидкости уменьшается до 1 л в день. Диету следует соблюдать до полного выздоровления. Питание должно быть дробным, 5 – 6 раз в день. Пациентам рекомендуют:
- овощные и молочные супы;
- отварное, запеченное, тушеное, приготовленное на пару рубленое или протертое мясо нежирных сортов, птицу, рыбу;
- молоко и молочнокислые продукты (сливки и сметана в ограниченном количестве);
- сырые и отварные овощи;
- фрукты и ягоды (особенно полезны курага, арбузы, дыни, тыква);
- натуральные некислые соки и компоты.
Улучшить вкус еды можно с помощью зелени укропа, корицы, тмина, лимонной кислоты. Допускается употребление меда, варенья, сахара в ограниченном количестве.
9 способов профилактики заболеваний мочевыделительной системы

Член EAU (Европейская Ассоциация Урологов). Стаж работы +17 лет. Принимает в Университетской клинике. Цена приема — 1700 руб.
- Запись опубликована: 06.04.2020
- Время чтения: 1 mins read
Заболевания мочевыделительной системы – частая проблема у женщин и мужчин в любом возрасте. Они сопровождаются неприятными симптомами: болью или жжением при мочеиспускании, частыми позывами и подтеканием мочи, повышением температуры и общим ухудшением самочувствия. Многие болезни мочеполовых органов можно предупредить несложными профилактическими мерами.
Совет 1. Пейте много воды
Как мужчинам так и женщинам с хроническими и рецидивирующими заболеваниями почек и мочевыделительной системы рекомендуется ежедневно пить более двух литров воды.
Вода помогает избавиться от бактерий, при частом мочеиспускании они просто смываются, и предотвратить мочекаменную болезнь. В концентрированной моче химические вещества, которые в ней содержатся, кристаллизуются. Разбавление мочи препятствует отложению солей и образованию камней и песка.
Совет 2. Принимайте витамин С
Употребление продуктов с высоким содержанием витамина С необходимо не только для профилактики ОРВИ и укрепления иммунитета, но и для здоровья мочевыделительной системы. Большое количество аскорбиновой кислоты в рационе питания делает мочу более кислой и блокирует рост бактерий в мочевыводящем тракте.
Но этот совет подходит для здоровых людей. В острый период заболевания лучше избегать цитрусовых или других продуктов, содержащих кислоту, поскольку они обладают раздражающим действием на мочевой пузырь и усиливают боль во время мочеиспускания.
Совет 3. Избавьтесь от продуктов питания, раздражающих мочевой пузырь
При частых инфекциях мочевыделительной системы, употребление кофеина, алкоголя, острой пищи, пряностей, никотина, газированных напитков и искусственных подсластителей запрещено. Они раздражают мочевой пузырь, усиливают симптомы дизурии и затрудняют выздоровление.
Также раздражают слизистую мочевого пузыря сырой репчатый лук, ананасы, клубника и томаты.
Совет 4. Применяйте фитопрепараты для профилактики хронических заболеваний мочевыводящих путей
Лекарственные травы и урологические сборы широко применяются как для профилактики, так и в комплексной вспомогательной терапии воспалительных урологических заболеваний. Но любые травы или БАДЫ можно применять только по назначению уролога, так как в отношении многих растительных средств не проводилось больших рандомизированных контролируемых исследований. Такие исследования – золотой стандарт, когда речь заходит о доказательстве эффективности препарата или лечения в медицине. Без доказанных результатов средство нельзя считать лекарственным.
- Листья толокнянки (uva ursi). Используются в качестве растительного средства для лечения инфекций нижних мочевых путей. Толокнянку можно принимать только в течение коротких периодов времени (5-7 дней или меньше), поскольку толокнянка плохо влияет на печень.
- Клюква. Клюквенный сок давно используется в качестве домашнего средства от ИМП, только не все знают зачем и в каком виде нужно употреблять эту ягоду. Проантоцианидины, содержащиеся в клюкве, помогают предотвратить инфекции мочевого пузыря, удерживая бактерии от прилипания к слизистым этого органа и мочевыводящих путей. Обязательно выбирайте несладкий клюквенный морс, поскольку сахар в подслащенных клюквенных соках на самом деле может «подкормить» бактерии. Если сок кажется кислым, лучше смешать его с газированной водой или простым йогуртом.
- D-манноза. По результатам исследований, опубликованных в Европейском обзоре медицинских и фармакологических наук (2016 год), продукты, в которых есть D-манноза помогают в профилактике и лечении ИМП. D-манноза-это простой сахар, содержащийся в натуральном виде во фруктах, включая апельсины, яблоки и клюкву.
К биологически-активным добавкам для профилактики заболеваний мочевыводящих путей относятся:
- Монурель превицист. Экстракт клюквы+витамин С. Принимается 1 таблетка 1 раз в день. Снижает риск развития обострений воспалительных процессов мочевыводящих путей.
- Уропрофит. В составе БАДа: экстракты толокнянки, клюквы, хвоща и аскорбиновая кислота. Нормализует мочеиспускание, уменьшает риск развития мочекаменной болезни, обострения цистита, пиелонефрита и почечных отеков. Принимается по 2 капсулы 1 раз в день. Противопоказан детям и беременным.
- Уронорм. Cranberry extract+vitamin С. Повышает сопротивляемость организма к ИМП. Рекомендуется курсовой прием по 1 таблетке во время еды в течение месяца.
Чтобы быть уверенным в необходимости и пользе употребления биологически активных добавок, трав и безрецептурных лекарственных средств для профилактики заболеваний мочевыделительной системы, перед их применением проконсультируйтесь с урологом. Бесконтрольный прием БАДов и трав может вызывать побочные эффекты. Вещества могут взаимодействовать друг с другом и с лекарственными препаратами, вызывая неблагоприятные, иногда очень серьезные последствия.
Совет 5. Переходите к здоровым ежедневным привычкам
- Бросьте курить и употреблять алкоголь, в том числе легкие спиртные напитки.
- Носите свободную хлопчатобумажную одежду и нижнее белье.
- Вытирайтесь после ванны или душа насухо.
- Выбирайте только гипоаллергенные средства личной гигиены.
Изменение образа жизни помогает быстрее избавиться от инфекционных заболеваний мочевыводящей системы и предотвратить ее рецидив.
Совет 6. Сократите употребление мяса и птицы
Сколько можно есть мяса и птицы при инфекциях МВП – вопрос спорный.
Например, в журнале mBio (август 2018) опубликована статья, согласно которой, инфекции мочевых путей вызывает мясо, зараженное кишечной палочкой. Но эти предположения оказались ложными. Исследования показали, что между приемом мяса и заболеваниями мочеполовой сферы нет никакой связи.
На самом деле, некоторые штаммы E. coli в норме живут в кишечнике, не вызывая никаких проблем со здоровьем. К развитию воспалительного процесса приводит проникновение бактерии из кишечника в мочевыводящие пути. До 95% случаев воспаления мочевого пузыря вызвано именно E. coli. Доказано, что риск инфицирования выше у женщин, чем у мужчин, потому что женщины имеют более короткую близко расположенную к влагалищу и прямой кишке уретру, чем мужчины. Это означает, что бактерии легко и быстро могут колонизировать мочевыводящие пути и мочевой пузырь, где вызывают воспалительный процесс.
Согласно другому исследованию буддистов Тайваня (опубликовано в январе 2020 года в Научных отчетах ) у вегетарианцев риск ИМП на 16% ниже по сравнению с обычными людьми. По мнению ученых, занимавшихся исследованием, сокращение потребления мяса может снизить риски развития ИМП.
Совет 7. Употребляйте фрукты, овощи и злаки
Здоровые продукты с высоким содержанием клетчатки и углеводов из злаковых и круп, овсянки, чечевицы, фасоли, отрубей необходимы для поддержания здоровья не только пищеварительной, но и мочевыделительной системы. Женщинам особенно рекомендуется употребление бобовых культур, содержащих фитоэстрогены – естественные гормоны женского здоровья, поскольку они по сравнению с мужчинами более подвержены частым острым и хроническим инфекционным заболеваниям мочеполовых органов.

Употребляйте фрукты, овощи и злаки
Полезны для здоровья мочеполовых путей фрукты и овощи. Например, груши, зеленые бобы, кабачки и картофель обладают легким мочегонным и защитным действием. Бананы уменьшают раздражение мочевого пузыря.
Но важно понимать, что при наличии инфекции употребление любых продуктов без противомикробных лекарственных средств никогда не приведет к выздоровлению.
Совет 8. При ИМП не пейте яблочный уксус
Факт, что яблочный уксус обладает некоторыми антибактериальными и противогрибковыми свойствами (публикация исследований в Научных отчетах, за январь 2018). Но это не лекарство! Никаких научных или медицинских доказательств того, что употребление яблочного уксуса лечит ИМП нет.
Более того, используя уксус, нужно соблюдать особую осторожность. Большое количество яблочного уксуса в рационе обладает раздражающим действием на слизистую глотки и пищевода, вызывая гастрит и кариес.
Совет 9. Заметив симптомы мочеполовых инфекций, обратитесь к урологу
Увеличение потребления воды, регулярное опорожнение мочевого пузыря, получение полезных веществ из фруктов и овощей помогают предотвратить ИМВП и облегчить основные симптомы в период обострения (зуд, боль и жжение при мочеиспускании), но не лечит инфекцию.
Самостоятельный прием лекарственных противомикробных препаратов при несоблюдении дозировок и курсового приема приводит к переходу инфекции мочевыделительных путей в хроническую форму, справиться с которой будет гораздо труднее.
Поэтому при первых общих признаках инфекций МВП: боли внизу живота, жжения, зуда при мочеиспускании, изменение цвета (помутнение и следы крови) и запаха мочи нужно не заниматься самолечением, а обратиться за назначениями к урологу.
Как предотвратить и вылечить пиелонефрит
Пиелонефрит — это самое распространённое заболевание почек. В России им страдают около 1 миллиона человек. Болезнь может привести к деформации почек, почечной недостаточности и другим серьёзным осложнениям. Рассказываем, как обнаружить и вылечить этот недуг.
Что это за болезнь?
Инфекция мочевыводящих путей: через них бактерии попадают в почки и вызывают воспаление. Значительно реже микроорганизмы проникают с кровью и лимфой.
В 90% случаев болезнь провоцируют кишечная палочка или бактерия Escherichia Coli. В запущенной стадии пиелонефрит часто сопровождается гнойными выделениями: на этом этапе каждый пятый пациент погибает.
Почему так происходит?

Пиелонефрит может проявиться в любом возрасте: чаще всего паразиты размножаются из-за застоя мочи. Однако недуг в 4 раза чаще поражает женщин из-за особенностей строения их мочеполовых органов.
Вот ещё несколько факторов риска:
- Врождённые или приобретённые патологии строения почек, мочевого пузыря, мочеиспускательного канала;
- Иммунодефициты заболевания;
- Мочекаменная болезнь почек;
- Сахарный диабет: повышенное содержание сахара в моче помогает болезнетворным микроорганизмам размножаться;
- Возраст: чем старше человек, тем выше риски;
- Травмы органов брюшины, спинного мозга;
- Инфекционные заболевания;
- Заболевания предстательной железы у мужчин.
Как распознать симптомы пиелонефрита?
Болезнь может протекать как в острой, так и хронической форме. Вот симптомы острой стадии:
- Резкое повышение температуры до 39°С;
- Сильный озноб;
- Боль в пояснице;
- Тошнота и рвота;
- Боль и жжение во время мочеиспускания;
- Частые позывы в туалет;
- Мутная моча, иногда красноватого цвета.
В хронической форме симптомы менее выражены:
- Умеренные боли в пояснице;
- Слабость, головная боль;
- Отсутствие аппетита;
- Отёчность по утрам.
Как диагностировать пиелонефрит?
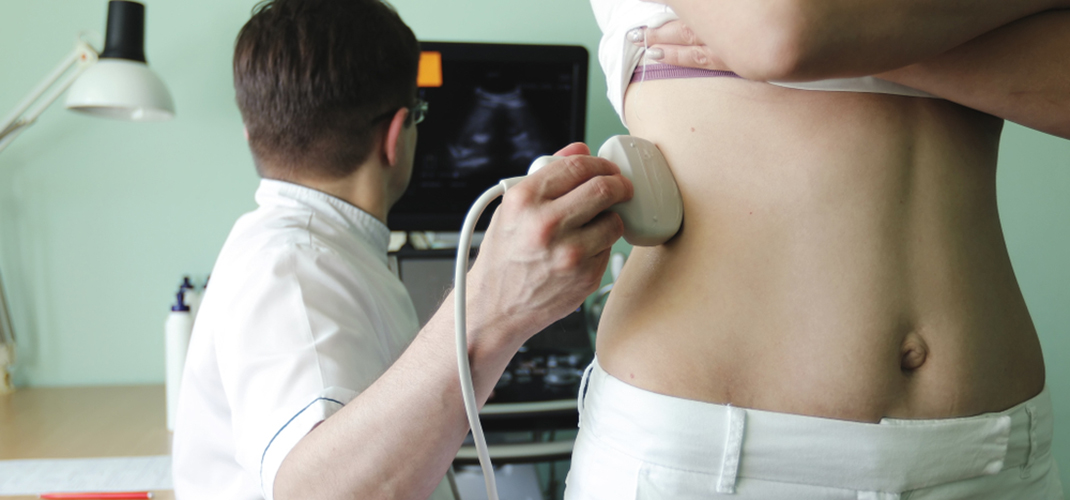
Острую фазу выявить легче. Для этого пациенту назначают несколько анализов мочи:
- Тест-полоску на лейкоцитарную эстеразу (для быстрого выявления гноя в моче);
- Тест на выработку нитритов (подтверждает наличие бактерий);
- Исследование на наличие крови в моче;
- Определение белка в моче;
- Бактериологический посев мочи. Его делают в том случае, если бактерии устойчивы к антибиотикам.
Хронический пиелонефрит часто диагностируют случайно, так как он протекает почти бессимптомно. Чтобы определить степень повреждения почек и причины затруднения оттока мочи, врачи могут назначить дополнительные процедуры:
- Компьютерную томографию;
- Магнитно-резонансную томографию;
- Ультрасонографию;
- Сцинтиграфию;
- КТ и МРТ урографию.
Как лечат пиелонефрит?
Обычно достаточно антибиотиков. Однако пациентам с запущенными гнойными формами показана операция и дополнительные меры лечения:
- Детоксикация организма — внутривенные вливания детоксикационных растворов и кишечных сорбентов;
- Средства для улучшения микроциркуляции в почках;
- Мочегонные и противовоспалительные препараты.

Что будет, если не лечить пиелонефрит?
Помимо гнойных выделений, возможны и другие осложнения: заражение крови, некроз, острая почечная недостаточность и даже рубцевание почки.
Есть ли профилактика у пиелонефрита?
Да, вот несколько простых правил:
- Избегайте переохлаждений;
- Лечите инфекционные болезни;
- Ходите в туалет сразу после появления позыва, не откладывая;
- Пейте достаточно воды.
Узнать больше о диете во время пиелонефрита и о современных методах лечения, можно из сюжета программы «Жить Здорово»
Пиелонефрит (воспаление почек)
Пиелонефрит (воспаление почек) – инфекционно-воспалительный процесс, развивающийся в паренхиме (ткани почки) и чашечно-лоханочной системе.

- Причины, симптомы, диагностика недержания мочи
- Лечение недержания мочи
- Операции при недержании мочи
- Причины, симптомы, гиперактивного мочевого пузыря
- Диагностика: Уродинамическое исследование
- Лечение гиперактивного мочевого пузыря
- Пролапс органов малого таза
- Цистоцеле
- Опущение матки
- Ректоцеле
- Выпадение влагалища
- Восстановление мышц тазового дна при помощи аппаратных технологий
- Лечение опущения и выпадения матки
- Интимная пластика влагалища после беременности и родов
- Гибридная реконструкция тазового дна
- Хирургические сетки
- Упражнения Кегеля при опущении матки
- Симптомы и причины мочекаменной болезни
- Диагностика и лечение мочекаменной болезни
- Хирургическое лечение мочекаменной болезни
- Профилактика мочекаменной болезни
- Стент мочеточника
- Аденома предстательной железы: симптомы и причины
- Аденома предстательной железы: диагностика и лечение
- Цистоскопия
- Хирургическое лечение аденомы предстательной железы
- Биопсия предстательной железы
- Рак предстательной железы
- Рак полового члена
- Рак яичка
- Рак почки
- Рак мочевого пузыря
- Лапароскопия в урологии
- Нейропатия полового нерва
- Эндоскопические методы лечения
- Тазовая боль. Миофасциальный болевой синдром
- Опущение почки (нефроптоз)
- Пиелонефрит (воспаление почек)
- Гидронефроз
- Цистит
- Уретрит
- Варикоцеле
- Гидроцеле
- Фимоз
Пиелонефрит (воспаление почек)
Принципиально пиелонефрит классифицируют на острый и хронический.
Острый пиелонефрит (воспаление почек)
– стремительно развивающееся и угрожающее жизни заболевание. Оно характеризуется нарастающим серозно-гнойным воспалением в почке, приводящим к выраженной интоксикации (отравлению организма инфекционными и прочими токсинами).
При этом пациент чаще всего предъявляет жалобы на боль в поясничной области («невозможно прикоснуться»), лихорадку (до 39 градусов с ознобом), выраженную общую слабость, головную боль, тошноту, рвоту, сухость во рту, вздутие живота. При отсутствии адекватного лечения воспаления почек может развиваться картина инфекционно-токсического шока: падение артериального давления, потеря сознания, тахикардия, бледность кожных покровов.
Основная отличительная черта острого воспаления почек – возможность быстрого прогрессирования с летальным исходом. Причина тому – особенности кровоснабжения. Через почки «проходит» 20-25 процентов циркулирующей крови, поэтому в ситуации, когда почка превращается, по сути, в гнойник существует опасность генерализации воспаления (распространения на весь организм).
Причины острого пиелонефрита
– инфекционный процесс в почке, вызываемый бактериями. Возбудители (чаще кишечная палочка – E.Coli) могут попадать в орган двумя основными способами: из нижних мочевых путей (например, из мочевого пузыря при хроническом цистите) и из крови (например, при наличии где-либо очага инфекции – кариес, тонзиллит, гайморит и т.д.). Однако на «ровном месте» пиелонефрит (воспаление почек) развивается крайне редко. Чаще всего существуют так называемые «предрасполагающие факторы»: мочекаменная болезнь, аномалии развития мочеполовых органов, наличие сужений мочеточников, аденома простаты и др.
При подозрении на острый пиелонефрит больного необходимо немедленно госпитализировать в специализированную клинику.
Хронический пиелонефрит (воспаление почек)
– вялотекущее инфекционно-воспалительное заболевание, характеризующееся поражением ткани (паненхимы) и чашечно-лоханочной системы почки.
В течении данного заболевания можно выделить две фазы. Ремиссия – затихание патологического процесса. Обострение – манифестация яркой клинической, лабораторной и патоморфологической симптоматики.
В основе хронического воспаления почек, как правило, лежат два компонента: нарушение оттока мочи из почек и наличие инфекции мочевыводящих путей.
Причины хронического пиелонефрита
– обычно развивается после острого пиелонефрита. Основные причины хронизации воспаления почек заключаются в следующем:
- Неустраненное нарушение оттока мочи (пролечили острый пиелонефрит антибиотиками, а причину не устранили),
- Некорректное лечение острого пиелонефрита (недостаточное по продолжительности лечение, неадекватные препараты),
- Хронические очаги инфекции в организме (тозиллит, кариес, энтероколит и др.),
- Иммунодефицитные состояния и болезни обмена веществ (например, сахарный диабет).
Хронический пиелонефрит – чрезвычайно распространенное заболевание. У взрослых воспаление почек встречается более чем у 200 человек на тысяч населения. При этом женщины страдают данным заболеванием в 4-5 раз чаще мужчин. Хронический пиелонефрит является самой частой причиной развития хронической почечной недостаточности.
Хроническое воспаление почек вялотекущее, но опасное заболевание. Суть его заключается в том, что по мере развития (периодические активизации и затухания воспаления) происходит постепенное рубцевание ткани почки. В конечном итоге орган полностью замещается рубцовой тканью и перестает выполнять свою функцию.
В фазе ремиссии хронический пиелонефрит может годами протекать без четкой клинической симптоматики. В начальных фазах воспаления почек больные могут периодически отмечать легкое недомогание, повышение температуры тела до субфебрильных значений (до 37,5 градусов), снижение аппетита, повышение утомляемости, слабые тупые боли в поясничной области, бледность кожных покровов. В анализе мочи наблюдается умеренное повышение количества лейкоцитов, бактериурия. При дальнейшем развитии воспаления почек отмечается прогрессирование описанных жалоб. Нарушение функции почек приводит к жажде, сухости во рту, образованию повышенного количества мочи, ночным мочеиспусканиям. В лабораторных анализах снижается плотность мочи. По мере углубления патологического процесса в почках развивается нефрогенная артериальная гипертензия (повышение давления), которая отличается особой «злокачественностью»: высокое диастолическое давление (более 110 мм.рт.ст) и устойчивость к терапии. В финальных стадиях заболевания отмечаются симптомы хронической почечной недостаточности.
Отдельной нозологией является «асимптоматическая бактериурия» – ситуация, когда никакой клинической и лабораторной симптоматики нет, но в моче определяется повышенное количество бактерий. В такой ситуации повышена вероятность развития манифестной инфекции мочевыводящих путей на фоне переохлаждения, снижения общего иммунитета и других провоцирующих факторов. Асимптоматическая бактериурия – повод для консультации уролога и выяснения ее причин!
Особую опасность имеет так называемый «пиелонефрит беременных». Суть его заключается в том, что увеличенная матка сдавливает мочеточники и нарушается отток мочи. На этом фоне возможно развитие тяжелых форм пиелонефрита, лечение которого весьма затруднительно, так как при беременности большинство антибиотиков противопоказаны. В этой связи у беременных необходим постоянный мониторинг показателей мочи. А при возникновении пиелонефрита (воспаления почек) часто требуется установка внутренних мочеточниковых стентов, осуществляющих отток мочи из почек.
Лечение пиелонефрита
заключается в первую очередь в устранении его причины – основного заболевания (мочекаменная болезнь, стриктуры мочеточника, аденома простаты и др.). Кроме того, необходима адекватная антимикробная терапия, подобранная на основании посева мочи и определения чувствительности бактерий к антибиотикам. Существует и целый ряд дополнительных методов лечения воспаления почек.
Что главное? Больной должен понимать, что хронический пиелонефрит – «ласковый убийца» почек. И если с ним не бороться – он наверняка приведет вас в отделение гемодиализа. Современные же методы лечения воспаления почек вполне позволяют эффективно предупреждать развитие этого недуга.
Лечение хронического пиелонефрита народными средствами
Что такое воспаление почечной лоханки (пиелонефрит)?
Инфекция верхних мочевыводящих путей (вызываемая в основном бактериями) и одно из самых распространенных заболеваний почек. Воспаление почечной лоханки (пиелонефрит) может быть острым или хроническим. Как правило, воспаление поражает только одну почку. Если острое воспаление почечной лоханки не лечить, оно может перерасти в хронический пиелонефрит.
Данная форма заболевания поражает почку медленно и постоянно, ткань рубцуется на протяжении многих лет. В основном в течение длительного времени не возникает никаких симптомов («бессимптомное» течение).

Симптомы при подозрении на пиелонефрит
Однако в какой-то момент времени хронический пиелонефрит может вызвать симптомы, которые, однако, менее специфичны:
- головные боли;
- усталость и вялость;
- тупые боли в спине в области поясницы;
- отсутствие аппетита;
- боли в желудке, возможно, позывы к рвоте;
- проблемы с мочеиспусканием;
- потеря веса.
Обычно хронический пиелонефрит протекает без повышения температуры тела (жар, максимум слегка повышенная температура тела). Тем не менее, время от времени могут возникать обострения болезни. Они сопровождаются лихорадкой и другими симптомами, которые возникают и при остром воспалении почечной лоханки.
Поскольку почки участвуют в процессе кроветворения, хронический пиелонефрит может привести к малокровию (анемии). Кроме того, так как больная почка выводит меньше жидкости из организма, может развиться гипертония.
Вследствие хронических воспалительных процессов функциональная ткань почек постепенно превращается в нефункционирующую рубцовую ткань. Таким образом, пораженная почка может выполнять свою работу все хуже и хуже – это может перерасти в острое нарушение функции почек (почечную недостаточность) вплоть до хронической почечной недостаточности (ХПН).
Что включает в себя диагностика почек?
1. Общий анализ мочи:
- в диагностике воспаления почечной лоханки очень важным является анализ пробы мочи: при помощи анализа врачи проверяют, содержатся ли в моче бактерии и кровяные тельца (лейкоциты), и если да, то в каком количестве. Повышенные показатели обоих параметров указывают на воспаление мочевыводящих путей;
- для идентификации возбудителя проводится бактериальный посев мочи: проба мочи помещается в условия, идеальные для роста бактерий. Таким образом, возбудитель может размножаться в пробе мочи и затем легко обнаруживаться;
- Составление антибиотикограммы (анализ на чувствительность к антибиотикам): проверяется эффективность действия различных антибиотиков в отношении обнаруженного возбудителя. Это помогает в планировании терапии.
2. Развернутые анализ крови:
- при подозрении на хронический пиелит, берется образец крови и анализируется в лаборатории. Измеряются такие параметры воспаления, как скорость оседания крови (СОЭ) и C-реактивный белок (СРБ). Оба показателя
- указывают на воспаление в организме при их повышении;
- определение показателя креатинина в пробе крови. Повышенный уровень может быть предупреждающим признаком того, что почки уже могут быть повреждены.
3. Диагностическая визуализация:
- при помощи стандартного ультразвукового исследования (сонографии), врач может оценить расположение, форму и размер почек;
- могут быть обнаружены мочевые и почечные конкременты, а также возможная задержка мочи в качестве причины воспаления;
- можно распознать рубцовую ткань в почках, которая образуется в случае хронического воспаления почечной лоханки;
- особой формой ультразвукового исследования является микционная уросонография: она часто применяется в случае с детьми. Ультразвук используется для проверки того, поступает ли моча из мочевого пузыря обратно в почку (пузырно-мочеточниковый рефлюкс), что способствует воспалению почечной лоханки. Перед проведением обследования пациент получает контрастное вещество, которое облегчает визуализацию обратного потока мочи;
- компьютерная томография (КТ) может использоваться, если результаты ультразвукового исследования не дают ясной картины;
- рентгенологическое исследование мочевыводящих путей (урография) позволяет обнаружить, среди прочего, сужение мочевыводящих путей, а также мочевые камни и почечные конкременты.
Какое лечение при воспалении почечной лоханки?
Острый пиелонефрит в большинстве случаев вызывается бактериями. Поэтому его в первую очередь лечат:
- Антибиотиками: пациент должен принимать их от семи до десяти дней. Сначала он получает антибиотик широкого спектра действия, который действует против многочисленных различных бактерий. Как только будет получен результат исследования мочи (будет определен точный тип возбудителя), врач может изменить лечение на антибиотик, который целенаправленно воздействует на соответствующий микроорганизм.
- Жаропонижающие средства: при воспалении почечной лоханки врач назначает так называемые антипиретики. Кроме того, во время лечения пациенты должны соблюдать постельный режим и много пить (не менее двух-трех литров). Последняя мера помогает вымывать бактерии из почек и мочевыводящих путей.
- При лечении хронического воспаления почечной лоханки также применяются антибиотики. Однако при этом сначала обычно ожидают результатов так называемой антибиотикограммы. Это микробиологическое исследование, в ходе которого тестируется эффективность различных антибиотиков против обнаруженного возбудителя. Это позволяет выяснить, какой антибиотик больше всего подходит для лечения в конкретном случае.
Антибиотикотерапия обычно длится одну неделю, при определенных обстоятельствах и дольше.
Последующие обострения заболевания также лечат антибиотиками.
Свяжитесь с нами
Отделение Нефрологии под руководством профессора Питера Хииринга городской клинической больницы г. Золинген специализируется на сложных случаях воспаления почечной лоханки. Консультацию, диагностику, лечение или второе мнение по вашему диагнозу, можно получить связавшись с нашими специалистами из международного отдела, напишите нам или оставьте заявку на обратный звонок:
Email: kontakt@international-office-solingen.de
Tel.: +49 212 5476913
Viber | WhatsApp: +49 173-2034066 | +49 177-5404270
Для вашего удобства, пожалуйста, сохраните телефонный номер в записную книгу телефона и позвоните или напишите нам бесплатно в WhatsApp, Viber или Telegram. Заявки, сделанные в выходные или праздничные дни, будут обработаны в первый рабочий день. При срочных случаях обработка запроса проводиться по выходным и праздничным дням.