Заболевания желудочно-кишечного тракта
Современный образ жизни с его спешкой и обилием нездоровой пищи зачастую является одной из главных причин наших болезней. Согласно данным Минздрава, заболеваниями органов пищеварения страдают около 50-60% взрослого населения 1 .
Симптомы расстройства желудочно-кишечного тракта (ЖКТ) знакомы многим: тяжесть после еды, дискомфорт в животе, диарея, тошнота и проблемы со стулом.
Болезни ЖКТ могут привести к крайне неприятным последствиям, таким, как общее обезвоживание организма, влияющее на работу головного мозга, интоксикация всего организма или злокачественные новообразования пищеварительной системы. И, конечно, любое хроническое заболевание без должного лечения грозит болезнями других органов, ведь человеческий организм – сложная природная система, в которой все элементы связаны между собой.
Причины заболеваний желудочно-кишечного тракта
Причины заболеваний ЖКТ разнообразны. Все болезни органов пищеварения можно условно разделить на две группы: инфекционные и неинфекционные.
Возможны следующие причины инфекционных заболеваний ЖКТ 2 :
- бактериальное инфицирование;
- паразитарные инфекции;
- вирусные и грибковые поражения.

В отличие от инфекционных болезней ЖКТ, которые, как правило, начинаются остро и имеют выраженные признаки, неинфекционная группа характеризуется сглаженными симптомами (за исключением острой хирургической патологии).
Болезни могут быть хроническими, протекать с обострениями и ремиссиями. К развитию неинфекционных заболеваний ЖКТ могут привести: 2
- неправильный режим питания;
- малоподвижный образ жизни, что нарушает физиологическую перистальтику тонкого и толстого кишечника;
- заболевания эндокринной системы;
- неблагоприятное воздействие внешних экологических и производственных условий жизнедеятельности;
- хронические стрессовые ситуации и депрессии, которые резко снижают уровень защитных свойств организма;
- генетическая предрасположенность и врожденные аномалии развития органов ЖКТ.
Симптомы заболеваний желудочно-кишечного тракта
Признаки заболеваний ЖКТ зависят от вида заболевания и причины его возникновения. Одним из основных симптомов, который ярче всего сигнализирует о наличии болезней ЖКТ, является болевой синдром.
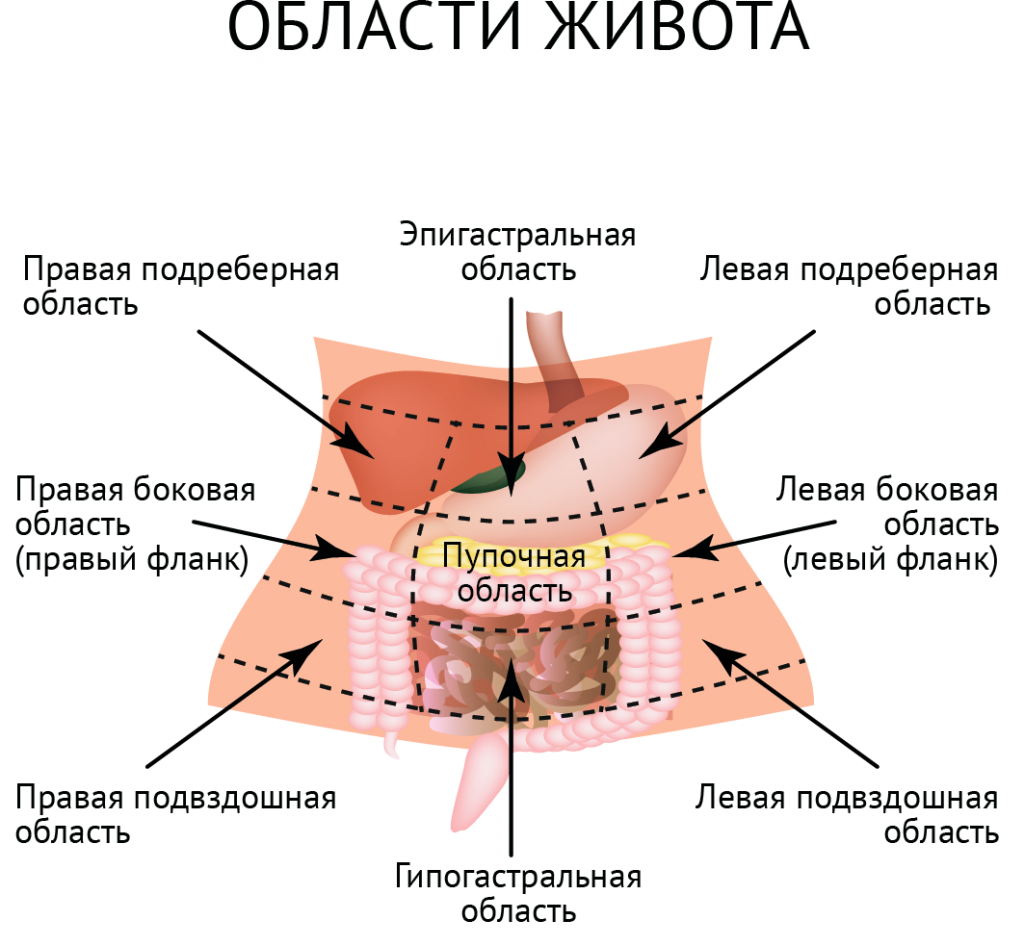
Место локализации боли может свидетельствовать о следующих проблемах 2 :
- тяжесть после еды или дискомфорт в животе могут быть связаны с нехваткой пищеварительных ферментов в кишечнике;
- боль в верхней трети живота может быть связана с воспалением стенок желудка, кишечника и нижнего отдела пищевода или появляться при язвенном поражении желудка и двенадцатиперстной кишки. Дополнительным симптомом этих заболеваний являются тошнота и рвота;
- боль в правом подреберье нередко сигнализирует о воспалении желчного пузыря – холецистите;
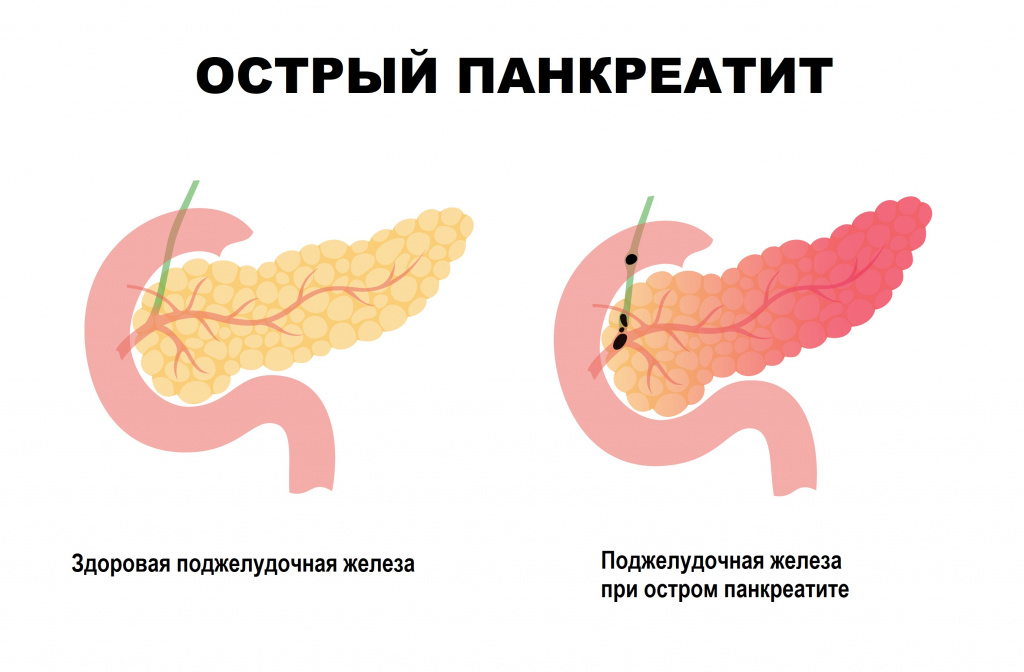
- боль в левом подреберье может быть признаком гастрита и других воспалительных болезней ЖКТ. Если боль сильная и носит опоясывающий характер, то при обследовании врач обращает особое внимание на состояние поджелудочной железы;
- болевой синдром в нижней части живота может быть признаком аппендицита и кишечных инфекций.
Большинство болезней ЖКТ не ограничивается только болью в животе. Человека также могут беспокоить 2 :
-
. В хронической форме может указывать на гепатит, холецистит, панкреатит и колит;
- Запор. Запором гастроэнтерологи называют стул реже чем 3 раза в неделю. Этот симптом часто сопровождает дисбактериоз, синдром раздраженного кишечника;
- Метеоризм. Чрезмерное скопление газов в кишечнике и желудке может быть связано с колитом, панкреатитом и дисбактериозом;
- Тошнота и рвота;
- Частые приступы изжоги, которые вызваны гастроэзофагеальным рефлюксом или гастритом с повышенной кислотностью.
Диагностика заболеваний желудочно-кишечного тракта
Точная диагностика – основа будущего эффективного лечения болезней ЖКТ. Не зная точную причину неприятных симптомов, нельзя подобрать правильную программу лечения. Вовремя проведенная диагностика может предотвратить развитие серьезных заболеваний и осложнений.
Диагностика болезней ЖКТ может включать 2 :
- Общий осмотр у врача. Прощупывание, прослушивание внутренних органов, визуальная оценка состояния кожи и слизистых позволят врачу получить основную информацию о состоянии органов, их размере и местоположении;
- Лабораторный анализ крови, мочи и кала;
- Для определения уровня активности поджелудочной железы (которая отвечает за производство пищеварительных ферментов) проводят анализ на эластазу-1;
- Гастроскопия и колоноскопия. Визуальный осмотр внутренней стенки пищевода, желудка и кишечника позволяет тщательно исследовать состояние слизистой оболочки ЖКТ;
- УЗИ (ультразвуковое исследование) – один из наиболее распространенных способов диагностики заболеваний, во время которого специалист на экране монитора в режиме реального времени обследует строение органов ЖКТ;
- Рентгенография. С помощью специального контрастного вещества врач может выявить на рентгенологическом снимке все изменения или нарушения структуры желудка и кишечника;
- Компьютерная томография и магнитно-резонансная томография – послойное сканирование, которое формирует 3D изображение исследуемого органа. Это очень эффективный инструмент диагностики, но иногда общих анализов и осмотра бывает достаточно для того, чтобы установить диагноз;
- Биопсия. Гистологический анализ небольшого участка патологической ткани осуществляется при возникновении подозрения на злокачественное новообразование.
Лечение заболеваний желудочно-кишечного тракта
Тактика лечения заболеваний ЖКТ определяется индивидуально и зависит от общего состояния человека, характера болезни и стадии развития. Чаще всего заболевания желудочно-кишечного тракта лечат консервативным способом, то есть без хирургического вмешательства.
В зависимости от природы заболевания – инфекционное или неинфекционное поражение – могут применяться следующие группы препаратов 2 :
- антибактериальные средства, рекомендуемые, например, при язве желудка, гастрите, кишечной инфекции;
- препараты, стимулирующие восстановление поврежденной слизистой оболочки ЖКТ;
- противодиарейные препараты;
- ферментные препараты для восполнения нехватки собственных пищеварительных ферментов;
- антациды или ингибиторы протонной помпы, которые уменьшают кислотность желудка;
- адсорбентные препараты;
- слабительные препараты.
Важным элементом лечения заболеваний ЖКТ является диета. При нарушениях в работе органов пищеварения очень важно придерживаться принципов здорового образа жизни (ЗОЖ).
Питание должно быть дробным, до 5-6 раз в день с небольшими перерывами. Необходимо полностью отказаться от ресторанов быстрого питания, жирной, жареной и острой пищи, газированных напитков – словом, всего, что может раздражать слизистые пищеварительных органов. Пища должны быть максимально щадящей. Основу рациона при болезнях ЖКТ должны составлять следующие блюда: 2
- каши на воде;
- супы на нежирных рыбных и мясных бульонах;
- омлеты;
- кисломолочные продукты;
- нежирное мясо, приготовленное на пару, отварное или запечённое.
Следует свести к минимуму продукты, содержащие грубую клетчатку и провоцирующие излишнее газообразование: бобовые, капусту, редис, кукурузу. Исключены также консервы, соусы, специи и приправы.
Профилактика заболеваний желудочно-кишечного тракта
Предотвратить развитие заболеваний ЖКТ не так уж и сложно. Достаточно придерживаться простых принципов здорового образа жизни. Вот несколько правил, на которые стоит ориентироваться в профилактике заболеваний ЖКТ: 2
- позаботьтесь о правильном и сбалансированном питании;
- предпочтите свежие овощи и фрукты консервам, фастфуду и высококалорийной пище;
- откажитесь от курения и злоупотребления крепкими алкогольными напитками;
- регулярно занимайтесь физкультурой и придерживайтесь активного образа жизни;
- проходите периодические профилактические осмотры;
- при обнаружении первых симптомов нарушений пищеварительной системы сразу обращайтесь к врачу.
Препарат Креон® при заболеваниях желудочно-кишечного тракта
Некоторые поражения ЖКТ сопровождается расстройством пищеварения и дефицитом ферментов, который приводит к неприятным симптомам – дискомфорт, тяжести в животе, метеоризму, диарее. При заболеваниях желудочно-кишечного тракта препарат Креон ® восстанавливает дефицит ферментов поджелудочной железы. Активное вещество препарата – натуральный панкреатин, заключенный в множестве минимикросфер, которые помещены в желатиновую капсулу. Капсула быстро растворяется в желудке, а минимикросферы перемешиваются с пищей, облегчая процесс пищеварения и способствуя усвоению питательных веществ 3 .
Маленький размер частиц помогает препарату обработать большее количество съеденного в отличие, например, от таблетированных средств 4 . Кроме того, научно доказано, что размер частиц определяет эффективность ферментного препарата 5 . В соответствии с современными мировыми и российскими научными работами размер частиц препарата не должен превышать 2-х мм 5,6 .
Таблетированные препараты представляют собой цельную форму, ее нельзя делить, поскольку это может нарушить защитную оболочку, и действующее вещество попросту погибнет в желудке.
Креон ® подходит не только для лечения диагностированных заболеваний. Креон ® 10000 также имеет показание для применения при погрешностях в питании, при употреблении жирной пищи, если возникают такие симптомы как тяжесть после еды, дискомфорт в животе, вздутие или бурление 3 . Как правило, для снятия симптомов достаточно 1 капсулы на прием. При этом важно отметить, что организм не перестает сам переваривать пищу 7 , поскольку Креон ® лишь дополняет собственную работу организма. В связи с этим препарат можно применять каждый раз при появлении симптомов. Более того в инструкции по медицинскому применению также отмечено, что препарат важно принимать во время каждого приема пищи или сразу после 3 . Это объясняется исключительно физиологией: в организме ферменты вырабатываются каждый раз во время еды.
Подробнее о препарате Креон ® 25 000 можно узнать здесь.
читайте также
Креон ® или проверенная таблетка?
Креон ® для детей
Преимущества Креон ®
Креон ® 10000
ВАМ МОЖЕТ БЫТЬ ИНТЕРЕСНО
Таблетки, драже или капсулы: в какой форме принимать ферменты, чтобы поддержать пищеварение?
Ощущение переполненного желудка: как с ним бороться?
Когда желудку и кишечнику не хватает ферментов
- 1 ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава России. Заболеваемость взрослого населения России в 2015 году. Статистические материалы. Москва, 2016.
- 2 Гастроэнтерология. Национальное руководство / под ред. В. Т. Ивашкина, Т. Л. Лапиной – М. : ГЭОТАР-Медиа, 2018. 464c- ISBN 978-5-9704-4406
- 3 Инструкция по медицинскому применению препарата Креон® 10000, капсулы кишечнорастворимые, от 11.05.2018.
- 4 Губергриц Н.Б. Нравственные проблемы панкреатологии в Украине. Сучасна гастроентерологія, 2007; 2 (34): 80-86.
- 5 Ивашкин В.Т., Маев И.В., Охлобыстин А.В. с соавт. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению ЭНПЖ. РЭГГК, 2018; 28(2): 72-100.
- 6 Löhr JM et al.; HaPanEU/UEG Working Group. United European Gastroenterology evidence-based guidelines for the diagnosis and therapy of chronic pancreatitis (HaPanEU). United European Gastroenterol J. 2017 Mar;5(2):153-199.
- 7 Болезни поджелудочной железы у детей./ под редакцией Бельмера С.В., Разумовского А.Ю., Хавкина А.И., Корниенко Е.А., Приворотского В.Ф. М.: ИД “МЕДПРАКТИКА- М”, 2019, 528с ISBN 978-5-98803-408-7.
- RUS2143802 от 31.07.2020
© 2022 ООО “Эбботт Лэбораториз”, 125171 г. Москва, Ленинградское шоссе, дом 16А, строение 1, бизнес-центр «Метрополис», 6 этаж
18+ Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
Материал разработан при поддержке компании ООО “Эбботт Лэбораториз” в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
Боль в животе
Боль в животе – это симптом, типичный для целого ряда гастроэнтерологических, хирургических, гинекологических, урологических, проктологических, инфекционных заболеваний. Кроме этого, отраженные абдоминальные боли могут возникать при заболеваниях позвоночника, органов грудной полости. С целью дифференциальной диагностики абдоминальных болей используются лабораторные, рентгенологические, ультразвуковые, эндоскопические, малоинвазивные хирургические методы. Лечение подбирается с учетом первопричины: в одних случаях оно консервативное, медикаментозное, в других – оперативное (плановое или экстренное).
Боль в животе
Боль в животе – самый коварный и «многоликий» спутник множества заболеваний. Она характерна как для острых, в т. ч. ургентных состояний, требующих немедленной хирургической помощи, так и для вялотекущих хронических заболеваний. За болью в животе может скрываться и банальное пищевое расстройство, и опасное для жизни состояние – внутрибрюшное кровотечение или перитонит. Именно поэтому ее никогда нельзя игнорировать.
Классификация
Боль в животе различается по локализации, интенсивности, характеру. Она может быть разлитой по всему животу или локализованной (в эпигастрии, в области пупка, внизу живота, в подреберьях и подвздошной области слева или справа). Иногда боль имеет опоясывающий характер, одновременно охватывает живот и поясницу.
По интенсивности абдоминальные боли бывают слабыми, умеренными и выраженными. Сильные боли крайне тяжело переносятся больными: они вынуждают пациента стонать, метаться в постели, занимать вынужденное положение. Большое значение для клинициста, проводящего первичную диагностику, имеет время и условия появления боли в животе: натощак, в момент или после приема пищи, в ночной период.
Наиболее разнообразным и «говорящим» признаком является характер болевого синдрома в животе. Вместе с тем, это субъективное ощущение, которое может по-разному трактоваться разными людьми. Наиболее часто боль в животе характеризуется следующими эпитетами:
- острая
- тупая
- ноющая
- тянущая
- схваткообразная
- режущая
- колющая («кинжальная»)
- жгучая
- сжимающая
- коликообразная
Причины болей в животе
Все многообразие причин, вызывающих боли в животе, можно условно разделить на несколько групп в зависимости от системы органов, выступающей источником болевых ощущений. Эти причины характерны для лиц обоих полов и любого возраста:
- гастроэнтерологическая патология: гастрит, холецистит, ЖКБ, панкреатит;
- заболевания толстого кишечника: колит, синдром раздраженного кишечника, дивертикулит;
- острые хирургические состояния: аппендицит, перитонит, кишечная непроходимость;
- инфекционные заболевания: гельминтозы, вирусные гепатиты, дизентерия, ротавирусная инфекция;
- урологические болезни: цистит, мочекаменная болезнь;
- другие патологии, вызывающие отраженные боли в животе: корешковый синдром, нижнедолевая пневмония, ИБС.
Боль в животе у мужчин и женщин может иметь имеет разные причины. Гендерные различия связаны в первую очередь с поражением внутренних половых органов. Так, боль внизу живота у женщин характерна для воспалительных заболеваний гениталий (аднексит, эндометрит), опухолевых патологий (киста яичника), острого живота (перекрут придатков, внематочная беременность). Причинами боли в животе у мужчин могут послужить простатит, везикулит, паховая грыжа.

Диагностика
Боль в животе никогда не выступает единственным признаком заболевания. Обычно она сопровождается другими клиническими проявлениями. Сопутствующие симптомы играют важное дифференциально-диагностическое значение. Частыми спутниками абдоминальной боли служат изжога или отрыжка, вздутие живота, диарея или запор, отсутствие аппетита. Опасными сигналами являются повышение температуры тела, рвота (особенно с примесью крови), полуобморочное состояние.
Однако только на основании клиники определить причины боли в животе не представляется возможным, во всех случаях требуется дополнительное обследование:
- физикальное: пальпация живота, аускультация шумов, перкуссия;
- лабораторное: общие анализы крови и мочи, мониторинг биохимических показателей (печеночных проб, ферментов поджелудочной железы, острофазовых белков);
- инструментальное: УЗИ брюшной полости и мочеполовых органов, рентгенография ОБП, гастроскопия и др.
- инвазивное: диагностическая лапароскопия, лапароцентез.
Помощь при боли в животе
Если боль возникла внезапно, имеет выраженную интенсивность, сопровождается ухудшением состояния больного, а ее причина неизвестна, необходимо срочно вызвать «неотложку». В качестве первой помощи необходимо:
Хроническая боль в животе
Боль в животе – один из основных симптомов при различных заболеваниях. Во многих случаях, если она кратковременная, она не является признаком серьезной патологии.
Различают несколько типов болей в животе.
- Генерализованная (общая) боль может возникать в половине живота или большей его части. Чаще к ней приводят нарушения пищеварения, кишечные инфекции, вызывающие энтерит (воспаление тонкого кишечника). В таких случаях нет серьезной угрозы здоровью и лечение в домашних условиях позволяет облегчить состояние.
Реже такая боль указывает на серьезное заболевание (например, кишечную непроходимость). При этом ее интенсивность может нарастать в течение нескольких часов.
- Локализованная боль возникает в определенной области живота. Острая, внезапная боль в одной области гораздо чаще является симптомом тяжелого заболевания, например перфорации язвы желудка, при которой содержимое из желудка попадает в брюшную полость, вызывая перитонит (воспаление брюшины). Состояние больного быстро ухудшается и требует экстренного оперативного вмешательства.
- Боли спастического характера проявляются приступами, при которых они могут волнообразно усиливаться, затем ослабевать. Спазмы возникают в результате усиленного сокращения мышц кишечника. Обычно после отхождения газов или стула интенсивность болей уменьшается. У некоторых женщин они наблюдаются во время менструаций.
По продолжительности боль в животе делится на острую и хроническую. Хроническая сохраняется дольше 3 месяцев.
Синонимы русские
Синонимы английские
Acute and chronic abdominal pain.
Симптомы
При различных заболеваниях органов брюшной полости могут быть боли следующего характера:
- острые, режущие;
- тянущие;
- тупые;
- усиливающиеся при кашле, ходьбе;
- спастические;
- связанные с приемом пищи (“голодные боли”).
Болям могут сопутствовать эти и другие симптомы:
-
;
- потеря аппетита;
- напряжение, вздутие живота;
- общая слабость;
- повышение температуры; ;
- задержка кала и газов;
- жажда;
- примесь крови в кале;
- пожелтение склер глаз, кожи;
- снижение массы тела.
Общая информация о заболевании
Боль в животе – достаточно часто встречающийся симптом, который во многих случаях не является признаком серьезной патологии. В то же время острая интенсивная боль бывает проявлением заболевания, которое требует экстренного хирургического вмешательства (например, перфорация кишечника может развиться в течение 6 часов после нарушения кишечного кровоснабжения).
При острой хирургической патологии в брюшной полости используется такое понятие, как “острый живот” – комплекс симптомов, указывающих на серьезное заболевание (или повреждение) органов брюшной полости, которое сопровождается раздражением оболочки, покрывающей внутренние стенки брюшной полости и внутренние органы (брюшины). Возникает выраженная боль в животе и напряжение мышц брюшной стенки.
При проникновении в брюшную полость содержимого желудочно-кишечного тракта (например, при перфорации язвы желудка), крови (при разрывах внутренних органов), при воспалительных заболеваниях (аппендиците) и по ряду других причин может развиваться угрожающее жизни состояние – перитонит (воспаление брюшины). Перитонит сопровождается выходом в брюшную полость большого количества жидкости и электролитов, происходит тяжелая интоксикация, нарушается работа сердечно-сосудистой системы, почек, печени. В такой ситуации требуется усиленное лечение, включая оперативное вмешательство, последующую интенсивную терапию.
В зависимости от локализации болей можно предположить патологию определенного органа.
Боли в правой верхней части живота:
- холецистит;
- гепатит;
- абсцесс (отграниченное скопление гноя) печени;
- перфорация язвы двенадцатиперстной кишки;
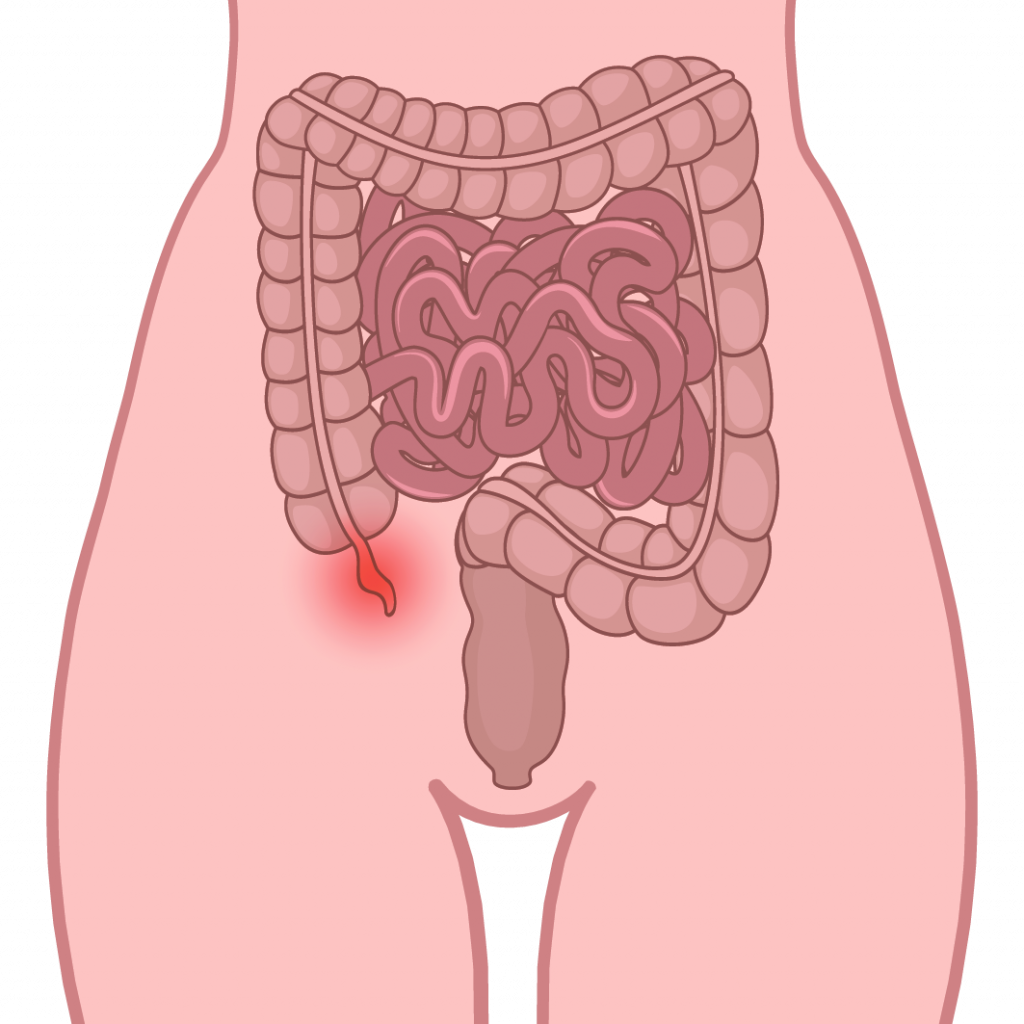
- в редких случаях аппендицит.
Боли в левой верхней части живота:
Боли в нижней части живота слева:
В нижней части живота справа:
- дивертикулит (воспаление грыжевидных выпячиваний кишечной стенки – дивертикулов) сигмовидной кишки.
Разлитая боль в животе (без четкой локализации):
- острый панкреатит; (может развиваться при кишечных инфекциях);
- кишечная непроходимость – частичная или полная закупорка просвета кишечника, приводящая к нарушению прохождения кишечного содержимого; одной из ее причин являются опухоли кишечника.
Хронические боли в животе также могут сопровождать функциональные заболевания желудка, кишечника (при которых отсутствуют структурные изменения органов). По мнению исследователей, такие заболевания развиваются из-за нарушений в работе отделов нервной системы, которая контролирует деятельность данных органов. Примером функциональных заболеваний являются синдром раздраженного кишечника (могут возникать хронические боли, вздутие живота, запоры или диарея), функциональная неязвенная диспепсия (характеризуется чувством жжения, отрыжкой, тошнотой, тяжестью в желудке).
Причиной хронических болей могут быть хронические заболевания органов желудочно-кишечного тракта, опухоли и другая патология:
- хронический холецистит
- хронический аппендицит
- хронический панкреатит
- язвенная болезнь желудка, двенадцатиперстной кишки
- хронический гепатит
- рак желудка, поджелудочной железы, кишечника
- неспецифический язвенный колит – воспаление кишечника с образованием язв на его внутренней поверхности
- гастроэзофагеальная рефлюксная болезнь – заброс содержимого желудка в пищевод.
При хронической боли в животе симптомами тревоги являются следующие:
- повышение температуры
- снижение массы тела
- потеря аппетита
- интенсивная боль
- кровянистые выделения в кале, моче
- желтуха
- развитие отеков
- вздутие живота
Кто в группе риска?
К группе риска относятся:
- лица, имеющие хронические заболевания органов желудочно-кишечного тракта
- лица, близкие родственники которых имеют онкологические заболевания органов пищеварительной системы
- лица, страдающие врождёнными заболеваниями пищеварительной системы
- лица, злоупотребляющие курением, алкоголем
- лица, употребляющие некоторые препараты (например, нестероидные противовоспалительные средства)
- лица, подверженные частым стрессовым ситуациям
- лица, питающиеся нерегулярно
Диагностика
Для установления причин острых или хронических болей в животе требуется выполнение ряда диагностических исследований и лабораторных анализов.
В зависимости от клинической ситуации могут быть проведены эти и другие лабораторные исследования:
- Общий анализ крови. Позволяет определить количество эритроцитов, гемоглобина, тромбоцитов, лейкоцитов. При воспалительных процессах (например, аппендиците) количество лейкоцитов в крови будет увеличено. Снижение уровня эритроцитов и гемоглобина наблюдается при анемии, которая может быть вызвана внутренним кровотечением (например, при разрыве селезенки).
- Скорость оседания эритроцитов (СОЭ). Неспецифический показатель, который отражает выраженность различных патологических процессов в организме, в основном воспалительного характера. По степени увеличения СОЭ можно судить о динамике течения патологического процесса.
- Общий анализ мочи с микроскопией. Исследование позволяет определить основные свойства мочи: цвет, плотность, содержание в моче белка, глюкозы, эритроцитов, лейкоцитов и других компонентов. Наличие эритроцитов в моче, примеси солей уратов или оксалатов в осадке может отмечаться при мочекаменной болезни. Приступ интенсивных болей в пояснице, боковой, нижней части живота) при данном заболевании называется почечной коликой.
- Анализ кала на скрытую кровь. Исследование направлено на выявление минимального кровотечения из различных отделов желудочно-кишечного тракта, которое может развиваться при язве желудка, опухолях желудочно-кишечного тракта и другой патологии.
- Амилаза общая в сыворотке. Амилаза – фермент, который вырабатывается поджелудочной железой. Его функция – расщепление углеводов. Анализ используется для диагностики заболеваний поджелудочной железы (например, панкреатита), при которых уровень данного фермента повышается. Одним из симптомов панкреатита является сильная боль в животе.
- Липаза. Фермент, который продуцируется клетками поджелудочной железы. Он необходим для расщепления жиров. При повреждении клеток поджелудочной железы уровень данного фермента в крови резко возрастает.
- Аланинаминотрансфераза (АЛТ). Данный фермент содержится преимущественно в клетках печени. При поражении печеночных клеток уровень данного фермента в крови резко возрастает, что является диагностическим критерием заболеваний печени.
- Билирубин общий. Билирубин – продукт распада гемоглобина. Количество общего билирубина складывается из уровня прямого и непрямого билирубина в крови. В печени к непрямому билирубину прикрепляется глюкуроновая кислота, и он становится конъюгированным (прямым) билирубином. Затем прямой билирубин поступает вместе желчью в кишечник. При поражениях печени может происходить повышение общего билирубина за счет нарушения функций печени. При затруднениях в выделении желчи в просвет двенадцатиперстной кишки (например, желчекаменной болезни) также будет увеличение уровня общего билирубина.
- Билирубин прямой. Переход непрямого билирубина в прямой происходит в печени. При поражении клеток печени (например, при гепатите) уровень прямого билирубина в крови повышен, так как он проникает в кровь из поврежденных печеночных клеток.
- Обзорная рентгенография органов брюшной полости. Простое и достаточно информативное исследование для диагностики некоторых неотложных хирургических состояний (кишечной непроходимости, перфорации язвы). Позволяет выявить вздутие петель кишечника при кишечной непроходимости и наличие воздуха в брюшной полости при перфорации полого органа (например, перфорации язвы желудка).
- Ультразвуковое исследование (УЗИ). Принцип метода основан на свойствах ультразвука. Позволяет визуализировать внутренние органы, выявить их повреждение (например, разрыв почки), опухоли, кисты, абсцессы и другие патологические образования.
- Компьютерная томография. Сущность метода состоит в прохождении рентгеновских лучей через ткани с различной плотностью, фиксации информации с помощью специальных датчиков с последующей ее компьютерной обработкой. Благодаря этому получаются высокоинформативные послойные изображения внутренних органов, что оказывает незаменимую помощь в диагностике.
- Эзофагогастродуоденоскопия. Исследование желудка и двенадцатиперстной кишки с помощью гибкого эндоскопа, который оборудован оптической системой, камерой и набором инструментов для проведения диагностических (например, биопсии) и лечебных (например, удаление полипов) манипуляций. Позволяет визуализировать внутреннюю стенку желудка, двенадцатиперстной кишки.
- Колоноскопия. Эндоскопическое исследование толстого кишечника. Принцип метода аналогичен эзофагогастродуоденоскопии. Гибкая трубка эндоскопа вводится через задний проход.
Лечение
Лечение может быть консервативным и оперативным. В некоторых случаях требуется проведение экстренных оперативных вмешательств (например, при кишечной непроходимости, аппендиците) для спасения жизни пациента.
Профилактика
Общие меры профилактики сводятся к следующим принципам:
- питайтесь регулярно
- употребляйте в пищу продукты, содержащие большое количество клетчатки
- хорошо пережевывайте пищу
- употребляйте достаточное количество жидкости (около 8 стаканов воды в день)
- не злоупотребляйте алкоголем, курением
- больше двигайтесь, выполняйте физические упражнения
- при наличии хронических заболеваний регулярно проходите необходимые обследования, соблюдайте рекомендации лечащего врача
Рекомендуемые анализы
- Общий анализ крови
- Скорость оседания эритроцитов (СОЭ)
- Общий анализ мочи с микроскопией
- Анализ кала на скрытую кровь
- Амилаза общая в сыворотке
- Липаза
- Аланинаминотрансфераза (АЛТ)
- Билирубин общий
- Билирубин прямой
Литература
Llewelyn, Huw; Ang, Hock Aun; Lewis Keir; Al-Abdulla, Anees, Oxford Book of Clinical Diagnosis. Oxford University press, 2006.Chapter 4, page 138-144.
Хроническая боль в животе
Хроническая боль в животе — сложная диагностическая и лечебная проблема педиатрии и, одновременно, одна из главных жалоб детей и их родителей, частая причина обращения к врачу. Хронической условно называется боль в животе, продолжающаяся более 3 мес. У детей чаще встречается рецидивирующая, о которой говорят в тех случаях, когда она повторяется не менее 3 раз в течение 3 мес. и влияет на нормальную активность ребенка.
Природа хронической абдоминальной боли может быть органической и функциональной.
Органические заболевания. Выявление причины хронической абдоминальной боли у детей на почве органических заболеваний основывается на:
- анамнезе;
- физикальном обследовании;
- лабораторном исследовании;
- лучевых и эндоскопических методах исследования;
- оценке эффективности эмпирического лечения.
Определение локализации боли в животе в детском возрасте имеет особенности. Так, до 3 лет дети почти всегда определяют болевые ощущения в области пупка.
Дети старшего возраста более точно локализуют боль. Определенный интерес представляет наблюдение J. Apley: «Чем дальше локализация боли от пупка, тем больше вероятность органического заболевания».
Помощь в выявлении причины хронической боли в животе может оказать ведение родителями дневника, где регистрируются вид принимаемой пищи и симптомы, наблюдаемые после нее на протяжении 2 недель. При этом можно обнаружить потенциальные причины некоторых симптомов, например, непереносимость лактозы и др. Также необходимо регистрировать прием медикаментов и все лечебные мероприятия. Семейный анамнез может свидетельствовать о предрасположенности к язвенной болезни желудка и 12-перстной кишки, панкреатиту, воспалительным заболеваниям желчевыводящей системы, кишечника и ряду других болезней.
При исследовании регистрируются лихорадка, жалобы на болезненные ощущения в суставах, наличие сыпи и др. Присутствие одного или нескольких из перечисленных симптомов предполагает воспалительную или инфекционную природу болевого синдрома.
Т. к. между абдоминальной болью, питанием и физическим развитием ребенка имеется связь, обязательны данные о росте и массе тела пациента.
Проводится полное клиническое обследование с последующим акцентированием внимания на животе. На болезненность при исследовании живота укажет гримаса на лице ребенка или реплика. Важные находки — увеличение печени, селезенки, наличие объемных образований, а также локализация болезненности. Дальнейший диагностический поиск проводят с учетом полученных данных.
При невозможности топической диагностики на амбулаторном этапе обследование продолжают в стационаре или в диагностическом центре. Здесь проводят эндоскопическое исследование (фиброгастродуоденоскопия, колоноскопия), биопсию (по показаниям), сонографию, рентгенографию (холецистографию, ирригографию), КТ, МРТ, сцинтиграфию, ацидометрию; определение ферментативной функции пищеварительного тракта, электрофизиологическое исследование, нагрузочные пробы, изучение биохимических параметров крови и мочи, микробиоценоза кишечника, генетическое обследование и др.
Другие методы лабораторного обследования применяются в связи с особенностями полученных данных. Они включают определение ферментов печени и амилазы, серологическое тестирование на H. pylori и амебиаз, посев кала и его исследование на наличие паразитов. Проводится исследование на лактозную интолерантность если оценка эмпирической диеты не дала результатов. Анализ реакции организма ребенка на лечение является частью диагностического процесса. Например, прием антибиотиков может предрасполагать к развитию дисбактериоза кишечника, медикаменты для лечения acne — к эзофагиту, а трициклические антидепрессанты — к запору.
Основные причины болей в животе
Наиболее частыми причинами хронической абдоминальной боли являются: хронический гастрит, дуоденит и гастродуоденит. Выделяют хронический гастрит типа А (аутоиммунный), гастрит типа В (ассоциированный с H. pylori) и гастрит типа С (химический или рефлюкс-гастрит). Гастрит типа В встречается чаще и сопровождается выраженной болью, возникающей натощак или спустя 1–2 ч. после еды. Отмечается болезненность, иногда напряжение брюшной стенки в эпигастрии и пилородуоденальной зоне. Эндоскопически выявляются структурно-воспалительные изменения антрального отдела желудка.
Для дуоденита и гастродуоденита также характерны боли, имеющие связь с приемом пищи или ее характером (жареная, острая), а также с длительными перерывами в еде. Диспепсический синдром проявляется тошнотой, рвотой, приносящей облегчение, отрыжкой, изжогой. Нередко отмечаются симптомы хронической интоксикации и вегетососудистой дистонии. Выявляется болезненность в эпигастральной области.
Язвенная болезнь желудка и 12-перстной кишки у детей, в отличие от взрослых, часто не имеет отчетливой клинической симптоматики, т. к. нередко характеризуется наличием поверхностных язв. Ведущий симптом — боль в эпигастрии или пилородуоденальной области, возникающая натощак или спустя 1–3 ч. после приема пищи, чаще ночью и более выраженная, чем при гастродуодените. Еда на время облегчает состояние. Возможно скрытое кровотечение. Решающее в диагностике — эндоскопическое исследование.
Хроническая боль в животе может быть связана с эзофагитом, развивающимся на почве гастроэзофагеального рефлюкса. При этом характерна боль за грудиной во время приема пищи, в подложечной области, ощущение прохождения пищевого комка, дисфагия. Наблюдаются отрыжка с кислым запахом, изжога. Сравнительно редко причиной хронической боли в верхних отделах живота могут быть гастроптоз и грыжа пищеводного отверстия диафрагмы. При этом боль возникает через 2–3 ч. после еды, особенно в горизонтальном положении ребенка, при наклонах вперед и физической нагрузке. Данную патологию можно предполагать при отсутствии эффекта от терапии по поводу эзофагита и гастродуоденита.
Причиной хронической боли в животе может быть хронический энтерит, колит, энтероколит. При этом боль локализуется в области пупка, гипогастральной области слева и справа. Она чаще возникает во второй половине дня, иногда через 1,5–2 ч. после еды. Провоцирует ее появление употребление большого количества свежих овощей, фруктов, молока. Боль сопровождается вздутием живота, урчанием, усиливается при физической нагрузке. При локализации ее справа необходимо исключить острый аппендицит. Для хронического поражения кишечника характерно расстройство стула — чередование поносов (при энтерите) и запоров (при колите).
Неспецифический язвенный колит и болезнь Крона характеризуются рецидивирующими болями в животе, приступообразными или постоянными. Они локализуются по всему животу, слева, справа от пупка, но чаще внизу живота, усиливаясь после приема пищи или физической активности. Стул неустойчивый, понос сменяется запором, отмечаются слизисто-гнойный или кровянистый характер испражнений, наличие тенезмов.
Диагностика относительно несложна, если имеются кровянистый стул, вынужденный акт дефекации ночью, наличие перианального воспалительного процесса или объемного образования в правой подвздошной области (воспалительные изменения кишечника). Могут наблюдаться задержка полового развития, анемия, афтозные язвы в полости рта, хронический гепатит, синовиты или артриты крупных суставов. Диагноз устанавливается на основании ирригографии и колоноскопии с биопсией.
При анализе жалоб ребенка и его родителей следует обратить внимание на:
- продолжительность боли. Кратковременная чаще связана с моторными нарушениями, длительная (более 3 ч.) — с воспалительными причинами;
- связь боли с приемом и характером пищи;
- с дефекацией;
- наличие симптомов «верхней диспепсии» — отрыжки, изжоги, тошноты, рвоты;
- нарушение стула.
Значительную группу детей с хронической болью в животе составляют пациенты с холепатией. Сюда относятся заболевания желчного пузыря и желчевыводящих путей — аномалии развития, воспалительные, паразитарные, опухолевые заболевания, желчнокаменная болезнь. Боли провоцируется характером пищи (острая, жирная, жареная). Характерны тошнота, рвота, не приносящая облегчения, отрыжка, горечь во рту, изменение стула (запор, понос), иногда неравномерная окраска отдельных фрагментов кала. При воспалительном характере холепатии возможен длительный субфебрилитет или фебрильная температура тела во время приступа. Отмечается бледность кожи ребенка, иногда телеангиэктазии, субиктеричность склер. Выявляется болезненность в правом подреберье. При выраженном холестазе возможно увеличение печени, исчезающее после желчегонной терапии.
Другие формы поражения желчевыводящих путей (желчнокаменная болезнь, аномалии развития, опухоли, паразитарные заболевания) не имеют специфических симптомов и обнаруживаются в основном при параклиническом обследовании ребенка.
Хроническая боль в животе может быть связана с патологией поджелудочной железы. Острый панкреатит, в частности отечная форма является как самостоятельным заболеванием, так и реактивным состоянием на фоне иной патологии органов пищеварения. Деструктивные формы панкреатита у детей встречаются редко. Хронический панкреатит протекает с приступообразными болями в животе. Локализация их зависит от участка поражения поджелудочной железы. Для ее тотального поражения характерна интенсивная опоясывающая боль, которая сопровождается выраженным беспокойством ребенка, рвотой, не приносящей облегчения, иногда неукротимой. Имеет место расстройство стула — запоры, чаще поносы. Выражены симптомы интоксикации.
Причиной хронической боли в животе у детей могут быть гельминтозы. При этом боль не имеет какой-либо специфики, сопровождается хронической интоксикацией, снижением аппетита, слюнотечением, бруксизмом.
Второй группой, обусловливающей наличие хронической боли в животе, являются болезни мочевыделительной системы: пиелонефрит, нефроптоз, пузырно-мочеточниковый рефлюкс, цистит, мочекаменная болезнь, дисметаболическая нефропатия и более редкая патология почек. Для данных заболеваний характерна боль, чаще не связанная с приемом пищи. При мочекаменной болезни, нефроптозе приступы могут провоцировать переохлаждение, физическая нагрузка. Боль локализуется около пупка, внизу живота, в пояснице.
При пузырно-мочеточниковом рефлюксе она ощущается по ходу мочеточника. При этом правосторонний рефлюкс может симулировать острый аппендицит. При сращении почек (подковообразная, галетообразная, S- и L-образная) боль локализуется в эпигастральной области и сопровождается диспепсическими расстройствами. Кистозные образования почек приводят к боли в эпигастрии, иногда — к почечной колике. Колика характерна также для мочекаменной болезни, дисметаболической нефропатии, нефроптоза, гидронефроза. При гидронефрозе возможна тянущая, тупая боль в животе, сопровождающаяся метеоризмом и диспепсическими расстройствами. При пиелонефрите отмечаются длительный субфебрилитет или «немотивированные» подъемы температуры. В целом, для патологии мочевыделительной системы характерны дизурические симптомы.
Группа, обозначенная как «другие заболевания», при которых возможно наличие хронической боли в животе у детей, представлена разнообразной патологией, в т. ч. редко встречающейся. Однако чаще наблюдается гинекологическая патология у девочек — сальпингит, аднексит, кисты яичников. Боль при этом чаще локализуется внизу живота, в мезогастральной области, может быть острой, приступообразной и тянущей, ноющей, постоянной, иррадиирующей в поясницу. У менструирующих девочек она возможна внизу живота во время овуляционного цикла.
Синдром раздраженного кишечника

Кандидат медицинских наук. Член Ассоциации проктологов России. Научный сотрудник кафедры хирургических болезней. Стаж +7 лет. Принимает в Университетской клинике. Цена приема 2000 руб.
- Запись опубликована: 30.06.2020
- Время чтения: 1 mins read
Под синдромом раздраженного кишечника (СРК, спастическая толстая кишка) понимают тип расстройства работы желудочно-кишечного тракта, проявления и признаки которого включают: боль в животе, учащение позывов к дефекации, увеличение газообразования, вздутие живота, спазмы, пищевую непереносимость.
Что подразумевают под синдромом раздраженного кишечника?
Синдром РК представляет собой функциональное расстройство ЖКТ, характеризующееся изменениями в функционировании группы органов, приводящими к набору симптомов, называемых СРК. Это означает, что это проблема с подвижностью кишечника, а не какое-либо повреждение тканей пищеварительной системы. Патология может возникать как у взрослых, так и у детей.
В прошлом этот синдром также называли: спастической кишкой, функциональным заболеванием кишечника, колитом, нервной кишкой.
СРК относится к группе наиболее распространенных заболеваний, которыми страдают не менее 20% населения всего мира. Патология диагностируется преимущественно у женщин 30-40 лет.

Синдром РК
Причины развития синдрома раздраженного кишечника
Точная причина развития синдрома раздраженного кишечника неизвестна. Считается, что это заболевание связано с рядом факторов, в том числе:
- с изменением моторики желудочно-кишечного тракта;
- аномальными сигналами нервной системы;
- повышенной чувствительностью к боли;
- пищевой непереносимостью.
Ниже перечислены факторы риска, которые, как считается, вызывают СРК:
- Аномальные движения толстой кишки и тонкой кишки (слишком быстрые или медленные или слишком активные).
- Повышенная чувствительность к боли, вызванной полным кишечником или накопившимися газами.
- Чувствительность к пище, возможно, вызванная плохой абсорбцией сахара или кислот в пище.
- Гастроэнтерит (желудочный грипп) – вирусная или бактериальная инфекция желудка или кишечника.
- Психологические нарушения, к которым относятся тревога или депрессия, наблюдаются у многих с СРК, хотя доказательств, что эти состояния служат прямой причиной синдрома не обнаружено.
Дисбаланс репродуктивных гормонов или нейротрансмиттеров.
Генетика считается возможной причиной СРК, но до сих пор эта наследственная связь не доказана.
Симптомы синдрома раздраженного кишечника
Существуют разные формы этого функционального нарушения. СРК, протекающий с диареей характеризуется хронической или рецидивирующей диареей. Другая форма – СРК с запорами, характеризуется связанными с запором болями и дискомфортом в животе. У некоторых пациентов эти симптомы (диарея и запор) чередуются.
Синдром РК в основном характеризуется болями и спазмами. Другие симптомы:
- Диарея: синдром РК с диареей часто сопровождается внезапными побуждениями к испражнениям и жидким стулом.
- Запор: синдром РК, характеризующийся запором, может сопровождаться постоянным напряжением во время дефекации и редким стулом.
- Увеличение газообразования . Вздутие.
- Боль или дискомфорт перед дефекацией. Спастическая боль после употребления определенных продуктов.
- Тошнота.
- Слизистый (или пенистый) стул.
- Необъяснимое снижение веса и потеря аппетита .
- У женщин возможно более тяжелое течение менструации.


Почти 70% людей с этим синдромом также испытывают расстройство желудка, хотя это не считается симптомом. Признаки заболевания часто облегчаются с опорожнением кишечника
Диагноз СРК основан на продолжительности не менее шести месяцев и частоте признаков и симптомов – не менее трех раз в месяц.
Синдром раздраженного кишечника с диареей и с запором
К наиболее распространенным проявлениям синдрома РК с диареей относятся:
- частый стул;
- ощущение невозможности опорожнения кишечника во время дефекации;
- тошнота.
Дополнительные признаки и симптомы:
- газообразование;
- боль/дискомфорт в животе;
- внезапные позывы к испражнениям;
- жидкий стул.
К наиболее распространенным проявлениям синдрома РК с запором относятся:
В чем отличие между синдромом раздраженного кишечника и воспалением кишечника
Несмотря на то что синдром РК и ВЗК – воспалительные заболевания кишечника, и они могут иметь сходные проявления: боли в животе, срочные испражнения, диарею, однако это разные патологии.
Воспаление кишечника (ВЗК) – это группа отдельных заболеваний, которая включает такие патологии, как язвенный колит и болезнь Крона, являющиеся более тяжелым состоянием.
Синдром РК считается функциональным расстройством ЖКТ, поскольку присутствует нарушение функции кишечника. Это группа симптомов, а не болезнь сама по себе, поэтому она называется «синдромом» и считается менее серьезной, чем ВЗК.
Синдром раздраженной кишки не вызывает сильного воспаления (в отличие от ВЗК), и не приводит к необратимому повреждению кишечника, кишечному кровотечению, ректальному кровотечению, язве или другим серьезным осложнениям, которые часто наблюдаются при ВЗК.
В чем отличие между СРК и синдромом избыточного роста бактерий в тонкой кишке
Избыточный рост бактерий (SIBO) в тонкой кишке считается одним из факторов, который может вызвать симптомы синдрома РК. Следует отметить, что медицинские данные исследований SIBO противоречивы.
Некоторые исследования показывают увеличение производства газа кишечными бактериями как причину боли и вздутия живота при СРК. Тем не менее другие исследования, проведенные для определения того, является ли SIBO причиной СРК и помогает ли SIBO антибиотикотерапия в снижении или устранении симптомов СРК, не являются окончательными.
Диагностика синдрома раздраженного кишечника
Синдром РК диагностируется путем исключения других нарушений ЖКТ, при наличии которых развиваются сходные симптомы. Для этого требуется консультация квалифицированного гастроэнтеролога или проктолога. Врач собирает полный подробный анамнез и проводит физическое обследование, чтобы определить продолжительность и частоту появления симптомов.
Чтобы поставить диагноз СРК, продолжительность симптомов должна длиться минимум шесть месяцев и должна происходить по крайней мере три раза в месяц.
Дифференциальная диагностика СРК проводится в отношении:
- кишечных инфекций (амебиаза, бактериальных);
- реакций на пищевые продукты (молочные, спиртосодержащие, кофеинсодержащие, трансгенные жиры, фрукты, черный хлеб и др.);
- реакций на чрезмерный прием пищи, на изменение привычек питания;
- реакций на принимаемые лекарственные препараты (антибактериальные, слабительные средства, препараты, содержащие железо или желчные кислоты);
- ВЗК (язвенного колита, болезни Крона);
- наличия нейроэндокринных опухолей (карциноидного синдрома, опухоли, зависимой от вазоинтестинального пептида);
- наличия эндокринных заболеваний (например, гипертиреоза);
- синдрома мальабсорбции (постгастрэктомического, панкреатического, энтерального);
- наличия психопатологических состояний;
- проктоанальных заболеваний, например, диссинергии мышц тазового дна;
- некоторых гинекологических заболеваний, например, эндометриоза;
- женских функциональных состояний – ПМС, беременности, климактерического периода.
Специалист назначит необходимые исследования, которые включают анализы крови, анализ кала, КТ (рентген сейчас назначается редко). Лабораторная диагностика (анализ крови) помогает определить некоторые формы СРК.
Боль в животе
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диагностика ее причины может быть затруднена, поскольку в брюшной полости расположено много органов, относящихся к разным системам. Это органы желудочно-кишечного тракта (ЖКТ): желудок, печень, желчный пузырь, поджелудочная железа, кишечник; мочевыделительной системы: почки, мочеточники, мочевой пузырь; половой системы: яичники. Заболевания каждого из этих органов могут вызывать боли и требуют тщательной диагностики и специфического лечения.
Перед тем, как познакомиться с каждым из этих болевых синдромов, напомним, о каких характеристиках боли врач обязательно спросит на приеме.
Врач выявляет наибольшую болезненность при несильном надавливании (прощупывании) живота. Процедуру проводят в положении лежа на спине со слегка согнутыми коленями. Так мышцы брюшной стенки расслабляются, и проводить пальпацию легче.
Боль может быть нестерпимой, сильной или слабой, постоянной или периодической, ноющей, сжимающей, острой, тупой, распирающей или похожей на тяжесть в животе.
Отдает ли боль куда-либо, усиливается ли при движении, кашле, сопровождается ли тошнотой, повышением температуры тела, поносом.
В связи с чем появилась боль (изменение режима или состава питания, стресс, травма и др.)? Усиливается ли она, или интенсивность остается постоянной? Менялся ли характер или локализация боли?
Есть ли такое положение, в котором боль минимальна? Уменьшается ли боль при соблюдении определенного питания, проходит ли после рвоты или посещения туалета и т. д.?
Схваткообразные боли около пупка и боли, захватывающие всю центральную часть живота и сопровождающиеся урчанием, вздутием, запорами или поносами, тошнотой и рвотой,
Тупые или острые, распирающие или ноющие боли могут отдавать за грудину по ходу пищевода. Часто сопровождаются тошнотой, отрыжкой, изжогой, чувством переполнения живота (тяжести в животе) после приема пищи. Возникают как на голодный желудок, так и после еды. Причиной появления таких болей обычно становятся пищевые погрешности: постоянное употребление острой, жареной, копченой, излишне жирной пищи, еды всухомятку или большими порциями.
Боль может возникать на фоне стресса, при употребление алкоголя и при инфицировании хеликобактер пилори (Helicobacter pylori).
На фоне такой боли могут возникать: повышение температуры, тошнота, сухость и горечь во рту, отрыжка, вздутие живота и болезненность при поколачивании ребром ладони по нижним ребрам справа. Боль часто отдает в правую лопатку, ключицу, плечо. Если боль становится нестерпимой, сопровождается рвотой, не приносящей облегчения, бледностью кожных покровов, потливостью, желтушностью кожи и склер – это печеночная колика.
Ее причина – желчный камень, преграждающий путь оттока желчи, перерастяжение и воспаление желчного пузыря.
Боли очень интенсивные, постоянные, часто опоясывающие, усиливаются в положении лежа на спине. Сопровождаются рвотой, лихорадкой, изжогой, вздутием живота.
Причина таких болей – поражение поджелудочной железы вследствие приема алкоголя, чрезмерного количества жирной и острой пищи.
Боли слабые, тупые, изначально могут появиться в эпигастральной области. Через 3-5 часов от момента появления усиливаются, распространяются в пупок, поясницу, пах. Сопровождаются тошнотой, запором или поносом, повышением температуры тела.
Могут быть вызваны либо кишечной коликой, либо пищевым отравлением. Для пищевого отравления характерны головная боль, озноб, ломота в мышцах и повышение температуры тела. Коликам эти симптомы не присущи.
Это проявление дискинезии желчевыводящих путей или холецистита, который является осложнением желчнокаменной болезни. Также боль в правом подреберье может быть симптомом поражения печени, вызванным неправильным питанием, вредными привычками или вирусными заболеваниями.
Диагноз кишечной колики, как и пищевого отравления, ставится на основании жалоб пациента и сбора анамнеза.
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Причем для установления причины гастрита или язвы во время ЭГДС проводят биопсию, т. е. берут образец слизистой оболочки для последующего исследования. Наличие хеликобактер пилори можно определить с помощью нового теста – С 13 – уреазный дыхательный тест.
13С-уреазный дыхательный тест – высокочувствительный и высокоспецифичный тест, основанный на анализе проб выдыхаемого воздуха, для выявления Helicobacter pylori.
Для диагностики дискинезии желчевыводящих путей применяют дуоденальное зондирование и внутривенную холецистографию, а для желчнокаменной болезни – УЗИ печени и желчного пузыря.
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Диагноз острого панкреатита ставится по результатам анализов крови и мочи (повышение активности панкреатических ферментов амилазы и липазы), а также УЗИ, КТ и МРТ поджелудочной железы.
Фермент слюнных желез и поджелудочной железы, участвует в расщеплении углеводов. Тест используют преимущественно в диагностике панкреатитов.
Исследование, позволяющее оценить состояние и диагностировать патологию поджелудочной железы.
При болях справа ниже пупка выполняют УЗИ органов брюшной полости, общий анализ крови с обязательным подсчетом лейкоцитарной формулы, анализ крови с обязательным определением лейкоцитарной формулы, поскольку содержание лейкоцитов в крови увеличивается соответственно стадиям острого аппендицита. При неясной клинико-лабораторной картине хирург может провести диагностическую лапароскопию.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Исследование включает в себя определение общего количества лейкоцитов в крови и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов.
Категорически запрещено в такой ситуации использовать грелку! Следует незамедлительно вызвать скорую помощь.
При появлении боли в эпигастральной области следует как можно быстрее обратиться к гастроэнтерологу, который назначит ЭГДС. К сожалению, вероятность онкологического заболевания желудка существует даже в молодом возрасте.
Если сильные боли в правом подреберье, которые не удается снять домашними средствами, появились впервые, вызывайте скорую помощь. Принять лекарство при возникновении таких болей можно, если вы знаете свой диагноз, и боль вызвана обострением заболевания.
Если же боль стала нестерпимой, и к ней присоединились ранее не возникавшие симптомы (желтуха, рвота, лихорадка и т. д.) – срочно вызывайте бригаду скорой медицинской помощи.
При подозрении на острый аппендицит надо срочно вызвать скорую помощь. До приезда бригады больного уложить в постель, обеспечить покой.
Боли в области всего живота и справа ниже пупка – только скорая помощь.
Боли около пупка
Если причина таких болей – кишечная колика, то вначале назначают спазмолитики, которые ослабляют или устраняют спазмы гладкой мускулатуры внутренних органов, внутримышечно и/или внутривенно. Затем проводят лечение основного заболевания, вызвавшего колику (колика – не диагноз, а симптом!), вплоть до хирургического вмешательства, если колика сопровождает непроходимость кишечника. Если причина болей – пищевое отравление, могут назначить внутривенную инфузионную терапию, чтобы возместить потерю жидкости с рвотой или поносом, иногда антибиотики, кишечные антисептики.
Боли в эпигастральной области
Если причина боли – хеликобактерный гастрит, как основной фактор риска развития рака желудка, или язвенная болезнь, вызванная Helicobacter pylori, врач-гастроэнтеролог назначает лекарственные препараты для борьбы с микроорганизмом.
Боли в правом подреберье
Для лечения дискинезии желчевыводящих путей врач может назначить спазмолитики и желчегонные средства (только при отсутствии камней в желчном пузыре). Желчнокаменная болезнь служит показанием к удалению желчного пузыря.
Боли в области всего живота
Для лечения острого панкреатита необходима тщательно подобранная врачом многокомпонентная терапия, постоянное наблюдение за пациентом, иногда – в стационаре.
Боли справа, ниже пупка
При остром аппендиците требуется удаление воспаленного червеобразного отростка – аппендэктомия.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.