Реабилитация после инфаркта
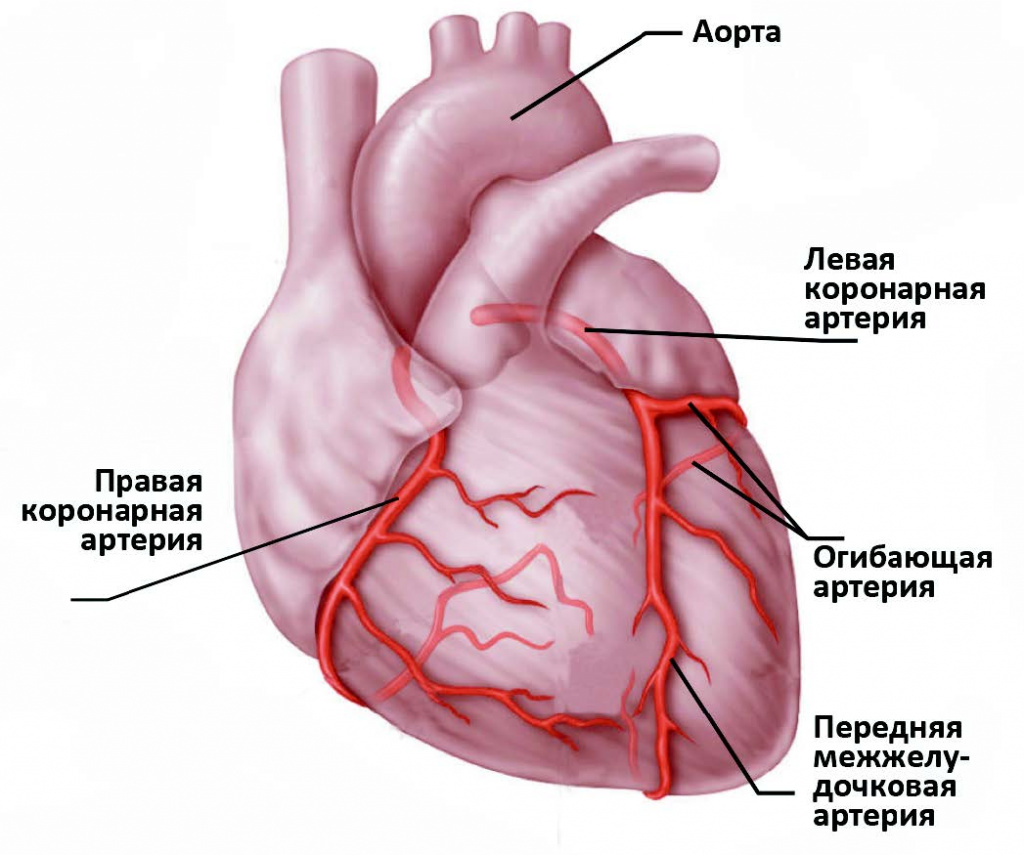
Во время инфаркта миокарда (дальше для краткости будем писать просто «инфаркт») кровь полностью перестаёт поступать в миокард, мышечный средний слой сердца. Часть мышечной ткани отмирает. Впоследствии в месте некроза появляется рубец, который потом мешает сердцу работать в полную силу. Настоящую опасность создают осложнения инфаркта.
1 год после после инфаркта — это кризисный срок. Нужно повышенное внимание к здоровью! В течение всего этого срока необходимо «пристальное» наблюдение кардиолога, неукоснительное выполнение всех его рекомендаций и ведение здорового образа жизни.
Обычно осложнения развиваются, пока окончательно не образовался рубец на миокарде, и не произошла частичная адаптация сердца к новым условиям, что обычно занимает от нескольких месяцев до нескольких лет. Например, если страдают узлы, которые координируют работу разных отделов сердца, развивается аритмия. А у ряда пациентов в зоне инфаркта «выпячиваются» стенки сердца. Это аневризма, она может привести к разрыву сосудов. Аневризма становится хронической в момент затвердения рубцов. Тогда она вызывает сердечную недостаточность — постоянное нарушение кровотока в органах.
Сердечная недостаточность может развиться и просто в результате обширного поражения миокарда после инфаркта. Тогда комплексное лечение проводится пожизненно, т.к. прогноз в данном случае крайне неблагоприятный.
Часть инфарктов больные переносят на ногах. Позже это видно на электрокардиограмме. После перенесенного инфаркта вероятность госпитализации через год с повторным составляет 9%. Второй инфаркт сильно снижает шансы на полноценное восстановление здоровья.
Инфаркт в острой стадии — госпитализация в отделение реанимации или палату интенсивной терапии.
Инфаркт в позднем остром периоде и в подострой стадии — перевод в отделение кардиологии с последующим наблюдением по месту жительства.
Проведение реабилитации возможно в специализированных санаториях.
Возвращение к обычной жизни, которую часто корректирует группа инвалидности. Больничный после инфаркта длится 3-4 месяца. После этого человек может вернуться к работе, возможно с переводом на менее тяжелую в физическом и психологическом плане должность или профессию. Реабилитация после инфаркта начинается уже, практически, на следующий день после его возникновения. Раннее начало дозированной физической нагрузки значительно улучшает прогноз заболевания. Данные мероприятия невозможно проходить самостоятельно, необходимо всё это выполнять под постоянным корректирующим надзором врача. Объем физических нагрузок и скорость их прироста у разных больных может значительно отличаться.
Постельный режим в первые дни усугубляет расстройства кровообращения. Здоровой части сердечной мышцы нужны тренировки, если доктор разрешил.
Все перенесшие инфаркт должны ежедневно следить за артериальным давлением и пульсом. Норма отличается. Давление перенесшего инфаркт человека: верхнее — не выше 130, нижнее — не выше 80.
После инфаркта жизненно важно бороться с избыточным весом. Целевые значения индекса массы тела составляют 20-25 кг/м2, окружности талии – менее 80 см для женщин и менее 94 см для мужчин.
Врачи советуют отказаться от легкоусваиваемых углеводов, ограничить потребление насыщенных жиров и транс-изомеров жирных кислот (колбасы, кондитерские изделия, жирные сорта мяса). Ограничьте соль. Ешьте овощи, фрукты, цельнозерновые продукты, нежирные молочные продукты, бобовые, постное мясо, птица. Полезны растительные масла: оливковое, горчичное, льняное, рыжиковое. В меру полезны орехи, а также рыба. Помните, любой алкоголь и, особенно, курение опасно ускоряют пульс.
Инфаркт может сказываться на душевном здоровье. Некоторые отрицают болезнь и не намерены менять образ жизни. Из-за новых ограничений развиваются тревога и депрессия. В этом случае нужны консультации психолога или психотерапевта. Важно сохранять оптимизм, не допустить патологических изменений личности и развития невроза. Больному нужна помощь, если он постоянно раздражен, резко впадает в мрачное настроение, плохо спит, боится прислушиваться к своему сердцу и оставаться в одиночестве. Психическая реабилитация проходит быстрее, если пациент окунается в привычный образ жизни, возвращается к работе.
Секс после инфаркта? Запросто. Но нужно предварительно проконсультироваться с доктором.
После инфаркта необходимо постоянное наблюдение у врача-кардиолога. Того, который хорошо знает историю вашей болезни. Он скорректирует дозу лекарств или направит на дополнительные исследования. Врач должен не пропустить опасную ситуацию, когда может понадобиться стентирование или шунтирование. Эти операции предотвращают повторный инфаркт.
Ингибиторы ангиотензинпревращающего фермента борются с высоким давлением и предотвращают неблагоприятную «перестройку» сердца после инфаркта.
Бета-блокаторы замедляют ритм сердца, улучшают питание миокарда и управляют сердечной недостаточностью.
Антиагреганты защищают от тромбов. После инфаркта антиагреганты необходимо принимать пожизненно, они снижают риск повторного инфаркта на 1/3. Кардиомагнил — самый назначаемый антиагрегант в России. Препарат доступен в дозировке 75 мг ацетилсалициловой кислоты. Эта доза эффективна и в тоже время обладает высоким профилем безопасности.
Статины снижают уровень холестерина.
Следуйте правилам, настраивайтесь на выздоровление. После инфаркта сердце будет служить долго, если вы будете достаточно заботиться о своем здоровье.
Адаптировано из материалов:
Попов В.Г. Повторные инфаркты миокарда. — М.: «Медицина», 1971. — С.200
Барбараш О. Л., Седых Д . Ю., Горбунова Е. В. Основные факторы, определяющие риск развития повторного инфаркта миокарда. Сердце: журнал для практикующих врачей. 2017; 16 (1): 10-50
Клинические рекомендации «Острый инфаркт миокарда с подъемом сегмента ST электрокардиограммы», 2020, http://cr.rosminzdrav.ru/#!/schema/135. Ссылка действительна на 12.04.2021.
Клиническая фармакология / под ред. В.Г. Кукеса. 4-е изд. М.: ГЭОТАР-Медиа, 2008. С. 392–395.
Кардиомагнил – самый назначаемый препарат в категории препаратов с МНН ацетилсалициловая кислота (в том числе с магния гидроксидом) АТС-класса В01АС. По результатам исследования PrIndexтм «Мониторинг назначений врачей», проведенного ООО «Ипсос Комкон» (16 городов России); осень 2014-2 кв. 2020; терапевты, включая врачей общей практики.
Antithrombotic Trialists’ Collaboration. Collaborative meta-analysis of randomized trials of antiplatelet therapy for prevention of death, myocardial infarction, and stroke in high risk patients. BMJ 2002;324:71–86
Инструкция по применению лекарственного препарата для медицинского применения Кардиомагнил. РУ П№013875/01
Serebruany V. et al. Risk of Bleeding Complications With Antiplatelet Agents: Meta-Analysis of 338,191 Patients Enrolled in 50 Randomized Controlled Trials. American Journal of Hematology 2004; 75:40–47
Яковенко Э. П., Краснолобова Л. П., Яковенко А.В. и соавт. Влияние препаратов ацетилсалициловой кислоты на морфофункциональное состояние слизистой оболочки желудка у кардиологических пациентов пожилого возраста. Сердце 2013; 12(3): 145-50
Баркаган З.С. и др. Сравнительный анализ основных и побочных эффектов различных форм ацетилсалициловой кислотыКлиническая фармакология и терапия. 2004;13(3):1-4
Верткин А.Л., Аристархова О.Ю., Адонина Е.В. и соавт. Безопасность и фармакоэкономическая эффективность применения различных препаратов ацетилсалициловой кислоты у пациентов с ИБС. РМЖ 2009; 8: 570–5
Реабилитация после инфаркта
Перенесенный инфаркт миокарда требует постоянного наблюдения со стороны специалиста и ряда мер по восстановлению состояния пациента. Реабилитация базируется на 3-х основных задачах, которые необходимо выполнить для полноценного выздоровления – медикаментозная и профилактическая терапия, период восстановления, оказание первой помощи.
Исследованиями в области сердца и сердечно-сосудистых патологий занимается медицинский центр «клиника ABC». Учреждение проводит все виды диагностики с помощью инновационного оборудования и помогает разрабатывать индивидуальные методы терапии. Реабилитация после инфаркта в Москве осуществляется в клинике согласно установленным нормам и правилам проведения подобных мероприятий.
Этапы реабилитации
Сроки реабилитации после инфаркта миокарда могут достигать продолжительного периода и, в среднем, составляют около 1 года.
Ранний – госпитализация. Начинается на 2-е сутки после проведения терапевтических мероприятий в стационаре. Проводится физическая реабилитация после инфаркта. Длительность достигает до 10 суток.
Поздний. Главной задачей в данный период является сохранение положительной динамики, устранение факторов, способных привести к рецидивам. Длительность – до 30 дня.
Ранний – послестационарный. Главной целью является восстановление кардиальных структур с сопутствующим отслеживанием состояния пациента. Длится период 2-3 месяца.
Поздний – послестационарный. Проводится после перенесенного инфаркта на протяжении 3-6 месяцев. Данный этап включает поддерживающую терапию и лечебно-профилактические занятия.
Заключительный этап. Разработка схем поддерживающего лечения. При необходимости возможна повторная госпитализация. Период – с 6 по 16 месяцы.
Длительность реабилитации может варьироваться в зависимости от динамики и других сопутствующих факторов.
Как проходит реабилитация после инфаркта:
мероприятия сводятся к восстановлению работы сердечной мышцы;
оказание психологической помощи;
проведение профилактических мер, препятствующих повторному развитию патологии.
Действия должны проводиться под наблюдением врача.
Первый этап – раннее восстановление
Первый этап длится не более 10 суток. При этом время реабилитации после инфаркта может сокращаться до 7 дней при наличии положительной динамики.
Схему терапию определяет лечащий специалист, при необходимости возможно корректировка.
Данный период также подразделяется на несколько этапов.
1 сутки
Лечение после инфаркта проводится в условиях стационарного отделения с применением лекарственных средств.
Тромболитики. Назначаются при образовании тромбов в аорте и коронарных артериях. К данной группе препаратов относятся – Гепарин, Аспирин.
Блокаторы. Способствуют восстановлению и нормализации артериального давления.
Антиаритмические препараты. Назначаются в тяжелых случаях и только с разрешения врача, так как возможны осложнения.
При этом в первый день реабилитации рекомендован постельный режим, при котором необходимо периодически переворачивать пациента.
2-3 сутки
В данный период продолжается реабилитация. Разрешается проводить в положении сидя не более получаса в день. Также проводятся минимальные упражнения со сгибанием-разгибанием рук и ног.
Дополнительно назначается кинезитерапия, позволяющая устранить застойные процессы в тканях. Длительность воздействия – не более 1 часа в сутки.
4-10 день
На данном этапе выполняются незначительные физические нагрузки. При этом разрешается совершать короткие прогулки по 5-10 минут не чаще 3-х раз в сутки.
Допускается выполнять комплекс лечебных упражнений, но не более 10 минут на каждое упражнение.
Также проводится медикаментозная терапия.
Второй этап – частичная стабилизация
Реабилитация начинается после первых 10 суток. При этом программа реабилитации после инфаркта составляется индивидуально. Больной переводится в общее отделение. Главным методом лечения является лечебная физкультура, состоящая из минимальных действий, дыхательных упражнений. Расстояние для прогулок не должно превышать 300 метров. При этом каждые 20-30 метров необходимо делать перерыв.
Упражнения, поделенные на 2 равных подхода, выполняются 2 раза в сутки – утром и вечером.
Срок реабилитации после инфаркта на 2-м этапе составляет до 30 дней. На этом этапе упражнения выполняются в условиях медицинского учреждения под присмотром специалиста.
Разрешается проводить упражнения на беговых дорожках, совершать пешие прогулки по полчаса 2 раза в день.
О любых изменениях в состоянии необходимо сообщить лечащему специалисту.
Третий этап – выписка и первое время вне стен больницы
Данный период характеризуется применением лекарственных препаратов (из группы Милдроната), гипотензивных средств и выполнением умеренных механических нагрузок.
При необходимости дополнительно могут назначаться антиаритмические препараты, минерально-витаминные комплексы, в состав которых входит магний и калий.
Специалист составляет рацион пациента в каждом случае отдельно.
Основные правила питания:
Исключение из рациона жирной пищи, жареного, копченостей, консервов и полуфабрикатных изделий.
Сокращение потребления соли – до 5 граммов в сутки. Полный отказ от продукта не допускается.
Употребление жидкости не менее 1,5 л. в день.
Пищу употребляют небольшими порциями 3-6 раз в сутки. При этом в рационе должны присутствовать продукты, богатые различными витаминами.
При отсутствии каких-либо конкретных рекомендаций по питанию необходимо придерживаться меню лечебного стола No10.
Все действия проводятся в амбулаторных условиях.
Четвертый этап – выздоровление
Данный период восстановления подразумевает под собой постоянное соблюдение рекомендаций по питанию. При этом придерживаться принципов питания необходимо на протяжении нескольких лет.
В дополнении назначаются лекарственные средства.
2-3 раза в месяц необходимо проводить профилактические осмотры у специалиста с обязательным прохождением диагностик – ЭКГ, измерений ритмов сердечных сокращений, фиксирования показателей артериального давления.
Ментальное восстановление
Подобная реабилитация пациентов после инфаркта миокарда зависит от психологической стабильности и проводится квалифицированными психотерапевтами, психологами.
Нестабильность психоэмоционального фона приводит к возрастанию кортизола, адреналина в крови, что провоцирует усиление деятельности сердечной мышцы и, как следствие, вызывает различные нарушения.
При тревожных состояниях назначаются седативные препараты – Валериана, Пустырник. В случаях тяжелых расстройств могут применяться антидепрессанты. Однако назначаются данные средства крайне осторожно.
Психологическая реабилитация после инфаркта также включает в себя проведение общих тренингов, посвященных проблеме. Применяются методы когнитивно-поведенческой терапии. Также рекомендуется проводить общие семейные терапии, которые помогут наладить обстановку в семье и исключить риски развития негативных эмоций.
Дальнейшие клинические рекомендации
Дальнейшее лечение проводится в домашних условиях. Однако при этом требуется соблюдать следующие рекомендации:
отказ от курения и спиртных напитков;
исключение посещений саун, бань, горячих ванн;
выполнение умеренных физических нагрузок;
избегание стрессовых ситуаций;
соблюдение правили рациона питания;
профилактические осмотры у кардиолога.Допускается умеренная сексуальная активность при стабильных показателях артериального давления.
В заключение
Следует учитывать, что не все пациенты осведомлены о том, сколько длится реабилитация после инфаркта, в связи с чем, рекомендуется сообщить о возможных сроках. При этом сам процесс может занять длительное время, особенно у лиц пожилого возраста (до 1,5 лет). Однако полное выполнение всех предписанных рекомендаций специалиста помогут восстановить работу сердца и избежать осложнений и рецидивов.
Пройти полный спектр исследований в области сердечно-сосудистых заболеваний позволяет наш медицинский центр реабилитации после инфаркта «Клиника ABC». Учреждение обладает всем необходимым набором инновационного оборудования и штатом квалифицированных сотрудников, которые проведут диагностику и помогут назначить соответствующее лечение. Записаться на прием к кардиологу можно по указанным номерам.
Что делать после инфаркта миокарда

На вопросы, которые часто задают на нашем сайте люди, перенесшие инфаркт миокарда, отвечает Писанко Дмитрий Петрович, Врач-кардиолог высшей квалификационной категории. Кандидат медицинских наук со стажем более 20 лет
Неправильно полагать, что после инфаркта миокарда жизнь заканчивается. Большинство людей, перенесших инфаркт, вернулись к своей прежней работе, к своей обычной жизни. Во всяком случае самое страшное уже позади, и теперь все зависит от своевременной и правильной реабилитации.
Узнайте подробнее о реабилитации после инфаркта миокарда в статье
По данным Всемирной организации здравоохранения образ жизни на 50% определяет здоровье человека, поэтому придерживаясь принципов здорового образа жизни человек продлевает и сохраняет высокое качество жизни. Принимайте препараты, которые выписал вам врач — даже если вас ничего не беспокоит. Сердце, как мышечный орган, нуждается в поддержке. Прием препаратов помогает снизить смертность и соответственно увеличить не только продолжительность, но и качество жизни. Регулярно посещайте своего лечащего врача.
Почему после выписки из стационара многие больные испытывают слабость
В больнице вам долгое время приходилось оставаться в кровати, поэтому вернувшись домой, вы обязательно будете испытывать слабость. Основная причина слабости не поражение вашего сердца в результате инфаркта миокарда, а в том, что бездействующие мышцы быстро ослабевают. За неделю без нормальной работы мышцы теряют около 15% силы.
Восстановить утраченные силы можно только с помощью физических упражнений. Программа составляется врачом и предусматривает постепенное наращивание упражнений и их интенсивности. Но даже регулярно тренируясь необходимо от 2 до 6 недель, а то и больше, чтобы вернуть мышцам нормальное состояние.
Важно: большое значение для больных, перенесших инфаркт, имеет формирование коллатералей — «дополнительных» сосудов, по которым кровоснабжение сердечной мышцы осуществляется в обход пораженных коронарных артерий. Формирование таких сосудов возможно с помощью лечебной физкультуры.
Когда можно вернуться к работе?
Более 80% людей, перенесших инфаркт, возвращаются к своей прежней работе. Восстановление трудоспособности зависит от того насколько сильно затронуто сердце и чего требует от вас работодатель.
Конечно, следует исключить работу, связанную с тяжелыми физическими нагрузками и высокой напряженностью, а также ночную работу, с ненормированным рабочим днем и работу, предусматривающую командировки.
На работе должна быть предусмотрена возможность для перерывов через каждые 2 часа и обязательный перерыв на обед.
В любом случае решить какую работу может выполнять человек, перенесший инфаркт может только врач на основании длительного наблюдения и медицинских (электрокардиографических и др.) обследований.
Какие физические упражнения необходимо выполнять после инфаркта миокарда?
Физические нагрузки для людей перенесших инфаркт миокарда, являются лекарством, и, как всякое лекарство, их необходимо строго дозировать. С помощью специальных тестов на тренажерах, «велосипеде» или движущейся дорожке врач подберет вам варианты упражнений и их объем.
Лечебная физкультура назначается через 2-3 недель после перенесенного инфаркта и включает в себя утреннюю гигиеническую гимнастику, лечебную гимнастику, дозированную ходьбу.
Правильно подобранные физические нагрузки укрепляют сердечно-сосудистую систему, приводят к формированию коллатералей и имеют положительный психологический эффект.
Рекомендации по выполнению тренировок:
- физические тренировки, включая ежедневную утреннюю гимнастику, должны быть регулярными и проводить их желательно на свежем воздухе;
- начинать следует с малых нагрузок и постепенно их увеличивать (лучше под контролем врача или инструктора ЛФК);
- при появлении во время тренировки приступа стенокардии, выраженного сердцебиения или сильной одышки необходимо остановиться и отдохнуть. Это явления перегрузки. Необходимо временно снизить нагрузку;
- не нужно начинать упражнения сразу после еды, лучше выполнять их натощак или не раньше чем час после еды;
- необходимо избегать тренировок в тяжелых погодных условиях (мороз, ветер, жаркая влажная погода);
- не следует устраивать соревнования или достигать каких-то спортивных результатов.
Тренировки должны доставлять удовольствие, хорошие эмоции, чтобы выработалась потребность в регулярных физических нагрузках.
Как правильно питаться?
Что нельзя после инфаркта
Необходимо исключить продукты, возбуждающие нервную систему и деятельность сердечно-сосудистой системы: мясной бульон, рыбный навар, острые закуски и приправы, пряности, крепкий чай и кофе, алкоголь, консервы, мороженое, шоколад.
Также следует исключить трудноперевариваемые, вызывающие брожение в кишечнике (молоко, виноградный сок и др.) и повышающие свертываемость крови (сливки, сметана и др.) продукты.
Следует ограничить следующие продукты:
- поваренную соль и соленья;
- жирное мясо, бекон, сардельки, сосиски, ветчину, вареные и копченые колбасы, свиное сало;
- субпродукты — печень, почки, мозги, сердце;
- яичные желтки (не более 2-3 яиц в неделю);
- сладости и кондитерские изделия (конфеты, варенье, торты, пирожные и др);
- прожаривание следует заменить варкой, тушением или приготовлением на пару.
Особо опасно:
- переедание;
- преобладание в пище животных жиров и холестерина;
- злоупотребление высококалорийными углеводами (сладостями, кондитерскими и мучными изделиями).
Что можно после инфаркта
Людям, перенесшим инфаркт рекомендуется:
- нежирное мясо в отварном виде, тощее мясо курицы и индейки (приготовленное без кожи), нежирная рыба;
- нежирные молочные продукты — простокваша, кефир, творог;
- растительные масла — подсолнечное, оливковое, льняное, соевое;
- свежие овощи;
- фрукты и ягоды. Яблоки, цитрусовые, клубника, авокадо, черника и груши – 2-3 раза в неделю (эти плоды богаты грубыми пищевыми волокнами);
- сухофрукты — не больше одной горсти в день;
- все виды рассыпчатых и слизистых каш, кроме манки. Допустимо 1-2 раза в неделю готовить на гарнир макароны из твердых сортов пшеницы.
Принимать пищу следует 5 раз с промежутками в 3 часа, малыми порциями, последний прием пищи не позднее чем за 3 часа до сна.
Кардиологический санаторный центр Переделкино
После выписки из больницы для успешного восстановления после инфаркта миокарда необходимо пройти реабилитацию в специализированном кардиологическом санатории.
Здесь вы сможете максимально восстановить физическое и психологическое здоровье, режим двигательной активности, а также подготовиться к нагрузкам, которые ожидают вас в работе и быту.
Цель санаторной реабилитации — формирование привычки к здоровому образу жизни, двигательной активности и правильному питанию.
Уважаемые читатели, статьи носят ознакомительный характер. Перед применением рекомендаций необходимо проконсультироваться с врачом.
Территория санатория с волшебной природой, в котором растут многовековые деревья, чистый воздух и тишина.

- Восстановление после коронавирусной инфекции
- Восстановление
- Лечение
- Отдых
- Кардиодиагностика
- Кардиодиагностика выходного дня
- Кардиопрофилактика
- Пакетные туры
- Щитовидная железа
- Сахарный диабет
- Избыточная масса тела
- Здоровые сосуды
- Здоровые суставы
- Здоровая печень
Информация по приказу 956Н
Сведения о регистрации
Сведения об учредителях
Руководство
Режим работы
График приема граждан руководителем и уполномоченными лицами
Адреса и контакты органов в сфере охраны здоровья
Информация о правах и обязанностях граждан в сфере охраны здоровья
Программа госгарантий
Правила оказания платных услуг
Медицинский персонал
График работы и часы приема медработников
Перечень ЖНВЛП
Перечень ЛП, назначаемых по решению комиссии
Лицензия
Приказы
Тарифы
Политика конфиденциальности
1. Общие положения
Настоящая политика обработки персональных данных составлена в соответствии с требованиями Федерального закона от 27.07.2006. №152-ФЗ «О персональных данных» и определяет порядок обработки персональных данных и меры по обеспечению безопасности персональных данных ООО КСЦ «Переделкино» (далее – Оператор).
Оператор ставит своей важнейшей целью и условием осуществления своей деятельности соблюдение прав и свобод человека и гражданина при обработке его персональных данных, в том числе защиты прав на неприкосновенность частной жизни, личную и семейную тайну.
Настоящая политика Оператора в отношении обработки персональных данных (далее – Политика) применяется ко всей информации, которую Оператор может получить о посетителях веб-сайта https://peredelkinokardio.ru/.
2. Основные понятия, используемые в Политике
Автоматизированная обработка персональных данных – обработка персональных данных с помощью средств вычислительной техники;
Блокирование персональных данных – временное прекращение обработки персональных данных (за исключением случаев, если обработка необходима для уточнения персональных данных);
Веб-сайт – совокупность графических и информационных материалов, а также программ для ЭВМ и баз данных, обеспечивающих их доступность в сети интернет по сетевому адресу https://peredelkinokardio.ru/;
Информационная система персональных данных — совокупность содержащихся в базах данных персональных данных, и обеспечивающих их обработку информационных технологий и технических средств;
Обезличивание персональных данных — действия, в результате которых невозможно определить без использования дополнительной информации принадлежность персональных данных конкретному Пользователю или иному субъекту персональных данных;
Обработка персональных данных – любое действие (операция) или совокупность действий (операций), совершаемых с использованием средств автоматизации или без использования таких средств с персональными данными, включая сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (распространение, предоставление, доступ), обезличивание, блокирование, удаление, уничтожение персональных данных;
Оператор – государственный орган, муниципальный орган, юридическое или физическое лицо, самостоятельно или совместно с другими лицами организующие и (или) осуществляющие обработку персональных данных, а также определяющие цели обработки персональных данных, состав персональных данных, подлежащих обработке, действия (операции), совершаемые с персональными данными;
Персональные данные – любая информация, относящаяся прямо или косвенно к определенному или определяемому Пользователю веб-сайта https://peredelkinokardio.ru/;
Пользователь – любой посетитель веб-сайта https://peredelkinokardio.ru/;
Предоставление персональных данных – действия, направленные на раскрытие персональных данных определенному лицу или определенному кругу лиц;
Распространение персональных данных – любые действия, направленные на раскрытие персональных данных неопределенному кругу лиц (передача персональных данных) или на ознакомление с персональными данными неограниченного круга лиц, в том числе обнародование персональных данных в средствах массовой информации, размещение в информационно-телекоммуникационных сетях или предоставление доступа к персональным данным каким-либо иным способом;
Трансграничная передача персональных данных – передача персональных данных на территорию иностранного государства органу власти иностранного государства, иностранному физическому или иностранному юридическому лицу;
Уничтожение персональных данных – любые действия, в результате которых персональные данные уничтожаются безвозвратно с невозможностью дальнейшего восстановления содержания персональных данных в информационной системе персональных данных и (или) результате которых уничтожаются материальные носители персональных данных.
3. Оператор может обрабатывать следующие персональные данные Пользователя
Фамилия, имя, отчество;
Электронный адрес;
Номера телефонов;
Также на сайте происходит сбор и обработка обезличенных данных о посетителях (в т.ч. файлов «cookie») с помощью сервисов интернет-статистики (Яндекс Метрика и Гугл Аналитика и других).
Вышеперечисленные данные далее по тексту Политики объединены общим понятием Персональные данные.
4. Цели обработки персональных данных
Цель обработки персональных данных Пользователя — информирование Пользователя посредством отправки электронных писем; предоставление услуг.
Также Оператор имеет право направлять Пользователю уведомления о новых продуктах и услугах, специальных предложениях и различных событиях. Пользователь всегда может отказаться от получения информационных сообщений, направив Оператору письмо на адрес электронной почты info@peredelkinokardio.ru с пометкой «Отказ от уведомлениях о новых продуктах и услугах и специальных предложениях».
Обезличенные данные Пользователей, собираемые с помощью сервисов интернет-статистики, служат для сбора информации о действиях Пользователей на сайте, улучшения качества сайта и его содержания.
5. Правовые основания обработки персональных данных
Оператор обрабатывает персональные данные Пользователя только в случае их заполнения и/или отправки Пользователем самостоятельно через специальные формы, расположенные на сайте https://peredelkinokardio.ru/. Заполняя соответствующие формы и/или отправляя свои персональные данные Оператору, Пользователь выражает свое согласие с данной Политикой.
Оператор обрабатывает обезличенные данные о Пользователе в случае, если это разрешено в настройках браузера Пользователя (включено сохранение файлов «cookie» и использование технологии JavaScript).
6. Порядок сбора, хранения, передачи и других видов обработки персональных данных
Безопасность персональных данных, которые обрабатываются Оператором, обеспечивается путем реализации правовых, организационных и технических мер, необходимых для выполнения в полном объеме требований действующего законодательства в области защиты персональных данных.
Оператор обеспечивает сохранность персональных данных и принимает все возможные меры, исключающие доступ к персональным данным неуполномоченных лиц.
Персональные данные Пользователя никогда, ни при каких условиях не будут переданы третьим лицам, за исключением случаев, связанных с исполнением действующего законодательства.
В случае выявления неточностей в персональных данных, Пользователь может актуализировать их самостоятельно, путем направления Оператору уведомление на адрес электронной почты Оператора info@peredelkinokardio.ru с пометкой «Актуализация персональных данных».
Срок обработки персональных данных является неограниченным. Пользователь может в любой момент отозвать свое согласие на обработку персональных данных, направив Оператору уведомле
7. Трансграничная передача персональных данных
Оператор до начала осуществления трансграничной передачи персональных данных обязан убедиться в том, что иностранным государством, на территорию которого предполагается осуществлять передачу персональных данных, обеспечивается надежная защита прав субъектов персональных данных.
Трансграничная передача персональных данных на территории иностранных государств, не отвечающих вышеуказанным требованиям, может осуществляться только в случае наличия согласия в письменной форме субъекта персональных данных на трансграничную передачу его персональных данных и/или исполнения договора, стороной которого является субъект персональных данных.
8. Заключительные положения
Пользователь может получить любые разъяснения по интересующим вопросам, касающимся обработки его персональных данных, обратившись к Оператору с помощью электронной почты info@peredelkinokardio.ru.
Реабилитация после инфаркта миокарда
Реабилитация после инфаркта миокарда (ИМ) – это целая программа по восстановлению здоровья после сердечно-сосудистого события. Реабилитационные мероприятия должны начинаться с момента поступления пациента с инфарктом в стационар. На каждом этапе есть свои задачи, но все они служат одной цели – быстро и качественно восстановить все функции, пострадавшие из-за болезни. Особенно это касается работы системы кровообращения, восстановления физической активности и трудоспособности. Самые важные принципы – последовательность и непрерывность 1 .
Для каждого пациента разрабатывается свой комплекс реабилитационных мер. Сроки и интенсивность реабилитации после инфаркта зависят от скорости и качества оказания первой медицинской помощи, тяжести заболевания, состояния организма, наличия сопутствующих заболеваний, класса тяжести, особенностей профессиональной деятельности и других факторов. Так, пациенты с ИМ легкой степени и с низким сердечно-сосудистым риском могут пройти ускоренную программу за 7-10 дней (включая раннюю выписку в течение 3-5 суток 2 ), а при обширном инфаркте и высоком риске осложнений сроки могут увеличиться до 28-30 дней и больше 3 .
Задачи реабилитации 1 :
- Восстановление деятельности сердечно-сосудистой системы.
- Профилактика повторного ИМ и других осложнений.
- Психологическая поддержка и адаптация.
- Подготовка к привычным ежедневным нагрузкам и возвращение к работе.
Этапы реабилитации 1
Все этапы проводятся под наблюдением специалистов, начиная от бригады реаниматологов в палате интенсивной терапии (ПИТ) и заканчивая врачом-кардиологом в поликлинике 1 .
1 этап. Стационарный – начинается с момента поступления в больницу (блок кардиореанимации, ПИТ, кардиологическое отделение). Основные мероприятия: диагностика, лечение после восстановления проходимости коронарных сосудов, оценка прогноза и риска осложнений ИМ 1 .
2 этап. Стационарный реабилитационный – занимает весь острый период ИМ (до 28 суток) после перевода пациента в специализированное реабилитационное или инфарктное отделение, а затем в санаторий кардиологического профиля. Здесь становится возможной более интенсивная физическая активность 1 .
3 этап. Амбулаторный – проводится в поликлинике и дома под контролем кардиолога и врача лечебной физкультуры. На первый план выходит профилактика повторного инфаркта, ишемической болезни сердца, лечение атеросклероза. Диспансерное наблюдение продолжается в течение года и дольше 1 .
Деление на этапы обусловлено, в том числе, и периодами течения болезни 2 :
- Острейший период – до 6 часов,
- Острый ИМ – до 7 дней после приступа,
- Стадия рубцевания – до 28 суток,
- Стадия сформировавшегося рубца – с 29 суток после приступа.
Реабилитация охватывает все аспекты здоровья пациента: физического, психологического, социального. Она включает в себя медикаментозные и немедикаментозные методы лечения, такие как физиотерапия, коррекция образа жизни и рациона, постепенное возвращение к двигательной активности и психологическую поддержку 3 .
Эффективность реабилитации влияет на выживаемость пациентов после ИМ и качество жизни 3 .
Физическая реабилитация
На всех этапах восстановления после ИМ расширение физической активности – одна из самых важных составляющих. Безусловно, определенные ограничения позволяют уменьшить нагрузку на миокард, снизить его потребности в кислороде и создать условия для скорейшего заживления. Однако необоснованное затягивание строгого постельного режима может увеличить риск тромбоэмболических осложнений, способствует развитию застойной пневмонии, нарушает работу пищеварительной системы и приводит к слабости мышц. Все это влияет на сроки реабилитации и снижает качество жизни 2 .
На стационарном этапе после того, как сняли острую боль и справились с ранними осложнениями, определяют степень тяжести ИМ. Учитывается глубина, локализация и распространенность очага поражения сердечной мышцы, выраженность сердечной недостаточности и наличие осложнений. Именно этот показатель влияет на то, какую программу реабилитации предложат пациенту 3 .
В последующем, в зависимости от динамики и показателей работы сердечно-сосудистой системы, пациента переводят с одной ступени активности на другую. Оценивают уровень артериального давления, данные электрокардиограммы, наличие аритмии, а также индивидуальную переносимость нагрузок 3 .
Этапы и примерные сроки физической реабилитации:
I. В первые сутки после госпитализации чаще всего назначается строгий постельный режим, который со второго дня расширяют и дополняют лечебной гимнастикой, состоящей из индивидуально подобранных упражнений. Постепенно пациент может увеличивать время, когда он может сидеть, стоять, а позже и ходить по отделению. Обычно через 7-18 дней разрешаются прогулки до 2-3 км в медленном темпе и занятия на велотренажере 1 .
В конце этапа рассчитывается уровень сердечно-сосудистого риска. Для этого проводится повторное электрокардиографическое обследование, определяется выраженность атеросклеротических изменений, оцениваются способности сердца на ЭхоКГ (ультразвуковое исследование сердца).
II. После перевода в реабилитационное отделение или санаторий проводят пробы с физической нагрузкой. По их результатам выбирают оптимальную физическую нагрузку и ее вид. Также учитывают методы восстановления кровотока в коронарных артериях, скорость освоения различных ступеней активности на предыдущем этапе и общее состояние 3 .
В комплекс лечебной физкультуры (ЛФК) постепенно включают ходьбу в более быстром темпе, плавание, занятия на тренажерах 3 .
III. На амбулаторном этапе определяющим является функциональный класс ишемической болезни сердца (ИБС), который устанавливают с помощью исследования, в ходе которого оценивается рост потребления кислорода при физической нагрузке (велоэргометрия, тредмил тест – ходьба по «бегущей дороге»). Этот тест отражает не только работу сердечно-сосудистой системы, но и дыхательной 3 .
В зависимости от функционального класса ИБС лечебная физкультура проводится в тренирующем или щадящем режиме 3 .
Исследования показывали, что чем дольше проводится физическая реабилитация, тем лучше отдаленные результаты – в большей степени снижается риск повторного ИМ и смерти 3 .
Психологическая реабилитация
Любое заболевание – это стресс. Срочная госпитализация, необходимость продолжительного лечения, а иногда и хирургического вмешательства, резкое ограничение активности нередко становятся причинами довольно серьезных изменений психики. Поэтому на всех этапах реабилитации проводится психологическая и психотерапевтическая работа с пациентом 1 .
Большую роль в восстановлении играет настрой самого пациента, отношение и поддержка близких 2 .
Важно также преодолеть страх перед физическими нагрузками и сформировать адекватную оценку своих возможностей. Пациенты по-разному относятся к своему состоянию. Есть те, кто боится сделать лишнее движении и затягивает реабилитацию, и те, кто недооценивает тяжесть болезни и слишком быстро стремится вернуться к привычному ритму. Задача врача – дать объективную оценку, разъяснить задачи каждого этапа реабилитации и допустимый уровень активности 4 .
На этапе амбулаторного наблюдения важно предупредить развитие невроза и депрессии, которые встречаются у многих пациентов 4 и могут негативно отразиться на адаптационных возможностях 4 .
Немедикаментозные методы профилактики
После инфаркта миокарда атеросклероз, который чаще всего является причиной сосудистых катастроф, продолжает развиваться. Чтобы предупредить его прогрессирование и повторный ИМ, нужно свести к минимуму действие факторов риска. Для этого применяют немедикаментозные и медикаментозные методы вторичной профилактики ишемической болезни сердца (ИБС) 4 .
К немедикаментозным методам, кроме физической реабилитации, относят коррекцию образа жизни. В это понятие входят:
- Полный отказ от курения, как активного, так и пассивного. Доказано, что никотин и другие химические соединения повреждают внутреннюю оболочку сосудов (эндотелий) и способствуют повышению уровня «плохого» холестерина, то есть липопротеидов низкой плотности 4 . Кроме того, курение приводит к спазму сосудов и росту артериального давления, что может провоцировать новые приступы ИБС. Данные исследований показали, что отказ от курения снижает риск смерти на 36%! 4
- Отказ или минимальное употребление алкоголя. От алкогольных напитков в первую очередь страдает сердце: появляется тахикардия, аритмия, повышается АД, токсическое действие этанола может привести к очередному инфаркту или внезапной смерти. Допустимая доза – 30 г в сутки для мужчин и не более 20 г для женщин 4 .
- Контроль веса и здоровое питание. Необходимо сбалансировать рацион так, чтобы поддерживать нормальную массу тела и обмен веществ. Основные принципы: снижение животных жиров, замена их на растительные продукты, не содержащие холестерин. Предпочтение стоит отдавать овощам, фруктам, орехам, нежирным сортам мяса и морской рыбе, цельнозерновым крупам. Исключаются копчености, консервы, жареное, соленое. Контролировать вес удобно с помощью индекса массы тела (результат от деления массы в кг и роста в метрах в квадрате). Он должен быть в пределах 25-27 кг/м 2 . Кроме того, оценивается окружность талии: для мужчин этот показатель не должен превышать 94 см, у женщин – 80 см 4 .
Медикаментозная терапия
Лекарственные средства используются для предупреждения приступов стенокардии, контроля артериального давления, свертываемости крови, липидного обмена, лечения аритмии и хронической сердечной недостаточности 4 .
Основные группы препаратов:
1. Бета-адреноблокаторы. Назначаются практически всем пациентам после ИМ, независимо от наличия или отсутствия сердечной недостаточности. Уменьшают потребность миокарда в кислороде и снижают риск внезапной смерти, а также способствуют увеличению продолжительности жизни 4 .
2. Антиагреганты. Предупреждают образование тромбов в сосудах, снижают воспаление во внутренней сосудистой оболочке, уменьшают риск развития сосудистых катастроф (инфарктов, инсультов) 5 .
3. Статины. Снижают уровень атерогенного холестерина (липопротеидов низкой плотности – ХС-ЛПНП), предупреждая прогрессирование атеросклероза и формирование новых атеросклеротических бляшек в сосудах. Доказано, что уменьшение концентрации ХС-ЛПНП на 1 ммоль/л снижает риск смерти от ИБС и ее осложнений на 34%, а также потребность в оперативном лечении 4 .
4. Нитропрепараты. Применяются, если у пациента сохраняются приступы стенокардии, или на электрокардиограмме регистрируются признаки безболевой ишемии 4 .
5. Антиаритмические препараты. Назначаются при необходимости для лечения различных видов аритмий, которые иногда встречаются у пациентов, перенесших ИМ 4 .
6. Гипотензивные средства. Назначаются в случае необходимости лечения гипертонической болезни, обычно подбирается несколько препаратов, сочетание которых дает оптимальный результат для каждого пациента 4 .
Лекарственная терапия проводится под наблюдением врача-кардиолога. До выписки пациенты встречаются с врачом ежедневно, затем 1-2 раза в месяц в первый год и 1 раз в три месяца во второй. Периодически нужно повторять ЭКГ, анализ крови на липиды, пробы с физической нагрузкой и другие обследования по необходимости 4 .
Комплексная программа реабилитации при соблюдении всех принципов помогает пациентам восстановиться в более короткие сроки, улучшить качество жизни, предупредить повторный инфаркт и другие осложнения 4 .
Реабилитация после ИНФАРКТА и СКОЛЬКО ВРЕМЕНИ она займёт

Инфаркт миокарда входит в число наиболее частых причин смерти пожилых людей. Даже квалифицированная медицинская помощь непосредственно после приступа не всегда спасает жизнь. Часто больные умирают в первые три года после выписки из стационара из-за пренебрежения рекомендациями врачей во время восстановительного периода. Реабилитация после инфаркта в домашних условиях, пансионатах или санаториях не менее важна, чем лечение в больнице. Она помогает человеку вернуться к полноценной жизни.
Сколько длится реабилитация после инфаркта
Острый инфаркт миокарда — это повреждение сердечной мышцы, обусловленное нарушением кровоснабжения. Причиной болезни является тромбоз, который приводит к закупорке артерии, отмиранию участка тканей сердца с последующим рубцеванием.
Читайте также:

Патология характеризуется тяжелым состоянием, способным привести к полной потере трудоспособности, летальному исходу. Чем старше пациент, тем сложнее протекает болезнь. Инфаркт требует обязательной госпитализации, но после выписки из стационара лечение не заканчивается. Далее следует длительное восстановление. Оно помогает адаптироваться к жизни в новых условиях, принять необходимые перемены, избежать очередного приступа.
Внимание: повторный инфаркт в 70% случаев происходит в первые три года после первого.
Основные задачи реабилитационных мероприятий:
- восстановление функциональности миокарда;
- профилактика осложнений;
- психологическая адаптация;
- возобновление привычной двигательной активности.

Процесс должен протекать под строгим контролем специалистов: кардиолога, физиотерапевта, психиатра, диетолога.
Этапы восстановления после инфаркта
Реабилитация начинается сразу после завершения острого периода патологии и продолжается пожизненно.
Возвращение человека к нормальной жизни происходит постепенно. Врачи условно разделяют данный процесс на три этапа.
Лечение в стационаре
Вылечить инфаркт в домашних условиях невозможно. Больному обязательно требуется госпитализация. Она длится от одной до трех недель, в зависимости от степени тяжести состояния пациента.
Стационарный этап реабилитации является базовым. Он включает в себя:
- медикаментозную терапию, направленную на снятие сильной боли,
- снижение нагрузки на миокард, предотвращение образования тромбов;
- оперативное лечение. Например, стентирование, проводимое при сильном повреждении сосудистых стенок.

В первые несколько суток больному показан строгий постельный режим. Затем начинается постепенное восстановление толерантности к физическим нагрузкам. Человек начинает садиться, переворачиваться с боку на бок, умываться, чистить зубы. Спустя 2-3 дня врачи разрешают ему вставать, ходить по палате. Затем добавляются несложные упражнения, короткие медленные прогулки, массаж.
- Забывает принять лекарства или выключить плиту
- Может выйти из дома и потеряться
- Испытывает недостаток внимания и общения
- Не ухаживает за собой, постоянно подавлен(а)
- Жалуется на жизнь и боиться быть обузой
- Подолгу находится в одиночестве
- Страдаете от эмоционального выгорания
- Устали быть сиделкой для близкого человека, расстраиваетесь из-за его перепадов настроения
- Испытываете трудности в общении с ним
- Заняты на работе и не можете ухаживать сами
- Испытываете гнетущее чувство вины
- Посещения в любое время
- Связь с семьей по телефону
- Горячее питание по режиму, прогулки каждый день
- Круглосуточный уход, развивающие занятия, ЛФК
- Принимаем постояльцев с деменцией, после инсульта
На стационарном этапе главная роль отводится профессионализму медицинских работников. От их действий зависит срок выздоровления больного. При выписке родственники пациента получают основные назначения по диете, приему медикаментов.
Реабилитация после инфаркта в пансионате
В первое время после ухода из стационара человеку необходим постоянный контроль кардиолога, соблюдение всех врачебных рекомендаций, включая прием назначенных препаратов, лечебную физкультуру, процедуры физиотерапии.
Организовать уход за больным в этот период можно несколькими способами:
- домашнее лечение — предпочтительный вариант для самого пациента, но он весьма сложен в качественном исполнении. Родные в большинстве случаев не обладают достаточным уровнем квалификации, чтобы обеспечить полноценное восстановление пожилого родственника. Приходится приглашать сиделку, чтобы она оказывала помощь в соблюдении правил личной гигиены, выполнении необходимых процедур. Это может стать дополнительным стрессом для больного;
- лечение в реабилитационном центре более травматично с психологической точки зрения. Пациент скучает в больничных условиях, лишен постоянного общения с домочадцами. Не во всех медицинских учреждениях созданы условия для полноценных тренировок. Но такое восстановление гораздо эффективнее домашнего, поскольку проходит под контролем врача. Есть возможность для быстрого купирования возможных обострений;
- реабилитация после инфаркта в санатории — хороший вариант. Здесь есть все необходимое для ухода за больным и соблюдения рекомендаций специалиста. В то же время человек чувствует себя отдыхающим, а не пациентом стационара. Путевку можно получить бесплатно (если установлена группа инвалидности) при выписке либо приобрести самостоятельно;
- пансионат для людей преклонного возраста — оптимальный выбор. Персонал подобных заведений имеет специальную подготовку для ухода за представителями старшей возрастной группы и, помимо физиологического восстановления, может оказать квалифицированную психологическую (при необходимости психиатрическую) помощь, подготовить человека к жизни в новых условиях.

Один курс реабилитации в санатории после инфаркта длится 2-3 недели. Общая продолжительность постстационарного этапа – от шести месяцев до одного года. Затем лечение продолжается в домашних условиях.
Поддерживающий этап
Этот период восстановления продолжается пожизненно. Он подразумевает полное изменение привычек, пищевого поведения, двигательной активности.
Пациентам требуется регулярное наблюдение у кардиолога. В первый год после «удара» посещать врача нужно каждые две недели. Во второй год — один раз в три месяца. Далее необходимо получать ежегодные консультации. Пациента периодически направляют на ЭКГ, анализ крови на уровень содержания липидов. При необходимости проводят другие исследования, вносят корректировки в терапевтический курс.
Методы реабилитации
Лечение и восстановление организма после перенесенного инфаркта требует комплексного подхода. Основные методы реабилитации:
- прием фармацевтических препаратов;
- дозированная физическая нагрузка;
- соблюдение диеты;
- следование основным принципам правильного образа жизни.
Прежде всего, необходимо отказаться от табакокурения, употребления алкоголя. Токсины, содержащиеся в спирте и никотине, оказывают следующие негативные воздействия на организм:
- способствуют росту уровня содержания «плохого» холестерина (липопротеидов низкой плотности);
- вызывают спазмы сосудов;
- приводят к скачкам артериального давления;
- провоцируют развитие аритмии или тахикардии.
После инфаркта данные проявления особенно опасны, так как могут стать причиной повторного приступа, внезапной смерти человека.
Медикаментозное лечение
Лекарства применяют на всех стадиях терапии. При поступлении в стационар больному назначают средства, направленные на снижение нагрузки на миокард, предотвращение тромбообразования, снятие боли, устранение панического страха смерти.
Для этого используют препараты следующих фармацевтических групп:
- анальгетики;
- тромболитики;
- транквилизаторы;
- антикоагулянты.
В постстационарный и поддерживающий периоды реабилитации средства подбирают индивидуально, в зависимости от наступивших последствий.
- бета-адреноблокаторы;
- антиагреганты;
- статины для предотвращения развития атеросклероза сосудов;
- нитропрепараты при приступах стенокардии;
- антиаритмические препараты;
- гипотензивные средства;
- противоотечные вещества.
Внимание: лекарства необходимо принимать только по назначению лечащего врача!
Самостоятельно отменять прием препаратов или менять дозировку нельзя. Это может спровоцировать развитие жизнеугрожающих осложнений.
Лечебная физкультура
Грамотно подобранная физическая нагрузка – одно из необходимых условий выздоровления. По данным исследований регулярная зарядка снижает смертность в первыцй год после перенесенного инфаркта на 25%.
Разработкой допустимого комплекса упражнений должен заниматься врач-физиотерапевт. Заниматься можно дома или в кабинете ЛФК.
После инфаркта гимнастика помогает:
- укрепить миокард;
- увеличить сократительную способность сердечной мышцы;
- нормализовать кровообращение;
- снизить уровень холестерина;
- минимизировать вероятность образования тромбов.
Пример комплекса упражнений:
- сесть на стул, выпрямить спину, колени сомкнуть, руки опустить. На вдохе поочередно поднимать руки, на выдохе – опускать;
- согнуть руки в локтевых суставах, выполнять вращательные движения. Сначала по ходу часовой стрелки, затем – против;
- в положении «сидя» развести руки в стороны. На вдохе подтягивать руками к груди левую (затем правую) ногу, на выдохе возвращаться в исходное положение;
- разместить ладони на талии, выполнять наклоны в стороны;
- встать ровно, руки на талии, ноги на ширине плеч. Вращать туловищем вправо и влево;
- шагать на месте 15 минут.

Увеличивать нагрузку следует постепенно. Даже при хорошем самочувствии интенсивные тренировки после инфаркта противопоказаны.
Внимание: если появились болевые ощущения в области сердца (включая слабые покалывания), зарядку нужно немедленно прекратить, принять нитроглицерин, проконсультироваться с лечащим врачом.
Начинать тренироваться надо спустя 1,5-2 часа после приема пищи. Постоянно контролировать сердцебиение. Сразу после занятия пульс не должен превышать 120 ударов в минуту, после пятиминутного отдыха возвращаться к нормальным значениям.
Высококвалифицированный персонал, уход за пожилыми людьми после инсульта и обширная озелененная территория.
Пансионат для пребывания пожилых людей с диабетом с красивой территорией и высококвалифицированными специалистами.
Комфортабельный пансионат для пожилых людей с болезнью Альцгеймера в Московской области. Есть всё необходимое для временного или постоянного проживания.
Питание
Соблюдение специальной диеты необходимо для восстановления полноценной работы миокарда, профилактики повторных приступов.
В первые несколько суток в стационаре пациенту дают маленькими порциями только постные супы и блюда из протертых продуктов без соли. Это снижает нагрузку на поврежденную сердечную мышцу.
После выписки перечень разрешенных блюд и их объем увеличиваются, но некоторые ограничения остаются на всю жизнь.
Полностью исключить из употребления придется:
- любое жирное мясо;
- колбасные изделия;
- острые приправы;
- соленья;
- копчености;
- маргарин;
- чипсы;
- полуфабрикаты;
- сало;
- пирожные;
- фастфуд.

Ограничить надо употребление бобовых, яиц, субпродуктов, жирного сыра, сладостей. Основу рациона должны составлять:
- овощи. Особенно полезна капуста разных видов. Картофель лучше запекать неочищенным, по возможности есть вместе с «мундиром»;
- мясо нежирных сортов;
- фрукты;
- молочные продукты с низким процентом жирности;
- зелень;
- морская рыба;
- крупы;
- орехи (включать в меню регулярно, но понемногу);
- цельнозерновой хлеб;
- ягоды;
- растительные масла.

В качестве десертов подойдут желе, пюре, пудинги, щербет. Крепкий чай и кофе хорошо заменить соками без сахара, морсами, минеральной водой. В сутки нужно выпивать 1-1,5 литра жидкости.
Питание должно быть сбалансированным, содержать достаточное количество белков, жиров, углеводов.
Внимание: строгие диеты при сердечной патологии противопоказаны!
Чтобы нормализовать вес, достаточно снизить калорийность блюд. Контролировать показатели можно при помощи измерения талии. У мужчин окружность не должна превышать 94 см, у женщин – 80 см.
Психологическая реабилитация после инфаркта
Выздоровление во многом зависит от настроя самого пациента. Вернуться к обычной жизни после инфаркта пожилому человеку бывает тяжело. Приступ всегда происходит внезапно. Длительное лечение, резкое ограничение активности, невозможность выполнять бытовые задачи приводит к серьезным изменениям психики.

Больной становится раздражительным, капризным, утрачивает стрессоустойчивость. Некоторые пациенты испытывают сильный страх перед повторным «ударом», отказываются совершать любые движения, затягивая процесс восстановления. Другие, наоборот, недооценивают серьезность положения, пренебрегают клиническими рекомендациями, провоцируют новый инфаркт.
Особенно важна для человека в этот период поддержка близких, ощущение важности своего существования. Дополнительно может потребоваться помощь психиатра. Специалист поможет пациенту осознать, что болезнь – не приговор, предотвратит развитие невроза, депрессивных состояний.
Восстановление организма после сердечно-сосудистого заболевания – сложный и длительный процесс, требующий постоянного врачебного контроля. Если нет возможности обеспечить полноценный домашний уход, первые этапы лечения лучше пройти в специализированном учреждении. Грамотная реабилитация после инфаркта в пансионате для пожилых людей существенно сокращает время, необходимое на возвращение человека к привычной жизни.
Что мы предлагаем:

✅Квалифицированный уход
В пансионатах для пожилых работают сиделки и медсёстры с огромным опытом в области гериатрии, которые умеют оказывать профессиональную помощь и поддержку людям почтенного возраста.
✅Искреннюю заботу и комфортное проживание
В профильных учреждениях пожилые люди никогда не остаются в одиночестве: приятное общение, развлекательная программа и профилактические занятия помогают поддерживать здоровье и позитивный настрой.
✅Вкусное питание и домашний уют
Частные пансионаты ориентированы на то, чтобы создать для пожилых людей максимально комфортные и бесстрессовые условия.
Реабилитация после инфаркта миокарда: жизнь после инфаркта

Реабилитация после инфаркта миокарда направлена на развитие компенсаторных механизмов – это способствует восстановлению организма после ишемического некроза участка мышечных тканей. При выборе методов реабилитации руководствуются состоянием пациента и его физическими возможностями.
Цели и задачи реабилитации
Зарубцевавшаяся ткань имеет ограниченную функциональность, что приводит к недостаточности кровообращения. Главная цель восстановления после инфаркта миокарда – адаптация организма к новым условиям. Задачи программы:
восстановление работы сердечно-сосудистой системы;
психологическая подготовка пациента, включающая настрой на продолжительную реабилитацию с соблюдением всех рекомендаций врача;
профилактика возможных осложнений – миокардита, нарушения ритма, аневризмы;
общее укрепление, подготовка организма больного к нагрузкам, восстановление физических показателей;
возвращение к работе и полноценной жизни.
Особенности реабилитации
Острейший период обычно длится до шести часов с момента приступа, острый – до семи дней. Рубцевание занимает 28 суток. Реабилитация после инфаркта проходит в несколько этапов, требует отказа от вредных привычек и пересмотра больным всех основных аспектов жизнедеятельности:
Большое значение имеет психологический настрой. Продолжительность реабилитации на стационарном и амбулаторном этапах зависит от состояния больного. Завершающий этап не имеет срока – он длится всю жизнь.
Методы восстановления
Основные средства реабилитации после инфаркта миокарда:
медикаментозное лечение нарушений кровообращения;
ЛФК и физиотерапия;
психологическая поддержка и обучение в школе здоровья для больных ИБС;
Врач разрабатывает программу восстановления после инфаркта миокарда индивидуально с учетом состояния пациента:
обширности поражения (может быть диагностирован мелкоочаговый или трансмуральный инфаркт);
локализации ишемического некроза (поражаются верхушка, перегородка, стенка);
наличия сопутствующих заболеваний.
Определение клинической группы
Выделяют три клинических группы больных:
1 (легкая) – организм нормально реагирует на нагрузки, симптомы сердечной недостаточности отсутствуют, проводимость и ритм сохранены;
2 (средней тяжести) – на фоне артериальной гипертензии требуется медикаментозная терапия, диагностируются нарушение проводимости, сердечная недостаточность 2 степени, постоянная форма мерцательной аритмии;
3 (тяжелая) – в полости сердца присутствует тромб, желудочковые нарушения ритма выявляются в покое и при нагрузках, у пациента диагностируются острая аневризма и сердечная недостаточность 3-4 степени.

Физическая реабилитация
Восстановление невозможно без постепенного и планомерного расширения физической активности. Затягивание постельного режима увеличивает риск развития застойной пневмонии, тромбоэмболических осложнений. Отсутствие физической активности приводит к нарушению работы ЖКТ, ослаблению мышц. Это увеличивает продолжительность реабилитации, негативно сказывается на качестве жизни.
С учетом типа ответа выбирается программа ЛФК. Степень интенсивности нагрузок определяется индивидуально. Они увеличиваются постепенно с постоянным контролем всех показателей.
Психологическая реабилитация
Инфаркт – заболевание, требующее немедленной госпитализации. Необходимость длительного лечения, страх смерти, ограничение активности приводят к серьезным нарушениям психологического состояния человека. Этим объясняется важность проведения психологической и психотерапевтической работы с пациентом.
Помимо помощи профессионалов, требуется и поддержка со стороны близких. Это позволяет избежать невроза и депрессий, негативно отражающихся на здоровье и адаптивных возможностях.
Больные нередко перестают правильно оценивать свои возможности. Наблюдаются две крайности: они боятся любых физических нагрузок или превышают пределы допустимого. Здесь также приходится работать с психологом.
Медикаментозная терапия
Медикаментозная терапия в период реабилитации необходима для:
предупреждения стенокардии, аритмии;
нормализации липидного обмена и свертываемости крови;
лечения хронической сердечной недостаточности.
Основные группы препаратов:
антиаритмические – используются для предотвращения нарушений ритмичности, частоты, последовательности сердечных сокращений;
антиагреганты – применяются для предупреждения тромбоза, снижения риска развития инсультов и инфарктов;
бета-адреноблокаторы – снижают потребность миокарда в кислороде;
гипотензивные – они необходимы для нормализации АД при гипертонии;
нитропрепараты – эффективны при стенокардии;
статины – препятствуют образованию атеросклеротических бляшек, служат профилактикой атеросклероза.
Лекарственную терапию назначает врач-кардиолог. Он контролирует состояние пациента, при необходимости корректирует программу лечения.

Профилактика
Реабилитация после инфаркта будет неполной, если больной не исключит факторы риска. Образ жизни придется изменить. Необходимо:
отказаться от курения – никотин негативно влияет на внутреннюю оболочку сосудов (эндотелий), повышает уровень холестерина (липопротеидов низкой плотности), вызывает спазм сосудов, увеличивает АД;
минимизировать употребление алкоголя (не более 30 г для мужчин, 20 г – для женщин) или полностью отказаться от него – алкоголь повышает АД, вызывает аритмию, тахикардию, оказывает токсическое действие, может спровоцировать инфаркт и летальный исход;
отказаться от вредных продуктов, контролировать вес (индекс массы тела должен находиться в пределах 25-27 кг/м).
При составлении рациона необходимо снизить долю животных жиров – они содержат холестерин. Исключаются копчености, консервы, соленья. Продукты готовятся на пару, тушатся, запекаются. Обжаривание исключается. В основе меню после инфаркта:
нежирные сорта мяса;
хлеб из муки грубого помола;
Этапы и сроки реабилитации больных инфарктом миокарда
В кардиологической практике выделяют три этапа:
стационарный – до трех дней больной находится в отделении интенсивной терапии и реанимации, около двух недель он проводит в кардиологическом отделении;
стационарно-амбулаторный – его длительность зависит от тяжести состояния (обычно – 28 дней);
отдаленный (поддерживающий, амбулаторный) – перенесшие инфаркт люди находятся на диспансерном учете у кардиолога.
Стационарное лечение
Этап стационарного лечения начинается с момента поступления больного. Оно подразумевает нахождение под постоянным наблюдением вначале в отделении интенсивной терапии, затем – в кардиологическом отделении. В этот период проводится интенсивное лечение. В первый день физические упражнения противопоказаны. Со второго начинают восстанавливаться первичные физические навыки с помощью ЛФК (под наблюдением инструктора по лечебной гимнастике).
Первые 2-4 дня упражнения выполняются в положении лежа. Больной может:
сгибать/разгибать пальцы рук и ног (до восьми раз);
не отрывая стоп от постели, сгибать ноги в коленях и разгибать их (до шести раз);
опускать согнутые в коленях ноги влево и вправо (до шести раз);
выполнять другие несложные упражнения, рекомендованные инструктором.
Пациент должен обязательно отдыхать перед началом следующего упражнения – требуется от 10 до 30 секунд.
После перевода в кардиологическое отделение двигательная активность расширяется. С 4 по 12 дни начинается второй этап ЛФК. Больной выполняет комплекс в стационаре, сидя в постели. Рекомендуется делать:
не резкие повороты головы влево и вправо (до 10 раз);
подъем рук вперед и вверх, с возвращением затем в исходное положение (до пяти раз);
движение стоп вперед/назад без отрыва от пола (до 15 раз);
другие несложные движения, входящие в комплекс ЛФК.
В домашних условиях больной тоже выполняет комплекс упражнений с дозированным и планомерным повышением нагрузки. Удобно использовать специальные мобильные приложения.
Одновременно с физическим лечением оказывается психологическая поддержка. Больной узнает о своем заболевании, правильном образе жизни при произошедших в организме изменениях.
Стационарно-амбулаторное восстановление
К стационарно-амбулаторному этапу пациент готов после выписки из стационара. К этому времени:
его состояние становится стабильным;
двигательная активность расширяется (пациент может проходить до 500 м шагом).
Восстановление после болезни возможно в специализированном санатории или в центре кардиореабилитации. На санаторно-курортное лечение пациент направляется врачом и врачебно-консультативной комиссией на основании заключения из стационара. Там он проходит:
обучение в школе здоровья – проводятся индивидуальные и групповые занятия;
медикаментозную терапию – назначаются специальные медикаменты, метаболические средства, витаминно-минеральные комплексы;
физиопроцедуры (электрофорез, ванны, ТЭС) – курс включает 10-15 процедур.
Важный этап восстановления пациента – физическая реабилитация после инфаркта миокарда. Показаны массаж, ЛФК по более интенсивной программе, занятия на специальных тренажерах, дозированная ходьба. Для выбора упражнений на первом этапе пациент проходит тест:
назначается нагрузка – ходьба на протяжении шести минут, велотренажер, беговая дорожка (ходьба);
отслеживается реакция организма на нее – степень усталости пациента, наличие одышки, показатели артериального давления и пульса, ЭКГ.
В соответствии с полученными результатами врач определяет тип ответа:
физиологический – умеренная усталость, АД в пределах нормы с учетом нагрузки;
промежуточный – одышка незначительная, усталость проходит в течение пяти минут, умеренные изменения на ЭКГ, нарушение показателей АД и пульса с восстановлением в течение 10 минут;
патологический – выраженные одышка, усталость, боль за грудиной, изменения на ЭКГ, продолжительное увеличение лимита по АД/пульсу.
Самостоятельное восстановление
Отдаленный (поддерживающий) этап начинается с момента полной стабилизации состояния пациента. Рекомендации врача по способу жизни, качеству питания, физической активности должны соблюдаться неукоснительно. В течение первого года пациент посещает кардиолога каждые три месяца и проходит контроль коагулограммы, липидограммы. В дальнейшем частота визитов и сдачи анализов – раз в полгода. Ежедневно должно измеряться артериальное давление.
Жизнь после инфаркта
Смертность от инфаркта миокарда удалось снизить благодаря:
повышению информированности населения;
новым методам диагностики;
доступности высокотехнологичной медицинской помощи;
улучшению амбулаторно-профилактических мероприятий.
При правильном восстановлении после инфаркта миокарда качество жизни удается улучшить, больные могут дожить до глубокой старости. Необходимые меры:
соблюдение назначенной врачом медикаментозной схемы лечения;
дозированная физическая активность;
положительный психологический настрой.
Качество реабилитации после инфаркта в домашних условиях зависит от пациента и его родных. Нельзя нарушать рекомендаций, поскольку это может спровоцировать повторный инфаркт с возможным летальным исходом.

Заключение
Восстановление после инфаркта – продолжительный и трудный период. Особую сложность процесс реабилитации представляет для пожилых людей. Часто они не могут самостоятельно себя обслуживать, не помнят о времени приема лекарств. Это опасно для жизни.
Если круглосуточный уход за престарелым родственником обеспечить невозможно, стоит перепоручить заботу о нем персоналу реабилитационного центра «Исток». Пациенты окружены вниманием и заботой. Персонал следит за своевременным выполнением всех предписаний врача. Это касается:
приема лекарственных средств;
Все медсестры проходят курсы по оказанию первой доврачебной помощи. Комнаты оборудованы кнопкой вызова, что гарантирует своевременную реакцию в случае ухудшения состояния. Разрабатываются индивидуальные программы реабилитации.
Пациенты получают сбалансированное питание в соответствии с рекомендованной диетой. Организуется досуг. Посетить родственника можно в любое удобное время – общение положительно сказывается на психологическом настрое. Жильцы регулярно гуляют на свежем воздухе – при необходимости помощь оказывают сиделки. Созданы все условия для передвижения людей с ограниченными возможностями. Если самостоятельно привезти родственника в реабилитационный центр не получается, можно воспользоваться услугами по перевозке.