Принципы диагностики и лечения хронического рецидивирующего фурункулеза
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний яв
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний является хронический рецидивирующий фурункулез (ХРФ). Фурункул развивается в результате острого гнойно-некротического воспаления волосяного фолликула и окружающих его тканей. Как правило, фурункул является осложнением остеофолликулита стафилококковой этиологии. Фурункулы могут возникать как одиночно, так и множественно (так называемый фурункулез).
В случае рецидивирования фурункулеза диагностируется хронический рецидивирующий фурункулез. Как правило, он характеризуется частыми рецидивами, длительными, вялотекущими обострениями, толерантными к проводимой антибактериальной терапии. В зависимости от количества фурункулов, распространенности и выраженности воспалительного процесса ХРФ классифицируется по степени тяжести (Л. Н. Савицкая, 1987).
Тяжелая степень: диссеминированные, множественные, непрерывно рецидивирующие небольшие очаги со слабой местной воспалительной реакцией, не пальпируемыми или слегка определяющимися регионарными лимфатическими узлами. Тяжелое течение фурункулеза сопровождается симптомами общей интоксикации: слабостью, головной болью, снижением работоспособности, повышением температуры тела, потливостью.
Средняя степень тяжести — одиночные или множественные фурункулы больших размеров, протекающие с бурной воспалительной реакцией, с рецидивами от 1 до 3 раз в год. Иногда сопровождается увеличением регионарных лимфатических узлов, лимфангоитом, кратковременным повышением температуры тела и незначительными признаками интоксикации.
Легкая степень тяжести — одиночные фурункулы, сопровождающиеся умеренной воспалительной реакцией, с рецидивами от 1 до 2 раз в год, хорошо пальпируемыми регионарными лимфатическими узлами, без явлений интоксикации.
Чаще всего пациенты, страдающие фурункулезом, получают лечение у хирургов, в лучшем случае на амбулаторном этапе им проводится исследование крови на сахар, аутогемотерапия, некоторым назначают и иммуномодулирующие препараты без предварительно проведенного обследования, и в большинстве случаев они не получают положительного результата от проведенной терапии. Цель нашей статьи — поделиться опытом ведения больных с ХРФ.
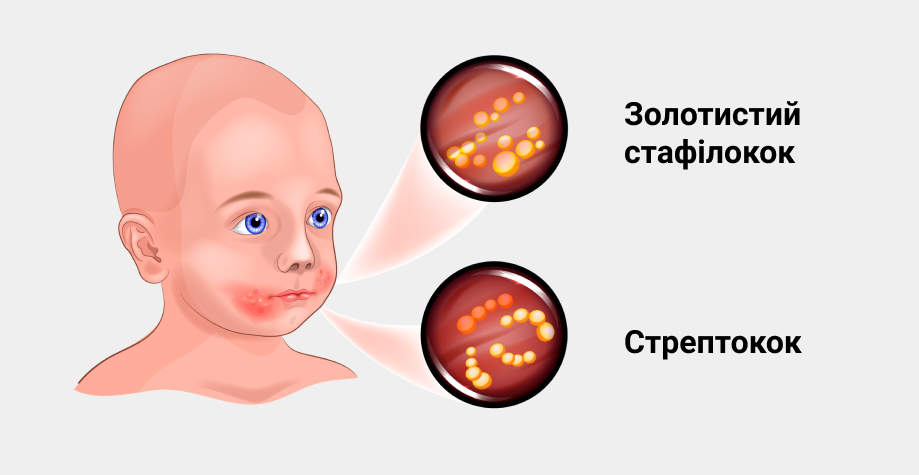
Основным этиологическим фактором ХРФ считается золотистый стафилококк, который встречается, по разным данным, в 60–97% случаев. Реже ХРФ вызывается другими микроорганизмами — эпидермальным стафилококком (ранее считавшимся апатогенным), стрептококками групп А и В и другими видами бактерий. Описана вспышка заболеваемости фурункулезом нижних конечностей у 110 пациентов, являвшихся пациентами одного и того же педикюрного салона. Возбудителем данной вспышки являлся Mycobacterium fortuitium, причем этот микроорганизм был выявлен в ванночках для ног, используемых в салоне. В большинстве случаев ХРФ из гнойных очагов высеваются антибиотикорезистентные штаммы золотистого стафилококка. По данным Н. М. Калининой, St. aureus в 89,5% случаев резистентен к пенициллину и ампициллину, в 18,7% — резистентен к эритромицину и в 93% случаев чувствителен к клоксациллину, цефалексину и котримоксазолу. В последние годы отмечается достаточно широкое распространение метициллин-резистентных штаммов этого микроорганизма (до 25% пациентов). По данным зарубежной литературы, наличие на коже или на слизистой оболочке носа патогенного штамма St. aureus считается важным фактором развития заболевания.
ХРФ имеет сложный и до сих пор недостаточно изученный патогенез. Установлено, что дебют и дальнейшее рецидивирование заболевания обусловлены целым рядом эндо- и экзогенных факторов, среди которых наиболее значимыми считаются нарушение барьерной функции кожных покровов, патология ЖКТ, эндокринной и мочевыделительной систем, наличие очагов хронической инфекции различной локализации. По данным проведенных нами исследований, очаги хронической инфекции различной локализации выявляются у 75–99,7% пациентов, страдающих ХРФ. Наиболее часто встречаются очаги хронической инфекции ЛОР-органов (хронический тонзиллит, хронический гайморит, хронический фарингит), дисбактериоз кишечника с увеличением содержания кокковых форм. У больных хроническим фурункулезом патология ЖКТ (хронический гастродуоденит, эрозивный бульбит, хронический холецистит) определяется в 48–91,7% случаев. У 39,7% пациентов диагностируется патология эндокринной системы, представленная нарушениями обмена углеводов, гормонпродуцирующей функции щитовидной и половых желез. У 39,2% больных с упорно текущим фурункулезом имеется латентная сенсибилизация, у 4,2% — клинические проявления сенсибилизации к аллергенам домашней пыли, пыльцы деревьев и злаковых трав, у 11,1% — повышенная концентрация сывороточного IgE.
Таким образом, для большинства больных ХРФ характерны непрерывно рецидивирующее течение заболевания (41,3%) при тяжелой и средней тяжести течения фурункулеза (88%) и длительные обострения (от 14 до 21 дня — 39,3%). У 99,7% пациентов выявлены хронические очаги инфекции различной локализации. В 39,2% случаев определялась латентная сенсибилизация к различным аллергенам. Основным возбудителем является St. aureus.
В возникновении и развитии хронического фурункулеза, наряду с особенностями возбудителя, его патогенными, вирулентными и инвазивными свойствами, наличием сопутствующей патологии, большая роль отводится нарушениям нормального функционирования и взаимодействия различных звеньев иммунной системы. Иммунная система, призванная обеспечить биологическую индивидуальность организма и, как следствие, выполняющая защитную функцию при контакте с инфекционными, генетически чужеродными агентами, в силу разных причин может давать сбой, что ведет к нарушению защиты организма от микробов и проявляется в повышенной инфекционной заболеваемости.
Иммунная защита от бактерий-патогенов включает два взаимосвязанных компонента — врожденный (носящий преимущественно неспецифический характер) и адаптивный (характеризующийся высокой специфичностью к чужеродным антигенам) иммунитет. Возбудитель ХРФ при попадании в кожу вызывает «каскад» защитных реакций.
При ХРФ выявляются нарушения практически всех звеньев иммунной системы. По данным Н. Х. Сетдиковой, 71,1% больных фурункулезом имели нарушения фагоцитарного звена иммунитета, что выражалось в снижении внутриклеточной бактерицидности нейтрофилов, дефектах образования активных форм кислорода. Дефекты, приводящие к нарушению миграции гранулоцитов, могут приводить к хроническим бактериальным инфекциям, что продемонстрировали в своей работе Kalkman и соавторы в 2002 г. Дефекты утилизации патогенов внутри фагоцитов могут быть обусловлены разными причинами и иметь тяжелые последствия (так, например, дефект НАДФН-оксидазы приводит к незавершенному фагоцитозу и развитию соответствующей тяжелой клинической картины). Низкие показатели уровня сывороточного железа, возможно, могут обусловливать снижение эффективности оксидативного киллинга патогенных микроорганизмов нейтрофилами. Рядом авторов выявлено снижение общего количества Т-лимфоцитов периферической крови. Как правило, у больных ХРФ снижено количество CD4-лимфоцитов (у 20–50% пациентов) и повышено количество CD8-лимфоцитов (у 14–60,4% пациентов).
У 26–35% больных, страдающих хроническим фурункулезом, снижается количество В-лимфоцитов. При оценке компонентов гуморального иммунитета у больных фурункулезом выявляются различные дисиммуноглобулинемии. Наиболее часто встречаются снижение уровней IgG и IgM. Отмечено снижение аффинности иммуноглобулинов у больных ХРФ, причем выявлена корреляция между частотой встречаемости этого дефекта, стадией и тяжестью заболевания. Тяжесть нарушений лабораторных показателей коррелирует с тяжестью клинических проявлений фурункулеза.
Из вышесказанного следует, что изменения показателей иммунного статуса у больных ХРФ носят разноплановый характер: у 42,9% отмечено изменение субпопуляционного состава лимфоцитов, у 71,1% — фагоцитарного и у 59,5% — гуморального звена иммунной системы. В зависимости от выраженности изменений в показателях иммунного статуса больных ХРФ можно разделить на три группы: легкой тяжести, средней и тяжелого течения, что коррелирует с клиническим течением заболевания. При легком течении фурункулеза у большинства больных (70%) показатели иммунного статуса находятся в пределах нормы. При средней и тяжелой степени преимущественно выявляются изменения фагоцитарного и гуморального звеньев иммунной системы.
Диагностика и лечение ХРФ
Исходя из вышеуказанных патогенетических особенностей ХРФ алгоритм диагностики должен включать в себя выявление очагов хронической инфекции, диагностику сопутствующих заболеваний, оценку лабораторных параметров состояния иммунной системы (рис.).
В нашем институте был разработан план обследования больных ХРФ.
- Обязательное лабораторное исследование:
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови (общий белок, белковые фракции, общий билирубин, мочевина, креатинин, трансаминазы – АСТ, АЛТ);
- RW, ВИЧ;
- анализ крови на наличие гепатита В и С;
- посев содержимого фурункула на флору и чувствительность к антибиотикам;
- гликемический профиль;
- иммунологическое обследование (фагоцитарный индекс, спонтанная и индуцированная хемилюминесценция (ХЛ), индекс стимуляции (ИС) люминолзависимой хемилюминесценции ЛЗХЛ), бактерицидность нейтрофилов, иммуноглобулины A, M, G, аффинность иммуноглобулинов);
- бактериологическое исследование фекалий;
- анализ кала на яйца глистов;
- посев из зева на флору и грибы.
- Дополнительное лабораторное исследование:
- определение уровня гормонов щитовидной железы (Т3,Т4, ТТГ, АТ к ТГ);
- определение уровня половых гормонов (эстрадиол, пролактин, прогестерон);
- посев крови на стерильность трехкратно;
- посев мочи (по показаниям);
- посев желчи (по показаниям);
- определение базальной секреции;
- иммунологическое обследование (субпопуляции Т-лимфоцитов, В-лимфоциты);
- общий IgE.
- Инструментальные методы обследования:
- гастроскопия с определением базальной секреции;
- УЗИ органов брюшной полости;
- УЗИ щитовидной железы (по показаниям);
- УЗИ женских половых органов (по показаниям);
- дуоденальное зондирование;
- функции внешнего дыхания;
- ЭКГ;
- рентгенография органов грудной клетки;
- рентгенография придаточных пазух носа.
- Консультации специалистов: отоларинголога, гинеколога, эндокринолога, хирурга, уролога.
Тактика лечения больных ХРФ определяется стадией заболевания, сопутствующей патологией и иммунологическими нарушениями. В стадии обострения ХРФ требуется проведение местной терапии в виде обработки фурункулов антисептическими растворами, антибактериальными мазями, гипертоническим раствором; в случае локализации фурункулов в области головы и шеи или наличия множественных фурункулов — проведение антибактериальной терапии с учетом чувствительности возбудителя. В любой стадии заболевания необходима коррекция выявленной патологии (санация очагов хронической инфекции, лечение патологии ЖКТ, эндокринной патологии и т. д.). При выявлении у больных ХРФ латентной сенсибилизации или при наличии клинических проявлений аллергии необходимо в период поллинации добавлять к лечению антигистаминные препараты, назначать гипоаллергенную диету, проводить хирургическое вмешательство с премедикацией гормональными и антигистаминными препаратами.
В последнее время в комплексной терапии больных ХРФ все чаще используют препараты, оказывающие корригирующее действие на иммунную систему.
Разработаны показания к назначению иммуномодуляторов в зависимости от доминирующего типа нарушений иммунного статуса и степени заболевания. Так, в стадии обострения ХРФ рекомендовано применение следующих иммуномодуляторов.
- При наличии изменений фагоцитарного звена иммунитета целесообразно назначение полиоксидония по 6-12 мг внутримышечно в течение 6-12 дней.
- При снижении аффинности иммуноглобулинов – галавит 100 мг № 15 внутримышечно.
- При снижении уровня В-лимфоцитов, нарушении соотношения CD4/CD8 в сторону уменьшения показано применение миелопида по 3 мг в течение 5 дней внутримышечно.
- При снижении уровня IgG на фоне тяжелого обострения ХРФ при клинической неэффективности применения галавита используются препараты иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин).
В период ремиссии возможно назначение следующих иммуномодуляторов.
- Полиоксидоний 6-12 мг внутримышечно в течение 6-12 дней – при наличии изменений фагоцитарного звена иммунитета.
- Ликопид 10 мг в течение 10 дней перорально – при наличии дефектов образования активных форм кислорода.
- Галавит 100 мг № 15 внутримышечно – при снижении аффинности иммуноглобулинов.
Применение ликопида целесообразно также при вялотекущем, непрерывно рецидивирующем фурункулезе. При упорном рецидивировании ХРФ на фоне изменений гуморального звена иммунитета показано назначение препаратов иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин). В некоторых случаях целесообразно комбинированное применение иммуномодулирующих препаратов (например, при обострении фурункулеза возможно назначение полиоксидония, в дальнейшем, при выявлении дефекта аффинности иммуноглобулинов, добавляется галавит и т. д.).
Несмотря на значительные успехи, достигнутые в области клинической иммунологии, эффективное лечение ХРФ остается достаточно сложной задачей. В связи с этим требуется дальнейшее изучение патогенетических особенностей этого заболевания, а также разработка новых подходов к терапии ХРФ.
В настоящее время продолжается поиск новых иммуномодулирующих препаратов, способных оказывать положительное влияние на течение воспалительного процесса при фурункулезе. Проводятся клинические испытания новых отечественных иммуномодуляторов, таких, как серамил, неоген. Серамил является синтетическим аналогом эндогенного иммунорегуляторного пептида — миелопептида-3 (МП-3). Серамил применялся в составе комплексной терапии больных ХРФ как в стадии обострения, так и в стадии ремиссии по 5 мг № 5 внутримышечно. После лечения препаратом отмечались нормализация уровня В-лимфоцитов, а также снижение уровня СD8-лимфоцитов. Выявлено значительное удлинение сроков ремиссии заболевания (до 12 мес у 30% пациентов).
Неоген является синтетическим трипептидом, состоящим из L-аминокислотных остатков изолецитина, глютамина и триптофана. Неоген применялся в составе комплексной терапии, проводимой больным хроническим фурункулезом. Внутримышечные инъекции препарата неогена проводились по 1 мл 0,01% раствора 1 раз в сутки ежедневно, курс — 10 инъекций. Применение неогена в комплексной терапии больных хроническим фурункулезом на стадии ремиссии заболевания вызывает достоверную нормализацию изначально измененных иммунологических показателей (относительного и абсолютного количества лимфоцитов, относительного количества CD3 + , CD8 + , CD19 + , CD16 + -лимфоцитов, поглотительной способности моноцитов по отношению к St. aureus) и увеличение показателей спонтанной ХЛ и аффинности анти-ОАД-антител, количества HLA-DR+-лимфоцитов, а следовательно, позволяет продлить период ремиссии заболевания по сравнению с группой контроля.
Таким образом, из вышеизложенного следует, что ХРФ протекает под воздействием сложного комплекса этиологических и патогенетических факторов и его нельзя рассматривать только как местное воспаление. Больным с ХРФ необходимо проводить всестороннее обследование с целью выявления возможных очагов хронической инфекции, которые являются источником септицемии и при нарушении элиминации микробов в крови в результате снижения иммунологической реактивности организма приводят к возникновению фурункулов. Так как назначение иммунокорригирующих препаратов может вызвать обострение основного заболевания, мы считаем, что лечение больных необходимо начинать с санации выявленных очагов инфекции.
Вопрос о назначении иммунокорригирующих препаратов должен решаться индивидуально, с учетом стадии заболевания, наличия сопутствующей патологии и типа иммунологического дефекта. При выявлении у больного сенсибилизации к различным аллергенам лечение фурункулеза необходимо проводить на фоне противоаллергенной терапии.
Н. Х. Сетдикова, доктор медицинских наук
К. С. Манько
Т. В. Латышева, доктор медицинских наук, профессор
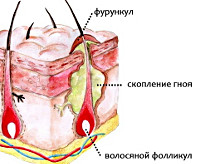
Фурункул

Фурункул – это гнойный абсцесс кожи, который возникает внутри инфицированного волосяного фолликула и обычно протекает с образованием большого количества гноя и частичным некрозом окружающих фолликул тканей. Чаще фурункулы встречаются в молодом возрасте от 12 до 40 лет.
Фурункул на лице образовывается гораздо чаще, чем на остальных участках тела (по статистике примерно 65% всех фурункулов образуются именно на лице). Также он может возникать на груди, спине, ягодицах, в паховой области, на волосистой части головы, в подмышечных впадинах.
Если одновременно образуется несколько тесно расположенных друг к другу фурункулов, то такое поражение называют уже термином – карбункул. Если же фурункулы образуются у Вас с завидной регулярностью, то такое заболевание называют термином Фурункулез.

Что это такое?
Фурункул – это острое заболевание кожных покровов с образованием гнойного содержимого в поврежденной области в различных частях тела. Как правило, процесс имеет гнойно-некротический характер, при котором наблюдается не только воспаление тканей, но и процесс воспаления волосяного фолликула, откуда и начинается весь патологический процесс.
Начало берет на себя фолликулит, с последующим распространением на окружающие соединительные ткани. Но фурункул от фолликулита отличает не только обширная область поражения, но и клинические проявления.
Стадии развития
Цикл развития фурункула состоит из 3 фаз:
- Стадия инфильтрата. Кожа над очагом инфекции и вокруг уплотняется, краснеет, отекает. В этом месте появляются болезненные ощущения. В центре инфильтрата можно рассмотреть волосяной фолликул. Обиходный термин – «назревание чирея».
- Стадия некроза. Проявляется на 3-4 сутки развития. Вокруг волоса с воспаленным фолликулом формируется «стержень», состоящий из некротических (отмерших) тканей и гноя. На поверхности кожи появляется белый выпуклый гнойник. Тонкая тканевая мембрана, покрывающая его вскрывается, и гной отторгается наружу. Пациент при этом чувствует облегчение и уменьшение боли. Отечность спадает, покраснение уменьшается. Термин народной медицины, означающий процесс – «прорыв чирея».
- Стадия заживления. Образовавшийся после отторжения «стержня» кожный дефект, напоминающий язву, заживает. После больших фурункулов остаются шрамы-рубцы.
В среднем полный цикл развития и заживления фурункула составляет около 10 суток.
Как выглядит фурункул: фото
Говорить о том, что у Вас появился фурункул, можно в случае наблюдения следующих признаков:
- покраснение участка кожи;
- появление бугорка с уплотнением в середине, расположенным в волосяном мешочке;
- в дальнейшем, усиление отечности прилегающих тканей, которые становятся горячими на ощупь;
- боль при малейшем прикосновении или движении тела;
- в центре формируется пустула со стержнем, в которой расположен гной.
На фото ниже показано, как проявляется заболевание у человека:

Когда следует обязательно обратиться к врачу?
Не занимайтесь самолечением, для установления диагноза и проведения лечения обязательно следует обращаться к дерматологу. Особенно нельзя лечится самостоятельно и только народными средствами, если:
- Фурункул возникает повторно на том же месте. Для лечения может понадобиться удаление потовых желез, являющихся причиной развития рецидивирующего воспаления.
- Ослабленный пациент — у пациента имеется тяжелое сопутствующее заболевание (онкология, сахарный диабет и пр.) или он принимает препараты, подавляющие иммунитет.
- Тяжелое течение — в случаях, когда фурункул причиняет серьезные болевые ощущения и сопровождается лихорадкой, выраженным отеком, головной болью и другими симптомами тяжелого инфекционного заболевания.
Фурункул нельзя выдавливать
По мере наполнения фурункула его поверхность начинает истончаться, и для более быстрого выздоровления больной может попытаться проткнуть его иглой или другим острым предметом, чтобы выпустить гной.
Этого делать нельзя, потому что при неаккуратном или более глубоком проколе инфицированный гной может проникнуть в соседние ткани или в кровеносное русло, распространяясь по всему организму. Также возможно, что стержень частично останется внутри, что приводить к хроническому процессу и частым рецидивам фурункулеза. Фурункул должен наполниться и прорваться самостоятельно. Обычно это происходит в течение 1 — 2 недель.
Лечение фурункула в домашних условиях
Единичные воспаления, которые находятся не на зоне лица, можно лечить на дому. Для этого применяют мази, вытягивающие гной, и народные средства. При правильном соблюдении рекомендаций фурункул должен зажить в течение недели.
Схема лечения фурункул дома:
- В начальной стадии необходимо регулярно протирать воспаление раствором анилинового красителя 3-4 раза в сутки. При этом следить, чтобы фурункул был в сухости, и менять марлевые повязки, которые защищают воспаление от проникновения инфекций извне.
- При наступлении стадии инфильтрации, которая характеризуется покраснением и отечностью полезно ультрафиолетовое облучение. В домашних условиях можно загорать на солнце.
- Для того, чтобы гнойник быстрее созрел, один раз в день применяют Ихтиоловую мазь. Её наносят аккуратно, стараясь не травмировать воспаление. Потом прикрывают ватой, которую прибинтовывают марлей и держат компресс 6-9 часов.
- После того, как гнойник вскроется, рану дезинфицируют перекисью водорода. В дальнейшем до полного заживления зону с фурункулом обрабатывают раствором хлорида натрия несколько раз в день.

Мази при фурункулезе
При фурункулезе в основном применяются мази, содержащие антибактериальные препараты.
Антибиотики
Антибактериальные препараты при лечении фурункулеза:
- «Цепорин» (принимается два раза в день по одной таблетке, имеет традиционные для антибиотиков противопоказания, используется при лечении не только гнойников на поверхности кожи, но и устраняет фурункул внутренний);
- «Эритромицин» (рекомендуется принимать два раза в день по одной таблетке; эффективность препарата может снизиться в результате быстрого привыкания организма к компонентам; не рекомендуется при наличии заболеваний системы пищеварения и почек, индивидуальной непереносимости);
- «Цефалексин» (дозировка подбирается в соответствии с инструкцией, помогает бороться с фурункулам; рекомендуется проводить определенный курс лечения; имеет типичные противопоказания – индивидуальная непереносимость, некоторые болезни).
Методика лечения фурункулеза таблетками отличается некоторыми нюансами. В качестве антибиотика можно использовать любые средства с необходимым эффектом, но при возникновении хронического образования гнойников прием таких препаратов дополняется витаминами или средствами, укрепляющими иммунитет. Длительное лечение сильнодействующими лекарствами может стать причиной нарушения работоспособности некоторых систем организма.
Хирургическое удаление
Хирургическое вмешательство показано при распространении гнойной инфильтрации в подкожную ткань с формированием объемного абсцесса. В этом случае необходимо хирургическое вскрытие очага и санация (очистка полости гнойника). Вмешательство проводится в условиях операционной стационара.
Антибиотики при фурункулах подбираются только врачом в зависимости от чувствительности стафилококковой инфекции к ним, а также с учетом переносимости их пациентом. Также, антимикробные препараты применяются местно при длительном процессе заживления.
Лечение фурункула у ребенка проводится по той же схеме, что и у взрослого человека.
Народные средства
Фурункулы очень часто лечатся народными средствами. И они дают вполне хороший эффект, особенно если воспалительный процесс начинают лечить в самом начале.
- Лечебная медовая лепешка. Смешать чайную ложку куриного желтка, десертную ложку меда (не засахаренного), 5 гр сливочного масла (без соли) и замесить мягкое тесто, постепенно прибавляя пшеничную муку. Лепешку прикладывают к чирью и фиксируют бинтом либо пластырем. Тесто для процедуры готовится и накладывается ежедневно, до полного удаления гноеродных масс.
- Вытягивание гноя с помощью алоэ или «столетника». Молодой нежный лист срезают, удаляют колючки и разминают. Накладывают на чирей повязку, которую меняют 5 – 6 раз в день. При созревающем фурункуле все процессы ускоряются, и гнойник быстрее вскрывается. Применяют на любой стадии. При не нарывающем фурункуле в ранней стадии возможно полное стихание воспалительных явлений.
- Лук. Очищенную головку репчатого лука запекают в духовом шкафу до мягкости и разрезают напополам. Теплую половинку прикладывают к фурункулу, обработанному перекисью водорода, и закрепляют марлевой повязкой. Луковицу требуется менять раз в сутки до полного вытекания гноя из раны. Во время смены повязки не забывайте обрабатывать пораженные ткани перекисью.
- Гречневая каша на воде. Вареная гречка также используется для лечения фурункула. Ложку очень густой каши намазывают на марлю, прикладывают к воспаленному месту, меняя на свежую смесь через 4 часа.
Полное исчезновение фурункула занимает от 3 дней до нескольких недель. При повышении температуры, сильной боли, имеющихся хронических заболеваниях, обращайтесь к врачам. Домашнее лечение рассчитано только на несложные формы течения недуга и особенно эффективны в начальной стадии воспаления.

Осложнения
Большинство фурункулов заживают без медицинского вмешательства или осложнений. Однако, в редких случаях фурункул может привести к тяжелым последствиям, например, сепсису. Это осложнение может привести к тяжелейшим инфекционным поражениям сердца, легких, почек, костей, суставов, головного мозга и даже смерти. Также фурункул может привести к образованию рубцов после заживления.
Неправильное применение антибиотиков может вызвать появление MRSA (метицеллин-устойчивого штамма золотистого стафилококка). В этом случае лечение может быть очень тяжелым и длительным, а риск распространения инфекции по всему организму – многократно повышается.
При неэффективном лечении, длительном самолечении внутри фурункула может скапливаться большое количество гноя, что может привести к развитию абсцедирующего фурункула. Если это происходит на лице, то возможно развитие тромбофлебита лицевой вены или угловой носовой вены. Это состояние может угрожать жизни больного.
Лечение фурункулеза: причины и профилактика

Цены носят ознакомительный характер и не являются публичной офертой.
Стоимость
Аллергология-иммунология
| Наименование услуги | Цена |
|---|---|
| Консультация аллерголога-иммунолога, первичная | 3 500 ₽ |
Фурункулез – гнойно-некротическое воспаление волосяного фолликула и окружающей подкожно-жировой клетчатки. Образуется на волосяных частях кожи. Возбудителем инфекции обычно является золотистый стафилококк.
Фурункулез чаще встречается у людей с ослабленной иммунной системой, подростков и взрослых. Фурункулез у детей и пожилых бывает редко. Заболевание поражает мужчин больше, чем женщин. Антисанитарные условия жизни увеличивают риск заражения.
Фурункулы могут исчезнуть без какого-либо лечения. Иногда они лопаются сами по себе и заживают бесследно в течение от 2 дней до 3 недель. Однако после заживления они могут привести к такому осложнению фурункулеза, как рубцы. Если нарыв сопровождается лихорадкой, болью и другие проявлениями, влияющими на самочувствие, человеку следует обратиться за медицинской помощью.
Три или более эпизода в течение 12 месяцев определяется как рецидивирующий фурункулез. В таком случае также нужно обратиться к врачу, даже если фурункулы имеют тенденцию заживать сами по себе.
Симптомы фурункулеза
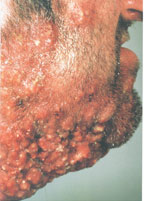
Фурункулы представляют собой красные, опухшие и болезненные узелки разного размера. Чем больше они становятся, тем болезненнее ощущение. Окружающая кожа обычно красная и воспаленная. Узелки быстро наполняются гноем и на последней стадии фурункулеза могут лопнуть. Если инфицировано несколько соседних фолликулов, они могут срастаться и образовывать более крупный узел, называемый карбункулом. Карбункул – это совокупность фурункулов.
Лихорадка и увеличение лимфатических узлов при заболевании фурункулезом возникают редко, однако возможны.
Фурункулы и карбункулы обычно поражают бедра, подмышки, ягодицы, лицо и шею. Они возникают в местах, подверженных образованию волос, поту и трению.
Причины фурункулеза
Бактерии стафилококка, вызывающие инфекцию, обитают на коже, концентрируясь в частях тела, где присутствуют складки (фурункулез на лице, в частности фурункулез носа и фурункулез губы – самые распространенные места проявления болезни). Обычно иммунная система держит их под контролем, однако при ослабленном иммунитете они попадают в кожу через волосяной фолликул, порез или царапину на коже. Спровоцировать фурункулез может обычная травма кожных покровов или их расчесывание. Фурункулы часто являются результатом несоблюдения элементарных норм личной гигиены. Когда кожа заражается, иммунная система реагирует, посылая лейкоциты в пораженный участок, чтобы уничтожить бактерии. Гной – это скопление мертвых бактерий, мертвых лейкоцитов и мертвой кожи.

Следующие условия повышают риск развития фурункулеза кожи:
- Диабет: высокий уровень сахара или глюкозы в крови может снизить способность иммунной системы реагировать на инфекцию.
- Лекарства: некоторые медикаменты ослабляют иммунную систему.
- ВИЧ и другие заболевания, поражающие иммунную систему.
- Кожные заболевания: псориаз, экзема и угри.
- Избыточная масса тела также увеличивает риск.
Сам по себе при контакте фурункулез не заразен, однако при ослабленном иммунитете иногда инфекция может распространяться, когда люди используют одно пространство или материалы, например, одежду и гидромассажные ванны для ног.
Как лечить фурункулез?
Отметим сразу, что лечение фурункулеза должно происходить только у врача, имеющего соответствующую подготовку и оборудование. Только он может подобрать схему лечения фурункулеза в каждом индивидуальном случае.
Не пытайтесь лопнуть или сдавить фурункулы или карбункулы самостоятельно! Если поражение очень болезненное, если оно длится более 2 дней или есть жар, вам следует обратиться к врачу с запросом, как вылечить фурункулез в конкретно вашем случае.
Фурункулез: лечение профессиональное
Врач назначает анализы при фурункулезе – мазки посевов с области поражений (из фурункулов, полученных путем разреза), а также с участков носителей на коже.
Иногда проводится полный анализ крови, чтобы определить причины кожной инфекции и подобрать более эффективное лечение фурункулеза, а также исключить другое внутреннее заболевание. Иммунологическая оценка может быть рассмотрена при рецидиве заболевания или признаках другого заболевания.
Врач может использовать стерилизованную иглу, чтобы проколоть абсцесс при фурункулезе и вывести гной. Прокалывания может быть достаточно для устранения фурункулеза, но если инфекция распространяется на более глубокий слой под кожей, лечащий врач может назначить антибиотики.
В «Клинике уха, горла и носа» мы занимаемся лечением различных кожных болезней, в том числе фурункулеза, по приемлемым ценам – с выявлением первопричины появления и назначением действенной медикаментозной и физиотерапии.
Профилактика фурункулеза
Способы предотвращения заболевания включают:
- поддержание чистоты кожи путем регулярного мытья;
- немедленной дезинфекции всех кожных ран, порезов и ссадин, даже самых маленьких;
- накладывания стерильной повязки на любые порезы, чтобы предотвратить заражение.
Соблюдение здоровой, сбалансированной диеты и регулярные физические упражнения улучшат общее состояние здоровья и иммунную систему, снизив риск развития не только фурункулеза, но и всех болезней в целом.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно.
Фурункул: как лечить, сколько созревает, причины образования
Фурункул — острый воспалительный процесс волосяного фолликула, прилегающих мягких тканей и сальной железы, сопровождается выделением гноя. При появлении образования необходимо обратиться к дерматологу. В лечении преимущественно используют местные препараты, которые подбирают в зависимости от стадии созревания фурункула.

Что такое фурункул, стадии развития
Фурункулез относится к пиодермиям — это группа дерматологических гнойно-воспалительных патологий. Появление фурункулов часто является осложнением фолликулита и остиофолликулита.
Внешне фурункул выглядит, как шишка, которая возвышается над поверхностью кожи. Диаметр — до 5 см. Гнойник болит, кожа вокруг пораженной области отечная и красная. По мере созревания в центре образования появляется желтовато-белая точка.
Фурункул созревает в течение 6–7 дней, проходит несколько стадий развития:
- Инфильтрация. Вокруг устья волосяного фолликула появляется ярко-красный инфильтрат, который постепенно увеличивается в диаметре до 103 см. Образование уплотняется, появляется боль и отечность, ощущение покалывания.
- Нагноение и некроз. Стадия наступает через 3–4 дня после появления первых признаков. Образуется гнойно-некротический стержень, который выходит на поверхность кожи в виде пустулы. Увеличивается болезненность в пораженной области, повышается температура тела, появляются симптомы интоксикации. Затем гнойник вскрывается, выходит гной и стержень, все неприятные ощущения затихают.
- Процесс заживления. Длится 1–3 недели, сопровождается образованием грануляционной ткани в кратере. Через 3–4 дня образуется красно-синий рубец, который постепенно исчезает.
Почему появляются фурункулы?
Фурункулы образуются при проникновении в волосяной фолликул патогенных микроорганизмов. Основной возбудитель — стафилококк. Бактерия относится к условно-патогенной микрофлоре, при нормальной работе иммунной системы проблем не вызывает. Нарушение баланса микрофлоры кожных покровов связано с загрязнением кожи, инфицированием.
Провоцирующие факторы:
- хронические болезни и инфекционные патологии — пиелонефрит, туберкулез, гепатит, бронхит, тонзиллит, синусит;
- ВИЧ;
- переохлаждение, перегрев;
- истощение, авитаминоз;
- нарушения в работе эндокринной системы — ожирение, сахарный диабет;
- длительный прием кортикостероидов, цитостатиков, препаратов для подавления иммунной системы при лечении онкологических заболеваний;
- дерматологические болезни, которые сопровождаются зудом — чесотка, экзема, атопический дерматит;
- стресс, хроническое переутомление.
Фурункул часто появляется в местах трения кожи об одежду, на участках с большим количеством потовых желез. При склонности к акне фурункулез поражает кожу лица.
Диагностика
Одна из первых диагностических процедур — дерматоскопия. Дерматолог проводит визуальную оценку воспаленных кожных покровов под многократным увеличением дерматоскопа. Проводят бакпосев отделяемого фурункула — назначают для определения типа возбудителя инфекционного процесса.
Дополнительные методы диагностики назначают для выявления заболеваний, которые могли спровоцировать появление фурункулов:
- общий и биохимический анализ крови, анализ и бакпосев мочи;
- фарингоскопия, риноскопия;
- рентген придаточных пазух носа;
- флюорография;
- УЗИ почек, органов брюшной полости.

После предварительного обследования может потребоваться консультация эндокринолога, гастроэнтеролога, ЛОРа. При развитии осложнений делают анализ крови на стерильность, МРТ головного мозга, люмбальную пункцию.
Обязательно проводят дифференциальную диагностику для исключения фолликулита, узловатой эритемы, туберкулеза кожи, сибирской язвы, актиномикоза.
Методы лечения
Чаще всего в терапии фурункулеза применяют местные препараты и физиопроцедуры. На этапе созревания показано сухое тепло, УВЧ-терапия, повязки с антисептическими мазями. После вскрытия применяют повязки с антибиотиками и анаболическими препаратами. На этапе заживления назначают антибактериальные и заживляющие средства.
Если гнойник находится на лице, велика вероятность проникновения бактерий в кровоток. Поэтому при фурункуле в этой области всегда назначают антибактериальные препараты в таблетированной форме.
Системное медикаментозное лечение также необходимо, если кожа вокруг образования горячая, окрашена в ярко-красный цвет, выделяется много гноя или бесцветной жидкости. К опасным проявлениям относят повышение температуры до 38 и более градусов, озноб, тошноту и рвоту, мышечную и головную боль.
При частых рецидивах фурункулеза проводят терапевтические мероприятия для повышение иммунитета. Назначают внутримышечные инъекции с собственной кровью, ВЛОК и УФОК, вводят препараты на основе гамма-глобулина, стафилококкового анатоксина. Иммуномодуляторы назначают на основе результатов иммунограммы.
Фурункул, прыщ или карбункул — чем отличаются образования?
На начальном этапе отличить фурункул от прыща сложно. Но фурункулы постепенно увеличиваются в размере, поскольку заполняются гноем, сильно болят. Еще одно отличие от прыща — сильная краснота и отечность кожи вокруг. После глубоких подкожных прыщей на коже могут остаться шрамы или пятна. Фурункулы обычно исчезают бесследно.
При фурункулезе воспаляется только один фолликул, карбункул — это поражение нескольких соседних волосяных мешочков. Карбункул выглядит, как купол диаметром до 10 см, на поверхности множество бело-желтых гнойных точек. При карбункулезе инфекционный процесс проникает в глубокие слои дермы, затрагивает подкожную клетчатку, после заживления может остаться шрам.
Из-за выраженного воспалительного процесса при карбункулезе наблюдаются признаки интоксикации — температура повышается до 38 градусов, беспокоит слабость, снижение аппетита, головная боль. Человек с карбункулом заразен для окружающих. Патологию преимущественно диагностируют у мужчин преклонного возраста, людей с ослабленным иммунитетом.
Осложнения и профилактика
Самостоятельно выдавливать фурункулы нельзя. Это приведет к распространению инфекции вглубь кожных покровов, возникновению осложнений.
Особенно опасно выдавливать гнойники на шее, голове, лице. На этих участках много сосудов и лимфатических узлов, в которые могут проникнуть патогенные микроорганизмы. Негативные последствия самолечения — флегмона тканей головного мозга, сердца, почек, костей, сепсис, образование рубцов. Инфекция может перейти на вены и лимфатические узлы, что приводит к развитию флебита, лимфангита, лимфаденита, тромбофлебита.
Чтобы избежать появления фурункулов, необходимо правильно и регулярно ухаживать за кожей, особенно при гипергидрозе и повышенном салоотделении. Любые царапины сразу обрабатывать антисептиками, своевременно лечить дерматологические заболевания, корректировать обменные нарушения. Необходимо вести активный и здоровый образ жизни, укреплять иммунитет.
Как быстро вылечить фурункул в домашних условиях?
Иногда современный человек может столкнуться с такой кожной проблемой как фурункул. Образование доставляет массу физиологических и эстетических проблем. Именно поэтому остро встает вопрос, как быстро вылечить фурункул и избавиться, наконец, от неприятных ощущений во всем теле. В материале ниже разбираем способы и методы борьбы с ненавистным чирьем.
Что такое фурункул?
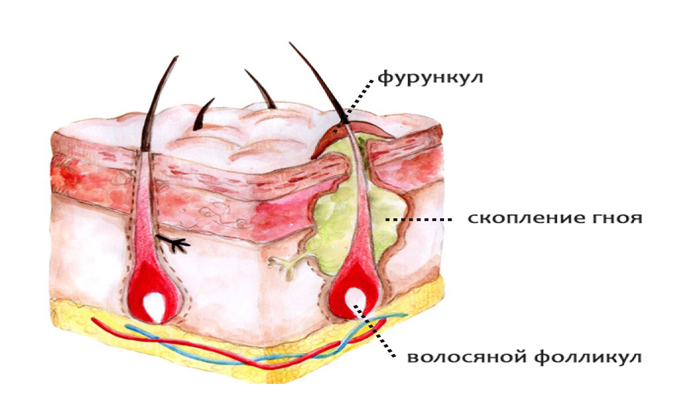
Фурункулом называют острый гнойно-некротический процесс, развивающийся в волосяном фолликуле в глубоких слоях кожи. Воспаление возникает из-за проникновения в раздраженную (пораненную) кожу золотистого стафилококка, который в норме пребывает на поверхности кожи каждого человека и не доставляет проблем. При формировании же открытых микротравм кокк проникает в волосяной фолликул и провоцирует развитие гнойного процесса. Фурункулы на теле имеют гнойный стержень и при этом очень болезненны.
Симптомы болезни
Чирей может возникнуть на любой части тела человека, включая волосистую часть головы. При этом фурункулы, расположенные на шее и выше являются самыми потенциально опасными для здоровья и жизни человека. Клиническая картина формирования чирья, как правило, занимает 8-12 дней и развивается поэтапно в зависимости от стадии созревания гнойника. В целом симптомы заболевания выглядят так:
- Инфильтрация. В этом случае в течение 1-3 дней пациент может ощущать некоторую болезненность и наблюдать небольшое покраснение в месте формирования фурункула. Возможно небольшое покалывание или жжение в месте образования чирья. Если фурункул локализуется на лице, то возможна отечность тканей. Место образования чирья увеличивается до 1-3 см;
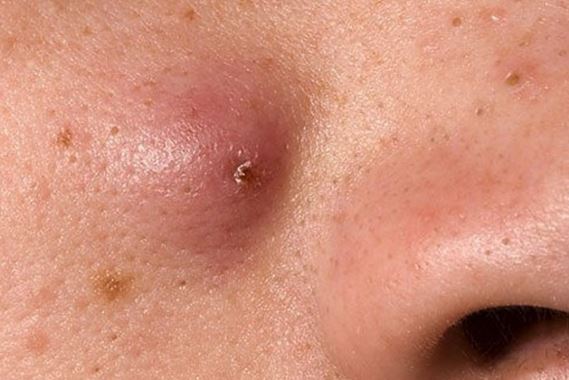
- Нагноение (некроз). Эта стадия приходится на 4 день. В фурункуле формируется гнойный стержень, который уже на 6-7 день выступает над поверхностью кожи в виде пустулы. У пациента могут наблюдаться симптомы интоксикации организма, такие как повышение температуры тела до 38 градусов и выше, ломота в теле, озноб, апатия и отсутствие аппетита. При надавливании или прикосновении к месту фурункула чувствуется ярко выраженная максимально пиковая болезненность;
- Прорыв. Уже на 6-7 день на самом пике симптомов интоксикации в норме должен произойти прорыв крышки фурункула. В этом случае стержень гноя должен полностью выйти. Иногда с примесью крови (это норма). После отхождения стержня остается открытое дно раны. Начинается процесс заживления;
- Заживление. После отхождения гнойного стержня место раны начинает заживать. Спадают болезненность и покраснение. Рана приобретает сначала синюшно-красный оттенок, а затем бледнеет. На 10-12 день от фурункула остается только рубец.
Важно: в некоторых случаях гнойно-воспалительный процесс может протекать стерто без проявления явных клинических симптомов. При этом гной не образует стержня с видимой пустулой. В этом случае лечение чирья ограничивают применением противовоспалительных мазей.
Как отличить фурункул от обычного прыща?
Читатель должен понимать, что между обычным прыщом и фурункулом существуют явные отличия. Это необходимо знать для того, чтобы по неосторожности не травмировать гнойный стержень фурункула и тем самым не занести стафилококковую инфекцию в кровь. В случае разрушения гнойного стержня в подкожном пространстве бактерии стафилококка разнесутся вместе с током крови по организму. Здесь возможно развитие фурункулеза (появление чирьев по поверхности тела в любом его месте) или гнойного менингита (если фурункул был расположен на шее или области головы).

Важно: давить фурункул нельзя ни в коем случае. Особенно на лице или на шее.
Главные отличия прыща от фурункула:
- Прыщ – это легкая стадия воспалительного процесса в коже. Фурункул — воспалительный гнойный процесс в глубоких ее слоях у основания фолликула;
- Покраснение для прыща чаще не характерно или может быть легким. В месте образования чирья покраснение достигает диаметра 1-3 см;
- Болезненность для обычного прыща не характерна. В месте же формирования фурункула боль ярко выражена и может даже разливаться по телу или близлежащим тканям;
- Стандартный прыщ — это не вышедшее на поверхность кожное сало, скопившееся в закупоренном сальном протоке. При назревании прыщ прорывает на 3 день. Фурункул же зреет 6-8 дней;
- При прорыве прыща рана не столь значительна, как при прорыве фурункула;
- Кроме того, банальный прыщ не оставляет рубцов на коже, в то время как от чирья могут оставаться явные косметические следы в виде глубоких рубцов.
Народные методы лечения фурункулов
Если читателя интересует вопрос фурункула и чем лечить в домашних условиях гнойное образование, то важно понимать, что использовать можно как народные средства, так и медикаментозные препараты. Из народных средств в борьбе с чирьем помогают такие.
Куркума

Лечение в домашних условиях с помощью этой специи примечательно тем, что куркума очень быстро нейтрализует воспалительный процесс, работая, как природный антибиотик. Для того чтобы побороть гнойное образование в волосяном фолликуле, необходимо сделать специальную пасту из специи и воды. Ее консистенция должна быть достаточно густой и пластичной. Массу прикладывают под повязку на 3-4 часа. Затем смесь меняют. Курс лечения до полного выхода гнойного стержня.
Куркуму можно принимать и внутрь в качестве природного антибиотика. Сухую специю в количестве 1 чайная ложка принимают трижды в день, запивая водой не менее 0,5 литра. Такой усиленный питьевой режим нужен для того, чтобы избежать запоров, поскольку куркума сильно крепит.
Важно: куркуму запрещено принимать внутрь при проблемах с желчными протоками и при одновременном приеме антикоагулянтов.
Хвойные ванны

Хвоя является природным антисептиком. В ветвях и шишках хвои содержится большое количество витамина С, дубильных веществ и эфирных масел, которые способствуют скорому заживлению ран и снижению воспалительных процессов в организме. Для приготовления ванны с хвоей можно купить либо хвойный экстракт в готовом виде в аптеке, либо сделать хвойный отвар в 5 литрах воды. Затем процеженный отвар из шишек и веток хвои следует вылить в теплую ванну 37-38 градусов. Принимать такую ванну следует 20 минут. В крайнем случае, можно делать примочки из теплого хвойного отвара.
Лист алоэ

Алоэ помогает бороться с любыми воспалительными процессами в коже. Для лечения фурункула на всех этапах его созревания можно брать лист растения и разрезать его вдоль. Гелевой сердцевиной алоэ прикладывают к фурункулу и закрепляют пластырем. Носить такие компрессы нужно до полного спада воспалительного процесса.
Лист подорожника
Здесь листья растения также следует прикладывать к чирью, предварительно промыв их. Менять компрессы нужно каждые 2 часа. При использовании подорожника фурункул вызревает быстрее.
Лечение фурункула серой
Сера также является отличным средством для лечения гнойно-воспалительных процессов в коже. Причем серу следует принимать внутрь в виде купленного в аптеке порошка. Средством посыпают хлеб и едят такой бутерброд дважды в день. Кроме того источником серы являются и такие продукты:
- Яичный порошок;
- Мак в зернах;
- Икра лосося;
- Свиной отварной язык;
- Сыры твердых сортов;
- Горошек зеленый;
- Мясо говядина.
Курс лечения серой составляет 5 дней. За этот период фурункул полностью проходит.
Лечение фурункулеза в домашних условиях с применением мазей
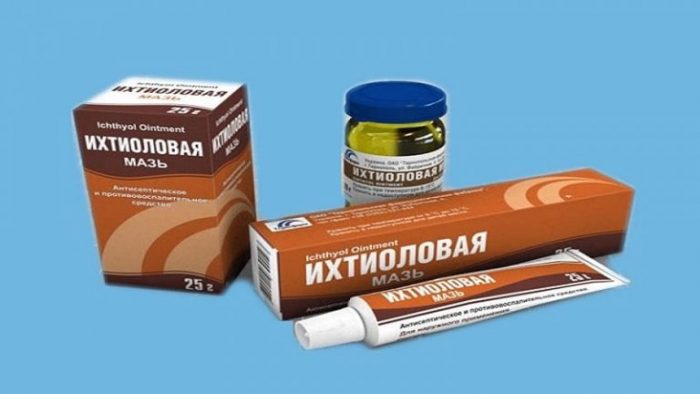
Если читателю интересно, как лечить фурункул в домашних условиях быстро, то применение специальных противовоспалительных и вытягивающих мазей будет актуально в этом случае. В первую очередь на этапе созревания гнойного стержня показано применение вытягивающих мазей. Они освободят рану от гноя и ускорят процесс выхода стержня фурункула. Таковыми мазями являются:
- Ихтиоловая мазь. В состав препарата входит серная кислота, деготь и ксероформ. Мазь способствует более скорому формированию пустулы и вскрытию покрышки фурункула и очень хорошо вытягивает гной. Наносить средство нужно в виде компресса под повязку. Для этого сначала дезинфицируют кожу в месте образования фурункула. Затем берем стерильный бинт и сворачиваем его квадратом, который покроет все место воспаления. На бинт наносят достаточное количество мази и накладывают на фурункул. Сверху следует приложить небольшой кусочек пищевой пленки и все зафиксировать пластырем. Такие повязки следует менять каждые 6-8 часов до прорыва крышки чирья.
- Синтомициновая мазь. В состав этого препарата входит касторовое масло, благодаря чему мазь считается максимально легкой и нежной при гнойных воспалительных процессах. Синтомициновая мазь отлично вытягивает гнойный стержень из чирья и при этом способствует очищению дна раны и ее заживлению. Применять Синтомициновую мазь необходимо по приведенному выше принципу.
- Гепариновая мазь. Является не только прекрасным антисептиком, но и замечательным противомикробным и противовоспалительным препаратом. При использовании гепариновой мази начинается расширение кровеносных сосудов, благодаря чему компоненты мази хорошо всасывается в пораженные ткани кожи. Кроме того гепариновая мазь очень хорошо обезболивает место воспаления. Этот препарат также рекомендовано использовать в виде бинтовой повязки.
Важно: гепариновую мазь запрещено использовать беременным.
Помимо вытягивающих гной мазей можно использовать и мази заживляющие. Но их применение будет актуально и лишь после того, как фурункул вскроется, а гнойный стержень выйдет наружу. В этом случае дно раны следует обрабатывать мазями, которые применяют также в виде компрессов. Актуальным будет использование таких препаратов:
- Левомеколь. Мазь на основе антибиотиков способствует разрушению процесса синтеза белка в самих бактериях. В результате этого патогенная микрофлора гибнет. При использовании мази Левомеколь рана хорошо очищается от гноя и быстрее затягивается. Кроме того, данный препарат стимулирует внутриклеточные обменные процессы. Использовать мазь нужно в виде стерильной бинтовой повязки до полного рубцевания раны.
- Мазь Вишневского. Это проверенное временем средство хорошо снимает воспаление в мягких тканях, дезинфицирует рану, способствует ее заживлению. Мазь Вишневского накладывают в виде тампонов или компрессов 2-3 раза в день, меняя повязку. Курс лечения с использованием этого препарата составляет 3-4 дня.
Важно: мазь Вишневского можно использовать только после выхода гнойного стержня. Если применять препарат на стадии воспаления и созревания фурункула, это может спровоцировать разрушение стержня внутри фолликула (поскольку мазь Вишневского размягчает стенки гнойников), что приведет к абсцессу.
- Тетрациклиновая мазь. Это препарат активно работает против золотистого стафилококка благодаря входящим в его состав антибиотикам. Использовать тетрациклиновую мазь нужно исключительно на стадии отторжения гнойного стержня. Препарат применяют в виде бинтовой повязки, накладываемой один-два раза в сутки. Предварительно стоит продезинфицировать открытую рану антисептиком.
- Цинковая мазь. В состав мази входит оксид цинка и косметический вазелин. Благодаря этому препарат является гипоаллергенным и может использоваться даже беременными женщинами и женщинами в период грудного вскармливания. Цинковая мазь хорошо подсушивает открывшуюся рану фурункула и снимает воспаление. Можно использовать препарат как в виде простых аппликаций, нанося его тонким слоем, так и в виде бинтовых повязок.
Стоит понимать, что самостоятельное лечение гнойно-некротических процессов может иметь негативные последствия. Поэтому лучше обратиться за квалифицированной помощью, чтобы избавиться от фурункула. Тем более если симптоматика слишком ярко выражена, а чирей при этом не спешит вскрываться самостоятельно. Помните — ваше здоровье исключительно в ваших руках.
Фурункул
Фурункул – это гнойное воспаление волосяного мешочка (фолликула) с вовлечением в воспалительный процесс сальной железы и окружающих их тканей. Если воспаление охватывает сразу несколько фолликулов, развивается карбункул – обширное и быстро развивающееся воспаление, заболевание более опасное, чем фурункул. Если одновременно возникает несколько фурункулов (на разных участках тела), говорят о фурункулёзе. Широко известно и народное название фурункула – чирей.
Причины фурункула
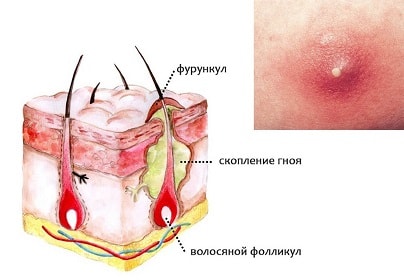
Причиной фурункула выступает бактериальная инфекция. Чаще всего – золотой стафилококк. Бактерии попадают в волосяной фолликул, вызывая воспаление. Проникновение инфекции облегчается при наличии повреждений кожи, в том числе:
- потертости, царапины, ссадины. У мужчин образованию фурункулов на лице могут предшествовать порезы при бритье;
- расчесы при дерматологических заболеваниях;
- нарушения защитных свойств кожи при длительном контакте с жидкостью. Поэтому повышенная потливость является фактором, повышающим риск возникновения фурункула. Также фурункулы могут возникать внутри слухового прохода или в носу, при этом провоцирующим фактором является длительное воздействие на кожу слизистых или гнойных выделений при заболеваниях, – соответственно, отите (воспалении уха) или рините (воспаления слизистой носа);
- постоянное загрязнение кожи, в том числе связанное с профессиональной деятельностью (при контакте кожи со смазочными маслами, цементной, угольной или известковой пылью и т.п.).
В обычных условиях защитная система организма препятствует развитию воспаления. Однако если иммунитет ослаблен, риск образования фурункулов возрастает. В случае множественных фурункулов (фурункулёза) фактор снижения иммунитета присутствует практически всегда. Образованию фурункулов способствуют:
- хронические инфекционные заболевания (туберкулёз, гепатит, синусит, тонзиллит, бронхит, пиелонефрит);
- ВИЧ;
- переохлаждение или, наоборот, перегревание. Переохлаждение часто становится фактором, провоцирующим образование фурункулов у подростков;
- неправильное питание (истощение организма, гиповитаминоз);
- заболевания, проявляющиеся в виде метаболических патологий (сахарный диабет, эндокринные нарушения);
- лечение препаратами, подавляющими иммунную систему (используются при лечении онкологических заболеваний и в некоторых других случаях);
- хроническое переутомление;
- стресс.
Симптомы фурункула
Фурункул может образоваться везде, где есть волосяные фолликулы (то есть практически везде, кроме ладоней и стоп). Чаще всего фурункул возникает там, где кожа больше всего потеет, трётся и загрязняется – на шее, предплечьях, в подмышечной или паховой области, на пояснице, бедрах и ягодицах. Нередко фурункулы возникают и на лице.
В своём развитии фурункул проходит несколько стадий:
На первой стадии вокруг устья волосяного фолликула возникает инфильтрат – отечный участок с выраженным покраснением и уплотнением кожи. Инфильтрат постепенно увеличивается и может достигать в диаметре от 1 до 3 см. Кожа вокруг инфильтрата натягивается и становится тоже болезненной, иногда ощущается покалывание. В народе в этом случае говорят «чирей назревает».
Следующая стадия называется гнойно-некротической. В среднем, через 3-4 дня после появления первых признаков образования фурункула, появляется характерный стержень, состоящий из гноя и отмерших тканей, конец которого приподнимается над поверхностью кожи в виде гнойничка-пустулы. Если фурункул расположен на лице, в ухе, на шее, в этот период возможны повышение температуры до 38 °C, общая слабость, ухудшение аппетита, головная боль.
В какой-то момент пустула прорывается, некротический стержень выходит. Неприятные симптомы исчезают, начинается заживление. В течение 3-4-х дней ранка на месте фурункула заживает. Образуется рубец, который со временем может стать практически незаметным.
Методы лечения фурункула
Ни в коем случае не следует пытаться выдавить фурункул самостоятельно, массировать его и давить на область вокруг фурункула. Инфекция может попасть в кровь и вызвать заражение крови (сепсис). Стоит помнить, что внутри гнойника находятся активные патогенные бактерии. Поэтому фурункул не надо трогать, а если всё же случилось потрогать, необходимо сразу же вымыть руки с мылом.
При одиночном фурункуле небольшого размера возможно лечение в домашних условиях. Обязательно надо обратиться к врачу, если:
- в течении 3-х дней у фурункула не возникает головка и болезненность только нарастает;
- фурункул слишком большой или болезненный;
- фурункул расположен на шее, в ухе, в носу, на лице, в области позвоночника или анального отверстия. Эти зоны наиболее опасны с точки зрения развития осложнений;
- повысилась температура;
- появились расходящиеся от фурункула красные полосы (это симптом воспаления лимфатических сосудов – лимфангита);
- при множественных фурункулах (фурункулёзе). В случае фурункулёза обязательно надо обратиться к врачу, даже при небольших фурункулах;
- фурункул возник на фоне сахарного диабета.
Лечением фурункулов занимается хирург. При возникновении крупных фурункулов проводится хирургическое вскрытие, санация и дренирование раны. Лечение фурункулёза, как правило, комплексное, включающее применение как местных средств, так и общей терапии, необходимой, прежде всего, для повышения иммунитета организма.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.