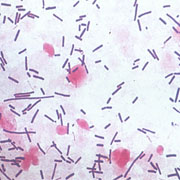
Дисбактериоз влагалища
Дисбиоз или дисбактериоз влагалища – это нарушение нормальной микрофлоры влагалища, которое проявляется уменьшением лактобактерий и одновременным усиленным ростом условно-патогенной флоры. Врачи-гинекологи так же его называют бактериальным вагинозом. Этим заболеванием в той или иной мере страдает большая часть женщин. Чаще всего проявления незначительны, и пациентка не догадывается о проблеме, но иногда дисбиоз влагалища может приводить к очень серьезным проблемам.
Причины
Важно отметить, что дисбиоз влагалища или бактериальный вагиноз не относится к инфекциям, передаваемым половым путем, и не является воспалительным заболеванием. Условно-патогенная флора всегда присутствует во влагалище, но количество и активность различных микроорганизмов контролируется лактобактериями, которые вырабатывают различные вещества для создания кислой среды и защиты слизистых оболочек, что препятствует размножению патогенов. В случае неблагоприятных условий количество лактобактерий (палочек Дедерлейна) снижается, и тогда болезнетворные микроорганизмы начинают активно размножаться, вызывая неприятные симптомы.
К пусковым факторам, которые могут стать причиной дисбактериоза влагалища относят:
- Беспорядочная половая жизнь, большое количество половых партнеров, отказ от барьерных методов контрацепции
- Инфекционно-воспалительные заболевания органов малого таза, заболевания передающиеся половым путем
- Нарушение и изменение гормонального фона, включая беременность, климакс и период полового созревания
- Лечение антибиотиками, в том числе местными при вагинальных инфекциях
- Спринцевания и вымывание здоровых лактобактерий из влагалища
- Несоблюдение правил личной гигиены, злоупотребление прокладками и тампонами во время месячных (использование более 4 часов)
- Постоянное использование ежедневных прокладок, что создает парниковый эффект и нарушает микроклимат влагалища
- Длительный прием препаратов, таких как кортикостероиды, цитостатики и другие
- Заболевания желудочно-кишечного тракта, включая дисбактериоз кишечника
- Заболевания иммунной системы и нарушения обмена веществ (ожирение, диабет)
Как правило, при дисбиозе влагалища выявляются анаэробные бактерии, но иногда возбудители могут создавать между собой ассоциации – биопленки, включающие, например, анаэробные и аэробные микробы, анаэробные бактерии и грибы, бактерии и вирусы.
Симптомы
В половине случаев бактериальный вагиноз протекает бессимптомно. При длительном отсутствии лечения выраженность клинических симптомов может нарастать. Наиболее характерные симптомы дисбактериоза влагалища 3 :
- Выделения белые, серые, иногда зеленоватые, обильные
- Запах влагалищных выделений, напоминающий запах тухлой рыбы
- Дискомфорт в области преддверья влагалища
В случае присоединения и роста патогенной флоры во влагалище, бактериальный вагиноз может связан с другими воспалительными заболеваниями органов малого таза, основными признаками которых будут.
- Зуд, жжение, болезненность в области половых органов
- Гнойный характер выделений (вагинит)
- Болезненность при мочеиспускании (цистит)
- Повышение температуры тела (эндометрит, сальпингит, оофорит)
Диагностика
При постановке диагноза дисбиоз влагалища или бактериальный вагиноз у врача есть 4 критерия, которые являются ключевыми. Обязательно наличие 3 из 4 представленных ниже критериев:
- Выделения однородные беловато-серые, равномерно распределены по стенкам влагалища
- Показатель рН метрии влагалища более 4,5, то есть сдвиг в щелочную сторону
- Положительный аминовый тест, проявляющийся в виде усиления запаха тухлой рыбы при добавлении 10% гидроксида калия
- Наличие в вагинальных мазках ключевых клеток, то есть слущенных клеток эпителия влагалища с прикрепленными к ним микроорганизмами
- Лейкоциты в мазке обычно в пределах нормы, что говорит об отсутствии воспалительного процесса
- Количество лактобактерий в мазке значительно снижено плоть до полного их отсутствия
- Большое количество различной грамотрицательной и грамположительной палочковой и кокковой микрофлоры
Диагноз ставят на сопоставлении жалоб пациентки, особенностей клинической картины и данных лабораторных анализов.
На сегодняшний день основной метод диагностики – ПЦР в реальном времени, поэтому часто используют диагностические панели, такие как Фемофлор, Флороценоз и другие 2 .
Лечение
Лечением дисбактериоза влагалища занимается врач-гинеколог, но при необходимости может потребоваться консультация эндокринолога и гастроэнтеролога.
Обычно лечение показано только при наличии выраженных клинических симптомов, беременности, плановых диагностических процедурах или операциях на органах малого таза и, как правило, состоит из 2 этапов состоит из 2 этапов 1 :
- Применение антибактериального или антисептического препарата, несмотря на невоспалительную природу заболевания
- Восстановление нормальной микрофлоры влагалища
На первом этапе терапии используют, как правило, антибактериальные препараты широкого спектра действия, такие как, метронидазол или клиндамицин. Реже использую местные антисептики, например, вагинальные свечи с хлоргексидином или молочной кислотой. Эти препараты устраняют рост анаэробных (живущих без воздуха) болезнетворных микробов влагалища.
На втором этапе, при необходимости, проводят нормализацию биоценоза влагалища и заселение его лактобактериями. Обычно используют вагинальные капсулы с живыми лактобактериями и молочной кислотой или пробиотики, содержащие живые молочные микроорганизмы.
Профилактика
Профилактика включает в себя соблюдение рекомендаций по интимной гигиене, образу жизни и повышение иммунитета, но основным моментом является устранение факторов риска:
- Рациональное использование антибиотиков, только в случае крайней необходимости и только по назначению врача, так как лактобактерия – это полезный микроб, и большинство антибиотиков убивают ваших собственных полезных лактобактерий
- Упорядоченная половая жизнь, наличие одного постоянного полового партнера, при чередовании орального, вагинального и анального контактов необходимо обязательно менять презерватив или тщательно мыть половые органы с моющим средством
- Обязательные ежедневные подмывания не реже 1 раза в сутки, в критические дни не реже 2 раз в сутки (утром и вечером), процедура проводится в направлении спереди назад, чтоб уменьшить риск переноса микробов с ануса на вульву и влагалище
- Избегать спринцеваний влагалища растворами антисептиков (мирамистин, хлоргексидин), экстрактов растений (календулы, ромашка) или химическими соединениями (сода, марганцовка), так они нарушают нормальную микрофлору влагалища
- Нижнее белье должны быть достаточно просторным, не слишком узким для достаточной вентиляции (слизистая должна «дышать»), из натуральных материалов, не стоит использовать стринги, так как они могут травмировать слизистую вульвы и влагалища
- Отказ от постоянного ношения ежедневных прокладок на синтетической основе, которые вызывают потертости, травмы слизистой половых органов и парниковый эффект, создавая благоприятные условия для размножения патогенной флоры и воспаления
- Сбалансированное питание, содержащее достаточное количество клетчатки и молочнокислой продукции для нормализации работы кишечника и восстановления его нормальной микрофлоры, отказ от алкоголя
Осложнения
К наиболее частым осложнениям дисбактериоза влагалища относят присоединение патогенной флоры с развитием воспалительных процессов влагалища (вагинит), шейки матки (цервицит), ее полости (эндометрит) и придатков (аднексит). В случае отсутствия лечения указанных заболеваний воспаление может распространиться на брюшину (перитонит), что относится к жизнеугрожающим состоянием.
Параллельно с распространением в репродуктивном тракте, возникшее воспаление во влагалище может распространяться в мочевыводящих путях, приводя к уретриту, циститу или пиелонефриту.
Следует помнить, что дисбиоз влагалища является состоянием снижения защитных сил влагалища, поэтому при его наличии резко повышается риск присоединения различных инфекций, особенно инфекций передающих половым путем, таких как хламидиоз, ВИЧ, генитальный герпес, вирус папилломы человека и другие.
Особенно нежелателен дисбактериоз влагалища при беременности, так как, согласно исследованиям, даже бессимптомное его наличие повышает риск невынашиваний, а при любых хирургических гинекологических манипуляциях повышается риска инфекционных осложнений 1 .
Макмирор
При лечении дисбиоза влагалища важно подобрать лекарственный препарат, который воздействует на большинство патогенов, вызывающих заболевание, и в тоже время микробы не должны выработать к нему устойчивость, которая возникает при частом и длительном использовании антибиотиков.
Давайте рассмотрим Макмирор Комплекс – вагинальные суппозитория на основе нифуратела и нистатина итальянского производства. Препарат содержит всего 2 компонента, необходимых для лечения вагинальных инфекций, нифурател и нистатин, и ничего лишнего!

- Нифурател воздействует как на аэробные, так и на анаэробные микроорганизмы
- Нистатин работает против грибков, которые часто объединяются с микробами в ассоциации и разрастаются после лечения антибиотиками
Препарат применяется врачами-гинекологами всего мира, уже в течение многих лет без развития лекарственной устойчивости возбудителей влагалищных инфекций.
Следует отметить удобство применения препарата при введении вагинальных капсул (свеч) Макмирор Комплекс. Это безболезненно и комфортно, так как они имеют маленький размер и округлую форму. Желатиновая оболочка защищает жидкое внутреннее содержимое свечи (капсулы) с активным веществом от воздействия внешних факторов.
Макмирор Комплекс вагинальные капсулы (свечи) не влияют на pH влагалища и не оказывают негативного влияния на полезные лактобактерии, как это делают многие другие противомикробные препараты, поэтому после курса лечения не требуется дополнительный курс пробиотиков, как второй этап терапии бактериального вагиноза.
По результатам исследований Макмирор Комплекс показал не только более высокую эффективность в лечении бактериального вагиноза в сравнении с метронидазолом, но и низкую частоту нежелательных явлений 4 . Так же его возможно применять при беременности, предварительно оценив пользу для женщины и риск для плода, а так же при грудном вскармливании в случае использования вагинальных капсул.
Часто задаваемые вопросы
Запах гнилой рыбы появился после полового контакта с новым партнером, могла ли я заразиться от него?
Бактериальный вагиноз официально не относится к инфекциям, передающимся половым путем, однако сексуальная активность является основным фактором риска его развития. При его наличии легко может присоединиться любая половая инфекция от партнера или активироваться ваша собственная условно-патогенная флора, которая всегда живет во влагалище. Любой новый половой партнер, даже в случае удачного контакта, рассматривается организмом как стресс и является провоцирующим фактором.
Поэтому вам необходимо незамедлительно обратиться к врачу для осмотра и дообследования, чтоб уточнить диагноз и получить необходимое лечение. Наличие запаха гнилой рыбы является одним из патогномоничных признаков дисбиоза влагалища, то есть бактериального вагиноза, но не единственным критерием для постановки диагноза.
Если у меня сероватые выделения, зуд и неприятный запах, это значит, что у меня дисбиоз влагалища?
Нет, не значит. Многие заболевания, сопровождающиеся патологическими выделениями из половых путей у женщин, выглядят похоже и нельзя по характеру выделений поставить диагноз. Так, бактериальный вагиноз, аэробный вагинит, кандидозный вагинит и даже ИППП по характеру выделений и другим жалобам очень похожи, но лечение будет разным. При этом до 30% случаев выделений из половых путей – это смешанные инфекции вызванные ассоциацией возбудителей.
Вам необходимо обратиться к врачу для осмотра и дообследования, на основании которых будет поставлен диагноз и назначено соответствующее лечение.
Недорогие женские свечи для микрофлоры

Суппозитории состоят из оболочки, действующих и вспомогательных веществ, созданы на синтетической или натуральной основе. В зависимости от количества действующего вещества, свечи могут быть разного размера. Бывают цилиндрической, палочковидной, торпедообразной и округлой формы. К преимуществам относят:
- воздействуют только на местную микрофлору;
- максимально быстрое воздействие;
- минимальное количество процедур;
- быстрое снятие симптомов;

К недостаткам вагинальных свечей относят риск аллергической реакции, особые условия хранения. У препаратов нередко бывает обширный список противопоказаний, ограничений. Нередко создают дискомфорт при вытекании. Помогают не только восстановить микрофлору, но и остановить развитие патогенов, инфекции, предотвратить возникновение воспалительных процессов.
Гинеколог назначает свечи исходя из клинической картины. Если необходимо остановить дисбактериоз на начальной стадии, то подойдут свечи узконаправленного действия. Если назначают для восстановления после цистита, молочницы, вагинита и других недугов, то отдают предпочтение препаратам с антибиотиками.

Показания к применению свечей
При нарушении микрофлоры влагалища женщина испытывает ряд неприятных симптомов. Выделения становятся более желтыми, появляется неприятный запах, сухость, зуд, боль при половом акте. Врач-гинеколог устанавливает диагноз и назначает индивидуальную схему лечения. Показания к применению свечей для восстановления микрофлоры:
- болезни женских половых органов;
- наступление климакса;


Неприятная симптоматика может появиться и после неправильного использования прокладок, тампоном, менструальной чаши. Специалист может назначить свечи для восстановления микрофлоры после длительного курса антибиотиков. Для беременных препарат подбирается индивидуально, строго по назначению медицинского работника.
Принцип действия свечей
Суппозитории на натуральной и синтетической основе имеют одинаковый принцип действия. Под действием температуры свечи во влагалище начинают таять. Активные действующие компоненты высвобождаются, попадают на пораженные области. Из-за быстрого действия могут назначить:
- перед проведением операций;
- перед проведением кесарево сечения;


В гинекологии применяют суппозитории с лактобактериями, бифидобактериями. Они содержат правильную концентрацию компонентов, действуют быстро, оказывают минимальное влияние на другие системы и ткани организма. Принцип действия свечей сводится к стимуляции местного иммунитета, купированию патогенной микрофлоры. Они создают комфортную среду для развития полезных бактерий.
Отдельно стоит рассмотреть фитосвечи, которые щадяще воздействуют на организм. В состав таких входят цветы календулы с выраженным противовоспалительным действием. Процесс восстановления занимает от 1 до 4 недель, в зависимости от состояния здоровья женщины, наличия сопутствующих патологий.

Популярные свечи для восстановления микрофлоры
Давайте подробнее рассмотрим, как восстановить микрофлору во влагалище, используя суппозитории, таблетки, специальные капсулы. При выборе средства учитывают действующее вещество, эффективность, длительность лечения.
| Название препарата | Действующий компонент | Воздействие |
| Ацилакт | лактобактерии ацидофильные | Действует против широкого спектра патогенных бактерий, быстро улучшает обменные процессы. |
| Фемилекс | молочная кислота | Состоит из компонента, который воспринимается организмом как естественный. |
| Бифидумбактерин | бифидобактерии бифидум | Высокая антагонистическая активность, устраняет последствия заболеваний, восстанавливает микрофлору. |
| Нистатин | нистатин | Не всасывается в кровоток, устраняет последствия воздействия патогенов. Восстанавливает слизистые оболочки. |
Качественный препарат способствует восстановлению и поддержанию нормальной микрофлоры. Для женщин с высокой чувствительностью лучше отдавать предпочтение средствам на натуральной основе с высоким содержанием лактобактерий, молочной кислоты. Свечи в короткий срок позволяют не только устранить оставшиеся патогены, но и активировать местный иммунитет в интимной зоне.

Ацилакт для микрофлоры
Комбинированный препарат широкого спектра действия. Свечи для восстановления микрофлоры влагалища с выраженным антибактериальным, противовоспалительным действием. Производитель предлагает торпедообразные суппозитории с бактериями трех штампов.
Вагинальные свечи для восстановления микрофлоры Ацилакт широко используются в гинекологии. Они повышают местный иммунитет, усиливают сопротивляемость к негативным факторам, стимулируют гуморальные клеточные звенья. Лекарство активно подавляет патогенную микрофлору, останавливает деление болезнетворных бактерий. Дополнительные преимущества:
- устраняет болезнетворные и условно-опасные микробы;

Одним из главных преимуществ препарата считается отсутствие негативной реакции на лекарственное взаимодействие. Продают средство только по рецепту врача. Свечи быстро тают, сложно достать из упаковки. В редких случаях у женщин наблюдают кратковременное жжение после введения суппозитория.

Фемилекс для женщин
Эти универсальные свечи для микрофлоры в гинекологии используются реже, чем Ацилакт. Но не уступают по эффективности. Препарат помогает восстановить естественные обменные процессы, нормализовать микрофлору влагалища, избавить от неприятной симптоматики дисбактериоза. Противопоказания:
- беременность;
- период лактации;
- молочница в активной фазе;

Не следует использовать свечи при вульвите, кольпите или вульвовагините. С осторожностью используют при наличии внутренних поражений слизистой. Используют для нормализации микрофлоры, восстановления после длительного лечения антибиотиками. К побочным реакциям относят жжение, покраснение и припухлость. В редких случаях возникает дискомфорт при мочеиспускании.

Используется, чтобы восстановить микрофлору в интимном месте как самостоятельно, так и в комбинации с Гексиконом. Допустимо проводить лечение во время менструации. Препарат выделяют за высокую эффективность, быстрое действие, снятие симптоматики в первые несколько часов. При наличии любых негативных реакции лечение прекращают, обращаются к медицинскому специалисту для подбора аналога.
Вагинальные свечи Бифидумбактерин
Препарат предназначен для восстановления микрофлоры, профилактики инфекционных заболеваний. Живые бактерии быстро проникают в ткани, уничтожают как патогенные, так и условно-патогенные клетки. Свечи борются с инфекциями, воспалениями, активируют естественные защитные функции. Показания применению:
- дисбактериоз;
- острые инфекции;

Назначают для лечения бактериального вагиноза и других гинекологических заболеваний. Часто используют для профилактики мастита, молочницы. Из негативных реакций выделяют только аллергию при высокой чувствительности к активным компонентам препарата. Противопоказания затрагивают только детей до 3 лет. Запрещено принимать при повышенной чувствительности к действующему веществу.

Запрещено принимать одновременно с антибиотиками, так как значительно снижают их эффективность. Допустимо сочетать с антибактериальными, противовирусными, иммуностимулирующими средствами.
Нистатин при грибке
Препарат широкого спектра действия, предназначен для борьбы с грибковыми поражениями, устойчивыми патогенами. Нередко назначают для профилактики молочницы, дисбактериоза, образования грибковой микрофлоры. Активно борется с недугами, останавливает рост бактерий, восстанавливает естественные обменные процессы. Назначают при:
- лечении кортикостероидами;
- лечении антибиотиками;

К противопоказаниям относят тяжелые болезни печени и почек, непереносимость основного компонента. Не стоит использовать детям до 18 лет, во время беременности. Нистатин не всасывается в кровоток, поэтому можно использовать в период лактации. Избавляет от неприятных ощущений в интимном месте, устраняет причину дисбактериоза, оказывает общеукрепляющее действие.

Возможны негативные реакции в виде отечности, покраснения, жжения, чувства наличия инородного тела. Побочное действие носит дозозависимый характер, проявляется при повышении дозировки. В иных случаях появляется редко.
Лактожиналь при инфекциях
Относятся больше не к суппозиториям, а к капсулам, но не менее эффективны. Действуют быстро, в первый день избавляют от неприятной симптоматики. Действие препарата:
- улучшение местных обменных процессов;
- устранение нарушений в естественной физиологической среде;
- повышение сопротивляемости к грибкам и инфекциям;

В короткий срок восстанавливает собственную микрофлору половых органов. Компоненты воспринимаются как естественные, редко вызывают аллергическую реакцию. Останавливает размножение болезнетворных бактерий, выводит остатки грибковых поражений. Подходит для восстановления после вульвитов и вагинитов, применения сильнодействующих антибиотиков.

Нередко назначается в качестве профилактики, если присутствует риск заражения плода инфекционным заболеванием. Подходит для регулярного применения короткими курсами. Дозировку самостоятельно определить сложно, врач назначает индивидуальную схему приема. Курс не должен превышать трех недель. К противопоказаниям относят возникновение аллергической реакции, возраст до 18 лет, менструацию, молочницу в активной фазе и другие заболевания половых путей. При наличии сильного зуда, жжения, обильных выделений рекомендуется прекратить использование.

Общие рекомендации
Суппозитории стоит подбирать только со специалистом. Лекарственный препарат может как использоваться во время беременности, лактации, так и быть запрещенным. Играет роль скорость всасывания, концентрация и вид действующего вещества. Гинекологи дают следующие рекомендации:
-
Суппозитории способны влиять на барьерные контрацептивы. Если партнеры не планируют беременность, то стоит помнить, что свечи снижают эффективность спермицидной контрацепции.

Правильно подобранные свечи для восстановления микрофлоры должны активно действовать, снимать неприятную симптоматику и вызывать минимальный дискомфорт. Если появляются неприятные ощущения, жжение или сильные выделения, то это повод, чтобы обратиться к гинекологу для подбора более подходящего аналога.
Восстановление микрофлоры влагалища

Нарушения хрупкого баланса микрофлоры интимной зоны – проблема, с которой может столкнуться любая женщина, и в результате могут появиться боль, зуд или жжение. Именно баланс интимной зоны является ключевым барьером на пути инфекций, опасных для хрупкого женского организма. Поэтому нормализация микрофлоры влагалища и восстановление ее равновесия имеют важное значение для сохранения здоровья женщины и ее прекрасного самочувствия.
Что нарушает микрофлору влагалища
Чаще всего причинами дисбаланса микрофлоры влагалища выступают следующие факторы:
- Использование для интимной гигиены неподходящих средств. Уровень pH слизистой оболочки влагалища имеет важное значение для поддержания правильного состава микрофлоры. Использование средств, не предназначенных для интимной гигиены, может нарушить кислотно-щелочной баланс и стать причиной активности микроорганизмов, вызывающих воспаление и дискомфорт.
- Прохождение курса лечения антибиотиками. Антибактериальные препараты незаменимы при лечении ряда заболеваний. Но они не отличаются избирательностью действия и вызывают гибель как болезнетворных, так и полезных бактерий, в том числе представителей микрофлоры влагалища, без которых нарушается его хрупкое равновесие.
- Применение антисептиков не по показаниям также нарушает структуру микрофлоры влагалища.
- Беременность. В организме женщины, которая готовится стать мамой, происходят естественные изменения, необходимые для рождения новой жизни. Одним из них может стать нарушение баланса интимной зоны.
- Гинекологические заболевания. Любые заболевания так или иначе могут спровоцировать изменения микрофлоры. Но чаще всего это случается при гинекологических болезнях – воспаление и инфекции могут быстро нарушить равновесие.
Как восстановить микрофлору
Для восстановления микрофлоры влагалища важно соблюдать некоторые рекомендации.
Использовать специальные средства для интимной гигиены. Средства, предназначенные для интимной гигиены, не содержат в своем составе агрессивных веществ, способных негативно повлиять на слизистую оболочку. Они не нарушают баланс интимной зоны и позволяют ускорить восстановление микрофлоры, чтобы вернуть спокойствие и легкость.
Лечить заболевания, спровоцировавшие дисбактериоз. Если нарушения микрофлоры вызваны какой-либо болезнью, важно уделить внимание ее лечению. Это позволит устранить фактор, спровоцировавший дисбактериоз, а дополнительные меры нормализации помогут быстрее восстановить здоровье интимной области. Как именно лечить заболевание, вызвавшее изменение баланса, порекомендует лечащий врач.
Применение средств, восстанавливающих влагалищную микрофлору. Препараты для восстановления микрофлоры влагалища – одни из самых надежных спутников на пути к здоровью. Но следует внимательно отнестись к выбору нужного средства. Так, необходимо учесть особые обстоятельства. Например, беременным нельзя использовать лекарства, не разрешенные для применения во время вынашивания малыша. Кроме того, нужно обратить внимание на спектр проблем, которые решает выбранное средство: следует ли дополнительно покупать препараты с противовоспалительным, обезболивающим и другим действием, так как нарушения микрофлоры всегда сопровождаются воспалением и неприятными ощущениями в интимной области.
Как помогает Тантум ® Роза
Тантум ® Роза – препарат, который восстанавливает микрофлору влагалища 1-3 и устраняет симптомы, сопутствующие нарушению ее хрупкого равновесия.
- Быстро облегчает симптомы. Спустя 20 минут после первого применения препарата Тантум ® Роза наблюдается облегчение зуда, жжения и боли 4 .
- Восстанавливает микрофлору влагалища 1-3 . Тантум ® Роза – препарат для восстановления микрофлоры влагалища, который подавляет рост только болезнетворных микроорганизмов, не влияя на полезных представителей флоры.
- Помогает в устранении воспаления 5 . Воспалительный процесс – неизменный спутник нарушений равновесия интимной зоны. Тантум ® Роза помогает как восстановить микрофлору влагалища, так и снизить воспаление слизистой оболочки.
- Не имеет ограничений для беременных и кормящих. Тантум ® Роза не имеет ограничений для местного применения у женщин, которые только ожидают появления малыша, а также у молодых мам в период грудного вскармливания. В этот период организм женщины особенно уязвим, поэтому ему необходима надежная защита и поддержка.
Список литературы
1. Magliano EM, Conti M, Clerici P, et al. The role of benzydamine in the topical treatment of the so-called non specific vaginitis. Int J Tissue Reac. 1987a; 9(2):151-6
2. Magliano EM, Clerici P. Antibacterial activity of benzydamine against Lactobacillus acidophilus [in Italian]. G. Ital. Ostet. Ginecol. 1986a; 8(4): 345-7
3. Magliano EM, Curti C, Clerici P, et al. Influenza del trattamento topico non specifico sull’ equilibrio del microbiota vaginale. In: Danesio Rondanelli, editors. Le infezioni in Ostetricia e Ginecologia. 2nd Congress Interdisciplinare, Pavia 4-7 May, 1986 Monduzzi Editore; Bologna 1986b:353-63
4. Czajka, R. et al. Assessment of the efficacy of benzydamine (Tantum Rosa) in form of vaginal lavage in the treatment of perineal complaints in the early puerperium. Pol J Gyn Invest 2001; 4(2): 99-105
Микрофлора влагалища
Микрофлора влагалища играет важнейшую роль в организме женщины.
Она обеспечивает колонизационную резистентность половых путей.
Это значит, что другие, «вредные» микроорганизмы не способны «поселиться» во влагалище, потому что здесь уже живут «полезные» бактерии.
Иногда состав нормальной микрофлоры нарушается, что чревато многими проблемами.
Нормальная микрофлора влагалища
В норме микрофлора влагалища состоит из таких микроорганизмов:
Лактобациллы.
Основные микроорганизмы в женском влагалище.
Они «приклеиваются» к слизистой оболочке и образуют биопленку.
Она состоит из колоний лактобацилл и окружена их метаболическими «отходами» – гликокаликсом.
Бактерии поглощают глюкозу и вырабатывают мочевую кислоту.
Это определяет кислую рН влагалищной среды.
В результате при нормальном биоценозе в половых путях «хорошо себя чувствуют» ацидофильные (кислотолюбивые) микроорганизмы.
Способность лактобацилл к адгезии является эстрогензависимой.
Поэтому в постменопаузе часто состав нормальной микрофлоры нарушается.
Транзиторные микроорганизмы – те, которые «заселяются» временно.
Их существует очень много видов.
Но все вместе взятые они не превышают от 3 до 5% состава микрофлоры влагалища.
- стафилококки;
- стрептококки;
- коринебактерии;
- бактероиды;
- микоплазмы;
- микрококки;
- пропионовокислые бактерии;
- энтеробактерии.
Редко (менее чем у 10% женщин) обнаруживаются такие представители транзиторной флоры:
- клостридии; ;
- бифидобактерии; ;
- кандиды;
- актиномицеты; ; .
Нарушение микрофлоры влагалища
При нарушении микрофлоры влагалища развивается одно из двух состояний:
- вагинит – воспаление слизистой оболочки влагалища;
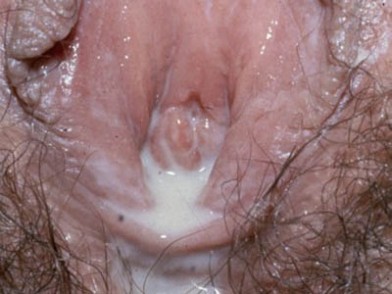
- вагиноз – патологический процесс бактериального происхождения, который не сопровождается реакцией иммунного ответа и не вызывает воспаления.
Неспецифический вагинит редко бывает обусловлен только одним видом микроорганизмов.
Чаще это полиэтиологическое (многопричинное) заболевание.
Обычно биоценоз влагалища нарушается вследствие таких причин:
- лечение антибиотиками (самая частая причина);
- применение цитостатиков;
- гормональное лечение;
- лучевая терапия;
- анемия;
- врожденные аномалии репродуктивной системы;
- использование контрацептивов;
- иммунодефицитные состояния.
К появлению симптомов приводит нарушение количественного соотношения разных видов микроорганизмов.
Тио есть, микрофлора влагалища после антибиотиков меняется из-за того, что препараты уничтожают часть лактобацилл.
Негативное воздействие наблюдается как при местном, так и при системном применении антибактериальных лекарств.

Ранее считалось, что воспалительный процесс может быть вызван одним микроорганизмом.
Например, уреаплазмой, золотистым стафилококком, микоплазмой, гарднереллой, кишечной палочкой и т.д.
Но сегодня установлено, что при вагините в большинстве случаев обнаруживается смешанная микрофлора влагалища.
То есть, воспаление спровоцировано сразу несколькими микроорганизмами.

О том как проходит
гинекологическое обследование
рассказывает врач гинеколог
Гаряева Ирина Владимировна
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем гинекологом
Гаряевой Ириной Владимировной
| Наименование | Срок | Цена |
|---|---|---|
| Прием гинеколога с осмотром на кресле | 1200.00 руб. |
Мазок на микрофлору влагалища
Исследование микрофлоры влагалища состоит из трех этапов:
- Исключение половых инфекций.
- Микроскопическое исследование окрашенного по Грамму мазка.
- Посев на флору.
Основной ориентировочный анализ на микрофлору влагалища – это мазок.
Под увеличением микроскопа врач сразу же может увидеть некоторых микроорганизмов.
Это возбудители половых инфекций: трихомонады и гонококки.
А также кандиды – условно-патогенные грибы.
Их обнаружение в мазке свидетельствует о чрезмерном увеличении популяции.
Данное состояние называется кандидоз или молочница.
Также при микроскопии оценивают:
- состояние эпителия;
- количество лейкоцитов (воспалительных клеток);
- наличие и завершенность реакций фагоцитоза (поглощение и растворение бактерий лейкоцитами);
- наличие отдельных представителей микрофлоры (кокки, палочки, лептотрикс и т.д.).

Обсеменение влагалища микробами оценивается в баллах.
В результатах анализа вы увидите от одного до четырех плюсов:
- 1 – микробных клеток меньше 10 в поле зрения.
- 2 – до 100 клеток.
- 3 – до 1000 клеток.
- 4 – больше 1000 клеток.
Посев микрофлоры влагалища
Еще одним информативным методом исследования является посев на микрофлору.
В настоящее время стало возможным определение не только видовой принадлежности тех или иных микроорганизмов, но также их количество в исследуемом материале.
Посев позволяет оценить соотношение лактобацилл и условно-патогенной флоры.
В норме лактобацилл должно быть больше.
Если их меньше, чем других бактерий, то микробиоценоз влагалища считается нарушенным.
Это состояние требует лечения.
Патогенная микрофлора влагалища
Иногда при микроскопическом исследовании обнаруживается патогенная микрофлора влагалища.
Это могут быть гонококки или трихомонады.
Кроме того, у женщин из групп риска необходимо исключение ИППП во всех случаях, когда наблюдаются симптомы вагинита.
Для этого используют ПЦР на самые частые венерические заболевания.
Клинический материал, который используется, это мазок из уретры.
В исследуемом материале может быть обнаружена хламидия, трихомонада, гонококки и другие возбудители ИППП.
Как восстановить микрофлору влагалища?
Восстановление микрофлоры влагалища происходит в 2 этапа.
- 1 – уничтожение «плохих» микробов.
- 2 – восстановление «хороших» микробов.
Препараты, использующиеся на первом этапе лечения, могут быть разными.
Выбор зависит от результатов исследований – микроскопии и посева на флору.
Противомикробные средства назначаются, исходя из того, какие микроорганизмы преобладают в микробиоценозе влагалища.
Могут использоваться клиндамицин, метронидазол, хлоргексидин.
Для повышение рН влагалища используется молочная кислота.
При наличии проблем с иммунитетом используются иммуномодуляторы.
При дефиците эстрогенов (например, в постменопаузе) показана заместительная терапия гормональными препаратами.
В некоторых ситуациях могут использоваться простагландины и антигистаминные препараты.
При сильном зуде или болевом синдроме назначаются свечи с местными анестетиками (бензокаин).
Свечи для микрофлоры влагалища
На втором этапе нормализации микрофлоры влагалища применяются свечи с лактобактериями (эубиотики).
Они позволяют «заселить» половые пути женщины «полезными» микробами.
В дальнейшем это снижает риск рецидива бактериального вагиноза или неспецифического вагинита.
Названия препаратов: Аципол, Ацилакт, Лактобактерин.
Как правило, лечение эубиотиками начинают спустя 3 дня после окончания антибактериальной терапии.

За это время они обычно элиминируются из организма.
Поэтому не возникнет ситуации, когда «подселенные» во влагалище лактобактерии тут же уничтожаются антибиотиками.
При возникновении симптомов вагинита или бактериального вагиноза, обращайтесь в нашу клинику.
У нас можно быстро сдать все необходимые анализы и получить адекватное лечение.
8 правил сохранения здоровья влагалища. Чтобы “не стерлось”…

Врач — гинеколог-эндокринолог, акушер, репродуктолог. Ведущий консультирующий врач в Университетской клинике в Санкт-Петербурге. Стаж 20+ лет. Принимает во всех филиалах Университетской клиники. Стоимость приема 1700 руб.
- Запись опубликована: 15.04.2020
- Время чтения: 1 mins read
Чтобы сохранить репродуктивное здоровье, женщина должна правильно ухаживать за половыми органами. И, поверьте, поговорка о том, что «влагалище не сотрется», на самом деле не работает. Сотрется… и не только!
Влагалище, как правило, имеет кислый рН, содержит большое количество полезных микроорганизмов, которые помогают бороться с инфекциями, и естественным путем увлажняется. Но это все соответствует действительности, если женщина здорова. Стоит только нарушить баланс, а сделать это довольно легко, картина тут же изменится.
Происходит изменение цвета, запаха, количества выделений, ощущается дискомфорт в области таза или в области влагалища, боль, зуд или жжение. Любые такие изменения требуют консультации гинеколога и лечения.
Существует несколько простых правил, помогающих сохранить здоровье влагалища и всей половой системы.
Правило 1. Берегите микрофлору влагалища
В норме рН влагалища составляет от 3,8 до 4,5, но нарушение правил интимной гигиены – спринцевание, применение спермицидов и использование агрессивных средств для мытья – может влиять на уровень рН влагалища. При снижении кислотности нарушается здоровый влагалищный биом – бактериальный состав влагалища, тем самым создается почва для развития грибковых и бактериальных инфекций, например, бактериального вагиноза.
Если вы чувствуете сильный или неприятный запах из влагалища, зуд половых органов, обратитесь к врачу. Душ и подмывание только на время прикрывают неприятные симптомы, не решая проблему.
Чтобы сохранить здоровье влагалища, для интимной гигиены используйте адаптированные гели. Для восстановления флоры гинеколог может назначить местные гинекологические пробиотики. Но важно понимать, что при наличии половых инфекций они не помогут – в таких ситуациях применяются другие средства – антибиотики и противогрибковые препараты, уничтожающие возбудителей или прекращающие их размножение.
Правило 2. Придерживайтесь здорового питания
Звучит несколько странно, но соблюдение сбалансированной, питательной диеты и употребление большого количества жидкости – ключ к вагинальному и репродуктивному здоровью. Определенные продукты могут очень полезны и для организма в целом, и для половой системы в частности.
- Потенциально помогает предотвратить развитие любых грибковых инфекций, в т.ч. и влагалища (кандидозов), употребление йогуртов и кефира, содержащих живые ацидофильные лактобактерии.
- Укрепляют женское здоровье продукты, содержащие фолиевую кислоту, витамины группы В, А и Е.
- При склонности к инфекциям мочевыводящих путей (уретриту, циститу) поможет несладкий клюквенный морс. Напиток подкисляет мочу и создает неблагоприятные условия для размножения бактерий. Клюквенный сок обладает противовоспалительным действием, препятствует адгезии “прилипанию” кишечной палочки (основного возбудителя цистита) в мочевыделительных путях.
Правило 3. Практикуйте безопасные половые контакты
Отличный способ защиты от половых инфекций, передающихся половым путем (ИППП) – использование качественных презервативов. Таким образом можно предотвратить ВИЧ, генитальный герпес, сифилис, гонорею, генитальные бородавки и хламидиоз. Некоторые из этих заболеваний, например, ВИЧ и генитальный герпес, не поддаются лечению. А вирус папилломы человека (ВПЧ), вызывает не только генитальные бородавки, но и злокачественные опухоли влагалища, шейки и анальный рак.
При переходе от орального или анального вида контакта к вагинальному, нужно сменить презерватив, так как некоторые бактерии, являющиеся нормой для других слизистых, патогенны для влагалища. Пример – кишечная палочка. При попадании ее в горло или влагалище, можно получить сильное воспаление.
Презервативы должны использоваться и при применении интимных игрушек. Через них можно заразиться ИППП, особенно ВПЧ.
Правило 4. Раз в полгода – год посещайте гинеколога для профилактического осмотра
Регулярные гинекологические осмотры имеют решающее значение для поддержания здоровья не только влагалища, но и всей репродуктивной системы.
- Первое обследование. Молодым девушкам рекомендуется провести первый скрининг – гинекологический осмотр после первого полового контакта. Врач может выявить дефекты, нарушения развития половых органов, подберет метод контрацепции, расскажет о возможных половых инфекциях и мерах защиты от них.
- Обследование на рак. Всем женщинам с 25 лет необходимо проходить тестирование по Папаниколау для выявления изменений в вагинальных клетках, которые могут указывать на наличие рака.
- Обследование перед зачатием . Будущей маме очень важно провериться на наличие скрытых половых инфекций, которые могут повлиять на ход беременности и здоровье плода.
Правило 5. Лечите инфекции сразу
Наиболее распространены три типа вагинальных инфекций: дрожжевая инфекция (молочница), бактериальный вагиноз и трихомониаз. И все они имеют похожие симптомы (зуд, жжение и выделения из половых путей).
- Молочница – это грибковая инфекция. Ее вызывают дрожжи (род Candida).
- Бактериальный вагиноз вызван бактериальным разрастанием условно-патогенных микробов во влагалище.
- Трихомониаз – это инфекция, вызванная паразитом и передающаяся половым путем.
Распознавание причины этих инфекций имеет решающее значение, потому что лечение, назначенное гинекологом, будет разное. При отсутствии лечения заболевание станет хроническим.
Стоит отметить, что частым рецидивирующим грибковым инфекциям подвержены женщины, которые плохо контролируют диабет или инфицированы ВИЧ. Если в течение года вы регулярно сталкиваетесь с молочницей, проверьте уровень сахара в крови, чтобы не пропустить развитие диабета 2 типа.
Правило 6. При сухости влагалища обратитесь к гинекологу и используйте только специальные лубриканты
Без достаточного увлажнения кожа половых губ и влагалища раздражается, подвергается микротравмам, половой акт становится болезненным. Влагалищное смазывание обычно происходит естественным путем во время возбуждения. У некоторых женщин количество натуральной смазки уменьшается, например, при нарушении работы бартолиновых желез или при наступлении климакса. В таком случае приходится принимать гормоны и использовать лубриканты.
Гормональная заместительная терапия помогает восстановить уровень гормонов, продлевая молодость слизистой. Лубриканты защищают от травмирования. Но выбирайте их правильно.
- Если вы используете презервативы, не используйте смазку на масляной основе – это может привести к разрушению латекса в презервативах.
- Если вы пытаетесь забеременеть, определенные вещества, содержащиеся в лубрикантах, могут воздействовать на сперму и затруднять зачатие. Используйте специальные смазки на водной основе.
Правило 7. Тщательно выбирайте одежду
Наружные половые органы всегда должны оставаться чистыми и сухими.
Синтетические ткани и облегающая одежда создают теплые, влажные благоприятные условия, в которых процветает грибковая инфекция. Носите дышащее хлопковое белье и избегайте ношения стрингов. Как можно быстрее меняйте мокрый купальник и одежду после физической тренировки.
Правило 8. Соблюдайте правила личной гигиены
- Регулярно меняйте гигиенические прокладки и тампоны.
- Заведите себе личное полотенце, которое будете использовать только для наружных половых органов.
- Избегайте интимных отношений в период менструации.
- Не используйте для мытья половых органов жесткие губки и мочалки.
- Запомните правило «спереди назад» при подмывании и гигиене после посещения туалета.
При любых патологиях не занимайтесь самолечением. Запишитесь к гинекологу и выполняйте все назначения врача. Это гарантирует сохранение здоровья влагалища, а значит и женственности, на всю жизнь.
Как восстановить микрофлору влагалища?
Микрофлора влагалища – это совокупность микроорганизмов, населяющих его слизистую оболочку. Она не является стабильной, баланс зависит от самочувствия женщины, гормональных колебаний, сексуальной активности и других факторов.
О восстановлении вагинальной микрофлоры обычно говорят при лечении бактериального вагиноза, дисбиоза, молочницы и вульвовагинита.
1. Нормальная микрофлора влагалища
На протяжении всей жизни в эпителии влагалища женщины происходят изменения, которые влияют на состав естественной флоры. На слизистой оболочке можно обнаружить 3 основные группы бактерий:
- 1 Олигатные.
- 2 Транзиторные.
- 3 Факультативные.
1.1. Облигатные бактерии
В обычных условиях они не вызывают никаких болезней и способствуют защите влагалища от болезнетворных микробов. Это лактобактерии, бифидобактерии, Leptotrichia, Atopobium, Megasphaera.
Палочки Додерляйна – э то целое семейство лактобацилл, среди которых наиболее часто встречаются L. acidophilus, L. brevis , L. plantarum, L. casei, L. cellobiosus, L. crispatus, L. jensenii и L. fermentum.
Их объединяет то, что они из гликогена эпителиальных клеток вырабатывают молочную кислоту, поддерживающую кислую реакцию влагалищного секрета, а многие из них продуцируют еще и перекись водорода, которая подавляет размножение болезнетворных микроорганизмов.
При этом замечена следующая закономерность: при нормальной микрофлоре около 60% таких палочек продуцируют перекись водорода, в случае пограничного состояния – меньше 40%, а при выраженном дисбактериозе – только около 5%.
Лактобактерии обнаруживаются в 98-100% мазков с нормальной микрофлорой.
1.2. Транзиторные бактерии
Это та флора, которая попадает во влагалище извне, например, при спринцевании, введении тампонов, использовании секс-игрушек, во время незащищенного полового акта.
Эти микроорганизмы могут быть как безопасными, так и патогенными. В норме они должны составлять не более 3-5% влагалищной микрофлоры.
К ним относятся более 20 видов, среди которых наиболее распространенными являются G. vaginalis, вибрионы Mobiluncus, дрожжеподобные грибы Candida.
Их количество повышается при бактериальном вагинозе и других инфекционных заболеваниях, молочнице (кандидозе).
Дрожжеподобные грибки могут встречаться и в норме. О ней говорят в тех случаях, когда Candida albicans составляет лишь незначительную часть общего количества микроорганизмов.
Если же флора влагалища соответствует норме, но наблюдается размножение дрожжеподобных грибков (>10 в четвертой степени), то говорят об условно-нормальном варианте и принимают решение о лечении.
1.3. Факультативные бактерии
Обычно они присутствуют в небольшом количестве. Но при нарушении баланса, когда кислотность влагалища смещается в нейтральную или щелочную среду, они активно размножаются и становятся причиной дисбиоза (дисбактериоза) и вульвовагинита.
Это пептострептококки, энтерококки, коринобактерии, микоплазмы, вейлорнеллы и пр. Их количество в норме не должно превышать 5-8%.
1.4. Как изменяется флора в течение жизни?
Как правило, в первые часы после рождения влагалище у девочек стерильно, но уже в первые дни туда проникают лактобациллы, бифидо- и коринобактерии, а также другие бактерии, населяющие кишечник, включая кокки.
В крови новорожденной много материнских эстрогенов, поэтому клетки влагалища создают кислую среду, накапливают гликоген и затем расщепляют его до лактата. Флора по составу близка к таковой у взрослых здоровых женщин.
Через 21 день материнские гормоны выводятся, что приводит к изменению как эпителия влагалища (становится более тонким, а среда влагалища – нейтральной), так и микрофлоры: преобладают кокки, а количество лактобактерий уменьшается.
В 9-12-летнем возрасте удельный вес молочнокислых стрептококков и ацидофильных бактерий увеличивается. После появления менструаций доминирующими микроорганизмами снова становятся лактобактерии.
В климактерическом периоде уровень эстрогенов в организме опять снижается, что сказывается на состоянии микрофлоры влагалища: уменьшается общее количество лакто- и бифидобактерий, а среда становится нейтральной.
Во время беременности в результате гормональной перестройки организма происходит рост влагалищного эпителия и усиление кислотности секрета.
Кислая среда способствует росту нормальной флоры и подавляет рост патогенной. В этот период количество лактобактерий возрастает в 10 раз, а уровень колонизации шейки матки уменьшается.
Во влагалище здоровой женщины с помощью современных молекулярно-генетических методов обнаруживается около 300 видов микроорганизмов, а в практической медицине для диагностики дисбактериоза используется лишь несколько десятков.
На основании простого мазка на флору у женщины определяются 4 типа состояния биоценоза.
| Степень чистоты влагалища | Лактобациллы | Другие бактерии | Клетки | Чему соответствует | Когда наблюдается |
|---|---|---|---|---|---|
| 1 | Преобладают | Отсутствуют или грамотрицательные | Единичные лейкоциты, «чистые» эпителиальные клетки | Норма | У здоровых |
| 2 | В умеренном количестве или снижены | Присутствуют грамположительные и грамотрицательные | Моноциты, лейкоциты, эпителиоциты, макрофаги | Промежуточный тип микрофлоры | У здоровых |
| 3 | Незначительное количество или отсутствуют | Множество грамположительных и отрицательных, обильная кокковая флора | Явления незавершенного фагоцитоза в клетках иммунной системы | Дисбиоз | Бактериальный вагиноз |
| 4 | Множество макрофагов, лейкоцитов, эпителиоцитов, явления фагоцитоза | Воспаление | Вагинит (кольпит) |
2. Причины дисбиоза
Все причины нарушений микрофлоры влагалища условно делят на 2 большие группы – внутренние (эндогенные) и действующие извне (экзогенные).
Под влиянием этих факторов возникает дисбиоз влагалища:
- 1 Компенсируемый, когда лабораторным путем определяются изменения в мазке, но женщина при этом никаких жалоб не предъявляет, никаких симптомов не описывает.
- 2 Декомпенсированный с местными признаками воспаления влагалища (вульвовагинит).
- 3 Декомпенсированный с генерализованной воспалительной реакцией (распространение инфекции с током крови). Встречается редко, у пациенток с иммунодефицитом (например, на фоне ВИЧ-инфекции).
3. Как восстановить микрофлору влагалища?
Основными направлениями при восстановлении вагинальной микрофлоры являются:
- 1 Устранение патогенных микроорганизмов.
- 2 «Заселение» слизистой влагалища представителями естественной микрофлоры и создание условий для их жизни.
- 3 Укрепление местного и общего иммунитета.
- 4 Нормализация гормонального фона.
Первый этап проводят с помощью противомикробных и противогрибковых средств, которые могут назначаться местно в виде свечей, овулей или системно (таблетки, суспензии).
После ликвидации основных проявлений, устранения симптомов воспаления назначают препараты, содержащие лакто- и бифидобактерии (второй этап).
Важно понимать, что эта группа лекарственных средств находится на стадии изучения и проведения исследований.
Как указывалось выше, существует огромное количество видов лактобактерий, поэтому у двух разных женщин обычно обитают разные виды. На текущий момент невозможно заселить слизистые оболочки теми лактобактериями, которые обитают у конкретной женщины.
Индивидуальной несовместимостью можно объяснить симптомы лактобациллеза, достаточно часто возникающие на фоне применения свечей с молочнокислыми бактериями.
Он характеризуется обильными, водянистыми выделениями с характерным кислым запахом, пугающим женщину.
При нарушениях гормонального фона и снижении иммунитета (третий этап) проводится соответствующая коррекция, которая включает лечение сопутствующих заболеваний, нормализацию образа жизни и коррекцию питания.
При половой инфекции курс лечения проходят оба половых партнера (и женщина, и мужчина).
4. Лекарственные средства
Для восстановления баланса микрофлоры недостаточно просто приобрести в аптеке препарат и принять его курсом.
Важно получить полноценное лечение в несколько этапов у гинеколога с обязательными контрольными мазками как в начале, так и в конце терапии.
4.1. Клиндамицин
Это антибиотик широкого спектра действия, который успешно работает против условно-патогенной и патогенной флоры влагалища.
Позволяет существенно уменьшить ее количество и дает шанс размножиться полезным лактобациллам. Противопоказан в первом триместре беременности.
В аптечной сети имеет разные торговые названия и выпускается в виде:
- 1 Свечей – Клиндацин, Далацин.
- 2 Кремов – Клиндамицин, Далацин, Клиндацин Пролонг.
- 3 Капсул для приема внутрь и раствора для внутримышечного введения.
4.2. Метронидазол
Активен не только в отношении болезнетворных микроорганизмов, но и в отношении простейших, например, трихомонад.
Противопоказан в первом триместре беременности и при кормлении грудью. Список форм выпуска для лечения бактериального вагиноза:
- 1 Свечи – Мистол, Флагил, Метронидазол, Метровагин.
- 2 Вагинальные таблетки – Трихопол.
- 3 Гели вагинальные – Метрогил.
- 4 Таблетки и капсулы для приема внутрь – Метронидазол, Клион и др.
- 5 Комбинированные препараты – свечи Вагисепт (метронидазол + флуконазол), Вагиферон (с добавлением интерферонов), Метромикон-Нео, Нео-Пенотран (метронидазол+миконазол), вагинальные таблетки Клион-Д (метронидазол+миконазол).
4.3. Макмирор
Нифурантел активно уничтожает бактерии, простейшие и грибки. В комбинации с нистатином, обладающим противогрибковым действием, эффективность его еще более возрастает.
В аптечной сети комбинация нифурантела и нистатина известна как Макмирор Комплекс (это мягкие вагинальные капсулы). Препарат широко используется на первом этапе нормализации микрофлоры. Противопоказан в первом триместре беременности.
4.4. Тержинан
Это вагинальные таблетки, содержащие тернидазол, неомицин, нистатин и преднизолон.
Тернидазол и неомицин успешно уничтожают гарднереллы и другие микроорганизмы, которые преобладают при дисбиозе.
Таким образом, препарат меняет соотношение в пользу полезных лакто- и бифидобактерий. Нистатин оказывает влияние на дрожжевые грибки, а преднизолон устраняет воспалительную реакцию.
Тержинан показан на первом этапе восстановления микрофлоры при баквагинозе, вагините.
4.5. Антисептики
Хлоргексидин губительно действует на многие бактерии, включая гарднереллы, хламидии, бактероиды и другие.
При местном применении он практически не всасывается в кровь и не оказывает системного действия.
Для применения в гинекологии хлоргексидин выпускается в виде суппозиториев (Гексикон, Гексикон Д) и комбинированных препаратов (свечи Депантол – декспантенол+хлоргексидин), которыми можно лечиться при беременности и кормлении грудью.
Сходным действием обладает и Флуомизин.
Деквалиния хлорид (основное действующее вещество препарата) – антисептик, активный в отношении большинства грамположительных и грамотрицательных бактерий, грибков рода Candida и трихомонад.
Поливидон-йод – это комплекс йода и поливинилпирролидона, губительно действует на многие болезнетворные микроорганизмы, включая дрожжевые грибки.
Он также используется на первом этапе восстановления микрофлоры влагалища. Повидон-йод часто назначается для профилактики кандидоза.
Наиболее распространенные формы выпуска, используемые в гинекологии, – свечи Бетадин, Йодоксид.
4.6. Клотримазол
Обладает антибактериальной и противогрибковой активностью. Используется для лечения бактериального вагиноза, молочницы. Противопоказан в первом триместре беременности.
Имеет разные формы выпуска, из которых в гинекологии наиболее часто назначают:
- 1 Вагинальные таблетки – Кандибене, Канестен, Клотримазол.
- 2 Гели, вагинальный кремы – Кандид, Клофан.
- 3 Комбинированные свечи – Вагиклин (клотримазол+клиндамицин), Кломегель (метронидазол+клотримазол).
4.7. Натамицин
Это природный антибиотик, который губительно действует на патогенные грибки, в том числе на кандиды.
Его отличительная особенность – практически полное отсутствие аллергических реакций. Можно использовать при беременности и кормлении грудью.
Назначается для восстановления микрофлоры при молочнице, а также смешанных формах дисбиоза.
В гинекологии испльзуются его лекарственные формы в виде пессариев (Натамицин) и вагинальных суппозиториев (Пимафуцин, Пимафунгин).
4.8. Эконазол
Назначается при молочнице и сочетанной бактериально-грибковой инфекции.
Противопоказан в первый триместр беременности. Формы выпуска – кремы и суппозитории (Гино-Певарил, Экалин, Эконазол, Ифенек).
5. Лактобактерии и бифидобактерии
Лакто- и бифидобактерии увеличивают кислотность влагалищного секрета, тем самым они угнетают рост патогенной флоры.
Препараты, содержащие лакто- и бифидобактерии, показаны только после улучшения самочувствия, устранения воспаления и нормализации мазков. Но при молочнице их применение ограничено.
Восстановить микрофлору влагалища на втором этапе лечения могут препараты из этого списка:
- 1 Бифидумбактерин (содержит бифидобактерии Bifidobacterium bifidum). Назначается курсом в виде вагинальных свечей и внутрь (капсулы, суспензия). Длительность не менее 14 дней, иногда до 1-2 месяцев.
- 2 Ацилакт (свечи). Это живые ацидофильные лактобактерии Lactobacterium acidophillum, активно подавляющие кокковую и другую условно-патогенную флору. Препарат разрешен при беременности, но противопоказан при молочнице, так как обостряет ее.
- 3 Лактобактерин (вагинальные свечи + капсулы для приема внутрь). Содержит живые лактобактерии, которые вырабатывают молочную кислоту и подавляют рост патогенных бактерий. Повышает защитные свойства организма, противопоказан при кандидозе.
- 4 Гинофлор Э (вагинальные таблетки). В составе препарата – лактобактерии и гормон эстриол, который улучшает функцию эпителия. Нормализует микрофлору влагалища, в том числе в климактерическом периоде, когда ощущается недостаток эстрогенов. Могут применяться после курса лечения молочницы.
- 5 Экофемин, Лактожиналь (вагинальные капсулы). Также содержат молочнокислые бактерии, нормализующие и поддерживающие физиологический баланс влагалищной микрофлоры. Противопоказаны при кандидозе.
- 6 Вагинорм С (свечи для восстановления кислотности среды). Основное действующее вещество – аскорбиновая кислота. Предназначены для нормализации кислотности, после чего баланс флоры может восстановиться без “подселения” дополнительных бактерий. Препарат противопоказан при вагинальном кандидозе. Частый побочный эффект – зуд и жжение, при их возникновении дальнейшее применение препарата необходимо прекратить.
6. Профилактика рецидива молочницы
Для восстановления микрофлоры после молочницы назначают профилактические курсы противогрибковых препаратов.
Однако наиболее важный фактор успешной терапии – сочетание лекарственных средств и соблюдение рекомендаций относительно образа жизни и диеты.
Как правило, при кандидозе используются свечи, вагинальные таблетки, содержащие такие фунгицидные средства, как миконазол, клотримазол, бутоконазол, эконазол, а также комбинированные средства – Тержинан, Полижинакс, Макмирор и другие.
Для системной терапии используется флуконазол, курс терапии данным препаратом короче, чем свечами. Эффективность сравнима с вагинальными формами.
7. Образ жизни
Чтобы лечение молочницы или дисбиоза влагалища оказалось эффективным, следует обязательно придерживаться рекомендаций, позволяющих укрепить иммунную систему и предупредить гормональный сбой.
- 1 Сбалансированно питаться, получать достаточное количество витаминов, белков. Отказаться от агрессивных диет (белковых, кремлевских и так далее).
- 2 Избегать повышенных психоэмоциональных перегрузок, нервного истощения, использовать восстанавливающие и релаксационные методики.
- 3 Ежедневно высыпаться.
- 4 Соблюдать гигиену половых органов, носить чистое нательное белье, правильно подмываться, отказаться от спринцеваний в домашних условиях без назначения врача.
- 5 При использовании тампонов, диафрагм обязательно следить за их чистотой.
- 6 Отказаться от незащищенного секса и беспорядочных половых связей.
- 7 Избавиться от вредных привычек: курения, приема алкоголя.
- 8 Вести активный образ жизни, с ежедневными физическими упражнениями и гимнастикой.
- 9 Своевременно лечить сопутствующие заболевания, в том числе гинекологические.
Вернуть здоровье или восстановить баланс после молочницы и приема антибиотиков народными средствами не представляется возможным.