Тахикардия у беременных на разных сроках
Беременность – особое состояние женщины, когда все органы и системы работают в усиленном режиме. Нагрузка на сердце и сосуды тоже увеличивается: теперь они отвечают за обеспечение жизнедеятельности сразу двух организмов – матери и ребенка. Неудивительно, что беременные часто ощущают дискомфорт в области сердца: боли, тяжесть и жжение в груди, перебои ритма. В некоторых случаях такие явления не должны вызывать тревогу, они являются нормальной адаптационной реакцией сердечно-сосудистой системы на зарождение новой жизни. Но есть ситуации, которые требуют пристального внимания и своевременного лечения. Тахикардия при беременности — это не редкость. Как должна отнестись к этому нарушению будущая мама, насколько опасно такое состояние для малыша — читайте в нашей статье.
Причины и симптомы учащенного сердцебиения при беременности
Беременные женщины часто замечают у себя учащенное сердцебиение — больше 90 толчков в минуту. Это тахикардия. Ее регистрируют даже у нерожденного ребенка во время внутриутробного развития, однако прямой связи между учащенным ритмом у матери и у малыша нет.
Весьма распространена так называемая физиологическая тахикардия при вынашивании ребенка. Организм таким образом приспосабливается к своему новому состоянию. Если ускорения ритма случаются с редкой периодичностью и быстро проходят, не принося с собой неприятных ощущений, беспокоиться беременной женщине не о чем. Будущая мама, кстати, не всегда их замечает.
Частые сердечные сокращения вызывает достаточно много причин, поэтому пациентки с выраженным дискомфортом и повторяющимися приступами обязательно проходят обследование.
Необходимо учитывать некоторые нюансы:
- У беременных в первом триместре тахикардия возникает из-за увеличения объема циркулирующей крови и сердечного выброса для обеспечения необходимого кровотока плода.
- Повышенная продукция гормонов щитовидной железы и надпочечников влияет на частоту сердечных сокращений.
- Происходит изменение обмена веществ и быстрое увеличение массы тела.
- Переживания и стресс увеличивают выброс адреналина, что проявляется частым сердцебиением.
- Под действием прогестерона ослабевает тонус сосудов и понижается давление, возникает компенсаторная тахикардия.
- По мере роста плода поднимается диафрагма, дыхание и сокращение сердца становятся учащенными для доставки необходимого количества кислорода.
- Железодефицитная анемия проявляется головокружением и частым пульсом из-за гипоксии.
- Резкая перемена положения и сдавливание маткой крупных сосудов на более поздних сроках приводят к внезапной слабости и тахикардии, которые проходят при изменении положения тела.
- Некоторые лекарственные средства влияют на артериальное давление и частоту сокращения сердца. Перед приемом любых препаратов необходимо проконсультироваться с гинекологом.
- Чрезмерная физическая нагрузка ухудшает состояние.
- Тошнота, сильная головная боль и учащенное сердцебиение при беременности на поздних сроках могут быть признаками токсикоза.
Тахикардия во время беременности может сопровождаться:
- слабостью, разбитостью;
- тошнотой (возможна рвота);
- болевыми ощущениями в области сердца;
- обмороком;
- тревожным состоянием, повышенным возбуждением;
- ноги и руки теряют чувствительность;
- все время клонит ко сну;
- кружится голова;
- возникает расстройство пищеварения.
При наличии хотя бы одного из перечисленных признаков беременная женщина должна обратиться к врачу. Тахикардия патологической природы может быть вызвана различными заболеваниями, которые способны навредить будущему ребенку. Обнаружив такое нарушение сердечной деятельности, надо искать причину и лечиться.
Если Вы хотите знать о тахикардии все, советуем посмотреть видео, что ниже по ссылке. Причины, симптомы, диагностика и признаки, того, что пора к врачу — обо всем этом за 7 минут. Приятного просмотра!
Почему возникает тахикардия при беременности? Существует несколько причин:
- дисфункция щитовидной железы, которая проявляется избыточным продуцированием гормонов;
- инфекционные заболевания, развитие сепсиса;
- заболевания органов дыхания (например, бронхиальная астма);
- железодефицитная анемия;
- лишний вес;
- заболевания почек;
- длительное физическое или умственное напряжение;
- побочные действия препаратов или витаминных комплексов;
- ранний токсикоз, которому сопутствует рвота и обезвоживание;
- интоксикация, вызванная воспалительным процессом и повышением температуры тела;
- болезни сердца и сосудов;
- неврозы беременных, повышенная эмоциональность;
- внутренние или наружные кровотечения;
- курение, употребление спиртного или наркотиков, кофемания.
Обычно беременная и сама может точно установить причину «трепыхания» сердца: если при этом дрожат руки, скорее всего, она испытала сильный эмоциональный всплеск, повышенное потоотделение бывает после чашки крепкого кофе, а снижение веса и аппетита — при токсикозе или гормональных нарушениях. Однако шутить с подобными вещами не стоит, и консультация врача при тахикардии необходима. Опасности подвергается не только будущая мама, но и ее малыш.
Как понять, что состояние угрожает здоровью
В первом триместре тахикардия у беременной возникает редко, и чаще всего она связана с проявлением раннего токсикоза. Но, возможно, это признак скрытого заболевания. И то и другое может нести опасность как для мамы, так и для ребенка, консультация врача лишней не будет. В случае физиологического учащения сердцебиения никакой угрозы для беременной женщины нет.
Патологический сбой работы синоатриального узла говорит о наличии следующих отклонений:
- сердце не может выдержать усилившуюся при появлении плода нагрузку;
- анемия;
- артериальная гипотония;
- рефлекторная реакция миокарда на сдавливание;
- нервные расстройства;
- токсикоз беременных;
- прием некоторых медикаментов;
- эндокринные болезни (в частности, тиреотоксикоз);
- дисбаланс между энергетическими потребностями матери и питанием;
- нарушение водно-электролитного баланса.
На поздних сроках вынашивания нарушение ритма чаще имеет естественное (физиологическое) объяснение: матка растет, плод увеличивается в размерах и требует усиленного питания и снабжения кислородом. Приступы не должны пугать беременную женщину, но лишняя осторожность и внимание к своему здоровью не помешают: даже незначительное на вид отклонение от нормы может повлиять на исход.
Осложнения
- Задержка развития плода.
- Преждевременные роды или выкидыш.
- Гибель плода в животе у матери.
- Тяжелые роды.
Правильные действия
Тахикардия в пределах 85-95 ударов в минуту не вызывает болей или дискомфорта. Многие женщины ощущают слабость и одышку, которые проходят после отдыха. Увеличение частоты пульса свыше 100-120 ударов во время беременности является опасным. Это может привести к резкой нехватке воздуха и обмороку.
Если вы почувствовали, что сердце бьется слишком быстро, постарайтесь успокоиться. Прекратите физическую активность, прилягте, подышите медленно и глубоко, откройте окно для доступа свежего воздуха, выпейте стакан воды. В большинстве случаев этого будет достаточно, чтобы справиться с приступом.
Хорошо помогает дыхательное упражнение «Квадрат». Необходимо действовать по следующей схеме:
- Сделайте вдох в течение 5 секунд (это средний показатель, вам придется опытным путем установить свою норму).
- Задержите дыхание на 5 секунд.
- Сделайте выдох в течение 5 сек.
- Снова задержите дыхание на то же время и затем несколько раз повторите этот цикл.
Для уменьшения частоты сердечных сокращений также можно использовать следующие вегетативные рефлексы блуждающего нерва:
- слегка надавите на глазные яблоки несколько раз — после этого сердечный ритм должен прийти в норму;
- проведите кончиком языка по нёбу 7-8 раз, это также успокаивает сердцебиение.
Экспериментальным путем определите лучший метод и пользуйтесь им для купирования приступов синусовой тахикардии. При отсутствии эффективности и сохранении дискомфорта вызывайте доктора. При этом:
- В ожидании врача прилягте или присядьте.
- Если тахикардия появилась в позе лежа на спине, поменяйте положение, повернитесь на левый бок, подложите под спину подушку.
- Умывание прохладной водой помогает нормализовать пульс.
- При головокружении примите положение полусидя, подложив под ноги подушку.
- Не принимайте лекарственные препараты без назначения врача.
Что делать с целью профилактики
- Полностью отказаться от курения, употребления алкоголя, энергетических напитков, кофе с кофеином;
- крепкий черный и зеленый чай — в небольших количествах;
- физическая нагрузка должна быть умеренной, без резких и интенсивных движений;
- во время беременности не следует бегать, поднимать тяжести;
- рекомендованы медленные прогулки на свежем воздухе, плаванье;
- питание должно быть сбалансированным, с достаточным содержанием белков, жиров и углеводов;
- для предотвращения обезвоживания следует пить не менее 2 литров жидкости в сутки;
- обязателен ночной отдых не менее 8-9 часов сна, дневной 30-60 минут.
Прогноз и выводы
Тахикардия, вызванная изменениями, происходящими в организме беременной женщины, обычно проходит после родоразрешения. При соблюдении профилактических мер (режим дня, питание, отдых, эмоциональный покой) последствий такого временного нарушения не будет.
Опасность несут приступы учащенного сердцебиения, которые являются признаком серьезных патологий внутренних органов, в том числе и сердечно-сосудистой системы. В целом, прогноз тахикардии у беременных зависит от возраста женщины, стадии сопутствующего заболевания, срока, на котором возникло отклонение, и проводимого лечения. Ситуация осложняется тем, что во многих случаях нельзя провести необходимую терапию, так как большинство лекарств несовместимо с беременностью.
Бывают случаи, когда у женщины диагностируют состояния, при которых вынашивание ребенка и его рождение становится невозможным из-за реальной угрозы для жизни будущей матери.
Сердце – главный орган человека. У беременной оно должно быть здоровым и способным выдержать предстоящие нагрузки. Поэтому малейшее отклонение в его работе нуждается в особом внимании и контроле. Если тахикардия доставляет дискомфорт или указывает на дополнительное заболевание, ее надо лечить. Важную роль при этом играет поведение женщины, понимание ею своей ответственности перед будущим малышом.
Для подготовки материала использовались следующие источники информации.
Тахикардия при беременности что делать
Беременность сопровождается увеличением распространенности нарушений сердечного ритма. Аритмии выявляют, по данным литературы, у 15,7% беременных и рожениц, причем 43% из них — это функциональные аритмии. Но, даже при отсутствии органического заболевания сердца осложнения беременности встречаются у женщин с нарушениями сердечного ритма значительно чаще. В связи с этим необходимо решить проблему лечения у этой категории пациентов. В статье представлен обзор работ, посвященных проблеме лечения нарушения сердечного ритма у беременных.
Heart rhythm disorders in Pregnant
Pregnancy is accompanied by an increase in the prevalence of cardiac arrhythmias. Сardiac arrhythmias detected according to the literature in 15.7% of pregnant women and parturient women, with 43% of them is the functional arrhythmia. But, even in the absence of organic heart disease, complications of pregnancy occur in women with heart rhythm disturbances were significantly more likely. In this connection it is necessary to solve the problem of treatment in these patients. The article presents a review of works devoted to the problem of treatment of cardiac arrhythmia in pregnant women.
Нарушение сердечного ритма (НСР) — это изменение основных электрофизиологических свойств сердца (автоматизма, возбудимости, проводимости), ведущее к нарушению координированного сокращения всего сердца или его отделов и проявляющееся изменением частоты, регулярности ритма сердца и проведения возбуждения по проводящей системе сердца [1].
Беременность сопровождается увеличением распространенности НСР, аритмии выявляют у 15,7% беременных и рожениц, причем 43% из них — это функциональные аритмии. Но даже при отсутствии органического заболевания сердца, осложнения беременности — злокачественные гестозы, невынашивания плода, гипотрофия плода встречаются у женщин с НСР значительно чаще [2, 3]. Наиболее часто НСР при гестации представлены наджелудочковой экстрасистолией (НЖЭС) (28-67%) и/или желудочковой экстрасистолией (ЖЭС) (16-59%). При обследовании беременных без признаков структурных заболеваний сердца при наличии ощущений перебоев в деятельности сердца и сердцебиений НЖЭС выявлены у 56% обследованных и ЖЭС — у 59 %; частые НЖЭС (больше 100 в час), частые ЖЭС (больше 50 в час) и полиморфные ЖЭС наблюдали соответственно у 7, 22 и 12%, что достоверно превосходило частоту аналогичных НСР в группе небеременных женщин [4].
Значительно реже во время беременности возникают пароксизмальные и устойчивые наджелудочковые и пароксизмальные желудочковые тахиаритмии. Выявлено, что перечисленные НСР развиваются преимущественно у женщин с заболеваниями сердца, предшествовавшими беременности, нарушениями функции щитовидной железы, электролитными нарушениями. В части случаев НСР, возникшие при гестации, могут явиться первыми проявлениями этих патологических состояний [4, 5].
Механизмы НСР при беременности изучены недостаточно и трактуются неоднозначно. Развитие беременности не сопровождается возникновением специфических электрофизиологических изменений в структурах миокарда и проводящей системы сердца, которые способствовали бы формированию или модификации субстрата основных механизмов аритмогенеза (патологического повышенного автоматизма, повторного входа волны возбуждения — “re-entry”, триггерной активности) и повышали бы риск НСР. Но сопровождающие беременность физиологические гемодинамические изменения (увеличение объема циркулирующей крови, ударного объема, сердечного выброса, возрастание частоты сокращений сердца), вегетативные (увеличение плазменных концентраций катехоламинов, повышение чувствительности адренергических рецепторов) и гормональные сдвиги (увеличение синтеза эстрогенов, прогестерона, простагландинов, ренина, ангиотензиногена) могут способствовать изменениям возбудимости, автоматизма и рефрактерности миокарда, приводить к развитию и/или увеличению его электрофизиологической негомогенности и, таким образом, провоцировать возникновение НСР. Кроме того, перечисленные физиологические процессы могут усугублять гемодинамические нарушения у женщин с заболеваниями сердца, возникшими до беременности, что, в свою очередь, будет способствовать возрастанию риска развития НСР [4, 6].
Большинство известных антиаритмических препаратов токсичны для плода, особенно в первом триместре беременности (тератогенное действие), хотя развитие других побочных эффектов при приеме антиаритмиков сохраняется и в более поздние сроки беременности [1, 7]. Все антиаритмические средства проникают через плаценту, беременность изменяет их фармакокинетику, поэтому необходимо регулярно и постоянно, хотя бы косвенно, определять концентрацию препаратов в крови [8]. Существует ряд факторов, которые осложняют поддержание терапевтического уровня препарата в крови во время беременности. К ним относятся:
— увеличение объема циркулирующей крови (ОЦК), что повышает нагрузочные дозы, необходимые для достижения достаточной концентрации в сыворотке крови;
— уменьшение в крови уровня протеинов, которое снижает количество белковых связей с препаратом, и тем самым ведет к снижению концентрации;
— увеличение почечного кровотока, что, в свою очередь, связано с увеличением сердечного выброса и, следовательно, усиливает выведение препарата;
— усиление метаболизма в печени под влиянием прогестерона.
Надо также обратить внимание на то, что увеличение объема крови во время беременности может привести к увеличению чувствительности миокарда. Эстрогены способствуют увеличению возбудимости мышечных волокон матки и предполагается, что такой же эффект наблюдается и по отношению к сердцу. Хотя уровень катехоламинов обычно не изменяется во время беременности, эстрогены увеличивают чувствительность к ним за счет увеличения количества β -адренорецепторов в миокарде.
В 1994 году в США United States Food and Drug Administration (FDA) разработана классификация антиаритмических средств по степени риска их применения у беременных [1, 8, 9], ниже представлена более поздняя ее модификация (табл. 1).
Классификации лекарственных препаратов по безопасности для плода (FDA, США, 2002)
Категории
Определение
Антиаритмические препараты
Ниже представлены сведения о безопасности применения антиаритмических препаратов во время беременности и лактации [1] (табл. 2).
Безопасность применения антиаритмических препаратов во время беременности и лактации
Тахикардия при беременности

Тахикардия — состояние, сопровождающееся увеличением частоты сердечных сокращений свыше 90 ударов в минуту. Во время беременности оно возникает довольно часто из-за повышенной нагрузки на организм женщины.
Что делать при возникновении такого симптома? Если тахикардия при беременности не сопровождается ухудшением общего самочувствия, а ЧСС не превышает 120 ударов, достаточно обойтись профилактическими мероприятиями, обеспечить будущей маме покой и возможность отдохнуть.
В случае появления тошноты, рвоты, головокружения следует сразу обратиться к врачу для проведения лечения.
Как распознать тахикардию у беременных: симптомы
Кратковременное повышение частоты пульса, не сопровождается нехарактерными изменениями в самочувствии, не должно вызывать тревоги.

Если тахикардия у беременных имеет патологическое происхождение, об этом могут свидетельствовать такие симптомы:
- тревожность
- озноб, дрожание тела
- головокружение
- одышка
- боль в грудной клетке
- недомогание, общая слабость, сонливость
- приступы тошноты, рвоты
- расстройства ЖКТ
- онемение рук или ног
- предобморочные состояния
- перебои в работе сердца
Даже если такие признаки отсутствуют, но пульс превышает 120 ударов в минуту, откладывать обращение к доктору не стоит.
В данном случае тахикардия у беременных требует обязательного лечения, так как может стать причиной патологий со стороны будущей мамы или плода.
Тахикардия и беременность: причина состояния
Иногда учащение ЧСС возникает из-за высокой нагрузки на организм женщины. Оно резко появляется и исчезает, при этом не вызывает нарушения самочувствия.
Беременность и тахикардия могут быть связаны вследствие таких причин:

- анемия
- патологии щитовидной железы
- аллергия, прием некоторых медикаментов
- гормональные расстройства
- нарушения метаболических процессов
- снижение показателей АД
- стрессы, эмоциональные переживания
- употребление крепкого чая, кофе
- вредные привычки
- выраженный токсикоз беременных
- ожирение, стремительный набор веса
Также симптом может возникать на фоне чрезмерной физической нагрузки. В таком случае женщине следует побольше отдыхать.
Какие особенности тахикардии во время беременности?
Данный симптом во время вынашивания плода имеет свои характерные особенности. Тахикардия во время беременности более свойственна для 2-3 триместра, когда плод значительно увеличивается в размерах. Объем крови увеличивается, что повышает нагрузку на сердце и заставляет его биться чаще.
Также тахикардия во время беременности может возникать вследствие повышенной потребности плода в питательных веществах. Для их транспортировки требуется более интенсивное сокращение миокарда, что и ведет к повышению ЧСС.
Лечение тахикардии при беременности: что делать?
Повышение частоты пульса требует обращения к доктору для выявления его причины, установки опасности состояния для матери и плода, а также, в случае необходимости, назначения лечения. Многие женщины переживают, если развилась тахикардия при беременности. Что делать в таком случае?
При незначительном повышении ЧСС прежде всего врачи рекомендуют расслабиться и отдохнуть, сделать дыхательную гимнастику.
Если этого недостаточно, лечение тахикардии при беременности может проводиться с помощью растительных сборов, назначенных доктором, например:
- плоды шиповника
- валериана
Если диагностирована выраженная тахикардия при беременности, лечение назначает врач и может включать назначение витаминных и седативных препаратов:
- Элевит
- Персен
- Новопассит
- Прегнавит
- Витрум Пренаталь и прочие
Когда начинает развиваться тахикардия у беременных — лечение откладывать нельзя. За столь безобидным симптомом может скрываться реальная угроза здоровью и жизни как матери, так и ребенка. Если развилась тахикардия при беременности, что делать врач определяет индивидуально, исходя из выраженности симптома и общего самочувствия женщины.
Профилактика тахикардии при беременности
Избежать развития патологических симптомов всегда проще, чем потом их лечить.

Если у вас подтвердилась беременность, тахикардия возникнет с меньшей вероятностью при выполнении таких рекомендаций:
- употребление здоровой витаминизированной пищи
- прием достаточного количества воды
- ограничение употребления чая, кофе
- полное исключение вредных привычек, стрессов
- прогулки на свежем воздухе
- умеренная физическая активность, занятия йогой,
медитацией
Каждая женщина способна следить за своим состоянием и в обязательном порядке информировать своего врача о возможно появившихся симптомах тахикардии. Беременность в таком случае будут протекать правильно, а ребенок — расти здоровым.
Если вас беспокоят какие-либо патологические симптомы, в клинике Харт Лайф Хоспитал вы можете пройти обследование у опытных докторов на современном оборудовании.
Мы точно определим причину состояния и поможем сохранить здоровье будущей мамы и плода.
Тахикардия при беременности: причины, симптомы, лечение

Беременность приводит к изменениям не только во внешности женщины, но и влияет на работу ее внутренних органов. При этом самую большую нагрузку способно испытывать сердце будущей мамы. Поэтому нередко при посещении женской консультации можно услышать диагноз – тахикардия при беременности. Насколько опасна такая патология? Почему она развивается и оказывает ли влияние на растущий плод?
Что такое тахикардия
Тахикардия сердца при беременности – это не самостоятельно заболевание, а всего лишь проявление другого скрытого состояния. Она характеризуется усилением сердечных сокращений, когда орган делает более 80 ударов в течение 1 минуты в то время, когда женщина находится в состоянии покоя, а температура ее тела находится в естественных границах.
Независимо от срока беременности, частота сокращения сердца у беременной не должна отличаться от показаний абсолютно здорового человека. После выполнения физических упражнений количество сокращений может повышаться на 10-15 за 1 минуту. Но из-за высокой нагрузки на организм будущей мамы, эти показатели могут увеличиваться. Тогда ей и ставят диагноз тахикардия.
Существует 3 формы патологии:
- синусовая тахикардия при беременности – состояние, когда количество сокращений превышает 90 ударов за 1 минуту при неизменном сердечном ритме, что может стать следствием стресса или высокой физической нагрузки;
- предсердная, наджелудочковая и супервертикулярная – отличается частотой свыше 140 ударов за 1 минуту в области предсердья;
- пароксизмальная – частота свыше 140 ударов с источником в желудочке.
Чаще всего диагностируется тахикардия при беременности на поздних сроках.
Причины возникновения у беременных
Повышенная частота сердечных сокращений у будущих мам может быть связана с:
- увеличением количества крови;
- изменением гормонального фона;
- увеличением матки в размере, когда орган оказывает давление на сердце.
Если у женщины никогда не диагностировались нарушения работы сердца, то тахикардия во время беременности считается нормой. Но, когда она возникает на фоне сердечно-сосудистых патологий, то это состояние может быть опасным, как для мамы, так и для плода. Также необходимо срочно пройти обследование, если выявлена тахикардия при беременности на ранних сроках.
В группу риска попадают женщины с:
- избыточной массой тела;
- анемией (подробнее об анемии при беременности>>>);
- нарушением работы щитовидной железы;
- наличием аллергических реакций;
- бронхиальной астмой;
- воспалительными процессами в органах дыхания;
- инфекцией в организме;
- при нарушении функционирования плаценты.
Возникнуть патология может также у тех, кто подвержен частым стрессам, злоупотребляет крепким чаем или кофе, а также имеет любые вредные привычки.
Чтобы выносить здорового ребенка обязательно следите за своим питанием. Что должно входить в ежедневный рацион будущей мамы читайте в книге Секреты правильного питания для будущей мамы>>>
Симптомы
Заподозрить у себя развитие тахикардии, женщина может по таким признакам:
- учащенное сердцебиение;
- быстрая утомляемость и ощущение постоянной слабости;
- дискомфорт в сердечной области;
- головокружение;
- изменения характера мочеиспускания.
Эти симптомы могут возникать обособлено или проявляться в комплексе. Если приступ возникает нечасто и длится не дольше 10 минут, то состояние считается неопасным и специального лечения не требует. Но, если недомогания дают знать о себе регулярно, сопровождаются паническим состоянием, тошнотой, рвотой или нарушением чувствительности, то стоит обратиться к врачу. Читайте подробную статью о тошноте во время беременности>>>
Влияние на плод
Обычно нарушение сердечного ритма не считается опасным для будущей мамы. Но выяснить причину такого состояния нужно обязательно, ведь она может сигнализировать о заболевании органа, которое требует незамедлительного лечения. А в таком случае, тахикардия может представлять опасность для будущего малыша. В последствие может произойти нарушение его развития.
Лечение
Приступ тахикардии может появиться внезапно. При этом будущая мамочка в состоянии помочь себе самостоятельно. Для этого необходимо:
- Открыть окно или выйти на улицу, чтобы обеспечить доступ к воздуху.
- Не спеша сделать несколько максимально глубоких вдохов.
- Принять разрешенное в этот период успокоительное средство, к примеру «Экстракт валерианы».
- Умыться холодной водой или сделать прохладный компресс на лицо.
Как только состояние нормализуется нужно отдохнуть, прилечь, почитать книгу, расслабиться.
Если подобные приступы случаются часто, женщине нужно пройти обследование. После этого, учитывая срок беременности, врач назначит необходимую терапию.
В первой половине беременности, причиной тахикардии в основном являются гормональные изменения. В таком случае, рекомендуют использовать лекарственные средства, укрепляющие сосуды и иммунную систему, а также седативные препараты на основе растительных компонентов. Во второй половине беременности могут дополнительно назначаться витаминно-минеральные комплексы.
Любое лекарство можно принимать только по рекомендации врача. При этом могут быть назначены:
- Успокоительные препараты. Преимущество в данный период отдают средствам на основе растительных компонентов (Валериана, Ново-Пасит, Магний В6 и т. п.).
- Антиаритмические лекарственные средства (Аденозим, Пропранолол).
Если диагностирован синусовый вид патологии, то женщина может проходить лечение дома. При других видах тахикардии требуется нахождение в стационаре.
Профилактика
Зная, чем опасна тахикардия при беременности, чтобы свести к минимуму вероятность развития осложнения, проводите профилактику. Она заключается в:
- контроле за прибавкой в весе и недопущении резкого ее изменения;
- регулярной физической активности, занятии спортом и прогулках. О правильной подготовке к родам смотрите курс Пять шагов к успешным родам>>>
- правильном питании и употреблении достаточного количества витаминов и минеральных веществ, которые нужны будущей маме и ее малышу;
- избегании стрессовых и конфликтных ситуаций;
- отказе от любых вредных привычек (курения, употребления алкогольных напитков, злоупотребления напитков, содержащих кофеин, которые могут активизировать деятельность нервной системы).
Конечно же, тахикардия в период беременности явление не редкое и риск его возникновения увеличивается пропорционально сроку. Чтобы избежать его неприятных проявлений и последствий, придерживайтесь профилактических рекомендаций. Но почувствовав у себя любые из описанных симптомов, необходимо проконсультироваться с лечащим доктором. Ведь каждый организм индивидуален и совершенно невозможно предугадать, как тахикардия будет развиваться у конкретной мамочки.
Тахикардия при беременности

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Тахикардия при беременности – это повышенное сердцебиение, которое вызывает дискомфорт и болезненное состояние у будущей мамы. Рассмотрим основные причины данной патологии у беременных, методы диагностики, лечения и прогноз на выздоровление.
Нормальный сердечный ритм находится в пределах 60-90 сокращений, но если этот показатель превышает норму, то речь идет о тахикардии. Беременность – это довольно ответственный момент в жизни женщины. И это не удивительно, так как в этот момент организм испытывает повышенную нагрузку. Двойную работу выполняет сердечно-сосудистая система, которая является самым главным органом в организме. Сбой в работе этой системы приводит к увеличению ЧСС, что является весьма распространенным явлением в период вынашивания малыша.
Тахикардия при беременности – это патологическое состояние, которое вызывает беспокойство у женщины, но самое опасное – негативно сказывается на полноценном развитии плода. Учащенное сердцебиение необходимо лечить, так как данный симптом может привести к преждевременным родам или выкидышу. Своевременная диагностика и правильное лечение – это залог спокойного вынашивания ребенка, счастья мамы и здоровья ребенка.
Код по МКБ-10
Причины тахикардии при беременности
Причины разнообразны и зависят от многих факторов. Рассмотрим основные причины учащенного сердцебиения у будущих мам:
- Избыточная масса тела и ожирение.
- Анемия.
- Аллергические реакции на витаминные препараты для беременных и различные лекарственные средства.
- Заболевания щитовидной железы, которые сопровождаются повышенной выработкой тиреоидных гормонов.
- Бронхиальная астма.
- Инфекционные и воспалительные поражения легких и других органов дыхания.
- Изменения положения сердца из-за роста матки и рефлекторного давления на сосуды, смещение органов брюшной полости и давления на диафрагму.
- Сильные кровотечения при внематочной беременности, различных травмах и преждевременной отслойке плаценты.
- Обезвоживание и истощение организма из-за токсикоза, сопровождающегося многократной рвотой.
- Резкое повышение температуры тела (частота сердечных сокращений возрастает на 10-12 ударов с каждым градусом температуры).
- Повышенная возбудимость нервной системы, чувство тревоги, частые стрессы.
- Заболевания сердца и сердечно-сосудистой системы (сердечная недостаточность, инфаркт).
- Инфекции, сепсис, травмы.
- Вредные привычки и передозировка препаратами.
Причины тахикардии при беременности до конца не изучены. Основной фактор, вызывающий повышенное сердцебиение – это высокое содержание гормонов адреналовой группы, учащающих пульс. В состоянии покоя у беременной не возникает учащенное сердцебиение, и частота сердечных сокращений не превышает норму. Но при физических нагрузках этот показатель увеличивается на 10-20 сокращений.

[1], [2], [3], [4]
Симптомы тахикардии при беременности
Симптомы тахикардии при беременности многие женщины игнорируют и считают их не опасными. На первый взгляд легкие приступы не представляет угрозы, но если подобное состояние возникает часто и имеет продолжительный характер, то необходимо обратиться за медицинской помощью. Учащенное сердцебиение в период вынашивания ребенка считается физиологической нормой. Из-за увеличение ЧСС увеличивается объем перегоняемой крови, благодаря чему будущий ребенок получает кислород и необходимые для полноценного развития питательные вещества. С помощью такого механизма, малыш нормально растет и развивается в материнской утробе даже на последних сроках гестационного периода.
Но существует ряд симптомов, которые должны вызвать беспокойство у будущей мамы. Рассмотрим основные признаки тахикардии при беременности:
- Тошнота и рвота, расстройства желудочно-кишечного тракта (понос, запор).
- Головокружение, обморочное состояние.
- Онемение каких-либо частей тела.
- Болезненные ощущения в груди и в области сердца.
- Повышенная тревожность, раздражительность, нервозность.
- Частая усталость, общие недомогания, сонливость.
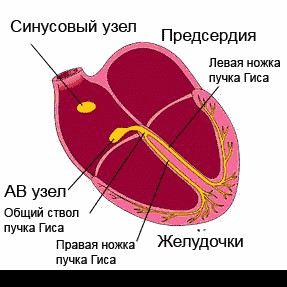
Синусовая тахикардия при беременности
Она представляется собой синусовый ритм с частотой сердечных сокращений более 100 ударов в минуту. Синусовый узел находится в стенке правого предсердия. Очень часто эта форма наджелудочковой тахиаритмии выступает признаком метаболических нарушений, заболеваний или побочного действия лекарственных препаратов. Беременность также относится к факторам, провоцирующим данную патологию.
Данный вид тахиркардии бывает патологическим и физиологическим. Первый возникает из-за патологий синусового узла, а второй является приспособительной реакцией. Симптоматика зависит от наличия сопутствующих заболеваний сердечно-сосудистой системы. Если у женщины дисфункция левого желудочка или порок сердца, то при беременности это вызовет наджелудочковую тахиаритмию, боли в груди, одышку и учащенное сердцебиение.
Основные причины и факторы, вызывающие синусовую тахикардию при беременности:
- Двойная нагрузка на сердечно-сосудистую систему.
- Патологические заболевания сердца и сердечно-сосудистой системы.
- Перестройка органов и систем материнского организма из-за влияния гормонов и развивающегося плода.
- Повышенный обмен веществ.
- Усиленная нагрузка на нервную систему.
- Сдавливание сердца и других органов из-за роста плода.
- Интенсивное функционирование жизненно важных органов матери, обеспечивающих развитие плода.
Более выраженным учащенное сердцебиение может быть на последнем триместре, так как в этот период плод практически сформирован и процессы жизнедеятельности проходят довольно интенсивно. Женщина может испытывать тошноту, рвоту, боли в груди и другие симптомы. Опасность представляет увеличение ЧСС регулярного характера, которое сопровождается продолжительными приступами.
Если тахикардия не вызвана органическими патологиями сердца, то ее можно устранить с помощью седативных лекарственных средств. Если терапия вовремя не проводится, у беременной может развиться нарушение сна, беспокойство, снижаются защитные свойства иммунной системы. Учащенное сердцебиение может перейти в стойкую аритмию, привести к перепадам давления.
Тахикардия на ранних сроках беременности
Тахикардия на ранних сроках беременности возникает очень редко и, как правило, появляется из-за различных провоцирующих факторов. Физические нагрузки, волнение, вредные привычки, гормональные изменения – относятся к факторам, вызывающим учащенное сердцебиение. Если учащенное тахикардия появилась с первых недель беременности, и имеет постоянный характер, то патология может быть вызвана хроническими заболеваниями или поражениями сердечно-сосудистой системы.
Тахикардия в первом триместре должна вызывать беспокойство, так как может свидетельствовать о патологических процессах в организме. Рассмотрим, случаи учащенного сердцебиения, которые требуют медицинской помощи:
- Во время приступа, самочувствие сильно ухудшается, появляется тревога и боли.
- Появляется тошнота и головокружения.
- Если при приступах сердце пропускает удары, то это говорит о пароксизмальной тахикардии, которая требует немедленной медицинской помощи.
Для того чтобы устранить легкий приступ тахикардии на ранних сроках беременности, необходимо максимально расслабиться. Женщине рекомендуется занять удобное положение, лечь или сесть, закрыть глаза на пару минут, медленно вдыхать и выдыхать. Очень часто учащенное сердцебиение на ранних сроках беременности возникает из-за гормональной перестройки организма матери. В этом случае, для лечения приступов женщине назначают успокаивающие препараты на растительной основе, позволяющие сохранять спокойствие и не ощущать дискомфорт из-за естественных процессов в организме.
Тахикардия на поздних сроках беременности
Тахикардия на поздних сроках беременности появляется у каждой женщины. Основная причина учащенного сердцебиения – рост и увеличение размеров плода. В последнем триместре дно растущей матки может смещать сердце, что приводит к нарушениям его ритма и увеличения ЧСС. В данном случае, учащенное сердцебиение это вполне естественный процесс, которого не стоит бояться.
- Тахикардия может появиться из-за вредных привычек будущей мамы, к примеру, курение и употребления кофеинсодержащих напитков.
- Особого внимания требует прием любых лекарственных препаратов на последних месяцах беременности. Все дело в том, что многие средства вызывают учащение сердцебиения, могут привести к кровотечениям и преждевременным родам. К примеру, известные капли от насморка Нафтизин, могут спровоцировать приступ тахикардии у беременной.
Опасной считается учащенное сердцебиение, при котором частота сердечных сокращений превышает 100 ударов в минуту в спокойном состоянии. Женщина ощущает боли в области сердца и дискомфорт. Для лечения используют расслабляющую терапию и безопасные препараты с растительными ингредиентами.
Пароксизмальная тахикардия при беременности
Является патологическим состоянием, при котором сердечные сокращения находятся на уровне 140-200 ударов в минуту. Длительность приступа может быть от нескольких секунд до нескольких часов, а то и дней. Патология возникает из-за появления очага возбуждения в одном из проводящих отделов сердца, которые генерирует электрические импульсы. Очаг может появиться в желудочках или клетках проводящей системы предсердий. Исходя из этого, тахикардия может быть желудочковой или предсердной.
Пароксизмальная тахикардия зависит от источника поражения. Пароксизм начинается неожиданно и также неожиданно проходит. Основные симптомы пароксизмальной тахикардии при беременности:
- Учащенное сердцебиение 140-220 ударов в минуту на фоне слабости и общего недомогания.
- Головокружение, шум в ушах, обморочные состояния.
- Неврологическая симптоматика пароксизмальных приступов.
- Снижение артериального давления и слабость на этом фоне.
- Дискомфорт и болезненные ощущения в области груди, чувство сжимания сердца.
- Потливость, тошнота, метеоризм и другие проявления вегетативной дисфункции.
- После приступа у женщины может проявляться увеличенное образование мочи, то есть полиурия. Моча имеет низкую плотность и светлый или прозрачный цвет.
При появлении вышеописанной симптоматики необходимо обратиться за медицинской помощью или вызвать скорую помощь. Желудочковая пароксизмальная тахикардия возникает из-за патологий сердечно-сосудистой системы, к примеру, миокардита, инфаркта миокарда или интоксикации, вызванной медицинскими препаратами. Такое состояние опасно как для женщины, так и для ее будущего ребенка.
При предсердной пароксизмальной тахикардии учащенный сердечный ритм это не единственный симптом. Причина патологии – это кислородное голодание сердечной мышцы, нарушения эндокринного характера и другие нарушения. У женщины появляются болезненные ощущения в области груди, в некоторых случаях, появляется чувство нехватки воздуха, озноб, обильное мочеиспускание, чувство нехватки воздуха.
Лечение требует квалифицированной медицинской помощи. Как правило, в период вынашивания терапию проводят максимально безопасными препаратами, но после родов возможно оперативное вмешательство.
Приступы тахикардии при беременности
Приступы тахикардии при беременности могут возникать как на первых месяцах гестационного срока, так и в последнем триместре. Приступы сопровождаются характерной симптоматикой: приступообразные учащения сердечного ритма, боли в груди, общая слабость, головокружение, нехватка воздуха.
Приступы появляются вследствия стресса, переутомления, недосыпания. Снижение уровня сахара в крови, гиперактивность щитовидки, повышенное кровяное давление и миокардиты также относятся к причинам учащенного сердцебиения.
Существует ряд причин, которые провоцируют появление приступа тахикардии, а симптоматика позволяет вовремя выявить и устранить учащенное сердцебиение.
- Если при появлении приступа появляется дрожание конечностей, то причиной патологии может быть стресс, употребление лекарственных препаратов или неправильный выбор медикаментов.
- Если после приступов у беременной снижается вес тела, то причина может быть в гормональной перестройке организма или лечении с применением гормональных препаратов.
- Увеличение ЧСС, сопровождающаяся повышенным потоотделением, возникает из-за чрезмерного употребления кофеина. Если появляется нервная возбудимость, то беременной необходимо сократить физические нагрузки, избегать стрессов и нервных ситуаций.
Приступ характеризуется частотой пульса более 120-150 ударов в минуту. Для устранения патологии необходимо воспользоваться специальными приемами:
- Выполнить глубокий вдох и на пару секунд задержать дыхание, затем медленно выдохнуть. Глубокое дыхание помогает нормализовать учащенный пульс.
- Принять удобное положение, лечь или сесть, постараться максимально расслабиться.
- В некоторых случаях остановить приступ помогает сильный кашель или искусственно вызванная рвота.
- Прием успокаивающих лекарственных средств, таких как Корвалол и Валокордин помогают устранить учащенное сердцебиение.
- Холодный компресс для лица помогает снять приступ учащенного биения. При возможности рекомендуется опустить лицо в ледяную воду на 1-2 секунды, это нормализует пульс.

[5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17]
Сильная тахикардия при беременности
Сильная тахикардия при беременности – это признак серьезных патологических процессов в организме женщины. Сильные приступы учащенного сердцебиения вызывают головокружение, тошноту, слабость, обморочные состояние и другие, неприятные и даже болезненные симптомы.
Данная патология требует медицинской помощи, так как без должного лечения может привести к серьезным последствиям. Учащенное сердцебиение увеличивает риск осложнений в период родового процесса. Из-за постоянного увеличения ЧСС могут развиться преждевременные роды. Если сильные приступы сопровождают женщину с первых дней беременности, это может привести к выкидышу или развитию патологий у будущего ребенка.
Опасна ли тахикардия при беременности?
Опасна ли тахикардия при беременности – вопрос, который интересует многих будущих мам, столкнувшихся с повышенным сердцебиением в самый важный момент для каждой женщины. Увеличение ЧСС существенно ухудшает качество жизни, вызывает неблагоприятную симптоматику, а без необходимо лечения не проходит бесследно и после беременности. Патология может возникать из-за обострившихся хронических заболеваний. Особо опасна тахикардия, связанная с болезнями сердечно-сосудистой системы, так как это может быть угрозой для жизни не только ребенка, но и женщины. Учащенное сердцебиение увеличивает риски развитий осложнений в период родового процесса и вынашивания.
Незначительное учащенное сердцебиение не опасно. Но если приступы проявляются очень часто и имеют длительный характер, надо обязательно проконсультироваться с кардиологом и акушер-гинекологом. При повышенном сердцебиении с частотой пульса выше 120 ударов в минуту, у женщины появляется тошнота, головокружение, общие недомогания, обморочное состояние и сильные боли в груди.
Диагностика тахикардии при беременности
Диагностика тахикардии при беременности – это обязательная процедура, с помощью которой врачам удается определить вид патологии и подобрать необходимое лечение. Рассмотрим основные диагностические процедуры при учащенном сердцебиении у беременной женщины:
- Консультация у гинеколога и лабораторные анализы – врач помогает установить наличие беременности, ее сроки и гинекологические патологии. Для анализов берут мочу и кровь, это позволяет определить уровень эритроцитов и гемоглобина. Обязательным является исследование уровня гормонов щитовидной железы.
- Электрокардиограмма и допплерография – проводятся для исследования сердечного ритма, позволяют выявить наджелудочковую тахиаритмию.
- ЭхоКГ или ультразвуковое исследование сердца – определяет работу сердечно-сосудистой системы, сердечных клапанов, выявляет пороки сердца и другие патологические заболевания хронического характера.
- Консультация у смежных специалистов – обязательной является консультация у кардиолога (позволяет исключить врожденные и приобретенные заболевания сердца), эндокринолога и других врачей.
По результатам диагностики, врач составляет наиболее эффективное и безопасное лечение, которое поможет устранить увеличенное ЧСС, но не скажется на течении беременности и развитии плода. При выборе терапии, врач учитывает причины учащенного сердцебиения, возраст женщины, срок беременности, наличие сопутствующих заболеваний. В большинстве случаев учащенное биение сердца не требует специального лечения, достаточно устранить причины вызвавшие ее.

[18], [19], [20], [21], [22], [23], [24]
Тахикардия при беременности что делать

Часто ли встречаются аритмии у беременных? С чем они связаны?
Аритмии у беременных встречаются чаще, чем у небеременных. Это связано с тем, что при наступлении беременности в организме женщин в норме происходят гормональные изменения; изменяется состояние системы кровообращения и обмена веществ, состояние вегетативной нервной системы – повышается концентрация катехоламинов в крови и увеличивается чувствительность к ним.
Употребление большого количества чая, кофе, курение усиливают активацию симпатической нервной системы. Свой вклад вносит и психоэмоциональное напряжение. Беременность сама по себе является определенным стрессом; у совершенно здоровых женщин в 40-70% отмечаются различные нарушения психологического состояния. Все это способствует появлению аритмии или учащению нарушений ритма, которые имелись до беременности.
Предлагаем к просмотру лекцию нашего врача-кардиолога-аритмолога Цуриновой Елены Александровны:
Какие аритмии чаще бывают у беременных?
Чаще всего встречается экстрасистолия, предсердная и желудочковая. Это – внеочередные, преждевременные сокращения сердца. Они могут совершенно не ощущаться и выявляться только при осмотре или съемке ЭКГ. Но беременная может чувствовать экстрасистолию как замирание сердца или испытывать другие неприятные ощущения (см. статью об аритмиях сердца).
Значимость экстрасистолии, как и других нарушений ритма, для протекания беременности, здоровья матери и ребенка, для выбора способа родоразрешения зависит от того, имеется ли у женщины заболевание сердца, сердечно-сосудистой системы или других систем и органов.
Поэтому, все беременные с аритмиями подлежат тщательному обследованию у кардиолога.
Какие исследования необходимо выполнить при выявлении или подозрении на аритмию у беременных?
Помимо общеклинических исследований (клинический анализ крови, общий анализ мочи, флюорография) обязательно нужно снять ЭКГ, поставить суточный (или многосуточный) монитор ЭКГ (или ЭКГ и АД), выполнить ЭХО-кардиографию, сдать анализ крови на маркеры воспаления, анализ крови, позволяющий оценить функцию щитовидной железы. Как правило этого бывает достаточно для выяснения, имеется ли какое-нибудь заболевание. В ряде случае врач назначит дополнительные исследования и консультации специалистов, например ЛОР-врача, если имеется подозрение на инфекционный процесс, эндокринолога и т.д.
Насколько опасны нарушения ритма у беременных? Требуют ли они лечения? Опасно ли это для ребенка?
У большинства будущих мам не выявляется никаких заболеваний. В этом случае экстрасистолия как правило не опасна.
В подавляющем большинстве случаев наджелудочковая и желудочковая экстрасистолия не является противопоказанием к естественным родам и не требует медикаментозного лечения.
Вопрос о назначении специфической антиаритмической терапии решается только кардиологом по строгим показаниям с учетом всех данных о состоянии здоровья мамы и с учетом характеристик и количества аритмий по данным Холтеровского мониторирования. Абсолютно безопасных препаратов для плода нет. Но в случае необходимости опытный врач подберет наиболее безопасное лекарство в минимальной, но достаточной дозе.
Хирургические методы лечения, по-возможности, должны быть отложены до послеродового периода, хотя в идеале они должны предшествовать планируемой беременности, если у женщины аритмия имелась ранее. Беременность не является абсолютным противопоказанием к радиочастотной катетерной аблации (РЧА) (например, в случае частой, симптомной, устойчивой к медикаментозной терапии аритмии), однако, безусловно, данная процедура – это крайняя мера из-за риска облучения плода; она может проводиться не ранее ІІ триместра беременности.
Здоровый образ жизни, нормализация психологического состояния – залог успешного лечения.
Большое внимание следует уделить исключению вредных веществ и продуктов, здоровому образу жизни. Иногда этого бывает достаточно для полного устранения аритмии.
Коррекция психоэмоционального статуса позволяет устранить или в значительной степени уменьшить субъективные ощущения женщины, связанные с аритмиями, а в ряде случаев уменьшить и количество нарушений ритма, что позволяет не применять антиаритмические препараты во время беременности. Для выявления связи нарушений ритма с психологическими причинами проводятся психологическая диагностика и психологическое консультирование, ментальные стресс-тесты.
Если все же выявлено заболевание сердца или других органов
Если тот или иной вид аритмии связан с заболеванием сердца, сердечно-сосудистой системы других систем и органов, то в первую очередь проводится плановое лечение этого заболевания. Учитывается характер аритмии (ее вид и количество), влияние на общее состояние женщины и будущего ребенка. Будущая мама наблюдается кардиологом в течение всей беременности. Вопрос о назначении антиаритмических препаратов и способе родоразрешения решается по строгим показаниям в соответствии с имеющимися национальными и международными рекомендациями.
.
ЛИТЕРАТУРА:
1. ESC 2015, Guidelines for the management of patients with ventricular arrhythmias and the prevention of Sudden Cardiac Death // Eur Heart J 2015; 27: 2099-2140.
2. Российское кардиологическое общество (РКО). Диагностика и лечение сердечно-сосудистых заболеваний при беременности. Российские рекомендации // Российский кардиологический журнал. 2013. 4(1). 31-37.
3. Абдуева Ф.М., Шмидт Е.Ю., Яблучанский Н.И. Желудочковая экстрасистолическая аритмия у беременных // Украинский кардиологический журнал. 2014. 1. 102-110.
4. Ребров Б.А., Реброва О.А. Нарушения ритма сердца при беременности [Электронный ресурс]. Новости медицины и фармации. 2011.
5. Shotan A., Ostreza E., Mehra A.et al. Incidence of arrhythmias in normal pregnancy and relation to palpitations, dizziness, and syncope / Am. J. Cardiol. 1997. 79(8): 1061-1064.
6. Абдрахманова А.И., Маянская С.Д., Сердюк И.Л. Аритмии у беременных. Практическая медицина. 2012. 9. 15-24.
7. С.В.Попов, Е.А.Цуринова, В.М.Тихоненко Применение многосуточного мониторирования электрокардиограммы в ведении беременной с желудочковыми аритмиями. // Вестник аритмологии 2015; № 81: 60-65.
8. Ласая Е.В. Невротические и соматоформные расстройства у беременных. Медицинские новости. Архив. 2003. 5
9. Цуринова Е.А. Случаи исчезновения некоронарогенных желудочковых нарушений ритма в результате психотерапии. Всерос. науч.-практ. конф. с междунар. уч. «От фундаментальных исследований – к инновационным медицинским технологиям»: Бюллетень ФЦ сердца, крови и эндокринологии им. В.А. Алмазова. СПб. 2010. 4. 24-25.
10. Коваленко Н.П. Перинатальная психология. Спб. 2000. 992.
11. Эйдемиллер Э.Г. Практикум по семейной психотерапии. СПб. 2010. 425.
12. Takemoto M., Yoshimura H., Ohba Y. et al. Radiofrequency catheter ablation of premature ventricular complexes from right ventricular outflow tract improves left ventricular dilation and clinical status in patients without structural heart disease. J. Am. Coll. Cardiol. 2005. 45 (8). 1259–1265.
13. Сорокина Т.Т. Роды и психика. (Практическое руководство). Минск: «Новое знание». 2003. 351.