Боли внизу живота у женщин в вопросах и ответах
Боль внизу живота — самая распространенная жалоба в гинекологической практике. Этот симптом очень не специфичен, так как возникает при многих заболеваниях. Сегодня в аптечке у многих есть нестероидные противовоспалительные средства (НПВС). Выбор широк, и врач и провизор должен сориентировать женщину в возможностях тех или иных препаратов и предостеречь ее, напомнив o важности своевременного визита к врачу, а также ответить на все вопросы.
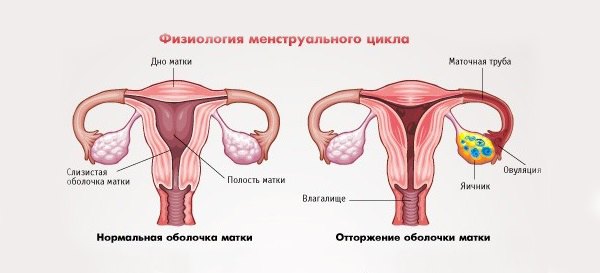
Жалоба: боль во время менструации
Как начинается:
1) За сутки или в 1-й день менструального цикла. Продолжается на протяжении первых 2-42 часов или в течение всей менструации.
2) Во 2-й половине цикла, пика достигает во время месячных.
3) Во время менструации.
Как болит?
Боль часто схваткообразного характера, но может носить ноющий, дергающий, распирающий характер, может отдавать в прямую кишку.
Сильная, чаще спазматическая боль.
Что еще беспокоит?
1) Раздражительность, депрессия, тошнота, познабливание, головокружения, обмороки, головная боль, отечность (возможна дисменорея).
2) Боль при половом акте, периодические боли при мочеиспускании, дефекации (возможен эндометриоз).
3) Длительные или слишком интенсивные менструальные кровотечения. Иногда кровотечения вне месячных. Возможны увеличение живота в объеме и частые позывы к мочеиспусканию (возможна миома матки).
Осторожно: острая боль
Острая интенсивная и/или односторонняя боль внизу живота может указывать на неотложные гинекологические состояния:
-перфорация или разрыв опухолей и опухолевидных образований яичников;
– перекрут анатомических ножек яичника;
– апоплексии яичника;
– внутрибрюшное кровотечение;
– острые гнойные заболевания тазовых органов и др., поэтому консультация врача необходима.
Что может болеть?
Причины боли внизу живота могут быть самыми разными: патологии развития половых органов, гнойно—воспалительные заболевания придатков матки, эндометриоз, заболевания желудочно-кишечного тракта (ЖКТ) и мочевыделительной системы. Одна из самых частых причин периодических болей внизу живота y женщин — дисменорея. Циклическая боль внизу живота может быть обусловлена эндометриозом, синдромом поликистозных яичников, инфекциями, передаваемыми половым путем, и другими серьезными заболеваниями. Такая дисменорея считается вторичной, и лечение вызвавшего ее заболевания, как правило, ведет к полному выздоровлению. Первичная дисменорея характеризуется появлением циклических болей в нижних отделах живота за несколько часов до менструации и в первые дни менструального цикла в отсутствие какой—либо патологии со стороны органов малого таза. Наиболее часто первичная дисменорея встречается y молодых женщин.
Боль при дисменорее:
– Достигает максимальной интенсивности на пике кровотечения.
– Может быть острой, схваткообразной, распирающей или тупой.
– Чаще всего она локализуется по средней линии в надлобковой области, но может и не быть четко локализованной.
– Может иррадиировать в поясничную область, прямую кишку или бедро.
A может, стоит перетерпеть боль?
Многоплановое влияние болевого синдрома на человеческий организм обусловливает его самостоятельное клиническое значение. Боль не только определяет тяжесть страданий и социальную дезадаптацию пациента, но и чревата более серьезными последствиями, например нарушением нормальной функции органов, прежде всего сердечно—сосудистой системы. Терпеть боль не рекомендуется.
Какое лекарство поможет?
Первым этапом рациональной анальгетической терапии являются устранение воздействия повреждающего фактора (если это возможно), a также подавление локальной реакции организма на повреждение. Для этих целей используются препараты, блокирующие синтез медиаторов боли и воспаления. Основные медиаторы воспаления — простагландины (ПГ) —активно синтезируются в области повреждения при участии фермента циклооксигеназы (ЦОГ). Важно, что причины повреждения (травма, хирургическое вмешательство, воспаление, отек или ишемия ткани, стойкий спазм поперечно-полосатой или гладкой мускулатуры и др.) не имеют значения, поэтому использование препаратов, блокирующих ЦОГ и подавляющих синтез провоспалительных ПГ, поможет при любой соматической или висцеральной боли. Таким действием обладают хорошо известные НПВП.
В случае дисменореи одним из главных патогенетических механизмов является высокий уровень ПГ. Увеличение их соотношения в менструальном эндометрии приводит к сокращению мышечных элементов матки. ПГ секретируются практически во всех тканях половых органов: эндометрии, миометрии, эндотелии сосудов матки, трубы и т.д. Повышение их уровня приводит к усилению сократительной способности матки, на фоне чего возникают спазм сосудов, локальная ишемия, которая проявляется болевым синдромом. Более того, выявляемый при дисменорее высокий уровень ПГ вызывает ишемию других органов и тканей, что реализуется в такие симптомы дисменореи, как головные боли, головокружение, слабость и т.д. В лечении первичной дисменореи именно НПВП являются одними из препаратов выбора.
Что лучше, НПВС или спазмолитики?
Высказываемое ранее предположение о сравнимой эффективности спазмолитиков и НПВС в лечении первичной дисменореи не нашло экспериментальных подтверждений. В частности, спазмолитики уступали НПВП по скорости купирования боли. В настоящее время спазмолитики не включены в международные стандарты лечения первичной дисменореи. Таким образом, НПВП признаны наиболее эффективными препаратами в лечении данной патологии. Среди широко применяемых при дисменорее препаратов наиболее распространены НПВС с коротким сроком полувыведения (декскетопрофен, кетопрофен, нимесупид, диклофенак, ибупрофен, индометацин и др.).
Какие НПВС самые эффективные?
Идеального НПВС не существует, поэтому необходим индивидуальный подход в каждой конкретной клинической ситуации. В среднем терапевтический эффект разных НПВС одинаков при соответствующем режиме дозирования. Однако в некоторых исследованиях отмечена существенная разница в индивидуальном ответе между отдельными больными. Таким образом, нельзя предсказать, какой именно из НПВС будет максимально эффективен у конкретной пациентки. НПВС выпускаются в разных лекарственных формах (таблетки, суппозитории, инъекции), что позволяет подобрать форму, наиболее подходящую к конкретной клинической ситуации.
Как принимать НПВС при дисменорее?
При дисменорее прием НПВС необходимо начать еще до появления симптомов или при первых проявлениях (в первые 48-72 ч) в связи с максимальным выделением ПГ в первые 48 ч. Кратковременный прием НПВС при дисменорее практически не дает побочных эффектов или они выражены незначительно. Раздражение слизистой оболочки ЖКТ легко предотвратить, принимая НПВП после еды или молока.
Важно!
Не следует принимать НПВС пациентам:
– с эрозивно-язвенным поражениями ЖКТ, особенно в стадии обострения;
– с выраженными нарушениями функции печени и почек;
– при цитопениях;
– при индивидуальной непереносимости;
– при беременности.
Основные правила использования НПВС:
– применение минимальной эффективности дозы в течение максимально короткого промежутка времени, необходимого для достижения поставленной терапевтической цели.
– если в течение 3 дней применения нет эффекта, необходима консультация врача. Бесконтрольное и длительное применение НПВС недопустимо.
Первую помощь при дисменоррее окажет так называемый «золотой стандарт» НПВС – ибупрофен, причём его капсулированная форма – ИБУПРОФЕН КАПС .
Почему в капсулах? Ответ прост.
ИБУПРОФЕН КАПС – это «второе современное поколение» ибупрофена в капсулах 200 мг с началом лечебного эффекта уже через 15 минут. Преимуществом препарата ИБУПРОФЕНА КАПС является быстрое начало действия. А нам и необходимо, быстро устранить боль. Кроме того, капсулы скрывают неприятный вкус, обеспечивают точность дозирования.
При приеме внутрь ИБУПРОФЕН КАПС , производства Минскинтеркапс , быстро распадается и растворяется с достижением максимального терапевтического эффекта уже через 45-60 минут.
Ещё критерием, опираясь на который, назначают ИБУПРОФЕН КАПС – наличие ряда клинических исследований в Беларуси и России, где препарат ИБУПРОФЕН КАПС подтвердил свою биологическую эквивалентность оригинальному препарату Нурофен ультракап.
Взрослые и дети старше 12 лет могут принимать « Ибупрофен КАПС » для купирования боли по 1 или 2 капсулы до трех раз в день , соблюдая интервал между приемами минимум четыре часа.
ИБУПРОФЕН КАПС – это современная форма ибупрофена ультрабыстрого действия.
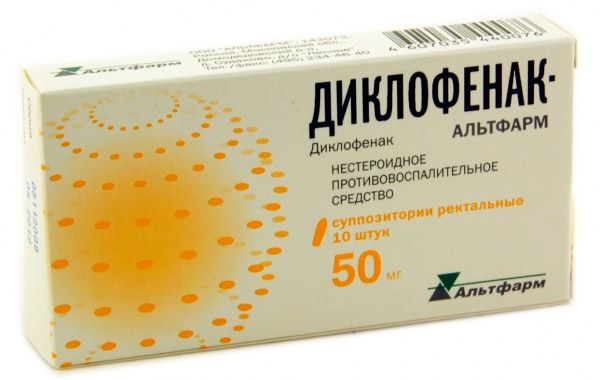
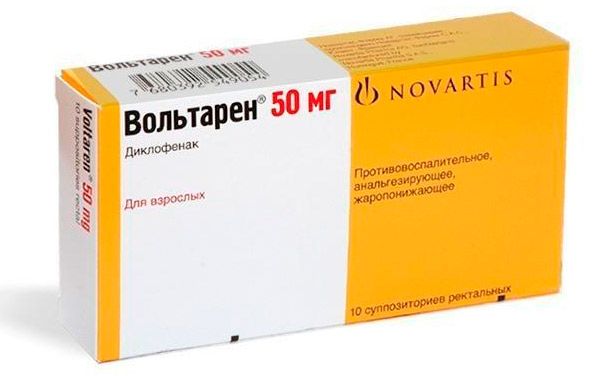
Диклофенак суппозитории : инструкция по применению
Белые или белые с желтоватым оттенком суппозитории цилиндроконической формы. На срезе допускается наличие воздушного и пористого стержня и воронкообразного углубления.
Состав
Один суппозиторий содержит:
активное вещество: диклофенак натрия 50 мг или 100 мг;
вспомогательные вещества: цетиловый спирт, полусинтетические глицериды.
Фармакотерапевтическая группа и код АТХ
Нестероидные противовоспалительные и противоревматические средства. Производные уксусной кислоты.
Код ATX: М01АВ05.
Показания к применению
Заболевания, при которых требуется достижение быстрого противовоспалительного и/или анальгетического эффектов:
воспалительные ревматические заболевания (ревматоидный артрит, спондилоартриты, хронический ювенильный артрит и артриты другой этиологии);
дегенеративный ревматизм опорно-двигательного аппарата (артроз, спондилез);
микрокристаллические артриты (подагрический артрит, псевдоподагрический артрит);
внесуставной ревматизм (периартрит, бурсит, миозит, тендинит, синовит);
другие воспалительные заболевания скелетно-мышечной системы, сопровождающиеся болевым синдромом.
Как анальгетик диклофенак используется при травмах мягких тканей, в послеродовом периоде при отсутствии грудного вскармливания, при первичной и вторичной дисменорее, в стоматологии и после хирургических вмешательств.
Если Вам требуется дополнительная информация о Вашем состоянии, обратитесь за советом к своему врачу.
Противопоказания
Гиперчувствительность к диклофенаку или другим компонентам препарата;
непереносимость ацетилсалициловой кислоты или других НПВП в сочетание (полном или неполном) с бронхиальной астмой, полипами носа и околоносовых пазух (в т.ч. в анамнезе);
нарушение кроветворения неясной этиологии;
язва желудка и двенадцатиперстной кишки в фазе обострения;
воспалительные и эрозивно-язвенные поражения желудочно-кишечного тракта в фазе обострения;
активное желудочно-кишечное кровотечение, в т.ч. ректальное;
установленная застойная сердечная недостаточность (NYHA II-IV), ишемическая болезнь сердца, заболевания периферических артерий, цереброваскулярные заболевания, тяжелая сердечная недостаточность;
активное заболевание печени, тяжелая печеночная недостаточность;
тяжёлая почечная недостаточность (КК менее 30 мл/мин);
проктит, геморрой в стадии обострения;
III триместр беременности; период лактации.
Передозировка
Симптомы: головная боль, головокружение, шум в ушах, летаргия, судороги; эпигастральная боль, тошнота, рвота, диарея, кровотечение из желудочно-кишечного тракта; повышение артериального давления, острая почечная недостаточность, гепатотоксическое действие, угнетение дыхания, кома.
Лечение: симптоматическая терапия. Форсированный диурез, гемодиализ малоэффективны (в связи со значительной связью с белками и интенсивным метаболизмом).
Меры предосторожности
Общие предостережения относительно применения системных НПВП
Желудочно-кишечные язвы, кровотечение или перфорация могут возникнуть в любой период в течение лечения НПВП, независимо от селективности ЦОГ-2, даже при отсутствии предупредительных симптомов. Чтобы минимизировать этот риск, лечение следует начинать с минимальной эффективной дозы в течение короткого периода.
Плацебо-контролируемые исследования показали повышенный риск тромботических сердечно-сосудистых и цереброваскулярных осложнений с определенными селективными ингибиторами ЦОГ-2. Неизвестно, находится ли этот риск в прямой зависимости от селективности ЦОГ-1/ЦОГ-2 отдельных НПВП. В настоящее время нет доступных данных клинических исследований относительно длительного лечения максимальной дозой диклофенака; возможность аналогичного повышенного риска не может быть исключена.
Пока такие данные станут доступными, должна осуществляться тщательная оценка соотношения польза/риска относительно применения диклофенака у пациентов с клинически подтвержденной ишемической болезнью сердца, цереброваскулярными расстройствами, заболеваниями периферических артерий или значительными факторами риска (например, артериальная гипертензия, гиперлипидемия, сахарный диабет, курение). В связи с этим следует применять минимальную эффективную дозу в течение короткого периода.
Почечные эффекты НПВП включают задержку жидкости с отеком и/или артериальной гипертензией. Поэтому диклофенак необходимо применять с остородностью у пациентов с сердечной дисфункцией и другими состояниями, которые приводят к задержке жидкости.
Необходимо контролировать состояние больных, применяющих сопутствующие диуретики или ингибиторы ангиотензин-превышающего фермента, а также имеющих повышенный риск возникновения гиповолемии.
Последствия, как правило, более серьезны у лиц пожилого возраста. Если желудочно-кишечные кровотечения или язвы возникают у пациентов, принимающих диклофенак, лекарственное средство необходимо отменить.
Кожные реакции
В связи с применением НПВП, в том числе и диклофенака, очень редко сообщалось о серьезных реакциях со стороны кожи, некоторые из них приводили к летальному исходу, в том числе эксфолиативный дерматит, синдром Стивенса-Джонсона и токсический эпидермальный некролиз. Более высокий риск этих реакций отмечается в начале терапии, а развиваются эти реакции в большинстве случаев в 1-й месяц лечения. При первых проявлениях кожной сыпи, язв слизистых оболочек или любых других проявлениях гиперчувствительности диклофенак следует отменить.
В редких случаях, как и при применении других НПВП, могут возникать аллергические реакции, в том числе анафилактические/анафилактоидные, даже без предварительного воздействия диклофенака.
Влияние на инфекцию
Благодаря фармакодинамическим свойствам диклофенак, как и другие НПВП, может маскировать признаки и симптомы инфекции.
Общие предостережения относительно применения диклофенака натрия
Следует избегать одновременного применения диклофенака с системными НПВП, такими как селективные ингибиторы ЦОГ-2, из-за отсутствия каких-либо доказательств относительно синергического эффекта, и в связи с потенциальными аддитивными побочными эффектами.
Необходима осторожность при применении у лиц пожилого возраста. В частности, рекомендуется применять минимальную эффективную дозу у ослабленных пациентов пожилого возраста или с небольшой массой тела.
Бронхиальная астма в анамнезе
У пациентов с астмой, сезонным аллергическим ринитом, хронической обструктивной болезнью легких или хроническими инфекциями дыхательных путей (особенно связанных с аллергическими, подобными риниту, симптомами), чаще возникают реакции на НПВП, такие как обострение бронхиальной астмы (так называемая непереносимость анальгетиков/анальгетическая астма), отек Квинке или крапивница. В связи с этим таким пациентам рекомендованы специальные меры предосторожности (готовность к оказанию неотложной помощи). Это также касается лиц с аллергическими реакциями (например, кожная сыпь, зуд, крапивница) на другие вещества.
Влияние на желудочно-кишечный тракт
При применении НПВП, в том числе и диклофенака, у пациентов с симптомами, свидетельствующими о нарушениях со стороны ЖКТ или с анамнезом, предполагающим наличие язвы желудка или кишечника, кровотечения или перфорации, необходимо тщательное медицинское наблюдение и особая осторожность.
Риск возникновения желудочно-кишечных кровотечений растет с повышением дозы и у больных с язвой в анамнезе, особенно с осложнениями в виде кровотечения или перфорации, и у лиц пожилого возраста. Чтобы снизить риск такого токсического влияния на ЖКТ, лечение начинают и поддерживают минимальными эффективными дозами. Для таких больных, а также нуждающихся в сопутствующем применении лекарственных средств, содержащих низкие дозы ацетилсалициловой кислоты или других лекарственных средств, которые предположительно повышают риск нежелательного действия на желудочно-кишечный тракт, следует рассмотреть вопрос о применении комбинированной терапии с применением защитных средств (например, ингибиторов протонной помпы или мизопростола). Пациенты с желудочно-кишечной токсичностью в анамнезе, особенно пожилого возраста, должны сообщать о любых необычных абдоминальных симптомах (особенно желудочно-кишечных кровотечений). Предостережения также требуются для больных, которые получают одновременно препараты, способные повысить риск развития язвы или кровотечения, такие как системные кортикостероиды, антикоагулянты, антитромботические средства или селективные ингибиторы обратного захвата серотонина.
Влияние на печень
Тщательное медицинское наблюдение требуется в случае, когда диклофенак назначают пациентам с нарушением функции печени, поскольку их состояние может ухудшиться.
При применении НПВП, в том числе и диклофенака, активность одного или нескольких ферментов печени может повышаться. Данный факт отмечали в клинических исследованиях (около 15 % пациентов), однако он очень редко сопровождался клиническими симптомами (0,5 %). В большинстве случаев активность ферментов была близка к верхней границе нормы и несколько выше. Активность ферментов печени повысилась в ≥3 –
Взаимодействие с другими лекарственными средствами
Если в настоящее время или в недавнем прошлом Вы принимали другие лекарственные средства, сообщите об этом врачу.
Приведенные ниже взаимодействия включают те, которые наблюдались при приеме таблеток диклофенака, покрытых кишечно-растворимой оболочкой, и/или других лекарственных форм препарата.
Литий: при совместном применении возможно повышение концентрации лития в плазме. Рекомендован контроль уровней лития в плазме.
Дигоксин: при совместном применении возможно повышение концентрации дигоксина в плазме. Рекомендован контроль уровней дигоксина в плазме.
Диуретики и антигипертензивные препараты: подобно другим НПВП, диклофенак при совместном приеме с диуретиками или антигипертензивными препаратами (например, бета-блокаторами, ингибиторами ангиотензинпревращающего фермента) может снижать их антигипертензивный эффект. Поэтому, при сочетании данных лекарственных средств, следует соблюдать осторожность, а пациентам, особенно пожилого возраста, следует периодически контролировать артериальное давление. В связи с повышенным риском проявления нефротоксичности, особенно, при совместном приеме диуретиков и ингибиторов АПФ, пациенты должны выпивать достаточное количество жидкости, также следует рассмотреть вопрос о необходимости мониторинга функции почек после начала сопутствующей терапии и периодически при ее продолжении. Одновременный прием с калийсберегающими препаратами может привести к повышению уровня калия в плазме крови. Необходим частый контроль этого показателя.
Другие НПВП и кортикостероиды: совместный прием диклофенака и других системных НПВП или кортикостероидов может повысить частоту нежелательных явлений со стороны желудочно-кишечного тракта.
Антикоагулянты и антиагреганты: рекомендуется применять с осторожностью из-за возможного увеличения риска кровотечения при совместном приеме. Не смотря на то, что клинические исследования не выявили влияния диклофенака на действие антикоагулянтов, имеются отдельные сообщения о повышении риска кровотечения у пациентов, получавших диклофенак и антикоагулянты одновременно. Такие больные должны находиться под пристальным медицинским наблюдением.
Селективные ингибиторы обратного захвата серотонина (СИОЗС): одновременный прием системных НПВП, в том числе диклофенака, и СИОЗС может повышать риск желудочно-кишечных кровотечений.
Противодиабетические препараты: в клинических исследованиях установлено, что диклофенак не влияет на клинический эффект пероральных противодиабетических средств. Тем не менее, имеются отдельные сообщения, как о гипогликемическом, так и о гипергликемическом эффектах, которые обусловили необходимость изменения дозировки противодиабетических препаратов во время лечения диклофенаком. Поэтому при сопутствующей терапии в качестве меры предосторожности рекомендуется контролировать уровень глюкозы в крови.
Метотрексат: диклофенак может ингибировать канальцевый почечный клиренс метотрексата и тем самым повышать его уровень. Следует соблюдать осторожность при применении НПВП, в т.ч. диклофенака, менее чем за 24 ч до или после приема метотрексата, поскольку возможно повышение концентрации в крови последнего и, следовательно, усиление его токсичности.
Циклоспорин: диклофенак, подобно другим НПВП, вследствие влияния на почечные простагландины может усиливать нефротоксичность циклоспорина. В таких случаях диклофенак рекомендовано назначать в дозах ниже, чем те, которые были бы назначены пациентам, не получающим циклоспорин.
Хинолоновые антибактериальные препараты: имеются отдельные сообщения о развитии судорог, которые возможно были связаны с одновременным применением хинолонов и НПВП.
Фенитоин: при одновременном применении фенитоина и диклофенака рекомендуется периодический контроль концентрации фенитоина в плазме крови в связи с возможным ее увеличением.
Колестипол и холестирамин: одновременный прием может привести к замедлению или уменьшению абсорбции диклофенака. Поэтому рекомендуется принимать диклофенак, по крайней мере, за час до или от 4 до 6 ч после приема колестипола/холестирамина.
Сильнодействующие ингибиторы CYP2C9: рекомендуется с осторожностью применять диклофенак совместно с сильнодействующими ингибиторами CYP2C9 (например, сульфинпиразон и вориконазол), т.к. возможно значительное увеличение максимальной концентрации в плазме и экспозиции диклофенака вследствие ингибирования его метаболизма.
Способ применения и дозы
Применение данного лекарственного средства возможно только после консультации с врачом!
Не прекращайте прием ДИКЛОФЕНАК без предварительной консультации с лечащим врачом!
Если у Вас возникли сомнения или вопросы, обратитесь к своему лечащему врачу.
При лечении, независимо от количества применяемых лекарственных форм (одна или более), следует учитывать общую суточную дозу диклофенака натрия, которая не должна превышать 150 мг. Пациентам, которые плохо переносят пероральные назначать суппозитории в соответствующих дозах.
Начальная суточная доза диклофенака натрия составляет 100 мг или 150 мг (по 1 суппозиторию, содержащему 50 мг диклофенака натрия 2-3 раза в сутки) в зависимости от тяжести заболевания.
Поддерживающая доза диклофенака натрия обычно составляет 100 мг в сутки (по 1 суппозиторию, содержащему 50 мг диклофенака натрия 2 раза в сутки).
Побочные эффекты препарата могут быть снижены при применении наименьшей эффективной дозы в течение наименьшего периода, необходимого для облегчения симптомов.
Суппозиторий следует вводить глубоко в прямую кишку.
Пациенты с нарушением функции почек
Следует с осторожностью назначать препарат пациентам с почечной недостаточностью.
Пациенты с нарушением функции печени
Следует с осторожностью назначать препарат пациентам с печеночной недостаточностью.
Пожилые пациенты
Рекомендуется назначать наименьшие эффективные дозы.
Данная лекарственная форма не предназначена для применения у детей.
Инструкция по ректальному введению лекарственного средства
При использовании ректальных свечей нередко возникает спазм в животе и позыв к дефекации, поэтому перед процедурой выполните очистительную клизму или опорожните кишечник естественным путем.
Тщательно вымойте руки с мылом. Заранее приготовьте влажные салфетки или носовой платок, смоченный в воде.
Лягте на бок, прижав колени к животу. Для проведения процедуры эта поза наиболее удобна, так как позволяет свести к минимуму неприятные ощущения.
Извлеките свечу из упаковки. Свечу берут большим и средним пальцами правой руки в середине самой широкой части, указательный палец упирается в тупой конец свечи. Свечу направляют свободным концом к заднему проходу и проталкивают указательным пальцем в анальный канал до полного погружения на глубину 2-3 см. Проводите процедуру осторожно, не оказывая лишнего давления. Несмотря на то, что суппозиторий имеет обтекаемую форму, при неосторожном использовании можно травмировать слизистую оболочку.
Не вставайте с постели около 20 минут.
Протрите руки заранее приготовленной влажной салфеткой или носовым платком.
Если в течение 10 минут после введения ректальной свечи произошел позыв к дефекации, опорожните кишечник и введите новый суппозиторий. Если между введением суппозитория и дефекацией прошло больше 10 минут, дополнительная доза лекарства не требуется.
Нежелательные реакции
При появлении побочных эффектов сообщите об этом лечащему врачу. Это касается всех возможных побочных эффектов, в том числе не описанных в данном листке-вкладыше. Конвенция MedDRA по частоте
Медикаментозное лечение кисты яичника
Киста яичника — это новообразование доброкачественной природы, которое относится к опухолевидным процессам и локализующееся непосредственно в тканях яичника. Слово «киста» происходит от греческого слова kystis — пузырь. Киста по сути представляет собой полость, заполненную жидкостным содержимым (секретом). Тонкий слой клеток, который продуцирует секрет, образует стенку кисты яичника.
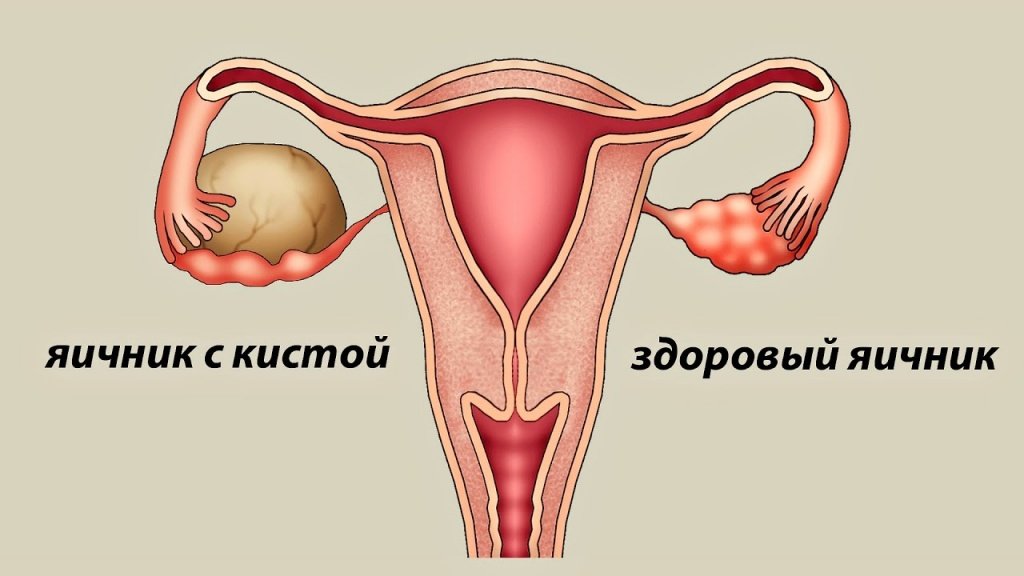
Исходя из причин возникновения, можно выделить два основных вида – функциональные и патологические. А в зависимости от места возникновения новообразования, выделяют следующие подвиды:
- Фолликулярная – киста, которая образуется в результате нарушения нормальной овуляции (у яйцеклетки нет возможности покинуть фолликул, который впоследствии растягивается из-за накопления в нем жидкости);
- Лютеиновая киста (киста желтого тела) – образование ткани яичника на месте нерегрессировавшего желтого тела, в центральной зоне которого, образуется геморрагическая жидкость из-за нарушения кровообращения. Рассасываются самостоятельно через один-три менструальных циклов и не требуют хирургическое лечение при небольших размерах (до 6 сантиметров);
- Параовариальная – киста, которая представляет собой тонкостенное образование в брыжеечной области маточной трубы. Может достигать внушительных размеров (от 12 до 20 см);
- Дермоидная киста – толстостенная капсула, заполненная слизеобразным содержимым (ткани костей и зубов, волосы, хрящи, жировые клетки и прочее). Диаметр достигает до 15 см;
- Эндометриоидная – имеют размер от 5 до 20 см и образуются в результате разрастания яичниковой ткани эндометрия. Как правило, имеют двухсторонний характер поражения.
Очень часто кисты яичника протекают бессимптомно и случайно выявляются при посещении врача, однако выделяют основные клинические проявления:
- Нарушение менструального цикла;
- Болевой синдром;
- Ощущение инородного тела или внутреннего сдавления;
- Метеоризм.
При появлении первых симптомов пациентке требуется немедленная госпитализация независимо от того, какие размеры имеет киста – 3 см или 20. Затягивание с лечением влечет за собой последствие-развитие перитонита, из-за разрыва образования.
Специалисты онкологического центра Юсуповской больницы занимаются диагностикой и лечением различных видов новообразований репродуктивной системы. В распоряжении больницы имеется мощная база для диагностики и современное высокотехнологичное оборудование, а также работают ведущие специалисты. На базе онкологической клиники также может проводиться реабилитация пациентов.
В Юсуповской клинике лечение кисты яичника можно проводить медикаментозно при небольших размерах, однако если их размеры достигают 20 см и оказывают влияние на соседние органы, то применяется хирургическое лечение.
Когда актуально консервативное лечение кисты яичника?
Консервативное лечение приемлемо только при функциональных кистах яичника (фолликулярные или кисты желтого тела). Это так называемые гормональные кисты, которые поддаются лечению благодаря нормализации гормонального фона женщины.
В Юсуповской онкологической клинике при грамотно подобранном медикаментозном лечении, функциональные кисты исчезают уже спустя трех месяцев. На протяжении всего пребывания в клиники, врачи наблюдают за динамикой применяемого лечения.
В лучшей больнице Москвы занимаются консервативным лечением кист яичника, применяя комплексный подход к патологии. Квалифицированные врачи назначают противовоспалительные, противогрибковые, противомикробные и гормональные препараты. Антибиотики при кисте яичника используют с целью уничтожения патогенной микрофлоры, которая может быть основной причиной развития заболевания или фактором, который препятствует быстрому и эффективному лечению. Наряду с инъекциями и таблетками от кисты яичника используют свечи, которые бывают вагинальными и ректальными (вводятся в прямую кишку). Свечи применяют в связи с тем, что одним из факторов возникновения кист является воспалительный процесс в малом тазу. В своем составе они имеют ферменты, которые растворяют спайки, сгустки крови, тромбы и гной. Вводятся ректально, доза и продолжительность курса лечения определяется врачом индивидуально для каждого пациента.
При нарушении гормонального фона (избытке эстрогенов и недостатке прогестерона) применяют гормональные вагинальные свечи. Действующим веществом является прогестерон — вещество, нормализирующее гормональный фон, обеспечивает уменьшение кистозных образований, а также снижает риск осложнений.
Свечи с лактобактериями применяются для восстановления микрофлоры влагалища после лечения воспалений антибиотиками и свечами вагинального применения.
Иммуномодуляторы в виде ректальных свечей применяют в борьбе с нарушениями иммунной системы, которые могут привести к кистозным образованиям.
Какие выбрать свечи?
Ихтиоловые свечи в гинекологии при кисте яичника имеют противовоспалительный и антисептический эффект. Действующим веществом является ихтиол. Это вещество чёрного цвета, имеющее резкий запах. Применяется ректально после естественного очищения кишечника 1-2 раза в день, может применяться и вагинально. Положительный эффект достигается достаточно быстро за счет хорошего всасывания вещества. Ихтиоловые свечи при кисте яичника имеют хорошие отзывы в связи с отсутствием противопоказаний и побочных действий.
Индометацин при кисте яичника снижает болевые ощущения и отечность путем блокирования ферментов, вызывающих воспаления. Относится к нестероидным противовоспалительным средствам. Эффективность препарата достигается в 90%. Принимается вагинально по 1-2 свечи в сутки, быстро всасывается. Не рекомендуется принимать пациентам, имеющим заболевания желудочно-кишечного тракта, печени, аллергиях, беременным женщинам и кормящим матерям. Побочное действие заключается в головокружении, сонливости, боли в животе, тошноте и рвоте.
Дикловит – нестероидное противовоспалительное средство. Применяется как противовоспалительный препарат органов малого таза. Вводят ректально после дефекации или очистительной клизмы по 1-2 свечи в сутки. Нельзя назначать при аллергических реакциях, бронхоспазмах, индивидуальной непереносимости вещества, беременным и кормящим женщинам. Побочные эффекты: мигрень, шум в ушах, аллергическая реакция, в редких случаях — отёк ног. В случае передозировки может наблюдаться спутанность сознания, тошнота, рвота, кровотечение. Препарат следует очень аккуратно применять в сочетании с другими лекарственными средствами.
В гинекологии лонгидаза используется для лечения и профилактики спаек, образующихся на фоне воспалительного процесса. Обладает иммуномодулирующим, антиоксидантным и незначительным противовоспалительным действием. Имеет хорошую всасываемость. Применяется одна свеча через два дня перерыва. Вводится вагинально или ректально, после очищения кишечника. Противопоказан для пациентов с онкологическими заболеваниями, беременных, детей до 12 лет, болезнях почек. Побочные явления проявляются в виде аллергической реакции.
Свечи с прополисом используются как противовоспалительные, антибактериальные, антиоксидантные, иммуномодулирующие средства. Применяются вагинально или ректально, после очищения кишечника.
Эндометриоидная киста яичника
Эндометриоидная киста яичника – это патологическое полостное образование на поверхности яичника, которое состоит из скопившейся менструальной крови, окруженной оболочкой из клеток эндометрия. В отличие от функциональных кист, эндометриоидные кисты имеют совершенно другой механизм развития и, как правило, двухстороннее поражение. В гинекологии такая киста яичника относится к проявлениям генитальной формы эндометриоза.
В Юсуповской клиники широко применяют свечи при эндометриозе кисты яичников, которые оказывают обезболивающий эффект.
Чаще всего используются суппозитории, имеющие нестероидные противовоспалительные средства в своем составе (например, индометацин и диклофенак). При эндометриозе кишечника, который сопровождается спастическими болями, применяют свечи, в состав которых входит папаверин или белладонна.
При спаечном процессе в яичниках, с профилактической и рассасывающей целью, хорошо помогают суппозитории, состоящие из лонгидазы (они вводятся либо ректально, либо вагинально).
Противозачаточные таблетки при кисте яичника
Противозачаточные таблетки часто применяются для восстановления гормонального баланса. Входящие в состав синтетические гормоны очень схожи с природными биологически активными веществами, находящимися в организме женщины. Гормональные таблетки при кисте яичника способствуют уменьшению размеров и полному рассасыванию образований. Они подавляют овуляцию и снижают риск повторного возникновения кист. При использовании противозачаточных препаратов, нормализируется гормональный фон, женщина обретает возможность забеременеть, выносить и родить ребенка.
Некорректно подобранный фармацевтический продукт может спровоцировать обратный эффект, когда киста начинает увеличиваться в объеме и появляются внезапные кровянистые выделения. Поэтому так важно правильно подобрать клинику, в которой работают врачи высокого уровня, знающие свое дело.
В Юсуповской онкологической клиники больными занимаются высококвалифицированные врачи, которые ежедневно отслеживают происходящие изменения в организме. Подбор гормональных средств осуществляется индивидуально, учитывая особенности каждого пациента.
Какие таблетки пить?
Вобэнзим – это лекарственное средство, которое обладает противовоспалительным, иммуностимулирующим, фибринолитическим, анальгезирующим и противоотечным эффектом. Вобэнзим используется в комплексном лечении многих гинекологических заболеваний, к которым также относятся и кисты яичника.
Противопоказания к применению:
- Гемофилия или другие состояния, которое могут привести к кровотечению;
- Гемодиализ;
- Дети до 5 лет;
- Индивидуальная непереносимость.
Применение вобэнзима при кисте яичника имеет ряд побочных явлений: тошнота, рвота, расстройство стула, аллергические реакции.
Вобэнзим при кистах яичника имеет положительные отзывы, так как, применяясь в комплексном лечении, способен значительно повысить эффективность антибиотиков и снизить возможные побочные действия гормональных лекарственных средств.
Для того, чтобы получить консультацию или записаться на прием к специалисту Юсуповской больницы, больше узнать о таблетках от кисты яичника и их названиях, можно позвонить по телефону.
Свечи от воспаления
Болезни женских внутренних и внешних половых органов часто лечат свечами от воспаления. Рекомендуется вагинальное введение, иногда ректальное (в анус). Воспаления в гинекологии лучше всего лечить свечами в комплексе с другими мерами, назначенными вашим гинекологом. Но свечи не являются панацеей, потому что этот метод лечения, как и другие, имеет свои недостатки и вероятные побочные эффекты.
Виды и особенности свечей в гинекологии
Свечи называются также суппозиториями. Помимо действующего вещества, туда входит основа, которая и формирует саму свечу. Когда свечи хранятся в холодильнике или в помещении, они относительно твердые. Если вводить их в половые органы, где температура выше, они начинают плавиться.
Виды суппозиториев для женщин по методу введения:
- вагинальные (вводятся во влагалище; выглядят как конус, небольшое яйцо или шарики)
- ректальные (нужно вводить в анус; выглядят как заостренный цилиндр, конус или наподобие сигары)
- палочки (нужно вводить в мочеточник, шейку матки и в другие места, в зависимости от вида препарата)
Большой плюс суппозиториев в том, что они минуют ЖКТ (не нагружая органы), и действующее вещество в короткие сроки поступает в кровь женщины. За пол часа усваивается примерно 50 процентов вещества, а спустя час от введения препарат полностью поступает в кровь. Печень, таким образом, в процессе не учавствует, не получает нагрузки.
Свечи действуют и местно, и генерализированно. Аллергии при этом почти ни у кого нет. А свечи вводить очень просто, боли процесс не вызывает. Эти моменты также являются преимуществами свечей от воспаления.
Свечи от кольпита
Кольпит или вагинит диагностируют при воспалении слизистого слоя влагалища. Возбудителем болезни могут быть различные инфекции. Специфичный вагинит обычно вызван такими возбудителями:
- грибки
- трихомонады
- гонорея и т. д.
Неспецифичный может быть вызван:
- стрептококками
- стафилококками
- несколькими видами микробов сразу
При кольпите наружные половые органы чешутся и жгут. Из влагалища выделяется большое количество белого вещества, почти всегда имеющего мерзкий запах. Также в части случаев отмечается повышенная температура тела, расстройства мочеиспускания и абдоминальные боли в нижнем отделе.
Лечат кольпит, в том числе местно, чтобы на пораженном участке уничтожить возбудителя. Первые 3-4 суток гинеколог назначает спринцевание. Процедуру проводят максимум 2 раза в сутки, применяя антисептические растворы:
- перманганат калия
- бикарбонат натрия
- риванол
Для спринцевания также актуальны отвары лекарственных трав:
- ромашка
- шалфей
- мелисса
- календула и т. д.
В те же дни, когда делается спринцевание от кольпита, вводятся и свечи от воспаления (часто единоразовое в сутки введение на ночь, но зависит от схемы лечения). Перед назначением проводится анализ, который определяет возбудителя. Исходя из результатов, врач подбирает свечи, потому что не каждые свечи активны против всех возбудителей рассматриваемого заболевания. И очевидно, что самолечение может не только помочь, но и навредить (хронизация болезни, переход в латентную форму, осложнения и т. п.).
Неспецифический вагинит лечится, как правило, свечами с антисептиками или антибиотиком широкого спектра действия (который активен по отношению к большинству известных возбудителей заболевания). Широко известные и эффективные свечи от воспаления в гинекологии:
-
(в состав препарата входит нистатин, неомицин и пр., курс от 5 до 14 суток) (в его составе: неомицин, тернидазол, преднизолон и пр., вводится раз в сутки, курс лечения 10 дней)
- Бетадин (курс лечения 10 дней)
- Мератин-комби (в его составе находятся нистатин, неомицин и орнидазол)
- Гексикон (активное вещество: хлоргексидин биглюконат, лечение нужно продолжать от 1 недели до 10 суток) (лечение 1-2 недели)
- Бетадин (действующим веществом является йод; нужно вводить 2 раза в сутки на протяжении 6-12 суток)
Свечи от гарднереллеза
Если было обнаружено воспаление, развившееся в результате попадания в организм гарднерелл, применяют для лечения суппозитории с метронидазолом. Актуальные свечи от гарднереллеза:
Трихомонадный кольпит
Воспаление слизистой влагалища может быть спровоцировано трихомонадами. Тогда для лечения нужно такое противомикробное вещество как метронидазол. Он убивает анаэробных возбудителей. Свечи от трихомонад:
- Питрид
- Трихопол
- Клион Д
- Макмирор комплекс
- Тинидазол (Гайномакс)
- Микожинакс
- Мератин-комби
- Тержинан
- Трихомонацид
- Гексикон
- Трихоцид (вводится два раза в сутки)
Кольпит, вызванный трихомонадами, лечится на протяжении 3 месяцев, циклами по 10 суток.
Свечи от генитального герпеса
Лечение включает обязательные противовирусные средства. Свечи являются местной терапией, в состав которых входит Виферон, А-интерферон, Полудан. Также применяют мази, которые намазывают на тампоны (которые специально вводятся во влагалище для лечения, не имеют в виду критические дни). Мазями иногда обрабатывают вульву, если такой способ лечения приписал врач.
Мази от генитального герпеса:
Свечи от кандидозного кольпита
Терапия включает введение во влагалище свечей, которые убивают грибок. Наиболее действенными на сегодняшний день являются:
Некоторые препараты выпускаются в кремообразной форме, они также убивают грибка-возбудителя болезни:
В состав комплексной терапии заболевания входят и таблетки, которые нужно класть в рот и глотать, запивая водой. Это, например, пимафуцин и флюкостат. Но помните, что лечение ЗППП имеет сложную схему, препараты пьются и вводятся в определенной последовательности. Потому самолечение будет неэффективным.
Когда активность возбудителя подавлена лекарствами, целью дальнейшего лечения является нормализация здоровой влагалищной микрофлоры. В норме во влагалище живет определенное количество лактобактерий, которые подавляются вместе с возбудителями болезни. Если миновать второй этап терапии, можно напороться на другие болезни и осложнения. Потому действуйте по схеме, расписанной гинекологом лично для вас.
Нормальную микрофлору влагалища женщина может восстановить при помощи таких суппозиториев:
В части случаев врач назначает разбавление ампул с лакто- и бифидобактериями водой, нанесение жидкости на тампоны и введение во влагалище. Для этого применяют бификол, колибактерин и пр.
Свечи при аднеските и эндометриозе
Аднексит — воспалительный процесс в придатках, при которым появляются боли в паховой области. Боли характеризуются самими пациентками как режущие, ноющие или тупые. Эндометрит проявляется болями внизу живота и над лобком; это воспаление матки. Часто провоцируют его оперативные роды, диагностические или лечебные выскабливания, аборты.
При обоих рассматриваемых болезнях у женщины присутствует интонсикация:
- ощущение разбитости
- слабость в теле
- плохой аппетит
- высокая температура
Для лечения необходимы антибиотики. Их вводят внутривенно, а также вводят вагинально или ректально. Ректально вводятся свечи от воспаления, в которых активным веществом является какое-либо нестероидное средство (НПВС). Такие свечи помогают снизить температуру, снять боль и «погасить» воспалительный процесс.
Ректальные свечи при аднексите и энлометриозе начинать вводить нужно вместе с началом курсов антибиотиков. При этом цикл составляет от 1 недели до 10 дней. Свечи:
- с Индометацином
- с красавкой
- Вольтарен
- Мовалис
- Диклофенак
- Лонгидаза
Интравагинальное введение актуально для подавления активности возбудителя, в том числе, трихомонад. Назначают в основном тержинан или флуомизин. В них действующим компонентом является метронидазол. Лечиться нужно или 1 неделю или 10 суток, в сутки вводят по 1-2 свечи.
Когда курс пройден, важно восстановить нормальную микрофлору влагалища. Потому актуально введение свечей с содержанием лактобактерий и бифидобактерий. Иногда врачи назначают Лонгидазу в качестве профилактики и лечения спаек. Также это лекарство позитивно сказывается на иммунитете и оказывает антиоксидантный эффект. Лечиться ими нужно от 2 до 3 недель, по 1 свече на ночь.
Свечи от эрозии
Эрозия шейки матки является распространенной проблемой. Она в той или иной степени есть у 50% женщин мира. Во влагалищной части шейки матки есть плоский эпителий. Иногда он слущивается, и на его место приходит цилиндрический эпителий, который в норме находится в цервикальном канале. Болезнь среди медиков известна как эктопия шейки матки.
Лечение проводится лазером, специальными электроприборами или химическими веществами. Такая терапия называется радикальной. Одними только свечами эрозию не вылечишь. Суппозитории актуальны до и после лечения. До радикального лечения назначают свечи от воспаления, которые нужно перед сном вводить на протяжении от 5 до 7 дней. Актуальны такие препараты:
Если было сделано прижигание эрозии, через 4-5 дней врач советует вводить свечи с таким действием:
Обезболивающие свечи

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Обезболивающие свечи включают в себя анальгетики – лекарственные вещества, которые оказывают местное обезболивание. Лекарства данного типа делятся на 2 категории по месту применения: ректальные, а также вагинальные свечи.

[1], [2], [3], [4], [5], [6], [7]
Фармакологическая группа
Фармакологическое действие
Показания к применению обезболивающих свечей
Свечи показаны к использованию в качестве обезболивающего в таких случаях: при послеоперационных или посттравматических болях, ревматических или гинекологических патологиях. Помимо этого при подагре, приступах мигрени, а также прочих болезнях, которые вызывают сильно выраженные болевые ощущения.

[8], [9], [10]
Код по МКБ-10
Форма выпуска
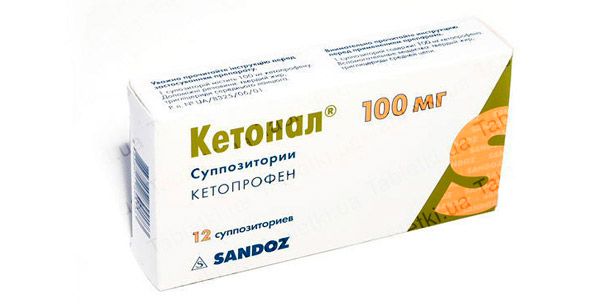
Кетонал – это негормональное ненаркотическое ЛС, относится к группе нестероидных противовоспалительных препаратов, обладающее противовоспалительными, анальгезирующими и жаропонижающими свойствами. Его применяют для устранения умеренной либо сильной боли, которая может иметь разную природу.
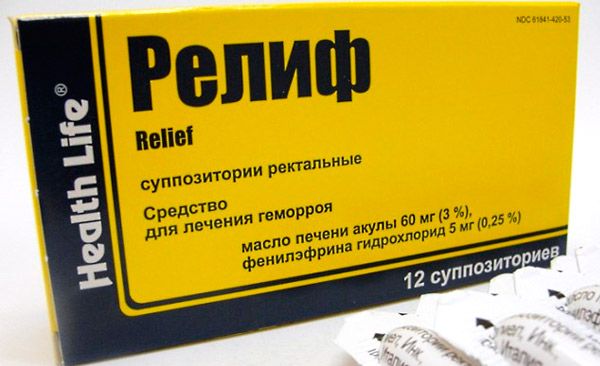
Релиф является лекарством, которое комплексно влияет на располагающуюся рядом с анальным отверстием слизистую оболочку прямой кишки. Препарат имеет форму суппозиториев, которые помогают устранять такие проблемы, как анальный зуд, трещины, геморрой, а также экзему. Препарат оказывает кровоостанавливающий, анальгезирующий и ранозаживляющий эффект. Помимо всего прочего, его можно применять как средство профилактики от запоров.
Диклофенак обладает анальгезирующими и противовоспалительными свойствами. Лекарственная форма препарата позволяет ему быстрее доставлять активные компоненты к поражённому месту (без прохождения через ЖКТ), тем самым в разы снижая риск возникновения побочной реакции. ЛС часто используют для лечения гинекологических патологий – чтобы избавиться от хронической или острой боли в малом тазу, снизить силу спазмов, а также убрать воспалительные процессы.
Свечи Флексен на основе кетопрофена обладают обезболивающими, противовоспалительными, а также жаропонижающими и антиагрегационными свойствами.


[11]
Обезболивающие свечи с анестезином
Анестезин является синтетическим ЛС, которое входит в категорию анестезирующих препаратов. Свечи с Анестезином применяются в комплексном лечениии геморроя и прочих болезней прямой кишки. Активным компонентом Анестезина является бензокаин (это местный анестетик, среди свойств которого также противозудный эффект) – его используют, чтобы снизить поверхностную чувствительность тканей.

[12]
Обезболивающие ректальные свечи
Преимуществом обезболивающих ректальных свечей является то, что их лечебные компоненты быстро абсорбируются в кровь, так как им не нужно проходить через печень и ЖКТ. Ректальный способ введения также позволяет избавить систему пищеварения от лекарственной нагрузки, вследствие чего суппозитории гораздо реже становятся причиной тошноты и прочих побочных реакций (в сравнении с ЛС, которые вводятся в организм пероральным способом).

[13], [14], [15], [16], [17]
Обезболивающие свечи для детей
Наиболее популярные обезболивающие свечи для детей – это Мовалис, так как данный препарат редко вызывает побочные реакции. Помимо этого, маленьким детям нередко назначают суппозитории Ибупрофен. Эффективно действует и препарат Цефекон (его разрешается применять уже с 3-месячного возраста).

[18]
Обезболивающие свечи при радикулите, болях в пояснице и суставах
Для ослабления болевых ощущений в области поясницы нередко используются ректальные свечи – они часто выступают в качестве альтернативы анальгезирующим пластырям. Помимо этого суппозитории используют для устранения радикулита – они действуют так же эффективно, как и анальгетики. Чаще всего для лечения болей в суставах и пояснице используют такие свечи: папаверин, индометацин, кетанол, вольтарен и пр.

Суппозитории НПВС могут действовать не только как обезболивающие, они способны предотвращать развитие воспалительных процессов, а также оказывают миорелаксирующее воздействие на мышцы спины и повреждённые области позвоночника. Все эти свойства позволяют использовать такие свечи для лечения разнообразных воспалительных болезней опорно-двигательного аппарата.

[19], [20]
Обезболивающие свечи при цистите
Применение обезболивающих свечей при цистите имеет несколько преимуществ:
- Активный компонент достаточно быстро, в обход печени, попадает в кровь, вследствие чего болевые ощущения отступают уже спустя 30 мин после введения свечи;
- Нет риска появления побочных реакций организма вследствие нарушения работы системы пищеварения;
- В суппозиториях, по сравнению с таблеточной формой лекарств, содержится меньше дополнительных элементов.
Подбирая свечи для устранения боли при цистите нужно первоначально обращать внимание на ЛС, которые изготовляются из папаверина, который имеет анальгезирующий эффект, и экстракта красавки, также применяются Вольтарен, Индометацин, Диклофенак Натрия.

[21], [22], [23], [24]
Обезболивающие свечи при простатите
Чтобы ослабить и снять боль при остром или хроническом простатите применяются суппозитории, содержащие промедол либо панотопон.
Помимо этого, применяется также индометацин – это НПВС, который обладает следующими свойствами: снимает болевые ощущения, понижает жар, действует как противовоспалительное и антиагрегантное средство. Именно поэтому его часто используют при лечении простатита.
Обезболивающие свечи при остеохондрозе
Среди обезболивающих свечей при остеохондрозе эффективны следующие препараты:
- ЛС из категории Диклофенака (такие, как Диклак, Диклоран, Вольтарен, а также Ортофен и Диклобене);
- категория Ибупрофена (Гурофен либо Долгит);
- Индометациновая группа;
- Кетопрофеновые ЛС (Кетонал и Флексен, а также Фастум);
- Нимесулиды (Нимесин либо Найз).
Свойства обезболивающих свечей рассматриваются на примере препаратов Флексен и Диклофенак.

[25], [26]
Фармакодинамика
Флексен является НПВС, дериватом пропионовой кислоты. Среди его свойств – жаропонижающий, обезболивающий, противовоспалительный эффект. На организм этот препарат воздействует путём подавления активности ЦОГ (это основной элемент метаболизма эйкозатетраеновой кислоты, которая выступает предшественником простагландинов (ПГ), являющихся основнымы причинными факторами развития лихорадки и воспаления, а также болевых ощущений). Выраженный анальгезирующий эффект кетопрофена появляется путём 2-х механизмов воздействия: периферического (это опосредованный путь, при котором происходит угнетение синтеза ПГ), а также центрального (при котором происходит замедление синтеза ПГ в ЦНС и ПНС; помимо этого лекарство воздействует на биоактивность прочих нейротропных веществ, которые участвуют в освобождении болевых медиаторов, находящихся в спинном мозге). Вместе с этим у кетопрофена имеются антибрадикининовые свойства, он нормализует работу лизосомальных мембран, а также значительно замедляет активность нейтрофильных гранулоцитов у пациентов, болеющих ревматоидным артритом. Ещё одно его свойство – препятствует соединению тромбоцитов.

[27], [28], [29], [30]
Фармакокинетика
Показателя максимальной насыщенности в кровяной плазме достигает спустя 30-40 мин после введения Диклофенака. Каких-либо изменений в фармакокинетике после многократного применения лекарства не наблюдается. С плазменными белками связывается более чем на 99% (в основном с альбуминами). Проходит в синовиальную жидкость, показателя максимальной насыщенности в которой достигает на 2-4 ч позднее, чем в плазме. Время полувыведения активного компонента из синовиальной жидкости составляет 3-6 ч (насыщенность действующего компонента в синовиальной жидкости спустя 4-6 ч будет превышать соответствующий показатель в плазме, и останется таковой ещё на протяжении 12 ч). Процесс метаболизма осуществляется вследствие многократного или одноразового конъюгирования, а также гидроксилирования с глюкуронатом. В обмене веществ также участвует система элементов Р450 CYP2C9. У продуктов распада более слабая фармакологическая активность в сравнении с диклофенаком.
Системный коэффициент очищения равен 350 мл/мин, распределительный объём – 550 мл/кг. Время полувыведения из кровяной плазмы составляет 2 ч. Через почки под видом продуктов распада выводится 65% лекарства; меньше 1% выходит неизменённым, остатки препарата выводятся с желчью.

[31], [32], [33]
Способ применения и дозы
Суппозитории нужно вводить в анальное отверстие после акта дефекации. В случае если больной не может опорожнить кишечник самостоятельно, ему нужно выпить слабительное либо сделать клизму. После опорожнения необходимо промыть кожу в промежности и область возле анального отверстия мылом и тёплой водой, а затем ввести суппозиторий в анальное отверстие.
Чтобы введение ЛС было максимально удобным, нужно встать на локти и колени, либо присесть на корточки, а затем при помощи указательного пальца ввести свечу внутрь. Лекарство нужно проталкивать до момента, когда палец наполовину войдёт в анальное отверстие.

[42], [43], [44], [45], [46]
Использование обезболивающих свечей во время беременности
Большинство обезболивающих свечей нельзя применять при беременности и в период лактации – такие, как Релиф Ультра, Диклофенак, и т.д. Также категорически запрещено использование Кетонала на 3 триместре, так как суппозитории могут спровоцировать возникновение осложнений при родах либо перенашивание плода. А вот на 1-м и 2-м триместрах в исключительных ситуациях (если будущая польза для матери превышает возможный вред для малыша) применение этих свеч может быть позволено.
Противопоказания
Среди противопоказаний к использованию обезболивающих свеч:
- Аллергия на различные компоненты ЛС;
- Сахарный диабет в тяжёлой форме;
- Туберкулёз;
- Повышенное содержание натрия в крови;
- Наличие в анамнезе ринита, крапивницы либо астмы, которые развились в результате применения аспирина или иных ЛС из категории НПВС (Диклофенак, Ибупрофен либо Нимесулид и пр.);
- Язва 12-перстной кишки либо желудка в период обострения;
- Воспаления кишечника в стадии обострения (такие, как гранулематозный энтерит, язвенный колит и пр.);
- Гемофилия либо какое-то иные проблемы со свёртываемостью крови;
- Печеночная либо почечная недостаточность в тяжёлой форме;
- Прогрессирующие почечные патологии;
- Декомпенсационная стадия сердечной недостаточности;
- АКШ, проведенное меньше 2 мес. назад;
- Кровотечения в любой области (церебральные, желудочно-кишечные, маточные и пр.) либо подозрение на них;
- Хронические расстройства пищеварения (отрыжка, диарея, вздутие, запор и пр.);
- Дети до 15 лет;
- В период лактации.

[34], [35], [36], [37], [38]
Побочные действия обезболивающих свечей
Среди побочных эффектов – аллергия в виде зуда и сыпи на месте применения свечи. Помимо этого может возникать боль и раздражение в прямой кишке, кровянистые выделения со слизью, диарея, а также тенезмы.

[39], [40], [41]
Взаимодействия с другими препаратами
Так как кетопрофен связывается с плазменными белками, при сочетании с ним требуется снижать дозировку содержащих серу ЛС, дифенилгидантоина, а также антикоагулянтов.
Сочетание с диклофенаком увеличивает насыщенность в крови дигоксина с литием, хинолоновых дериватов, непрямых антикоагулянтов, а также противодиабетических ЛС перорального применения (может вызвать гипер- либо гипогликемию). Помимо этого повышается токсичность циклоспорина и метотрексата, могут развиться побочные эффекты ГКС (кровотечения в ЖКТ). В сочетании с калийсберегающими диуретиками диклофенак увеличивает риск развития гиперкалиемии, и вместе с этим понижает эффективность этого лекарства. Если сочетать диклофенак с аспирином, его насыщенность в плазме (диклофенака) понижается.

[47], [48], [49]
Условия хранения
Обезболивающие свечи необходимо содержать в сухом месте, недоступном детям. Температура не должна превышать 25 о С.

[50]
Срок годности
Обезболивающие свечи разрешается применять на протяжении 2-3 лет с момента изготовления.

[51], [52]
ВОСПАЛЕНИЕ ВО ВЛАГАЛИЩЕ / ИНТИМНОЙ ЗОНЕ
Стрессовые ситуации, обострение хронических заболеваний, игнорирование правил личной гигиены, частая смена партнёров, нарушение обменных и иммунных процессов, гормональный дисбаланс, микротравмы, химические и термические ожоги — всё это может спровоцировать развитие гинекологических заболеваний различной этиологии и симптоматики.
Необходимо внимательно относиться к своему организму, при возникновении проблем следует немедленно обращаться к специалисту, не занимаясь самолечением.
Воспаления влагалища, его слизистых оболочек и наружных/внешних половых органов одна из наиболее частых причин обращения к врачу-гинекологу.
По статистике, с этими заболеваниями сталкивается 60-65% [1] женского населения самого разного возраста.
ОБЛАСТЬ ВОСПАЛЕНИЯ
Воспаления в интимной области могут охватывать наружные половые органы (вульва) и влагалище женщины как по отдельности, так и одновременно.
Какая область половых органов поражается зависит от типа заболевания, вида инфекции, здоровья, возраста и особенностей организма женщины.
РАЗНОВИДНОСТИ ВОСПАЛЕНИЙ:
О них и пойдет разговор в нашей статье. Читая информацию, не спешите ставить себе диагноз самостоятельно. Помните! Пока вас не осмотрел врач и не проведено обследование, вы не можете установить верный диагноз и назначить лечение, поэтому при появлении симптомов заболевания обратитесь к врачу.
Прочитав текст до конца, вы узнаете: как избежать заболевания, какие меры профилактики применять, как продиагностировать и как помочь организму быстрее выздороветь.
Диагностика проводится при помощи микроскопического исследования кожного покрова, с получением культуры дрожжеподобных грибков Candida.
СИМПТОМЫ И ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНЫХ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
выделения разного характера, неприятный запах. Их характер может существенно отличаться, зависит от заболевания и вида инфекции.
Они зависят от того, подвержена воспалению только вульва или задействованы ткани слизистой оболочки влагалища.
Несоблюдение правил гигиены (недостаточный или чрезмерный уход за половыми органами (частое, бесконтрольное спринцевание половых органов и влагалища), ношение синтетического белья, редкая смена прокладок и тампонов)
Травмы: аборт, жесткий половой акт, мастурбация, тесное белье, термические ожоги (горячая ванна), химические – спринцевание раствором марганцовки и другими агрессивными растворами;
Несвоевременное обращение к врачу, самолечение и игнорирование первых признаков заболевания (может привести к острой или хронической форме болезни и другим осложнениям).
Заболевание может развиться на фоне существующих предрасположенностей организма или в результате каких-либо изменений в его работе, а именно:
Заболевания, сопровождающиеся длительным течением, в том числе хронические: сахарный диабет, нарушение работы эндокринной системы, аллергия, онкология, авитаминоз, заболевания мочеполовой системы, болезни кожи (псориаз), лейкемия, заболевания желудочно-кишечного тракта, глисты, СПИД;
Лишний вес тела (ожирение), что приводит к увеличенному потоотделению и появлению кожных опрелостей в интимных местах;
Период менопаузы с 45 до 65 лет. Может развиваться на фоне гормональной недостаточности гормона эстрогена и атрофии поверхностного слоя влагалища;
Период беременности. Спровоцировать заболевание могут гормональные изменения, снижение общего иммунитета.
Важно!
Один из важных факторов женского здоровья – состояние естественной бактериальной защиты её организма. Эта защита представляет собой сообщество полезных лактобактерий и условно-патогенной микрофлоры.
Микрофлора женских половых органов на 95-98% [6,7] состоит из полезных лактобактерий (бактерий семейства Lactobacillaceae, второе название — палочками Дедерлейна), их основная задача обеспечивать кислую среду во влагалище. Остальные 5-2% это условно-патогенные организмы, называемые условно-патогенная микрофлора.
Условно-патогенная микрофлора находится в организме в подавленном состоянии, стимулирует иммунитет и активизируется только при ослаблении иммунной системы, вызванной разнообразными факторами, в том числе перечисленными выше.
Большое количество лактобактерий в организме женщины свидетельствует о её здоровье; в случае сокращения этого количества и вытеснения полезных бактерий вредоносными микроорганизмами, у женщины будут возникать жалобы и проблемы, в том числе нарушение микрофлоры половых органов.
Важную роль в механизме возникновения патологических воспалительных процессов в половых органах женщины играет изменение микрофлоры половых органов в ответ на различные неблагоприятные воздействия.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ВОСПАЛЕНИЙ
Важно!
При возникновении любых из вышеперечисленных симптомов обратитесь к врачу.
- мазок из влагалища с анализом на микрофлору и бактерии;
- забор материала на бактериальный посев,
- анализ по методу ПЦР, на присутствие венерических заболеваний;
- анализ крови и мочи;
- другие анализы – при необходимости, врач может назначить посев на гонококк и кольпоскопию, забор материала на гистологию, УЗИ.
- Назначается диета, подбираются витаминно-минеральные комплексы повышающие иммунитет.
- Если заболевание протекает в острой форме, женщине рекомендуется постельный режим.
- Весь период лечения обязателен половой покой (отсутствие интимной близости).
- Выписываются безрецептурные препараты для местного лечения (снижение очага воспаления в половых органах).
- смотрит результаты анализа на чувствительность к антибиотикам, какие бактерии или вирусы провоцируют заболевание в большей или меньшей степени;
- назначает программу лечения, состоящую из рецептурных и безрецептурных препаратов местного действия и орального применения. Подбор лекарственных средств, их концентрацию, длительность лечения врач определяет исходя из данных анализов и осмотра.
- выраженности клинических проявлений;
- возрастных особенностей;
- длительности течения заболевания наличия сопутствующих заболеваний и состояния иммунитета;
- метода контрацепции;
- наличия/отсутствия беременности или самой возможности того, что пациентка может быть беременной.
ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ ВУЛЬВЫ И ВЛАГАЛИЩА
Для большинства заболеваний интимной зоны характерны ярко выраженные болезненные симптомы, лечение которых предполагает обязательную консультацию у врача-гинеколога. В целях предупреждения воспалений специалисты рекомендуют:
укреплять иммунитет. Фактором, укрепляющим иммунитет женщины, также будут систематические занятия спортом.

Важно!
Меры профилактики, принятые своевременно, способны предотвратить развитие заболеваний ещё на самой ранней стадии их развития.
Правила гигиены половой жизни:
Правила личной гигиены:
Ежедневно утром и вечером омывать половые органы, менять нижнее белье каждый день, не использовать ежедневные синтетические прокладки без необходимости, тампоны, во время месячных менять прокладки каждый 3-4 часа.
Не заниматься чрезмерной гигиеной. Вредно часто и бесконтрольно спринцевать (промывать) влагалище, особенно агрессивными растворами, что может привести к вымыванию хороших бактерий и размножению инфекции.
Спринцевание также может быть эффективной мерой профилактики и лечения воспалений вульвы и влагалища. Однако его необходимо применять как способ доставки лекарственного средства именно в период профилактики либо лечения заболевания, но не следует использовать его бесконтрольно и часто, если в этом нет необходимости. При спринцевании имеет значение степень орошения – равномерное, мягкое орошение (мягкий душ), чтобы избежать травмирования слизистой. Также должны применяться лекарственные препараты, которые показаны, не стоит использовать агрессивные средства, чтобы не навредить лактобактериям и микрофлоре влагалища.
Важно!
Если Вы выявили у себя симптомы заболевания, то для подбора лечения необходимо обратиться к врачу-гинекологу, который предварительно проведет диагностику заболевания! Самостоятельный выбор рецептурных лекарств может принести вред организму.
При этом, существует ряд безрецептурных препаратов с широким спектром действия на грибы и бактерии, используя которые женщина получает возможность быстро облегчать болезненные симптомы и почувствовать себя хорошо.
В таких случаях удобно подобрать наиболее действенное и безопасное для здоровья средство. К ним относится Тантум Роза, который является безрецептурным, быстродейственным средством.

Тантум Роза – лекарственный препарат, разработанный на основе бензидамина (нестероидное противовоспалительное средство) с обезболивающим, антибактериальным, противогрибковым и антимикробным действием [4] .
Показания к применению: бактериальный вагиноз, вульвовагинит, цервиковагинит, профилактика послеродовых осложнений, а также послеоперационных инфекционных осложнений. Применяется интравагинально; дозировка устанавливается специалистом.
КАК РАБОТАЕТ ТАНТУМ РОЗА?
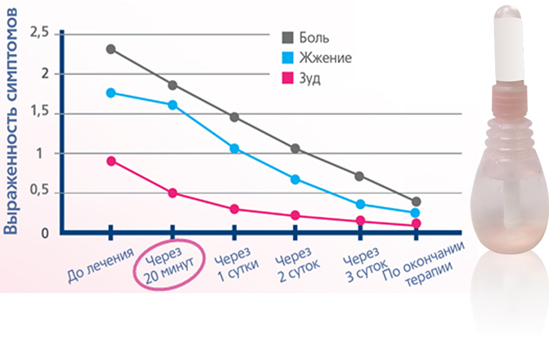
Благодаря действию активного вещества бензидамина подавляет болезнетворные бактериальные и грибковые микроорганизмы. Бензидамин действует на причину воспаления, уменьшает патологические выделения [9] .
Действует избирательно, подавляя только заражённую микрофлору влагалища – болезнетворные микробы и бактерии, сохраняя жизнь полезным лактобактериям.
Применение препарата Татнум Роза при комплексном лечении заболеваний снижает риск повторных заболеваний.
В состав Тантум Розы также входит масло розы, дополняющее терапевтические эффекты препарата приятной свежестью и ароматом розы.
Показания к применению
Тантум Роза помогает при вульвитах, кольпитах, любых видах вульвовагинитов, неспецифическом бактерильном вагинозе. В зависимости от вида возбудителя используются разные курсы лечения препаратом Тантум Роза.
Препарат Тантум Роза может применяться без возрастных ограничений, а также на любом сроке беременности и грудном вскармливании [5] , что расширяет сферу его применения.
Технология проведения процедуры
Процедуру желательно проводить лежа, чтобы препарат дольше находился во влагалище (несколько минут). Процедуру можно проводить либо в ванне, либо с использованием впитывающей салфетки, либо в душе.
Важно использовать весь объем разового спринцевания, чтобы препарат успел проникнуть и в слизистую и в подслизистый слой.
Рекомендуемые дозы и курс лечения [5]
- При бактериальном вагинозе: 1-2 раза/сутки в течение 7-10 дней.
- При специфических вульвовагинитах (в составе комплексной терапии): 2 раза/сутки 3-5 дней.
- При неспецифических вульвовагинитах и цервиковагинитах любой этиологии, включая вторично развившиеся на фоне химиотерапии и радиотерапии: 2 раза/сутки не менее 10 дней.
- При профилактике родовых и постоперационных осложнений дозировка устанавливается специалистом.
Важно не прекращать применения препарата Тантум Роза, почувствовав облегчение, и провести соответствующий полный курс лечения.
Широкие возможности применения Тантум Розы при любом виде воспаления вульвы и влагалища делают его препаратом первой помощи при интимном дискомфорте в женской аптечке.
ЛИТЕРАТУРА
[1] Прилепская В.Н., Абакарова П.Р., Мухамбеталиева Д.Д. Вульвовагинальные инфекции и женское здоровье // Эффективная фармакотерапия. 2020. Т. 16. № 7. С. 40–46.
[2] Бородулин, В.И., Ланцман, М.Н. Справочник: Болезни. Синдромы. Симптомы / Сост. В.И. Бородулин, М.Н. Ланцман. — ООО «Издательство Оникс», 2006.
[3] Памела, Патрик Новотны Женщинам о половых инфекциях / Памела Патрик Новотны. – Москва: Крон-Пресс, 1995.
[4] Czajka, R. et al. Assessment of the efficacy of benzydamine (Tantum Rosa) in form of vaginal lavage in the treatment of perineal complaints in the early puerperium. Pol J. Gun Invest 2001; 4(2): 99-105.
[5] Согласно инструкции по медицинскому применению препарата Тантум Роза. Рег. Номер: П N014275/01-2002, П N014275/02.
[6] Кузнецова И.В. Вопросы диагностики и лечения инфекционных заболеваний влагалища. // Эффективная фармакотерапия. 2016. № 14. С. 12–21.
[7] Слукин П.В., Фурсова Н.К., Брико Н.И. Антибактериальная активность бензидамина гидрохлорида против клинических изолятов бактерий, выделенных от людей в России и Испании. Эпидемиология и вакцинопрофилактика. 2018 №6.
[8] Порядин Г.В., Салмаси Ж.М., Казимирский А.Н. Механизм действия бензидамина на локальное инфекционное воспаление. Медицинский Совет. 2018; (21):78-86.
[9] Magliano E. et al. The role of benzydamine in the topical treatment of the so called non specific vaginitis. Int J Tiss React 1987; XI(2): 151-156.
[10] Kosian K et al. Therapeutische Aspekte vaginaler und zervikaler Infektionen bei adjuvanter Benzydaminapplikation. Der Frauen arzt 221/1992.
[11] Инфекционно-воспалительные заболевания женских половых органов: общие и частные вопросы инфекционного процесса: учебное пособие / С. В. Рищук, Е. И. Кахиани, Н. А. Татарова, В. Е. Мирский, Т. А. Дудниченко, С. Е. Мельникова. — СПб.: Изд-во СЗГМУ им. И. И. Мечникова, 2016. — 84 с


© ООО «Анджелини Фарма Рус», Россия, 2020
Вагинальные препараты Тантум® Роза помогут снять дискомфорт в интимной зоне у женщин. Показания к применению: воспаление, зуд и жжение, сухость в интимной зоне. Более подробную информацию о готовом растворе для спринцевания и порошке читайте в инструкциях по применению.
Отпускается без рецепта. Информация, размещенная на сайте, носит справочный характер и не может считаться консультацией медицинского работника или заменить ее. Для получения более подробной мы рекомендуем Вам обратиться к специалисту.
Нажимая на кнопку “Поделиться в социальных сетях”, я подтверждаю, что выражаю собственное мнение о продукте Тантум ® Роза. Мое мнение основано исключительно на моей собственной оценке данного продукта, я подтверждаю, что оно не мотивировано получением каких-либо благ или преференций производителя/импортера/продавцов продукта.
Номера регистрационных удостоверений: ПN 014275/01 от 16.05.2012, ПN 014275/02 от 30.06.2010
Если у Вас возникла нежелательная реакция при использовании лекарственного препарата ООО «Анджелини Фарма Рус»», пожалуйста, сообщите эту информацию в медицинский отдел компании. Вы можете написать нам по электронной почте complaints@angelini.ru, или связаться с нами по телефону +7 495 933 3950
Нестероидные противовоспалительные препараты в гинекологической практике
Болевой синдром сопровождает целый ряд распространенных гинекологических заболеваний и может быть основной жалобой, предъявляемой больной. Боль приносит не только физическое страдание, она всегда сопровождается тяжелыми эмоциональными переживаниями. Нейр
Болевой синдром сопровождает целый ряд распространенных гинекологических заболеваний и может быть основной жалобой, предъявляемой больной. Боль приносит не только физическое страдание, она всегда сопровождается тяжелыми эмоциональными переживаниями. Нейрофизиологи утверждают, что боль в большой мере является производной высшей нервной деятельности. Мы способны осознавать боль, давать ей оценку; в то же время боль может влиять на восприятие мира в целом, искажать его. В конечном итоге долго не проходящая боль оказывается в центре всей человеческой жизни. Она может овладеть сознанием и изменить личность.
Наверное, практически каждая женщина хоть раз в жизни сталкивалась с таким состоянием, как болезненные менструации. У некоторых болевой синдром во время менструации выражен настолько сильно, что женщина оказывается полностью нетрудоспособной. В то же время в гинекологической практике нам приходится часто выполнять всевозможные инвазивные вмешательства, сопровождающиеся болевым синдромом, подчас довольно сильным, при которых обычно не принято использовать общий наркоз. В этой ситуации приходится прибегать к ненаркотическим анальгетикам, эффективность которых может в значительной степени варьировать. В данной статье мы намерены затронуть проблемы, связанные с болевым синдромом в гинекологической практике, и предложить варианты терапии этого состояния.
Дисменорея или болезненные менструации являются одной из наиболее распространенных причин пропуска работы или учебы. На многих государственных предприятиях до сих пор существует такое понятие, как «женский день», что позволяет женщине 1 раз в месяц пережить «критические дни» не на рабочем месте.
Дисменорея подразделяется на первичную и вторичную. Под первичной дисменореей понимают болезненные менструации при отсутствии патологических изменений со стороны половых органов. При вторичной дисменорее болезненные менструации обусловлены наличием гинекологических заболеваний, чаще всего это эндометриоз, воспалительные заболевания половых органов, миома матки и др. По данным различных авторов, частота встречаемости дисменореи в зависимости от возраста колеблется от 60 до 92%. Очевидно, что первичная дисменорея встречается преимущественно у подростков, в то время как вторичная характерна для более старшей возрастной группы.
Первичная дисменорея обычно развивается через 6-12 мес после менархе, когда появляются первые овуляторные циклы. Симптомы дисменореи обычно возникают с началом менструации, редко за день до ее начала, и характеризуются схваткообразными, ноющими, дергающими, распирающими болями, которые могут иррадиировать в прямую кишку, придатки и мочевой пузырь. Помимо этого, могут наблюдаться тошнота, рвота, головная боль, раздражительность, вздутие живота и другие вегетативные явления.
Среди подростков пик встречаемости дисменореи приходится на 17-18 лет, т. е. на момент окончательного становления менструальной функции и формирования овуляторного менструального цикла. Эта закономерность, в частности, указывает на существенную роль овуляции в патогенезе первичной дисменореи.
Хотя до сих пор нет однозначных представлений об этиологии первичной дисменореи, тем не менее большинство исследователей сходятся на том, что ведущую роль в развитии этого заболевания играет дисбаланс простагландинов в матке.
Еще в 1978 г. было показано, что простагландин F2α (ПГF2α) и простагландин Е2 (ПГЕ2) во время менструации накапливаются в эндометрии и вызывают симптомы дисменореи [1]. Простагландин F2α и ПГЕ2 синтезируются из арахидоновой кислоты через так называемый циклооксигеназный путь. Активность этого ферментного пути в эндометрии регулируется половыми гормонами, точнее последовательной стимуляцией эндометрия в начале эстрогенами, а затем прогестероном. К моменту менструации в эндометрии накапливается большая концентрация простагландинов, которые вследствие лизиса клеток эндометрия высвобождаются наружу. Высвободившиеся из клеток простагландины воздействуют на миометрий, что приводит к чередованию констрикций и релаксаций гладкомышечных клеток. Маточные сокращения, обусловленные простагландинами, могут продолжаться несколько минут, а давление в матке достигать 60 мм рт. ст. Длительные сокращения матки приводят к развитию ишемии и, как следствие, к накоплению продуктов анаэробного метаболизма, которые, в свою очередь, стимулируют С-тип болевых нейронов. Другими словами, первичную дисменорею можно назвать «маточной стенокардией».
Роль простагландинов в развитии первичной дисменореи подтверждается исследованием, в ходе которого было выявлено, что концентрация простагландинов в эндометрии коррелирует с тяжестью симптомов, т. е. чем выше концентрация ПГF2α и ПГЕ2 в эндометрии, тем тяжелее протекает дисменорея [2].
Многие факторы способны модулировать эффект простагландинов на матку. К примеру, усиленные физические упражнения могут повышать тонус матки, возможно, за счет снижения маточного кровотока. Многие спортсменки отмечают, что усиленные тренировки во время менструации значительно усиливают симптомы дисменореи. Помимо воздействия на матку, ПГF2α и ПГЕ2 обладают способностью вызывать бронхоконстрикцию, диарею и гипертензию; в частности, диарея особенно часто сопровождается первичной дисменореей.
Для высокой продукции простагландинов в эндометрии необходимо последовательное воздействие на него вначале эстрогенов, а затем прогестерона. Очевидно, что женщины с ановуляторным менструальным циклом крайне редко страдают первичной дисменореей вследствие отсутствия у них достаточной секреции прогестерона. В связи с этим наличие овуляции является одним из факторов, обусловливающих симптомы дисменореи.
Наиболее распространенными препаратами, использующимися для лечения первичной дисменореи, являются оральные контрацептивы и нестероидные противовоспалительные средства (НПВС). Действие оральных контрацептивов в основном направлено на выключение овуляции, поскольку, как отмечалось выше, именно овуляторный менструальный цикл обеспечивает циклическую стимуляцию эндометрия, что способствует накоплению простагландинов, ответственных за развитие симптомов дисменореи. Такой метод лечения достаточно эффективен, однако при его выборе необходимо учитывать ряд факторов. Во-первых, большинство больных первичной дисменореей составляют подростки, не живущие половой жизнью, для которых проблема сопутствующей проводимому лечению контрацепции не столь актуальна, зато убежденность в неотвратимой прибавке лишнего веса «от гормонов» у них чрезвычайно крепка. Во-вторых, не во всех случаях возможно назначение оральных контрацептивов, поскольку у них есть целый ряд противопоказаний.
В-третьих, терапевтический эффект от назначения оральных контрацептивов развивается лишь через 2-3 мес от начала их приема, чем и обусловлена нерациональность их назначения в случаях особенно тяжелого течения заболевания. Таким образом, оральные контрацептивы при лечении первичной дисменореи оптимально назначать в тех случаях, когда пациентке, помимо лечения, требуется надежная контрацепция, а также при легкой и умеренной выраженности симптомов.
Другим, не менее эффективным подходом к лечению первичной дисменореи является назначение НПВС, в частности препарата ибупрофен (нурофен), наиболее широко применяющегося в клинической практике во всем мире.
Нурофен (ибупрофен) является производным фенилпропионовой кислоты. Препарат угнетает синтез простагландинов, ингибируя активность циклооксигеназы. После приема внутрь ибупрофен, входящий в состав нурофена, быстро абсорбируется из желудочно-кишечного тракта, максимальная концентрация его в плазме крови определяется через 1-2 ч. Ибупрофен метаболизируется в печени, выводится почками в неизмененном виде и в виде конъюгатов, период полувыведения составляет 2 ч. В отличие от других НПВС нурофен почти не обладает побочными эффектами, в редких случаях могут наблюдаться легкие расстройства пищеварения. Для лечения первичной дисменореи нурофен назначается в первоначальной дозе 400 мг, затем препарат применяют в дозе 200-400 мг каждые 4 ч; максимальная суточная доза составляет 1200 мг. Очевидно, что доза препарата должна подбираться в зависимости от выраженности симптомов заболевания.
В том случае, если обезболивающего эффекта нурофена недостаточно, возможно использовать комбинированный препарат нурофен плюс. В данном препарате ибупрофен объединен с кодеином, анальгетиком, действующим на опиатные рецепторы ЦНС. Приведенная выше комбинация обеспечивает более выраженный обезболивающий эффект.
В целом применение НПВС для лечения первичной дисменореи имеет целый ряд преимуществ перед использованием оральных контрацептивов. В отличие от оральных контрацептивов, которые следует принимать несколько месяцев, НПВС назначают лишь на 2-3 дня в месяц, что, с одной стороны, удобнее, а с другой – экономически более выгодно. Кроме того, НПВС не только эффективно нивелируют отрицательное воздействие простагландинов на матку, но и устраняют другие симптомы дисменореи, такие, как тошнота, рвота и диарея.
Именно высокая эффективность НПВС в отношении лечения не только основных, но и сопутствующих симптомов первичной дисменореи послужила подтверждением гипотезы о роли простагландинов в патогенезе этого заболевания, в связи с этим НПВС выступают как препараты первой линии в лечении первичной дисменореи.
Хотя первичная дисменорея относится к числу наиболее распространенных гинекологических заболеваний, сопровождающихся болевым синдромом, целый ряд других гинекологических патологий нередко требует использования эффективных анальгетиков.
Вторичная дисменорея, как уже отмечалось выше, обусловлена наличием органических нарушений гениталий (табл.).
Существует ряд факторов, которые позволяют отличить вторичную дисменорею от первичной.
- Симптомы дисменореи проявляются во время первого или второго менструальных циклов после менархе (врожденные обструктивные пороки развития).
- Симптомы дисменореи впервые появляются в возрасте старше 25 лет.
- Наличие гинекологических заболеваний: бесплодие (предполагается эндометриоз, воспалительные заболевания органов малого таза (ВЗОМТ) или другие причины спаечного процесса), обильные менструации или межменструальные кровянистые выделения (предполагается аденомиоз, миома матки, полипы), диспареуния.
- Отсутствие эффекта или его незначительная выраженность от терапии НПВС и/или оральных контрацептивов.
Наиболее частой причиной вторичной дисменореи является эндометриоз.
Характерными симптомами эндометриоза являются: появление прогрессивно нарастающих болей, возникающих непосредственно перед или во время менструации; диспареуния, болезненные дефекации, предменструальные мажущие кровянистые выделения и полименорея; боль над лоном, дизурия и гематурия; бесплодие. Некоторые пациентки могут не обозначать болевой синдром, как приобретенное явление, а просто отмечать, что у них – болезненные менструации, хотя большинство указывают на усиление болей. Боль чаще всего бывает билатеральной и по интенсивности колеблется от незначительной до крайне выраженной. Нередко боль оказывается ассоциирована с ощущением давления в области прямой кишки и может иррадиировать в спину и ногу. Постоянные «неприятные ощущения» на протяжении всего менструального цикла, усиливающиеся перед менструацией или во время коитуса, могут быть единственной жалобой, предъявляемой больной эндометриозом. Причина появления болей до конца не установлена, предполагается, что она может быть связана с феноменом «миниатюрных менструаций» эндометриоидных эксплантов, что приводит к раздражению нервных окончаний. Исчезновение болевых ощущений при индукции аменореи у больных эндометриозом, т. е. исключение циклических гормональных воздействий на эндометриоидные экспланты, собственно доказывает механизм болевого синдрома.
Однако болевой синдром не всегда оказывается ассоциирован с эндометриозом даже в тех случаях, когда заболевание выражено в значительной степени. К примеру, билатеральные большие эндометриоидные кисты яичников чаще всего бессимптомны, если только не происходит их разрыв, в то же время выраженный дискомфорт может быть следствием минимального количества активных эндометриоидных гетеротопий.
Несмотря на то что разработана патогенетическая терапия эндометриоза, включающая использование агонистов гонадотропинрилизинг-гормона и производных 19-норстероидов, довольно часто, на первых этапах лечения, а иногда и на более продолжительных сроках к основным препаратам приходится добавлять анальгетики. Это обусловлено тем, что базовые препараты оказывают максимальное воздействие не сразу, а в ряде случаев оказываются не способны в полной мере ликвидировать болевой синдром. Таким образом, в терапии эндометриоза также находят себе место препараты нурофен или нурофен плюс.
Повседневная гинекологическая практика не обходится без таких процедур, как введение и удаление внутриматочных спиралей, лечения патологии шейки матки, проведения биопсии эндометрия, гистеросальпингографии и т. д. Безусловно, в большинстве случаев для проведения этих вмешательств можно вообще не использовать обезболивающих препаратов. Еще не забыта эра абортов, производившихся без какого-либо обезболивания, однако в современных условиях этот подход представляется достаточно архаичным и негуманным. Все перечисленные выше процедуры можно проводить при достаточно эффективном обезболивании, добиваясь тем самым хорошей эмоциональной переносимости данных вмешательств. С этой целью также можно использовать нурофен плюс, лучше за 20-30 мин до процедуры и после ее завершения. Одно-двукратный прием этого препарата, в зависимости от выраженности болевого синдрома, устранит отрицательное эмоциональное восприятие со стороны пациентки.
Хотелось бы коснуться еще одного, довольно распространенного болевого синдрома. Речь идет о так называемом тазовом ганглионеврите. Это вариант радикулита, при котором происходит защемление нервных стволов, выходящих в области малого таза. Пациентки с данным заболеванием чаще всего жалуются на периодически возникающие боли в подвздошных областях. Как правило, при обследовании не удается выявить ни признаков воспалительного процесса в придатках матки, ни каких-либо иных патологических изменений. Болевой синдром у этих пациенток довольно хорошо купируется приемом анальгетиков из группы НПВС, в частности нурофена.
С 2001 г. в нашей клинике для лечения больных миомой матки мы стали применять метод эмболизации маточных артерий. После процедуры у пациенток обычно отмечается различный по выраженности болевой синдром. Длительность этого синдрома также разнится, но в среднем составляет 8 дней. Мы опробовали различные схемы обезболивания у данной категории пациенток и остановились на схеме, предполагающей использование нурофена и нурофена плюс. Нам, в частности, удалось отметить более выраженное обезболивающее воздействие данного препарата, быстрое наступление эффекта и хорошую переносимость.
Таким образом, нурофен и нурофен плюс находят достаточно широкое применение в гинекологической практике и эффективно избавляют женщин от болевого синдрома.
А. Л. Тихомиров, доктор медицинских наук, профессор
Д. М. Лубнин
МГМСУ, кафедра акушерства и гинекологии, Москва