Лечение панкреатита народными средствами: как забыть о недуге навсегда
Воспаление поджелудочной железы (панкреатит) хорошо поддается лечению с помощью даров Природы. Для этого применяют настои и отвары различных целебных трав и сборов. В домашних условиях лечение панкреатита народными средствами возможно на любом этапе заболевания, в первую очередь, на затухающей фазе обострения или при хронической форме болезни. Цель — устранение болей и вздутия живота, нормализация функции поджелудочной железы, предотвращение опасных для здоровья осложнений. О том, как помочь поджелудочной железе подробнее расскажем в статье.
Эффективное лечение панкреатита народными средствами
Такие травы как горькая полынь, полевой хвощ, девясил, зверобой, календула, шиповник отлично зарекомендовали себя как растения для эффективного лечения панкреатита народными средствами.
- безопасность, низкий риск развития побочных эффектов;
- натуральность и экологичность травяных сборов;
- отсутствие эффекта привыкания;
- высокая результативность;
- простота в использовании;
- доступная стоимость.
В отличие от синтетических лекарств, лечение панкреатита травами не оказывает разрушительного воздействия на микрофлору организма и не несет в себе рисков развития аллергических реакций.

Купить зверобой (трава и цветки) на нашем сайте
Обратите внимание! Лекарственные растения не только устраняют неприятные симптомы болезни, но и предотвращают появление новых приступов боли.
Панкреатит: лечение у взрослых народными средствами
Среди наиболее эффективных средств лечения панкреатита народными средствами — сбор целебных трав. Горькая полынь, девясил и полевой хвощ снимают воспаление и восстанавливают деятельность поджелудочной железы, а ромашка, шалфей, топяная сушеница, календула оказывают обезболивающее действие.
Травы в составе сбора «Дисбактериозный» регулируют секрецию желудочных соков, устраняют боль, спазмы и воспаление слизистых. Шиповник и пижма нормализуют работу кишечника, ускоряют усвоение питательных веществ.

К эффективным средствам также относятся:
- сбор отца Георгия из 16 трав — способствует лучшему перевариванию пищи, заживляет поврежденные участки поджелудочной железы, устраняет боль и воспаление;
- корень аконита джунгарского — оказывает обезболивающее действие;
- гриб Рейши — активизирует обменные процессы;
- створки фасоли — устраняют отечность, способствуют выведению лишней жидкости.
Важное преимущество! Народные средства при лечении панкреатита у женщин являются безопасными даже во время беременности и не оказывают негативного влияния на развитие плода. Спросите об этом лечащего врача!
Как правильно проводить лечение панкреатита травами
Для приготовления настоя на основе натуральных сборов необходимо залить 1 чайную ложку смеси стаканом кипятка и настаивать в течение 30 минут. Полученный настой принимают 3–4 раза в день до еды по 50 мл.
Длительность курса лечения травяными сборами составляет 1 месяц. При необходимости курс повторяют после недельного перерыва.
Для приготовления сбора отца Георгия 1столовую ложку смеси заливают 500 мл кипятка и настаивают в течение 30 минут. Принимают по 100 мл 3 раза в день до еды. Рекомендованный курс — 2 — 3 месяца.
При хроническом панкреатите сухие створки фасоли измельчают, столовую ложку порошка заливают литром кипятка, выдерживают на небольшом огне в течение 4 часов, процеживают. Затем принимают в течение дня небольшими порциями.

В магазине «ФитоКонтинент» вы можете купить травяные сборы для наиболее эффективного лечения панкреатита народными средствами. Сырье собрано в экологически чистых регионах страны. Заказ можно оформить на сайте или по телефону.
Поджелудочная железа «скажет» вам спасибо!
Купить шиповник (плоды) на нашем сайте
Отзыв
Людмила Макарова
Много лет страдала поджелудочной. Стоит только поесть хоть немного острого или жирного, тут же боль такая, что не согнуться не разогнуться, тошнит, рвет. Таблетки глотала кучей, а толку не было.
Решила по старинке полечится. Пила настой из травок. Так и называется сбор от панкреатита. Думала уж хуже не будет. Пила целый месяц. Теперь хоть иногда могу себя вкусным побаловать без страшных болей и вздутия. Травы и правда помогают, я еще раз в этом убедилась.
Лечение поджелудочной железы: Лучшие травы и рецепты
Поджелудочная железа выполняет в организме важные функции. Она регулирует содержание сахара в крови. «Неполадки» в работе указанного органа имеют риск развития диабета. Нездоровое питание, пагубные пристрастия и прочие факторы вызывают воспаление, интоксикацию и другие проблемы.
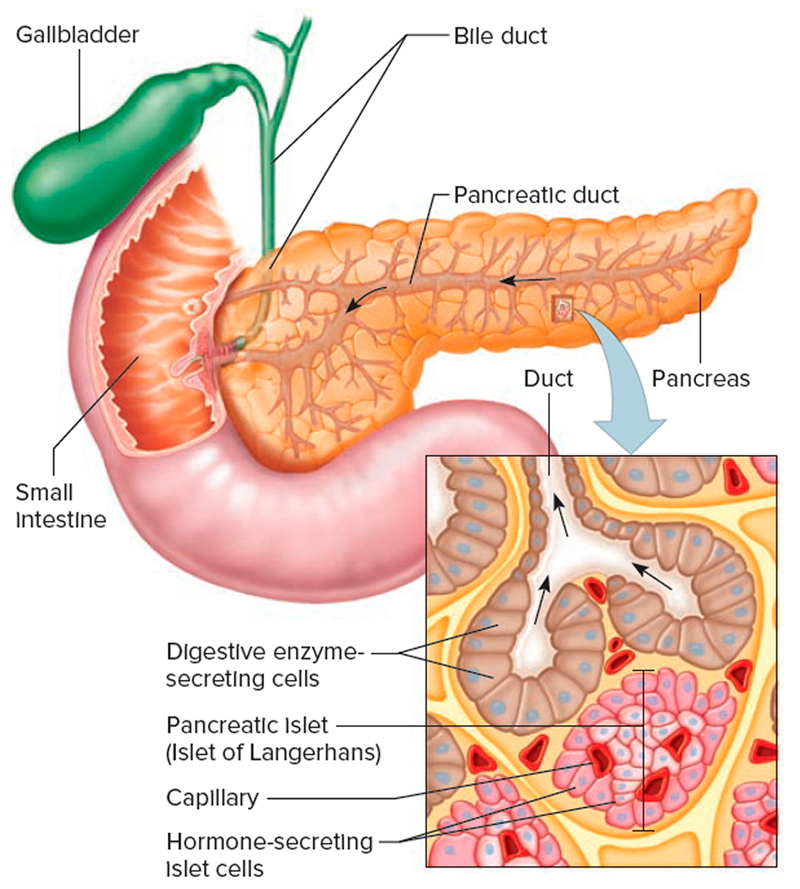
Поджелудочная железа выполняет в организме очень важные функции. Она регулирует содержание сахара в крови. «Неполадки» в работе указанного органа имеют риск развития сахарного диабета. Нездоровое питание, пагубные пристрастия и прочие негативные факторы вызывают воспаление, интоксикацию и другие проблемы этой нежной и маленькой железы.
Отвары и другие рецепты при проблемах поджелудочной железы
Состояние поджелудочной железы
Самый страшный недуг, грозящий поджелудочной – рак. Намного чаще проблемы в работе данного органа относятся к инсулину.
Поджелудочная синтезирует упомянутый гормон, важный для пищеварения и метаболизма углеводов. Плюс, орган синтезирует панкреатический сок, задействованный в переваривании белков и жиров.
При применении народных средств в терапии поджелудочной железы важно не забывать, что прогресс достигается при строгом соблюдении правил и инструкций. В период обострения доктора рекомендуют соблюдать такой режим:
- При острых болевых ощущениях исключить принятие пищи на два-три дня с целью избежать последующего раздражения поджелудочной.
- При значительном ухудшении состояния необходимо соблюдать строгий постельный режим.
- При сильных болевых ощущениях, стремительном ухудшении следует сразу же вызвать скорую помощь. Ткани поджелудочной могут подвергнуться некрозу, далее идет процесс инфицирования брюшной полости и прогрессирует перитонит, а это чрезвычайно опасно.
- Применять народные средства в терапии панкреатита можно исключительно после грамотного купирования острой фазы.
При использовании народного способа терапии следует помнить, что значительный прогресс достигается после ряда курсов, по этой причине менять один способ на иной не целесообразно. Усилит позитивный результат народная терапия в комплексе с грамотным питанием.
Какие растения и продукты помогут оздоровить поджелудочную железу и улучшить состояние при панкреатите:
- Обезболивающий эффект при панкреатите демонстрирует софора японская. Как приготовить отвар: 1 ст. ложку травы отправить в термос, налить стакан кипятка, настаивать в течение нескольких часов и пить теплым в малом объеме перед приемом пищи или несколько раз в продолжение дня. Софору не следует употреблять больше 10 дней, после курса необходимо сделать паузу в несколько недель и снова повторить курс.
- Минимизируют раздражение тканей ягоды и листья черники (в заваренном виде). Напиток пить как чай.
- Воспаление поджелудочной снимает отвар бессмертника. Как приготовить отвар: траву (1 ложка) заварить 250 мл кипятка, настоять и разделить на 3приема за день. В указанную траву можно добавлять столько же цветков ромашки, которые имеют противомикробное и противовоспалительное действие. Сбор из бессмертника и ромашки нужно употреблять 2 недели.
- Восстанавливает клетки поджелудочной, снимает раздражение и удаляет шлаки отвар овса. Как приготовить отвар: чистые зерна овса замочить и оставить для прорастания в тепле. Когда пробьются ростки, овес промыть, просушить и перемолоть до консистенции муки. Смесь развести холодной водой, заварить кипятком и оставить для настаивания на 30 минут. Напиток пить, не процеживая. В день достаточно 2 стаканов.
- Терапия лимоном поджелудочной железы минимизирует болезненность и минимизирует раздражение. Рецепт: 1 лимон проварить в воде в продолжение 5 мин., далее отжать сок и смешать с сырым яичным желтком (желательно взять домашнее яйцо). Смесь пить на голодный желудок и в продолжение следующих 3 часов воздержаться от еды. Применять лимон нужно 5 раз – в первый день, далее – на 3 и 6 день, новая порция смеси употребляется на 12 и 24 день от начала терапии. Курс повторить через 6 месяцев.
- Очистит поджелудочную и сам пищеварительный тракт гречневая крупа с кефиром. Как приготовить состав: перемолоть 1 кг сухой гречки до консистенции муки. Ежедневно перед отходом ко сну 1 ст. ложка полученной муки следует залить чашкой кефира и оставить на ночь для набухания. Утром готовую массу съесть на голодный желудок. Гречка с кефиром обогащают организм минералами и удаляют токсины, при этом восстанавливая перистальтику.
- Активирует секрецию желчи и панкреатического сока полынь горькая. Как приготовить отвар: 1 ст. ложку сухой травы, залить кипятком, держать на огне 5 мин., настаивать 30 мин. Пить отвар за 20 мин. до еды по 1–2 ложке.
- Синтезировать ферменты поджелудочной поможет корень солодки. Как приготовить отвар: 5 г высушенных и измельченных корней солодки, 5 г сухой травы репейника, 5 г одуванчика залить кипятком, настоять, процедить и употреблять горячим по полстакана 3 – 4 раза в сутки.

Другие растения и их действие для здоровья поджелудочной железы
- Настой из подорожника и лакрицы. Достаточно заварить лакричный корень и лист подорожника горячей водой. Польза напитка заключается вот в чем: корень лакрицы имеет в составе соединение, контролирующее производство глюкозы. Лакрица снимает воспаление. Подорожник имеет бактерицидные и противовоспалительные свойства. В комбинации эти два растения выступают профилактикой состояний, предшествующих возникновению диабета (инсулинорезистентность).
- Настой из розмарина и шалфея способствует очищению поджелудочную, расслабляет мышцы, улучшает сон. Розмарин снимает воспаление и способствует выведению токсинов. Шалфей имеет аналогичное действие. Рекомендуется пить чай из этих трав после ужина, 1 раз в день. Рецепт: взять 1 веточку розмарина, 5 листьев шалфея. Залить все кипятком и настаивать 5 мин.
- Чай из расторопши. Данное растение включает комплекс биологически активных соединений силимарин. Это сильный флавоноид, который применяется в терапии и восстановлении печени и поджелудочной железы. Поэтому расторопшу применяют в качестве гепатопротектора и антиоксиданта. Рецепт приготовления чая: 1 ч. ложка семян растения заливается стаканом кипятка. Настоять и пить после еды.
- Зверобой, мята перечная, пустырник. Рецепт приготовления: взять в равных пропорциях указанные травы – 1,5−2 ст. л. Залить 0,5л кипятка, поставить на паровую баню на полчаса. Процедить, остудить. Принимать трижды в день по 170 мл перед трапезой.
- Тысячелистник, ромашка аптечная, сбор календулы. Рецепт приготовления: смешать по 1,5 ст. л. указанные травы. Залить 0,5 л кипятка. Поставить на паровую баню на полчаса, настоять. Принимать 5 раз в день по 100 мл, за полчаса до трапезы.
- Бессмертник, ромашка, полынь горькая. Рецепт приготовления: Смешать 5 ст. ложек бессмертника, 3 ст. ложки ромашки и 2 ст. ложки полыни. Залить 0,5 л кипятка, настаивать 50 мин. Принимать 4 раза в день за 40 мин. до или после трапезы.
- Подорожник, календула и пижма. Рецепт приготовления: Залить 1 ст. ложку трав 250 мл кипятка. Настаивать 1,5−2 ч. Принимать по 50 мл в продолжение дня до трапезы. Пить мелкими глотками.
Все из перечисленных растений, продуктов и напитков помогают нормализовать функции поджелудочной железы. К поджелудочной железе следует относиться бережно, не перегружать ее порочным питанием и принимать профилактические меры против ее дисфункций, даже если она вас не беспокоит. А при наличии проблем с поджелудочной железой народные рецепты принесут большую пользу.*опубликовано econet.ru.
*Статьи Эконет.ру предназначены только для ознакомительных и образовательных целей и не заменяет профессиональные медицинские консультации, диагностику или лечение. Всегда консультируйтесь со своим врачом по любым вопросам, которые могут у вас возникнуть о состоянии здоровья.
P.S. И помните, всего лишь изменяя свое потребление – мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Купирование хронического болевого синдрома у больных панкреатитом — крайне сложная задача. В первую очередь необходимо быть уверенным в отсутствии у больного осложнений, которые могут быть скорректированы хирургическим путем (таких, как псевдокисты, внутрипротоковая обструкция или компрессия соседних органов). Некоторое значение для снижения выраженности боли имеет питание — требуется проведение терапии витаминами, препаратами кальция при развитии мальдигестии. Принципиальное значение имеет прекращение приема алкоголя, что достоверно повышает выживаемость больных с тяжелым панкреатитом. Показаны анальгетики: парацетамол или нестероидные противовоспалительные препараты, трамадол. Современные исследования выявили, что при хроническом панкреатите эффективны лишь высокие дозы анальгетических препаратов: так, трамадол необходимо назначать по 800 мг/сут и выше, что в два раза превышает максимальную дозу. В западных странах гастроэнтерологи нередко используют наркотические препараты, что создает проблему развития зависимости у 10—30% больных. Большое значение имеет одновременное назначение вспомогательных препаратов, таких, как антидепрессанты, которые могут оказывать прямое противоболевое действие, способствуют купированию сопутствующей депрессии, а также потенцируют действие анальгетиков. Спазмолитики и холиноблокаторы нормализуют отток желчи и панкреатического сока (что снижает интрапанкреатическое давление) и являются необходимым компонентом терапии.
Часто ненаркотические анальгетики оказываются неэффективны, и встает вопрос о назначении опиатов, вплоть до морфина. Больному предписывается диета с ограничением жира и белка, прием антацидов (для уменьшения стимуляции поджелудочной железы).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
- высокое содержание липазы в препарате — дозировка должна быть достаточно удобной для приема до 30 тыс. ед. липазы на один прием пищи;
- наличие оболочки, защищающей ферменты от переваривания желудочным соком;
- маленький размер гранул или микротаблеток, наполняющих капсулы (одновременно с пищей эвакуация препарата из желудка происходит лишь в том случае, если размер его частиц не превышает 2 мм);
- быстрое освобождение ферментов в верхних отделах тонкой кишки.
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
- Неадекватная доза препарата (нередко для снижения стоимости курса лечения назначают более низкую дозу препарата).
- Несоблюдение больным схемы терапии, снижение кратности приема.
- Прием в неправильное время: до или после еды.
- Стеаторея внепанкреатического происхождения (такие, как целиакия, лямблиоз и др.).
- Нарушения моторики кишечника, в частности, у больных сахарным диабетом или после ваготомии.
- Неверный выбор схемы лечения:
- назначение обычных ферментов (не имеющих кислотозащитной оболочки) без ингибиторов желудочной секреции;
- использование препаратов, которые из-за больших размеров гранул поступают в двенадцатиперстную кишку неодновременно с пищей.
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
- Болезненные ощущения в ротовой полости.
- Раздражение кожи в перианальной области.
- Дискомфорт в животе.
- Гиперурикемия.
- Аллергические реакции на свиной белок (в том числе у родственников больных c экзокринной панкреатической недостаточностью и медицинского персонала).
- Нарушение всасывания фолиевой кислоты (образование комплексов).
- Фиброз терминальной части подвздошной кишки и правых отделов ободочной кишки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, МоскваНародные средства для лечения хронического панкреатита

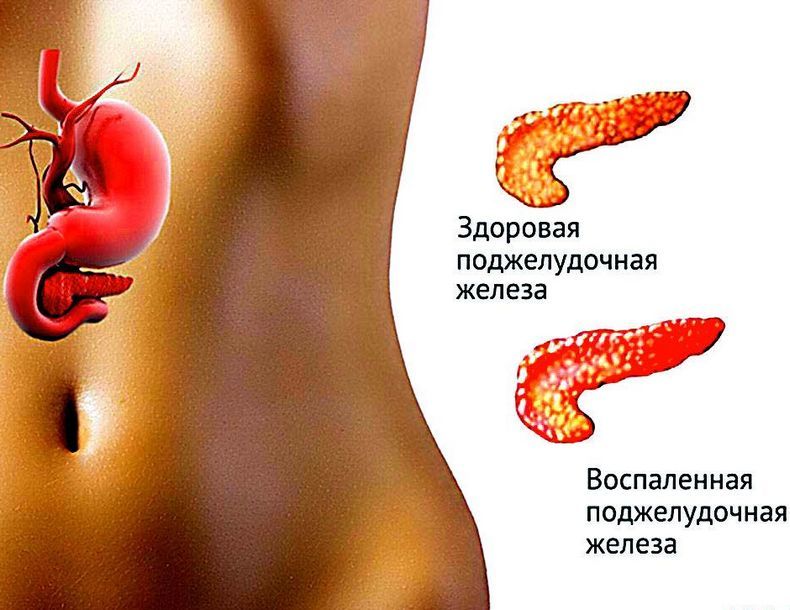
Хронический панкреатит является распространенным заболеванием, и от него, как показывает статистика, страдает более 20% нашего населения. И чтобы хоть как-то «ужиться» с этой болезнью и предотвратить ее частые обострения, больным рекомендуется постоянно осуществлять прием специальных препаратов и придерживаться строгой диеты. Но кроме этого, комплексная терапия также включает в себя лечение хронического панкреатита народными средствами, о которых сейчас и пойдет речь.
Пару слов о заболевании
Хронический панкреатит представляет собой заболевание, при котором на протяжении 3-х месяцев и более в тканях поджелудочной железы протекают воспалительные процессы. Как правило, хроническая форма болезни является следствием неправильного лечения или недолеченного острого панкреатита, который развивается в результате:
- неправильного питания;
- злоупотребления алкогольными напитками;
- курения;
- длительного и нецелесообразного приема различных медикаментов;
- развития других заболеваний пищеварительной системы (желчнокаменная болезнь, гастрит, язва желудка и т.д.).
При развитии панкреатита ткани поджелудочной воспаляются и отекают, что приводит к сужению протоков органа и нарушению процесса выброса из него панкреатического сока, в составе которого находятся ферменты, выполняющие пищеварительную функцию. В результате этого сок застаивается внутри поджелудочной, переваривая ее клетки, что становится причиной паренхиматозных изменений – ткани железы повреждаются, уплотняются или, наоборот, истощаются, а клетки перестают выполнять свои функции.
Поврежденные клетки поджелудочной не обладают свойством к саморегенерации, поэтому вылечить полностью панкреатит невозможно. Больные этим недугом вынуждены постоянно принимать ферментные препараты, чтобы восполнить дефицит пищеварительных ферментов и нормализовать работу ЖКТ. Если их не принимать, то это повышает нагрузку на орган, что приводит к еще большему его воспалению и повреждению, итогом чего является полная дисфункция железы и развитие в ней некротических процессов.
Однако кроме лекарственных препаратов, также для лечения поджелудочной рекомендуется применять народные средства. Они эффективно устраняют воспалительные процессы, способствуют снятию болезненных ощущений и нормализуют пищеварение. Но применять средства нетрадиционной медицины можно только после одобрения лечащего врача.

Чтобы лечение панкреатита происходило максимально эффективно, необходимо следовать всем рекомендациям врача
Основные рекомендации по применению средств нетрадиционной медицины
Прежде чем рассказывать о том, чем лечат хронический панкреатит в домашних условиях, необходимо пару слов сказать о правилах применения нетрадиционных средств. Народная медицина предлагает огромное количество рецептов приготовления различных лекарств дома, которые помогут избавиться от болей в поджелудочной и нормализовать пищеварительные процессы. И большинство из них подразумевает под собой использование различных трав, обладающих противовоспалительным, стимулирующим, обезболивающим и регенерирующим действием.
Травы для лечения панкреатита можно приобрести в аптеке. Но знахари рекомендуют по возможности осуществлять их сбор самостоятельно. Но только не вблизи дорог и трасс, потому что в этих местах они насыщены выхлопными газами и прочими вредными веществами, которые могут только усугубить течение болезни. Наиболее подходящими для сбора трав являются болотистые местности, леса и посадки.
Если травы заготавливаются впрок, их следует хорошо просушить и перемолоть в муку при помощи кофемолки, после чего переложить в чистую стеклянную емкость. Хранить травы нужно в сухом месте.
При этом все настои и отвары, которые готовятся из трав для лечения панкреатита, необходимо употреблять только в свежеприготовленном виде, если только в самом рецепте не указывается, что средство можно разделить на несколько частей и употребить в течение дня.
Кроме того, употреблять настои и отвары необходимо в теплом виде. Горячие и холодные напитки при панкреатите противопоказаны, так как они раздражают слизистую поджелудочной и могут спровоцировать обострение болезни.

Основы питания при хроническом панкреатите
Но если вы решили лечить панкреатит народными средствами, не стоит забывать и о диете. Ее соблюдение является важным моментом в терапии этого заболевания.
Помните, что диета полностью исключает из рациона следующие продукты:
- жирные и жареные блюда;
- соленья и копчености;
- полуфабрикаты;
- колбасы, соски и сардельки;
- пакетированные магазинные соки;
- фаст-фуд;
- газированные и алкогольные напитки;
- кофе и какао;
- сдобную выпечку;
- шоколад и кондитерские изделия.
Если человек не будет со всей ответственностью подходить к своему питанию, то никакие, даже самые эффективные, средства нетрадиционной медицины не помогут ему избежать обострений панкреатита и развития на его фоне осложнений.
Хронический панкреатит и средства нетрадиционной медицины
Лечение хронического панкреатита в домашних условиях проводится не только травами, но и другими обычными продуктами питания, которые наверняка имеются в каждом доме. Но помните, что все продукты, применяющиеся для приготовления домашнего лекарства, должны быть свежими.
Кисель из проросшего овса
Это средство считается одним из самых эффективных методов лечения хронического панкреатита и сопутствующего ему холецистита. Для приготовления такого киселя потребуются неочищенные зерна овса. Чтобы они проросли, зерна промывают и замачивают, оставляя в теплом месте на несколько дней.
После этого овес необходимо подсушить и измельчить в кофемолке до порошкообразного состояния. А затем овсяный порошок в количестве 1 ст.л. следует залить водой (200-250 мл) и на протяжении нескольких минут прокипятить на медленном огне. После этого приготовленный кисель настаивают около получаса и процеживают. Принимают его в полном объеме незадолго до еды, но не более 4-х раз в день.

Проросшие зерна овса
Настойка календулы
Еще одно эффективное средство, которое помогает бороться с хроническим панкреатитом. Для его приготовления потребуются сушеные цветки календулы и спирт, разведенный напополам водой.
Чтобы приготовить настойку, цветки календулы нужно уложить в чистую банку и залить их спиртовым раствором так, чтобы он полностью покрывал цветки. Банку следует поставить в прохладное (не холодное) место на 10-14 дней. По истечении данного времени настойка будет готова. Но перед употреблением ее нужно будет обязательно процедить. Принимать такое средство следует по 1 ч.л. за 10-15 минут до еды, разбавляя небольшим количеством воды.
Следует отметить, что такими же лечебными свойствами, как настойка календулы, обладают также настойки корня элеутерококка и эхинацеи. Приобрести их можно в любой аптеке, а со способом применения ознакомиться в аннотации.
Важно! Спиртосодержащие настойки при обострении панкреатита принимать нельзя, так как они содержат в себе спирт, который может привести к ухудшению самочувствия.
Настойка барбариса
Данное средство также эффективно купирует воспаление и помогает бороться с болями в поджелудочной. Для его приготовления потребуется только 1 л водки и 100 г измельченных корней барбариса. Ингредиенты нужно смешать между собой и перелить в чистый сухой баллон, который затем нужно закупорить и поставить на 10-14 дней в прохладное место. После чего настойку необходимо процедить. Способ ее применения прост – нужно 3-4 раза в день незадолго до еды принимать ее внутрь по 1 ч.л.

Корень барбариса можно приобрести в любой аптеке
Настой из листьев ясеня
Это средство также рекомендуется принимать при возникновении болей в поджелудочной и нарушенном пищеварении. Готовится оно так: берутся предварительно высушенные и измельченные до порошкообразного состояния листья ясеня в количестве 1 ст.л. и заливаются стаканом крутого кипятка. Настаиваться напиток должен не менее получаса, затем его нужно процедить. Лечение данным средством проводится так: перед каждым употреблением пищи его следует выпивать по 1 ст.л.
Отвар лопуха
Для приготовления этого средства потребуются корни лопуха, которые также необходимо заранее измельчить в кофемолке до порошкообразного состояния. Их в количестве 2 ст.л. заливают 1 л крутого кипятка, настаивают 3 часа, а затем проваривают на медленном огне около 10-15 минут. Как только средство будет готово, его следует процедить. Принимать такой целебный напиток нужно по ½ стакана 2-3 раза в день перед употреблением пищи.
Настой аира
Для его приготовления потребуются корни аира. Их предварительно перемалывают в муку, а затем в количестве 1 ст.л. заливают 200 мл крутого кипятка, настаивают около часа и процеживают. Осуществляют прием такого настоя по 1 ч.л. перед едой, запивая его настоем золототысячника, который готовится по идентичной схеме.
Овсяной отвар
Тоже очень хорошее народное средство, которое можно пить даже при обострении хронического панкреатита. Для его приготовления также потребуются проросшие зерна овса, которые необходимо высушить и перемолоть в муку. Затем ее нужно залить небольшим количеством воды, чтобы получилась кашица, после чего разбавить ее кипятком в пропорции 1:5 и проварить на медленном огне около четверти часа. Принимается такой напиток теплым перед едой по ½ стакана 3-4 раза в день.
Лечебная лимонная смесь
Лимонная смесь также хорошо себя зарекомендовала в лечении хронического панкреатита. Она обеспечивает не только купирование болевого синдрома, но и снятие воспалительных процессов в тканях поджелудочной железы, а также стимулирует выработку пищеварительных ферментов, тем самым улучшая работу органов ЖКТ.
Для приготовления такой лечебной смеси потребуется:
- лимоны – 1 кг;
- петрушка (свежая) – 300 г;
- чеснок (очищенные зубчики) – 300 г.

Смесь из лимона, петрушки и чеснока обладает многочисленными свойствами, которые оказывают благоприятное воздействие не только на поджелудочную, но и на весь организм в целом
Все ингредиенты необходимо пропустить через мясорубку и хорошо перемешать, после чего переложить в чистую сухую емкость и убрать для хранения в холодильник. Способ применения данной смеси прост – ее употребляют внутрь по 1 ч.л. перед каждым приемом пищи.
Сок квашеной капусты
Очень полезен для всего пищеварительного тракта. Но так как речь сейчас идет о лечении хронического панкреатита, пить его следует регулярно, выпивая по ½ стакана перед каждым приемом пищи. Обратите внимание на то, что в этом случае можно пить только сок квашеной капусты, при приготовлении которого не использовались специи и морковка.
Отвар из коры барбариса
Кора барбариса обладает многочисленными свойствами: купирует воспаление, снимает боль, нормализует пищеварительные и обменные процессы, улучшает перистальтику кишечника, оказывает антибактериальный эффект. Чтобы извлечь из нее максимальную пользу, использовать ее рекомендуется для приготовления отвара. Готовится он просто. Потребуется взять 1 ст.л. измельченной коры барбариса, залить стаканом воды и прокипятить на медленном огне 15-20 минут. Затем готовый отвар нужно настоять 30-40 минут и процедить. Употребляется такой напиток по 1 ст.л. 3 раза в день перед едой.

Отвар из коры барбариса следует пить только в свежем виде
Отвар из корней цикория
Для его приготовления потребуется 2 ч.л. измельченных до порошкообразного состояния корней цикория, которые необходимо залить стаканом воды и прокипятить на медленном огне 5-7 минут. После этого отвар не нужно сразу же процеживать. Ему необходимо дать 30-40 минут настояться. Полученное средство разделяется на равные 3-4 части и выпивается в течение дня незадолго до принятия пищи.
Травяной сбор №1
При развитии хронического панкреатита очень полезным является осуществлять прием настоя, приготовленного из таких трав:
- корень гусиной лапчатки;
- цветки календулы.
Травы нужно взять в равных количествах и хорошо перемешать. Затем 1 ст.л. полученного сбора необходимо залить стаканом крутого кипятка и настоять 30-40 минут, после чего процедить. Осуществлять прием такого напитка рекомендуется по ½ стакана в день за 3-4 приема.
Читайте также:
Лечение поджелудочной железы народными средствами
Можно ли кисель при панкреатитеТравяной сбор №2
В данном случае потребуются следующие травы:
- пустырник;
- цветки бессмертника песчаного;
- цветки календулы.

Бессмертник песчаный
Сбор готовится по традиционной схеме: все травы берутся в равных количествах, измельчаются и смешиваются между собой. Далее можно приступать непосредственно к приготовлению лечебного напитка. Для этого потребуется взять 3 ст.л. сбора, залить его 1 л кипящей воды, настоять около часа и процедить. Принимать настой следует по ½ стакана 3 раза в день незадолго до употребления пищи.
Травяной сбор №3
Этот травяной сбор примечателен тем, что он купирует не только воспаление в паренхиме поджелудочной, но также способствует снятию отечности и устранению застойных явлений. Для приготовления данного сбора потребуются следующие травы (берутся также в равных количествах):
- полынь;
- цветки ромашки;
- корень девясила;
- шалфей;
- корень лопуха;
- цветки календулы;
- череда;
- хвощ полевой.
Из такого сбора готовят настой по традиционной схеме: 1 ст.л. сырья заливают стаканом крутого кипятка, настаивают 30-40 минут и процеживают. Осуществляют прием настоя 3 раза в день за 10-15 минут до еды в количестве ½ стакана.

Хвощ полевой
Травяной сбор №4
Тоже очень хороший травяной сбор, который способствует быстрому купированию болевого синдрома. Для его приготовления потребуются следующие травы:
- зверобой – 3 части;
- цветки бессмертника – 6 частей;
- пустырник – 3 части.
Лечебное средство из этого сбора готовится так: 1 ст.л. заливается стаканом крутого кипятка и настаивается около часа. Принимается напиток в процеженном теплом виде по ½ стакана перед каждым употреблением пищи.
Травяной сбор №5
Для приготовления этого сбора используют:
- цикорий;
- бессмертник желтый;
- коровяк.
Травы по традиции смешиваются в равных частях. Однако из полученного сбора готовят не отвар, а настойку на водке. Для этого берут 3 ст.л. сырья, заливают 0,5 л водки и убирают в темное место на 2 недели. По истечении этого времени средство процеживают и ставят в холодильник. Осуществлять прием настойки рекомендуется перед едой в количестве 10 капель 3 раза в день, предварительно разбавляя ее в ½ стакана очищенной питьевой воды.
Травяной сбор №6
Для этого сбора потребуются следующие травы:
- вахта трехлистная (листья) – 1 часть;
- крушина ольховидная – 2 части;
- горечавка желтая (корни) – 1 часть;
- мята поперечная – 1 часть;
- одуванчик (листья и корни) – 2 части;
- чистотел – 1 часть.

Горечавка желтая
Такой сбор используется для приготовления отвара. Для этого его в количестве 2 ст.л. заливают двумя стаканами крутого кипятка и томят на водяной бане не менее 15 минут, после чего процеживают. Принимается средство незадолго до приема пищи (примерно, за 30 минут) по ½ стакана 3 раза в день.
Травяной сбор №7
Чтобы устранить неприятные симптомы, возникающие при хроническом панкреатите, нетрадиционная медицина также советует использовать травяной сбор, в котором находятся следующие травы:
- девясил (корень),
- ромашка (цветки),
- зверобой,
- календула (цветки),
- шалфей,
- лопух (корень),
- череда,
- полынь,
- сушеница,
- хвощ полевой.
Травы берутся в равных количествах и хорошо перемешиваются. После чего потребуется взять 1 ст.л. полученного сбора, залить стаканом крутого кипятка, настоять 30-40 минут и процедить. В случае с хроническим панкреатитом принимать такой настой рекомендуется по ½ стакана 3 раза в день перед каждым приемом пищи.

Сушеница
Травяной сбор №8
Чтобы приостановить воспалительные процессы в тканях железы и предотвратить дальнейшее прогрессирование панкреатита, можно использовать и этот травяной сбор, который состоит из таких трав:
- пустырника,
- календулы,
- бессмертника.
Травы также смешиваются в равных частях, после чего берется 3 ст.л. приготовленного сбора, заливается 1 л крутого кипятка, настаивается на протяжении часа и процеживается. Принимать такое средство нужно по 100 мл перед каждым приемом пищи, но не более 5 раз в день.
Травяной сбор №9
Для его приготовления потребуются следующие травы:
- тысячелистник – 1 часть;
- брусника (листья) – 2 части;
- створки плодов фасоли – 2 части;
- черника (ягоды) – 2 части;
- девясил (корни) – 1 часть.
Их полученного сбора берется 1 ст.л. сырья, заливается стаканом крутого кипятка и варится на медленном огне 3-4 минуты, после чего еще на протяжении 2 часов настаивается. Принимается данное средство в процеженном виде по ¼ стакана 3 раза в день за полчаса до еды.
Нетрадиционных способов лечения хронического панкреатита еще очень много. Но помните, что они не могут полностью заместить медикаментозную терапию, поэтому при их использовании не забывайте осуществлять прием препаратов, назначенных врачом.
Лечение хронического панкреатита народными средствами
Максимально подробно изложила информацию о причинах, способах диагностики, клинических проявления хронического панкреатита в соответствующей статье раздела «Болезни поджелудочной железы». Задача же этой небольшой статьи — рассказать про лечение хронического панкреатита народными средствами. Об этом часто спрашивают мои пациенты, поэтому публикую отдельно и кратко.
Растительные сборы при хроническом панкреатите
Составитель травяных сборов — владимирский фитотерапевт Михальченко С.И., его сборы назначаю почти при всех заболеваниях ЖКТ, и они действительно работают, облегчая состояние пациентов.
Состав (берутся все травы в равном соотношении):

- лопух (корни),
- подорожник (лист),
- черника (побеги),
- шалфей(лист),
- спорыш (трава),
- зверобой (трава),
- календула (соцветия),
- ромашка (соцветия),
- череда (трава).
Приготовление и применение: 1 десертную ложку (10 г) смеси залить 500 мл кипятка, настаивать в термосе по объему ночь, процедить.
Принимать по 100-150 мл 3 раза в день за час до еды. Перед употреблением подогреть, разбавив горячей водой.
Хранить в холодном темном месте (холодильник).
Курс лечения 3 месяца. 10 дней прием — 2 дня перерыв.
Состав:

- фасоль обыкновенная (створки),
- черника обыкновенная (побеги),
- цикорий (корни),
- одуванчик (корни),
- любисток (корни),
- спаржа (корни),
- репешок (трава).
Приготовление и применение см. выше.
Состав:
- ромашка (цветки),
- зверобой (трава),
- сушеница (трава),
- подорожник (листья),
- мята(листья),
- полынь(трава),
- тысячелистник(трава).
Применение см. выше.
Лечение хронического панкреатита народными средствами. Фитодиететика
Желательны блюда из овса, цветной капусты, кабачков гречки, моркови, яблок, шиповника, топинамбура.
Питание должно содержать в день:
- белка -110-120 г., из них 60% животного происхождения,
- умеренное ограничение жиров (80 г),
- углеводы– 350 -400 г., включая 30-40 г сахара.
- Витамины и микроэлементы (растительная пища).
Лечение диетой
По мере улучшения состояния человека питание расширяется в пределах диеты 5П (при панкреатите).
- снятие болевого синдрома,
- снижение функции активности поджелудочной железы,
- механическое и химическое щажение системы пищеварения.

Рацион больного расширяется за счет белковой пищи.
Ограничивается употребление жирной и острой пищи, кислые сорта яблок и фруктовые соки, алкогольные и газированные напитки и продукты, исключаются продукты вызывающие метеоризм (вздутие живота).
Помогают в этот период продукты детского питания.
Пища готовится в отварном, протертом виде.
Режим питания дробный, частый – каждые 3 часа.
При дальнейшем улучшении состояния пища готовится в отварном виде, ограничиваются блюда, обладающие сокогонным действием (мясные, рыбные, грибные и овощные бульоны).
Если хронический панкреатит обостряется, первые 1-3 дня рекомендуется:
- голод,
- прием щелочных минеральных вод без газа глотками,
- внутривенное введение растворов (в стационаре).
Вопросы по статье задавайте в комментариях, хотите обратиться лично и конфиденциально — наверху кнопка «Задать вопрос». Первичная консультация — бесплатно.
Что убивает поджелудочную железу? Врач-гастроэнтеролог о болезни и путях ее решения
Развитие панкреатита не зависит от возраста, но напрямую связано с образом жизни. Отчасти по этой причине недавно не стало известного шведского диджея и музыкального продюсера Авичи. Парень ушел из жизни в 28 лет. О том, как отличить заболевание от других и с помощью чего бороться с ним, рассказывает врач-гастроэнтеролог и диетолог Лилия Косникович.

Лилия Косникович,
врач-гастроэнтеролог,
диетолог 1 категории медицинского центра «Кравира»,
автор блога в Instagram dietolog_gastroЧто такое хронический панкреатит, и как разобраться в симптомах
— Хронический панкреатит — воспалительное заболевание поджелудочной железы. Со временем оно может приводить к повреждению структуры органа по типу фиброза — замещения нефункционирующей тканью. Иногда также образовываются микрокамни в протоках, кальцинаты и кисты в железе. Недуг характеризуется наличием болевого синдрома и постепенным развитием ферментативной недостаточности.
По словам врача, болеют, в основном, мужчины от 30-40 лет. В нашей стране панкреатит напрямую связан с употреблением алкоголя.
Многие пациенты сегодня прежде, чем обратиться к врачу, читают информацию в интернете. Они думают, что панкреатит проявляется эпигастральной опоясывающей болью (боль вверху живота). Если дискомфорт носит другой характер, значит, и болезнь иная.
— Это не всегда так. Основные клинические проявления зависят от фазы, в которой находится болезнь. Первый этап развития заболевания (условно первые 5 лет течения болезни) характеризуется отсутствием боли. Здесь речь может идти о расстройствах пищеварения — диспепсии. Она проявляется вздутием живота, отрыжкой, тяжестью в верхних отделах живота. Часто первые симптомы хронического панкреатита тяжело отличить от функциональной диспепсии — одного из самых частых функциональных заболеваний желудка. Оно возникает из-за повышения кислотности в организме и нарушения сокращения пищеварительного органа. Подобные недуги могут быть проявлениями психосоматики и возникать на фоне депрессии, тревожных расстройств.
О стадиях панкреатита
Панкреатит развивается постепенно. На первой стадии у человека может наблюдаться снижение аппетита, тошнота, отрыжка, вздутие живота… Это так называемые доклинические проявления. Желательно обратиться к врачу уже на этом этапе. Первая фаза хронического панкреатита плохо диагностируется. На ультразвуковом исследовании и магнитно-резонансной томографии изменения структуры органа еще не видны. Вот почему поставить диагноз вначале сложно. Однако при раннем течении болезни ее легче лечить и можно избежать осложнений.

— Вторая фаза характеризуется клиническими проявлениями (у 5% населения эта стадия может быть безболезненной). Распространенность боли зависит от локализации воспалительного процесса (головка, тело или хвост органа). Боли могут быть только в верху живота (в эпигастральной области), распространяться по всей верхней половине живота и иметь опоясывающий характер. Важно понимать: просто так сильнейший дискомфорт не возникает. Не бывает, что сегодня ничего нет, а завтра есть. Болезнь прогрессирует постепенно и не заметить ее нельзя.
Врач объясняет, что в Беларуси около 90% случаев панкреатита связаны с чрезмерным употреблением алкоголя. Остальные 10% — это наследственные факторы и наличие желчекаменной болезни. Ожирение редко становится причиной развития хронического воспаления в поджелудочной железе.
Затем наступает третья фаза, которая характеризуется наличием ферментативной недостаточности поджелудочной железы и проявляется диареей.
Как предотвратить заболевание
К факторам риска в развитии хронического панкреатита относятся также: генетическая предрасположенность к воспалительным процессам поджелудочной железы, курение, злоупотребление алкоголем.
— Поэтому, чтобы быть здоровым, нужно ограничить употребление алкоголя и отказаться от курения. Из-за того, что панкреатит может развиться вследствие наличия желчекаменной болезни, пациентам часто удаляют желчный вместе с камнями. Это делается в профилактических целях, чтобы не допустить развитие панкреатита.
О правильной диагностике
— Диагностика имеет большое значение. В мире сегодня проводится исследование панкреагенной ферментативной недостаточности. Для этого проверяется анализ кала на эластазу. Этот фермент выделяется поджелудочной железой и участвует в переваривании пищи. У нас такие исследования пока не проводятся.
Для выявления структурных изменений в железе я рекомендую пациентам не только УЗИ органов брюшной полости, но и магнитно-резонансную томографию поджелудочной железы. Важно также максимальное сотрудничество с врачом, оценка всех клинических проявлений и обследований.
Если случился приступ острого панкреатита, что делать?
Врач объясняет: если случился приступ боли в верхних отделах живота, первым делом нужно принять спазмолитик (2 таблетки но-шпы). Если не помогает, вызывать скорую помощь и далее действовать по рекомендации доктора.

— Именно врач решит, какие анализы необходимо сдать. Как правило, это общий анализ мочи и крови, биохимический анализ крови на ферменты поджелудочной железы. Доктор изучит результаты и отличит острый панкреатит от язвы двенадцатиперстной кишки или функциональной диспепсии, назначит грамотное лечение.






