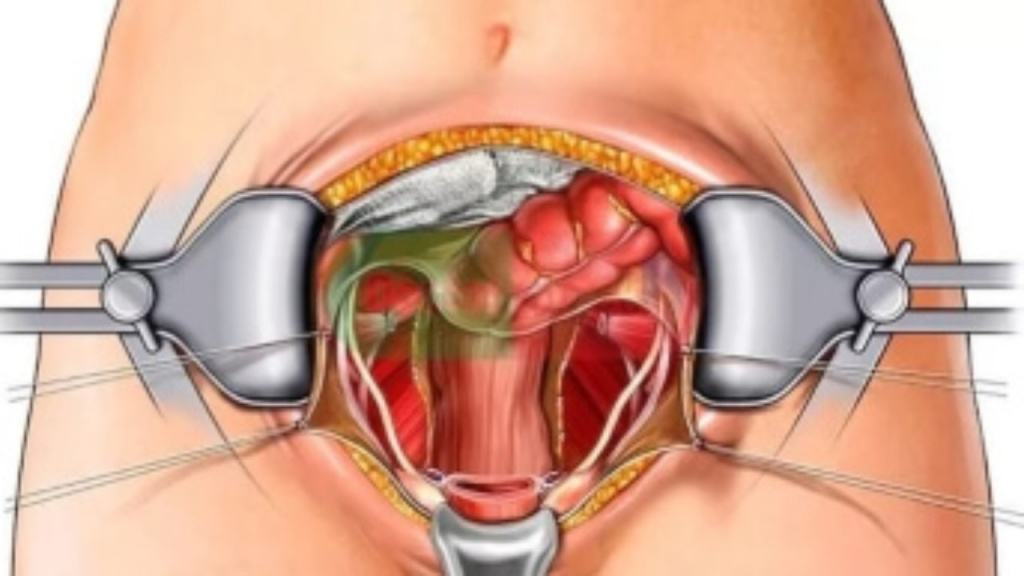
Гистерэктомия — удаление матки
Гистерэктомия — операция, во время которой удаляют матку. Её другое название — ампутация матки. Ежегодно российские хирурги-гинекологи выполняют сотни тысяч гистерэктомий, из них лишь 10% связаны с онкологическими заболеваниями. Остальные 90% проводятся по поводу доброкачественных патологий, в первую очередь — миомы матки.
Гистерэктомия составляет до 38% среди всех гинекологических операций в России. Средний возраст прооперированных женщин — 40 лет.
И это притом, что в настоящее время существуют другие, органосохраняющие методы лечения миомы. Ими можно обойтись в большинстве случаев. К сожалению, многие гинекологи всё еще действуют по старинке. Поговорим о том, при каких состояниях на самом деле нужно удалять матку, какими осложнениями это грозит, и как можно избавиться от миомы, сохранив важный орган женской репродуктивной системы.
Показания и противопоказания к гистерэктомии
Среди показаний к удалению матки на первом месте все еще часто упоминают миомы. По некоторым данным, до 40% всех гистерэктомий выполняется по поводу этого заболевания.
В первую очередь это связано с неправильным пониманием природы миомы и функций матки в прошлом. Раньше считалось, что миома — доброкачественная опухоль, которая возникает в результате гормонального дисбаланса. Матку же воспринимали как орган, предназначенный исключительно для вынашивания плода. Поэтому гинекологи зачастую предпочитали действовать радикально и предлагали сразу удалить орган, особенно женщинам, которые не планировали в будущем беременность. Сейчас стало ясно, что причины возникновения миомы куда сложнее, а матка — важный орган, который влияет на общее здоровье женщины. Согласно современным подходам, в большинстве случаев при миомах гистерэктомия не показана. Это крайняя мера. Всегда нужно стараться сохранить матку — и сегодня существуют эффективные органосохраняющие методы лечения. О них мы поговорим ниже.
По большому счету, при миомах существует лишь два абсолютных показания к удалению матки:
- Если есть подозрение на злокачественную опухоль.
- Если у женщины с миомой имеется выпадение или опущение матки.
Другие показания к удалению матки (по данным Американского колледжа акушерства и гинекологии — American College of Obstetricians and Gynecologists):
- Эндометриоз.
- Выпадение матки.
- Аномальные маточные кровотечения.
- Хроническая тазовая боль.
- Злокачественные опухоли матки и яичников.
Не все эти показания являются абсолютными. При патологиях, не связанных с онкологическими заболеваниями, доступны другие, органосохраняющие методы лечения. Гистерэктомия показана, когда другие меры не помогают, и операция нужна, чтобы предотвратить осложнения, сохранить жизнь пациентки.
Основные противопоказания к плановой операции гистерэктомии: тяжелые расстройства со стороны дыхательной и сердечно-сосудистой системы, нарушение свертываемости крови и риск тяжелого кровотечения во время операции, перитонит, воспаление, инфекционные процессы брюшной стенки.
Типы операций по удалению матки
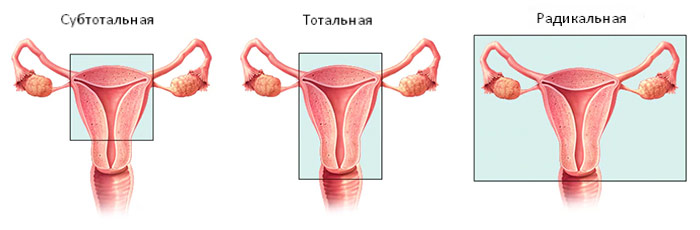
В зависимости от объема хирургического вмешательства, выделяют три типа гистерэктомии:
- Радикальная. Как правило, такую операцию выполняют только при раке. Хирург удаляет матку, её шейку, часть влагалища, окружающие ткани, лимфатические узлы. Зачастую одновременно иссекают яичники и маточные трубы — выполняют сальпингоовариэктомию.
- Тотальная. Это самый распространенный вариант вмешательства. Удаляют матку с её шейкой, яичники оставляют.
- Субтотальная. Удаляют только тело матки, шейку оставляют.
Предоперационное обследование
Предоперационное обследование перед удалением матки включает:
- Общий анализ крови, мочи.
- Исследование свертываемости крови (коагулограмма), группы крови, резус-фактора, биохимический анализ крови.
- Ультразвуковое исследование органов таза, почек.
- Мазок на флору, цитологический мазок.
- УЗИ вен ног.
- ЭКГ.
- Анализ крови на инфекции: сифилис, вирусные гепатиты, ВИЧ.
- Флюорографию.
- Маммографию.
- Биопсию эндометрия (слизистой оболочки матки).
- Консультацию терапевта, по показаниям — других врачей-специалистов.
При необходимости гинеколог может назначить другие методы диагностики.

Подготовка к операции
Женщину госпитализируют в стационар за день до хирургического вмешательства. До этого никакой подготовки дома не нужно, врач лишь порекомендует диету, чтобы кишечник своевременно опорожнялся.
Накануне и утром проводят очистительную клизму. Предварительно с женщиной беседует анестезиолог, выясняет, есть ли у нее хронические заболевания, аллергия на лекарства. В день операции нужно принять душ и сбрить волосы в области половых органов. Затем проводят премедикацию — вводят препараты, которые помогают успокоиться, расслабиться. Нужно помочиться. Затем женщину на каталке отвозят в операционную.
Как проводится гистерэктомия?
Наиболее распространены открытые хирургические вмешательства через разрез, который может проходить горизонтально по линии бикини или вертикально по срединной линии. В среднем длина разреза составляет от 12 до 17 см. Преимущества такого подхода в том, что он обеспечивает хороший обзор для хирурга и не требует сложного оборудования. Минусы — относительно высокий риск осложнений и длительный восстановительный период.
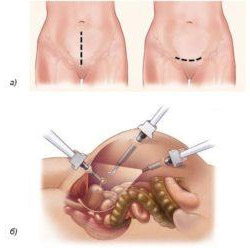
Удалить матку можно лапароскопически, через проколы в брюшной стенке. Эта операция менее травматична, после нее ниже риск некоторых осложнений, женщина быстрее возвращается к привычной жизни. Но лапароскопическая гистерэктомия может быть выполнена не всегда, играют роль такие факторы, как размер матки, наличие рубцов после ранее перенесенных операций, ожирение и сопутствующие заболевания.
В некоторых клиниках выполняют робот-ассистированные вмешательства. Через проколы в стенке живота вводят инструменты, соединенные с «руками» робота, а врач управляет ими с помощью специального пульта и наблюдает за процессом на экране аппарата.
В некоторых случаях возможна влагалищная гистерэктомия. Разрез выполняют внутри влагалища, на коже не остается никаких рубцов. Иногда для контроля одновременно проводят лапароскопию.
Послеоперационный период
После операции врач наблюдает за состоянием женщины, периодически проводят перевязки, вводят обезболивающие и другие препараты. В мочевом пузыре на некоторое время остается катетер — трубка для отвода мочи. После полостной операции на 1–2 дня в брюшную полость устанавливают дренаж — трубку для оттока крови и сукровицы. После вагинальной гистерэктомии во влагалище на 24 часа оставляют марлевый тампон.
В послеоперационном периоде важно проводить профилактику тромбоза глубоких вен ног. Для этого женщину стараются как можно раньше (сроки зависят от вида операции) поднять на ноги, показано ношение компрессионного белья.
Риски и осложнения гистерэктомии
Гистерэктомия — серьезное хирургическое вмешательство, оно несет некоторые риски.
Способность иметь детей
После гистерэктомии женщина лишается органа, предназначенного для вынашивания плода, поэтому беременность становится невозможна. Месячных больше не будет. Если вместе с маткой удалены яичники, наступает менопауза.
Постгистерэктомический синдром
Матка — важный орган женской репродуктивной системы, после ее удаления в организме развивается ряд нарушений. Их объединяют термином «постгистерэктомический синдром». Даже если яичники остаются, в них нарушается кровообращение, и это сказывается на их функции.
Постгистерэктомический синдром включает следующие симптомы:
- Нарушения в эмоциональной сфере, депрессия.
- Расстройство работы вегетативной нервной системы, которое проявляется в виде приливов, потливости, плохой переносимости высоких температур, приступов сердцебиения, ознобов, плохого сна, повышения артериального давления.
- Повышенная утомляемость, низкая работоспособность.
- Повышенная тревожность, страх смерти.
- Склонность к отекам.
- Отложение жировой ткани в области живота, талии.
- Потеря костной массы, остеопороз.
- Если женщина ранее страдала артериальной гипертензией, течение заболевания усугубляется.
Секс после гистерэктомии
Обычно после гистерэктомии женщина может заниматься сексом, как и раньше, и получать от этого удовольствие. Многие женщины отмечают, что их половая жизнь даже улучшилась. Скорее всего, это происходит из-за того, что больше не беспокоят боли и другие мучительные симптомы, которые вызывало заболевание.
Реабилитация после удаления матки
Сроки госпитализации зависят от вида операции. После лапароскопической гистерэктомии женщину выписывают из стационара через 1–4 дня, после открытого вмешательства — через 5 дней.
Полное восстановление после лапароскопической операции происходит через 3–4 недели, после открытой — через 6–8 недель. В течение этого времени нужно соблюдать некоторые ограничения:
- Больше отдыхать, не заниматься интенсивной физической работой.
- Не поднимать тяжестей.
- Поддерживать умеренную физическую активность, рекомендованную врачом.
- Воздержаться от половых контактов.
Безоперационные методы лечения
При некоторых заболеваниях удаление матки необходимо. Но при миоме это устаревший подход. Большинству женщин не нужна такая по сути калечащая операция. Существуют другие виды лечения, позволяющие сохранить орган и возможность иметь в будущем детей.
Органосохраняющая операция, во время которой удаляют только миоматозный узел, называется миомэктомией. Её можно выполнить, в зависимости от локализации узлов, открытым, лапароскопическим способом или через влагалище. Это эффективный метод лечения, после него возможно наступление и вынашивание беременности. Но у миомэктомии есть и некоторые недостатки.
В первую очередь это высокая вероятность рецидива. Через 4–5 лет миомы повторно обнаруживают у половины прооперированных женщин. На матке остается рубец, который может привести к осложнениям во время беременности, у многих женщин приходится выполнять кесарево сечение. Формируются спайки, они могут привести к непроходимости маточных труб и бесплодию.
Миомэктомию можно выполнять при трех условиях: если женщина собирается беременеть в ближайшее время, а не потом, если нет риска вскрытия полости матки и вероятности того, что во время операции орган придется удалить.
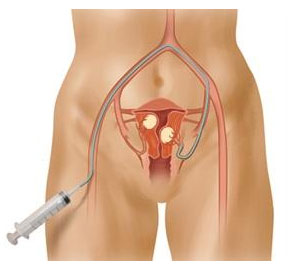
Современная безоперационная альтернатива гистерэктомии и миомэктомии — эмболизация маточных артерий (ЭМА). Процедуру проводят с помощью тонкого катетера, введенного в бедренную артерию через прокол в верхней части бедра. Врач заводит конец катетера в сосуд, питающий миому, и вводит эмболизирующий препарат. Он состоит из частиц, которые закупоривают мелкие сосуды, в результате чего миома погибает и превращается в небольшой рубец.
Было проведено много научных исследований, посвященных применению ЭМА в лечении миомы, и они показали преимущества метода перед миомэктомией и гистерэктомией:
- Низкий риск рецидива — менее 1%.
- В случае рецидива миомы процедуру можно повторить.
- Удается сохранить матку и способность забеременеть.
- 98% женщин не нуждаются после ЭМА в каком-либо дополнительном лечении.
- Нет разреза, сильной кровопотери, женщина быстро восстанавливается и возвращается к привычной жизни.
В «Евроонко» в Москве направление ЭМА курирует известный российский гинеколог Дмитрий Михайлович Лубнин. Он защитил первую в России диссертацию, посвященную применению данной методики для лечения миомы матки.
Что делать, если у вас диагностировали миому, и гинеколог предложил удалить матку? Не стоит спешить с решением. Получите второе мнение у Дмитрия Михайловича. Гистерэктомия — крайняя мера, большинству женщин показано динамическое наблюдение или метод ЭМА.
Последствия гистерэктомии
Ежегодно в России около миллиона женщин подвергаются оперативному вмешательству по поводу удалению матки (гистерэктомии). При этом средний возраст женщин, которым производится процедура – примерно 41 год, а ведь в некоторых случаях можно было провести альтернативное и эффективное лечение и сохранить этот важный орган.
К сожалению, множество хирургов недооценивают значимость матки и относятся к ней лишь как к объекту для вынашивания ребенка, считая, что последствия гистерэктомии незначительны, но это ошибочное мнение. Ведь она является частью женской половой системы, полностью интегрированной во все ее функции, поэтому ее удаление не может пройти бесследно.
Монофункциональное отношение к матке совершенно необоснованно. Вполне очевидно, что в организме не может быть лишних органов, отвечающих за выполнение одной конкретной задачи. Помимо репродуктивной функции, матка вовлечена во многие процессы организма, часть из которых до сих пор детально не изучена, но однозначно, она позволяет поддерживать физиологическое равновесие.
Может ли человек полноценно существовать без части кишечника, почки или матки? Это довольно сложный вопрос. В любом случае удаление органа не проходит без определенных последствий не только в плане функционирования организма, но и в психологическом аспекте. Поэтому к операции стоит подходить обдуманно, узнать обо всех возможных альтернативах перед принятием решения, а также получить всю информацию о вероятных негативных реакциях и дальнейшей жизни.
Гистерэктомия и ее показания
Операция по поводу удаления матки называется гистерэктомией. Она может быть радикальной – удаление органа вместе с яичниками, простой – иссечение матки и ее шейки, частичной – удаление только матки. Это крайний метод лечения гинекологических заболеваний, применяемый в случае безуспешности других способов терапии.
Показаниями к операции служат множественные гигантские миоматозные узлы (размер беременности более 20 недель), онкологические заболевания, патология эндометрия, яичников, шейки матки, травмы (например, выпадение матки), экстренные ситуации, угрожающие жизни. В большинстве случаев эта процедура выполняется при заболеваниях в запущенных формах, при которых женщины сами добровольно довели себя до такого состояния и годами не обращали внимания на свое здоровье. Многие пациентки до последнего откладывают лечение выявленных заболеваний, хотя обращение за помощью в ранние сроки позволило бы выполнить более щадящие альтернативные и не менее эффективные методики, направленные на сохранение этого важного органа.
В большинстве случаев гистерэктомия выполняется по поводу миомы матки, хотя операция не всегда обоснована. Раньше считали, что миома – это доброкачественное новообразование, которое со временем может переродиться в злокачественную опухоль, а единственный радикальный метод лечения подобной патологии – полное иссечение органа. Но природа заболевания уже давно пересмотрена, доказано, что вероятность ее озлокачествления крайне мала и фактически миома сравнивается по характеристикам с жировиком на коже, что позволило снизить онкологическую настороженность. Конечно, это не значит, что в случае выявления патологии можно о ней забыть и не обращать внимания на предложенное лечение, ведь никто не может предсказать, как поведут себя образованные миоматозные узлы: будут ли они расти или регрессировать.
Это означает, что необходимо рассмотреть все возможные варианты терапии, которые позволят сохранить матку и ее функциональность. Наилучших результатов можно добиться, применяя ЭМА. Это современный и эффективный метод лечения, позволяющий сохранить не только сам орган, но и его целостность, и функциональность, предотвращая развитие негативных явлений. ЭМА уникальная методика, о которой существует множество необоснованных мифов. Рассказать об ЭМА и ее результатах, развеять все ваши сомнения могут в клиниках лечения миомы. Более подробную информацию вы можете узнать, записавшись на приём или на консультации по e-mail.
Последствия гистерэктомии матки
Гистерэктомия матки – операция, выполняемая в течение долгих лет, поэтому ее результаты и последствия тщательно изучены. Множество врачей разных стран проводили многочисленные исследования на основании историй болезней женщин, перенесших гистерэктомию, это позволило определить возможные изменения в жизни пациентки, риски и проблемы для здоровья.
После гистерэктомии есть вероятность развития следующих негативных реакций:
- Сердечно-сосудистая патология: в Швеции было проведено масштабное исследование, которым охватили данные более чем за тридцатилетний период. Результаты выявили, что риск сердечно-сосудистых заболеваний у женщин младше 50 лет, которым провели гистерэктомию, довольно высок, в частности может развиться ИБС и инсульт. При этом множество пациентов и врачей не связывали вызванные осложнения с последствиями выполненного вмешательства;
- Возрастание риска развития онкологических заболеваний почек, щитовидной и молочной желез;
- Психоэмоциональные последствия: депрессия, раздражительность, нарушения сна, памяти, повышенная утомляемость;
- Нарушения мочеиспускания;
- Болезненные ощущения в области суставов;
- Остеопороз и, как следствие, высокая вероятность переломов;
- Изменение половой жизни: снижение либидо (полового влечения), болезненные ощущения, трудности в достижении оргазма, сухость влагалища и т.п.;
- Увеличение массы тела в результате нарушения обмена веществ и гормонального фона;
- Выпадение волос и т.д.
Многочисленные исследования, основанные на анализе результатов гистерэктомии за большой промежуток времени, позволили выявить, что примерно у половины пациентов развивается постгистерэктомический синдром – комплекс симптомов, связанных с нарушением работы эндокринной, нервной и сердечно-сосудистой системы.
Не стоит забывать о важности психоэмоционального состояния женщины после удаления матки. На подсознательном уровне матка символизирует женственность и является необходимым органом, доказывающим причастность к женскому полу. Поэтому безвозвратное удаление органа обязательно отражается на психоэмоциональном фоне пациентки, независимо от степени ее подготовленности.
Гистерэктомия – это вмешательство, которое вызывает определенные реакции организма. Но это не значит, что при ее назначении стоит от операции отказываться. Ведь любая радикальная операция выполняется строго по показаниям, если врач назначил хирургический метод лечения, основанный на многочисленных данных, и нет альтернативного способа терапии, то не стоит пугаться вмешательства и отказываться от лечения, подвергая свою жизнь опасности. Просто следует пройти полноценное обследование, уточнить вероятность замены процедуры другими методиками, изучить всю необходимую информацию, подготовив себя к возможным негативным реакциям.
Операционные осложнения гистерэктомии
Помимо влияния на работу и функциональность всего организма и формирования отдаленных последствий, гистерэктомия связана с риском развития реакций, связанных непосредственно с оперативным вмешательством:
- Воздействие наркоза;
- Повреждение рядом расположенных органов;
- Обильные кровотечения;
- Воспаление;
- Кишечная непроходимость;
- Перитонит;
- Тромбоэмболия легочной артерии.
Многие врачи называют гистерэктомию простой операцией, но на самом деле все не так. Конечно, это базовая процедура, но она требует от врача высокой квалификации, определенных знаний и навыков, технической подготовки, соблюдения норм, стандартов и правил, чтобы максимально снизить риск осложнений, возникающих из-за вмешательства хирурга. К тому же реабилитационный период после гистерэктомии довольно длительный, примерно 2 месяца.
В интернете можно найти различные отзывы пациенток о последствиях гистерэктомии матки: часть женщин довольны процедурой, так как существенные проблемы со здоровьем были устранены, часть не заметили особых осложнений и отмечают улучшение состояния, не связывая многие реакции с операцией, другие отмечают ярко выраженные негативные реакции. Нельзя предугадать, какие последствия появятся после удаления матки, они зависят от множества факторов, начиная от непосредственных показаний к процедуре, заканчивая индивидуальными особенностями каждой женщины, поэтому отзывы о последствиях гистерэктомии многочисленны и разнообразны.
Гистерэктомия – это операция, выполняемая под общим наркозом, которая также может вызвать ряд реакций организма. Часть осложнений развивается крайне редко: травмы во время интубации, повреждение глаз и нервов, психологические травмы (вызванные пробуждение пациента во время вмешательства), но не стоит забывать об аллергических реакциях на препараты, при этом летальные случаи также не исключается, хотя и являются крайне редким явлением.
В ранний послеоперационный период у пациентки может появиться кровотечение, развиться инфекция в брюшной полости (перитонит), кишечная непроходимость и нарушение мочеиспускания – все эти реакции требуют срочного вмешательства врача.
Послеоперационный период
Гистерэктомия требует госпитализации пациентки, необходимой для тщательного наблюдения за ее состоянием в послеоперационном периоде. Полное восстановление организма длится примерно 2 месяца, но в стационаре женщина не находится на протяжении всего срока, как правило, госпитализация занимает около недели, но все рассматривается в индивидуальном порядке.
В послеоперационном периоде гистерэктомии ощущения пациентов могут быть разными. В первые часы женщины испытывают выраженную слабость, тошноту, головокружение, дрожь, спутанность сознания, вызванные наркозом. У пациенток возникают боли в области живота, в частности в районе швов, мажущие кровянистые выделения.
Чтобы предотвратить развитие осложнений после гистерэктомии, женщинам назначаются различные лекарственные препараты: противовоспалительные средства, антибиотики, обезболивающие. Для поддержания гормонального фона подбирается заместительная гормональная терапия, которая помогает максимально снизить неприятные реакции и улучшить состояние женщины. В первый месяц после операции рекомендуется избегать сильных физических нагрузок и половых контактов. Стоит отметить, что половая жизнь женщины не должна измениться кардинально. Хотя этот аспект зависит от дальнейшего ведения пациентки и своевременного обращения за помощью к врачу.
После любого вмешательства, особенно выполнения серьезных операций, в том числе гистерэктомии, необходимо следить за своим здоровьем и при возникновении негативных симптомов сразу же сообщать своему врачу, чтобы он своевременно предпринял соответствующие меры. О появлении кровотечения, повышении температуры тела, усилении болевых ощущений, возникновении неприятных выделений с запахом следует рассказать своему доктору, так как это может быть тревожным признаком развития осложнений.

Жизнь после гистерэктомии
Матка предназначена не только для вынашивания и рождения ребенка, она выполняет множество разнообразных функций, влияя на общее и психоэмоциональное состояние, поэтому необходимо бороться за ее сохранение до конца. Развитие ранних и отдаленных осложнений неизменно отражается на жизни пациенток после гистерэктомии, в частности формированием постгистерэктомического синдрома, связанного с прекращением или снижением выработки половых гормонов.
Это тяжелое состояние развивается примерно у 30-80% женщин, оно характеризуется депрессиями, слабостью, «приливами», снижением работоспособности, повышенной утомляемостью и другими признаками, ухудшающими качество жизни. Все эти симптомы могут появиться в климактерическом периоде, по сути гистерэктомия ведет к развитию искусственного климакса. При этом он вызывает аналогичные клинические реакции, нередко более ярко выраженные.
Развитие синдрома наблюдается не только у женщин, которым удалили матку вместе с яичниками, но и у пациентов, которым произвели только иссечение матки. Это связано с тем, что операция негативно отражается на кровоснабжении яичников, что вызывает их необратимые дегенеративные изменения. Примерно у четверти больных после вмешательства появляются тревожные состояния, немотивированные страхи, в особенности боязнь распада семьи, ощущение своей неполноценности.
Жизнь после гистерэктомии связана с изменением сексуальной активности. При этом пациентки, измученные тяжелым заболеванием, отмечают улучшение в сексуальном плане, другие указывают на потерю удовольствия от половых контактов. Достоверно предсказать вероятность развития той или иной реакции невозможно, так как сексуальные отношения сложны и зависят от множества позиций.
Негативные реакции развиваются у многих пациентов, но предотвратить их появление или снизить отрицательное влияние, повышая качество жизни, можно путем назначения определенной терапии, лекарственных препаратов, динамического наблюдения, соблюдения рекомендаций врача. Польза сохранения матки неоспорима, но если у женщины диагностировано серьезное состояние, которое невозможно устранить без гистерэктомии, не стоит сразу категорически отказываться от операции. Следует учесть множество факторов, в частности вероятность проведения альтернативного лечения, а в случае его отсутствия принять все необходимые меры по предупреждению осложнений после удаления матки.
Удаление матки – это крайняя мера, на которую следует пойти женщине и врачам, особенно при терапии миом. На сегодняшний день есть более эффективный и щадящий метод лечения – эмболизация маточных артерий. ЭМА позволяет добиться потрясающего результата и при этом полностью сохранить матку и ее функциональность, позволяя пациентке оставаться полноценной женщиной.
Почему не надо удалять матку?
Очевидно, что нет женщин, которые бы с радостью восприняли новость о том, что им предстоит операция по удалению матки. Да и зачем, собственно, объяснять женщине, почему не надо удалять матку, если гинеколог уже ее осмотрел, обследовал, и сказал, что однозначно надо? Этот вопрос может показаться даже абсурдным, но, к сожалению, только на первый взгляд.
Ежегодно около миллиона женщин в России подвергаются операции по удалению матки, и в большинстве случаев показанием к этому является миома матки. Средний возраст женщин, которым проводится эта операция, — 41 год; по современным меркам это самый активный и насыщенный возраст женщины. Поражает то, что в 90% случаев этих женщин можно было бы вылечить без удаления матки. Другими словами, им была выполнена лишняя операция.
«Сохранить орган (или часть его) — благородная задача хирурга. Полное удаление органов, имеющих функциональное значение и играющих определенную роль в балансе организма, — калечащая, уродующая операция»
С. Б. Голубчин, д.м.н. профессор, акушер-гинеколог, 1958 год.

И самое шокирующее: от Владивостока до Калининграда, из года в год, как заклинание, звучат одни и те же слова гинекологов, отправляющих женщин на удаление матки:
- Зачем вам матка, что вы в нее так вцепились?!
- Вы же уже родили — зачем вам ходить с этим мешком с узлами?
- Это простая операция — вот увидите, вы даже ничего не заметите, кроме облегчения.
- У вас нет выбора: другие методы лечения неэффективны!
- Можете, конечно, попробовать, но вы все равно вернетесь к нам — и мы вам ее вырежем.
Слова эти, увы, производят эффект, и в результате, по статистике, мы имеем около миллиона удаленных маток в год…
А может быть, они правы? И удаление матки — это на самом деле обоснованный метод лечения этого заболевания и нет никаких последствий от такого лечения? Не могут же так много гинекологов заблуждаться!
К сожалению, могут.
Почему многие гинекологи советуют удалить матку при миоме?
Основная причина столь длительного господства лечебного радикализма в лечении миомы матки заключается в том, что уж слишком долго миома матки представлялась хоть и доброкачественным, но опухолевым процессом, а опухоль, как гласят каноны хирургии, должна быть удалена. Действительно, существует перечень органов, без которых человек может более-менее существовать. И с точки зрения многих гинекологов, в этом перечне матка стоит чуть ли не на первом месте.
Почему-то считается, что реализовав свою репродуктивную функцию, женщина совершенно безболезненно может расстаться с маткой, то есть к этому органу выработано своеобразное монофункциональное отношение. Ошибочное отношение. В то же время совершенно очевидно, что в организме нет лишних органов, и матка, помимо репродуктивной функции, несет и другие, определенная часть которых нам понятна, а какая-то до сих пор не вполне изучена. Упрощая, можно сказать, что, будучи интегрированной в целостный организм, матка поддерживает естественное физиологическое равновесие.
Человек может существовать без одной почки, легкого, части кишечника, но всем понятно, что это существование уже не совсем полноценного человека, так почему женщина без матки в сознании ряда врачей воспринимается с позиции здоровой? И действительно, уже много лет известно, что удаление матки влечет за собой развитие так называемого постгистерэктомического синдрома — симптомокомплекса расстройств эндокринной, нервной, сердечно-сосудистой и других систем, возникающего после удаления матки и связанного с этим удалением прямой причинно-следственной связью.
Отдельное место занимают последствия психологические — наличие матки является подсознательным элементом женственности, причастности к женскому полу. Наличие матки дает женщине постоянную внутреннюю уверенность в том, что она может родить ребенка. И даже в случае если она точно не желает больше иметь детей, безвозвратное лишение этой функции может быть для нее эмоционально неприемлемым.
Некоторые исследования, в ходе которых изучаются функции матки, показывают интересные результаты. Например, в 2018 году ученые из Университета штата Аризона (США) провели эксперимент над крысами: у некоторых животных удалили яичники, у других матку, третьи не были прооперированы, и их матка с яичниками продолжали функционировать. Животные, у которых удалили матку, хуже ориентировались в лабиринтах.
В то же время, другие исследования показывают, что у женщин после гистерэктомии повышается риск развития деменции. Матка каким-то образом влияет на работу нервной системы, и эти взаимосвязи еще предстоит изучить.
Кроме того, во время эксперимента оказалось, что у крыс, перенесших гистерэктомию, изменился гормональный фон в организме. А это, как известно, потенциально может создавать ряд рисков для здоровья. Это говорит о том, что матка нужна не только во время беременности. Когда женщина не беременна, матка не «спит», не находится в покое. Она выполняет некоторые функции, в которых еще предстоит разобраться более детально.
Результаты подобных исследований — веский аргумент против гистерэктомии в случаях, когда к этому нет по-настоящему обоснованных показаний.
Последствия удаления матки
С медицинской точки зрения удаление матки может иметь целый ряд довольно серьезных последствий.
Согласно большому исследованию, выполненному в Швеции (в течение нескольких десятилетий проводился скрупулезный анализ историй болезней более чем 800 тыс. (!) женщин, перенесших удаление матки), было отмечено существенное возрастание риска развития сердечно-сосудистых заболеваний (инфарктов и инсультов), если матка удалялась до 50 лет. Данное исследование было очень масштабным, так как проведен анализ последствий более чем за 30-летний период.
Другими словами, удаление матки влечет за собой серьезные проблемы для здоровья и повышает риск заболеваний, которые могут приводить к инвалидизации и даже смерти. Важно, что и врачи, и пациентки не ассоциируют появление этих заболеваний с удалением матки, так как эти осложнения развиваются не в ближайшее время после операции, а через год и позже.
Вот список возможных негативных последствий после удаления матки:
- Сердечно-сосудистые заболевания. При этом выяснено, что риск развития заболеваний может быть как в случае удаления яичников, так и при их сохранении, но отмечено, что при удалении яичников выраженность серьезных последствий для сердца и сосудов возрастает. См. подробнее.
- После удаления матки возрастает риск развития рака почек, молочной и щитовидной желез. См. подробнее.
- Возникает депрессия, раздражительность, бессонница, нарушение памяти, приливы жара к лицу.
- Отмечается повышенная утомляемость.
- Могут возникать нарушения мочеиспускания (учащенное мочеиспускание, недержание мочи).
- Часть женщин отмечает боли в суставах.
- Возрастает риск переломов за счет возможного развития остеопороза.
- Возрастает частота проблем в половой жизни (снижение либидо, боли при половой жизни, исчезновение вагинального оргазма, снижение интенсивности оргазма, сухость во влагалище).
- С большей вероятностью возникает опущение стенок влагалища.
- Возможно увеличение веса (развитие метаболического синдрома, развитие эндокринных заболеваний).
- Может наблюдаться выпадение волос.
Операционные риски
Кроме отдаленных последствий удаления матки, необходимо знать и о возможных последствиях самого хирургического вмешательства:
- Наркозные осложнения.
- Ранение соседних органов и магистральных сосудов во время вхождения в живот (особенно характерно для лапароскопических операций) и самой операции.
- Интраоперационное кровотечение, или отсроченное кровотечение из послеоперационной раны.
- Воспалительные осложнения.
- Кишечная непроходимость (опасное осложнение — необходима повторная операция).
- Перитонит.
- Тромбоэмболия легочной артерии.
После подобного хирургического вмешательства требуется период реабилитации, который нередко продолжается до двух месяцев. Вот так на самом деле выглядит «простая операция» по удалению матки, так легко предлагаемая врачами женщинам с миомой матки.
Многим пациенткам, у которых подруги или родственники перенесли удаление матки, как правило, ничего объяснять не надо. Они сами часто говорят следующую фразу: «Матку я удалять категорически не буду! Я видела, во что превратилась моя мама (подруга, сестра, коллега). Мне такого не надо!»
Конечно, есть исключения, когда женщины довольны тем, что им удалили матку. Чаще всего это женщины, которые до удаления матки имели существенные проблемы (обильные длительные кровотечения, боли, учащенное мочеиспускание и т. д.). После удаления матки они избавились от этих симптомом, и «на контрасте» им кажется, что все изменилось к лучшему. Подчас они просто не обращают внимания на развивающиеся изменения в их организме, а чаще всего попросту не связывают их с удалением матки.
У небольшой части женщин все перечисленные симптомы могут быть выражены не так сильно, чтобы женщина обращала на это внимание. Возможно, это связано с тем, что яичники сохранили достаточное кровоснабжение, и не случилось выраженного падения уровня гормонов.
Удалить матку и сохранить яичники?
Тут необходимо указать еще на одно лукавство гинекологов, предлагающих поскорее удалить матку. Часто они подчеркивают тот факт, что яичники после операции останутся и продолжат полноценно работать, удаляется только матка — «больше не нужный мешок для вынашивания детей, набитый узлами». Это неправда! В процессе удаления матки в любом случае нарушается кровоснабжение яичников, так как пересекается один из важных путей кровоснабжения яичника — ветвь маточной артерии.
После операции яичники пытаются компенсировать недостающее кровоснабжение, но в большинстве случаев это не получается, и в условиях недостатка кровоснабжения в яичнике начинаются дистрофические процессы, приводящие к снижению выработки гормонов.
В целом можно до бесконечности продолжать приводить доводы в пользу сохранения матки, но хотелось бы высказать главную мысль: врач не вправе решать за пациентку, какие органы ей нужны, а без каких она, в принципе, может обойтись, руководствуясь при этом лишь соображением собственной выгоды и вводя ее в заблуждение.
Отсутствие у врача знаний обо всех имеющихся в настоящий момент методах лечения заболевания является его большим недостатком, от которого страдают его пациенты, сокрытие же или заведомо ложное информирование пациентки об альтернативных методах лечения должно рассматриваться не иначе как преступление.
Помните, что в современных условиях в подавляющем большинстве случаев миому матки можно лечить без удаления матки. Только наличие серьезных сопутствующих гинекологических заболеваний может оправдать удаление матки, во всех остальных случаях удалять этот орган не нужно.
И в качестве заключения
Ниже нам бы хотелось привести развернутую цитату из монографии выдающегося гинеколога М.С.Александрова «Хирургическое лечение фибромиом матки», которая была издана — внимание! — еще в 1958 году*.
В своем стремлении сохранить орган мы исходим из физиологического учения И. П. Павлова, что нарушение функции какого-либо одного органа не может не отражаться на всем организме в целом, вызывая в нем многообразные изменения и нарушения. Так, преждевременное прекращение овариально-менструальной функции у женщин молодого и среднего возраста отрицательно сказывается на обмене веществ, неизбежно вызывает явления выпадений и преждевременное старение организма, М. К. Петровой доказано, что нарушение функций желез внутренней секреции неразрывно связано с состоянием нервной системы и приводит нередко к резко выраженным нервным расстройствам и тяжелым психическим заболеваниям.
Овариально-менструальная функция необходима для нормального состояния организма. Мы считаем, что преждевременное, а тем более искусственное прекращение менструаций в связи с удалением матки очень тяжело сказывается на организме женщины в целом и на ее нервной системе в частности.
Не менее важна для женщины и детородная функция. Можно привести много примеров, когда женщина, страдающая первичным или вторичным бесплодием, готова идти на любые операции для восстановления детородной функции. Бесплодие нередко вносит разлад в семейную жизнь.
К сожалению, мы должны констатировать, что операции по поводу доброкачественных опухолей принято производить радикально, с удалением всего органа, даже при поражении опухолью только части его. Это положение основано на предположениях о возможности перерождения доброкачественной опухоли в злокачественное новообразование и о самостоятельном возникновении злокачественной опухоли в оставляемой части органа. Поэтому некоторые хирурги и в настоящее время при удалении кистозных опухолей яичника недостаточно бережно относятся к яичниковой ткани, максимально иссекая последнюю, а иногда даже удаляют яичник полностью. Удаление вместе с опухолью большей части яичниковой ткани приносит женщине непоправимый вред, нарушая нормальную гормональную функцию, вызывая отсутствие менструаций и лишая женщину возможности беременеть.
При операциях по поводу фибромиом обычно принято обязательно удалять матку в независимости от возраста оперируемой, что лишает женщину овариально-менструальной и детородной функции. К сожалению, только некоторые акушеры-гинекологи признают целесообразность применения консервативных операций.
Этиология заболевания раком до настоящего времени еще не выяснена, и мы считаем, что радикализм произведенной операции не может предохранить от последующего поражением рака органов, совершенно не измененных ранее. Поэтому есть ли здравый смысл в том, чтобы категорически отказываться от применения консервативных методов оперативного вмешательства, отдавая предпочтение радикальным при удалении доброкачественных опухолей? Мы считаем, что нет, и не видим никаких оснований к тому, чтобы по поводу доброкачественных опухолей оперировать только радикально и лишать тем самым женщин присущих им физиологических функций, обрекая их на последующие страдания. Особенно это относится к женщинам молодого и среднего возраста.
Мы с полной ответственностью можем утверждать, что при операциях по поводу доброкачественных опухолей их следует удалять радикально, а в части сохранения самого органа необходимо проявлять максимальный консерватизм.
Мы считаем, что одним из основных положений современной гинекологии должна являться реконструктивная восстановительная хирургия. “Современная оперативная гинекология должна строиться на принципах терапии, полностью или частично сохраняющей орган и его функцию, а это обусловливает необходимость уточнения показаний и противопоказаний к хирургическому лечению, разработке методов восстановительной хирургии в гинекологии” (А. Б. Гиллярсон).
*Цитируется по изданию: М. С. Александров. Хирургическое лечение фибромиом матки, — Государственное издательство медицинской литературы «Медгиз», — 1958 г., Москва.
Еще раз подчеркнем, что данный текст был написан пятьдесят лет назад, а осмыслен, как понимаете, еще раньше. Печально признавать, что за это время практически ничего не изменилось, что остается та же огромная армия гинекологов, одержимых хирургическим радикализмом, а голоса врачей, настаивающих на сохранении органа, практически не слышны или так же быстро забываются, как это случилось с трудом М. И. Александрова. И это при том, что именно сейчас в нашем арсенале имеются великолепные методы органосохраняющего лечения миомы матки!
Идут годы, и с каждым годом около миллиона женщин в нашей стране подвергаются удалению матки по поводу миомы, процент операций уменьшается крайне медленно. Печально, не правда ли?
Гистерэктомия: показания, виды, что ждет женщину после операции

Гистерэктомия — одна из самых распространенных операций в гинекологии. Многие женщины испытывают страх как перед самой гистерэктомией, так и перед послеоперационным периодом.
Распространенные причины беспокойства — боязнь наркоза, уверенность в том, что удаление матки приводит к гормональному сбою, снижению либидо. Однако, как говорится, «у страха глаза велики»: достижения современной медицины позволяют женщине благополучно перенести операцию и вести после нее абсолютно нормальную, полноценную жизнь.
В этой статье мы ответим на самые распространенные вопросы, которые возникают у женщин перед операцией. Разберемся, какой бывает гистерэктомия, как она проводится, что ждет пациентку после хирургического лечения.
Что такое гистерэктомия, и какой она бывает?
Гистерэктомия — оперативное вмешательство, направленное на удаление матки. Операция проводится при тяжелых патологиях, когда консервативное лечение не помогает или нецелесообразно.
В зависимости от объема оперативного вмешательства гистерэктомия бывает:
- Субтотальная — проводится удаление матки, а шейка матки остается на месте.
- Тотальная — проводится удаление матки с шейкой матки.
- Радикальная — удаляются матка, шейка матки, яичники, фаллопиевы трубы.
Когда женщине показана операция по удалению матки?
Окончательное решение о том, показана ли женщине операция по удалению матки, принимается в стационаре, когда пациентка в него поступила и имеет ряд проблем. Врачи работают по МКБ, то есть по определенным стандартам, в которых четко прописаны показания для удаления матки.
Показаниями для оперативного вмешательства являются:
- быстрорастущая миома (гормонозависимая доброкачественная опухоль);
- множественные миомы;
- сочетание миомы матки и эндометриоза;
- симптоматическая миома. Например, когда у женщины очень сильные боли во время менструации или в межменструальный период из-за миомы;
- синдром сдавливания соседних органов. Возникает, если крупная миома сдавливает соседние органы (кишечник, мочевой пузырь);
- геморрагический синдром, когда у женщины постоянно падает гемоглобин;
- злокачественные образования.
Кроме наличия показаний, обязательно учитываются возраст, гормональный статус и репродуктивные планы пациентки.
Как проходит подготовка к операции?
Один из важных аспектов подготовки к операции — позитивный настрой, от которого во многом зависит как пройдет операция и восстановительный период. Для благоприятного психологического состояния важно доверять врачам и быть уверенной в том, что после хирургического лечения вы вернетесь к полноценной жизни и ваш организм будет работать также, как и до операции.
Любая женщина до гистерэктомии проходит комплексное обследование, которое позволяет не только оценить ее физическое состояние, но и выявить нарушения, которые можно скорректировать до операции. Например, гормональный сбой, авитаминоз, недостаток минералов гораздо проще устранить до оперативного вмешательства, чем после него.
В комплексное обследование обязательно должно входить УЗИ яичников с доплером. Анатомическое строение у всех женщин разное. У некоторых женщин яичники имеют сосудистую сеть, которая отходит от матки. В этом случае после ампутации матки нарушается кровоснабжение яичников, и женщина может быстро войти в фазу климакса. УЗИ яичников позволяет оценить вероятность такого последствия и после операции вовремя принять меры в виде гормонотерапии.
Когда женщина поступает в стационар, собирается консилиум и на основании данных, предоставленных пациенткой, и субъективного обследования решается вопрос: как с минимальными вмешательствами сделать так, чтобы женщина дальше плодотворно жила и работала. При возможности предпочтение всегда отдается операции без удаления придатков, что позволяет сохранить гормональный статус женщины.
Перед операцией пациентка подписывает согласие на оперативное лечение. При этом обязательно оговаривается, что интраоперационно (во время операции) возможно изменение объема хирургического вмешательства. Это может произойти в том случае, если во время операции хирург обнаружит осложнения (например, признаки онкологии), которые ранее не были зафиксированы на УЗИ, МРТ.
Во время операции получить согласие пациентки на дополнительные хирургические манипуляции невозможно, так как она проводится под общим наркозом. Поэтому все тонкости гистерэктомии оговариваются заранее и прописываются в медицинском документе. Если женщина не дает согласия на дополнительные хирургические манипуляции, то операция проводится в объеме, о котором женщина знает.
Накануне оперативного вмешательства проводится премедикация — медикаментозная подготовка пациентки к хирургическому лечению и наркозу. Премедикация позволяет:
- смягчить действие наркоза на сосуды;
- снизить уровень тревоги пациентки;
- уменьшить секрецию желез;
- стабилизировать работу желудочно-кишечного тракта.
Медикаментозные средства назначаются в зависимости от индивидуальных особенностей женщины. Например, могут применяться пробиотики, седативные, холинолитические средства.
С помощью какого доступа проводится операция по удалению матки?
Гистерэктомия может проводиться с помощью:
- лапароскопического (эндоскопического) доступа. Эндоскопический доступ хорош тем, что операция проводится через небольшие разрезы, и после нее на теле практически не остается рубцов. Главный инструмент хирурга — лапароскоп (телескопическая трубка), присоединенный к видеокамере. Видеокамера выводит изображение оперируемой области на монитор, что позволяет хирургу проводить операцию с ювелирной точностью;
- лапаротомического доступа — разреза брюшной стенки. Разрез может быть надлобковым, нижнесрединным (разрез по белой линии живота, от пупка до лонного сочленения);
- вагинального доступа. Применяется при опущении внутренних половых органов.
Гистерэктомия может быть совмещена и с другими хирургическими манипуляциями, в том числе эстетическими. Например, с пластикой влагалища, которая может потребоваться после тяжелых родов, при опущении мочевого пузыря. Таким образом, за одно оперативное вмешательство (единожды пройденную подготовку, наркоз, реабилитацию) можно решить сразу несколько задач разного характера — современная медицина позволяет это сделать.
Сколько длится и как проходит реабилитация после удаления матки?
Длительность реабилитационного периода после гистерэктомии зависит от того, с помощью какого доступа выполнялась операция. Мягче проходит восстановление после эндоскопического и вагинального доступа: на следующий день после операции разрешается садиться, вставать, через 3-6 дней женщину выписывают из стационара. Физические нагрузки ограничиваются на 2-3 недели.
После лапаротомии пациентку выписывают обычно через 7-10 дней, физические нагрузки ограничиваются на 3 месяца.
Чтобы восстановление было более быстрым, женщине важно правильно питаться и включать в рацион:
- продукты, богатые железом: телятину, говядину, морскую рыбу, морепродукты, бобовые, шпинат, брокколи, гранаты, яблоки. Железосодержащие продукты позволяют предотвратить развитие анемии;
- продукты с содержанием клетчатки, которые необходимы для профилактики запоров. Много клетчатки в цельнозерновых крупах, овощах, фруктах.
Копченые, острые, жирные продукты в первый месяц после операции лучше исключить. Нельзя пить газированные напитки, употреблять алкоголь.
Также после операции показано ношение компрессионного белья, которое позволяет избежать тромбоэмболических осложнений.
Меняется ли гормональный фон женщины после операции?
Яичники — важный орган, который вырабатывает женские половые гормоны. Поэтому многих пациенток волнует вопрос: что происходит с женским организмом после удаления матки и яичников?
На самом деле ничего страшного не происходит: сразу после операции женщине назначается заместительная гормональная терапия, которая имитирует работу яичников. Если гормональная терапия подобрана верно, то женщина не изменяется ни визуально, ни физически.
Если операция проведена без удаления придатков, то яичники продолжают вырабатывать гормоны, и после 40-45 лет женщина проходит через все стадии климакса:
- пременопаузу;
- менопаузу;
- постменопаузу.
Во время климакса при определенных показаниях необходима заместительная терапия, которая позволяет женщине оставаться в прекрасной физической форме и избавляет ее от «приливов». Гормонотерапия должна быть назначена вовремя, поэтому женщинам с сохраненными яичниками нужно раз в полгода сдавать анализ на гормоны, чтобы не пропустить момент резкого снижения уровня эстрогенов.
В возрасте после 40 лет у женщины обязательно должен быть свой доверенный гинеколог, который бы подсказал: когда нужно сдавать анализы на гормоны, какие препараты подходят для заместительной терапии, можно ли использовать фитопрепараты.
Можно ли после операции иметь детей?
Также после удаления матки актуальной проблемой для женщин, находящихся в молодом детородном возрасте, является возможность иметь детей.
Если операция вызвана не злокачественными процессами и если женщина не выполнила свою репродуктивную функцию, современная медицина дает возможность провести криоконсервацию собственных яйцеклеток и с помощью суррогатного материнства завести своего ребенка.
Восстанавливается ли либидо после операции?
Либидо после операции может снижаться, так как организм пережил стресс. Однако, как правило, после реабилитационного периода либидо восстанавливается. Если этого не произошло, то нужно отрегулировать работу гормонов и нейромедиаторов, которые отвечают за сексуальное влечение у женщин. Для подбора лечения нужно пройти обследование на уровень нейромедиаторов (дофамин, серотонин, норадреналин, адреналин) и гормонов (окситоцин, тестостерон) в крови.
Удаление матки: последствия – “Я здорова!”

Удаление матки (или гистерэктомия) – довольно распространенная хирургическая операция. Показания к ней могут быть разные: миома матки, различные новообразования и опухоли (в т. ч. и кистомы яичников в постменопаузе), эндометриоз. Данный объем операции предлагается в том случае, когда сохранение больного органа уже невозможно, поскольку сопровождается высоким риском осложнений (кровотечение, озлокачествление, прогрессирование процесса)
Подобные операции начали проводить около ста лет назад, поэтому опыт в данной области гинекологии накоплен весьма большой. Также проведено большое количество клинических исследований, которые позволяют делать определенные выводы относительно последствий операции и качества жизни прооперированных пациенток. Современный уровень гинекологии и медицинское оборудование позволяют проводить гистерэктомию с использованием лапароскопии (в том случае, когда это дают возможность сделать размеры матки), что гарантирует высокую точность во время операции и быстрое восстановление после нее.
Однако, почти каждую женщину, которой врачи рекомендуют удаление матки, намного больше волнуют последствия операции. Хотя, достаточно часто, волноваться больше надо по поводу той патологии, которая является показанием к операции.
Как изменится жизнь? Нужно ли будет что-то менять радикально, приспосабливаться к работе организма, лишенного такого важного органа как матка? Как операция отразится на сексуальной жизни, и как теперь нужно будет строить свои отношения с сексуальным партнером? Повлечет ли операция изменения во внешности: лишний вес, быстрое увядание кожи, рост темных волос на лице и теле?
Если попытаться на все эти вопросы ответить коротко, то ответ будет такой: ” Никаких радикальных изменений не произойдет – ни в образе жизни, ни во внешнем виде ” .
А если вы хотите получить более подробные объяснения, то читайте далее.
Почему же возникают подобные вопросы?
В сознании женщины работает устойчивый стереотип:
Нет матки – нет менструации – наступает климакс. Климакс = старость.
Женщины уверены, что удаление матки повлечет за собой искусственно вызванную противоестественную перестройку организма, которая приведет к преждевременному старению, снижению либидо, угасанию многих функций. Возникнут проблемы со здоровьем и самочувствием, частые перепады настроения, беспричинная усталость – что, в свою очередь, отразится на отношениях с окружающими, особенно с близкими людьми. На физиологические проблемы будут наслаиваться проблемы психологические, станет сложно добиваться взаимопонимания и доверия в семье. Итог печален – ранняя старость, одиночество, резкое снижение качества жизни, ощущение вины и своей неполноценности.
На самом деле этот стереотип довольно легко разрушить, если разобраться в анатомическом строении женского организма и понять назначение матки, механизм возникновения менструации и климакса. Мы попробуем помочь Вам это сделать!
Матка и ее функции (коротко о главном)
Матка – это орган женского организма, который выполняет определенные функции (более подробно см. раздел «Нормальная анатомия органов малого таза»). Она предназначена для развития эмбриона и вынашивания плода. В процессе родов матка также принимает непосредственное и очень активное участие – она сокращается, способствуя тем самым изгнанию плода.
Внутри матка как бы “выстлана” слизистой оболочкой, эндометрием. Эндометрий насыщен кровеносными сосудами, причем кровоснабжение заметно увеличивается к середине менструального цикла и во вторую фазу (медики говорят: “эндометрий утолщается”). Организму это нужно для того, чтобы оплодотворенная яйцеклетка благополучно закрепилась в матке и начала развиваться. Если же оплодотворения не происходит, то сосуды не получают питания, верхний слой эндометрия отделяется и отторгается организмом. Начинается менструация.
При удалении матки не может быть менструации, потому что нет эндометрия, организму просто нечего изгонять. Однако, такое состояние имеет совершенно другую природу, нежели климакс. Оно называется ” хирургическая менопауза “.
Что такое климакс
Климакс – это угасание функции яичников. Они вырабатыва6ют все меньше половых гормонов (эстрогена, тестостерона, прогестерона), в них не созревает яйцеклетка.
Эстрогены (женские половые гормоны) очень важны для состояния костной ткани и сосудов, поэтому их отсутствие очень часто влечет за собой проблемы с опорно-двигательным аппаратом и кровообращением.
Снижение выработки тестостерона (мужского полового гормона) приводит к отсутствию полового влечения (либидо). В организме происходит активная гормональная перестройка – именно она может повлечь за собой такие внешние изменения, как лишний вес, увядание кожи, выпадение волос. Удаление матки не может повлечь за собой гормональные изменения, потому что яичники будут продолжать функционировать и вырабатывать половые гормоны.
Клинические исследования доказывают, что при удаленной матке яичники работают в том же режиме и в течение того же периода, который запланирован, “запрограммирован” организмом генетически.
Эстрогены вырабатываются вне зависимости от того, удалена матка или оставлена, они продолжают оказывать положительное влияние на костную ткань и сердечно-сосудистую систему. Тестостерон также продуцируется, поэтому либидо не снижается, и качество половой жизни никак не меняется.
Более того, если вам знакомо такое состояние как предменструальный синдром (ПМС), то и он сохранится. Потому что ПМС обусловлен циклической работой яичников.
Подход к хирургическому вмешательству
Если врач считает, что необходимо удалить матку, это отнюдь не означает, что нужно удалить также и придатки матки (яичники и маточные трубы). Современный подход однозначно говорит о том, что яичники, а также шейку матки, при условии их здоровья можно оставить.
Доказано также, что риск развития рака яичников после удаления матки снижается. Некоторые источники приводят такую статистику: риск развития рака яичников у женщин после гистерэктомии составляет 1/300, при этом у женщин с сохраненной маткой – 1/80.
Психологические последствия гистерэктомии

Правильный психологический настрой – залог вашего хорошего самочувствия, быстрого восстановления после операции и возврата к привычному для вас образу жизни. Для благоприятного психологического состояния прежде всего нужно доверие к врачу и уверенность в том, что ваш организм будет функционировать так же, как и до операции (что действительно соответствует истине). Очень важен позитивный настрой и поддержка близких.
Многие женщины придают матке некую символичность, наделяют ее сверхзначением. В их сознании матка как бы отождествляется с женской сущностью. О том, что фактически ситуация обстоит по-другому, вы можете прочитать выше. Если вы придаете большое значение мнению окружающих и хотите защитить себя от их негативного психологического воздействия, то вам совершенно необязательно посвящать их (в том числе всех близких родственников, кроме мужа) в подробности операции. Этот тот случай, когда “ложь – во спасение”. Помните, что самое главное в данном случае – ваше здоровье. Как физическое, так и психологическое.
Сексуальная жизнь после гистерэктомии

В течение 1-1,5 месяцев половые контакты после удаления матки (как и после других операций) запрещены. Это связано прежде всего с необходимым временем, которое требуется для заживления раны.
Когда ваш организм восстановится, и вы поймете, что снова можете вести привычный образ жизни, то никаких препятствий для сексуального общения существовать не будет. Чувствительные зоны, которые приносят женщине удовольствие в процессе полового акта, расположены не в матке, а во влагалище и наружных половых органах.
Конечно, очень важную роль тут играет степень доверительности ваших отношений с половым партнером. Вполне возможно, что он будет чувствовать себя скованно и неуверенно, будет пытаться приспосабливаться к вашему новому состоянию, опасаться резких движений и испытывать банальный страх. При этом его ощущения будут определяться исключительно Вашими. Он будет воспринимать все адекватно при Вашем положительном отношении к ситуации.
Помните о том, что вашему партнеру также нужна достоверная информация. Не стесняйтесь обсуждать с ним его вопросы и опасения. При необходимости обратитесь для совместной консультации к гинекологу – возможно, к его словам ваш партнер отнесется с большей степенью доверия. Он должен быть уверен, что ваше сексуальное влечение и ощущения не претерпят серьезных изменений, и вы по-прежнему можете быть для него желанной и чувственной женщиной. Такой, какой вы были раньше.
Таким образом, Вам просто надо взвесить все «за и против». Последствия удаления матки не принесут Вам дискомфорта. Выбор между состоянием здоровья после удаления больного органа, и Вашими мнимыми страхами об изменении внешности и образа жизни, всегда остается за Вами.
Экстирпация матки

Экстирпация матки является радикальной мерой, которая позволяет сохранить жизнь женщине, страдающей некоторыми тяжелыми заболеваниями репродуктивной системы. В медицинской терминологии подобное хирургическое вмешательство называют тотальная гистерэктомия.
Смысл манипуляции кроется в полном удалении не только самого маточного тела, но и его шейки. При особо серьезных и обширных патологиях хирург может принять решение о попутном извлечении фаллопиевых труб. Так как представленная технология спасения женщины является очень травматичной, пациентке придется смириться с потерей менструальной и репродуктивной функции в будущем.
Медицинская классификация
В клинической практике существует несколько версий экстирпации. Они все отличаются объемом будущей работы по иссечению, так как не всегда требуется максимально полное удаление всех тканей половой системы.
Схематически все разновидности вмешательства можно разделить на три лагеря. Первый предусматривает извлечение маточного тела с придатками, либо без них. Вторая версия базируется на интрафасциальной, либо интрафасциальной системе. Заключительное подразделение является расширенным видом стандартного удаления, которое охватывает извлечение окружающих орган лимфатических узлов с клетчаткой. Свойственно это обширным воспалительным процессам на запущенной стадии, когда женщина терпела до последнего, не обращаясь за квалифицированной помощью.
В большинстве случаев все обходится классической тотальной гистерэктомией, которая подходит больным только с поражением самого тела матки. Но если территория воспаления оказалась расширенной, то тогда приходится убирать образования из соседних репродуктивных частей, вплоть до региональных лимфоузлов и яичников. Если во время вмешательства крестцово-маточные связки не пересекаются, то это свидетельствует об экстирпации интрафасционального формата.
Кроме традиционной классификации у медиков имеется отдельное разделение для видов хирургического вмешательства по вопросам операционного доступа. Речь идет о возможности добраться до проблемного участка с разных сторон, что значительно облегчает саму манипуляцию, а также повышает процентную вероятность успеха.
Абдоминальное решение сопровождается разрезом по передней стенке брюшной полости. Если выбрана лапароскопическая версия, то тут за основу берут систему точно сделанных проколов, которые осуществляются эндоскопическим инструментарием. Влагалищная вариация, как ясно из названия, обязывает осуществлять проникновение через влагалище. У всех трех пунктов имеются собственные отличительные особенности и медицинские показания. Из-за этого сама потерпевшая выбирать тип иссечения не сможет. Придется рассчитывать на опыт практикующих гинеколога и хирурга.
Распространенные показания

Так как представленная операция даже самой легкой разновидности привнесет некоторые неудобства при повседневной жизни, сначала врач должен убедиться в том, что альтернативные методики бессильны.
Для этого сначала пациентку отправляют проходить первичное обследование, сдавать стандартные анализы, а также выдают направление на ультразвуковое исследование или компьютерную томографию с контрастированием. На основании предоставленной информации выносится окончательный вердикт.
Основополагающими медицинскими показаниями для удаления матки, ее шейки и некоторых других частей становятся:
- онкологическое новообразование доброкачественного или злокачественного характера;
- фибромиома, размер которой эквивалентен беременности от 12 недель и более;
- стремительный рост миоматозного узла;
- перекручивание ножки опухоли;
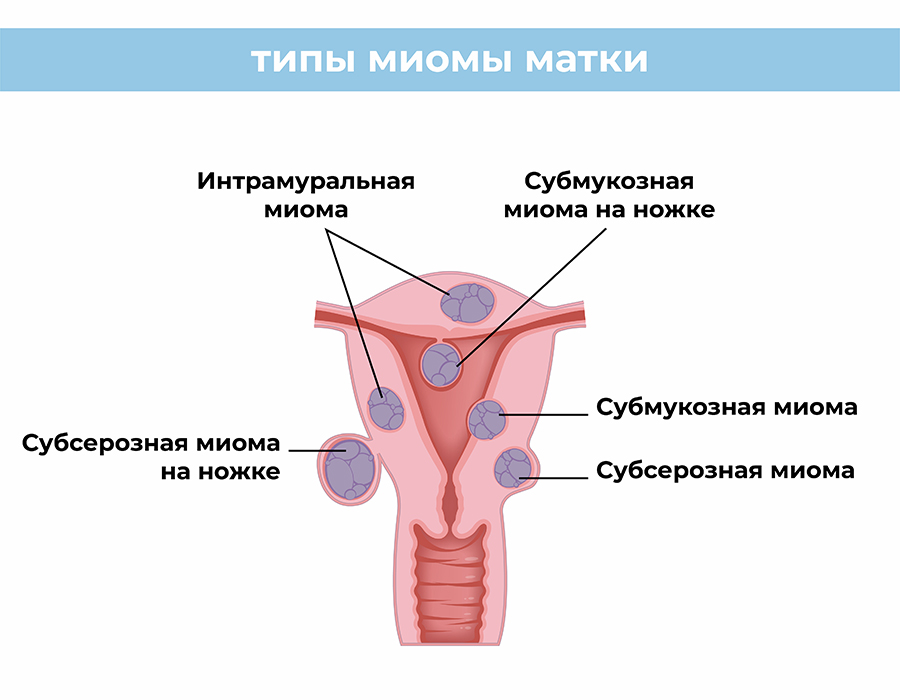
- субмукозная локализация миомы;
- выпадение матки;
- перименопаузальный возраст.
Отдельно рассматриваются ситуации, когда ранее назначенные варианты лечения не возымели должного эффекта, либо после их практики ситуация лишь продолжила усугубляться. Лапоратомия, как другие разновидности гистерэктомии включают не только проблемы, связанные с гинекологическими патологиями, но и акушерские осложнения. Часть из них приходится на хронические состояния, а другие представляют собой острую стадию воспаления.
Если же доктор настаивает на том, чтобы провести радикальную операцию, то стоит прислушаться к специалисту. Любое промедление может аукнуться серьезными последствиями, а то и вовсе забрать жизнь пострадавшей.
Противопоказания для процедуры
Несмотря на то, что ампутация является практически всегда последней инстанцией для помощи при обнаруженной аномалии, она тоже имеет несколько ограничений.
Речь идет о ситуациях, когда вред вмешательства значительно превышает потенциальную пользу. При подобном раскладе разумнее будет устранить все сдерживающие факторы, либо попытаться воздействовать на первоисточник заболевания другим способом.
Удаление станет невозможным, если у женщины диагностируют острый или обострение хронического инфекционного процесса, воспаления по гинекологической части, тяжелую патологию экстрагенитального типа, беременность, которая протекает вполне нормально. Особенного внимания заслуживает лапароскопический ход операции, имеющий ряд отдельных противопоказаний из-за особенностей пути проникновения.
Ограничения затрагивают большой размер маточного тела, крупные опухоли яичников, спаечный процесс с локализацией в брюшной полости, выпадение матки.
Перечисленное выше является непреодолимой преградой технического спектра. Имеются специальные противопоказания, если вмешательство планируется производить через влагалище.

Речь идет о злокачественных новообразованиях как в самой матке, так и ее шейки. Среди прочих запретов для влагалищного типа доступа выделяют:
- спайки;
- крупные миомы;
- проведенное кесарево сечение.
Чтобы исключить все риски, исходящие от противопоказаний, потребуется уделить время на тщательно проведенный подготовительный этап.
Меры предосторожности
Вне зависимости от того, планируется ли образование культи, либо полное иссечение, алгоритм подготовки остается идентичным. Сначала пациентке нужно отыскать опытного хирурга, который согласится провести манипуляцию. Ориентироваться в его выборе лучше всего на отзывы женщин, которые уже пережили столь сложный жизненный период. Найти их отклики получится на тематических сайтах или понадобится навестить специализированный медицинский городской форум.
Многих волнует цена, но все клиники придерживаются собственной стратегии установления стоимости, учитывая квалификацию медперсонала, используемый инструментарий, лекарства. Перед окончательным решением в пользу радикальной мере женщине нужно записаться на рядовой гинекологический осмотр. Во время приема доктор выпишет направления на ряд анализов, стандартный пакет которых включает в себя:
- клиническое исследование крови, мочи;
- анализ на группу крови и резус-фактор;
- мазок из влагалища и шейки матки, что характеризует микроскопию, ПЦР и онкоцитологию;
- кольпоскопию;
- ультразвуковое исследование органов малого таза;
- рентгенография легких;
- электрокардиограмма.
Обязательным пунктом плана является биохимия крови, позволяющая определить уровень гормональной наполненности организма, а также выявить маркеры воспалительного процесса. Попутно тестирование обнаруживает антитела к инфекциям.
Не допустят к операции тех представительниц слабого пола, которые не прошли коагулограмму, печеночные и почечные пробы, а также проверку на электролиты.
Иногда состояние потерпевшей находится в сильно запущенной степени, что требует вспомогательной консультации смежных специалистов узкого профиля. Это может быть кардиолог, который должен помочь выяснить, справится ли организм с нагрузкой от общего наркоза, либо пульмонолог с сосудистым хирургом. В группу риска попали пострадавшие с большой вероятностью развития тромбоза.
Им придется записаться на допплерографию, чтобы врач оценил состояние вен нижних конечностей. Дополнительно могут быть назначены спазмолитики и другие лекарственные фармакологические продукты. Когда во время подготовки выясняется, что тело повержено инфекционному заболеванию, то сначала придется избавиться от очага недуга с помощью антимикробных лекарств.

Только столь тщательный подход позволит гарантировать финальный успех, а последствия сделанного не слишком сильно ударят по женскому здоровью.
Схема проведения
Экстирпация выполняется исключительно в хирургическом стационаре со всем необходимым оборудованием в полном сборе медицинского персонала. Чтобы облегчить участь пациентки, которой показана гистерэктомия без придатков или с ними, ей проводят адекватное обезболивание: общее, эндотрахеальным или внутривенным типом, регионарное, эпидуральной или спинальной моделью, комбинированное.
Точный механизм проведения определяется в зависимости от того, требуется ли иссечение с трубами, либо другими частями репродуктивной системы. На алгоритм влияет путь доступа, будь то надвлагалищная система или любая другая. Общими пунктами для успешного проведения вмешательства вне зависимости от типажа операции являются:
- пересечение и перевязывание круглых связок;
- мобилизация с последующим удалением придатков, когда того требует диагноз;
- мобилизация со смещением мочевого пузыря;
- пересечение сосудистых пучков;
- рассечение предпузырной фасции;
- пересечение связок с лигированием;
- вскрытие влагалищного свода;
- гемостаз влагалища;
- перитонизация.
Последний пункт предусматривает ограничения операционной зоны от основной брюшной полости. План может варьироваться, дополняться, либо менять местами пункты в зависимости от модификации манипуляции.
Последствия и осложнения
Риски при экстирпации напрямую зависят от того, как поведет себя конкретный организм, а также от профессионализма медицинской команды. Но даже опытный хирург может задеть мочевой пузырь или мочеточник. Нередки случаи скопления крови в параметрии, что говорит о гематоме околоматочной клетчатки.
Важным шагом навстречу здоровой жизни становится правильно проведенный послеоперационный период, который тоже нередко сопровождается некоторыми типичными и не очень осложнениями. Чаще всего пациентки вынуждены сталкиваться с раневыми инфекциями.
Не менее часто фиксируют нагноение гематомы. А вот перитонит или сепсис – гораздо более серьезные варианты развития событий, которых получается практически всегда избегать.
Иногда реабилитация не обходится без кровотечений, тромбоэмболии, некрозов вагинального свода и даже выпадения кишечных петель через влагалище. Все перечисленное получится нейтрализовать, если врач вовремя забьет тревогу.
Радует, что тяжелые послеоперационные патологии встречаются в мизерных количествах и то, по большей части из-за того, что женщина уже страдает каким-то хроническим недугом. Сложностей на пути к восстановлению добавляет анемия, истощение организма и сахарный диабет.
А вот запор с нарушением привычного режима вроде физической нагрузки и интимной близости – это вполне нормальные последствия. На период нахождения в стационаре можно попросить лечащего врача обеспечить пострадавшую больничным листом.
Одновременно с этим стоит бросить все силы на качественную реабилитацию, четко следуя медицинским рекомендациям. А после выписки следует регулярно проходить профилактические осмотры для контроля рисков возможных скрытых осложнений.