ПСА общий
Научный редактор: М. Меркушева, ПСПбГМУ им. акад. Павлова, лечебное дело.
Март, 2019г.
Синонимы: ПСА общий, простатический специфический антиген общий, Prostate-specific antigen total, PSA total.
Простатический специфический антиген (ПСА) секретируется эпителиальными тканями предстательной железы. Его назначение – естественное разжижение спермы. Поэтому в норме в крови здорового мужчины ПСА всегда присутствует, но его концентрация не должна выходить за рамки установленных нормальных значений. В противном случае можно говорить о развитии патологических изменений в структуре и функционировании простаты.
Исследование на ПСА общий в плазме является наиболее достоверным и показательным при диагностике добро- и злокачественных заболеваний простаты, других патологических изменений (воспалительные процессы, инфекция, размножение патогенов и т. д.). Основной целью исследования является диагностика онкологии.
Общие сведения
Специфический антиген простаты является гликированным протеином, небольшая часть, которого после производства предстательной железой выбрасывается в кровяное русло, где циркулирует в 2 состояниях – свободном и связанном. Совокупность обоих этих фракций и является общим ПСА. Их соотношение составляет примерно 9:1. При карциноме простаты (рак) в крови повышается уровень связанной формы, что приводит к уменьшению соотношения между свободным и общим ПСА.
Повышение уровня антигена в плазме наблюдается при наличии добро- или злокачественных заболеваний, воспалительных и инфекционных процессов, механических и термических травмах, а также после некоторых лечебно-диагностических процедур. Временный выброс компонента вызывает эякуляция, после чего его уровень вновь стабилизируется спустя 2-е суток.
С возрастом концентрация общего ПСА растет, а процент свободной фракции, напротив, снижается. Тест на ПСА рекомендуют ежегодного проводить мужчинам старше 50 лет (группа риска по возрасту). Ранний скрининг (до 40 лет) показан пациентам с отягощенным анамнезом (злокачественные процессы у родных в первой линии).
Интерпретацию результатов теста всегда проводят одновременно с другими диагностическими исследованиями: анализ биологических жидкостей, ректальная пальпация простаты, МРТ, биопсия, УЗИ, рентгенография и т. д.
ПСА способен ингибировать миграцию, пролиферацию и инвазию эндотелиальных клеток в опухоли и соответственно замедлять ее рост. Эта функция может частично объяснить естественно медленное прогрессирование рака предстательной железы 1 .
Показания
Основное назначение определения общего ПСА в плазме – скрининг на рак простаты (РПЖ), в том числе в виде дополнительного маркера по результатам ректального обследования.
Также исследование проводят для определения стадии ракового процесса, вероятности рецидива или ремиссии, метастазирования, общего прогноза, что актуально в первые 6-18 месяцев лечения, принятия решения о проведения биопсии простаты. Тест позволяет проконтролировать эффективность выбранной схемы лечения (химио-, медикаментозная или радиотерапия, заместительная гормональная терапия, физиолечение, оперативное вмешательство и т. д.).
В каких случаях назначается анализ:
- Подозрение на добро- или злокачественные процессы, воспаление простаты, структурные изменения ее тканей;
- Возраст старше 50 лет (обязательный скрининг);
- Возраст от 40 лет (при наличии ближайших родственников с онкологией органов малого таза); ;
- Жалобы пациента на затрудненное, болезненное и учащенное мочеиспускание;
- Увеличение размеров, консистенции и структуры предстательной железы по данным ректального обследования или УЗИ.
Интерпретацию результатов анализа проводит онколог, хирург, уролог, терапевт.
Нормальные значения общего ПСА
Важно! Нормы могут различаться в зависимости от реактивов и оборудования, используемого в каждой конкретной лаборатории. Именно поэтому при интерпретации результатов необходимо пользоваться стандартами, принятыми в той лаборатории, где сдавался анализ. Также необходимо обращать внимание на единицы измерения.
Долгое время считалось, что ПСА общий должен находиться в диапазоне от 0 до 4 нг/мл. Но согласно медицинской статистике последних десятилетий, злокачественный процесс может начаться и прогрессировать и при более низких показателях ПСА (до 2,5 нг/мл).
Нормальные значения для теста на общий ПСА на сегодняшний день представлены в таблице 2 :
| Возраст, лет |
Норма общего ПСА, нг/мл |
| 40-49 | 0-2.5 |
| 50-59 | 0-3.5 |
| 60-69 | 0-4.5 |
| 70-79 | 0-6.5 |
Анализ на ПСА общий всегда сочетается с определением свободной его формы. Последняя отличается тем, что не связывается с другими протеинами и циркулирует в изначальном виде (как была произведена эпителиальными клетками простаты).
Как правило, в одной пробе анализа проводится определение всех циркулирующих форм ПСА, после чего устанавливается их математическое соотношение в процентах. Данная информация особенно необходима в ситуации, когда общий ПСА достигает 10 нг/мл, что может быть обусловлено возрастающим риском выраженных воспалительных процессов в простате, появления злокачественных новообразований. При значении соотношения свободного и общего ПСА более 25% онколог диагностирует не злокачественные патологии, в то время как соотношение менее 15% является дополнительным маркером к определению рака.
Для оценки патологических рисков, а именно, при превышении ПСА порога в 4 нг/мл, рассчитывают соотношение (индекс) необходимых показателей по формуле:
свободный ПСА / общий ПСА * 100%
Результат в более 25% свидетельствует о доброкачественном процессе или же благоприятном прогнозе различных воспалительных заболеваний, структурных изменений простаты и т. д. Значения до 10% указывают на высокий риск развития онкологии.
Важно! Интерпретация результатов всегда проводится комплексно. Поставить точный диагноз на основании только одного анализа невозможно.
Общий ПСА повышен
Вероятность обнаружения онкологии, в зависимости от превышения нормы 3 :
- до 10 нг/мл — подозрение на рак предстательной железы;
- 10-20 нг/мл — высокий риск рака предстательной железы;
- 20-50 нг/мл — риск диссеминированного рака предстательной железы;
- 50-100 нг/мл — высокий риск метастазов в лимфатические узлы и отдалённые органы;
- более 100 нг/мл — всегда метастатический рак предстательной железы.
Другие состояния, при которых повышается общий уровень ПСА:
- Ишемия или инфаркт простаты; , изменение ее структуры или объема;
- Заболевания мочеполовых органов; в острой или хронической форме;
- Доброкачественные новообразования (кисты, аденомы, полипы и т. д.);
- Раковые процессы (80 %).
Почему бывает ошибочный результат
Ложноположительные результаты теста могут спровоцировать следующие факторы:
- недавние манипуляции на предстательной железе (массирование, ректальное исследование и пальпация, трансректальное УЗИ, биопсия и др.); , катетеризация мочевого пузыря;
- инфекция мочевыводящих путей;
- интенсивные физические нагрузки (прогулки на велосипеде, верховая езда);
- половой акт и эякуляция;
- прием некоторых лекарственных препаратов (аллопуринол, финастерид, циклофосфамид, метотрексат, антагонисты андрогенов).
Анализ на ПСА назначают не ранее, чем через неделю после устранения указанных факторов.
Понижение значений
Пониженный уровень специфического антигена говорит не об отклонении, а о минимальном уровне риска развития злокачественных новообразований. При обследовании в динамике снижение ПСА общего меньше, чем 2 нг/мл свидетельствует об эффективности лечебных мероприятий и благоприятном прогнозе.
У мужчин, страдающих ожирением уровень общего ПСА, может быть понижен из-за увеличения соотношения эстрадиола к тестостерону и гемодилюции (уменьшение количества эритроцитов в плазме, связанное с увеличением общего объема плазмы) 4 .
Подготовка к сдаче крови на ПСА
Биоматериал для анализа: венозная кровь.
Метод забора биоматериала: венепункция локтевой вены.
Особые условия: процедура проводится строго натощак, но не привязана к определенному времени суток.
Дополнительные требования
Накануне венепункции не рекомендуется:
- употреблять острую и/или жирную пищу;
- пить спиртные напитки и/или энергетики;
- подвергаться воздействию эмоционального стресса;
- перенапрягаться физически; ездить на велосипеде
- заниматься сексом (в идеале воздержание должно быть не менее трех дней);
За 2-3 часа до процедуры запрещается:
- курить или жевать табак;
- принимать медикаменты.
На концентрацию ПСА в крови влияет раздражение простаты, поэтому тест назначают через 7-9 дней после проведения следующих исследований:
- ректальная пальпация/массаж простаты;
- колоноскопия;
- УЗИ (трансректальное);
- цистоскопия;
- катетеризация мочевого пузыря;
- биопсия патологических тканей (6 недель) и т. д.
По результатам теста оценивается динамика развития заболевания, поэтому определяется ПСА многократно и обязательно сочетается с другими инвазивными и неинвазивными методами обследования.
- 1. Fortier AH; Nelson BJ. Antiangiogenic activity of prostate-specific antigen. – Journal of the National Cancer Institute, 1999.
- 2. Stanley A Brosman, MD. Prostate-Specific Antigen Testing. – Medscape, 2015.
- 3. А.А.Кишкун, д.м.н., проф. Руководство по лабораторным методам диагностики, – ГЭОТАР-Медиа, 2007г.
- 4. Adel T Aref, Andrew D Vincent. The Inverse Relationship Between Prostate Specific Antigen (PSA) and Obesity. – Endocrine-related cancer, 2018.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Анализ ПСА у мужчин
Анализ ПСА у мужчин представляет собой лабораторное исследование.
При помощи анализа в крови определяется простат специфический антиген (ПСА).
По химической структуре он является белковым соединением.
Появляется в крови при онкологическом процессе в предстательной железе.
Показания к проведению анализа ПСА у мужчин
Простат специфический антиген определяется в повышенных количествах при развитии опухолевого процесса предстательной железы.
Поэтому, его выявление проводится с целью диагностики рака простаты в таких ситуациях:
- 1. Подозрение на развитие рака простаты после проведенных других методик исследования (пальцевое исследование предстательной железы, визуализация органа при помощи ультразвуковой диагностики).
- 2. Наблюдение за течением рака предстательной железы в динамике. А также контроль эффективности его радикального или консервативного лечения.
- 3. Профилактическое исследование с целью раннего выявления возможного опухолевого процесса в предстательной железе у мужчин старше 40 лет.
Анализ ПСА проводится каждые 3-4 месяца во время лучевой терапии или химиотерапии рака простаты для контроля его течения.
ПСА у молодых мужчин
Концентрация простатического специфического антигена у молодых ниже, чем у пожилых людей.
Норма ПСА в крови молодого мужчины не должна превышать 2,5 нг/мл.
Отклонение от нормы, считается первым признаком наличия воспалительного процесса в предстательной железе.
Завышенный количественный показатель у молодых людей может свидетельствовать:
- о доброкачественной опухоли
- об увеличении размера предстательной железы
- о раке простаты
Важно понимать, что отклонение ПСА у молодых мужчин не показатель того, что имеется онкология.
Необходимо дополнительное обследование.
Весь комплекс диагностических мероприятий назначает врач.
ПСА у пожилых мужчин
После 45 лет, мужчине в обязательном порядке необходимо сдавать кровь на ПСА.
Профилактическое обследование позволяет определить воспалительный процесс на ранней стадии заболевания.
Стоит отметить, что с возрастом показатель простатического специфического антигена в крови увеличивается.
Поэтому для пожилых людей, количественные показатели разнятся с показателями, которые считаются нормой для молодых людей.
Нормой для пожилых людей считается:
В случае если показатель ПСА не укладывается в нормальные значения, назначаются дополнительное обследование.
Часто пациенты спрашивают: «До какого возраста сдают ПСА?».
Из вышеперечисленных количественных норм показателей ПСА видно, что возрастных ограничений для контролирования уровня ПСА в крови нет.
Мужчине рекомендуется ежегодно сдавать кровь, для выявления простатического специфического антигена, в течение всего жизненного цикла.
Раннее выявление заболевания предстательной железы, предполагает более эффективное лечение, нежели на поздних стадиях.
От рака простаты не застрахованы мужчины в любом возрасте.
Внимание! С каждым годом, количество онкологических больных возрастает.
Относитесь с особым вниманием к своему здоровью.
ПСА профилактически: как часто сдавать
До 40 лет мужчина может сдавать анализ ПСА 1 раз в 2 года или реже.
Иногда назначается данный анализ, в случае, если после медицинских исследований, лечащий врач заподозрил наличие опухоли предстательной железы.
Мужчине, у которого в роду есть родственники с онкологическими заболеваниями простаты, необходимо проводить скрининговое обследование ежегодно.
Особенно это важно в возрасте после 40 лет.
Рекомендуется сдавать ПСА анализ каждый год и молодым людям с отягощенным анамнезом.
Не стоит забывать, что повышение простатического специфического антигена может быть выявлено в любом возрасте.
Онкомаркер простаты
Рак предстательной железы развивается из железистой ткани простаты. Его частота возрастает среди мужчин, достигших сорокалетнего возраста.
После пятидесяти лет рак простаты выявляется у каждого седьмого мужчины.
Онкомаркер простаты является специфическим белком, по уровню которого можно судить о состоянии предстательной железы.
Причины и симптомы рака предстательной железы
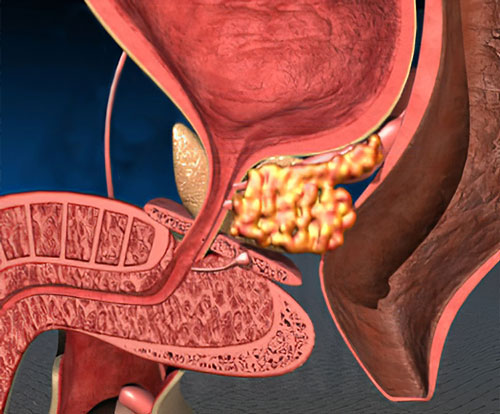
Предстательная железа или же простата представляет собой орган, имеющий форму каштана. Она охватывает начальный отдел уретры.
Основная функция железы – синтез семенной жидкости и участие в акте семяизвержения. Простата также влияет на способность мужчины удерживать мочу.
Существует много предположений о происхождении рака предстательной железы.
Важную роль в патогенезе заболевания играет мужской половой гормон тестостерон, который вырабатывается яичками.
Вероятность развития рака простаты и уровень злокачественности опухоли напрямую зависят от концентрации этого гормона в крови мужчины.
Рак предстательной железы развивается под воздействием таких факторов риска:
- пожилого возраста;
- отягощенной наследственности (близкие родственники пациента болели раком простаты);
- имеющейся прогрессирующей аденомы простаты;
- плохой экологии;
- работы с кадмием (типографические и сварочные работы, производство резины);
- неправильной диеты (употребление в пищу большого количества животных жиров и недостаточного количества клетчатки).
Что же происходит с железой?
Рак предстательной железы отличается медленным, но злокачественным течением. Опухоль растет на протяжении продолжительного времени. С момента метаплазии железистого эпителия и появления в простате опухоли микроскопических размеров до развития последней стадии рака проходит десять или пятнадцать лет.
Однако рак предстательной железы склонен к раннему метастазированию. Раковые клетки разносятся по организму по лимфатическим сосудам.
Метастазы находят в лимфатических узлах, костях таза, бедер, позвоночника, в легких, печени и надпочечниках. Опухолевые маркеры будут повышены.
В большинстве случаев рак предстательной железы вначале заболевания протекает бессимптомно. Пациентов беспокоит боль в промежности, учащенное мочеиспускание, дизурические расстройства. Но такие же явления имеют место и при аденоме предстательной железы, поэтому мужчины в большинстве своем не обращают на это никакого внимания.
Тревогу вызывает появление крови в моче.
Использование онкомаркеров при данных симптомах вполне оправдано.
Далее мужчины репродуктивного возраста отмечают проблемы с семяизвержением и явлением эректильной дисфункции.
В дальнейшем возникает хроническая или же острая задержка мочи, присоединяются симптомы раковой интоксикации: беспричинная слабость, повышенная утомляемость, потеря в весе, бледность.
Кожа приобретает землистый оттенок. Определение концентрации онкомаркера помогает в диагностике заболевания.
Методы диагностики рака предстательной железы
Сегодня в арсенале врачей имеется много методов, позволяющих поставить правильный диагноз при раке предстательной железы на ранних стадиях опухолевого процесса.
- Прежде всего, врач обследует предстательную железу через прямую кишку.
Пальцевое ректальное обследование простаты позволяет обнаружить увеличение железы. При наличии рака предстательной железы простата будет плотной, бугристой.
Железа болезненна при пальпации.
Такие симптомы говорят о том, что мы имеем дело с запущенным раком предстательной железы.
Поэтому, если даже врач не нашел опухолевидного образования простаты, он обязательно должен выписать направление на онкомаркер.
ПСА является органоспецифическим опухолевым маркером.
Для диагностики рака предстательной железы применяются и такие методы инструментального исследования:
- трансректальная ультрасонография (ультразвуковое исследование простаты с применением ректального датчика);
- компьютерная томография;
- рентгенография костей и их сканирование с применением радиоактивного изотопа.
На сегодняшний день для ранней диагностики рака предстательной железы используется онкомаркер простата-специфичный антиген (ПСА).
Это наиболее эффективный опухолевый маркер рака простаты.
Анализ на уровень простатического специфического антигена позволяет выявить рак предстательной железы.
- Его граничная норма составляет 4 нг/мл.
- Если у мужчины выявили повышение ПСА до 10 нг/мл, то вероятность рака простаты у этого пациента достигает двадцати пяти процентов.
- Если концентрация ПСА находится на отметке 10 нг/мл и выше, то вероятность того, что имеет место рак простаты, возрастает до семидесяти пяти процентов.
Неинвазивные способы серологической диагностики предполагают расчет нескольких показателей ПСА:
- Его плотности: при отсутствии узловых новообразований уровень общего ПСА находится в пределах двадцати нанограмм в одном миллилитре и плотность находится в диапазоне от 0,13 до 0,15 нг/мл на 1 см. Это свидетельствует о том, что опухоль доброкачественная.
- Скорость возрастания уровня ПСА: концентрация общего ПСА не должна возрастать быть более чем на 0,751,36 нг/мл в год.
- Пропорция свободного и общего ПСА: доля связанного ПСА значительно увеличивается, а доля свободного ПСА существенно снижается у пациентов с раком предстательной железы.
Сегодня урологи рекомендуют всем мужчинам после пятидесяти лет ежегодно проходить ректальное обследование и определять уровень онкомаркера ПСА.
Если же мужчина находится в группе риска рака простаты (его кровные родственники болели раком предстательной железы), то ему рекомендуется проводить скрининг онкомаркером уже после сорока лет.
Если исследованием будет установлено, что уровень ПСА менее одного микрограмма в литре, то следующий анализ можно сдать в сорокапятилетнем возрасте.
Если концентрация онкомаркера ПСА находится в диапазоне от одного до двух с половиной микрограмм в одном литре, то обследоваться следует ежегодно.
Если же анализ выявил уровень ПСА, превышающий или равный 2,5 мкг/л, то мужчине следует проводить дальнейшие исследования, включающие и биопсию ткани железы.
Повышенная концентрация в крови простатоспецифического онкомаркера не говорит о том, что это стопроцентно злокачественная опухоль. Дело в том, что уровень ПСА повышается и при аденоме предстательной железы.
Для того чтобы провести дифференциальную диагностику злокачественной и доброкачественной опухоли простаты, пациентам, у которых онкомаркер ПСА находится в диапазоне от 4до 10 мкг/л, определяется доля свободного ПСА.
Это значительно увеличивает специфичность исследования для рака предстательной железы.
Обычно границей нормальных показателей для соотношения свободный и общий ПСА считается пятнадцать процентов.
Как подготовиться к сдаче анализа ПСА?
Каждый пациент должен осознать, что от подготовки зависит правильность показателей, а значит и верность диагноза.
Поэтому пациентам, которые готовятся исследовать онкомаркер ПСА, следует придерживаться таких правил:
- воздержаться от эякуляции на протяжении не менее двух суток перед сдачей анализа.
- исследование можно проводить не раньше, чем спустя трое суток после массажа предстательной железы;
- исследовать уровень онкомаркера ПСА можно спустя шесть месяцев после трансуретральной резекции;
- анализ онкомаркера ПСА можно проводить спустя семь дней после ТРУЗИ;
- перерыв между биопсией простаты и исследованием ПСА должен быть менее шести недель.
Для исследования из кубитальной вены берется кровь.
Анализ сдают натощак, а накануне сдачи его пациенту рекомендуется воздержаться от приема спиртных напитков, жирной, острой и жареной пищи.
Лучше кровь сдать с утра.
Перед сдачей крови пациенту должен быть обеспечен полный физический и психологический покой.
В течение двух часов ему следует также воздержаться от табакокурения.
Если вы столкнулись с проблемой рака предстательной железы, обратитесь к урологу.
Вам будет необходимо пройти всестороннее обследование, которое включает определение уровня онкомаркера ПСА.
Если рак будет подтвержден, то раннее обращение является гарантией успешного лечения заболевания.
Данная статья носит информационный характер, более подробно о профилактике сахарного диабета Вам может рассказать Врач-уролог нашей Поликлиники.
В Поликлинике ООО “Инновационные технологии” разработана специальная программа по раннему выявлению заболеваний, в том числе онкологических у мужчин, диагностика доступна для мужчин всех возрастов, НЕОБХОДИМО пройдите ее и Вы избавитесь от «массы» проблем своего организма.
В свободное для Вас время позвоните ему по телефону: колл-центр 8 (495) 356 3003.
Подготовка к диагностическим исследованиям
Для того, чтобы исследование ПСА было достоверным, перед сдачей анализа необходимо придерживаться ряда правил:
- Сообщить врачу принимаете ли Вы финастерид (проскар, пенестер, финаст) или дутастерид (аводарт), которые снижают уровень ПСА;
- Исследование на ПСА необходимо проводить до ПРИ и ТРУЗИ (трансректальное ультразвуковое исследование), или катетеризации мочевого пузыря в случае, если эти манипуляъши были проведены по медицинским показаниям, исследование на ПСА можно проводить не ранее, чем через 2 недели;
- За 4-5 дней до обследования нежелательны: половые контакты, приёмы алкоголя;
- Обследования не должны проводиться на фоне острых воспалительных заболеваний мочеполовой системы.
Анализ крови
Подготовка к процедуре сдачи крови
- Ряд анализов делают натощак. Например, биохимические (глюкоза, холестерол, билирубин и др.) и серологические тесты (сифилис, гепатит В), гормоны (ТТГ, паратгормон) и др. «Натощак» – это когда между последним приёмом пищи и взятием крови проходит не менее 8 часов (желательно – не менее 12 часов). Сок, чай, кофе, тем более с сахаром – тоже еда, поэтому придётся потерпеть. Можно пить воду.
- Строго натощак (после 12-часового голодания) следует сдавать кровь для определения параметров липидного профиля: холестерол, ЛПВП, ЛПНП, триглицериды.
- Если предстоит сдавать общий анализ крови, последний приём пищи должен быть не позже, чем за 1 час до сдачи крови. Завтрак может состоять из несладкого чая, несладкой каши без масла и молока, яблока.
- Желательно за 1 – 2 дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье – перенесите лабораторное исследование на 1-2 дня. За час до взятия крови воздержитесь от курения.
- Содержание многих анализов в крови подвержено суточным колебаниям, поэтому для ряда исследований кровь следует сдавать строго в определенное время суток. Так, кровь на некоторые гормоны (ТТГ и паратгормон), а также на железо сдают только до 10 утра.
- При сдаче венозной крови нужно исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъём по лестнице), эмоциональное возбуждение. Поэтому перед процедурой следует отдохнуть 10 – 15 минут в приёмной, успокоиться.
- Кровь на анализ сдают до начала приёма лекарственных препаратов (например, антибактериальных и химиотерапевтических) или не ранее чем через 10 – 14 дней после их отмены. Исключение составляют случаи, когда хотят исследовать концентрацию лекарств в крови (например, вальпроевой кислоты, антиконвульсантов). Если вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
- Кровь не следует сдавать после рентгенографии, ректального исследования или физиотерапевтических процедур.
- При гормональных исследованиях у женщин репродуктивного возраста (примерно с 12 – 13 лет и до наступления климактерического периода) на результаты влияют физиологические факторы, связанные со стадией менструального цикла. Поэтому при подготовке к обследованию на гормоны ФСГ, ЛГ, пролактин, эстриол, эстрадиол, прогестерон следует указать фазу цикла. При проведении исследования на половые гормоны строго придерживайтесь рекомендаций вашего лечащего врача о дне менструального цикла, в который необходимо сдать кровь.
- При выполнении исследований на наличие инфекций следует учитывать, что в зависимости от периода инфицирования и состояния иммунной системы у любого пациента может быть отрицательный результат. Но, тем не менее, отрицательный результат полностью не исключает инфекции. В сомнительных случаях рекомендуется провести повторный анализ.
- В разных лабораториях могут применяться разные методы исследования и единицы измерения. Чтобы оценка ваших результатов была корректной и была приемлемость результатов, делайте исследования в одной и той же лаборатории, в одно и то же время. Сравнение таких исследований будет более корректным.
Анализ мочи. Общий анализ мочи
- Накануне сдачи анализа рекомендуется не употреблять овощи и фрукты, которые могут изменить цвет мочи (свекла, морковь и пр.), не принимать диуретики.
- Перед сбором мочи надо произвести тщательный гигиенический туалет половых органов.
- Женщинам не рекомендуется сдавать анализ мочи во время менструации.
- Соберите утреннею мочу в контейнер. Для правильного проведения исследования при первом утреннем мочеиспускании небольшое количество мочи (первые 1 — 2 сек.) выпустить в унитаз, а затем, не прерывая мочеиспускания, подставить контейнер для сбора мочи, в который собрать приблизительно 50-100 мл мочи. Плотно закройте контейнер завинчивающейся крышкой.
- Специализированный пластиковый контейнер — оптимальное средство сбора и транспортировки мочи для лабораторных исследований. Спрашивайте в аптеках. Контейнер представляет собой широкогорлый градуированный полупрозрачный стаканчик емкостью 125 мл с герметично завинчивающейся крышкой. Контейнер стерилен, не требует предварительной обработки и полностью готов к использованию.
Рентгенологическое исследование и магнитно-резонансная томография
Подготовка к процедуре:
В день исследования стоит ограничиться легким завтраком. А если вы страдаете запорами, то накануне утром имеет смысл принять легкое слабительное (регулакс, бисакодил, сенаде). Пациент должен проинформировать медицинский персонал о перенесенных заболеваниях, операциях на органах грудной клетки, о наличии инородных тел в области исследования.
Общие правила очищения пищеварительного тракта перед диагностическим исследованием
Цель: максимально освободить пищеварительную систему от содержимого и газов.
Показания: подготовка к обследованию: ректороманоскопия, ирригоскопия, колоноскопия, пиелография.
- Кишечное кровотечение
- Трещины заднего прохода
- Непереносимость рентгенконтрастных (йодистых) препаратов
Ирригоскопия (Рентгенологическое исследование толстой кишки)
Цель исследования: диагностика заболеваний толстого кишечника: определение формы, положения, состояния слизистой, тонуса и перистальтики отделов толстого кишечника.
Подготовка к процедуре: ьисключить из питания газообразующие продукты (овощи, фрукты, молочные, дрожжевые продукты, черный хлеб фруктовые соки) за 2-3 дня до исследования. Принять 30-60 мл касторового масла в 12-13 часов дня накануне исследования.
поставить 2 очистительные клизмы – вечером накануне исследования и утром, с интервалом в 1 час.
1. Ввести в кишечник через анус с помощью клизмы взвесь бария сульфата (36 -37оС) до 1,5 литра, приготовленного в рентгеновском кабинете.
2. Делается серия снимков.
Внутривенная урография (рентгенологическое исследование почек и мочевыводящих путей)
Цель: диагностика заболеваний почек и мочевыводящих путей
Противопоказания к исследованию: беременность (рентгеновские лучи могут негативно повлиять на развитие плода), рентгеновское исследование с бариевой взвесью в течение последних четырех суток, невозможность пациента находиться в неподвижном состоянии даже короткий промежуток времени, ожирение (снимки при излишней массе тела получаются малоинформативными и нечеткими).
Подготовка к процедуре:
Исключить из питания газообразующие продукты (овощи, фрукты, молочные, дрожжевые продукты, черный хлеб фруктовые соки) в течении 3х дней до исследования. Принимать при метеоризме по назначению врача активированный уголь. Исключить прием пищи за 18-20 часов до исследования. Обеспечить прием слабительного средства по назначению врача накануне перед обедом, ограничить прием жидкости со второй половины дня накануне дня исследования. Поставить очистительную клизму вечером около 22 часов и утром за 1,5-2 часа до исследования. Не принимать пищу, лекарства, не курить, не делать инъекции и другие процедуры утром перед исследованием. Освободить мочевой пузырь непосредственно перед исследованием.
Магнитно-резонансная томография
Обычно для МРТ-исследований не требуется никакой специальной подготовки. Тем не менее, есть случаи, когда подготовиться к МРТ нужно заранее:
Магнитно-резонансная томография брюшной полости является одним из самых высокоточных, информативных и безопасных методов диагностики. Он основан на применении высоких радиочастотных импульсов и магнитного поля. Данный метод не использует вредного ионизирующего излучения. МРТ может успешно заменить гораздо более болезненные, сложные и длительные процедуры.
К органам брюшной полости, которые подвергаются диагностике МРТ, относятся:
- печень,
- поджелудочная железа,
- почки и надпочечники,
- желчный пузырь, желчевыводящие протоки печени,
- селезенка,
- органы желудочно-кишечного тракта (желудок, толстый и тонкий кишечник),
- мягкие ткани брюшины, забрюшинного пространства, живота, лимфатические узлы, кровеносные сосуды данного анатомического региона.
Подготовка к проведению МРТ брюшной полости:
- в течение суток необходимо отказаться от продуктов питания, повышающих газообразование (газированные напитки, кисломолочные продукты, черный хлеб, фрукты, овощи);
- при проведении МРТ селезенки, печени, поджелудочной железы иногда рекомендуют безуглеводную диету за 2-3 дня до процедуры;
в день проведения диагностики желательно употреблять легкую пищу, отказаться от кофе и чая; - после последнего приема пищи должно пройти не менее 6-8 часов;
- следует воздержаться от питья 4-6 часов перед обследованием;
- при повышенном газообразовании рекомендуется принять таблетку Эспумизана или активированного угля;
- за 30-40 минут до процедуры желательно выпить таблетку спазмолитика;
Подготовка к МРТ головного мозга
Специально подготовиться к МРТ нужно лишь в некоторых случаях. В остальных – достаточно иметь в виду несколько аспектов:
- отправляясь на МРТ, нельзя надевать одежду с металлической фурнитурой (молниями, заклепками и т.д.). Иначе придется переодеться в больничную рубаху;
- на МРТ-исследовании придется обойтись без часов, очков, украшений, пирсинга. Также в день обследования лучше не использовать косметику, ибо в составе некоторых косметических средств есть металл;
- в интересах пациента не проносить в комнату с томографом электроприборы и пластиковые карты – они могут выйти из строя под действием магнитного поля.
- Врачу нужно обязательно рассказать о наличии в теле металлических или электронных предметов (имплантатов, протезов, штифтов и т.д.). Помимо того, что они могут выйти из строя и исказить результаты исследования, эти предметы могут еще и нанести травмы.
- Также следует уведомить врача о наличии татуировок, так как в некоторые виды красок входит металл, и при МРТ это вызовет раздражение. Иногда пациентов обследуют медсестры, используя ручной металлодетектор.
УЗИ органов брюшной полости
К необходимым условиям относят:
- предварительное соблюдение режима питания, водной нагрузки;
- правильно соблюдать режим назначения разных исследований в один и тот же день, направленных на выявление патологии органов брюшной полости;
- лечащий врач должен знать о препаратах, которые постоянно принимает больной, о его вредных привычках, соотнести эти данные.
Какие факторы могут привести к искажению картины, полученной при ультразвуковом исследовании.
- Вредные привычки или предварительное эндоскопическое исследование может привести к рефлекторному спазму гладкой мускулатуры кишечника.
- Чрезмерное газообразование.
- Если предварительно вводилось рентген-контрастное вещество, его невыведенные остатки могут дать ложную информацию.
- Ультразвуковые волны хуже проникают (на меньшую глубину) у лиц с избыточным весом, так как они имеют слишком выраженный слой подкожно-жировой клетчатки.
- Высокая двигательная активность пациента (дети младшего возраста, легковозбудимые больные).
- Наличие рубцов или обширных повреждений кожи в местах установления датчика.
Соблюдение диеты
Минимальный срок, за который назначается диета с целью подготовиться к исследованию органов брюшной полости – 3 суток. Если удается начать бесшлаковую диету раньше, это только улучшит результат и облегчит работу врача-диагноста.
Целью питания является снижение газообразования. Это первоочередные мероприятия, на втором месте стоит снижение количества шлаков, нормализация перистальтики и очищение кишечника с помощью медицинских средств.
Продукты, не рекомендованные к употреблению перед УЗИ:
- любые бобовые культуры;
- все газированные напитки;
- черные сорта хлеба;
- молочные продукты;
- свежая выпечка, кондитерские изделия;
- овощи и фрукты в сыром виде;
- жирные сорта мясных и рыбных продуктов;
- алкогольные напитки;
- крепкие напитки, типа чая и кофе.
УЗИ органов брюшной полости проводится только натощак, поэтому последний прием пищи перед утренним исследованием должен быть вечером накануне. Если процедура назначена во второй половине дня, разрешается легкий завтрак из разрешенных блюд и продуктов.
Диетическое питание может состоять:
- мясо нежирных сортов (говядина, телятина, перепелка, курица) в отварном виде;
- рыба нежирная. Разрешается запекать, отваривать, готовить на пару;
- яйца куриные, сваренные вкрутую. Можно одно яйцо в день;
- из круп: перловая, овсяная и гречневая; в виде каш;
- твердые сорта сыра, не жирные.
Помимо перечня продуктов больному даются рекомендации нормализовать режим приема пищи: дробно, мелкими порциями примерно каждые 3 часа. Еда не должна запиваться сразу, чтобы не нарушить ее переваривание и не способствовать образованию шлаков и газов. Из напитков диета допускает сладкий некрепкий чай и негазированную воду, которую пьют за час перед едой или спустя полчаса после приема пищи. Пациент соблюдает питьевой режим — не менее 1,5 литра воды в сутки. Остальные напитки (чай) не входят в этот объем.
Отличается подготовка к УЗИ детей разных возрастов.
- Малышам до года достаточно пропустить одно кормление перед УЗИ органов брюшной полости, это примерно 3 часа до исследования. Пить запрещено за час до обследования.
- Дети с года до трех могут перенести четырехчасовое голодание, а за час до УЗИ отказаться от питья.
- Дети старше 3 лет голодают до УЗИ брюшной полости минимум от 6 до 8 часов. Употребление жидкости завершить за час до посещения кабинета УЗИ.
Использование препаратов для подготовки кишечника.
- Подготовка невозможна без использования лекарств, снимающих симптомы метеоризма. Наиболее часто используемый препарат, который могут применять взрослые и дети, является «Эспумизан». В педиатрической практике разрешены «Боботик», «Инфакол», «Куплатон». Дозировки согласно возрасту, курс приема- 3 дня до начала исследования.
- Если препараты, содержащие симетикон (перечислены выше), не дают полноценного эффекта, или к ним есть противопоказания, желательно применять сорбенты. Это «Смекта», активированный уголь, «белый уголь». Эти лекарства достаточно принять накануне вечером и еще раз до исследования за 3 часа. Активированный уголь принимать можно только взрослым.
- Чтобы компоненты пищи переварились до конца и не вызвали процесса брожения с образованием газов, подготовка может быть дополнена назначением ферментных препаратов типа «Фестала» и «Мезима», но только для взрослых, если нет в анамнезе панкреатита.
Использование Эспумизана
С помощью препаратов подобного рода можно просто и самостоятельно подготовиться к УЗИ органов брюшной полости. Препарат является поверхностно-активным веществом, за счет чего и происходит разрушение пузырей газа в кишечнике и превращение их в воду и свободный газ, который легко выводится самостоятельно или всасывается.
Препарат принимают перед УЗИ по 2 капсулы трижды в день, а утром назначенного дня однократно 2 капсулы.
Очищение кишечника
Это необходимый компонент для того чтобы качественно подготовиться к УЗИ органов брюшной полости.
Очищение кишечника проводят накануне дня исследования во время между 16-18 часами вечера.
Подготовка подразумевает клизму, которую делают с помощью кружки Эсмарха, объем воды-1–1,5 литра. Вода не должна быть теплая, так как это способствует всасыванию токсинов из кишечника. Оптимально использовать прохладную воду, некипяченую.
Существует и альтернатива очистительной клизме — это препараты слабительного действия.
- Сенаде. Принимать по 1 таблетке перед сном. Не желательно повышать дозу, так как это может вызвать усиленное газообразование.
- Фортранс. Продается в пакетиках, рассчитанных на массу 20 кг, только для лиц старше 14 лет. В среднем потребуется от 3 до 4 пакетиков, которые следует растворить в одном литре воды, выпить за 3 часа. Предпочтительное время с 16 до 19 часов вечера.
- Микроклизмы. Это «Микролакс» и «Норгалакс».
Подготовка не может быть осуществлена некоторыми препаратами. Существуют лекарства, основанные на использовании лактулозы. Они тоже направлены на обеспечение легкого опорожнения кишечника, но вопреки этому их для подготовки принимать нельзя, так как они вызывают повышенное газообразование.
Нюансы перед УЗИ:
- исключить курение за 2 часа до процедуры;
- не есть леденцы, не жевать жевательные резинки;
- лицам, страдающим сахарным диабетом, не голодать! Для этого стоит заранее договориться с врачом, проводящим или назначающим исследование, чтобы он перенес процедуру на утреннее время.
- Если Вам в последние 2 дня проводилось рентгенологическое исследование с использованием бария или других рентген — контрастных веществ, предупредите об этом диагноста перед исследованием.
- Желательно отменить спазмолитические препараты, если вы их постоянно принимаете, предварительно проконсультировавшись с врачом. К ним относятся: Папаверин, Но-шпа, Спазмалгон, Папазол, Дибазол.
Материал подготовлен заместителем главного врача по медицинской части Дымковым Иваном Николаевичем.
Анализ на ПСА (простатический специфический антиген)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер
ПСА общий (простатический специфический антиген общий): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания к назначению исследования
Простатический специфический антиген (ПСА) секретируется эпителиальными клетками канальцев предстательной железы. В сыворотке крови он содержится в двух формах – свободной (10%) и связанной с различными антипротеазами (90%). Свободная и связанная фракции составляют общий простатический специфический антиген. Известно, что с возрастом концентрация ПСА увеличивается.
У простатического специфического антигена есть несколько физиологических функций: он разжижает семенной сгусток после эякуляции, выделяет особую субстанцию, которая стимулирует сокращение гладкой мускулатуры семенных пузырьков, обладает ингибирующим (замедляющим) действием на рост клеток, проявляя антиканцерогенный и антиангиогенный эффекты.
Увеличение концентрации сывороточного ПСА при раке простаты происходит из-за роста опухолевых клеток, разрушения пораженного органа и попадания антигена в общий кровоток.
Сывороточный уровень ПСА может повышаться не только при раке предстательной железы, но и при ее доброкачественной гиперплазии (ДГПЖ), и при хроническом простатите, поэтому простатический специфический антиген – это органоспецифический, но не опухолеспецифический маркёр.
Концентрацию ПСА выше 4 нг/мл обнаруживают примерно у 80-90% больных раком предстательной железы и у 10-20% больных аденомой простаты. Повышение уровня ПСА не всегда говорит о злокачественности процесса – значение имеет скорость нарастания концентрации ПСА (при раке это происходит быстрее).
Факторами риска развития рака предстательной железы считают генетическую предрасположенность, возраст мужчины и особенности питания.
Существует связь между уровнем простатического специфического антигена и степенью злокачественности процесса и метастазированием. Так, при значении ПСА выше 50 нг/мл у большинства пациентов может наблюдаться выход онкологического процесса за капсулу органа и поражение регионарных лимфатических узлов.
Мониторирование концентрации ПСА помогает специалистам обнаружить рецидив (возвращение проявлений заболевания по причине неполного выздоровления) или метастазирование (процесс образования вторичных очагов опухолевого роста (метастазов) в результате распространения клеток из первичного очага в другие ткани и/или органы). Например, после простатэктомии (удаления предстательной железы) ПСА должен определяться в крови не выше уровня остаточной концентрации от 0,05 до 0,1 нг/мл. Концентрация ПСА выше этого уровня может свидетельствовать об остаточной опухолевой ткани или метастазах. При этом рекомендовано определять ПСА через 60-90 дней после удаления простаты в связи с возможными ложноположительными результатами.
Эффективность терапии (например, лучевой, гормональной) определяется значимым снижением концентрации ПСА.
Таким образом, показаниями к проведению исследования уровня простатического специфического антигена являются:
- ранняя диагностика рака предстательной железы;
- решение о целесообразности проведения биопсии простаты;
- мониторинг течения заболевания;
- оценка эффективности проводимой терапии рака простаты;
- диагностика метастазирования.
Подготовка к процедуре
Предпочтительно выдержать 4 часа после последнего приема пищи.
Анализ следует проводить до или не ранее чем через 6-7 дней после массажа или пальцевого ректального обследования простаты, трансректального УЗИ, биопсии, лазерной терапии, эргометрии, цистоскопии, колоноскопии, после любых других механических воздействий на простату.
Срок исполнения
До 1 рабочего дня, указанный срок не включает день взятия биоматериала.
Что может повлиять на результат
В случае несоблюдения правил подготовки полученный результат может оказаться некорректным.
Повышенная концентрация ПСА может наблюдаться в течение 10 дней после пальцевого ректального исследования, цистоскопии, колоноскопии, трансуретральной биопсии, простатэктомии или массажа простаты, лазерной терапии, при задержке мочи, эякуляция накануне исследования.
На уровень общего ПСА могут влиять лекарственные препараты – антагонисты андрогенов, аллопуринол, финастерид, циклофосфамид, метотрексат.
ПСА общий (Простатический специфический антиген общий, Prostate-specific antigen total, PSA total)
Исследование общего ПСА в сыворотке крови используют для скрининга рака предстательной железы и оценки целесообразности проведения биопсии. Тест применяют также для контроля эффективности лечения и выявления рецидивов рака простаты.
Анализ ПСА (Простатический специфический антиген) — показания, подготовка, расшифровка

С восьмидесятых годов прошлого века в Центральной Европе и США определение ПСА стало обязательным клиническим анализом. Это один из популярных лабораторных параметров, применяемых в урологической диагностике. В России общепринятым считается определение сывороточного уровня ПСА как минимум один раз в год.
Простатический специфический антиген (ПСА) — это белок, вырабатываемый нормальными и опухолевыми клетками выводных протоков предстательной железы. Относится к органоспецифическим маркерам. Простатический антиген обеспечивает необходимую подвижность сперматозоидов.
Небольшая часть специфического антигена простаты после производства предстательной железой выбрасывается в кровь. В организме мужчины ПСА находится в связанном с белками виде и несвязанном ПСА (свободном). Свободный и связанный составляют общий ПСА. Их примерное соотношение — 9:1.
Результаты ПСА оценивают, отталкиваясь от возраста пациента, объема простаты и дополнительных клинических исследований: биопсии, МРТ, УЗИ, пальпации простаты. Назначение ПСА — естественное разжижение спермы. Поэтому в крови здорового мужчины он всегда присутствует, однако концентрация не должна выходить за рамки допустимых значений.
Когда назначается анализ на ПСА?
Анализ на ПСА является наиболее достоверным при диагностике злокачественных образований простаты и прочих патологических изменений (воспалений или инфекций). Основная цель исследования — выявление онкологии. Манипуляцию рекомендуют ежегодно проходить мужчинам старше пятидесяти — это группа риска. Ранний скрининг показан пациентам с отягощенным анамнезом (у родственников в первой линии была онкология).
Предстательная железа состоит преимущественно из железистой ткани. Она производит секрет, входящий в состав семенной жидкости. Простата чувствительна к концентрации мужских гормонов — андрогенов. Нарушения в органе могут быть связаны с диетой, повышающей уровень холестерина в крови. Также медики связывают некорректную выработку тестостерона и его превращение в дигидротестостерон.
Направление на анализ могут дать при жалобах на болезненное и затрудненное мочеиспускание, а также при увеличении простаты и структурных изменениях ее тканей. Интерпретацию результатов терапевт делает вместе с онкологом и урологом. Биоматериал— сыворотка венозной крови, взятая из локтевой вены на сгибе.
Рак предстательной железы занимает одно из первых мест среди возможных онкологических заболеваний у представителей сильной половины человечества. На ранних стадиях заболевание протекает без выраженных симптомов, поэтому никто не обращает на него внимание. Появившиеся жалобы указывают на прогрессирование диагноза. В этом случае уже можно говорить о 3-4 стадии рака. Скрининг поможет уберечь себя от опасного заболевания.
Исследование общего ПСА
Общее содержание простатичного антигена — важный маркер рака предстательной железы. Его назначают, чтобы проконтролировать эффективность лечения аденомы простаты. Анализ выполняется в рамках комплексного обследования вместе с определением ПСА общего.
В отличие от биопсии предстательной железы считается «золотым стандартом» в диагностике рака. Забор крови менее болезнен, не приводит к осложнениям и имеет минимум противопоказаний.
Для обследования различий между доброкачественной гиперплазией простаты и раком рекомендуют определять как общий, так и свободный ПСА.
Исследование свободного ПСА
Свободный антиген — это активная форма, не связанная с молекулами-блокаторами. Часть белка ПСА, попавшего в кровь, связывается с другими белками, уровень которых возможно измерить. Раковые клетки простаты (в отличие от ее мягких тканей) ПСА больше не производят. Поэтому в этой ситуации процент свободного ПСА минимальный.
Свободный ПСА — маркер, обладающий тканевой специфичностью, а не только онкологической. Анализ имеет значимость при скрининговом обследовании больших групп пациентов. Это безопасный и экономичный метод.
Для анализа общего и свободного ПСА используют сыворотку без посторонних частиц. Материал может храниться при температуре от +2 до +8° С в течение суток. Для более длительного хранения (до трех месяцев) кровь должна быть разделена на аликвоты и заморожена. Следует избегать вторичной заморозки и разморозки. После размораживания образцы тщательно перемешивают.
Биоматериал помещают в герметичные пробирки и направляют на обследование. Предварительно из взятой крови удаляют факторы свертывания. Затем в сыворотку вводятся антитела, меченные ферментом. Они взаимодействуют со свободным ПСА и образуют специфический комплекс. Второй этап — добавление хемилюминесцентного субстрата. Выделяется нетепловое свечение, интенсивность которого регистрируют. Все исследование занимает максимум несколько часов.
Подготовка к анализу
Процедура проводится строго натощак, но не привязана к определенному времени суток. Анализ на ПСА можно сдать как в государственной, так и в частной клинике. Достоверность результата во многом зависит от подготовки пациента. Накануне процедуры необходимо.
- Отказаться от всего жареного, соленого и копченого. Подобная пища провоцирует активную выработку веществ, сходных с онкомаркерами.
- Исключить физические и эмоциональные нагрузки. Стрессовая ситуация способна кардинально изменить работу ферментативной системы. Нельзя ездить на велосипеде.
- Не курить минимум за час до забора крови. Хотя бы сутки не употреблять алкоголь.
- На двое суток ограничивают прием лекарств. Если это невозможно, обязательно оповещают врача о названиях препаратов.
- Воздержаться от полового акта в течение двух дней перед сдачей.
- Важно, чтобы перед процедурой прошло минимум 10 суток с момента последнего массажа предстательной железы. После операции на простате ПСА сдают не ранее, чем через полгода.
В направлении на анализ в случае необходимости указывают наличие подтвержденного диагноза онкологии простаты, а также сведения о ранее проводимых лечебных манипуляциях.
Исследование проводят в комплектной ИФА-лаборатории, в которой имеются шейкер-инкубатор, промывающее устройство и микропланшетный фотометр. Наборы для определения ПСА выпускаются целым рядом российских и зарубежных производителей. При этом отечественные приборы по уровню точности не уступают импортным аналогам. По стоимости анализа они в разы экономичнее.
Норма ПСА
Для онкомаркера разработаны стандартные значения. Однако использовать их можно только в целях общего ознакомления. Самостоятельная интерпретация полученных лабораторных данных не допускается. Это может привести к ухудшению состояния (вплоть до летального исхода).




.png)