Острый и хронический трахеит – шарфом не обойтись
Трахеит – представитель ЛОР заболеваний верхних дыхательных путей, при котором воспаляется слизистая оболочка трахеи. Как отдельное заболевание встречается довольно редко. Существует две основные формы заболевания – острая и хроническая.
В большинстве случаев воспалительного процесса, трахеит объединяется с другими заболеваниями верхних дыхательных путей. Среди них могут быть ринит, синусит, но чаще всего ларингит. С ларингитом у трахеита сложились особенно хорошие отношения, вместе они образуют симбиоз, который называют ларинготрахеитом 1 .
Причины трахеита
Цепочку причин заболевания трахеи отследить довольно легко. Если трахеит возникает на фоне острых вирусных респираторных заболеваний (ОРВИ), то изначальным триггером можно считать недостаточную эффективность иммунитета.
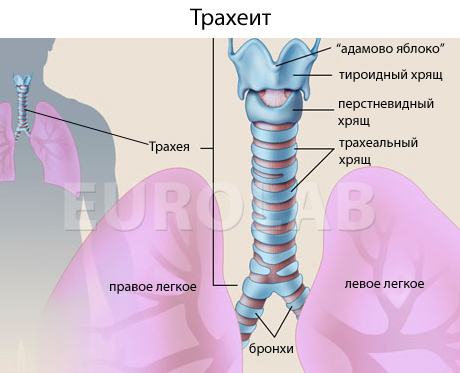
Длина трахеи у взрослого человека составляет 10-13 см и расположена между гортанью и бронхами. Верхняя часть трахеи, соединяющаяся с гортанью, относится к верхней дыхательной системе, а нижняя часть, имеющая разветвление на бронхи, – уже нижняя дыхательная система. При трахеите процесс воспаления происходит в верхней части трахеи. При поражении нижней части трахеи возможны осложнения в виде другого заболевания – бронхита.
Обычно трахеит возникает на фоне других заболеваний дыхательной системы. Если проблему игнорировать, то возможен переход в хроническую форму, которая будет беспокоить человека годами или спровоцирует осложнения, такие как обструкция легких, стеноз гортани (отек), тяжелая форма бронхита и пневмония.
Во время эпидемий, когда концентрация вирусов и патогенов зашкаливает во внешней среде, развитие трахеита не редкость. Атакующими факторами являются возбудители инфекции, которые попадают в дыхательную систему извне и начинают активно действовать под влиянием сторонних факторов, например охлаждения, других вирусных инфекций или иммунодефицита. Под инфекцией подразумеваются вирусы и бактериальная флора, которые способны легко поразить слизистую оболочку трахеи без должной защиты 2 .
Помимо вирусов и бактерий, причиной возникновения острого или хронического трахеита становятся:
- Продолжительное переохлаждение организма
- Длительное воздействие холодного или слишком сухого воздуха
- Вдыхание загрязненного воздуха на опасных производствах
- Курение
- Злоупотребление алкоголем
Отдельно рассмотрим еще одну причину развития такого заболевания, как трахеит – искусственную вентиляцию легких (ИВЛ). То есть физические повреждения трахеи при интубации. Уже после нескольких часов процедуры в трахее образуются дистрофические изменения, которые ведут к глобальным повреждениям слизистой оболочки. После прекращения вентиляции легких поврежденная трахея долгое время останется более уязвимой для возбудителей инфекций 3 .
Симптомы трахеита
Человеку тяжело определить трахеит самостоятельно, чаще предполагается, что проблема с гортанью, то есть развился ларингит. Обычно так и есть, но на фоне ларингита легко пропустить трахеит горла. Поэтому требуется врачебная диагностика.
Общие признаки трахеита легко спутать с признаками ларингита, многие симптомы совпадают 2 :
- Главным симптомом трахеита у взрослых является гиперемия слизистой оболочки трахеи (насыщение кровью сосудов). Сосуды расширяются, растет отек.
- Возникает приступообразный кашель, чаще ночной. В начале заболевания кашель сухой, позже дополняется выделениями слизисто-гнойной мокроты с небольшими сгустками крови.
- Боль после приступов кашля. Очаг боли либо в гортани, либо позади грудины.
- Потеря голоса и хрипота.
- Общая слабость, недомогание и повышение температуры.
Острый трахеит
Острая форма трахеита протекает параллельно острым заболеваниям дыхательных систем, расположенных выше трахеи. То есть заболевание возникает резко и длится недолго, особенно при комплексном лечении всех пораженных участков дыхательной системы.
Острый трахеит встречается в первичной и вторичной формах. Первичная форма означает, что заболевание возникло само по себе. Вторичная форма – что трахеит стал следствием другого инфекционного заболевания. Первая форма встречается крайне редко.
Вызвать инфекционный трахеит могут следующие виды инфекций:
- Бактериальная – стафилококки и стрептококки (бактериальный трахеит);
- Вирусная – все виды ОРВИ (вирусный трахеит);
- Грибковая – аспергилл, актиномицеты и кандида (кандидозный трахеит);
- Вирусно-бактериальная инфекция (вирусно-бактериальный трахеит).
Хронический трахеит
Симптомы хронического и острого трахеита и сам процесс протекания заболевания практически идентичны. Главное отличие хронического трахеита от острого – в длительном течении болезни. Симптомы трахеита то затихают, то разгораются вновь во время очередного натиска ОРВИ. При обострении хронической формы заболевания кашель более сильный, а боль в области груди доставляет больший дискомфорт.
Как правило, хроническая форма развивается на фоне недолеченного острого трахеита в результате проблем с иммунной системой или воздействия неблагоприятных факторов. Но в редких случаях хронический трахеит возникает локально, развиваясь одновременно с бронхитом у людей, подверженных курению, алкоголю, при болезнях печени, почек и сердца.
В качестве возбудителя по-прежнему выступает вирусная, бактериальная, грибковая инфекция или, в редких случаях, аллергическая реакция.
У отдельных групп людей хроническая форма трахеита развивается с большей вероятностью. Этому способствуют 2 :
- Курение и употребление алкоголя, особенно во время инфекционного трахеита
- Сниженный иммунитет или иммунодефицит, наследственный и приобретенный
- Экология и вредное место работы (постоянное вдыхание газов, пыли и прочего)
- Болезни печени, сердца и почек
- Другие хронические заболевания дыхательной системы – синусит, гайморит, ринит или ларингит
Диагностика трахеита
Помимо стандартного сбора анамнеза, внешнего осмотра, оценки функции дыхания, первичного осмотра горла и аускультации при помощи фонендоскопа существуют лабораторные и инструментальные методы диагностики, а также дополнительные исследования, которые могут вывести врача на трахеит 4 . Именно на основании диагностики определяются причины трахеита и методы его лечения.
- Общий и биохимический анализ крови. Самый простой анализ, позволяющий различить вирусную и бактериальную инфекцию (по С-реактивному белку и другим показателям)
- Рентген или рентгенография. Самый привычный и знакомый способ проверки грудной клетки. Снимок можно сделать в передней или боковой проекциях. На снимке четко просматриваются легкие и трахея. Благодаря рентгену выделить признаки появления трахеита и отличить его от бронхита или пневмонии становится гораздо легче.
- Взятие и исследование мазков. Стандартная процедура, при которой врач при помощи стерильного ватного тампона берет мазок из ротовой полости. Далее материал поступает в лабораторию, где проводят все необходимые исследования, выявляя возбудителя и его чувствительность к антибиотикам.
- Ларинготрахеоскопия. В дело вступает эндоскоп. Это исследование является наиболее информативным. Специальная трубка с камерой вводится в гортань и трахею, тем самым врач визуально может выявить характерные особенности, отек, покраснения и т.д. и возможные причины происхождения заболевания (при вирусном поражении есть специфические изменения органа). Если при исследовании затрагиваются бронхи, то процедура называется трахеобронхоскопия.
- Взятие мокроты на анализ. В данном случае собирается мокрота больного человека и направляется на бактериологическое исследование (микробиологическое исследование). Данная процедура используется для более комплексной диагностики при хроническом кашле, чтобы исключить другие бактериальных заболевания (туберкулез).
- Фарингоскопия. Стандартный метод – врач осматривает горло при помощи шпателя. В первую очередь диагностируется фарингит, что даёт понять о возможном развитии трахеита.
- Риноскопия. Процедура представляет собой осмотр носовой полости. Для этого используется оптический прибор – риноскоп. Выявляется ринит как следствие респираторной инфекции, а значит, возможно прогрессирование трахеита.
- Рентгенография пазух носа. Рентген, снимки которого определят наличие гайморита или синусита при подозрении на них. Прогрессирование заболевания может отразиться и на развитии воспаления в трахее.
- Аллергопробы. В редких случаях трахеит возникает по причине аллергической реакции. Аллергопробы позволяют определить, на какие аллергены отвечает организм. На кожу наносятся различные вещества, если последует реакция в виде красноты, зуда или отека, то аллерген установлен.
Помимо помощи терапевта и отоларинголога (ЛОР), для определения причин и постановки диагноза могут потребоваться консультации таких врачей, как аллерголог, пульмонолог и даже фтизиатр.
Лечение трахеита
Трахеит у взрослых требует комплексного лечения. Врачи прекрасно знают, как лечить трахеит, независимо от формы, острой или хронической. Они готовы дать общие советы, подобрать метод диагностики и назначить правильное лечение.
Лечиться нужно обязательно, а среди общих рекомендаций можно выделить:
- Обеспечение высокой влажности и температурного режима (прохладный воздух);
- Соблюдение механической и химической диеты, при которых исключаются «жесткие» продукты, а также острое, жирное и жареное;
- Обязательное употребление большого количества воды комнатной температуры;
- Избегать сильного переохлаждения;
- Уменьшить речевую нагрузку, особенно если с голосом связана основная рабочая деятельность.
При хроническом виде заболевания подобные рекомендации стоит соблюдать постоянно, а не только во время обострений заболевания. К лечению трахеита нужно подходить с особой ответственностью, иначе избавиться от хронической формы будет непросто, даже используя медикаментозные средства 1 .
Врачи знают, как быстро вылечить трахеит и могут назначить следующие лекарственные средства 3 :
- Муколитические (отхаркивающие) средства или противокашлевые, в зависимости от типа кашля;
- Антигистаминные средства (противоаллергические);
- Жаропонижающие препараты при необходимости;
- Противовирусные препараты;
- Иммуностимуляторы;
- Антибиотики при серьёзных осложнениях (при подтвержденной бактериальной инфекции).
Местная терапия включает в себя ингаляции, в том числе с использованием небулайзера, а также применение различных аэрозолей.
В большинстве случаев быстро вылечить острый трахеит можно за 2-3 недели 4 . Если болезнь продолжается, то возможен переход в хроническую форму. Могут развиваться осложнения, такие как пневмония или бронхит. Лечение хронического трахеита – процесс затяжной и в большинстве случаев зависит от силы иммунной системы человека.
Взрослые люди не должны задумываться о лечении трахеита в домашних условиях, у врачей уже давно есть ответы. Болезнь всегда легче предотвратить, особенно это касается хронических форм заболеваний верхних дыхательных путей. Требуется профилактика и подзарядка иммунитета, ведь именно он борется с инфекцией.
Нередко развитие трахеита становится следствием ослабленного местного иммунитета в носоглотке при параллельно протекающих заболеваниях. Для его восстановления можно воспользоваться иммуномодуляторами, например ИРС®19 – лекарственным препаратом на основе бактериальных лизатов 5 .
ИРС®19 оказывает помощь в борьбе, а также в профилактике вирусных и бактериальных инфекций 5 . Препарат помогает местному иммунитету противостоять вирусам и бактериям на слизистых оболочках 7 .
Принцип работы иммуностимулирующего средства прост: в его составе заключены лизаты (частички) бактерий, которые стимулируют и заряжают иммунитет на борьбу с опасными бактериями и вирусами 5 . Местному иммунитету становится легче победить бактерии и вирусы, осевшие на слизистых дыхательных путей 7 . Лекарство выпускается в виде удобного назального спрея.
Трахеит
Трахеит — воспаление слизистой оболочки трахеи. Трахея — орган, по которому воздух проходит из гортани в бронхи. Это хрящевая трубка, расположенная между гортанью и бронхами. Заболевание может развиваться как у взрослых, так и у детей любых возрастов. Трахеит характеризуется першением в горле и сухим кашлем по ночам и в утреннее время. Часто также наблюдаются неприятные ощущения в груди.
Виды трахеита
Трахеит может быть острым и хроническим. Острый развивается и протекает быстро и хорошо поддается лечению. При правильно подобранной терапии полностью избавиться от заболевания возможно примерно за 2-3 недели.
Хронический трахеит имеет вялое и долгое течение (у некоторых пациентов на протяжении всей жизни), с обострениями и ремиссиями. Бывает двух видов:
- Атрофический – при этой разновидности трахеита слизистая оболочка истончается. На поверхности трахеи образуются корочки. Пациента мучает сухой кашель.
- Гипертрофический – слизистая оболочка трахеи утолщается. У пациента наблюдается кашель с мокротой.
Причины развития трахеита
Главной причиной острого трахеита является вирусная, реже бактериальная инфекция. Однако само по себе наличие вирусной (или другой) инфекции далеко не всегда приводит именно к этому заболеванию. На развитие трахеита огромное влияние оказывают сопутствующие факторы:
- вдыхание сухого, горячего или холодного воздуха;
- курение;
- поражение дыхательных путей токсичными веществами (при работе на вредном производстве);
- воспалительные процессы в носоглотке или носовой полости;
- заболевания сердечно-сосудистой системы;
- регулярное переохлаждение;
- механические травмы слизистой оболочки трахеи;
- аллергия;
- дыхание ртом (при заложенности носа различной этиологии);
- хронические болезни дыхательных путей;
- злоупотребление алкоголем.
К группе риска относятся люди, работающие в горячих цехах, шахтах, на химических и нефтеперерабатывающих производствах, фермах.
Трахеит часто сопутствует бронхиту, риниту, ларингиту, фарингиту. Реже может развиваться как отдельное заболевание.
Хронический трахеит возникает вследствие недолеченной острой формы заболевания, поэтому очень важно своевременное начало лечения болезни.
Симптомы трахеита
Один из главных симптомов воспаления слизистой оболочки трахеи — кашель. Он имеет особый характер:
- возникает приступами;
- чаще всего проявляется по ночам или утрам;
- усиливается при разговоре, резких вдохах, смехе, перепадах температуры воздуха, резких запахах, вдыхании дыма.
Кашель сначала сухой, но через один или два дня начинает сопровождаться мокротой.
Также при трахеите наблюдаются следующие симптомы:
- боль в груди (при кашле);
- першение, болезненные ощущения в горле;
- охриплость голоса;
- общее недомогание;
- повышение температуры тела до 37-38 градусов.
Диагностика трахеита
Врач собирает анамнез, выслушивает жалобы пациента, проводит общий осмотр, исследуя гортань с помощью ларингоскопа и прослушивая легкие больного. Также назначается общий анализ крови. На основании полученной информации ставится диагноз. Если этих сведений недостаточно, могут быть назначены:
- анализ мокроты для выявления возбудителя инфекции;
- спирография — исследование проходимости дыхательных путей, необходимо для исключения хронической обструктивной болезни легких и бронхиальной астмы;
- рентген грудной клетки (чтобы исключить воспаление легких).
Лечение трахеита
Лечение неосложненного трахеита осуществляется амбулаторно, при осложнениях может возникнуть необходимость в госпитализации. Также в больницу могут поместить пожилых или ослабленных пациентов во избежание развития осложнений в виде воспаления легких и бронхита.
Лечение острого трахеита:
- Устранение причины развития патологии. Если заболевание возникло из-за вирусной инфекции, назначаются противовирусные средства и иммуностимуляторы. При наличии аллергии необходимы антигистаминные препараты. Бактериальную инфекцию лечат антибиотиками.
- Коррекция хронических заболеваний, спровоцировавших развитие трахеита.
- Лечение кашля. При сухом кашле назначают средства, позволяющие сократить количество приступов. При наличии мокроты необходимы отхаркивающие препараты.
- Облегчение состояния. Назначается поддерживающая терапия. Она подразумевает использование лекарственных средств растительного происхождения. Также показано проведение ингаляций (только после консультации с врачом). . Их можно проводить только в том случае, если у больного трахеитом нет лихорадки.
В период лечения пациенту рекомендуется обильное теплое питье (морсы, отвары и настои липового цвета, шиповника, малины). Питаться необходимо пищей, содержащей большое количество витаминов и минеральных веществ. Комнату, в которой находится пациент, нужно регулярно проветривать. Больного следует оградить от воздействия табачного и другого дыма, пыли, резких запахов. Желательно отказаться от использования бытовой химии и парфюмерии.
Хронический трахеит лечат примерно так же, как и острый: с применением противовирусных средств или антибиотиков, ингаляций, отхаркивающих средств.
Лечение трахеита может потребовать участия пульмонолога и аллерголога.
Профилактика трахеита
Чтобы избежать заболевания трахеитом, необходимо проводить общую профилактику ОРЗ. К превентивным мерам относятся закаливание, правильное питание, регулярная физическая активность. Важно отказаться от вредных привычек (курения и употребления алкоголя). Своевременное лечение любых инфекционных заболеваний также позволит предотвратить трахеит.
Трахеит
Трахеит (лат. tracheitis) – воспаление слизистой оболочки трахеи. Различают острый и хронический трахеит.
Что провоцирует / Причины Трахеита:
Острый трахеит редко бывает изолированным; обычно он протекает в сочетании с острым ринитом, фарингитом и ларингитом. Наиболее частой причиной острого трахеита является вирусная инфекция, реже стафилококк, стрептококк и др. Развитию трахеита способствуют вдыхание сухого, холодного или запыленного воздуха, раздражающих паров и газов.
Морфологические изменения в трахее при остром трахеите характеризуются отеком, инфильтрацией и гиперемией слизистой оболочки, на поверхности которой можно обнаружить скопления слизи, в ряде случаев (например, при гриппе) – точечные кровоизлияния.
Хронический трахеит может развиться из острого. Часто он возникает у лиц, злоупотребляющих курением и алкоголем, а также при застойных явлениях в дыхательных путях на почве эмфиземы легких, болезней сердца, почек; нередко причиной его бывают хронические воспалительные заболевания полости носа и околоносовых пазух.
При хроническом трахеите могут наблюдаться как гипертрофические, так и атрофические изменения слизистой оболочки трахеи. Гипертрофический трахеит характеризуется расширением сосудов и набуханием слизистой оболочки, усиленным выделением слизи и гнойной мокроты. При атрофии слизистая оболочка истончается, приобретает сероватый цвет, становится гладкой, блестящей, иногда покрывается мелкими корками, вызывающими мучительный кашель. Атрофический хронический трахеит обычно сопутствует атрофии слизистой оболочки вышерасположенных дыхательных путей.
Симптомы Трахеита:
Симптомы острого трахеита обычно проявляются вслед за развитием острого воспаления вышележащих отделов дыхательных путей. Наиболее характерный признак трахеита – сухой кашель ночью и особенно утром, а также приступы кашля при глубоком вдохе, смехе, плаче, при смене температуры воздуха. Во время и после приступа кашля ощущается саднящая боль в глотке и за грудиной, вследствие чего больные стараются ограничить дыхательные движения. В таких случаях, особенно у детей, дыхание становится поверхностным и учащенным. Даже небольшое скопление мокроты в области бифуркации трахеи вызывает очередной приступ сильного судорожного кашля. При сопутствующем ларингите голос может быть хриплым. При перкуссии и аускультации легких отклонений от нормы обычно не отмечается. Общее состояние больного обычно страдает незначительно, температура тела чаще немного повышена, особенно по вечерам; у детей она может достигать 39°. Мокрота вначале вязкая, слизистого характера, отходит с трудом в небольшом количестве. Постепенно (начиная с 3-4-го дня) она становится слизисто-гнойной, более обильной, отделяется легче: боль при кашле становится менее интенсивной.
Иногда одновременно с трахеей воспалительный процесс захватывает крупные бронхи и клиническая картина приобретает характер трахеобронхита при котором кашель более мучителен и постоянен, чем при трахеите, температура тела выше.
Наиболее частым осложнением трахеита и трахеобронхита является распространение воспалительного процесса на слизистую оболочку нижележащих дыхательных путей. Особенно опасно развитие бронхопневмонии в старческом возрасте и бронхиолита у детей.
Основной симптом хронического трахеита – приступообразный мучительный кашель, особенно по ночам и в утренние часы, сопровождающийся болью в области груди. Мокрота у больного хроническим трахеитом в одних случаях может быть скудной и вязкой, в других – обильной и слизисто-гнойной. Однако, несмотря на свою консистенцию, практически всегда она очень легко отделяется. Течение болезни у большинства больных длительное, с обострениями.
Диагностика Трахеита:
Диагноз острого трахеита основывается на клинической картине, данных анамнеза, а также результатах осмотра трахеи с помощью ларингоскопа.
При аускультации легких в начальной стадии трахеобронхита прослушиваются сухие, позднее – незвучные влажные мелко- и среднепузырчатые хрипы, рассеянные по обоим легким (преимущественно в области корня и нижних долей).
Лечение Трахеита:
Лечение острого трахеита должно быть направлено прежде всего на устранение причинных и способствующих возникновению трахеита факторов. Больному назначают горчичники на грудную клетку, при симптомах интоксикации или распространении процесса на нижележащие отделы дыхательных путей – сульфаниламидные препараты и антибиотики, в т.ч. в виде аэрозолей, при мучительном кашле – кодеин, либексин, при затрудненном отхождении мокроты – отхаркивающие средства – траву термопсиса, корень алтея, солодки и др., щелочные ингаляции.
Если предполагается вирусная инфекция (в первую очередь грипп А и В), назначают ремантадин по схеме: в 1-й день – 0,1 г 3 раза в день, во 2-й и 3-й дни – 0,1 г 2 раза в день, на 4-й день – 0,1 г 1 раз в день после еды.
Ремантадин эффективен больше в первые дни лечения. При неопределенной вирусной инфекции используют интерферон в виде повторных орошений (0,6 мг на процедуру) слизистой оболочки носоглотки и трахеи. Без применения противовирусных средств лечение в основном носит симптоматический характер: горчичники на область грудины и между лопатками, жаропонижающие и противовоспалительные средства (аспирин, парацетамол), горячее питье маленькими глотками, тепловые ингаляции.
Для ингаляций целесообразно использовать обычный паровой или ультразвуковой ингалятор. Однако тепловые ингаляции можно проводить в домашних условиях и при их отсутствии. Для проведения паровой ингаляции можно приспособить эмалированную кастрюлю, в которой нагревается 4-5 стаканов воды с добавлением в нее различных лекарств, обусловливающих мягкое противовоспалительное действие (5-10 капель 5-10%-ной настойки йода, 1-2 ст. л. измельченных листьев эвкалипта, 0,5-1 ч. л. эвкалиптового, ментолового или анисового масла).
Из плотной бумаги сворачивают конусовидную воронку, широким концом которой плотно прикрывают кастрюлю, при этом больной дышит через узкий конец воронки, вводимый в рот. Дышать паром над кастрюлей можно также закрывшись широким полотенцем или простыней на расстоянии 20-30 см, имея в виду, чем больше это расстояние, тем ниже температура пара. Указанные тепловые ингаляции следует проводить по 5 минут несколько раз в день в течение 3-5 дней.
В терапии острого и при обострениях хронического трахеита используют прополис (пчелиный клей) – клейкое, смолистое с приятным запахом, зеленовато-коричневого цвета вещество, собираемое и вырабатываемое пчелами. Применяют ингаляции прополиса. Для этого 60 г прополиса и 40 г воска необходимо поместить в алюминиевую посуду емкостью 300 мл и поставить ее в другую посуду большего размера с кипящей водой. Дышать утром и вечером по 10-15 минут.
Еще одним средством для проведения ингаляции являются лечебные ароматические масла. Растительные масла способны защищать слизистую оболочку от агрессивного действия микроорганизмов, препятствовать развитию бактерий. Это важно, поскольку часто на фоне вирусной инфекции присоединяется бактериальный компонент. Кроме того, некоторые ароматические масла обладают выраженным противовирусным эффектом. Поскольку масляные составы нельзя использовать в небулайзерах и ультразвуковых ингаляторах, для лечения трахеита с помощью этих натуральных компонентов можно использовать спрей для горла Олефар.
Это единственный в Украине спрей для горла полностью на натуральной основе, ужедоказавший свою высокую эффективность в северных странах – Финляндии и странах Прибалтики.
В состав Олефара входят растительные масла, полученные изоблепихи, корицы, календулы и чайного дерева;даже в качестве вспомогательных компонентов, используются масло перечной мяты и рапсовое масло. Распылитель спрея изготовлен так, чтобы препарат мог достигать места назначения – гортани и трахеи, не оседая на небных дужках и языке.
Благодаря своему составу, Олефар оказывает бактерицидное, антисептическое, противовоспалительное, иммуностимулирующее, заживляющее, обезболивающее действие, так-как доставляетна слизистую оболочку дыхательных путей ряд необходимых биологически активных веществ. микроэлементов и витаминов.
Также Олефар обволакивает слизистую и защищает ее, создавая барьер для дальнейшего проникновения болезнетворных микроорганизмов.
При изнуряющем сухом кашле показаны противокашлевые средства (кодеин, либексин, глауцин и т. д.). При затруднении отхождения мокроты – отхаркивающие средства. В случаях сочетания трахеита с острым фарингитом, ларингитом в 1-3-й дни заболевания эффективны микстура апоморфина гидрохлорида по 1 ст. л. каждые 2-3 часа, применяют и настой термопсиса, алтея. При гнойной мокроте назначают сульфаниламидные препараты, антибиотики (лучше в аэрозолях). Также показана витаминотерапия (витамины А и С по 3 мг и 0, 1 г соответственно 3 раза в день).
Прогноз неосложненного острого трахеита при своевременном лечении обычно благоприятный – через 1-2 нед. наступает выздоровление.
Лечение хронического трахеита основывается на тех же принципах, что и при остром трахеите. При гнойной и слизисто-гнойной мокроте используют антибиотики широкого спектра действия (ампициллин 2-3 г в сутки, курс лечения 1,5-3 недели; доксициклин 0,2 г в первый день и по 0,1 г в последующие дни, курс лечения 7-14 дней).
Показаны ингаляции фитонцидов чеснока или лука (сок чеснока и лука готовят перед ингаляцией, смешивают с 0,25%-ным раствором новокаина или изотоническим раствором натрия хлорида в пропорции 1 часть сока на 3 части растворителя). Ингаляции проводят 2 раза в день (на курс 20 ингаляций). К фитонцидам также относят хлорфиллипт. Применяется внутрь 1%-ный спиртовой раствор по 25 капель 3 раза в день.
Показаны отхаркивающие средства рефлекторного действия (усиливают секрецию бронхиальных желез, разжижают мокроту). Из отхаркивающих средств назначают обильное щелочное питье, 3%-ный раствор калия йодида, настои и отвары алтея, термопсиса до 10 раз в день, ингаляции 2%-ным раствором натрия гидрокарбоната. Отхаркивающие средства применяют как в период обострения заболевания, так и в период ремиссии.
Прогноз в отношении выздоровления при своевременном и правильном лечении хронического трахеита чаще благоприятный.
Профилактика Трахеита:
Профилактика как острого, так и хронического трахеита направлена на своевременное устранение причин, вызывающих трахеит, укрепление организма, особенно лиц, предрасположенных к острым заболеваниям верхних дыхательных путей. В этом случае также можно воспользоваться спреем для горла Олефар, который обволакивает слизистую и защищает ее, таким образом создает барьер для дальнейшего проникновения микроорганизмов в слизистую. Большое значение имеют закаливание, снижение запыленности и загазованности воздуха.
К каким докторам следует обращаться если у Вас Трахеит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Трахеита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни органов дыхания:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Трахеит
Трахеит — воспалительное заболевание трахеи, чаще инфекционного характера. Трахеит сопровождается приступообразным кашлем сухого характера или с выделением густой слизистой или слизисто-гнойной мокроты, а также болевыми ощущениями за грудиной во время и после кашля. Диагностика трахеита включает клинический анализ крови, ларинготрахеоскопию, бактериологическое исследование мокроты и мазков из зева, рентгенографию легких, консультацию фтизиатра, аллерголога, пульмонолога. Лечение проводится этиотропными препаратами (антибактериальными, противовирусными, антиаллергическими), муколитиками, отхаркивающими или противокашлевыми средствами, методами физиотерапевтического воздействия.
Общие сведения
Как самостоятельное заболевание трахеит встречается достаточно редко. В большинстве случаев наблюдается сочетанное поражение дыхательных путей с развитием ларинготрахеита или трахеобронхита. Кроме того, трахеиту часто предшествует или сопутствует ринит и фарингит. Трахеит аллергической природы обычно развивается совместно с аллергическим конъюнктивитом и аллергическим ринитом.
Причины возникновения трахеита
Трахеит инфекционного генеза возникает при попадании в организм находящихся во вдыхаемом воздухе вирусов или бактерий. Поскольку большинство возбудителей инфекций дыхательных путей нестойки во внешней среде, заражение может произойти лишь при непосредственном контакте с больным. Возможно развитие трахеита на фоне гриппа, парагриппа, краснухи, кори, скарлатины, ветряной оспы. Бактериальный трахеит могут вызывать пневмококки, стафилококки, палочка инфлюэнцы, стрептококки. Однако чаще всего бактериальный трахеит возникает при активации патогенных свойств находящейся в дыхательных путях условно-патогенной флоры.
К факторам, способствующим развитию трахеита, относятся: запыленность вдыхаемого воздуха, табачный дым, неблагоприятные климатические условия: слишком жаркий или холодный, влажный или сухой воздух. В норме вдыхаемый воздух вначале проходит через нос, где он согревается и увлажняется. В полости носа оседают крупные частицы пыли, которые затем удаляются из организма под действием ресничек эпителия слизистой или в процессе чиханья. Нарушение этого механизма происходит при заболеваниях, приводящих к затруднению носового дыхания: рините, синусите, атрезии хоан, аденоидах, опухоли или инородном теле носа, искривлении носовой перегородки. В результате вдыхаемый воздух сразу поступает в гортань и трахею и может вызвать их переохлаждение или раздражение, провоцирующие развитие трахеита.
Благоприятствует возникновению инфекционного трахеита ослабленное состояние макроорганизма, что может наблюдаться при наличие хронических инфекционных очагов (тонзиллит, пародонтит, гайморит, хронический отит, аденоиды), иммунодефицитных состояний (ВИЧ-инфекция, последствия лучевой или химиотерапии), хронических инфекций (туберкулез, сифилис) и соматических заболеваний (хронический гепатит, цирроз печени, язвенная болезнь желудка, ИБС, сердечная недостаточность, ревматизм, хроническая почечная недостаточность, сахарный диабет).
Трахеит аллергического генеза представляет собой аллергическую реакцию, развивающуюся в ответ на вдыхание различных аллергенов: домашней, производственной или библиотечной пыли, пыльцы растений, микрочастиц шерсти животных, химических соединений, содержащихся в воздухе производственных помещений химической, фармацевтической и парфюмерной промышленности. Аллергический трахеит может возникать на фоне инфекционного, являясь при этом результатом аллергической реакции на микробные антигены. В таких случаях трахеит носит название инфекционно-аллергический.
Классификация трахеита
В клинической отоларингологии выделяют инфекционный, аллергический и инфекционно-аллергический трахеит. В свою очередь инфекционный трахеит делят на бактериальный, вирусный и бактериально-вирусный (смешанный).
По характеру течения трахеит классифицируют на острый и хронический. Острый трахеит возникает внезапно и имеет небольшую длительность (в среднем 2 недели). При его переходе в хроническую форму наблюдаются периодические обострения, которые чередуются с периодами ремиссии. Хронический трахеит приводит к морфологическим изменениям слизистой трахеи, которые могут носить гипертрофический или атрофический характер.
Симптомы трахеита
Основным симптомом трахеита является кашель. В начале своего появления он носит сухой характер, затем наблюдается выделение густой слизистой мокроты. Для трахеита типично приступообразное возникновение мучительного кашля после глубокого вдоха, во время крика, плача или смеха. Приступ кашля сопровождается болевыми ощущениями за грудиной и заканчивается отделением небольшого количества мокроты. Боль за грудиной может сохраняться некоторое время после кашля. Через несколько дней от начала трахеита количество мокроты увеличивается, ее консистенция становится более жидкой. При бактериальном или вирусно-бактериальном трахеите мокрота зачастую приобретает гнойный характер.
В начале заболевания трахеитом может происходить подъем температуры тела до фебрильных цифр, однако чаще наблюдается субфебрилитет. Характерно незначительное повышение температуры к вечеру, отмечается чувство усталости к концу дня. Симптомы интоксикации не выражены. Но изматывающий упорный кашель доставляет больному значительный дискомфорт, провоцируя появление раздражительности, головных болей и расстройств сна.
При наличие сопутствующего трахеиту фарингита или ларингита пациенты предъявляют жалобы на жжение, першение, сухость, щекотание и другие неприятные ощущения в горле. Возможно увеличение шейных лимфатических узлов из-за развития в них реактивного лимфаденита. Перкуссия и аускультация легких у больных трахеитом может не выявлять никаких патологических отклонений. В отдельных случаях наблюдаются диффузные сухие хрипы, выслушивающиеся обычно в области бифуркации трахеи.
У пациентов с хроническим трахеитом кашель носит постоянный характер. Усиление кашля наблюдается ночью и после сна, в течение дня кашель может практически отсутствовать. При гипертрофической форме хронического трахеита кашель сопровождается выделением мокроты, при атрофической — отмечается сухой приступообразный кашель, обусловленный раздражением слизистой трахеи скопившимися на ней корками. Обострение хронического трахеита характеризуются усилением кашля, неоднократными приступами изматывающего кашля, происходящими в течение дня, субфебрилитетом.
При аллергическом трахеите резко выражены неприятные ощущения за грудиной и в области глотки. Кашель приступообразный упорный и мучительный, сопровождается интенсивной болью за грудиной. На высоте приступа кашля у детей может наблюдаться рвота. При перкуссии и аускультации легких патологические изменения часто отсутствуют. Как правило, аллергическому трахеиту сопутствуют симптомы аллергического ринита, возможен аллергический кератит и конъюнктивит.
Осложнения трахеита
При трахеите инфекционной этиологии распространение воспалительного процесса ниже по дыхательным путям приводит к возникновению бронхо-легочных осложнений: бронхита и пневмонии. Чаще наблюдается трахеобронхит и бронхопневмония. О вовлечении в инфекционный процесс бронхиального дерева свидетельствует более высокая температура тела, усиление кашля, появление в легких жесткого дыхания, диффузных сухих и влажных крупно- и среднепузырчатых хрипов. При развитии пневмонии отмечается ухудшение общего состояния больного трахеитом и усугубление симптомов интоксикации, возможно появление болей в грудной клетке во время кашля и дыхания. В легких перкуторно может определяется локальное притупление звука, в ходе аускультации выслушивается ослабленное дыхание, крепитация, влажные мелкопузырчатые хрипы.
Постоянный воспалительный процесс и морфологические изменения слизистой при хроническом трахеите могут стать причиной появления эндотрахеальных новообразований как доброкачественного, так и злокачественного характера. Под продолжительным воздействием аллергенов аллергический трахеит может осложниться развитием аллергического бронхита и его переходом в бронхиальную астму, сопровождающуюся одышкой с затрудненным выдохом и приступами удушья.
Диагностика
Как правило, пациенты с трахеитом обращаются к терапевту. Однако для уточнения диагноза и характера воспалительных изменений (особенно при хроническом трахеите) необходима консультация отоларинголога. Пациенту также назначают клинический анализ крови, ларинготрахеоскопию, взятие мазков из зева и носа с их последующим бактериологическим исследование, бакпосев мокроты и ее анализ на КУБ.
Наличие в анамнезе пациента указаний на аллергические заболевания (поллиноз, экзему, атопический дерматит, аллергический дерматит) говорит о возможной аллергической природе трахеита. Определить характер трахеита позволяет клинический анализ крови. При трахеите инфекционного генеза в общем анализе крови отмечаются воспалительные изменения (лейкоцитоз, ускорение СОЭ), при аллергическом трахеите воспалительная реакция крови выражена незначительно, отмечается повышенное количество эозинофилов. Для окончательного исключения или подтверждения аллергического трахеита необходима консультация аллерголога и проведение аллергологических проб.
Ларинготрахеоскопия при остром трахеите выявляет гиперемию и отечность слизистой трахеи, в некоторых случаях (например, при гриппе) петехиальные кровоизлияния. Картина гипертрофического хронического трахеита включает цианотичную окраску слизистой и ее значительное утолщение, по причине которого граница между отдельными кольцами трахеи не визуализируется. Атрофическая форма хронического трахеита характеризуется бледно-розовой окраской, сухостью и истончением слизистой, наличием на стенках трахеи обильных корок.
При подозрении на туберкулез пациента направляют к фтизиатру, при развитии бронхо-легочных осложнений — к пульмонологу. Дополнительно проводят риноскопию, фарингоскопию, рентгенографию легких и околоносовых пазух. Трахеит необходимо дифференцировать от бронхита, коклюша, ложного крупа, дифтерии, туберкулеза, рака легких, инородного тела гортани и трахеи.
Лечение трахеита
В первую очередь проводится этиотропная терапия трахеита. При бактериальном трахеите применяются антибиотики (амоксициллин, цефтриоксон, азитромицин), при вирусном — противовирусные средства (протефлазид, умифеновир, препараты интерферона), при аллергическом — противоаллергические препараты (лоратадин, дезолоратадин, хифенадин). Применяются отхаркивающие средства (корень алтея, мать-и-мачеха, термопсис) и муколитики (ацетилцестеин, бромгексин). При мучительном сухом кашле возможно назначение противокашлевых препаратов. Пациентам с хроническим трахеитом дополнительно показана иммунокоррегирующая терапия.
Хорошо зарекомендовала себя при трахеите ингаляционная терапия (щелочные и масляные ингаляции), введение в дыхательные пути лекарственных растворов при помощи нейбулайзера, спелиотерапия. Из физиотерапевтических средств применяется УВЧ и электрофорез на область трахеи, массаж и рефлексотерапия.
Трахеит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Трахеит: причины появления, симптомы, диагностика и способы лечения.
Определение
Трахеит – это воспалительный процесс в слизистой оболочке трахеи. Трахея – самая длинная часть воздухоносных путей (в среднем 9-11 см, а ее диаметр – 15-18 мм), являющаяся продолжением гортани и оканчивающаяся делением на два бронха – правый и левый. Трахея состоит из 16-20 хрящей, имеющих форму незамкнутых колец, соединенных фиброзными связками и мышцами, которые обеспечивают движения трахеи, например, при дыхании или кашле, а изнутри трахея покрыта слизистой оболочкой.
Воспалительный процесс редко поражает только трахею, обычно он распространяется на окружающие органы – например, на гортань и/или бронхи.
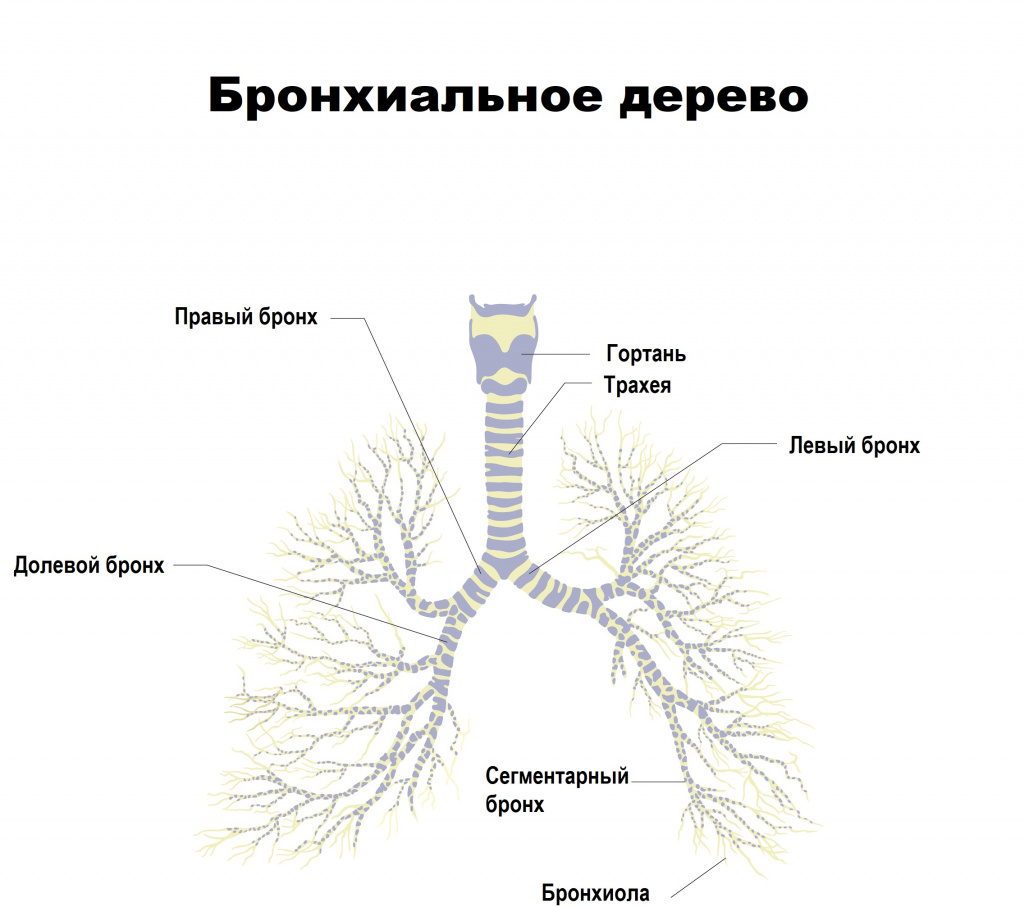
Трахеит часто сопровождает острые респираторные вирусные инфекции (ОРВИ). Опасным состоянием может стать стенозирующий ларинготрахеит (ложный круп), при котором происходит сужение просвета гортани. Крупом в основном болеют дети с 6 месяцев до 3 лет, с пиком заболеваемости в 2 года. Гортань – самая узкая часть детских дыхательных путей, отек слизистой оболочки с увеличением ее толщины всего на 1 мм уменьшает просвет гортани наполовину. Из ежегодно регистрируемого числа острых респираторных заболеваний у детей острый стенозирующий ларинготрахеит встречается в 7,5–8,0% случаев.
Причины возникновения трахеита
Наиболее частыми причинами развития трахеита и ларинготрахеита у детей являются вирусы гриппа, парагриппа, метапневмовирус, респиратно-синцитиальный вирус, коронавирус, аденовирус, риновирус. Гораздо реже встречаются бактериальные поражения трахеи, обусловленные гемофильной палочкой или золотистым стафилококком. У взрослых стенозирующий ларинготрахеит встречается реже, но вызывают его те же вирусы.
Еще выделяют так называемые нозокомиальные трахеиты, связанные с оказанием медицинской помощи, например, у пациентов после трахеостомии или интубации трахеи. Кроме того, поражение трахеи также может быть вызвано токсическим воздействием газов, аэрозолей, паров бензина, краски.
К воспалительным процессам в слизистой оболочке трахеи может приводить аллергия, в том числе, пищевая.
При несвоевременном или неадекватном лечении существует риск перехода острого воспалительного процесса в хронический. Этому способствуют употребление алкоголя, табака, переохлаждение, воздействие пыли, вредных веществ, наличие хронического тонзиллита, аденоидита, эмфиземы легких, заболеваний сердца и почек. Хронический трахеит бывает атрофическим, когда слизистая оболочка истончается, и гипертрофическим, когда она, наоборот, разрастается и набухает.
Классификация заболевания
Трахеит бывает острым и хроническим, а также первичным или вторичным. Первичный трахеит не связан с другими заболеваниями и встречается редко, вторичный возникает на фоне инфекционных поражений дыхательных путей. Его наиболее часто встречающимися формами в зависимости от сочетания с заболеваниями других органов являются ринофаринготрахеит (воспаление слизистой оболочки носа, глотки и трахеи), ларинготрахеит – воспаление гортани и трахеи, трахеобронхит – воспаление слизистой оболочки трахеи и бронхов.
Симптомы трахеита
Основным симптомом трахеита является сухой мучительный кашель, преимущественно в ночное время или в утренние часы. Приступы кашля могут возникать при глубоком вдохе, вдыхании холодного или горячего воздуха, табачного дыма, при употреблении раздражающих слизистую напитков, во время смеха или плача. В начале заболевания мокроты отделяется мало, она слизистая, вязкая, отходит с трудом. С 3-4-го дня заболевания мокрота начинает отходить легче и становится обильной.
Другим характерным симптомом трахеита является боль и жжение за грудиной во время кашля. Чтобы не спровоцировать очередной приступ кашля, больные стараются дышать часто и поверхностно.
При остром трахеите может повышаться температура, особенно в вечерние часы, наблюдаются слабость, сонливость, утомляемость. Если воспаление захватывает бронхи, то кашель становится еще более мучительным, при вовлечении голосовых связок наблюдается осиплость голоса или полная его потеря, при ринофарингите наблюдается отделяемое из носа, боль в горле, отсутствует носовое дыхание.
Ложный круп, или острый стенозирующий ларинготрахеит, чаще протекает на фоне невысокой температуры, редко – на фоне лихорадки 38-39оС. Как правило, первыми симптомами служат осиплость и/или сухой кашель. При прогрессировании воспалительного процесса в гортани осиплость может усиливаться, кашель приобретает лающий характер, через 2-4 дня появляется выраженная одышка на вдохе (инспираторная одышка). Характерно так называемое стридорозное дыхание – втяжение уступчивых мест грудной клетки, затруднение на вдохе, требующее участия дополнительной мускулатуры в акте дыхания, звонкие свистящие шумы в фазе вдоха. При прогрессировании заболевания к осиплости голоса, грубому навязчивому кашлю и одышке присоединяются возбуждение, беспокойство, страх, тахикардия, синюшность кожных покровов (цианоз), на терминальной стадии сознание отсутствует, наблюдается бледность и цианоз, дыхание частое, поверхностное, пульс нитевидный, далее следуют остановка дыхания и сердца.
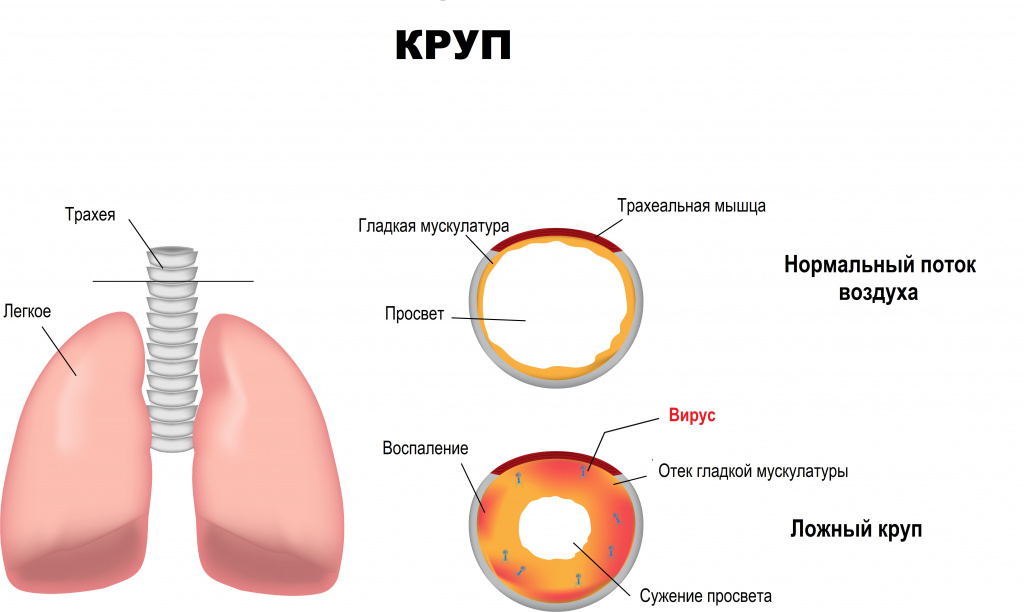
При хроническом трахеите наблюдается мучительный приступообразный кашель по ночам и утром, сопровождающийся болью в груди. При атрофическом трахеите мокрота скудная, при гипертрофическом, наоборот, обильная, отходит легко. Заболевание течет длительно, периоды обострений сменяются ремиссией.
Диагностика трахеита
Диагноз устанавливается на основании анализа жалоб и осмотра больного. Пациенту с подозрением на трахеит необходимо выполнить целый ряд исследований.
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.
Трахеит у взрослых

Если вы пришли к врачу, и он поставил вам диагноз «трахеит», то никаких поводов для беспокойства здесь нет. Данное заболевание поражает многих людей самого разного возраста и успешно лечится без каких-либо неприятных последствий.
Трахеит, симптомы которого схожи с ларингитом или ринитом, представляет собой воспаление, прогрессирующее в слизистой оболочки трахеи. Как правило, болезнь проявляет себя не в качестве самостоятельного заболевания, а развивается на фоне других вирусных инфекций.

Что это такое?
Трахеит – это заболевание, при котором происходит воспаление слизистой оболочки трахеи, из-за чего начинается чрезмерная выработка слизи, и трахея становится особенно чувствительной к различным раздражителям.
Причины трахеита
Острый трахеит чаще всего развивается вследствие вирусных инфекций, иногда причиной становятся палочки стафилококка, стрептококка, интоксикация и проч. Заболевание может возникнуть из-за переохлаждения, вдыхания сухого или холодного воздуха, вредоносных газов и раздражающих слизистую оболочку паров.
Хронический трахеит нередко встречается у заядлых курильщиков и любителей алкоголя. Иногда причиной патологии становятся болезни сердца и почек, эмфизема легких или хронические воспаления носоглотки. Количество заболеваний возрастает в осенний и весенний периоды.
Классификация
В современной медицине трахеит имеет достаточно сложную классификацию. В первую очередь болезнь делят на острую и хроническую, а также (по особенности возникновения) — на первичную и вторичную. Далее трахеит, относящийся к вторичной форме, то есть возникший на фоне других заболеваний, разделяют на следующие виды:
-
— в этом случае воспаление затрагивает только глотку и трахею. Как и при предыдущем виде, инфекция распространяется сверху вниз;
- Ринофаринготрахеит – при таком виде трахеита в воспалительный процесс вовлечены слизистые носа, глотки и трахеи. Как правило, процесс начинается от носа и постепенно опускается вниз;
- Трахеобронхит – при нём воспаление присутствует не только в трахее, но и в бронхах. Этот вид заболевания отличается более тяжёлым течением.
Вне зависимости от того к какой категории относится трахеит, лечить его нужно незамедлительно после обнаружения первых же симптомов.
Симптомы трахеита у взрослых
Обычно симптомы трахеита, протекающего в острой форме, проявляются после развития острого воспаления верхних дыхательных путей.
- Температура тела при острой форме заболевания несколько повышена, особенно вечером; при трахеите у детей она может повышаться до 39°. В начале заболевания мокрота бывает слизистой, вязкой, отходит в небольших количествах и с трудом. С 3-4 дня заболевания она приобретает слизисто-гнойный характер, становится более обильной и легче отделяется, уменьшается боль при кашле.
- Основным признаком острого трахеита является сухой кашель, который возникает ночью и утром. Приступы кашля возникают при смехе, глубоком вдохе, плаче, резкой смене температуры воздуха. Во время приступа кашля и после него больной ощущает саднящую боль за грудиной и в глотке. Дыхание в таких случаях, особенно у детей, становится учащенным и поверхностным. Если острому трахеиту сопутствует ларингит, то голос больного становится хриплым.
В некоторых случаях воспалительный процесс вместе с трахеей захватывает и крупные бронхи. В этом случае говорят о развитии трахеобронхита, кашель при котором еще более постоянный и мучительный, а температура тела выше.
Основным симптомом трахеита, протекающего в хронической форме, является мучительный и приступообразный кашель, усиливающийся утром и ночью, который сопровождается болью в груди. У больных хроническим трахеитом мокрота может быть вязкой и скудной или слизисто-гнойной и обильной. При этом она всегда легко отделяется. Течение заболевания в большинстве случаев длительное, с периодами обострения.
Диагностика
Обычно диагностика трахеита не вызывает трудности, диагноз ставится после опроса и осмотра пациента (включая фаринголарингоскопию) на основании клинических проявлений болезни.
При необходимости дифференциальной диагностики с бронхитом, пневмонией может назначаться рентгенологическое исследование, клинический анализ крови, мокроты. В анализе крови изменения зависят от возбудителя болезни: при вирусных инфекциях отмечается снижение количества лейкоцитов, а при бактериальном трахеите – увеличение их числа, ускоренная СОЭ.
Бактериологический анализ мокроты (посев) при бактериальной инфекции поможет выделить возбудителя и определить его чувствительность к антибиотикам. Такой анализ чаще делают при осложненном течении заболевания.
Осложнения
Трахеит как самостоятельное заболевание редко приводит к каким-либо осложнения. В этом плане более опасны его сочетанные формы. Так, ларинготрахеит может осложнятся стенозом гортани, который особенно характерен для детей раннего возраста. При трахеобронхите вследствие спазма и скопления большого количества слизисто-гнойного отделяемого у некоторых развивается обструкция респираторного тракта.
Распространение воспалительного процесса инфекционного генеза на органы дыхания, расположенные ниже, приводит к развитию пневмонии или бронхита. Чаще наблюдается комбинированное поражение эпителия трахеи + бронхов либо бронхов, альвеол и интерстициальной ткани легких, диагностируется бронхопневмония или трахеобронхит.
Злокачественные или доброкачественные эндотрахеальные новообразования появляются вследствие затяжного процесса хронической формы трахеита, сопровождающегося морфологическими изменениями слизистой.
Длительное воздействие аллергенов на организм при нарушении сенсибилизации наряду с аллергическим трахеитом приводит к возникновению более серьезных заболеваний – аллергическому поражению бронхов с переходом в бронхиальную астму, проявляющуюся приступами удушья и выраженной одышкой.
Лечение трахеита
Среднетяжелые и легкие формы патологии, которые сочетаются с другими признаками респираторной инфекции лечатся дома (амбулаторно). Исключением становится ранний возраст у детей и трахеит у взрослых с сопутствующей патологий (решается вопрос о госпитализации индивидуально).
На протяжении всего курса лечения рекомендуется щадящая химическая, механическая диета (исключается жирное, острое, жареное), только теплые напитки и в больших количествах питье. На область грудной клетки крепятся горчичники, помещение регулярно проветривать, проводить влажную уборку.

Медикаментозное лечение
Как правило, при лечении трахеита у взрослых назначаются следующие лекарственные группы:
- Бактериальная природа патологии лечится следующими препаратами группы бета-лактамов: амоксиклав, флемоксин, аугментин. Назначаются цефалоспорины 1-3 поколения (зинацеф, фортум, супракс), при необходимости врач может назначить парентеральное введение. В индивидуальном порядке назначаются антибиотики узкоспецифичного действия. Так же при бактериальной инфекции для интенсификации терапии назначают ИРС 19, эреспал, бронхомунал, иммудон.
- При вирусной инфекции необходимы противовирусные препараты: гриппферон, арбидол, виферон, изопринозин, амиксин, реаферон ЕС, ремантадин, лавомакс, афлубин и т.д.
- Антисептики. Фармация предлагает широкий ассортимент спреев-антисептиков для орошения верхних дыхательных путей. Например, спреи на основе биклотимола (гексализ, гексаспрей и другие) обладают обеззараживающим, противовоспалительным и обезболивающим эффектом.
- Противоаллергические. Супрастин, диазолин и др. используются при аллергическом и бактериально-аллергическом трахеите (связанном с реакцией гиперчувствительности к бактериальным антигенам). Помимо этого, в лечении трахеита у взрослых антигистаминные препараты используют параллельно с сильнодействующими антибиотиками для предотвращения возможных медикаментозных аллергических реакций.
- Жаропонижающие. Используются, если температура тела больного превышает 38 C. Стоит отметить, что при использовании антибиотиков следует ограничить прием жаропонижающих (за исключением тех случаев, когда температура тела превышает 39 C). Если антибиотик действует, температура тела нормализуется в течение 3 суток.
- Назначаются противокашлевые препараты, опираясь на сопутствующие трахеиту симптомы. Если наблюдается сухой с вовлечением бронхов сильный кашель, то показаны противокашлевые средства: гербион с подорожником, тусупрекс, глаувент, либексин, туссин, синекод. Если присутствует трудноотходящая мокрота, то назначаются отхаркивающие препараты, муколитики: препараты чабреца, алтея, солодки, термопсис, пертуссин, мукалтин, геделикс, бромгексин, лазолван, мукобене, АЦЦ.
- Ингаляции щелочными растворами – они помогут быстро уменьшить проявления воспалительного процесса и будут улучшать отхождение мокроты.
Медикаментозное лечение должен назначать только врач, потому что именно при трахеите нужно строго соблюдать правила сочетанного приема лекарственных препаратов. Например, противокашлевые и муколитические средства ни в коем случае нельзя принимать одновременно. Дело в том, что первые будут снимать приступы кашля, вторые обеспечивать разжижение мокроты, которая будет скапливаться в трахее и других органах дыхательной системы.
Если необходимо провести лечение хронического трахеита, то назначаются все вышеуказанные лекарственные средства и иммуномодуляторы во время ремиссии, которые обеспечат укрепление и повышение иммунитета больного.
Ингаляции при трахеите
В домашних условиях лечение такого заболевания органов дыхания с помощью ингаляций считается наиболее эффективным методом. При вдыхании пациентом разогретых эфирным масел и других активных веществ происходит их поступление непосредственно в гортань и глотку.
В домашних условиях лечение трахеита можно проводить с помощью следующих препаратов:
- Проводить ингаляции при трахеите можно с помощью минеральной воды, но только щелочной. Благодаря лечению с их помощью удается увлажнить слизистую дыхательных путей и быстро вывести скопившуюся мокроту.
- Для лечения заболеваний органов дыхания можно применять содовый раствор, который заливается непосредственно в небулайзер. С помощью таких ингаляций удается увлажнить слизистую оболочку трахеи и хорошо откашляться.
- Одним из сильных и эффективных лекарственных препаратов, благодаря которому удается раскрыть бронхи, является Беродуал. Обычно его назначают при таком заболевании, как трахеобронхит. Для устранения патологии специалисты нередко рекомендуют сочетать Беродуал с препаратами гормонального характера. Проведение ингаляций в домашних условиях позволяет избавиться от симптоматики острого трахеита всего за несколько дней.
- Хороший эффект дает проведение ингаляций небулайзером с применением таких лекарственных препаратов, как Лазолван и Муколван. Основным составляющим веществом таких лекарств является амброксол и перед применением их необходимо обязательно разводить физраствором. Такая ингаляция оказывает увлажняющее воздействие на слизистую и помогает отхождению мокроты.
- Хороший результат дает использование физраствора, то есть обычного гидрохлорида натрия. С помощью такого раствора удается хорошо увлажнить слизистую и помочь организму при сильном кашле и сухой носоглотке. Дышать физраствором можно до посещения специалиста и назначения медикаментозного лечения, а также при частых приступах кашля. Кроме этого, физраствор является основой любых ингаляций, ведь все лекарственные препараты разводятся в небулайзере с его добавлением.

Народные средства
Эффективные народные средства от трахеита:
- Корень алтея лекарственного. Выпускается в форме сиропа. Основа препарата – растительная слизь. Она смягчает горло, устраняя боль и способствуя восстановлению слизистой. На поверхности эпителия образуется защитная пленка, которая снижает раздражающий эффект во время приступа кашля. Корень алтея также содержит вещества, разжижающие мокроту и способствующие ее отведению.
- Корень алтея лекарственного. Выпускается в форме сиропа. Основа препарата – растительная слизь. Она смягчает горло, устраняя боль и способствуя восстановлению слизистой. На поверхности эпителия образуется защитная пленка, которая снижает раздражающий эффект во время приступа кашля. Корень алтея также содержит вещества, разжижающие мокроту и способствующие ее отведению.
- Нагреть молоко, в чашку положить чайную ложку сливочного масла и пол чайной ложки соды, выпить смесь маленькими глотками.
- Кора дуба. Основной терапевтический эффект коры связан с дубильными веществами (их концентрация может достигать 20%). Они способствуют слущиванию эпителия, пораженного микробным агентом и оздоровлению слизистой.
Особняком в народной медицине стоят компрессы. Их имеет смысл ставить, когда нет температуры, кашель стал продуктивным, но ночные приступы мучают больного, то есть примерно начиная с четвертого дня болезни. Компресс при трахеите ставится на 20 минут за час до сна. Ни в коем случае нельзя класть компресс на горло, чтобы не зацепить щитовидку. Только на грудь.
- Столовая ложка меда и 3 капли эвкалиптового эфирного масла.
- Столовая ложка сухой горчицы, две чайные ложки меда, 20 мл подсолнечного масла, 3 капли пихтового масла.
- Сварить две картофелины, размять, добавить ложку подсолнечного масла.
Сколько длится трахеит?
На вопрос «сколько длится трахеит» может ответить только само заболевание, но оно, как правило усиленно «сопротивляется» лечению. Период болезни и срок выздоровления всегда зависит от формы воспалительного процесса, который может быть как острым, так и хроническим, то есть затяжным. Кроме того на то, сколько длится трахеит, влияет состояние иммунитета больного, чем активнее борется организм с трахеитом, тем быстрее наступит выздоровление.
Прогноз острой формы трахеита, как правило, более благоприятен. Острый трахеит проходит при правильном и своевременном лечении за 10-14 дней, если, разумеется, болезнь не осложняется дополнительными проблемами с бронхами.
Сколько длится трахеит в хронической форме – предугадать сложнее, так как затяжное течение заболевания не дает возможности точно спрогнозировать срок выздоровления. Однако при комплексном интенсивном лечении больные хроническим трахеитом выздоравливают не позднее, чем через месяц от начала болезни.
Профилактика
Какой должна быть профилактика трахеита? Все профилактические мероприятия нацелены на укрепление иммунитета, а также десенсибилизацию, то есть уменьшение чувствительности организма к воздействию аллергенов. Чтобы предотвратить воспаление трахеи, рекомендуется:
- своевременно лечить заболевания — вовремя ликвидировать кариес зубов, простуду и обострения хронических болезней;
- нормализовать питание — включить в рацион овощи и фрукты с высоким содержанием витаминов;
- принимать витамины и иммуностимуляторы — в весенне-осенний период желательно употреблять «Аевит», «Иммунал», «Асковит» и т.д;
- отказаться от вредных привычек — употребления жирной пищи, табакокурения, злоупотребления алкоголем.
При склонности к аллергии нужно тщательно следить за чистотой в доме, поскольку пыль, шерсть животных и загрязненный или сухой воздух раздражают горло и, как следствие, провоцируют развитие аллергического трахеита.