Проктит
Проктит (proctitis; греч. proktos задний проход, прямая кишка +-itis) – воспаление слизистой оболочки прямой кишки.
Причины возникновения проктита
- Алиментарный проктит, возникающий в результате чрезмерного потребления острых блюд, пряностей, больших доз алкоголя;
- Гонорейный проктит;
- Застойный проктит, наблюдающийся у лиц, страдающих запорами, на фоне венозного застоя в стенке прямой кишки и травматизации ее слизистой оболочки;
- Лучевой проктит, являющийся следствием лучевой терапии злокачественных опухолей тазовых органов;
- Паразитарный проктит, вызываемый дизентерийными амебами, трихомонадами, балантидиями.
- Развитию проктита могут способствовать переохлаждение, заболевания прямой кишки и соседних органов — геморрой, анальная трещина, парапроктит, абсцесс дугласова пространства, простатит, цистит, вульвовагинит и др.
Симптомы, характерные для проктита
Острый проктит имеет внезапное начало, сопровождается повышением температуры тела, ознобами, тенезмами (ложными позывами) на фоне запоров, ощущением тяжести в прямой кишке, сильным жжением в ней. Острый проктит встречается нечасто, но, возникнув, протекает тяжело вследствие выраженных субъективных местных ощущений.
Острый проктит может проявляться в различных морфологических формах. Катарально-геморрагическая форма характеризуется гиперемией слизистой оболочки кишки и точечными рассеянными кровоизлияниями. При катарально-гнойной форме наблюдается гиперемия слизистой оболочки с наличием гноя на ее поверхности. Катарально-слизистая форма проявляется гиперемией слизистой оболочки прямой кишки с наличием на ее поверхности слизи. При полипозной форме на слизистой оболочке кишки выявляются полиповидные образования. Эрозивный проктит характеризуется наличием эрозий на слизистой оболочке кишки, язвенный проктит — образованием язвенных дефектов.
Язвенный проктит характеризуется наличием множественных эрозий или даже язв на слизистой оболочке прямой кишки. Язвенный проктит представляет одну из форм язвенного колита. Однако клиническое течение и методы лечения язвенного проктита отличаются. При язвенном проктите процесс, захвативший отрезок или всю прямую кишку, может не распространяться выше. Клинические проявления заболевания весьма характерны. Внезапно появляется кровь в виде капель на поверхности кала. Она может быть как яркой, так и темной, в виде незначительных сгустков. В дальнейшем появляются кровянистые или кровянисто-слизистые выделения перед стулом или при ложном позыве. Функция кишечника не нарушается. Больной, как правило, не испытывает никакой боли. Характерное для проктита ощущение жжения и зуда наблюдается редко. Лучевой язвенный проктит часто развивается не сразу, а спустя несколько месяцев после рентгенотерапии по поводу опухоли предстательной железы или женских половых органов. У больных появляются кровянистые выделения из прямой кишки, чувство тяжести, давления в кишке, частые ложные позывы.
Хронический проктит в отличие от острого — весьма распространен. Возникает незаметно, исподволь. Общие симптомы почти отсутствуют. Местные симптомы также выражены неярко: или только зуд в анальной области, или мокнутие, или жжение. Иногда все эти явления наблюдаются одновременно.
Зачастую проявления хронического проктита настолько незначительны, что больной избегает обращения к врачу, пользуется домашними средствами и продолжает вести обычный образ жизни. Процесс же тем временем развивается: при употреблении острой пищи усиливается жжение в прямой кишке, появляются слизистые или слизисто-гнойные выделения, иногда на первый план выступает резкий зуд в области заднего прохода. Функция кишечника при этом обычно не нарушается.
Хронический проктит может протекать в гипертрофической, нормотрофической и атрофической формах. При гипертрофическом проктите складки слизистой оболочки утолщены, рыхлые, при нормотрофическом имеют обычный вид, при атрофическом — сглажены, слизистая оболочка истончена. Определяется различная степень гиперемии и отека слизистой оболочки, иногда контактная ее ранимость.
Осложнения при проктите
Профилактика проктита
Острый проктит при правильном лечении заканчивается выздоровлением. При хроническом проктите прогноз отягощается более или менее частыми обострениями, дискомфортом и зудом в заднем проходе.
Врач устанавливает диагноз на основании анамнеза, данных осмотра, ректального исследования и ректоскопии (ректороманоскопии). Для определения степени и характера воспалительных изменений проводятся цитологическое исследование кишечного содержимого, посев кала с целью определения состава кишечной микрофлоры, биопсия слизистой оболочки.
При тяжелых формах острого проктита (катарально-гнойной, эрозивной, полипозной, язвенной) лечение проводят в стационаре. Показаны постельный режим, диета с ограниченным количеством клетчатки, исключением острых, жареных блюд, пряностей и алкоголя. Противовоспалительную терапию (антибиотики, сульфаниламиды) назначают с учетом результатов посева кала и чувствительности микрофлоры к лекарственным препаратам. Местно применяют микроклизмы с колларголом, настоем ромашки. При стихании явлений острого воспаления назначают масляные микроклизмы, сидячие ванны с 0,01% перманганата калия, промежностный теплый душ. При тяжелых формах неспецифических язвенных проктитов благоприятный эффект дает применение кортикостероидов.
Лечение хронического проктита можно проводить амбулаторно, используя те же средства, что и для лечения острого проктита. Целесообразно курортное лечение. Назначают грязелечение, кишечные промывания теплой щелочной водой типа Боржоми, Ессентуки, которые способствуют отторжению слизи и активизируют двигательную функцию толстой кишки. Используют комплекс лечебных мероприятий, направленных на борьбу с запорами (массаж, гимнастику брюшного пресса для выработки закрепления рефлекса на дефекацию), но нельзя применять слабительные средства. Лечение осложнений болезни (выраженных рубцовых сужений) оперативное.
При появление какого-либо ощущения дискомфорта, чувства жжения или зуда в области заднего прохода не надо заниматься самолечением или закрывать глаза на это и думать, что все пройдет само. За это время процесс может только усугубиться и привести к осложнениям. И, конечно же, необходимо обязательно лечить основное заболевание, приведшее к проктиту.
- ← Предыдущая статья
- Следующая статья →
Проктит: применяемые препараты безрецептурного отпуска
| Торговое наименование препарата | Форма выпуска | Владелец рег. удостоверения |
|---|---|---|
| БИСАКОДИЛ | драже | ICN POLFA RZESZOW, S.A. (Польша) |
| БИСАКОДИЛ | супп. ректальные | FARMAPRIM, SRL (Республика Молдова) |
| БИСАКОДИЛ | супп. ректальные | ИНТЕГРАФАРМ, ЗАО (Республика Беларусь) |
| БРУСНИКИ ЛИСТЬЯ | сырье растительное | БЕЛАСЕПТИКА, ЗАО (Республика Беларусь) |
| БРУСНИКИ ЛИСТЬЯ | сырье растительное | КАЛИНА, ООО (Республика Беларусь) |
| БРУСНИКИ ЛИСТЬЯ | сырье растительное | БИОТЕСТ, НПК ООО (Республика Беларусь) |
| ГЕФАЛ-БЕЛМЕД | суспензия | БЕЛМЕДПРЕПАРАТЫ, РУП (Республика Беларусь) |
| ДИКЛОРАН | гель д/наружн. прим.; раствор д/в/м инъекций; таб., покр. кишечнораств. оболочкой | UNIQUE PHARMACEUTICAL LABORATORIES, (Индия) |
| ДИКЛОФЕНАК | супп. ректальные | ИНТЕГРАФАРМ, ЗАО (Республика Беларусь) |
| ИФИРАЛ | порошок д/ингаляций в капсулах; р-р (капли глазные); р-р (капли назальные) | UNIQUE PHARMACEUTICAL LABORATORIES, (Индия) |
| ЛАКСИМЕД | супп. ректальные | РУБИКОН, ООО (Республика Беларусь) |
| ЛЕКРОЛИН ® | капли глазные | SANTEN, OY (Финляндия) |
| МЕТИЛУРАЦИЛ | мазь д/местного и наружного применения; супп. ректальные | НИЖФАРМ, АО (Россия) |
| МЕТИЛУРАЦИЛ | мазь д/наружного применения | Борисовский завод медицинских препаратов, ОАО (Республика Беларусь) |
| МЕТИЛУРАЦИЛ | супп. ректальные | FARMAPRIM, SRL (Республика Молдова) |
| НАТАЛЬСИД ® | супп. ректальные | НИЖФАРМ, АО (Россия) |
| ОБЛЕПИХОВОЕ МАСЛО | АЛТАЙВИТАМИНЫ, ЗАО (Россия) | |
| ОБЛЕПИХОВОЕ МАСЛО | масло | ДКП, ООО (Украина) |
| ОБЛЕПИХОВОЕ МАСЛО | супп. ректальные | ИНТЕГРАФАРМ, ЗАО (Республика Беларусь) |
| ОБЛЕПИХОВОЕ МАСЛО | супп. ректальные | FARMAPRIM, SRL (Республика Молдова) |
| ОБЛЕПИХОВОЕ МАСЛО | супп. ректальные | НИЖФАРМ, АО (Россия) |
| ОБЛЕПИХОВЫЕ СУППОЗИТОРИИ | супп. ректальные | МОНФАРМ, ПАО (Украина) |
| РУМАКАР | гель | Pharmacare Int. Co./Pharmacare, PLC (Палестина) |
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.

Информация о препаратах, отпускаемых по рецепту, размещенная на сайте, предназначена только для специалистов. Информация, содержащаяся на сайте, не должна использоваться пациентами для принятия самостоятельного решения о применении представленных лекарственных препаратов и не может служить заменой очной консультации врача.
Проктит
Проктит – это воспалительный процесс в зоне слизистой оболочки прямой кишки. Является полиэтиологическим заболеванием. Сопровождается частыми позывами на стул, неприятными ощущениями во время дефекации, жжением, зудом и чувством инородного тела в области ануса. При острых формах наблюдаются гипертермия и симптомы интоксикации, при хронической патологии общее состояние не нарушено. Проктит диагностируется на основании жалоб, результатов осмотра, ректального и эндоскопического исследования. Лечение – устранение провоцирующих факторов, диета, противомикробные препараты, болеутоляющие и дезинфицирующие препараты.
МКБ-10

Общие сведения
Проктит – воспаление слизистой прямой кишки, обусловленное нарушениями питания, паразитами, инфекционными поражениями ЖКТ, органов промежности и малого таза, хроническими болезнями системы пищеварения, хирургическими вмешательствами, инородными телами в зоне заднего прохода, лучевым воздействием и другими факторами. Проктит может острым, подострым или хроническим, однако чаще имеет хроническое течение. Нередко сочетается с воспалением сигмовидной кишки (проктосигмоидит) или параректальной клетчатки (парапроктит). Точная информация о распространенности проктита отсутствует. Болезнь одинаково часто поражает пациентов обоих полов. Лечение проводят специалисты в сфере проктологии.

Причины проктита
Можно выделить две группы факторов, вызывающих развитие заболевания – общие и местные. К числу местных повреждающих факторов относят механические травмы, введение химических веществ, горячих или холодных растворов в прямую кишку, переход инфекции с близлежащих органов, а также новообразования прямой кишки. Проктит могут вызывать механические травмы при неквалифицированном массаже или самомассаже прямой кишки и предстательной железы, гомосексуальных половых актах и введении всевозможных предметов в прямую кишку с целью возбуждения и удовлетворения.
Проктит, обусловленный воздействием раздражающих химических веществ, горячих и холодных растворов, обычно возникает при попытках лечения «народными средствами», неправильного или чрезмерного использования клизм, ректальных свечей и т. д. В качестве «средств народного лечения», провоцирующих развитие проктита, могут использоваться спирт, скипидар, эфирные масла (гвоздичное, эвкалиптовое, масло перечной мяты), раствор йода, концентрированный раствор хлорида кальция, настойки на горчице и стручковом перце. Все перечисленные вещества обладают раздражающим действием, при этом пациенты нередко применяют их для лечения геморроя, трещин заднего прохода и других заболеваний, что усугубляет имеющуюся патологию и становится причиной развития воспаления слизистой.
Проктит также может возникать при контактном распространении инфекции из воспаленного влагалища, уретры, мочевого пузыря или параректальной клетчатки. Наряду с неспецифическими инфекционными агентами, в качестве возбудителя могут выступать гонококки, хламидии, трихомонады и т. п. У пациентов, страдающих онкологическими заболеваниями, причиной возникновения проктита могут стать распадающиеся злокачественные опухоли прямой кишки и других органов промежности.
В список общих причин развития проктита специалисты включают нарушения питания, инфекции ЖКТ, паразитарные болезни, аутоиммунные заболевания, расстройства моторики, иннервации или кровоснабжения нижних отделов кишечника и лучевые воздействия. Болезнь чаще диагностируется у людей, злоупотребляющих алкоголем, острой и пряной пищей. Проктит может обнаруживаться при таких инфекционных заболеваниях, как сальмонеллез, дизентерия и эшерихиоз, а также при энтеровирусной инфекции. При затяжном течении перечисленных заболеваний проктит провоцируется не только непосредственным контактом болезнетворных микроорганизмов со слизистой оболочкой прямой кишки, но и продолжительной диареей, выделением токсинов и другими общими причинами.
В перечень болезней аутоиммунной природы, поражающих толстую кишку и способных вызывать проктит, ученые включают болезнь Крона, неспецифический язвенный колит, амилоидоз и болезнь Уиппла. В список паразитарных заболеваний входят лямблиоз, амебиаз, энтеробиоз и аскаридоз. У людей, недавно побывавших в тропиках, провоцирующим паразитарным заболеванием может стать американский трипаносомоз, однако в России такие случаи встречаются редко.
Проктит нередко диагностируется у больных с дискинезией толстой кишки и синдромом раздраженной кишки, а также у пациентов, перенесших операции на органах малого таза или страдающих от хронических нарушений кровоснабжения в этой области. Вероятность развития проктита повышается при заболеваниях поджелудочной железы, печени и желчного пузыря. Еще одной причиной развития проктита является облучение в процессе терапии злокачественных неоплазий органов малого таза, чаще всего – рака тела матки и рака шейки матки. Вероятность возникновения заболевания напрямую зависит от дозы облучения.
Классификация
С учетом этиологического фактора выделяют алиментарный, инфекционный, паразитарный, застойный (возникающий при запорах различного генеза), лучевой, гонорейный, хламидийный и другие виды проктита. В зависимости от особенностей течения различают острую, подострую и хроническую форму болезни. С учетом характера воспалительного процесса острый проктит классифицируют на:
- Катарально-слизистый – при осмотре выявляются отечность и покраснение слизистой оболочки; отмечается интенсивное выделение слизи.
- Катарально-геморрагический – слизистая отечна, гиперемирована, покрыта многочисленными мелкими кровоизлияниями.
- Катарально-гнойный – наблюдаются покраснение и отек слизистой в сочетании с гнойными выделениями.
- Гнойно-фибринозный – воспаленная слизистая оболочка покрывается плохо снимающимися гнойно-фибринозными пленками.
- Эрозивный – на поверхности слизистой кишки образуются поверхностные дефекты.
- Язвенный – на поверхности слизистой возникают глубокие дефекты.
- Язвенно-некротический – образование глубоких дефектов сочетается с формированием участков некроза.
- Полипозный – сопровождается появлением небольших выростов, напоминающих полипы прямой кишки.
- Гипертрофический – слизистая утолщена, складки набухшие, их глубина увеличена; выявляются очаговые разрастания слизистой (ложные полипы).
- Атрофический – слизистая бледная, истонченная, глубина складок снижена. Через слизистую просвечивают сосуды, расположенные в подслизистом слое.
- Нормотрофический – выявляется изменение окраски, обусловленное хроническим воспалением. Толщина и рельеф слизистой без изменений.
Атрофические и гипертрофические изменения слизистой оболочки делают ее более ранимой. Возможно появление эрозий и хронических язв, покрытых кровоточащими грануляциями. Образование язв и последующие грубые рубцовые изменения могут становиться причиной перфорации стенки кишечника, деформации и рубцового стеноза прямой кишки. У больных лучевым проктитом язвы могут напоминать распадающееся злокачественное новообразование.
Симптомы проктита
Для острого и подострого процесса, а также хронической формы болезни в стадии обострения характерны боли и расстройства дефекации. При остром проктите боли могут быть достаточно интенсивными, при подостром и хроническом течении выраженность болевого синдрома снижается. Пациенты нередко испытывают затруднения при попытке указать локализацию болей. Возможны жалобы на боль в нижней части живота, поясничной области и зоне промежности, однако в ходе детального опроса обычно выясняется, что точка наибольшей болезненности располагается в зоне крестца либо ануса. Боли усиливаются в момент дефекации и уменьшаются после ее окончания. Сочетаются с жжением в зоне заднего прохода, которое также является постоянным симптомом проктита.
Нарушения дефекации проявляются в виде ложных позывов. При острой форме болезни позывы постоянные, при подострой – более редкие. Хронический проктит в фазе обострения, как правило, протекает достаточно мягко по сравнению с острым. На начальной стадии позывы сочетаются с запорами, обусловленными спазмом сфинктера и страхом пациентов перед интенсивными болями во время дефекации. В последующем спазм сфинктера сменяется его расслаблением, возможны поносы и отхождение слизи во время ложных позывов. При эрозивной, язвенной и язвенно-некротической формах в кале нередко выявляется кровь.
Осложнения
В тяжелых случаях возможны осложнения проктита в виде кровотечения, прободения стенки кишечника с возникновением каловых затеков, формированием свищей либо образованием стриктуры прямой кишки. Ректальные кровотечения редко бывают обильными, но при частом повторении могут приводить к развитию анемии. При свищах прямой кишки отмечается отхождение кала и газов через уретру или влагалище. При стриктурах больных беспокоят затруднения дефекации в сочетании с недержанием кишечного содержимого, зудом и раздражением кожи в перианальной области.
Диагностика
Проктит диагностируется с учетом жалоб, данных осмотра, ректального исследования, рентгенологических и эндоскопических исследований, а также результатов лабораторных анализов. На начальном этапе врач-проктолог осматривает область промежности и заднего прохода больного проктитом, выявляя признаки воспаления, участки мацерации и пр. Затем специалист проводит пальцевое ректальное исследование, в процессе которого могут обнаруживаться спазм или расслабление сфинктера, отечность слизистой, сужение кишки и другие патологические изменения. Визуальная оценка таких изменений, определение вида проктита и выраженности воспалительного процесса осуществляется при проведении ректороманоскопии. При необходимости во время эндоскопического исследования выполняется биопсия.
При подозрении на наличие стриктуры прямой кишки назначают ирригоскопию или ирригографию. Данные радиологических исследований свидетельствуют о наличии характерного сужения, при котором прямая кишка напоминает узкую трубку с жесткими ровными стенками. Для выявления патологических примесей, лейкоцитов, паразитов и бактериальных агентов выполняют анализы кала. Проктит дифференцируют с геморроем, парапроктитом, полипозом, раком прямой кишки и некоторыми другими заболеваниями, при которых может возникать воспаление перианальной зоны и слизистой оболочки нижних отделов толстого кишечника.
Лечение проктита
Лечение консервативное, обычно проводится специалистом в области амбулаторной проктологии, включает в себя этиопатогенетическую и симптоматическую терапию. Пациентам назначают щадящую диету и постельный режим, рекомендуют избегать долгого пребывания в сидячем положении. После улучшения состояния советуют сохранять умеренную физическую активность. При тяжелых формах острого проктита (язвенной, язвенно-некротической) на начальном этапе показана госпитализация в стационар.
При паразитарных проктитах назначают антигельминтные средства, при специфических и неспецифических инфекциях проводят антибактериальную или противовирусную терапию с учетом типа возбудителя. При хронических заболеваниях ЖКТ осуществляют лечение основной патологии. Для уменьшения спазмов, устранения ложных позывов и снижения интенсивности болей при проктите применяют спазмолитики, при необходимости – в сочетании с анальгетиками. Ежедневно выполняют очистительные клизмы, а затем – лечебные клизмы с ромашкой, календулой, колларголом, облепиховым маслом и другими средствами. Препарат подбирают с учетом вида воспалительного процесса и стадии воспаления. Назначают сидячие ванночки. Используют свечи и аэрозоли с регенерирующим действием. После устранения острого воспаления больным проктитом рекомендуют санаторно-курортное лечение.
Проктит кишечника

Проктит – это воспалительный процесс, протекающий в нижней части прямой кишки. В большинстве случаев заболевание проходит в комплексе с инфекционным заражением сигмовидной кишки.
При отсутствии правильного лечения проктит может охватить и область жировой ткани. В этом случае заболевание будет носить локальный характер, называясь парапроктитом. Специалисты не имею точной информации о степени и уровне распространенности недуга. Известно, что чаще всего им страдают пациенты разной возрастной категории и половой принадлежности.

Причины развития болезни
Основная группа причин, приводящих к развитию проктита:
- кишечные инфекции;
- наличие сифилиса;
- появление паразитарных болезней;
- появление неспецифических воспалений;
- наличие различных нарушений в прямой кишке;
- употребление продуктов с небольшим содержанием питательных веществ;
- гонорейный проктит — во время этой болезни у женщин бактериальные клетки проникают в прямую кишку из влагалища;
- появление туберкулеза — бактериальные клетки попадают в прямую кишку вместе с кровотоком, а также сквозь ранки, при этом у человека появляются язвы и свищи.
Помимо этого, развитие проктита провоцируют некоторые заболевания:
- наличие онкологических новообразований в прямой кишке;
- длительное лучевое воздействие и действие токсических веществ;
- наличие аутоиммунных болезней;
- болезни, локализованные в ЖКТ — это гепатит, а также цирроз, холецистит, панкреатит, развитие гастрита, язвенной болезни, дисбактериоза;
- болезни кровеносной системы — развитие геморроя, варикозного расширения вен, а также тромбофлебит, сердечная и венозная недостаточностью.
Классификация
Такое заболевание, как проктит, может быть диагностирован в различной форме. Отличия между видами состоит в причине их формирования. По форме этот патологический процесс бывает острым и хроническим. Рассмотрим, какие подвиды имеет острый проктит:
- Застойный – в зону риска попадают люди, у которых постоянные запоры и застой крови в органах таза.
- Алиментарный – формирование связано с неправильным питанием и употреблением спиртных напитков.
- Поверхностный – патологический процесс, который наносит поражение только поверхностным слоем слизистой.
- Катаральный – характерно присутствие кровоизлияний, поразивших слизистую оболочку кишки.
- Эрозивный – формируются эрозии, поражающие стенки кишечника. Геморрагический – причина формирования — геморрой.
- Лучевой – результат лучевого лечения, применяемого для устранения новообразований в органах таза.
- Инфекционный – на его формирование оказывают влияние попавшие в организм бактерии. С учётом типа этих вирусов лечащий врач может диагностировать недуг гонорейного, гонококкового, хламидийного и герпетического происхождения. Как правило, присутствие вирусов в организме – это прямая угроза развития гнойных процессов. В результате пациенту ставят диагноз – гнойный проктит, для которого характерно формирование гнойного налёта, оседающего на стенках прямой кишки.
Хронический проктит может обладать следующей классификацией:
- Атрофический – результат истончения слизистой прямой кишки.
- Постлучевой – это лучевой тип проктита, только течение его происходит в хронической форме.
- Гипертрофический – характерно утолщение стенки кишечника, поэтому она обладает рыхловатостью.

Симптомы острого проктита
Как правило, признаки острой формы возникают сразу или через несколько часов после действия повреждающего фактора (исключение – опухоли).
Взрослых больных беспокоят два основных симптома проктита:
- Нарушение акта дефекации – больного постоянно «тянет в туалет» (ложные позывы). Стул, из-за учащения дефекации приобретает слизистый характер, может выделяться только слизь (небольшое количество) с примесью крови. Возможно развитие запоров, из-за психологического блока – пациент боится идти в туалет, так как это провоцирует усиление болей.
- Боль – низкой и средней интенсивности, имеющей тянущий характер, которая способна усиливаться в момент дефекации. Довольно часто пациент не может указать точную локализацию болевого синдрома, поскольку боль может отдавать в поясницу или нижнюю часть живота. Но при активном опросе выясняется, что точной локализацией боли является область анального отверстия или крестца. Неприятные ощущения не проходят на протяжении всего дня и начинают беспокоить пациента, приводят его в состояние повышенной раздражительности. Слегка унять болевой синдром можно при помощи приема комбинированных («Спазмалгон», «Баралгин»), или противовоспалительных («Нимесулид», «Ибупрофен», «Кеторолак») препаратов.
- Признаки острого проктита могут дополняться снижением аппетита, кратковременным повышением температуры (не более 37,6оС), дискомфортом в области живота (из-за нарушения моторики).
Симптомы хронического проктита чередуются с периодами ремиссии. Главный критерий постановки диагноза – течение болезни более 6-ти месяцев. Клиническая картина патологии вне периода обострения в большинстве случаев ограничивается периодическим чувством дискомфорта в области прямой кишки. Поскольку причиной развития хронического проктита чаще всего является наличие другой патологии, то симптоматика в первую очередь отражает заболевание, ставшее причиной проблемы.
Диагностика
Для того чтобы правильно диагностировать проктит, нужно пройти комплексное обследование. Начинать процедуры нужно с обычного осмотра перинатальной и анальной области.
При наличии острого проктита или в момент обострения хронической формы патологии присутствуют такие изменения:
- стенка анального канала окрашивается в насыщенный красный цвет. В некоторых случаях трещины определяются визуально, невооруженным взглядом;
- могут присутствовать отверстия свищевых каналов. Они являют собой небольшие выпячивания кожи, которые болезненны при пальпации и выделяют кровь или гной;
- покраснение кожи в перинатальной области (вокруг анального отверстия).
Укровоточащее повреждение заднего прохода позволяет заподозрить наличие острого проктита. При длительном течении проктита у взрослых пациентов довольно часто наблюдается появление геморроидальных узелков, которые имеют темный цвет. При осмотре они могут находиться в пределах прямой кишки или выступать из полости органа.
Как лечить проктит?
Обычно терапию проктита проводят в домашних условиях. Но при тяжелых формах воспаления пациенту рекомендуется лечиться в стационаре: во-первых, это позволяет больному соблюдать диету, во-вторых, помогает отказаться от плохих привычек и вести здоровый образ жизни, в-третьих, обеспечивает эффективное лечение под контролем специалистов.
При лечении проктита взрослому могут назначить следующие препараты:
- Противоаллергические средства — расслабляют стенки прямой кишки.
- Спазмолитики (Но-шпа) – для снятия болевого синдрома, устранения спазма, облегчения дефекации.
- Антибактериальные и противовирусные, в зависимости от результатов бактериологических исследований (метронидазол, левомицетин, пенициллины, макролиды и др.)
- Гормональные препараты (дексаметазон, гидрокортизон) – назначаются при некоторых видах проктита.
- Средства, улучшающие регенерацию тканей (свечи с метилурацилом, облепиховым маслом) – помогают восстановить слизистую оболочку, улучшить обменные процессы, снять симптомы воспаления.
В качестве дополнительных мер рекомендованы очистительные клизмы (для обеспечения опорожнения кишечника), клизмы с лечебными растворами, травами (ромашка, календула, колларгол). Местным антисептическим действием обладают сидячие ванночки с перманганатом калия.
Лечение хронической формы
Так как хронический проктит – заболевание, вызванное патологическими процессами в организме, при его лечении все усилия направляются на терапию основного заболевания. В период ремиссии проводится ряд мероприятий, призванных поддержать иммунитет и снять воспаление.
- Грязелечение.
- Бальнеотерапия.
- Массаж.
- Лечебная гимнастика.
- Радоновые ванны.
- Санаторно-курортное лечение.
Если причиной стало аутоиммунное заболевание, то лечение подразумевает гормональную терапию. При инфекциях, передающихся половым путем, проводится антибиотикотерапия в сочетании с приемом противовоспалительных средств. При паразитарных болезнях назначаются противопаразитарные препараты, а при наличии осложнений проводится хирургическое вмешательство.

Хирургическое лечение
В некоторых случаях показано хирургическое вмешательство. К нему прибегают при осложнениях: в случаях, если проктиты переходят в парапроктиты, то есть воспалительный процесс распространяется на жировую клетчатку.
Оперативное вмешательство проводится при сужении просвета прямой кишки, возникновении новообразований, при неспецифическом язвенном колите. К хирургическим методам прибегают и в том случае, если воспаление на протяжении длительного времени не получается устранить медикаментозно.
Народные средства
При воспалениях прямой кишки хорошо себя зарекомендовали средства из арсенала народной медицины:
- Сидячие ванны – половину стакана травы хвоща полевого залить литром кипящей воды, настоять десять минут, процедить и влить в ванну. Принимать тридцать минут.
- Микроклизмы из столовой ложки трехпроцентного раствора борной кислоты и столовой ложки настоя календулы. Процедура выполняется перед сном каждый день.
- Применение отвара календулы по две столовые ложки трижды в день. Для его приготовления две столовые ложки цветков заливаем кипяченой водой и прогреваем пятнадцать минут на водяной бане. Можно проводить микроклизмы данным средством путем разведения чайной ложки настоя в четверти стакана воды.
Диета при проктите
В период обострения проктита больному дают щадящую пищу по химическим и механическим показателям: обезжиренные некрепкие рыбные и мясные бульоны, рыба и паровое мясо в рубленом виде, белые сухари, кисели, нежирный протертый творог, протертые каши. Полностью исключаются цельное молоко и те продукты, которые плохо переносятся больными. По мере улучшения самочувствия врач расширяет диету, хотя даже в периоде ремиссии из суточного рациона продолжают исключать продукцию, раздражающую слизистую оболочку кишки – маринады, специи, алкогольные напитки.
Рекомендуется дробное питание (6-7 раз в сутки), небольшими порциями, не перегружая кишечник большим количеством еды. Хорошо выпить перед завтраком (натощак) стакан теплой кипяченой воды, в котором добавлены две ч. л. натурального меда и сок выжатой дольки лимона. Это позволит очистить кишечник и желудок от накопившихся за ночь шлаков и слизи, улучшить питание желудка и кишечника кровью, активизировать пищеварение. Основой диеты при проктите являются слизистые супы на овсяном или рисовом отваре, которые обладают обволакивающим свойством и предохраняют слизистую от раздражения и воздействия патогенной микрофлоры.
Из жиров лучше использовать растительные (кукурузное и оливковое масла). При затяжном течении проктита пациентам назначают курсовой прием минеральных вод – Арзни, Друскининкай, Трускавец, Боржоми, Ессентуки.
Профилактика
Первичная профилактика проктита включает в себя соблюдение здоровой рациональной диеты. Настоятельно не рекомендуется злоупотреблять алкоголем, а также жареной и острой пищей, различными специями и пряностями. Не менее важно неукоснительно соблюдать гигиену половых органов и анальной зоны. При половых актов обязательно пользоваться средствами барьерной контрацепции. При первых же признаках воспалительных заболеваний в области малого таза нужно как можно скорее обратиться к врачу.
Если была проведена грамотная терапия и достигнута ремиссия, избежать дальнейших обострений также поможет правильная личная гигиена и здоровый образ жизни в целом. Лицам с повышенным риском развития рассматриваемого заболевания необходимо следить за работой кишечника и стулом, а также состоянием мочеполовой системы.
Проктит симптомы и лечение
Проктит – это болезнь, возникающая из-за воспаления слизистых оболочек в прямой кишке, являющейся конечной и нижней частью кишечника. Проктит, его симптомы и лечение – важная проблема современной проктологии. Оканчивается она анальным отверстием. Причины, которые могут повлечь за собой проктит, различны. Мы поговорим о них в этой статье и разберёмся, как же бороться с проктитом, как проводить профилактику и какой диеты нужно придерживаться для борьбы с заболеванием.
Важно! лечить проктит нужно вовремя, когда болезнь ещё носит очаговый характер, иначе он может дать осложнения. Проктит доставляет неудобства заболевшему человеку. Он одинаково часто случается у лиц любого пола. Возможен и у взрослого и у ребёнка. Итак, давайте рассмотрим поподробнее этот недуг.
Причины проктита и парапроктита
1. Первая из них – инфекционные причины. Заражения кишечника могут вызываться различными паразитами, например хламидиями или кампилобактерами. Также предпосылкой к заражению могут служить колонии микроорганизмов, таких как, например, стафилококки или даже кишечная палочка. Не исключено, что они будут паразитировать и в соседних органах, где появятся эпицентры воспаления, которые могут перекинуться на прямую кишку.
2. К этой группе причин проктита относится и сифилис прямой кишки. Язвы могут возникнуть из-за попадания в прямую кишку туберкулёза с током крови. Также кинфекционным можно отнести и паразитов, развивающих глистые поражения кишечника, например острицы или аскариды, или дизентерийные поражения, которые вызываются дизентерийной амёбой.
3. Следующая группа, это причины, которые вызваны физическими повреждениями прямой кишки. Ими могут являться некомпетентные операции для устранения, например, геморроя. Нарушить целостность прямой кишки могут непереваренные твёрдые остатки в выделительных массах. Например, осколки костей могут поцарапать внутренние покровы прямой кишки. Повреждения этого органа могут быть получены в из-за родов или случайно. Еще причиной заболевания может стать дефект слизистой оболочки кожи ануса.
4. Существует третья группа факторов, влияющих на возникновение этого заболевания: неправильное питание. Воспаление прямой кишки вызывается последствием слишком большой любви к острым блюдам а также приправам. Здесь же стоит заметить, что распространённая причина заболевания – это чрезмерное употребление алкогольных напитков. Такая еда приводит к избыточному выделению слизи.
5. Ещё встречаются такие причины, как нарушение работы органов пищеварительной системы. В таком случае раздражение вызывается поступлением в прямую кишку необработанной пищи и постоянными поносами. Заболевание также может возникнуть из-за гепатита, потому что нарушается вырабатывание печенью желчных кислот. Вследствие этого жиры в кишечнике плохо эмульгируются, из-за чего происходит раздражение прямой кишки выделительными массами. На аккумуляцию желчи и желчных кислот влияет и холецистит. Панкреатит нарушает переваривание белков и углеводов и в конце концов может стать причиной проктита. Ещё одним важным фактором, влияющим на появление такой болезни, является гастрит или язвенная болезнь. В таком случае желудок выделяет избыток соляной кислоты, которая, попадая в прямую кишку, вызывает раздражение её слизистых оболочек. Нарушение микрофлоры тоже может повлечь за собой болезнь. В данном случае нарушается процесс размножения в кишечнике полезных микроорганизмов, а на фоне этого активизируются патогенные бактерии и вирусы. Это называется дисбактериозом кишечника.
6. Ещё одна группа причин, вызывающих проктит – это изменение в худшую сторону функционирования кровеносных сосудов. Если кровь застаивается в геморроидальных венах, то нарушается её отток в области таза. Это ухудшает регенерацию клеток вследствие нехватки кислорода. Воспаление геморроидальных вен приводит к появлению под внутренними покровами прямой кишки узлов вздувшихся вен, а это потом может повлечь за собой проктит. Причиной заболевания может послужить венозная недостаточность, к которой может привести сидячий образ жизни.
Виды проктита
Встречаются разные виды проктита. Они вызываются разными причинами, имеют разную степень тяжести и для всех их есть наиболее подходящая программа лечения. Рассмотрим самые распространённые из них.
Проктит классифицируется по течению болезни. Бывают два типа заболевания. Острый проктит определяется по кратковременным но регулярным симптомам, а также поднятию температуры тела и ухудшению самочувствия . Такой вид может быть вызван острыми заражением или физическими повреждениями прямой кишки. Этот тип заболевания делится на подвиды, которые связаны с изменениями, произошедшими в прямой кишке. При наличии кровоизлияний в прямой кишке и отёке болезнь называется катарально-геморрагическим проктитом. Если к этим симптомам добавляется гной, то это катарально-гнойный проктит. Полипозный проктит можно определить по наличию на стенках внутренней оболочки прямой кишки выростов. Существуют и другие разновидности острого проктита, но подробно останавливаться на них мы не будем. Хронический проктит определяется по более слабым симптомам, беспокоящим долгое время. При этой стадии периодические обострения чередуются с улучшениями состояния, а болезнь проходит волнообразно. Причинами такого вида могут стать злокачественные опухоли, болезни кровеносной системы, а также хроническими инфекционными заболеваниями. Он также делится на подвиды. Если толщина слизистой оболочки сильно увеличена, а её складки хорошо видны, то это гипертрофический проктит. Если же наоборот, складки видны плохо, а слизистая оболочка стала слишком тонкой, то это атрофический проктит.
Симптомы проктита
У каждого вида заболевания существуют свои симптомы, которые характерны именно для него. Вот самые распространённые признаки острого проктита. Сначала появляется острая боль в районе прямой кишки, потом ощущение жжения, тяжести. Затем возникает боль в промежности. Редко встречается такой симптом, как боль в области поясницы. При этом типе заболевания каловые массы содержат гной и кровь. Дополнительные симптомы – это лёгкое недомогание, озноб, повышение температуры. Позже может возникнуть нарушение стула в виде запоров и поносов. Если появляются подобные ощущения, то нужно немедленно записаться на приём к специалисту. Лечение этой формы проктита чаще всего не затягивается надолго, а при выполнении рекомендаций врача симптомы быстро исчезают.
Хронический проктит отличается своими признаками. При этой форме возникают несильные боли. Появляется небольшой зуд и жжение. Иногда может повыситься температура, но незначительно. Каловые массы содержат примеси гноя и слизи. Из-за кровотечений в области заболевания часто возникают бледность и анемия. Если в прямой кишке есть раковые опухоли, имеет место быть истощение. Эта форма проктита может быть вызван неоконченным острым проктитом, но ещё она может возникать самостоятельно.
Осложнения проктита
Проктит даёт неприятные осложнение, которые могут быть предотвращены своевременным лечением. К таким осложнения могут относиться отверстия в коже, вызванные гнойными и слизистыми массами. В виде осложнения может появиться воспаления тазовой брюшины. Также проктит может повлечь за собой и воспаление отделов кишечника, которые лежат выше, таких, как, например сигмовидная кишка. Заболевание также иногда вызывает появление злокачественных опухолей в районе прямой кишки. Довольно распространено снижение иммунитета. Оно появляется обычно из-за вирусной инфекции. Важно, при заболевании проктитом не пытайтесь лечить его дома, сразу обращайтесь к специалисту, чтобы избежать появления осложнений.
Диагностика проктита
В современной медицине существует большое количество методов диагностики проктита. В своей статье я расскажу о наиболее распространённых и эффективных.
- Пальцево-ректальная диагностика включает в себя в введении указательного пальца правой руки в перчатке, предварительно намазанного вазелином , в прямую кишку больного . Проктолог в процессе диагностики оценивает состояние внутренней части прямой кишки, состояние мышечной ткани, а ещё выявляет появление полипов, трещин или язв.
- Ректоскопия – это осмотр ректоскопом, который представляет собой окуляр с лампочкой. Иногда такое оборудование похоже на приборы, используемые для гастроскопии. До исследования следует сделать очистительную клизму, а после слегка раздуть прямую кишку воздухом. С помощью такого метода можно получить точные сведения об особенностях заболевания и выявить присутствие язв, эрозий или полипов. Такой способ позволяет доставлять в прямую кишку оборудование для борьбы с паталогическими изменениями. Также плюс этого метода в том, что в процессе его можно взять пробу ткани для дальнейшего осмотра.
- Биопсия заключается в обследовании под микроскопом пробы участка на котором возникла проблема. Она выполняется, если врач решает, что это необходимость. Предназначена биопсия для диагностики злокачественных опухолей и выявления воспалений.
- Анализ кала используется, чтобы выявить характер воспаления, а также чтобы проверить наличие червей в выделении.
Лечение проктита
1. Правильное питание: для начала необходимо исключить из вашего меню всю еду, раздражающую кишечник. Стоит ограничить себя в слишком жирной, чрезмерно острой и чересчур кислой еде. Правильно будет на завтрак есть творог, яичницу, а также каши, вареные на воде. На обед можно есть обезжиренные бульоны, варенное мясо, овощные супы или куриные котлеты. Ужинать необходимо кашами, вареными на воде, нежирными котлетами или творогом. Также при борьбе с проктитом стоит отказаться от употребления алкоголя.
2. Режим физических нагрузок: очень важная мера при лечении проктита. Чтобы не происходило застоя крови в тазовых мышцах, не стоит проводить длительное время в продолжении сидя. Нужно создать для больного не очень утомительные физические нагрузки. Если состояние тяжёлое и врачом показан постельный режим, всё равно следует позаботиться о минимальной нагрузке.
3. Лекарственные препараты и клизмы: давайте рассмотрим лекарственные препараты, которые используются для профилактики проктита. Во-первых, это антибиотики. Они убивают вредные микроорганизмы, провоцирующие воспаления в кишечнике. Врач выписывает конкретный препарат, исходя из степени и вида заболевания и ещё массы факторов. Ан6тибиотики принимаются в виде инъекций и таблеток. В определённых случаях могут быть необходимы противовирусные препараты. Возможно применение спазмалитиков для устранения симптомов проктита. Такие препараты улучшают состояние пациента, но не борются с причинами болезни. При получении рецепта от врача возможно использование какой-либо мази. Чтобы расслабить мышцы и облегчить стул, можно принимать антигистаминные средства. Кроме лекарственных препаратов для профилактики проктита можно применять разные виды клизм. Очистительные клизмы применяются каждый день, для того, чтобы промывать прямую кишку. Ещё есть лечебные клизмы, которые содержат ромашку, календулу или некоторые масла. Это очищает прямую кишку, уничтожает инфекции и предотвращает воспаления. Использовать их следует только после очистительных клизм.
4. Показания к хирургическому вмешательству: при возникновении парапроктита следует сначала хирургическими методами избавиться от эпицентра загноения. Если произошло сужение прямой кишки, то нужно провести операцию по восстановлению её нормальных размеров. Ещё хирургическое вмешательство необходимо, если длительное время не удаётся излечить проктит другими методами или при появлении опухолей прямой кишки.
Профилактика проктита
Чтобы потом не пришлось лечить проктит, лучше предпринять меры, которые я предложу вам для профилактики:
- Правильное питание.
- Отказ от вредных привычек.
- Гигиена половых органов и промежности.
- Быстрое лечение заболеваний, которые могут повлечь за собой проктит.
В конце хотелось бы сказать, что лучше не допускать возникновения проктита, потому что, если острый проктит излечим, то избавиться от хронической формы уже не получится. Лечение этой стадии направленно на возникновение частых и длительных ремиссий. Лучше не пытаться использовать народные средства, а сразу обращаться к специалисту.
Проктит
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Второе мнение
Не уверены в правильности поставленного вам диагноза? Прочь сомнения! Приходите в «МедикСити» и бесплатно проконсультируйтесь у н.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Консультация проктолога – 50%!
По направлению врачей эндоскописта (после колоноскопии), гастроэнтеролога или гинеколога «МедикСити» консультация врача-прокт.
Абдуллаев Рустам Казимович
Врач-колопроктолог, общий хирург
Пак Алексей Геннадиевич
Сазонов Виктор Васильевич
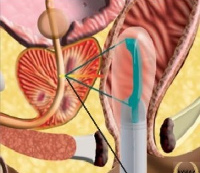
Аноскопия
Проктит – это воспаление слизистой оболочки прямой кишки. Проктит не нужно путать с парапроктитом, при котором происходит воспаление тканей, находящихся рядом с прямой кишкой.
Заболевание проктитом начинается с простого покраснения и может дойти до глубоких язв. Болезнь довольно деликатная, поэтому не всякий человек при появлении первых симптомов сразу же обращается к врачу. А зря! Постоянные боли и зуд в заднем проходе, бессонница, трудности с дефекацией, могут привести к нервным срывам и проблемам на работе и в личной жизни. Кроме того, проктит может развиваться на фоне таких серьезных заболеваний, как геморрой, микротрещины заднего прохода и рак прямой кишки!
Строение прямой кишки
Прямая кишка – заключительный отдел кишечника, она начинается в сигмовидной кишке и заканчивается анальным отверстием. Оболочка прямой кишки состоит из мышц и имеет большое количество слизи, что помогает проталкивать остатки еды.
Два мышечных кольца (анальные сфинктеры), сжимаясь, задерживают кал. А во время их расслабления, происходит дефекация. У мужчин прямая кишка присоединяется к простате и мочевому пузырю, у женщин – к влагалищу и матке.
При правильной работе прямой кишки все процессы проходят незаметно, но при каком-либо сбое может развиться воспаление прямой кишки. Более 30% людей с воспалительными заболеваниями кишечника имеет именно воспаления прямой кишки. Одно из самых распространенных заболеваний – проктит.



Проктит, его виды
Проктит может быть в острой или хронической форме.
Острый проктит имеет постоянные симптомы, которые проявляются у человека в течение короткого времени. Воспаление прямой кишки в острой форме сопровождается повышением температуры, общей слабостью, недомоганием. Причиной его могут быть острые инфекционные заболевания и травмы прямой кишки.
Разновидности острого проктита:
Катаральный проктит
Катаральный проктит – первый этап воспаления прямой кишки в его острой форме. Характеризуется болями в животе и заднем проходе, появлением капелек крови на туалетной бумаге после дефекации.
Катаральный проктит может подразделяться на:
- катарально-геморрагический проктит (слизистая оболочка прямой кишки красного цвета, отечна, имеет большое количество кровоизлияний);
- катарально-гнойный проктит(на слизистой оболочке прямой кишки появляется гной);
- катарально-слизистый проктит(отек, воспаление прямой кишки сопровождается появлением большого количества слизи).
Полипозный проктит
При полипозном проктите на слизистой оболочке прямой кишки вырастают небольшие уплотнения, напоминающие полипы.
Эрозивный проктит
Эрозивный проктит характеризуется образованием эрозии на слизистой оболочке. Язвенный проктит – разновидность эрозивного проктита, когда на слизистой оболочке прямой кишки начинают открываться язвы. Бывает язвенно-некротический и гнойно-фиброзный проктиты.
Лучевой проктит
Лучевой проктит появляется в финале лучевой терапии. Характеризуется приступами острой боли, стул сопровождается гноем и кровью, на прямой кишке образуются язвы, может открыться свищ или даже лимфостаз, который, разрастаясь, способен закрыть пространство в прямой кишке.
Хронический проктит
Симптомы проктита в хронической форме проявляются не так интенсивно, но могут беспокоить в течение долгого времени. Периодически повторяются циклы обострения и ремиссии. Этот вид воспаления прямой кишки вызывается хроническими инфекциями, аутоиммунными заболеваниями, злокачественными опухолями прямой кишки, патологией сосудов.
Лечение проктита консервативными методами

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 14.11.2021
- Время чтения: 1 mins read
Под проктитом понимают воспалительный процесс прямой кишки любого происхождения. Для лечения патологии необходим комплексный подход, направленный на устранение причины, снятие симптомов, восстановление тканей и нормальной работы. Чем раньше начинают терапию, тем лучше прогноз.
Что такое проктит
Проктит – это воспаление слизистой оболочки прямой кишки и заднего прохода, часто также поражающее прилегающие ткани. Может развиться внезапно и быстро пройти, либо беспокоит годами, когда периоды ремиссии чередуются с обострением.
Возникает у взрослых и детей обоих полов, но чаще всего встречается у мужчин в возрасте от 30 лет.
Симптомы
Симптомы проктита довольно неприятны:
- выделение слизи или гноя из ануса;
- ощущение полноты в прямой кишке;
- тенезмы — ложные позывы к дефекации;
- боль в анусе и окружающих тканях;
- боль при дефекации;
- спазмы, колики обычно с левой стороны;
- боль в левой части живота;
- кровотечение из прямой кишки (обычно не связано с прохождением стула);
- понос;
- запор;
- опухшие лимфатические узлы в паху.
Любое появление симптомов проктита или их повторение после лечения – сигнал для обращения к проктологу.
Причины
Причину проктита, в большинстве случаев, можно установить. Определение причины – очень важный этап, поскольку от него зависит тактика лечения и прогноз.
Таблица 1. Причины проктита
| Специфические инфекции | Неспецифич. воспаление | Травмы | Облучение | Антибиотики |
| ИППП: |
Связанные с болезнями ЖКТ:
сальмонеллез;
шигеллез;
кампилобактериоз;
амебиаз (E. histolytica)
* Причиной проктита может быть целиакия, но редко.
- анальный половой акт;
- прием сильных слабительных;
- хронический запор;
- прием НПВС;
- повышенная чувствительность (аллергия) на определенные продукты;
- заболевания, сопровождающиеся ослаблением общего иммунитета;
- рак прямой кишки.
Осложнения проктита
Заболевание опасно осложнениями:
- абсцессы;
- хроническое или сильное кровотечение, может привести к анемии; ;
- стриктура прямой кишки;
- язвы.
Наиболее частое осложнение проктита – необратимое повреждение слизистой оболочки прямой кишки, приводящее к образованию твердого нерастяжимого рубца. Он сужает просвет заднего прохода или прямой кишки и затрудняет отхождение стула.

Диагностика при проктите, необходимая для назначения лечения
Проводится на основании истории болезни, медицинского осмотра, лабораторных тестов и медицинских процедур.
Опрос включает информацию:
- о текущих и перенесенных заболеваниях;
- о лучевой терапии в анамнезе;
- о приеме антибиотиков;
- о половой активности;
- о симптомах.
Физический осмотр включает пальцевое ректальное исследование.
- анализ крови, в том числе на ЗППП и другие инфекции;
- посев слизи/фекалий; .
Также проводится эндоскопическое исследование. Эндоскопию совмещают:
- с биопсией — забором небольшого фрагмента слизистой оболочки для микроскопического исследования;
- выполнением ректального мазка для культивирования и определения патогена, ответственного за инфекцию.
Окрашенный по Граму мазок любого аноректального экссудата при аноскопическом или анальном обследовании нужно исследовать на наличие полиморфно-ядерных лейкоцитов. Например, ≥10 лейкоцитов на окраске по Граму и тенезмы, язвы прямой кишки, анальные выделения, кровотечение, указывают на хламидийную инфекцию. Для ее подтверждения нужен ПЦР-тест C. trachomatis.
Все пациенты должны быть обследованы на наличие:
- простого герпеса (предпочтительно с помощью ПЦР при поражениях прямой кишки);
- N. gonorrhoeae (ПЦР или посев);
- C. trachomatis (ПЦР);
- T. pallidum (темнопольная микроскопия, если доступна, и серологическое тестирование).
Патогенная роль Mycoplasma genitalium в развитии проктита неясна. Лицам со стойкими симптомами после стандартного лечения необходимо назначить тестирование на M. genitalium с помощью ПЦР/NAAT и провести лечение в случае положительного результата.
Процедуры, рекомендуемые при проктите:
-
– обязательно, позволяет точно поставить диагноз;
- колоноскопия (после 50 лет);
- гибкая ректороманоскопия.
УЗИ брюшной полости или рентгенография кишечника с контрастированием, выполняются реже, при подозрении на опухолевые процессы и осложнения.
Лечение при всех формах простатита
Конкретное лечение зависит от возбудителя проктита, но существует несколько общих правил:
- Необходимо поддерживать гигиену заднего прохода и промежности, часто промывая их теплой водой с небольшим количеством мягкого нейтрального мыла. Вымытый участок следует аккуратно просушить, избегая сильного трения полотенцем.
- По возможности больным можно проводить сидячие теплые ванны несколько раз в день по 10-15 минут для снятия боли с отварами трав (ромашка, шалфей, календула).
- Необходимости ограничивать обычную физическую или профессиональную деятельность нет.
- В остром периоде назначается легкоусвояемая диета. После снятия воспаления рекомендуется разнообразное питание, включающее продукты с высоким содержанием клетчатки, овощи и фрукты.
- Нужно ежедневно пить не менее 6-8 стаканов негазированной воды или фруктовых соков.
- В случае пищевой аллергии, нужно отказаться от вызывающей ее продуктов.
Фармакологическое лечение простатита
Лечение специфического инфекционного проктита имеет ряд особенностей:
- Выбор препарата зависит от вида инфекции и типа возбудителя. Например, при грибковых или вирусных инфекциях, назначают, соответственно, противогрибковые или противовирусные.
- Лекарства применяются и перорально и непосредственно на слизистой оболочке прямой кишки.
Рекомендуемый режим лечения острого инфекционного бактериального проктита до получения результатов о типе возбудителя (или когда невозможно его определение):
Цефтриаксон 1000 мг * в/м однократно плюс Доксициклин 100 мг перорально 2 раза / день в течение 7 дней*
*Курс доксициклина следует увеличить до 100 мг перорально 2 раза в день в течение 21 дня при наличии кровянистых выделений, перианальных или слизистых язв, тенезмов и положительного результата теста на хламидиоз прямой кишки.
После получения ответа о виде возбудителя и чувствительности к препаратам, лекарственное средство меняют или добавляют к вышеперечисленной схеме.
Лечение гонорейного проктита
Цефтриаксон или Цефотаксим 1.0 г в/м однократно (при наличии осложнений 1 раз/сутки, курс определяет врач) плюс Доксициклин (Юнидокс) 100 мг внутрь 2 раза 7 дней.
Лечение хламидийной инфекции
Кровянистые выделения, перианальные язвы или язвы слизистой оболочки у лиц с острым проктитом и хламидиозом прямой кишки должны получать предполагаемое лечение LGV с помощью расширенного курса доксициклина 100 мг перорально 2 раза/день в течение 3 недель
Для подтверждения LGV нужно провести молекулярный ПЦР-анализ на серовары L1, L2 или L3 C. trachomatis.
Если имеются болезненные перианальные язвы или язвы слизистой оболочки при аноскопии, данная терапия также должна включать режим лечения генитального герпеса (см. Генитальный герпес).
Противовирусные препараты для лечения проктита
При проктите, вызванном вирусными инфекциями (герпес, передаваемый половым путем), назначают противовирусные препараты: Ацикловир (Зовиракс) таблетки 200 мг 5 раз/сутки, курс от 5 дней.
Лечение проктита, ассоциированного с инфекцией ЖКТ
Выбор препарата зависит от типа инфекции:
- При проктите, вызванном амебиазом, назначают Метронидазол 750 мг таблетки 3 раза в день, 10 дней.
- При иерсиниозе — цефтриаксон 1.0 г в/м (при бактериемии в/в) 2 раза вдень, курс индивидуальный.
- При проктите, вызванном шигеллезом (род Shigella): легкая форма – Интетрикс по 2 капс 3 раза в день, среднетяжелая форма – Ципрофлоксацин 500 мг (увеличивают и до 1000 мг) 2 раза/сутки 7-10 дней.
Лечение лучевого проктита
В легких случаях может не потребоваться. В других случаях лучевой проктит может вызвать сильную боль и кровотечение, требующее помощи. Назначают:
Лекарства в виде таблеток, суппозиториев или клизм. К ним относятся сукральфат (карафат), месалазин (Салофальк, Асакол), сульфасалазин и метронидазол (Флагил). Уменьшают воспаление и кровотечение.
Размягчители стула. Это может помочь устранить непроходимость кишечника и облегчить его работу.
Методы для разрушения поврежденных тканей. Облегчают симптомы проктита, разрушая кровоточащую патологическую ткань. Используемые процедуры абляции включают агоноплазменную коагуляцию (APC или АПК), криоабляцию, электрокоагуляцию и другие.
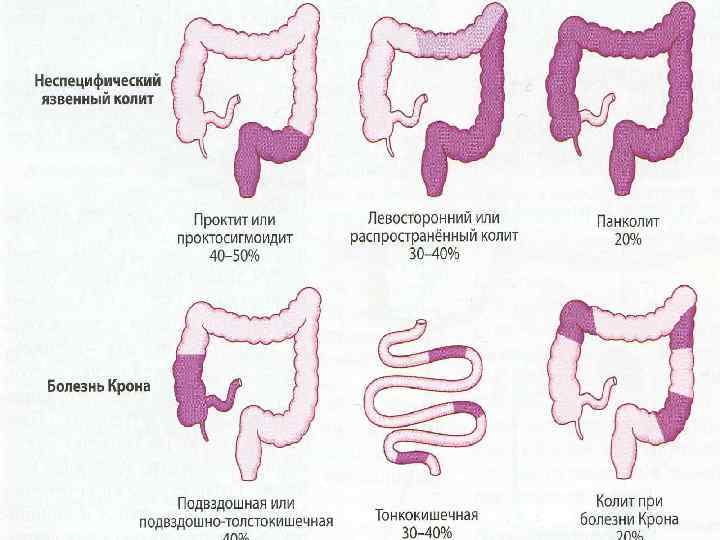
Дифференциальная диагностика проктита
Проктит, вызванный воспалительным заболеванием кишечника
Лечение проктита, связанного с болезнью Крона или язвенным колитом, направлено на уменьшение воспаления в прямой кишке, предотвращение обострения симптомов и поддержание ремиссии.
Аминосалицилаты. Содержат 5-аминосалициловую кислоту (5-АСК), она помогает уменьшить воспаление. Группа включает:
- Месалазин (mesalamine) (Салофальк, Пентаса, Асакол) Внутрь, таблетки, дозировка от 1200 мг до 2400 мг в сутки, разделенная на три приема.
- Сульфасалазин. Подбирают индивидуально, при обострении в первый день 2.0 г/сутки (по 500 мг х 4 раза), второй – 4.0 г/сутки, третий 6.0 г/сутки. Потом уменьшают и переходят на поддерживающую.
Кортикостероиды. Оказывают противовоспалительный, противоотечный, противозудный эффект:
- будесонид;
- гидрокортизон;
- метилпреднизолон;
- преднизолон.
Конкретный препарат подбирается строго индивидуально.
Иммуномодуляторы. Снижают активность иммунной системы, в результате чего уменьшается воспаление пищеварительного тракта. Иммуномодуляторы отпускаются строго по рецепту и используются только по назначению:
- 6-меркаптопурин;
- азатиоприн;
- циклоспорин;
- метотрексат.
Местные препараты для лечения проктита, связанного с ВЗК, и лучевого проктита
Салофальк. Содержит действующее вещество месалазин. Выпускается: в суппозиториях ректальных (по 250 мг, 500 мг), в виде ректальной пены (на 1 аппликацию приходится 1.0 г месалазина), ректальной суспензии (2.0 г во флаконе 30.0 мл, 4.0 г во флаконе 60.0 мл).
Механизм действия. 5-АСК оказывает противовоспалительное действие посредством:
- замедления активности нейтрофильной липооксигеназы;
- ингибирования образования медиаторов воспаления (а именно, метаболитов арахидоновой кислоты лейкотриенов, простагландинов);
- торможения фагоцитоза, дегрануляции и миграции нейтрофилов;
- торможения выработки лимфоцитами иммуноглобулинов.
Оказывает антиоксидантное действие. Обладает антибактериальным эффектом (некоторые кокки, кишечная палочка). Преимущественная локализация месалазина – кишечник.
Показания. ВЗК (НЯК, болезнь Крона) в фазе обострения и для профилактики. Проктит, ассоциированный с ВЗК. Радиационный проктит (по показаниям).
Дозирование. Применяют ректально. После очищения анальной области и желательно после дефекации.
Суппозитории: Взрослым по 500 мг 3 раза в день (суточная 1500 мг) в фазе обострения. При необходимости назначают поддерживающую терапию – 250 мг 3 раза в день (суточная 750 мг).
Пена: Взрослым и лицам старше 12 лет – суточная доза 2.0 г, что равно 2 аппликациям. Рекомендуется применять на ночь, можно делить дозу на два приема (1 аппликация утром, 1 – вечером).
- надеть аппликатор на баллон;
- встряхнуть в течение 20 сек;
- открыть доступ пены (совместить вырез с насадкой, повернув колпачок);
- перевернуть баллон;
- ввести аппликатор на максимальную глубину в прямую кишку;
- нажать на колпачок, отпустить (=1 аппликации), повторить, если препарат применяют 1 раз в сутки. Получится 2 аппликации, что соответствует рекомендуемой дозе;
- извлечь насадку через 15-20 сек;
- снять аппликатор, утилизировать (для каждой процедуры используют новый);
- тщательно вымыть руки.
Суспензия: рекомендованная доза – 60 мл 1 раз на ночь, при трудности удержания такого количества препарата, можно разделить на 2 приема (30 мл утро/вечер).
- встряхнуть для перемешивания 20-30 сек;
- удалить колпачок с контейнера (открыть). Осторожно, вертикально держать его, чтобы не вылить содержимое;
- положение пациента – для постановки клизмы (лежа на левом боку, левую ногу вытянуть, правую согнуть);
- вставить флакон в анальное отверстие, выдавить содержимое, сразу удалить;
- оставаться в положении лежа 30 минут.
- ЖКТ: диспепсия, диарея, снижение аппетита, изжога, стоматит.
- НС: головокружение и боли, тремор, парестезия, шум в ушах.
- ССС: тахикардия, одышка, изменение АД (гипо- или гипертензия).
- Кожа: аллергия, покраснение, зуд.
- Кроветворение: лейкопения, тромбоцитопения, агранулоцитоз, анемия.
- Почки и мочевыделение: олиго- и анурия, гематурия. протеинурия.
- детям до 2 лет;
- при повышенной чувствительности к салицилатам;
- серьезные нарушения работы почек/печени;
- заболевания системы кроветворения, крови;
- ЯБЖ в период обострения.
При беременности и лактации применение только по назначению (особенно в 1 триместре).
Взаимодействие. Повышает токсичность азатиоприна, меркаптопурина при одновременном использовании. Возможно снижает активность варфарина (единичный случай).
*На концентрацию внимания влияния не оказывает, можно применять при вождении транспортных средств и управлении аппаратами, механизмами.
Лечение проктита, вызванного травмой заднего прохода или прямой кишки
- при наличии инородного тела, его удаляют;
- требуется покой прямой кишки (исключение нетрадиционных контактов);
- назначают обезболивающие внутрь;
- регулируют стул (нельзя допускать запоров и дополнительного травмирования каловыми массами);
- назначают препараты для регенерации тканей (Метилурацил суппозитории ректальные 2 раза/сутки, 10-14 дней и больше).
Чаще всего заживление наступает через 4-6 недель.
Лечение проктита, вызванного антибиотиками
Когда использование определенных антибиотиков приводит к инфекции Clostridioides difficile (C. difficile) и вызывает проктит, необходимо прекратить прием препарата.
Для лечения назначают метронидазол, ванкомицин или фидаксомицин. Схема лечения аналогична терапии псевдомембранозного колита.
После противомикробного курса назначают про- и пребиотики. Рекомендуется выполнить посев кала и определить количество и состав микрофлоры.
Профилактика
Для предупреждения развития любых форм проктита, рекомендуется:
- Отказ от анальных половых актов и применение презервативов.
- Предотвращение запора – регулярное питание разнообразными блюдами, содержащими продукты с высоким содержанием клетчатки, питьевой режим 1.5 – 2.0 л в день.
- Выработка привычки к регулярному акту дефекации.
- Избегать хронического употребления слабительных.
В случае пищевой аллергии – исключение продуктов-аллергенов.
При появлении симптомов любого заболевания, передающегося половым путем, особенно гонореи или сифилиса, необходимо срочное обращение к врачу и лечение пациента и всех половых партнеров. Лечение этих заболеваний — строгая врачебная тайна, не стоит смущаться и затягивать консультацию.
Применение антибиотиков возможно только в обоснованных случаях и под строгим контролем специалиста.