Признаки воспаления яичка и его придатка у мужчин
Именно типичные симптомы заболеваний мошонки, то есть изменение размеров, покраснение и боль в органе, могут стать индикатором орхита и эпидидимита.
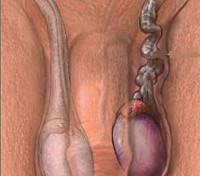
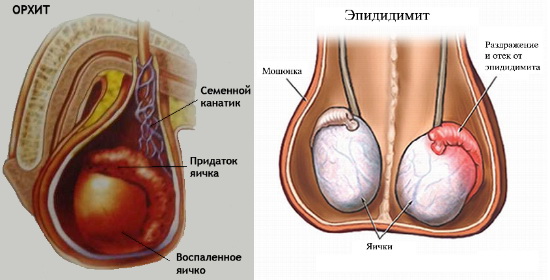
Эпидидимит и орхит — два заболевания мужской половой сферы, они крайне редко диагностируются по отдельности. Орхит — воспаление тестикулы, а эпидидимит — ее придатка. Так как анатомически яичко и придаток представляют собой одну область, то воспаление легко перекидывается на соседние ткани.
В подавляющем большинстве случаев причиной воспаления становятся инфекции: грипп, ветряная оспа, паротит, тиф. Иногда провокаторами могут быть недостаточная или чрезмерная половая жизнь, длительное воздержание, некоторые другие урологические патологии: уретрит, везикулит, простатит.
Симптомы острого орхита и эпидидимита
Если яичко и его придаток воспалились впервые, речь идет об остром процессе. Симптомы острого орхита и эпидидимита аналогичны. У мужчины могут наблюдаться:
- общее недомогание — слабость, потеря аппетита, снижение трудоспособности;
- головные боли;
- повышенная температура тела, иногда до очень высоких значений;
- боль в области промежности и мошонки, которая может иррадировать в копчик, пах и поясницу;
- покраснение и припухлость со стороны пораженной тестикулы.
Именно типичные симптомы заболеваний мошонки, то есть изменение размеров, покраснение и боль в органе, могут стать индикатором орхита и эпидидимита. Остальные симптомы не относятся к специфическим и могут говорить и о других заболеваниях.
Как проявляет себя хронический процесс
Если игнорировать симптомы острого состояния, то орхит и эпидидимит могут перейти в хроническую форму.
О хроническом орхите может говорить только боль в яичке при прикосновении, при активных движениях. Хронический эпидидимит проявляет себя следующими признаками:
- постоянное повышение температуры до субфебрильных значений;
- болезненность мошонки;
- неприятные ощущения и даже боль в районе придатка тестикулы.
При хроническом течении нет ярко выраженных признаков, мужчина чувствует общее недомогание и периодическую умеренную боль в области мошонки, которая стихает, а потом опять обостряется.
Диагностика и лечение

Диагностика заболеваний не представляет никакого труда. Врач проводит визуальный осмотр, пальпирует мошонку. И уже только одного осмотра часто достаточно, чтобы предположить точный диагноз. Но для его подтверждения используется ультразвуковая допплерография, дополнительно назначается сдача анализов на инфекции, а также общие анализы крови и мочи.
Лечение орхита и эпидидимита проводится консервативное. У мужчины берут мазок из уретры, чтобы определить тип инфекции. Также можно дополнительно провести анализ на чувствительность патогенной флоры к антибиотикам. Именно антибиотики — основное средство лечения в данном случае.
Так как острый процесс может легко перерасти в хронический, ни в коем случае нельзя самостоятельно назначать себе лечение. Неправильно подобранный антибиотик, неверная дозировка могут привести к ложному облегчению и стиханию симптомов. Мужчина будет думать, что полностью здоров, а на самом деле орхит и эпидидимит просто перейдут в хроническую смазанную форму. Постоянно воспаленные железы перестают нормально функционировать, иногда у мужчины может даже развиваться бесплодие. В запущенных случаях врачам приходится прибегать к операции, но этого вполне можно избежать. Поэтому при первых признаках болезни нужно обращаться к врачу. Качественную диагностику и лечение можно получить в клинике Dr. AkNer.

Задать вопрос или записаться на прием
Введите свое имя и номер телефона. Специалисты Клиники Dr. AkNer свяжутся с Вами, проконсультируют Вас по интересующим вопросам и запишут на прием в клинику в удобное для вас время.
Орхит
Орхит – это воспалительный процесс тестикулярных тканей, вызванный бактериальными или вирусными патогенами, травмами яичка. Симптомы включают увеличение мошонки, боль, отёк, гиперемию и повышение температуры. В патологический процесс часто вовлекается придаток яичка, что выражается болевыми ощущениями в паховой области. Диагноз подтверждает УЗИ органов мошонки. ПЦР-диагностику проводят для исключения венерической природы заболевания. Лечение подразумевает назначение антибиотика с учетом чувствительности к препарату, НПВС, физиотерапию. При гнойном расплавлении тканей или некрозе выполняют операцию.
МКБ-10
Общие сведения
С воспалением яичка сталкиваются лица мужского пола в любом возрасте. Орхит часто диагностируют у мужчин на пике сексуальной активности (18-35 лет), имеющих наибольший риск инфицирования ЗППП, и у пациентов старше 50 лет с гиперплазией простаты и сопутствующей обструкцией. В 80-90% случаев орхит протекает в комбинации с эпидидимитом, в 9% поражение двустороннее. Наиболее часто из венерических возбудителей выделяют гонококки и хламидии, из неспецифической микрофлоры – кишечную и синегнойную палочку, протей, стафилококки и стрептококки. У мальчиков преобладает вирусная природа орхита. В ряде наблюдений палочка Коха может инициировать развитие мочеполового туберкулеза с вовлечением тестикул.

Причины орхита
Воспаление тестикул ‒ мультифакторное заболевание. Оно развивается при инфицировании патогенами вирусной природы, специфической или неспецифической бактериальной микрофлорой. У некоторых пациентов причину установить невозможно – тогда говорят об идиопатической форме, которая наиболее тяжело поддается лечению. Описана связь орхита (орхоэпидидимита) с приемом определенных лекарств, некоторыми системными заболеваниями.
У детей к бактериальному орхиту чаще приводят врожденные аномалии (эктопический мочеточник или семявыносящий проток, врожденные клапаны, дивертикул и пр.) или функциональные нарушения, связанные с присутствием остаточной мочи (диссинергия сфинктера мочевого пузыря). Эти изменения сопровождаются рецидивирующей инфекцией мочевыводящих путей, которая при соответствующих условиях распространяется в тестикулярные ткани. Основными этиофакторами, приводящими к орхиту, выступают:
- Вирусные инфекции. Вирусное инфицирование чаще провоцирует орхит у детей младше 15 лет, примерно в 20% случаев воспаление яичка осложняет эпидемический паротит (свинку), у взрослых эта цифра составляет 10-15%. Есть отдельные данные о развитии орхита после иммунизации по поводу паротита, кори и краснухи. К менее распространенным причинам относят вирусы ветряной оспы и Коксаки, цитомегаловирус, аденовирусы.
- Урологические заболевания. Орхит может быть вызван бактериальной инфекцией, которая часто распространяется с соседних воспаленных структур урогенитального тракта: простаты, везикул, придатков. Бактериальная микрофлора может попасть в тестикулярную ткань с током крови из любого очага воспаления в организме. У возрастных пациентов на фоне увеличенной простаты или стриктуры уретры нарушается адекватный отток мочи, что осложняется формированием уретровезикального рефлюкса с развитием эпидидимита, а затем и орхита. Опухоль яичка приводит к реактивному воспалению тканей.
- Травмы и ятрогенные повреждения. Инфицированию ткани яичек способствуют оперативные вмешательства (ТУР, открытые операции, литотрипсия), урологические манипуляции (бужирование, катетеризация), диагностические процедуры (уретроцистоскопия, пиелоскопия), при которых нарушается целостность слизистых оболочек. Часто орхит развивается после укуса животных или насекомых, вследствие получения травмы. Изначально асептическое воспаление при присоединении вторичной бактериальной инфекции переходит в гнойный орхит.
- Венерические инфекции. Заболевания, передающиеся половым путем, могут стать причиной орхита у сексуально активных мужчин. Путь инфицирования – контактный восходящий, первоначально специфическое воспаление развивается в уретре. Без необходимой терапии гонококки, хламидии, микоплазмы, трихомонады поражают простату, придатки, яички и другие органы.
К основному предрасполагающему фактору относят иммуносупрессию любого генеза (ВИЧ-инфицирование, сахарный диабет, тяжелые инфекционные заболевания и др.). У мужчин, получающих химиолучевую терапию или принимающих гормоны, иммунодепрессанты, риск развития орхита выше. У этих пациентов инициаторами воспаления яичка могут выступать кандида альбиканс, токсоплазмы гондии, криптококки и пр.
Патогенез
Орхит преимущественно рассматривают как осложнение острого эпидидимита, обусловленное распространением патологического процесса в ткани яичка перивазальным и интерстициальным путем. Воспаление поддерживают нарушение крово- и лимфооттока, сдавление ткани за счет скопления экссудата, повышение давления в протоках и семенных канальцах. При отсутствии лечения серозное воспаление переходит в гнойную форму, образуются микроабсцессы, которые могут саморазрешиться с образованием фиброзного рубца или, при слиянии, образовать абсцесс яичка. Очаговый или диффузный склероз тестикулярных тканей приводит к нарушению сперматогенеза, так как функционирующие структуры утрачиваются.
Путь инфицирования при паротите и прочих вирусных инфекциях — гематогенный, вирус распространяется по организму, а железистые органы (включая яички) являются органами-мишенями. У пациентов, заразившихся паротитом, в течение первых нескольких дней вирус атакует тестикулярные железы, вызывая воспаление паренхимы, деструкцию семенных канальцев и периваскулярную лимфоцитарную инфильтрацию.
Симптомы орхита
Клинические симптомы вариативны и зависят от степени выраженности патологического процесса и характера возбудителя. Общие проявления могут включать слабость, повышение температуры с ознобом, головную боль, ломоту в мышцах. Заболевание может протекать остро, что типично для мужчин с гонореей, или развиваться в течение нескольких суток – это зависит от особенностей иммунного статуса.
Пораженное яичко увеличено в размерах, резко болезненно, кожа над ним гиперемирована. Отек за счет воспаления может быть настолько сильно выражен, что прощупать какие-либо структуры в мошонке на стороне поражения не представляется возможным. В положении лежа болезненные ощущения проявляются меньше.
Выделения из уретры могут носить выраженный характер: секрет, как правило, обильный, беловатый или желтовато-зеленый, с неприятным запахом, что вызывает подозрение на венерическую природу заболевания. Могут быть увеличены паховые лимфоузлы. Нарушения мочеиспускания присутствуют у 35% пациентов, симптомы дизурии представлены резями, частыми позывами, дискомфортом в промежности.
Хронический орхит имеет менее выраженную симптоматику. Температура повышается только при обострении, боли тянущие, ноющие, усиливаются после физической нагрузки, во время и после сексуального контакта, при дефекации. Локализация болезненных ощущений – яичко, паховая область, промежность. Появление крови в сперме может свидетельствовать о вовлечении в процесс везикул.
При эпидемическом паротите орхиту часто предшествуют общая слабость, увеличение слюнных желез (припухлость в околоушной области), повышение температуры, озноб, затрудненность при глотании. У 20% пациентов воспаление яичка присоединяется на 4-7 сутки. В 70% случаев поражение одностороннее, контралатеральное вовлечение второй половой железы происходит на 1-9 сутки.
Осложнения
Осложнения при своевременном обращении к урологу и при соблюдении всех рекомендаций встречаются редко. После перенесенного билатерального орхита сперматогенез нарушается у 87% пациентов, азооспермия встречается в 3-5% наблюдений. В течение 12 месяцев улучшение показателей эякулята происходит у 90% мужчин. В отсутствии адекватной антибактериальной терапии может развиться реактивная водянка, пиоцеле, абсцесс яичка (у 3-8%).
Хронизация процесса также может рассматриваться как осложнение острого воспаления, при этом склеротические и дистрофические изменения являются причиной обструктивного и/или секреторного бесплодия. У 60% переболевших орхитом мужчин диагностируют некоторое уменьшение размеров тестикулы – атрофию, что не всегда сопровождается изменениями в спермограмме. Сепсис является потенциальным следствием тяжелой инфекции.
Диагностика
Предварительный диагноз можно установить на основании анамнеза и данных физикального осмотра, для определения генеза воспалительного процесса необходим ряд инструментальных и лабораторных тестов. В обязательном порядке уролог проводит пальцевое ректальное исследование предстательной железы, так как часто орхит и простатит протекают сочетанно. Пациент может быть направлен на консультацию к фтизиоурологу, онкологу, хирургу. Алгоритм обследования при орхите:
- Лабораторная диагностика. Для исключения/подтверждения ИППП назначают ПЦР-анализы на гонококки Нейссера и хламидии трахоматис. Исследование необходимо, если при обычной микроскопии мазка из уретры визуализируется большое количество лейкоцитов. Проводят культуральные исследования, направленные на выявление бактериальных возбудителей и чувствительности к препаратам. Орхит на фоне вирусного паротита подтверждают с помощью определения антител методом ИФА. Изменения в общем анализе крови неспецифичны, при выраженном воспалении присутствует сдвиг лейкоцитарной формулы влево, увеличенное СОЭ.
- Инструментальная диагностика. УЗИ мошонки с допплером позволяет оценить состояние пораженного яичка, исключить сопутствующие патологии, например, опухоль, перекрут яичка, абсцесс. В сомнительных случаях (при подозрении на опухолевый генез реактивного орхита) выполняют магнитно-резонансную томографию мошонки и органов малого таза. Диафаноскопия демонстрирует неоднородность тестикулярной ткани, но информативность этого способа остается низкой.
Дифференциальную диагностику проводят с перекрутом яичка. Для него характерно внезапное начало боли, продромальный период с повышением температуры отсутствует. Диагноз подтверждает ультразвуковое сканирование с допплером, при котором отчетливо виден поворот половой железы относительно нормального анатомического расположения, сдавливание сосудов и нервов семенного канатика. Само яичко чаще нормального размера. Аналогичные клинические симптомы присутствуют при ущемлении пахово-мошоночной грыжи. Консультации хирурга и УЗИ мошонки достаточно для установления диагноза.
Лечение орхита
Госпитализация в стационар показана, если нельзя исключить гнойные осложнения или они ожидаемы у пациента на фоне иммуносупрессии. Режим – постельный, для облегчения симптомов рекомендуют ношение суспензория. Из питания исключают острые блюда, алкоголь. Усиленный питьевой режим назначают для снятия интоксикации и увеличения диуреза, что способствует ускорению элиминации возбудителей из организма.
Лечение начинают эмпирически, не дожидаясь результатов бакпосева и ПЦР- диагностики. При вирусном орхите назначение антибиотиков считается нецелесообразным. Воспаление, поддерживаемое любой венерической инфекцией, подразумевает одномоментное лечение сексуального партнера. Комплексная терапия бактериального воспаления яичка включает:
- Прием медикаментов. Назначают антибиотики с максимально широким спектром действия. Длительность курса определяется индивидуально, при сопутствующем простатите лекарства принимают до 4 недель. После получения результатов бакпосева, если необходимо, схему лечения корректируют. Нестероидные противовоспалительные средства используют для уменьшения болевого синдрома, снижения температуры. НПВС и антибактериальные препараты усиливают действие друг друга.
- Местное воздействие. В первые часы прикладывают холод для уменьшения отека (холодная грелка, завернутая в ткань), в дальнейшем применяют рассасывающие компрессы на сторону поражения. Физиотерапию в остром периоде не проводят, но по мере стихания воспаления, через 3-5 суток, возможны УВЧ-терапия, электрофорез, лазерно-магнитное воздействие. При хроническом воспалении физиопроцедуры помогают предотвратить обострение.
- Оперативное лечение. При развитии гнойно-деструктивных осложнений прибегают к орхиэктомии. Некоторые практики считают обоснованным раннее оперативное вмешательство, заключающееся в нанесении насечек на белочную оболочку, которые уменьшают компрессию и позволяют оттекать гнойному содержимому. Несмотря на то, что операция является органосохраняющей, возможны нежелательные последствия в виде образования участков фиброза с нарушением сперматогенеза.
Прогноз и профилактика
При адекватной терапии большинство случаев орхита протекает без осложнений, прогноз для жизни благоприятный. При угнетении сперматогенеза важна своевременная консультация андролога. При безуспешности терапии по поводу бесплодия возможно обращение к вспомогательным репродуктивным технологиям. Иногда рецидивирующий орхит – следствие неполной диагностики, что требует проведения всестороннего обследования и адекватного лечения.
Профилактические мероприятия включают приверженность моногамным отношениям, использование средств защиты при занятиях травматичными видами спорта. Своевременное обращение к урологу при первых симптомах неблагополучия со стороны органов мочеполовой сферы, периодическое обследование пациентов, страдающих хронической урологической патологией, и профилактическое лечение минимизируют риск орхита. Мужчинам, которые не болели вирусным паротитом в детстве и не получали вакцинации, необходимо избегать контакта с лицами, заболевшими свинкой.
1. Острый эпидидимит: медицинские и социальные аспекты. Современные возможности патогенетической терапии/ Шорманов И.С., Ворчалов М.М., Рыжков А.И.// Экспериментальная и клиническая урология. – 2012 – №3.
2. Дифференцированнное лечение эпидидимитов и эпидидимоорхитов: Автреферат диссертации/ Абунимех Б.Х. – 2006.
3. Острые паротитные орхиты у взрослых: диагностика, клиника, лечение: Автореферат диссертации/ Соловьев А.А. – 2002.
Эпидидимит – симптомы и лечение
Что такое эпидидимит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рахимова А. И., уролога со стажем в 6 лет.
Над статьей доктора Рахимова А. И. работали литературный редактор Юлия Липовская , научный редактор Александр Комаров и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Эпидидимит (epididymitis) — это воспаление придатка яичка, которое сопровождается болью, припухлостью и покраснением мошонки. Различают острую и хроническую формы, которые отличаются скоростью протекания и факторами возникновения. Эпидидимитом болеют мужчины всех возрастов.
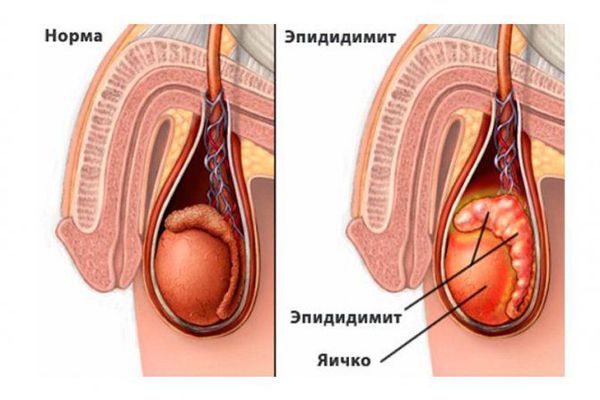
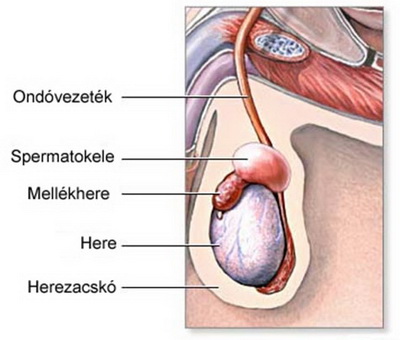
Придаток яичка (эпидидимис) представляет собой парный орган мужской половой системы, находящийся в мошонке. Его основная функция — накапливать сперматозоиды. В придатке сперматозоиды дозревают, приобретают способность двигаться и оплодотворять яйцеклетку.
Распространённость
В возрасте от 18 до 39 лет примерно 10 мужчин из 1000 страдают от заболеваний органов репродукции (мошонки, простаты, уретры) [1] . Из-за близкого расположения придатка и яичка эти органы часто поражаются вместе — развивается орхоэпидидимит.
Как правило, у острого эпидидимита и орхоэпидидимита общая статистика. Среди острых урологических болезней доля этих патологий колеблется от 4,6 до 10,2 % [2] . Как показывает практика, от 20 до 35 % всех обращений в приёмный покой урологического стационара приходится на эпидидимит и орхоэпидидимит.
Причины эпидидимита
Причиной заболевания является попадание или разрастание патологической флоры (бактериальной, грибковой, вирусной).
Предрасполагающие факторы:
- Бактериальный фактор — попадание воспалительного агента непосредственно в придаток.
- Инфекции, передающиеся половым путём (ИППП): гонорея, хламидиоз и др.
- Осложнённые формы простатита, уретрита, острого цистита и других воспалительных болезней органов малого таза и мошонки.
- Затруднение мочеиспускания, обусловленное механическими причинами: аденомой простаты, сужением или закупоркой мочевых путей ниже мочевого пузыря.
- Системные заболевания: сосудистые, неврологические, эндокринологические (сахарный диабет, болезнь Альцгеймера, различные виды параличей и парезов) [2][3] . , сыпной тиф, эпидемический паротит (острое инфекционное негнойное поражение железистых органов: слюнных желёз, поджелудочной железы, яичек) [4] .
- Травматический фактор: сдавленность органов мошонки неудобной одеждой, работа в горячем цехе, постоянное сидячее положение у водителей, удары в пах.
- Абактериальные факторы, которые нарушают кровообращение в органах мошонки: половые излишества, мастурбация, геморрой и др. [9]
- Ослабленный иммунитет из-за хронических заболеваний или постоянного стресса. .
- Альтернативные виды секса, особенно незащищённый анальный секс.
- Туберкулёзная инфекция.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы эпидидимита
Сначала пациент всегда сталкивается с острым или подострым эпидидимитом. Если процесс острый, то симптомы классические и яркие. Если эпидидимит начался с подострой фазы, то клиника может быть размытой, вплоть до того, что воспаление можно определить только лабораторно и инструментально.
Симптомы острого эпидидимита
- Резкая боль при пальпации поражённой мошонки.
- Покраснение и отёчность мошонки или её воспалённой половины.
- Повышение температуры тела, вплоть да 40 °C .
- Болезненное мочеиспускание [6] .
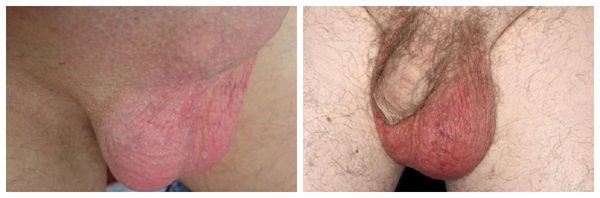
Сначала возникает один или два симптома, но с усилением процесса воспаления присоединяются и другие.
Симптомы хронического эпидидимита
- Ощущения “тяжести” в мошонке.
- Возможно увеличение и/или уплотнение придатков яичек, что можно обнаружить при самообследовании.
- Проблемы в интимной сфере: эректильная дисфункция, преждевременное семяизвержение, снижение либидо, импотенция неясного генеза [5][9] .
- Болезненное семяизвержение, примесь крови и гноя в сперме.
- Редкая острая или затяжная ноющая боль в мошонке.
- Повышение температуры тела до 37,1–38,0 °C.
Патогенез эпидидимита
Придаток яичка представляет собой длинный витиеватый проток, который охватывает яичко сверху и сзади своеобразным обручем. Он продолжает яичко и переходит в семявыносящие протоки. С яичками придаток сообщается канальцами, по которым сперматозоиды продвигаются дальше [5] .
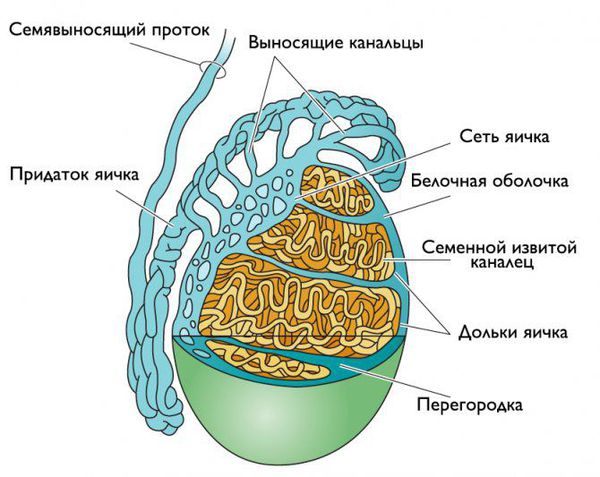
Инфекция может проникнуть в придаток яичка разными путями:
- Каналикулярный путь — из уретры по семявыносящему протоку. Встречается чаще всего.
- Гематогенный путь — через кровь на фоне сепсиса.
- Лимфогенный путь — по лимфатическим протокам.
- Секреторный путь — из яичка при вирусном паротите.
После проникновения патогенные микроорганизмы прикрепляются к слизистым оболочкам придатка, размножаются и повреждают клетки. На ранних стадиях эпидидимит представляет собой клеточное воспаление, которое начинается в семявыносящем протоке и спускается к нижнему полюсу придатка яичка [8] .
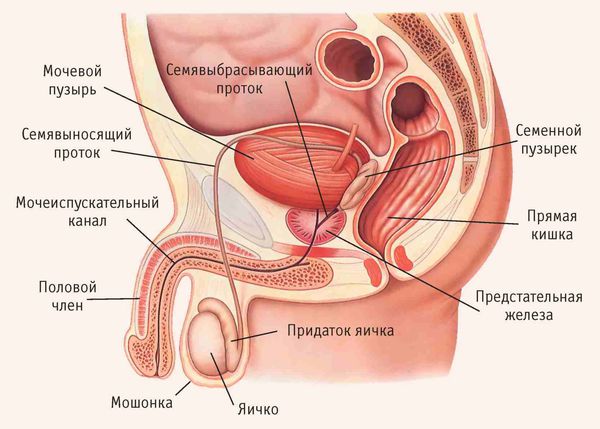
Ткани придатка и яичка отличаются высокой чувствительностью. Поэтому при инфицировании в них них образуются рубцы и микроабсцессы, что может привести к бесплодию.
Острое воспаление органов мошонки, особенно в молодом возрасте — одна из основных причин секреторного бесплодия. Яички перестают вырабатывать нужное количество сперматозоидов, способных оплодотворить яйцеклетку. Такая форма бесплодия развивается у 70–85 % мужчин после перенесённого эпидидимита [6] [9] .
Классификация и стадии развития эпидидимита
По характеру протекания выделяют:
- Острый эпидидимит — длится 1 – 4 недели.
- Хронический — более четырёх недель.
Острый эпидидимит бывает двух видов:
- Серозный — характеризуется выделением светлой, мутноватой воспалительной жидкости, в которой мало клеток. При благоприятном исходе жидкость рассасывается, при неблагоприятном — процесс затягивается и переходит в гнойный.
- Гнойный — протекает с выделением мутной, зелёной, жёлтой или белой воспалительной жидкости (гноя), который расплавляет ткани. Гной состоит из нейтрофилов, элементов погибшей ткани, микробов и гнойных телец (погибших лейкоцитов). Точно определить вид острого эпидидимита можно только при операции.
По локализации поражения:
- Односторонний: право- или левосторонний.
- Двусторонний [7] .
В Международной классификации болезней 10-го пересмотра (МКБ-10) эпидидимит кодируется как N45 Орхит и эпидидимит. Чтобы обозначить инфекцию, которая вызвала воспаление, используют дополнительный код (B95-B98) . В зависимости от наличия абсцесса выделяют:
- N45.0 Орхит, эпидидимит и эпидидимо-орхит с абсцессом, абсцесс придатка яичка или яичка.
- N45.9 Орхит, эпидидимит и эпидидимо-орхит без упоминания об абсцессе.
Степени тяжести острого эпидидимита:
- Лёгкая — продолжается до трёх суток.
- Средняя — длится до шести дней и имеет выраженные симптомы, среди которых повышение температуры тела до 39 °C и боль.
- Тяжёлая — продолжается более семи дней и сопровождается тяжёлыми симптомами. В анализе крови повышено количество лейкоцитов, что свидетельствует о сильном воспалительном процессе.
Осложнения эпидидимита
Осложнения чаще всего развиваются из-за несвоевременного лечения. Нельзя сказать точно, через какое время после появления первых симптомов они возникнут. Всё зависит от реактивности процесса, состояния организма и его иммунного статуса.
Например, при туберкулёзе иммунитет человека ослаблен. В этом случае эпидидимит сам будет осложнением основного заболевания. Без лечения он быстро приведёт к развитию других осложнений: абсцессу, свищу мошонки, инфаркту яичка, бесплодию, орхиту.
Абсцесс — появление в придатке гнойного очага. Без лечения абсцесс может перейти в свищ мошонки (патологический ход), через который будет вытекать гной. Если гной не выходит через свищ, есть риск инфаркта яичка — кислородного голодания органа.
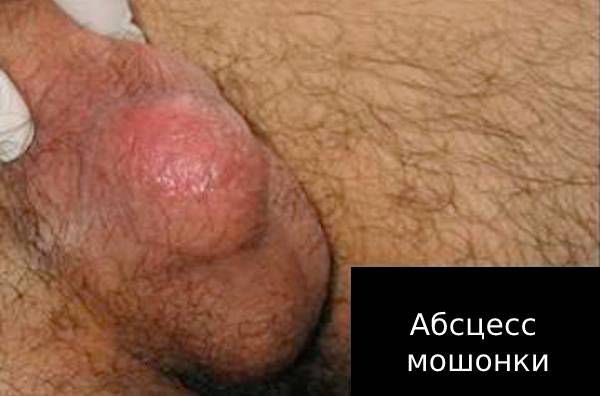
При любой стадии воспаления и при всех осложнениях сохраняется риск наступления бесплодия: из-за рубцевания ухудшается качество спермы, а в некоторых случаях нарушается продвижение спермы (обтурационное бесплодие) [8] [9] .
Диагностика эпидидимита
Сбор анамнеза
Любая диагностика начинается со сбора анамнеза, в ходе которого врач беседует с пациентом и задаёт ему вопросы:
- что беспокоит;
- когда появились симптомы;
- есть ли острые боли или повышенная температура;
- болел ли пациент инфекционными заболеваниями незадолго до появления симптомов;
- в каких условиях проживает пациент;
- есть ли семья;
- имеются ли отягощающие факторы: курение, алкоголизм, хронические заболевания, лекарственная непереносимость;
- ведёт ли пациент половую жизнь, бывают ли незащищённые половые контакты и как часто.
При сборе анамнеза врач будет задавать вопросы на деликатные темы. Они могут смутить пациента, но нужно понимать, что врач готов к любой информации, для него это обычная процедура. На вопросы нужно ответить честно и подробно, это поможет быстро и точно поставить диагноз и назначить правильное лечение. Чем раньше начнётся терапия, тем меньше риск осложнений и удаления органа.
Урологический осмотр
Врач попросит пациента лечь на кушетку, чтобы осмотреть и пальпировать (прощупать) живот. Сначала доктор выполняет стандартную поверхностную пальпацию. Если в исследуемых органах нет воспаления, то пациент почувствует небольшой дискомфорт, боли не возникнет.
После этого врач осматривает половые органы, пальпирует мошонку и определяет, есть ли признаки воспаления, насколько процесс запущен и требует ли каких-то экстренных мер.
Следующий этап — пальцевое ректальное исследование. Оно позволяет определить, воспалена ли простата, так как предстательная железа может быть источников воспаления.
Лабораторная диагностика
- Общий анализ мочи.
- Б актериологический посев средней порции мочи, чтобы выявить возбудителя инфекции.
- Анализ первой порции мочи на ИППП методом ПЦР.
- При подозрении на гонорею — мазок из уретры с окраской по Граму.
- При подозрении на туберкулёзный эпидидимит — посев трёх последовательных утренних порций мочи на кислотоустойчивые бациллы и анализ ПЦР на микобактерии туберкулёза (Mycobacterium tuberculosis).
При необходимости оперативного лечения:
- Общий и биохимический анализы крови.
- Анализ на свёртываемость (коагулограмма).
- Анализ на сифилис, гепатит Б и C, ВИЧ.
- Определение группы крови и резус-фактора.
Инструментальная диагностика
- Ультразвуковое исследование (УЗИ) органов мошонки — может показать воспаление яичка и придатка, наличие гнойных очагов, реактивного гидроцеле, а также поможет исключить перекрута яичка.
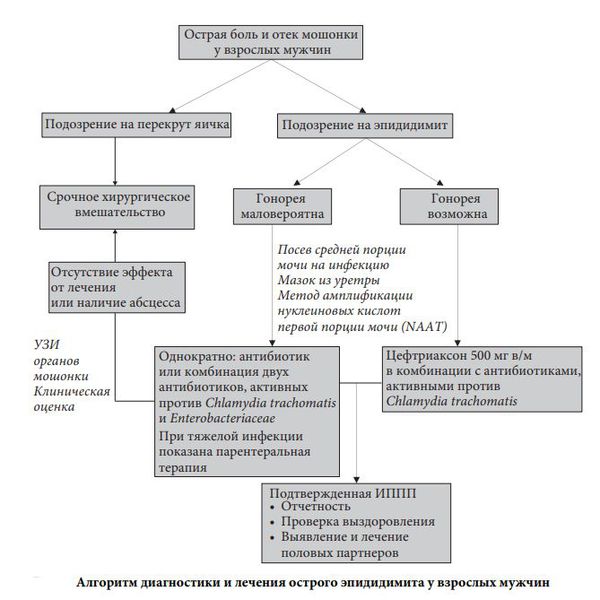
Дифференциальная диагностика
Острый эпидидимит нужно отличать от травмы мошонки, перекрута яичка, острого орхита, инфицированного гидроцеле и гидатиды Морганьи (рудиментарных образований яичка и его придатка). Некоторые патологии могут симулировать острые заболевания органов мошонки: острый простатит, почечная колика, ущемлённая паховая грыжа [9] . Дифференциальная диагностика при хронической эпидидимите: хронический простатит, хронический орхит, гидроцеле.
Для дифференциальной диагностики могут применяться следующие методы обследования:
- Микроскопическое исследование осадка секрета простаты [7] . Помогает определить, является ли простата источником инфекции.
- Внутривенная урография — рентгенологическое изучение строения и функций мочевыделительной системы. Проводится для дифференциальной диагностики с мочекаменной болезнью, в особенности с камнями нижней трети мочеточника, которые могут давать аналогичную симптоматику.
- Трансректальное ультразвуковое исследование (ТрУЗИ) простаты с определением остаточной мочи.
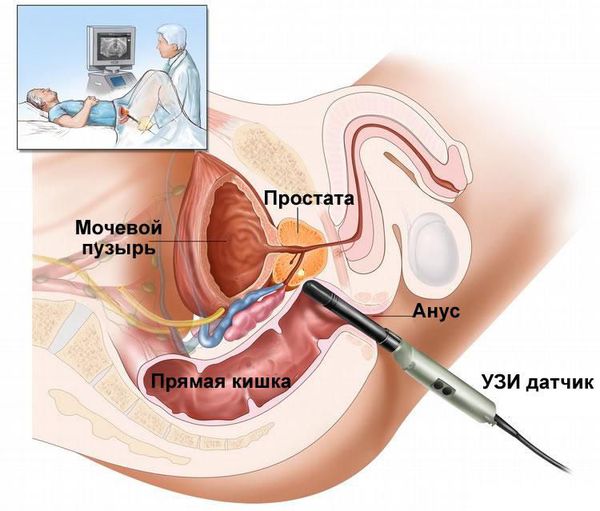
Лечение эпидидимита
Большинство пациентов с острым эпидидимитом можно лечить в амбулаторных условиях. Пациента госпитализируют, если у него сильная боль или лихорадка, которые могут указывать на другие диагнозы (например, абсцесс, перекрут или инфаркт яичка).
Чаще всего пациент попадает в стационар с острым процессом, и дежурный врач-уролог должен решить, как лечить пациента: консервативными или хирургическими методами. В первые часы обычно проводится консервативная терапия под наблюдением медсестры или врача.
Консервативное лечение
Группы препаратов, применяемых при эпидидимите: антибиотики (цефалоспорины, фторхинолоны, производные имидазола), альфа-адреноблокаторы, нестероидные противовоспалительные препараты (НПВП).
При остром процессе терапию начинают до выявления возбудителя, т. е. до того, как будут готовы результаты лабораторной диагностики. Такая тактика помогает снизить риск осложнений и предотвратить передачу инфекции другим людям.
Антибактериальную терапию выбирают с учётом наиболее вероятных возбудителей. Также учитывается, может ли препарат накапливаться в придатке яичка в достаточной концентрации.
Обычно сначала пациенту назначают антибиотики, активные против хламидий и энтеробактерий. Когда получают результаты посева с указанием точного возбудителя и активных против него антибиотиков, терапию корректируют по необходимости:
- При подозрении на хламидии и м икоплазму гениталиум , как правило, назначают Доксициклин и препараты фторхинолонового ряда.
- Фторхинолоны эффективны для лечения энтеробактерий .
- При гонорее однократно вводят высокую дозу цефалоспорина третьего поколения. Выбор препарата зависит от того, насколько микроорганизмы устойчивы к антибиотикам.
У мужчин с тяжёлым эпидидимитом эффективность лечения нужно оценивать через три дня, у пациентов с возможными или подтверждёнными ИППП — через 14 дней. Кроме того, необходимо пролечить полового партнёра пациента.
При подозрении на вирусную этиологию назначаются противовирусные средства, препараты группы интерферонов и иммуностимуляторы.
НПВП используются, чтобы уменьшить боль и снизить температуру, если она поднялась выше 38,5 °C .
Когда нет должного эффекта от терапии и есть противопоказания к операции, в качестве симптоматического лечения иногда назначают блокаду семенного канатика по Лорин-Эпштейну. Процедура подразумевает введение анестетика (Лидокаина) в семенной канатик, чаще совместно с антибиотиком [8] . Однако этот метод применяется редко, так как нет доказательств его преимущества перед стандартными протоколами лечения, а отмечается только симптоматический эффект.
В зависимости от тяжести процесса и состояния организма могут использоваться и другие лекарственные препараты из разных групп.
Хирургическое лечение
Показания к операции:
- Отсутствие эффекта от терапии.
- Развитие осложнений (например, абсцесса).
- Риск развития орхита.
- Риск сепсиса.
Противопоказанием к хирургическому лечению может быть сахарный диабет в стадии декомпенсации, хронические заболевания сердца и нарушения свёртываемости крови.
Есть несколько видов операций, которые можно провести при эпидидимите: вскрытие и дренирование гнойных очагов, удаление придатка яичка (э пидидимэктомия ) и удаление придатка с яичком (о рхоэпидидимэктомия ) [7] . Объём оперативного вмешательства, как правило, определяется во время операции.
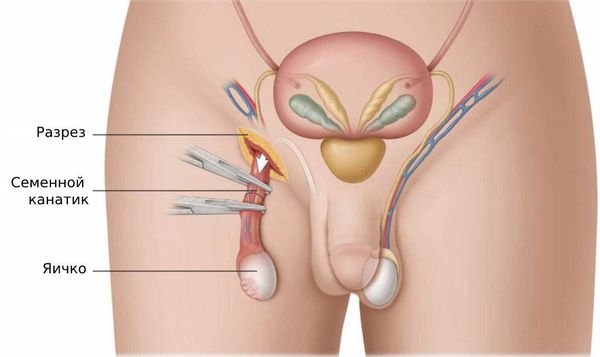
После операции несколько дней необходимо принимать обезболивающие и антибактериальные препараты. Выписывают пациента через 7 – 10 дней, швы снимают на 10 – 14 день. В дальнейшем пациент наблюдается амбулаторно и по показаниям сдаёт анализы и проводит ультразвуковую диагностику.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. При осложнённом эпидидимите может потребоваться удаление яичка и придатка, однако прогноз касательно здоровья и качества жизни остаётся также благоприятным. Прогноз репродуктивной функции неоднозначный и зависит от своевременных лечебных мер.
Без лечения придаток и яичко теряют свои функции, также состояние грозит удалением органа. Как и при других инфекционных процессах, при эпидидимите может развиться сепсис. В этом случае прогноз становится неблагоприятным: в 50 % случаев возможен летальный исход [10] .
Эпидидимит: причины, симптомы и лечение
Эпидидимит — патология воспалительного характера мужской половой сферы (придатка семенника (яичка)).
В большинстве случаев является следствием заболеваний урогенитального тракта: уретрита, простатита.
Нередко болезнь развивается на фоне инфекций респираторной системы: ангине, гриппе, туберкулезе.
Провоцирующими факторами является травмирование области малого таза, в частности тестикул (яичек).
Также застойные процессы, которые наблюдаются у людей с малоподвижным образом жизни.
Принято выделять две формы патологии — острую и хроническую, где первая диагностируется чаще всего.
Согласно результатам клинических исследований в андрологии и урологии, нередко причиной воспаления семенника становится ранее проведенная вазэктомия (мужская стерилизация).
Эпидидимит можно увидеть в международной классификации болезней под кодом МКБ 10 (N45).

Эпидидимит у мужчин и детей
Относительно распространенные причины воспаления придатков у молодых мужчин–заболевания, передающиеся половым путем,
Такие как инфекция Chlamydia trachomatis и Neisseria gonorrhoeae.
Повышенный риск патологии отмечается у пациентов после катетеризации мочевого пузыря и операции на простате.
Катетеризация включает введение эластичной трубки в уретру и продвижение ее в мочевой пузырь.
При некорректном проведении манипуляции возможно проникновение в мочеиспускательный канал инфекционного агента.
Это и способствует развитию воспалительной реакции эпидидимиса.
У детей воспаление в качестве самостоятельного заболевания возникает редко.
Симптоматика не отличается от клинической картины взрослого пациента.
Основная причина — проникновение патогенного микроорганизма.
Или недавно перенесенные инфекционные болезни: грипп, ангина, корь и др.
У подростка в возрасте 10-15 лет, согласно статистике, развитие заболевания связано с травмированием таза и несоблюдением правил личной гигиены.

Как правило, в таком возрасте родители уже не вмешиваются в купание ребенка.
Поэтому не могут проследить, насколько тщательно проводится гигиена.
Основное место локализации и скапливания патогенов — крайняя плоть.
Ребенку необходимо объяснить, как правильно проводить личную гигиену половых органов.
Разъяснить возможные последствия, если он не будет этого делать.
Практически во всех случаях возбудителем эпидидимита у детей является стафилококк.
Провоцирующие воспаление факторы:
- Снижение защитных функций иммунной системы на фоне приема иммуносупрессивных препаратов, а также заболеваний, влияющих на иммунитет (сахарный диабет, ВИЧ, гепатиты).
- Гиперплазия предстательной железы. Заболевание не является злокачественным, но нарушает нормальный отток мочи. Кроме этого, развитие патологии сопровождается сужением уретры, что благоприятно для патогенных микроорганизмов.
- Нарушение температурного режима. Чрезмерное переохлаждение, как и перегревание, способствует снижению иммунного статуса.
Эпидидимит: симптомы воспалительного процесса
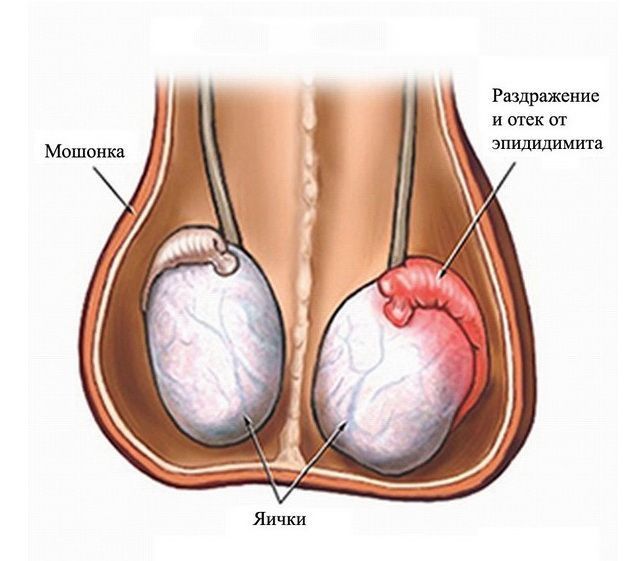
Острый инфекционный эпидидимит проявляется болью, покраснением и отеком тестикул, которые асимметрично увеличиваются.
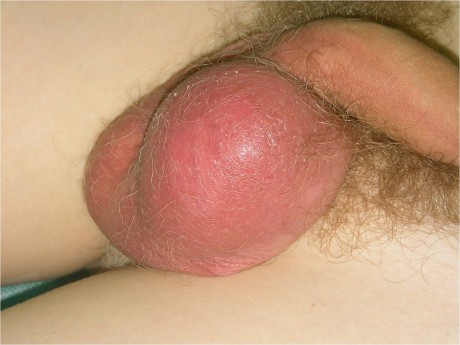
На первый взгляд это похоже на опухоль яичка.
Также отмечается лихорадка, болевой синдром при пальпации мошонки и болезненность во время эякуляции.
Местная клиническая картина
- Болевой синдром. Основной признак при эпидидимите — боль. Первая ее локализация приходится за область яичка. Далее она распространяется по всему паху и иррадиирует вниз живота, а также поясничную зону. Для острой формы воспалительного процесса характерны выраженные, тянущие боли.
- Отечность придатка яичка. Наблюдается увеличение придатка яичка, можно прощупать его уплотнение и увеличение. Поверхность тестикул не увеличена, кожные покровы гладкие. Если патология сопровождается орхитом, отечность распространяется на всю мошонку.
Общая симптоматика
Воспалительная реакция, как правило, начинается с острого течения патологии, сопровождается повышением температуры до 39 и более градусов.
Наблюдаются признаки интоксикации: тошнота, рвота, головокружение, слабость.
Другие симптомы
В зависимости от сопутствующих заболеваний, воспаление семенника может сопровождаться дополнительными симптомами:
- Болезненность в момент эрекции или семяизвержения.
- Жжение, зуд при мочеиспускании.
- Выделение патологического секрета из уретры (гнойно-слизистого с характерным запахом).
- Присутствие в эякуляте кровянистого экссудата.

Важным моментом остается правильная диагностика.
Результаты УЗИ и лабораторных тестов позволят разработать оптимальную схему терапии, которая снизит к минимуму риски развития осложнения и негативные последствия.

Эпидидимит рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
Диагностические мероприятия
Предположить о наличии эпидидимита несложно.
Характерная клиническая картина и жалобы пациента помогают врачу с постановкой диагноза.
Однако в 5-6% случаев пациентов госпитализируют с ложным диагнозом, чаще с пиелонефритом.
Это объясняется распространением боли в поясничную зону.
Пациент с увеличенной болезненной мошонкой должен быть осмотрен урологом.
В дополнение к физическому осмотру врач выдает направление на УЗИ тестикул.
Нужно исключить другие патологии, особенно перекрут (заворот) яичка.
В обязательном порядке проводится лабораторное исследование мочи.
Включая микробиологическое, которое позволяет выявить инфекционного агента.
Важным этапом в постановке точного диагноза остается дифференциация эпидидимита и перекрута.
Данное состояние чаще всего встречается у мальчиков в возрасте до 18 лет, но нередко затрагивает пожилых пациентов.
Тестикулы — парные мужские гонады.
В них вырабатываются гаметы (репродуктивные клетки), непосредственно участвующие в половом размножении.
Здесь же важную роль играет кровоснабжение, которое обеспечивается местными кровеносными сосудами, расположенными в брюшной полости.
Перекрут яичка представляет собой его вращение вокруг своей оси до такой степени, что это приводит к сдавливанию артерий и сосудов.

Как следствие, нарушается кровообращение.
Терапия эпидидимита и заворота совершенно разная, а симптоматика схожа.
Поэтому дифференциальная диагностика остается неотъемлемой частью обследования.
Что в себя включает лабораторная диагностика:
- Развернутый клинический анализ крови (лейкоцитарная формула, содержание моноцитов, скорость оседания эритроцитов).
- Биохимический анализ крови (концентрация C-reactive protein, уровень иммуноглобулинов и креатинина).
- Лабораторное исследование мочи (уровень лейкоцитов).
- Исследование эякулята (семенной жидкости).
При изменении нормы лейкоцитов (повышении), результаты анализов указывают на присутствие воспалительного процесса в предстательной железе и vesiculae seminales (семенных пузыриках).
Что собой представляет хронический эпидидимит
Хроническая форма воспалительного процесса является исходом острого течения заболевания, когда была проведена несвоевременная или неполная терапия.
Сравнительная характеристика клинических признаков острой формы патологии и хронической:
Характеристика
Острое течение
Хроническое течение
Длительность воспалительной реакции
От четырех до шести недель.
Наблюдается крайняя степень выраженности болей. Болевой синдром острый, отдающий в пах, брюшную полость и поясницу.
Умеренно выраженные болезненные ощущения. Признаки эпидидимита дают о себе знать только после физической нагрузки.
Состояние придатка яичка
При пальпации наблюдается его значительное увеличение и напряжение. Пациент жалуется на выраженную боль при ощупывании.
Увеличение в пределах нормы, при пальпации болезненность практически отсутствует.
Лихорадка, повышение температуры до 40 градусов, озноб, рвотные позывы.
Повышение температуры в среднем до 37,5 градусов. Как таковая, интоксикация отсутствует.
При остром течении практически в 70% случаев присоединяется орхит с выраженным инфекционно-воспалительным процессом. Наблюдается выделение гнойного секрета, возможно образование абсцессов.
Хроническое течение довольно часто сопровождается венерическими патологиями (хламидиоз, гонорея). Поражение приходится на оба яичка. В будущем развивается бесплодие, трудно поддающееся лечению.
Инфекционный эпидидимит и другие его подвиды
Основными причинами инфекционного эпидидимита у взрослых мужчин становятся заболевания, передающиеся половым путем.
В большинстве случаев воспалительная реакция диагностируется на фоне Chlamydia trachomatis и Treponema pallidum.
Первые признаки заболевания могут появиться спустя несколько месяцев с изначальной локализацией в мочеиспускательном канале.
Другие подвиды патологии:
- Застойный. Развивается вследствие нарушения кровообращения в органах малого таза. Этому способствуют нарушение дефекации (запоры), хронический геморрой, частая практика прерванного полового контакта.
- Туберкулезный. Встречается довольно редко, трудно поддается диагностике. В начале обследования легко можно спутать со злокачественным новообразованием. Тактика терапии основывается на приеме антибактериальных препаратов, действие которых направлено на уничтожении Mycobacterium tuberculosis.
- Гнойный. Наиболее сложное течение заболевания. Сопровождается образованием гнойных очагов и расплавлением простатической ткани. Состояние пациента резко ухудшается, наблюдаются яркие признаки интоксикации.
- Хламидийный. Как видно из названия, причиной является хламидиозная инфекция. Основной путь заражения — половой, без использования механической барьерной контрацепции (презервативов). Патологический процесс сопровождается отеком мошонки, гиперемией кожных покровов, болезненным мочеиспусканием.
- Гонорейный. Данному поражению способствует инфицирование гонококком Neisseria gonorrhoeae. Воспаление протекает остро, с повышением температуры до 40 градусов. Пациент жалуется на тошноту, озноб, головную боль. В ходе диагностики можно видеть образование плотного инфильтрата в хвосте придатка.
- Кандидозный. Развивается на фоне поражения слизистой грибком Candida albicans, проявляется у мужчин в виде баланопостита. Кандидоз является следствием снижения иммунитета, бесконтрольного и некорректного приема антибиотиков, также передается через незащищенный половой контакт. Терапия ориентирована на использование противогрибковых препаратов, так как антибиотики полностью неэффективны против Candida.
Эпидидимит слева (левосторонний)
Воспаление левого придатка яичка протекает в острой или хронической форме.
Левосторонний эпидидимит сопровождается болезненными ощущениями в области поражения.
Боль ирраидиирует по всему паху и поясничному отделу.
Острая форма развивается стремительно.
Сопровождается отечностью мошонки и повышением температуры до 39-40 градусов.

Повышенная температура тела равна увеличению потери жидкости организмом, что приводит к риску обезвоживания.
Кроме этого, пациент жалуется на отсутствие аппетита, озноб, слабость.
Правосторонний эпидидимит по клинической картине не отличается от воспалительной реакции в левом придатке.
Также имеет острую и хроническую форму, которая при несвоевременном лечении может трансформироваться в орхит.
Нередко встречается двухсторонний эпидидимит, который характерен для пациентов 18-45 лет, ведущих бесконтрольный половой образ жизни с многочисленными партнерами.
Воспаление встречается у мужчин старше 65 лет, но в данном случае, причиной является аденома простаты.
Лечение
Как лечится epididymitis и когда нужна операция?
Острое течение воспаления, не сопровождающееся осложнениями, лечится в условиях амбулатории, врачом-урологом или андрологом.
Первый этап терапии — перевод пациента на строгий постельный режим на весь период терапевтических мероприятий.
Мошонке необходимо обеспечить полный покой и правильное расположение.
Для этих целей используют полотенце, которое подкладывают непосредственно под мошонку, обеспечивая ей приподнятое состояние.
Обязательно вводится диетическое питание.
Из рациона исключают алкоголь, жареную, соленую и острую пищу.
Каждые два часа на область тестикул прикладывают холодные компрессы для снижения болевых ощущений и купирования воспалительной реакции.
Тактика терапевтического воздействия будет основываться на основной причине, которая послужила толчком к развитию патологии.
После купирования острого течения патологического процесса, пациента направляют на физиотерапевтические процедуры.
Если инфекционно-воспалительный процесс сопровождается образованием гноя — назначается хирургического вмешательство.
Медикаментозное лечение хронической формы не отличается от терапии острой.
Разница заключается в том, что больному нет необходимости придерживаться постельного режима.
Также назначается физиотерапия.
Методы консервативного воздействия могут не дать положительных результатов.
Иногда наблюдается присоединение вторичной инфекции и ряд осложнений.
Тогда рассматривается вопрос о проведении резекции придатка (epididymectomia).
Лечение антибиотиками
Основные препараты, которые применяют в терапии патологии — антибиотики широкого спектра действия.
Ранее практиковалось назначение фторхинолонов, которые применялись в урологии и гинекологии.
В настоящее время Министерство здравоохранения США не рекомендуют использование fluoroquinolones.
Согласно клиническим исследованиям, побочные эффекты превышают потенциальную пользу в терапии заболеваний.
Какие средства являются эффективными в терапии воспалительной патологии?
Рекомендуемыми медикаментами в терапии эпидидимита являются полусинтетические антибиотики.
Это азитромицин и новое поколение тетрациклинов–доксициклин.
Нередко врачи рекомендуют противобактериальные средства цефалоспоринового ряда (Цефтриаксон).
Препарат третьего поколения имеет широкий спектр воздействия на грамположительные и грамотрицательные микроорганизмы.
В некоторых случаях назначается несколько антибиотиков.
К примеру, при обнаружении Escherichia coli (кишечная палочка) и Trichomonas (трихомонада).
Лечение в домашних условиях
Лечение воспалительного процесса народными средствами возможно только при условии сочетания их с назначенной медикаментозной терапией.
Использовать рецепты народной медицины как основное лечение крайне не рекомендуется.
Они не способны подавить жизнедеятельность патогенных агентов и эффективно купировать болевой синдром.
В качестве дополнения к традиционной терапии могут рекомендовать отвары лекарственных трав, обладающих противовоспалительным действием.
Это листья брусники, ромашка аптечная, толокнянка, полевой хвощ, шалфей.
Лекарство от эпидидимита: что назначают?
Классическая схема лечения состоит из следующих медикаментозных средств:
- Азитромицин. Противобактериальный медикамент широкого спектра воздействия, подкласс азалидов. Активен относительно вне- и внутриклеточных возбудителей.
- Диклофенак свечи. Назначается в виде ректальных суппозиториев. Обладает противовоспалительным действием и обезболивающим.
- Мазь Вишневского. Используется в виде компрессов на пораженный участок. Снижает выраженность воспалительной реакции, уменьшает проявление отечности и зуда.
- Компресс Димексид с гиалуронидазой (лидазой). Используется после купирования острого течения патологии. Ускоряет процесс выведения гнойного секрета, приводит в норму кровообращение паховой области.
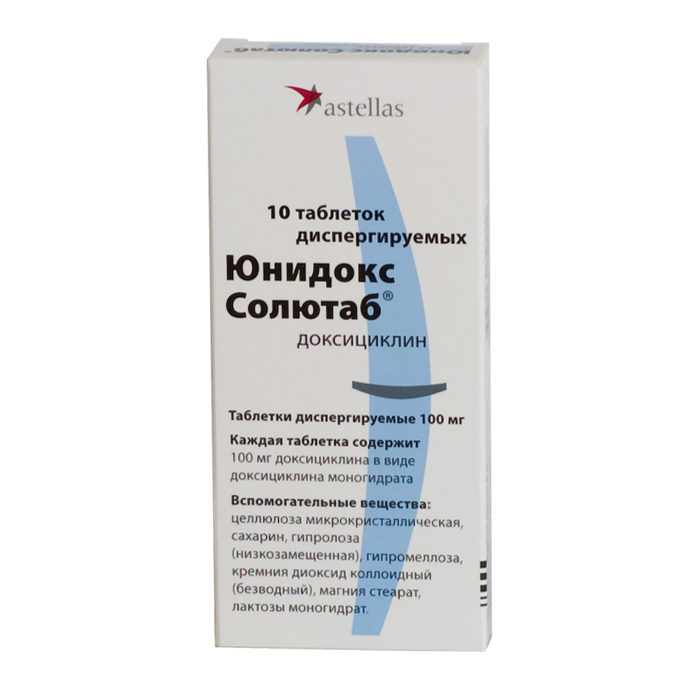
- Юнидокс Солютаб. Антибиотик тетрациклинового ряда, используется в качестве замены Азитромицину или вместе с ним. Подавляет синтез белка патогенов ЗППП.
Осложнения после эпидидимита
Эпидидимит даже в острой форме излечим, успешно подавляется при помощи противобактериальных средств.
После своевременного лечения не наблюдается нарушение репродуктивной функции, бесплодие не развивается.
Если своевременная терапия отсутствует, либо пациент не придерживается рекомендаций врача, патология приобретает хроническую форму с последующими рецидивами.
Эпидидимит и секс
Во время терапии воспалительного процесса, в частности острой его формы, сексуальные контакты следует исключить.
Также не рекомендуется и мастурбация при развитии патологического процесса.
Обратите внимание, что в процессе терапии область паха должна находиться в максимальном покое.
При возникновении любых признаков эпидидимита, обращайтесь к грамотным урологам-андрологам.
Орхит у мужчин: последствия и осложнения, диагностика, прогноз

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Воспалительное заболевание мужских мочеполовых органов с поражением яичек – это орхит. Рассмотрим основные причины и симптомы расстройства, методы диагностики и лечения.
Согласно Международной классификации болезней 10-го пересмотра МКБ-10, данное заболевание относится к классу XIV Болезни мочеполовой системы:
N40-N51 Болезни мужских половых органов.
- N45. Орхит, эпидидимит и эпидидимо-орхит с абсцессом. Абсцесс придатка яичка или яичка.
- N45.9 Орхит, эпидидимит и эпидидимо-орхит без упоминания об абсцессе. Эпидидимит БДУ, Орхит БДУ.
Яички – это парный железистый орган, вырабатывающий сперматозоиды и половые гормоны. Они расположены в мошонке и покрыты несколькими защитными оболочками. Форма овальная, слегка сплюснутая с боков. Размеры у взрослого мужчины: 4-5 см в длину, 2-3 см ширина и около 3,5 толщина, вес каждого яичка до 20-30 г. Между собой яички отделены перегородкой, но правое немного выше левого. К основным функциям органа относятся: образование сперматозоидов, андрогенов и эстрогенов.
Очень часто орхит развивается на фоне отдаленного инфекционного или воспалительного процесса в организме. Патология может быть вызвана травматическими факторами и протекать как в односторонней форме, так и с двусторонним поражением. В последнем случае есть высокие риски необратимого бесплодия.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
Эпидемиология
Согласно медицинской статистике, в 60% случаев орхит возникает из-за действия различных инфекционных факторов. Оставшиеся 40% занимают травмы и застойные процессы в организме.
Чаще всего болезнь выступает осложнением эпидемического паротита. С данным последствием сталкивается около 20% мужчин в постпубертатный период. При этом болезнь не имеет возрастной зависимости, то есть ей подвержены как маленькие мальчики, так и мужчины зрелого возраста. Наличие факторов риска существенно повышает шансы на воспалительные процессы в мочеполовой системе.

[10], [11], [12], [13], [14]
Причины орхита
Орхит не является самостоятельным заболеваниям. Он развивается на фоне инфекционно-воспалительных поражений мочеполовой системы, из-за инфекционных процессов в организме или в результате травм. Читайте также: Причины орхита

[15]
Факторы риска
Существует ряд предрасполагающих факторов, которые увеличивают вероятность развития орхита. Рассмотрим основные факторы риска данной болезни:
- Нерегулярная половая жизнь.
- Длительное половое воздержание.
- Половые излишества.
- Малоподвижный, сидячий образ жизни.
- Хронический гепатит.
- Сахарный диабет.
- Иммунодефицитные состояния.
- Физическое или психическое переутомление.
- Переохлаждение или перегревание организма.
- Нарушение мочеиспускания.
- Различные заболевания мочеполовой системы.
Кроме вышеперечисленных причин, воспаление может быть спровоцировано очагами хронической инфекции в организме.

[16], [17], [18], [19]
Патогенез
Механизм развития орхита зависит от причин, которые спровоцировали воспалительный процесс. Чаще всего патогенез связан с распространением инфекции гематогенным путем. Болезнетворные микроорганизмы проникают в органы мочеполовой системы по кровеносным сосудам, поражая яички. В этом случае патология может быть вызвана такими заболеваниями: паротит, бруцеллез, пневмония, ревматизм, скарлатина.
Инфекция может попасть в яичко лимфогенно или контактным путем при орхиэпидидимите. Также существует каналикулярный путь распространения патогенной флоры, то есть по семявыносящему протоку из предстательной железы, заднего отдела мочеиспускательного канала и семенных пузырьков.
Различные травмы и воспалительные процессы в мочеиспускательном канале характеризуются гематогенным инфицированием яичка и его придатка. Развитие болезни может выступать результатом нарушения кровообращения яичка. Такое происходит при резком напряжении передней брюшной стенки и сдавливании семенного канатика. Прямы травмы мошонки с разрывом яичка осложняются острым орхитом.

[20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31], [32]
Симптомы орхита
Основной признак орхита – это выраженные болезненные ощущения в паху, которые могут отдавать в спину. Постепенно мошонка краснеет и появляется отечность. При пальпации возникают резкие боли, а паховые лимфатические узлы увеличены в размерах.
Если орхит развивается в острой форме, то резко поднимается температура тела до 39-40°С. На этом фоне появляется озноб и лихорадочное состояние, возможны приступы тошноты и рвота. Дефекация и мочеиспускание болезненны, в урине могут быть примеси крови.
Подобная симптоматика развивается в течение 1-3 дней по нарастающей. При этом дискомфорт сходит через 2-3 дня. Но исчезновение признаков болезни может указывать на ее переход в хроническую форму, что грозит серьезными осложнениями.
Другие симптомы орхита читайте здесь.
Стадии
Воспалительное поражение яичка имеет несколько стадий, рассмотрим их:
- Легкая – субфебрильная температура тела в течение 1-3 дней, ухудшение общего самочувствия. Кожа мошонки гиперемирована и отечна, при попытках пальпации возникают болезненные ощущения.
- Средняя – высокая температура тела, общая интоксикация организма. Мошонка увеличена в размерах, горячая на ощупь и болезненная. Боли отдают в поясницу и паховую область.
- Тяжелая – температура тела 40 °С больше 5 дней, ярко выраженны симптомы общей интоксикации, угнетенное сознание. Воспаление осложнено гнойными процессами, возможно формирование абсцессов и свищей. Также может наблюдаться инфекционно-токсический шок.
От диагностированной стадии орхита зависит метод лечения болезни и ее прогноз.

[33], [34], [35], [36], [37], [38], [39], [40], [41]
Осложнения и последствия
При своевременной диагностике и лечении орхит полностью излечивается. Но если заболевание принимает хроническую форму или осложняется вторичной инфекцией, то есть высокий риск развития таких последствий болезни:
- Абсцесс – гнойное поражение тканей органа с выраженным интоксикационным синдромом.
- Формирование спаек между яичком и мошонкой.
- Образование свищей в тканях мошонки.
- Нарушение кровоснабжения органа с последующей атрофией и некрозом яичка.
- Двухсторонний эпидидимит.
- Бесплодие.
Нарушение формирование, развития и транспортировки сперматозоидов из яичка в уретру чаще всего наблюдается при двухстороннем поражении. Медицинская статистика указывает на то, что около 40% пациентов с хроническим воспалительным процессом в яичках сталкиваются с нарушением детородной функции. Бесплодие развивается из-за прямого действия инфекции на сперматозоиды, нарушения секреции половых желез и иммунных механизмов.
Также болезнь может осложняться нарушением выработки тестостерона. Из-за этого происходит снижение либидо, ослабевает эрекция, уменьшается общая мышечная масса тела и существенно снижается работоспособность.
Одно из серьезных осложнений орхита – это абсцесс. Он развивается в результате переохлаждения, при пониженной иммунной системе, заражении инфекцией, а также в результате полученных травм. Абсцесс формируется в тканях яичка и представляет собой капсулированное образование с гнойным содержимым.
- Отек и покраснение мошонки.
- Интенсивные боли в паху, которые сохраняются как при движении, так и в состоянии покоя.
- Общее и локальное повышение температуры до фебрильных значений.
- Лихорадочное состояние.
- Мышечные боли и слабость.
Новообразование приводит к тому, что ткани яичка расплавляются, поэтому при их пальпации появляется ощущение подвижности жидкого содержимого капсулы. Абсцесс может протекать под маской острых патологий пахово-мошоночной области, симулируя туберкулезный орхит или опухолевые новообразования. Явные признаки гнойника дают о себе знать при неэффективности проводимой антибактериальной терапии.
Для диагностики гнойного очага воспаления назначают УЗИ мошонки. Дифференциация проводится с опухолями придатка яичка, инфарктом яичка, эпидидимитом. Метод лечения зависит от стадии заболевания. Как правило, капсулу гнойника вскрывают и дренируют с дальнейшей обработкой антисептиками и антибиотиками. Если есть осложнения или риск распространения инфекции, то пораженное яичко удаляют, то есть проводят орхиэктомию.

[42], [43], [44], [45], [46], [47], [48], [49], [50]
Диагностика орхита
Как правило, процесс диагностики воспаления яичка не представляет трудностей. Подозрения на орхит могут возникнуть в процессе сбора анамнеза и осмотра пациента. Для установления точной причины болезни и выбора эффективного метода лечения, проводится комплекс лабораторных и инструментальных исследований.
Физикальное обследование яичка, то есть пальпация и ощупывание, является основой диагностики орхита. Чтобы выявить специфическую инфекцию, дифференцировать простатит и аденому простаты, проводится ректальное исследование простаты, куперовых желез и семенных пузырьков. Для определения состояния воспаленного органа необходимо УЗИ мошонки и диафаноскопия.
Особое внимание уделяется лабораторным методам. Для установления причин воспаления и определения болезнетворного возбудителя, проводится общий анализ мочи и посев на микрофлору. При наличии инфекции может потребоваться анализ эякулята. Также необходим анализ на ЗППП. Если есть подозрения на опухолевые процесс, то пациент сдает кровь на онкомаркеры.

[51], [52], [53], [54], [55], [56], [57], [58], [59], [60]
Анализы
Лабораторная диагностика при подозрении на орхит необходима не только для подтверждения диагноза, но и для определения болезнетворного возбудителя и оценки общего состояния организма.
При воспалении яичка пациентам назначают такой комплекс анализов:
- Общий анализ крови – определяет тяжесть воспалительного процесса. При бактериальной инфекции есть повышенный уровень лейкоцитов и сдвиг лейкоцитарной формулы влево, повышенное СОЭ. При вирусной инфекции – высокие значения лейкоцитов. Если причиной болезни стала паразитарная инфекция или аллергические реакции, то анализ выявляет повышенный уровень эозинофилов,
- Общий анализ мочи – определяет степень воспалительного поражения мочеполовой системы. При орхите выявляют пиурию, наличие эритроцитов и цилиндров в моче.
- Бактериологический анализ урины – выявляется болезнетворные микроорганизмы и определяет их чувствительность к антибактериальным препаратам. При воспалении яичка могут быть обнаружены: E.coli, стафилококк, синегнойная палочка, протей, стрептококк и другие возбудители.
- Мазок из уретры – определяет вид болезнетворного микроорганизма и характер воспалительного процесса. В анализе могут быть обнаружены стафилококки, микоплазмы, хламидии, гонококки. Также возможно повышенное количество лейкоцитов, наличие эритроцитов, гнойных клеток и слизи.
- Спермограмма – микробиологическое исследование семенной жидкости необходимо для оценки состояния сперматозоидов и определения их готовности к зачатию. Из-за воспалительного процесса возможно уменьшение количества эякулята и снижение активности сперматозоидов. Также могут быть выявлены различные микроорганизмы, лейкоциты, эритроциты.
Вышеперечисленные анализ проводятся не только на этапе диагностики заболевания, но и в процесс лечения для определения эффективности назначенной терапии.

[61], [62], [63], [64], [65], [66]
Инструментальная диагностика
Для оценки степени поражения яичек и всей мочеполовой системы, используются методы инструментальной диагностики.
Для определения орхита проводят такие исследования:
- Диафаноскопия – мошонку просвечивают с помощью пучка яркого света. Данный метод позволяет выявить причину болезненных ощущений в яичках, дифференцировать воспаление от перекрута яичка, гидроцеле и ряда других заболеваний.
- Ультразвуковое исследование – определяет степень распространенности воспалительного процесса. Позволяет оценить размеры и форму пораженного органа. При орхите может быть увеличено как одно яичко, так и оба. Вокруг органа определяется эхонегативная зона с эхоструктурами. Воспаленные ткани выглядят гипоэхогенными образованиями размером 5-10 мм.
- Магнитно-резонансная томография – более точный метод диагностики в сравнении с УЗИ. Максимально точно определяет стадию болезни и степень распространенности воспалительного процесса. Также определяет наименьшие очаги скопления гноя.
Методы инструментальной диагностики дают возможность своевременно выявить и предупредить развитие абсцесса, атрофию яичка и другие дегенеративные изменения органа.
УЗИ диагностика
Ультразвуковое исследование является обязательным диагностическим методом при подозрении на орхит. На УЗИ четко визуализируются все патологические очаги.
При проведении УЗИ применяют высокочастотные более 7,5 Мгц конвексные и линейные датчики. Во время исследования пациент лежит на спине, фиксируя рукой половой орган к передней стенке живота. Узист направляет трансдюсер перпендикулярно исследуемой области и последовательно получает томограммы в разных плоскостях (поперечная, продольная, косая) с правой и левой стороны мошонки.
Если воспаление протекает в острой форме, то на УЗИ яичко увеличено в объеме, а его эхогенность понижена. Очень часто выявляют выпот в оболочки органа. При диагностике хронического орхита определяются несущественные изменения размера органа, его неровный контур и неоднородная внутренняя структура. Если есть признаки тромбоза, то проводится дифференциация с опухолевыми заболеваниями.
Дифференциальная диагностика
По своей симптоматике, орхит схож с многими другими заболеваниями мужских половых органов. Для определения истинной причины патологических симптомов, проводится дифференциальная диагностика.
Орхит дифференцируют с такими патологиями:
- Туберкулез яичка.
- Опухолевые новообразования.
- Перекрут яичка.
- Ущемление грыжи.
- Эпидидимит.
Как правило, диагностику проводят с помощью УЗИ, но при необходимости может быть назначена биопсия.
Воспаление органов мошонки
Эпидидимит — это воспаление придатка яичка. Орхит — воспаление самого яичка, а орхоэпидидимит — одновременное воспаление яичка и его придатка. Яичко, придаток яичка и семенной канатик еще называют органами мошонки. На практике чаще всего наблюдается эпидидимит, реже орхоэпидидимит и еще реже изолированный орхит. Также достаточно редко встречается изолированное воспаление входящего в состав семенного канатика семявыносящего протока — деферентит. Данные воспалительные процессы могут быть острыми, хроническими и рецидивирующими.
Острый эпидидимит, орхоэпидидимит или орхит — это внезапно возникшее воспаление, сопровождающееся увеличением и уплотнением яичка и/или его придатка, резкими и интенсивными болями и подъемом температуры тела. На фоне правильно проведенного лечения эти заболевания проходят в течение 2-х недель.

Хронические воспаления яичка и/или его придатка характеризуются длительным (от нескольких месяцев до нескольких лет) течением и устойчивостью к проводимому лечению. Хроническим течением чаще всего отличается туберкулезный эпидидимит. Рецидивирующие воспаления органов мошонки связаны с неадекватно проведенным лечение или повторным попаданием инфекции в придаток яичка и яичко. Хронические и рецидивирующие эпидидимиты, орхоэпидидимиты и орхиты проявляются менее выраженным увеличением и более локальным уплотнением органов мошонки, боль носит менее интенсивный и приступообразый характер, температура тела, как правило, нормальная.
Причинами данных воспалительных процессов чаще всего бывают инфекции, которые попадают в придаток яичка через семявыносящий проток из мочеиспускательного канала (уретры). Причем у молодых мужчин, моложе 35 лет, это чаще всего инфекции передаваемые половым путем. В частности, хламидии являются причиной острых эпидидимитов молодых мужчин с частотой более 50%. В более старшем возрасте (после 50 лет) ведущей причиной воспалений органов мошонки являются кишечные микроорганизмы, которые вызывают инфекции мочевых путей (циститы, пиелонефриты). К ним относятся кишечная палочка, клебсиеллы, энтерококки, псевдомонады, протей и др. Реже причиной эпидидимита и орхита, а также деферентита, может стать туберкулезная или вирусная инфекция. Так у мальчиков моложе 15 лет орхиты нередко могут стать осложнением вирусного паротита (свинки) или краснухи. Развитию эпидидимита, орхита и орхоэпидидимита в значительной степени способствует резкое переохлаждение, которое приводит к ухудшению кровоснабжения мошонки. Воспаления органов мошонки также могут быть вызваны травмами и операциями на яичке, его придатке и семенном канатике. В связи с этим после травм мошонки и операций на ее органах часто назначаются антибиотики и противовоспалительные препараты.
Чем опасны воспаления органов мошонки? Надо ли срочно обращаться к врачу?
Воспаления яичка и/или его придатка опасны, прежде всего, развитием мужского бесплодия. Если их своевременно не лечить, они могут привести к нарушению образования сперматозоидов, их нормального развития и транспорта из яичка в задний отдел уретры, где окончательно формируется сперма. Если имеет место двухстороннее воспаление органов мошонки — опасность наступления бесплодия значительно выше. В таких случаях могут развиться и проблемы, связанные с недостаточной выработкой мужского полового гормона — тестостерона (снижение полового влечения, ослабление эрекции, снижение работоспособности, снижение мышечной массы и др.).
Вторым очень важным моментом, диктующим обязательность срочного обращения к врачу, является опасность наличия опухоли яичка, которая может начать проявляться так же, как и орхоэпидидимит. Как известно опухоли яичка более чем в 90% моложе 45 лет мы рекомендуем проверяться на инфекции, передающиеся половым путем, в этом возрасте может развиться и злокачественны и могут стать причиной смерти молодого человека, если он своевременно не обратиться к врачу. В то же время, если опухоль яичка вовремя выявлена и правильно пролечена — она излечима почти в 100% случаев. При наличии болезненного увеличения, а особенно уплотнения яичка, важно исключить его инфаркт, или омертвение, связанное с прекращением нормального кровоснабжения органа. Инфаркт яичка — необратимое заболевание приводящее к омертвению органа и требующее удаления яичка. Он наступает как правило в результате перекрута семенного канатика и пережатия яичковой артерии. Перекрут семенного канатика развивается чаще всего на фоне значительного переохлаждения или травмы, когда наступает спазм мышцы, поднимающей яичко (musculus cremaster). Таким образом, при появлении описанных выше симптомов (увеличение и уплотнение яичка и/или его придатка, боли в мошонке, повышение температуры тела) следует срочно обратиться к урологу и пройти надлежащие диагностику и лечение.
Как проводится диагностика воспалительных заболеваний органов мошонки?
В основе диагностики заболеваний яичка, его придатка и семенного канатика лежит физикальное обследование (прежде всего пальпация или ощупывание). Ведущими вспомогательными методами являются диафаноскопия и ультразвуковое исследование (УЗИ) мошонки. Все эти методы абсолютно безболезненны, а их правильное использование и надлежащая интерпретация позволяют поставить точный диагноз в подавляющем большинстве случаев. В последние годы УЗИ мошонки, как значительно более информативный и точный метод, практически вытеснил диафаноскопию.
Для установления причин эпидидимита, орхита и орхоэпидидимита обязательно проводятся общий анализ и посев мочи на микрофлору, иногда выполняется анализ спермы (эякулята) на присутствие в ней различных инфекций. Выполняются тесты на наличие заболеваний, передаваемых половым путем. Если есть подозрения, осуществляется обследование на наличие микобактерий туберкулеза в моче и/или эякуляте. При подозрении на опухоль яичка — выполняются анализы крови на соответствующие онкомаркеры. Только правильно построенный комплекс диагностических мероприятий позволяет установить точный диагноз и провести максимально эффективное лечение. Обязательно обращайтесь к врачу-урологу!
В чем заключается лечение воспалительных заболеваний органов мошонки?
Лечение эпидидимита, орхита, орхоэпидидимита и деферентита осуществляется в первую очередь антибиотиками, так как их главной причиной являются различные инфекции. Выбор антибиотика при остром воспалительном процессе осуществляется эмпирически, с учетом известных возрастных особенностей причинных инфекций. По получении результатов микробиологических исследований и анализа на чувствительность выделенной микрофлоры к антибиотикам, возможна корректировка антибиотикотерапии, изменение ее длительности, дозировок препаратов, а иногда и самих препаратов и их комбинаций.
Вместе с антибиотиками назначаются нестероидные противовоспалительные препараты (индометацин, диклофенак, целебрекс и др.) с целью уменьшения воспалительного отека, болей и быстрейшего обратного развития воспалительных изменений. При сильных болях, применяется блокада семенного канатика с местным анестетиком (лидокаин, прилокаин, маркаин), которая существенно уменьшает болевые ощущения. Всем пациентам во время лечения рекомендуется ношение подтягивающих мошонку тугих трусиков (плавок). Это способствует лучшему кровотоку и лимфотоку в мошонке, ускоряет обратное развитие воспаления.
При наличии гнойников или абсцессов яичка и его придатка, а также при хроническом рецидивирующем эпидидимите, плохо поддающемся лечению, в случае туберкулеза яичка — применяется хирургическое лечение. Оно может заключаться во вскрытии и дренировании абсцессов, частичном или полном удалении яичка и/или его придатка. Использование различных методов физиотерапии при воспалительных заболеваниях органов мошонки не доказало своей эффективности в корректно проведенных научных исследованиях и не входит в международные стандарты лечения эпидидимитов, орхитов и орхоэпидидимитов. В связи с этим мы не используем в своей практике физиотерапевтические методы лечения данных заболеваний.
Какова профилактика воспалительных заболеваний органов мошонки и их осложнений?
Для профилактики описанных выше заболеваний и их осложнений следует, прежде всего, избегать заражения инфекциями, передаваемыми половым путем и своевременно их лечить, не подвергаться резким переохлаждениям, беречь мошонку от травм. Следует отдавать предпочтение обтягивающим трусикам, одеваться достаточно тепло зимой. При наличии описанных выше признаков эпидидимита, орхита и орхоэпидидимита следует срочно обратиться к врачу урологу!

Здраствуйте. Полгода назад возникла тянущая боль в мошонке. Сделал узи обнаружили варикоцеле слева вены расширены до 3.9мм и жидкостное образование придатка справа 4.2мм Сделал трузи простаты -расширение вен паропрастотического сплетения слева на 3.5мм. Боль не проходит что мне делать заранее спасибо
Посмотрите другие вопросы или задайте свой на тему: Боли в мошонке