Искусственный водитель ритма
Постоянная электрокардиостимуляция (ЭКС) показана в случаях симптоматической брадикардии, обусловленной как АВ-блокадой, так и СССУ. Вопрос о целесообразности ее проведения должен рассматриваться и при отсутствии симптомов у пациентов с АВ-блокадой высокой степени или длительными паузами в активности синусового узла.
Двухкамерная стимуляция (режим DDD) позволяет сохранить положительный гемодинамический эффект нормальной синхронизации работы предсердий и желудочков и, при сохраненной функции синусового узла, адекватный хронотропный ответ на нагрузку. У пациентов с нарушением функции синусового узла применяются системы, адаптирующие частоту стимуляции к физиологическим потребностям организма, меняющимся во время нагрузки (режимы DDDR/VVIR).
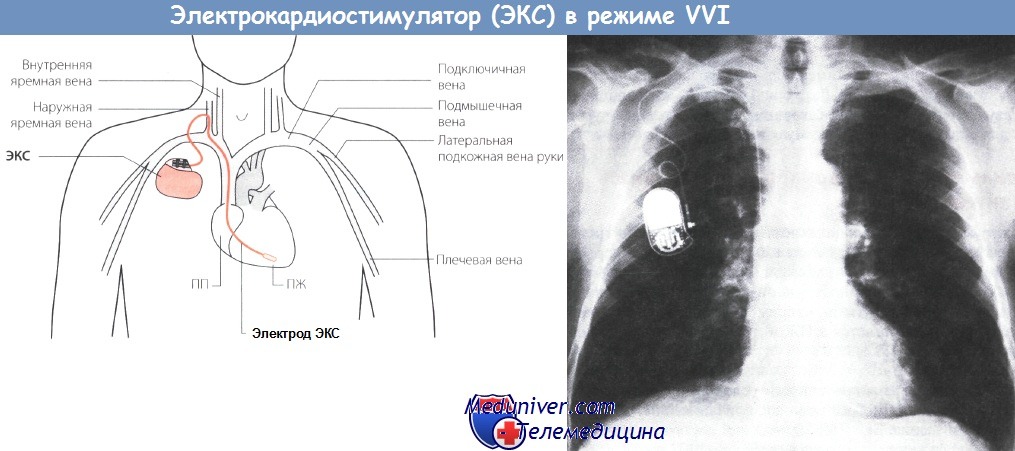
Современные искусственные водители ритма (ИВР) сердца имеют небольшие размеры и характеризуются высокой надежностью и длительным сроком службы источника питания. Обычно они имплантируются над большой грудной мышцей. Электроды проводятся в сердце через подключичную вену (v. subclavia) или латеральную подкожную вену руки (v. cephalica). Наиболее частым послеоперационным осложнением является инфекция.
Вероятность повреждения современного искусственного водителя ритма (ИВР) вследствие электромагнитного воздействия бытовых приборов или средств электронного контроля невелика. При проведении кардиоверсии, диатермии, МРТ и лучевой терапии необходимо соблюдать осторожность.
Искусственный водитель ритма (ИВР) сердца генерирует электрические импульсы, которые вызывают деполяризацию и сокращение миокарда. Импульсы проводятся к сердцу посредством трансвенозных или (гораздо реже) эпикардиальных электродов (в настоящее время создан миниатюрный беспроводной ИВР, который чрескожно устанавливается непосредственно в полость ПЖ).
Первый искусственный водитель ритма (ИВР) был имплантирован в 1958 г. В дальнейшем быстрое развитие технологий и возрастающее осознание пользы ЭКС способствовали тому, что ИВР стали столь широко распространены. Постоянная ЭКС применяется у пациентов всех возрастов – от новорожденных до лиц старше 100 лет.
Имеются международные рекомендации по показаниям к имплантации ИВР, часть из которых представляются трудными для интерпретации. Показания, приведенные ниже, в основном согласуются с упомянутыми рекомендациями.
Учебное видео расшифровки ЭКГ при кардиостимуляторе (искусственном водителе ритма)

Показания для постоянной электрокардиостимуляции при полной атриовентрикулярной блокаде
а) Синкопальные и предсинкопальные состояния. Наиболее частой причиной имплантации ЭКС является необходимость предотвращения рецидивов синкопальных или предсинкопальных состояний, обусловленных полной АВ-блокадой. Единственный такой эпизод является достаточным основанием для вмешательства, и так как следующий подобный случай может привести к серьезным травмам или летальному исходу, промедление недопустимо. Вопрос об имплантации ИВР должен рассматриваться даже в отношении пациентов с короткой ожидаемой продолжительностью жизни, поскольку данное вмешательство предохранит от травм и позволит сохранить самостоятельную жизнедеятельность.
б) Одышка и сердечная недостаточность. Полная блокада сердца может привести к уменьшению сердечного выброса и тем самым – к появлению или усугублению одышки при физической нагрузке, а иногда и к сердечной недостаточности.
в) Прогноз. Без постоянной ЭКС пациенты с полной блокадой сердца имеют плохой прогноз. После имплантации устройства ожидаемая продолжительность жизни больного близка к таковой у населения в целом, хотя пациенты с ИБС или сердечной недостаточностью имеют менее благоприятные перспективы.
Соображения прогноза также делают необходимым рассмотрение вопроса о целесообразности имплантации ИВР в отношении бессимптомных пациентов с полной АВ-блокадой, особенно когда частота сокращений желудочков составляет 40 уд./мин или менее. Кроме того, предотвращая первый синкопальный эпизод, постоянная ЭКС позволяет предотвратить и серьезную травму.
г) Ширина комплексов QRS. Узкие желудочковые комплексы при наличии полной АВ-блокады указывают на то, что нарушение проводимости произошло на уровне АВ-узла, а вторичный водитель ритма, в отличие от инфранодального (подузлового), т.е. дистального блока находится в пучке Гиса, и его активность, вероятнее всего, будет достаточной для поддержания относительно высокой частоты сокращений желудочков. Однако на практике у пациентов с узкими комплексами QRS на фоне полной АВ-блокады также наблюдаются обмороки и нарушение толерантности к физической нагрузке, что требует проведения постоянной ЭКС.
д) Врожденная блокада сердца. Врожденная блокада сердца, т.е. полная АВ-блокада, которая обнаруживается в младенческом или детском возрасте и не связана с приобретенным заболеванием, часто рассматривается как доброкачественная. Это неверно. У пациентов развиваются соответствующие симптомы, и они могут внезапно умереть. Если блокада сердца вызывала появление симптомов, показана постоянная ЭКС.
У лиц молодого возраста при наличии бессимптомной врожденной блокады сердца необходимо сопоставить риск воздержания от имплантации ЭКС и вероятность осложнений, связанных с несколькими десятилетиями постоянной ЭКС. Есть целый ряд подтвержденных факторов риска: ЧСС менее 50 уд./мин в дневное время суток, широкие комплексы QRS, паузы в ритме сердца продолжительностью более 3 с, частые желудочковые экстрасистолы и недостаточная хроно-тропная реакция в ответ на физическую нагрузку. У пациентов без ЭКС обязательным является регулярное проведение амбулаторного мониторирования ЭКГ и проб с дозированной физической нагрузкой. У пожилых лиц с врожденной блокадой сердца пороговые требования к имплантации ЭКС должны быть ниже.
е) Нервно-мышечные заболевания. Пациентам с нервно-мышечными заболеваниями (такими как миотоническая мышечная дистрофия, конечностно-поясная мышечная дистрофия и перонеальная мышечная атрофия) при наличии АВ-блокады высокой степени показана имплантация ЭКС, что связано с высоким риском внезапной смерти. В действительности вопрос о применении постоянной ЭКС должен быть рассмотрен при любом виде АВ-блокады и вне зависимости от наличия симптомов, что обусловлено высоким риском быстрого прогрессирования нарушений проводимости вплоть до полной блокады сердца.
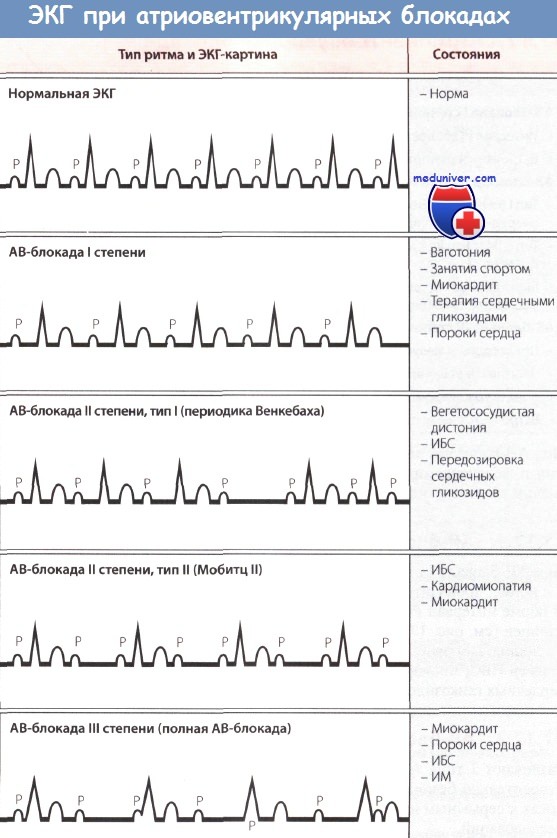
Показания для постоянной электрокардиостимуляции при атриовентрикулярной блокаде II степени
АВ-блокада типа Мобитц 2 часто прогрессирует до полной АВ-блокады. Тактика ведения пациентов с АВ-блокадой типа Мобитц 2 такая же, как и при полной АВ-блокаде.
В результате ряда исследований было опровергнуто ранее существовавшее мнение о том, что АВ-блокада типа Мобитц 1 (Венкебаха) является доброкачественной. Оказалось, что частота возникновения соответствующих симптомов, прогноз и положительные результаты применения постоянной ЭКС такие же, как и у пациентов с блокадой типа Мобитц 2. Тем не менее известно, что у молодых лиц с транзиторными и часто ночными периодами Венкебаха АВ-блокада типа Мобитц 1 обусловлена повышенным тонусом блуждающего нерва. В этих случаях она доброкачественна и кардиостимуляции не требуется. Взрослые пациенты, демонстрирующие устойчивые периоды АВ-блокады с феноменом Венкебаха в дневное время, требуют рассмотрения вопроса об имплантации ЭКС, если только они не занимаются интенсивными физическими тренировками.
В таких случаях их АВ-блокада может быть обусловлена повышенным тонусом парасимпатической нервной системы.
Показания для постоянной электрокардиостимуляции при атриовентрикулярной блокаде I степени
АВ-блокада I степени обычно не является показанием для ЭКС. Если у пациента с АВ-блокадой I степени наблюдаются обмороки, то вполне возможно, что симптомы обусловлены преходящим усугублением нарушения проводимости до блокады II-III степени. Однако пока это не подтверждено (например, с помощью амбулаторного мониторирования ЭКГ), имплантация ЭКС не показана.
В исключительных случаях интервал PQ бывает столь велик, что зубец Р обнаруживается сразу после предшествующего комплекса QRS. Такая ситуация может привести к тем же последствиям, что и «синдром кардиостимулятора», при котором показана двухкамерная ЭКС.
Учебное видео выявления АВ-блокады и ее степеней на ЭКГ

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Установка электрокардиостимулятора

Электрокардиостимулятор (ЭКС) — маленький аппарат, весящий приблизительно 30-50 грамм, способный создавать электрические импульсы, обеспечивающие регуляцию частоты сердечных сокращений. Он устанавливается при необходимости поддержания ритма у пациентов с брадикардией или атриовентикулярной блокадой, когда сердце работает с перебоями.
Электрокардиостимулятор, как правило, состоит из двух частей: металлический корпус, содержащий батарею, рассчитанную на 7-10 лет работы и микропроцессорный блок, который обеспечивает установку ЧСС и другие параметры; второй частью являются электроды, по которым происходит распространение электрических импульсов из ЭКС в камеры сердца. Кардиостимулятор являются лучшим средством для лечения брадиаритмий. Первый кардиостимулятор был имплантирован в 1958 году.
Существует три вида ЭКС (это зависит от места установки электродов):
- Однокамерный: устанавливается только в одной камере сердца — правом желудочке или предсердии,
- Двухкамерный: устанавливается в предсердии и желудочке сердца,
- Трехкамерный: вмещает в себя аппарат для лечения сердечной недостаточности, устанавливается на правое предсердие и оба желудочка.
Также ЭКС делят на временную (устанавливается наружный стимулятор на срок от нескольких часов до 2-ух недель) и постоянную (устанавливается вживляемый стимулятор).
Подготовка к лечению
- Вы не должны есть или пить что-либо в течение шести часов перед операцией.
- Если у вас диабет, вы должны поговорить с кардиологом о потреблении пищи и лекарств перед операцией, чтобы сохранить уровень сахара в крови. Другие лекарства, особенно препараты для разжижения крови, возможно, необходимо прекратить принимать до процедуры.
Список обследований перед имплантацией ЭКС
- Талон – направление на ВМП в ООО “Клиника инновационной хирургии”,
- Общий анализ крови
- Биохимия крови,
- Анализ крови на ВИЧ, HCV, НBs не старше 14 дней
- ЭКГ в 12-ти отведениях не старше 60 дней
- Суточный мониторинг ЭКГ (3 канальный)-холтер
- ЭХО КГ не старше 60 дней
- УЗИ подключичных вен с обеих сторон
Как проходит лечение
- Установка электрокардиостимулятора проходит под местной анестезией и под рентгенологическим контролем в специально оборудованной операционной.
- В сердце, через подключичную вену, вводят электроды, подключенные к стимулятору, который вшивается в мышечное ложе в подключичной области.
- Наиболее сложной частью процедуры является установка и закрепление кончика электрода в предсердии или желудочке, чтобы получился хороший контакт.
- Ложе для кардиостимулятора создается в подключичной области слева или справа под кожей через небольшой кожный разрез.
Возможные осложнения
Риски процедуры, как правило, составляет около 1%, включая кровотечение, пневмоторакс (попадание воздуха в плевральную полость), перфорацию сердца, риск нагноения и неисправность устройства.
Из возможных осложнений выделяют смещение и нарушения изоляции электродов, синдром ЭКС (головокружения и одышка при неправильной работе ЭКС) и инфекционные осложнения.
На самом деле подобные осложнения очень редки и несопоставимы с пользой установленного по показаниям электрокардиостимулятора.
 Прогноз и наблюдение после имплантации ЭКС
Прогноз и наблюдение после имплантации ЭКС
Имплантация кардиостимулятора может выполняться с минимальной болезненностью и практически без смертности. Пациент не испытывает каких то неприятных ощущений, связанных с деятельностью электрокардиостимулятора.
Сразу после имплантации аппарат начинает вырабатывать электрические импульсы при обнаружении долгой паузы в работе камер сердца, в другое время устройство находится в «ждущем режиме». Необходимо ежегодно проверять в клинике корректность работы и уровень заряда ЭКС.
Большинство пациентов выписываются из больницы в течение 24-48 часов после имплантации кардиостимулятора.
Пациенту необходимо будет носить идентификационную карту кардиостимулятора. Такие устройства, как противоугонные системы в магазинах, экранирующие устройства аэропорта и металлодетекторы, могут мешать работе устройства, хотя эти случаи встречаются редко.
Микроволновые печи и другие обычные бытовые приборы обычно не мешают функциям этих устройств. Однако мобильные телефоны должны быть размещены на расстоянии более 15 см от стимулятора, чтобы предотвратить возможное вмешательство.
Пациент с имплантированным кардиостимулятором должен всегда информировать врача перед тем, как пройти процедуру, которая использует медицинские или электронные устройства, опасаясь возможных помех.
Кардиолог регулярно проводит обследование пациента с установленным кардиостимулятором, чтобы оценить его функцию, настроить программы кардиостимуляции и оценить заряд батареи. Нельзя пренебрегать такими обследованиями, так как в случае остановки кардиостимулятора может остановиться и сердце.
Кардиостимулятор для сердца
Кардиостимулятор представлен в виде электрического прибора, ключевое предназначение которого заключается в поддержании конкретной частоты сердечных сокращений. В каких случаях рекомендуется операция по установке данного медицинского прибора, о каких плюсах и минусах кардиостимулятора сердца необходимо знать?

Принцип работы кардиостимулятора
Кардиостимуляторы современного образца достаточно компактные и легкие, для их изготовления используются титановые соединения. Прибор обеспечивается автономным питанием за счет встроенного аккумулятора и микросхемы.
Пациенты живут со стимулятором около 10 лет, и как только проходит этот срок, аппарат требует замены, некоторые новые модифицированные модели рассчитаны на 15 лет службы, после чего нужна замена.

Непосредственный контакт прибора с миокардом обеспечивают прочные электроды, оснащенные чувствительной головкой для взаимодействия с сердечной мышцей и подачи разряда.
Используемые для изготовления прибора материалы безопасны для организма, не подвергаются износу при сердечных сокращениях и движениях пациента.
Прибор подает разряд, если собственные сердечные сокращения становятся слишком хаотичными или, наоборот, редкими. Второе название аппарата – искусственный водитель ритма, поскольку его устанавливают для навязывания сердцу оптимального ритма. Современные модели успешно приспосабливаются к физиологическим особенностям сердца и его нуждам, они не только посылают импульсы, но также анализируют данные о заданном ритме сердца, что помогает лечащему врачу контролировать, насколько правильно работает прибор.
Кардиостимуляторы представлены однокамерными, двухкамерными и трехкамерными моделями, среди которых последний вариант наиболее предпочтительный и современный. Их стоимость наиболее высокая, однако, они максимально приближены к физиологическим процессам в организме.

Показания к операции
Распространенный кардиосклероз и тяжелые инфаркты являются наиболее распространенными причинами нарушения ритма сердцебиения. В пожилом возрасте такие изменения наиболее опасны. Идиопатические мерцательные аритмии также распространены и приступы без явной причины еще более опасны.
Даже самые современные кардиостимуляторы не лечат заболевание и не заменяют сердце, а лишь улучшают его работу.
Рассматриваемая операция относится к категории малоинвазивных и проводится в ренгеноперационной. Пациент получает дозу местного обезболивающего.

-
стойка атриовентрикулярная блокада 2-3 степени после инфаркта миокарда или в сочетании с трехпучковыми блокадами;

Абсолютные показания являются причиной проведения экстренной операции без учета противопоказаний. В таких случаях прибор также ставят планово. Среди относительных показаний следующие:
- идиопатические синкопальные состояния;
- отсутствие клинических признаков при атриовентрикулярной блокады 2 степени;
- атриовентрикулярная блокада 3 степени без клинических симптомов.
Если показания относительные, для назначения операции необходимо предварительно проанализировать физическую активность пациента, характер сопутствующих патологий в анамнезе и его возраст. Что касается противопоказаний, единственным абсолютным является необоснованность хирургического вмешательства.
Преимущества установки кардиостимулятора
Малотравматичность процедуры и отсутствие необходимости долго пребывать в стационаре является одними из основных преимуществ. Уже через сутки можно выписываться и отправляться домой, если динамика положительная. Среди других преимуществ:
- высокая эффективность прибора, благодаря которой сердечные ритмы оптимизируются в короткое время;
- невысокий уровень травматичности (прибор вставляют через небольшой разрез, а в качестве анестезии используется местное обезболивающее);
- безопасность обусловлена практически полным отсутствием противопоказаний в любом возрасте, учитывая даже экстренные случаи;
- восстановительный период короткий и боли возникают редко.

Недостатки кардиостимуляторов
Жизнь пациента после операции неизбежно изменится и придется придерживаться определенных требований, правил и ограничений, которые многие могут принять за минусы операции.
Находясь возле бытовых приборов, следите за своими ощущениями, выключайте прибор или отходите от него дальше, если чувствуете нарушение сердцебиения и недомогание.
Вместе с тем, кардиостимулятор на 10 лет наладит работу вашего сердца и к представленным ниже ограничениям можно привыкнуть, тем более большинство из них стандартны для любого вида оперативного вмешательства.

- В первую неделю после операции к любым физически нагрузкам нужно относиться с осторожностью (даже к мытью посуды). От тяжелых нагрузок следует отказаться полностью.
- Необходимость постоянно посещать врача (несколько раз в год).
- Мощные электрические поля негативно влияют на работу устройства. Нельзя находиться ближе, чем в 10 см от электроприбора. Пребывание возле микроволновой печи, электрических печей для плавки стали, сварочного оборудования или высоковольтных линий электропередач запрещено.
- Устройства контроля в музеях, аэропортах и магазинах необходимо избегать. Для этого достаточно предъявить карту владельца устройства, однако в такой ситуации устройство контроля будет заменено личным досмотром.
- Для соприкосновения с источниками напряжения, например, с розетками, следует использовать руку, возле которой нет кардиостимулятора.
- Использование мобильного телефона должно быть минимальным, располагать его необходимо с той стороны, где не установлен прибор. Находиться телефон должен в 30 см от искусственного водителя ритма. Возле тела носить телефон нельзя.

Электрокардиостимулятор ставится, чтобы наладить работу сердца и прибор отлично справляется со своими функциями. Несмотря на то, что ограничений и требований достаточно много, искусственный водитель ритма выполняет свою основную задачу безукоризненно и очень долго работает, что существенно сокращает количество принимаемых пациентом медикаментов на долгие годы.
Электрокардиостимулятор
Аритмия – это патологическое состояние сердечно-сосудистой системы, приводящее к нарушению частоты, проводимости и сократимости сердечной мышцы. В случаях тяжелый органических изменений в структуре сердца, когда страдают все его основные функции автоматизма, показана установка кардиостимулятора.
Электрокардиостимулятор сердца (ЭС) представляет собой специальный медицинский прибор, который работает только по одному принципу – воздействует на ритм сердца пациента. Такой искусственный водитель ритма сердца устанавливается больному в условиях стационара доктором-реаниматологом.
Кардиостимулятор имплантируют, если у пациента нарушается работа сердца или частота сердечных сокращений замедляется до критических значений, при которых пациент может потерять сознание. Внешний кардиостимулятор сердца зачастую используется при обширных инфарктах миокарда. Также, его применение рекомендовано при блокаде сердца, когда электрический импульс не проходит от предсердия к желудочку.
В Юсуповской больнице свой прием ведет врач-кардиолог Сергей Борисович Шорников. Под его руководством, в терапевтическом стационаре, работают врачи высшей категории, занимающиеся лечением аритмий. В своей практике они используют современные методы обследования и индивидуальный подход к лечению пациентов с нарушением сердечного ритма. Каждому пациенту врачи проводят:
- Электрокардиограмму, на которой регистрируется частота и ритмичность сердца;
- Холтеровское мониторирование – метод обследования, оценивающий работу сердца в течение суток;
- Тредмил-тест, во время проведения которого, записывается кардиограмма пациента и оценивается его реакция на физическую нагрузку;
- Эхокардиоскопию – это ультразвуковое исследование сердца. С помощью этого метода кардиологи могут оценить структуру ткани сердечной мышцы и насосную функцию органа.
В Юсуповской больнице используется только комплексный подход в лечении пациентов с различными нарушениями работы сердца.

Виды электрокардиостимуляторов
Как правило, стандартный имплантируемый электрокардиостимулятор покрыт титановой оболочкой. Аппарат вживляется в подключичную область под большую грудную мышцу, а его корпус закрепляется в подкожной клетчатке. Операцию по установке ЭК проводят под местной анестезией, а электроды имплантируемого электрокардиостимулятора подводятся к сердечным камерам через подключичную вену.
В зависимости от зоны воздействия выделяют:
- Однокамерные ЭКС;
- Двухкамерные ЭКС;
- Трехкамерные ЭКС.
Кардиостимуляторы с одной камерой подсоединяют к одному из предсердий или одному из желудочков. Двухкамерный – к одному предсердию и одному желудочку. Трехкамерный ЭКС или кардиоресинхронизирующее устройство имплантируют в одно из предсердий и в оба желудочка.
Электрокардиостимулятор: показания к установке
Основной задачей электрокардиостимулятора является генерирование правильного ритма сердца. Показания к установке этого прибора бывают абсолютные относительные:
К абсолютным показаниям к постановке кардиостимулятора относятся:
- Замедление сокращений сердца (брадиаритмия)с ярко выраженными клиническими симптомами – головокружениями, синкопальными состояниями, синдромом Морганьи-Адамса-Стокса;
- эпизоды остановки работы сердца (асистолии), длительностью более трёх секунд. Они должны обязательно быть зафиксированы на ЭКГ;
- Регистрация частота сердечных сокращений ниже 40 в минуту при физической нагрузке;
- Сочетание стойкой атриовентрикулярной блокады второй или третьей степени с двухпучковыми или трёхпучковыми блокадами;
- Тяжелая блокада, возникшая после инфаркта миокарда, которая имеет клинические проявления.
Как правило, при абсолютных показаниях противопоказания к установке кардиостимуляторов не учитываются.
Относительные показания к постановке электрокардиостимулятора следующие:
- Появление атриовентрикулярной блокады второго типа и второй степени без клинических проявлений;
- Синкопальные состояния пациентов на фоне двух- и трёхпучковых блокад.
При наличии относительных показаний у больного, решение об имплантации ЭК принимается индивидуально, при этом учитывается возраст пациента, физическая активность, сопутствующие заболевания и прочие факторы.
Электрокардиостимулятор: установка
Постановка ЭК – это довольно сложная процедура, требующая профессиональной точности от врача-кардиолога.
Порядок установки временного электрокардиостимулятора следующий:
- Сначала, через картер в центральной вене вводят зонд-электрод;
- Затем, кончик электрода под контролем рентгеноскопии устанавливают в ушке правого предсердия (для предсердной кардиостимуляции). При желудочковой ЭКС кончик электрода размещают в верхушке правого желудочка;
- Электрод проводят через трехстворчатый клапан;
- Следующим этапом будет – поворот кончика электрода в направлении к верхушке правого желудочка;
- Потом его закрепляют в стенке правого желудочка;
- Для стимуляции предсердий электрод располагается в правом предсердии;
После совершения процедуры, описанной выше, начинается проверка порога стимуляции. Как правило, стартуют с частоты на 10 – 20 ударов выше ЧСС и амплитуды 5 мА. В случае, если ритм не навязывается – электрод переставляется, если навязывается – амплитуда стимуляции уменьшается, пока ритм не перестает навязываться.
Ежедневно, после имплантации ЭК, пациента проверяют на пример развития инфекции, пневмоторакса и неправильной работы прибора.
Электрокардиостимулятор: осложнения
Согласно статистическим данным, осложнения после установки кардиостимулятора встречаются не более чем в 3-5% случаев. Критические ситуации, при проведении данной процедуры могут, возникнут как во время, так и за несколько дней, даже недель после операции.
Непосредственно во время операции могут возникнуть следующие осложнения:
- аллергическая реакция на анестетик;
- развитие пневмоторакса (образование воздушного кармана в легких);
- повреждение кровеносных сосудов и нервных окончаний.
Возникновение осложнений при установке кардиостимулятора приводит к тому, что пациент переводится в отделение интенсивной терапии, примерно на 2-3 дня.
Ранние послеоперационные осложнения:
- Развитие тромбоэмболия – закрытие просвета легочной артерии тромбом;
- Развитие кровотечения;
- Нарушение изоляции, смещение, перелом электрода;
- Развития инфицирования области операционной раны.
- Появление одышки, головокружения, снижение АД, эпизодические потери сознания;
- Развитие тахикардия, вызванной ЭКС;
- Преждевременные сбои в работе ЭКС.
Операция по имплантации ЭКС должна проводиться опытным хирургом под рентгенологическим контролем. После выписки из стационара больной обязан проходить регулярные обследования и состоять на диспансерном учёте.
Электрокардиостимулятор: жизнь после операции
Установка электрокардиостимулятора хоть и не длительная, но все же, трудная операция. Поэтому в послеоперационном периоде пациент с ЭКС имеет ряд ограничения, касающихся физической активности и электромагнитных факторов, которые оказывают негативное действие на работу прибора. Перед любым обследованием или курсом лечения необходимо предупреждать врачей про наличие ЭКС.
Жизнь с кардиостимулятором сердца накладывает на человека следующие ограничения:
- Нельзя проходить МРТ;
- Нельзя заниматься теми видами спорта, которые чреваты развитием травмы;
- Нельзя приближаться к трансформаторным будкам;
- Нельзя класть в нагрудный карман мобильный телефон;
- Нельзя долго находиться поблизости от металлодетекторов;
- Нельзя проходить без предварительной настройки ЭКС ударно-волновую литотрипсию или делать во время хирургической операции электрокоагуляцию тканей.
Помимо, вышеописанных рекомендаций, пациент должен всегда с собой носить паспорт кардиостимулятора. В случае возникновения экстренных ситуаций и оказания неотложной помощи пациенту, врач должен быть осведомлен о типе кардиостимулятора и причине, почему его установили.
Пациенту рекомендовано находиться на расстоянии не менее 15-30 см от источников электромагнитного излучения – телевизора, сотового телефона, фена, электробритвы и других электроприборов.
Наличие установленного ЭКС не является противопоказанием для беременности. Несмотря на это, пациентке необходимо всю беременность наблюдаться у кардиохирурга. В таких случаях родоразрешение обязательно проводится путем кесарева сечения в плановом порядке.
Также, пациенту с электрокардиостимулятором может быть присвоена группа инвалидности. Ее утверждают только в том случае, если условия труда больного определены клинико – экспертной комиссией как тяжелые либо, как потенциально опасные (то есть могут нанести вред стимулятору). Например, работа с помощью электросварочного или электросталеплавильного аппаратов, иных источников электромагнитного излучения.

Электрокардиостимулятор: срок действия
Срок действия кардиостимулятора определяется ёмкостью батарейки. Она рассчитана на 7-10 лет эксплуатации. В большинстве случаев, когда приближается срок окончания действия батареи, прибор во время очередного планового обследования подаст сигнал. После этого пациенту следует заменить батарейку новой.
Наиболее часто медицинская практика показывает, что люди с установленным кардиостимулятором, при условии соблюдения всех рекомендаций врача, живут не меньше прочих людей. Но все же, пациенту с электрокардиостимулятором следует придерживаться определенных правил. Поэтому вопрос, сколько живут с кардиостимулятором, зависит и от регулярности посещения врача и выполнения данных пациенту рекомендаций.
Посетить врача-кардиолога после операции нужно:
- Через три месяца после установки кардиостимулятора;
- Через шесть месяцев после первого посещения после операции;
- Раз в шесть-двенадцать месяцев для планового осмотра;
- Внепланово – в случаях ощущения электрических разрядов, возвращения симптомов первоначальной болезни, появления признаков воспаления в месте установки прибора;
- По истечении заявленного производителем срока службы кардиостимулятора. Обычно он составляет 6-15 лет.
Электрокардиостимулятор: стоимость установки
В Юсуповской больнице стоимость установки электрокардиостимулятора зависит от многих факторов: степени тяжести патологического состояния больного, наличие у него сопутствующих заболеваний, вида стимулятора, марки и его производителя.
Доктора-кардиологи клиники терапии Юсуповской больницы подбирают индивидуальную медикаментозную терапию, разрабатывают физио- и реабилитационную программу для пациентов при различных заболеваниях сердечно-сосудистой системы.
Специалисты клиники работают в поле доказательной медицины и практикуют комплексный подход. Они постоянно поддерживают и повышают свою квалификацию, внедряют в свою практику инновационные подходы к диагностике и терапии. На базе больницы действует мощная клинико-лабораторная и диагностическая база, благодаря которой стало возможным своевременное начало самых тяжелых патологий. Врачи-кардиологи высшей категории, помогают пациентам снять боль, вернуться к работе и активной жизни, улучшить самочувствие, нормализуя работу внутренних органов и подвижность мышц. Записаться на прием к доктору пациент может круглосуточно, в любой день недели, по телефону, который указан на сайте. Также, любой желающий получить специализированную консультацию от врача-кардиолога Юсуповской больницы, может записаться онлайн на странице сайта.
Отзывы, противопоказания и установка кардиостимулятора сердца
Сердце – мышечный орган, который способен самостоятельно вырабатывать электрические импульсы и сокращаться под их воздействием. У здорового человека синоатриальный узел производит эти стимулы с частотой 59-89 в минуту. Постоянная ритмичная деятельность насоса гарантирует перекачивание крови по всему организму.
Существуют заболевания, вследствие которых сердце работает с перебоями, в результате чего появляются признаки сердечной недостаточности или внезапная смерть. Имплантация кардиостимулятора дает возможность наладить автоматическую сократимость сердца и значительно повысить качество жизни пациента с высоким риском.
Что такое кардиостимулятор и как он работает?

Электрокардиостимулятор (ЭКС) – медицинский аппарат, разработанный для поощрения или навязывания нормального ритма пациентам, у которых сердцебиение недостаточно частое или существует блокада передачи сигнала между разными участками органа. Представляет собой малогабаритный аппарат размером 3 на 5 сантиметров, весом 30-45 граммов, срок службы без замены батарей варьируется от 5 до 15 лет.
Принцип работы устройства основан на нанесении участку сердца внешних электрических стимулов, которые вырабатывает ЭКС, для обеспечения нормального сокращения миокарда. Усовершенствованные (частотно-адаптивные) ЭКС дополнительно имеют сенсорные датчики, способные откликаться на изменение частоты дыхания, активности нервной системы и температуры тела. Также существуют кардиостимуляторы, укомплектованные дефибриллятором. Современные модели имеют функцию неинвазивной замены параметров работы при помощи специальных устройств.
Чип, вмонтированный в аппарат, анализирует генерируемые сердцем сигналы, передавая их непосредственно к миокарду и обеспечивая им синхронизацию. Проводники, вживленные под эндокард, – передатчики информации от внешней части прибора в сердце и данных о работе самого миокарда обратно. Окончание каждого электрода оборудовано металлическим наконечником, который собирает показатели сердечной активности и генерирует импульсы исключительно в случае необходимости. При развитии критического снижения сердечного ритма или асистолии ЭКС начинает работать в постоянном режиме, вырабатывая стимулы с частотой, заданной при его имплантации. Если произошло внезапное возобновление автоматизма сердца, аппарат переходит в состояние ожидания.
В экстренных случаях применяют временную электрокардиостимуляцию. При наружной (трансторакальной) ЭКС электроды накладывают на грудную клетку. Поскольку процедура очень болезненна, то требует глубокой седации и обезболивания. Чреспищеводная манипуляция подразумевает установку временного аппарата в пищеводе, в связи с чем имеет ограниченное применение.
Классификация искусственных водителей ритма
В зависимости от зоны воздействия различают несколько разновидностей кардиостимуляторов:
- Однокамерный ЭКС. Размещается и стимулирует сокращения только в одной из камер сердца (предсердие или желудочек). Использование этого прибора очень ограничено, поскольку он не удовлетворяет физиологическую работу мышцы. Применяют его при наличии постоянной формы мерцательной аритмии, устанавливают в правом желудочке. Недостатки: предсердия и далее работают в своем ритме и при совпадении их сокращений с желудочковыми возникает обратный ток крови, приносящий ее в сердце.
- Двухкамерный ЭКС. Электроды размещают в двух камерах сердца: генерация импульса поочередно вызывает сокращения предсердий и желудочков, обеспечивая физиологическую работу миокарда. При использовании такого водителя ритма индивидуально подбирают режим частоты, что улучшает адаптацию пациента к физическим нагрузкам.
- Трехкамерный ЭКС – одна из самых новых и дорогостоящих разработок. Проводники импульса размещают в правом предсердии и желудочках. Используется для ликвидации десинхронизации камер при тяжелой брадикардии, сердечной недостаточности третьей-четвертой степеней, ригидном синусовом ритме.
Международная кодировка устройств

Первая буква кода обозначает стимулируемую сердечную камеру, вторая – полость, электрическую активность которой считывает кардиостимулятор. «Т» в третьем положении означает, что аппарат работает в триггерном режиме (искусственные сигналы синхронизированы с разрядами, которые генерирует сердце). Обозначение «D» (dual – TI) указывает на то, что ЭКС с двумя электродами в правых отделах сердца работает одновременно в двух режимах. Символ «О» характеризует «асинхронный» ритм функционирования кардиостимулятора (частота импульсов установлена автоматически при имплантации).
Кардиовертер-дефибриллятор
Имплантированный кардиовертер-дефибриллятор (ИКД) – мини-копия прибора, используемого во время реанимации при остановке сердечной деятельности. Поскольку устройство имеет прямой доступ к миокарду, для эффективного сокращения требуется значительно меньшая сила разряда.
ИКД предназначен для профилактики внезапной остановки сердечной деятельности у пациентов с пароксизмальными аритмиями (фибрилляцией и желудочковой тахикардией).
Система ИКД укомплектована электродами, фиксированными под эндокардом пациента и непосредственно аппаратом, оснащенным микросхемой и аккумулятором длительного заряда, который вживляют в подкожно-жировую клетчатку на груди.
Имплантация водителя ритма
Электрокардиостимулятор – это программированный прибор, который помещается в подключичную область и регулирует сердечный ритм. Имплантация водителя ритма за границей, как правило, рекомендуется пациентам с пониженной частотой сердцебиения, когда происходит нарушение автоматической электрической стимуляции миокарда.
Кардиостимулятор состоит из трех частей:
- Импульсный генератор – металлическая емкость, которая содержит электронную схему, процессор и аккумулятор. Это устройство генерирует электрические импульсы, посылаемые к сердечной мышце.
- Электронные провода для передачи сигналов от генератора к сердцу.
- Электрод, который подсоединяется к сердечной мышце. Его функция заключается в двусторонней передаче электрических импульсов от аппарата к миокарду.
Стоимость такого прибора зависит от производителя и его технических особенностей.
Показания к установке кардиостимулятора
Имплантация водителя ритма за границей стимулирует ускорение сердечного ритма и устраняет сопутствующие этому проблемы.
Во-первых, устройство предупреждает возникновение внезапной сердечной смерти – остановки сердца на фоне существующих патологий миокарда. Во-вторых, устройство контролирует правильную частоту сердечных сокращений.
Медленное сердцебиение со временем приводит к возникновению хронической сердечной недостаточности. В итоге органы и системы страдают от кислородного голодания. И в противоположном случае, когда у пациента наблюдается учащенный ритм, сердечные мышцы не способны справиться с повышенным объемом крови, что также заканчивается сердечной недостаточностью.
Конечно, имплантация искусственного генератора импульсов не проводится по желанию пациента или же любому человеку с повышенной и пониженной частотой сердечных сокращений. Для применения такого метода существуют строгие показания. Итак, имплантация водителя ритма в Германии показана при таких заболеваниях:
- Брадикардия, когда патология синусного узла вызывает замедление работы сердца.
- Синдром тахи-бради. Заболевание характеризуется чередованием быстрых и медленных сокращений сердечной мышцы.
- Блокады. В кардиологии различают несколько типов блокирования электрического сигнала, но все они возникают после его выхода из синусного узла. Грозные блокады обязательно лечатся с использованием кардиостимулятора.
Порядок проведения операции
Имплантация водителя ритма за границей выполняется в амбулаторных и стационарных условиях. Выполнение процедуры может незначительно отличаться в зависимости от общего состояния здоровья пациента.
Порядок осуществления операции:
- Медицинский персонал предложит больному снять ювелирные и другие украшения, которые могут препятствовать проведению операции. Пациент переодевается в специальную одежду.
- Перед хирургической манипуляцией необходимо очистить мочевой пузырь.
- Младший медицинский персонал установит пациенту катетер для быстрого введения медикаментов и подсоединения капельницы. Также больного подключают к монитору, где будет отображаться электрокардиограмма, частота сердечных сокращений, артериальное давление и уровень оксигенации – насыщения крови кислородом.
- Введение успокоительного препарата и проведение местной анестезии.
- Разрез кожных покровов в подключичной области, длина которого составляет 4-5 см.
- Выделение кровеносного сосуда и внедрение в него электрода, который постепенно продвигается к сердцу. Имплантация искусственного водителя ритма проводится под контролем рентгенологического исследования.
- Подсоединение генератора импульсов и установление его в подкожном или мышечном слое подключичного участка тела. Прибор, как правило, располагают на недоминирующей стороне. Так, у правшей кардиостимулятор находится на левой стороне грудной клетки.
- Контрольная электрокардиограмма для удостоверения качественной работы водителя ритма.
- Ушивание краев раны и фиксация стерильной повязки.
Позитивные эффекты кардиостимулятора
Имплантация водителя ритма за рубежом первостепенно направлена на нормализацию и стабилизацию сердечного ритма. Этот эффект достигается электрической стимуляцией сердечной мышцы.
Кроме этого, современные модели кардиостимуляторов имеют функцию накопления информации о работе сердца. В последующем врач-кардиолог может считать эти данные и проанализировать сердечную активность. На основании такого исследования пациенту предложат адекватное медикаментозное лечение аритмии. При этом консультация специалиста входит в общую цену лечения.

Реабилитация пациентов с кардиостимулятором
Восстановление больного после имплантации происходит в два периода:
- Больничный этап. Непосредственно после хирургической манипуляции пациента переводят в послеоперационную палату, где он несколько дней должен придерживаться постельного режима. В это время врачи наблюдают за основными сердечными функциями. При этом стоимость лечения зависит от длительности пребывания в стационаре.
- Домашняя реабилитация. Цена консультации специалиста в этот период входит в комплекс кардиологической медицинской помощи. На дому пациент должен некоторое время воздержаться от физических нагрузок и водных процедур.
Больному с установленным электрокардиостимулятором запрещается
- Пребывать в зоне воздействия мощных электромагнитных полей, выполнять МРТ.
- Подвергаться действию электрического тока.
- Использовать некоторые физиотерапевтические способы лечения.
- Наносить удары в зону имплантации кардиостимулятора.
Преимущества установления электрокардиостимулятора
Несомненным достоинством имплантации кардиостимулятора пациентам с хронической сердечной недостаточностью является спасение жизни пациента. У больных с такой патологией на фоне медикаментозной терапии существует высокий риск летального исхода. Также по сравнению с консервативным лечением установка водителя ритма вызывает быстрое восстановление сердечной деятельности. Все эти плюсы наблюдаются при невысокой стоимости самой операции. Цена аппарата и его фиксации в разы дешевле сложного хирургического вмешательства.
Стоимость имплантации водителя ритма в Германии обусловливается моделью генератора, квалификацией хирурга и уровнем кардиологической клиники. Команда Deutsche Medizinische Union подберет пациенту медицинский центр, где ему установят высокотехнологический и бесперебойный кардиостимулятор. Мы также посоветуем обратиться к лучшим немецким кардиологам для подбора оптимальной модели генератора импульсов. В реабилитационном периоде специалисты DMU организуют визит к кардиохирургу для анализа работы сердца и коррекции функции аппарата.