Для чего делают УЗИ сосудов шеи: что показывает процедура
При диагностике многих болезней врачи прибегают к использованию ультразвукового исследования (УЗИ). Данный информативный способ обследования позволяет изучить состояние кровеносной системы, питающей голову. Указанное обследование носит как плановый характер, так и внеплановый.
Зачем необходимо
Для чего проводится УЗИ сонной артерии? С помощью ультразвукового обследования шейной области доктор изучает состояние:
- артерий позвоночника;
- сонных артериол (левая с правой наружные);
- сонных артериол (левая с правой внутренние);
- сонных артериальных сосудов (левая с правой общие);
- артерий подключичной области (левая с правой);
- плечеголовного ствола.

Опытный диагност выявляет их диаметр, размеры, скорость тока крови и общее состояние. Помимо них в зону обязательного обследования попадают:
- артериолы глаз;
- артерии надблоковой зоны;
- позвоночное сплетение с его венами;
- яремные вены.
УЗИ сосудов шеи позволяет тщательно обследовать данную область на предмет нахождения здесь:
- Нарушений в венозном кровяном оттоке. С помощью ультразвукового метода врачи способны обнаружить сбои в кровоснабжении головного мозга и изучить состав идущей из него крови.
- Атеросклерозных поражений в экстракраниальных артериях. УЗИ шеи находит многочисленные изменения атеросклеротического характера, места их расположения и величины. Также данная диагностика позволяет определить имеющиеся степени стеноза с возможными осложнениями. Сонным артериям свойственно атеросклеротическое поражение, начальные проявления которого представляют собой определенный тип утолщений «интима-медиа».
- Врожденного типа аномального развития системы. Диагностика указанным способом позволяет найти различные проявления аномалий в развитии сосудов, а также степень их воздействия на кровоснабжение мозговых клеток.
- Неспецифического аортоартериита. Синдром Такаясу, или неспецифический аортоартериит, удается выявить на ранних стадиях исследования шеи ультразвуком. Как делают УЗИ в такой ситуации, больному расскажет лечащий врач.
- Внешнего типа сосудистого сдавливания. Иногда диаметр позвоночных артерий несколько отклоняется от нормы, что является результатом сдавливания его расположенными рядом тканями с органами.
- Диссекции. Плановое или внеплановое УЗИ шеи определяет симптомы расслоения артериальных стенок в случае развития тромбозов при травмировании тела или влиянии других причин.
- «Стил-синдрома». Синдромом позвоночно-подключичного обкрадывания (стил-синдромом) именуют нарушение гемодинамики в артериях, разновидность их сужения и расположение опасных зон.
- Артериальной деформации. УЗИ сосудов шеи позволяет диагностировать деформационные области, форму их проявления с точным расположением. Также удается выявить степень влияния имеющихся деформационных участков на скорость общего кровотока.
- Церебрального ишемического инсульта. УЗИ сонной артерии позволяет обследовать экстракраниальные сосуды на предмет поражения их ишемическим инсультом.

Теперь понятно, для чего делают УЗИ шеи, а как расшифровывается полученная информация?
О чем говорят результаты диагностики
В норме расшифровка УЗИ этой зоны дает следующие сведения:
- Сужение сосудов в шейном отделе больше девяноста процентов. При указанном проценте суженности артерий у человека диагностируют разные формы стенозов. В описанном состоянии у человека падает скорость кровотока.
- Сужение сосудистого просвета больше семидесяти процентов. В данном состоянии у человека скорость движения крови больше двухсот тридцати сантиметров в секунду.
- Сужение сосудистого просвета наполовину. Расшифровка такой информации сводится к показателю скорости кровяного потока не больше двухсот тридцати сантиметров в секунду. Чаще всего данное сужение образуется из-за наличия характерных бляшек.
- Отсутствие узких зон на сосудах. При отсутствии узких участков на сосудах врачи диагностируют нормальный здоровый результат. В этом случае линейная скорость кровотока по внутренним сонным артериям не более ста двадцати пяти сантиметров в секунду. На них не видны утолщения с бляшками.

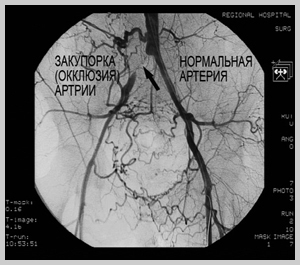
В случае обнаружения окклюзии кровоток не образуется. При обследовании указанной области организма доктор обращает внимание на отношение пикового показателя систолической скорости движения крови у внутренних сосудов к общей сонной артериоле.
Что показывает УЗИ шеи? Указанная процедура позволяет определить диаметр каждого сосудистого просвета.
Если он не закрыт посторонними объектами (бляшки), то артериальный кровоток будет иметь адекватную скорость. При сосудистом сужении диагностируется неполное насыщение кислородом клеток головного мозга, на фоне чего могут развиваться многие заболевания.
Нормальными размерами диаметра шейных артериол принято считать следующие значения:
- 3,7 миллиметра – «НСА» (сонная наружная);
- 4,6 миллиметра – «ВСА» (сонная внутренняя);
- 5,5 миллиметра – «ОСА» (сонная общая);
- 3,5 миллиметра – «ПА» (позвоночная).
Значение нормы линейной скорости кровотока по сонным артериям зависит от возрастных характеристик пациента и общего состояния здоровья.
Как выглядит сосудистое шейное сужение
Размеры шейных сосудов могут отклоняться от нормы, что служит результатом возникновения сбоев в метаболизме либо появления нарушений в структуре тела. Продолжительное количество времени такие изменения носят незаметный характер, точкой кипения выступает головное кровоснабжение. Как только питание клеток головы перестает быть полноценным, у человека возникают характерные боли.

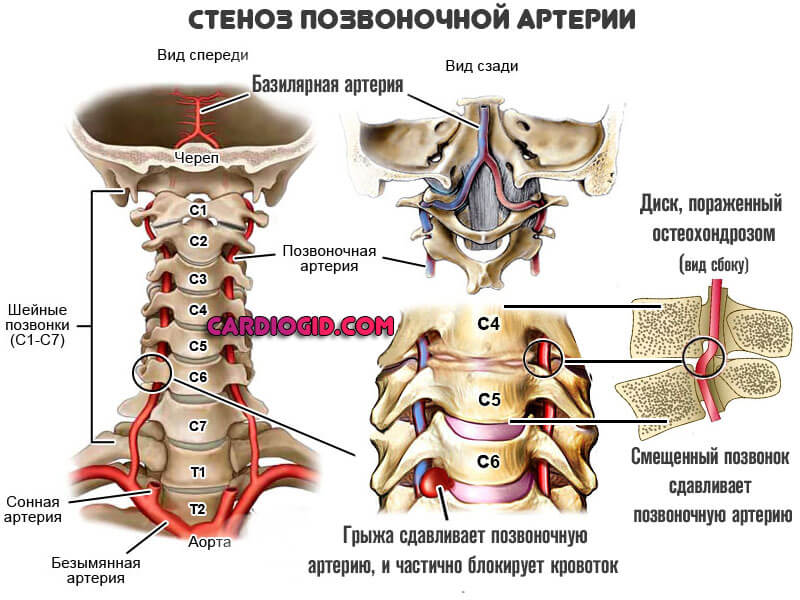
Развитие дегенеративно-дистрофических болезней в области шеи протекает с поражением вертебральной артерии, которая проходит сквозь позвоночные просветы у поперечных позвоночных отростков.
Формирование остеофитов приводит к сдавливанию сосуда, на фоне чего развиваются многочисленные вегетативные расстройства.
Диаметр позвоночных артерий при атеросклерозе уменьшается, так как сосудистые просветы заполняют бляшки. Они образуются в результате нарушения обменных процессов в теле.
Бляшки образуют липопротеины, медленно откладывающиеся на сосудистых стенках с созданием заторов. При этом сосудистая стенка начинает повреждаться, и в данном месте образуется скопление:
Перечисленные клетки крови формируют кровяной сгусток, способный со временем к фибротизации.
Отклонение от нормы диаметра позвоночных артерий может сопровождаться следующими болевыми проявлениями:
- ощущение скованности;
- проявления хруста;
- чувство дискомфорта.
Описанные признаки сигнализируют о позвоночном остеохондрозе. Резкие движения человека всегда сопровождает боль, отдающая в руки и надплечье. На фоне этого могут возникать мышечные спазмы, ограничивающие подвижность позвонков в шеи. При остеохондрозе линейная скорость кровотока по сосудам будет увеличена.

А на что указывает возникающая боль в голове? Головные боли при сужении шейных артерий имеют неодинаковый характер проявления и могут быть:
- стягивающими (напряжение в мышцах);
- тупыми (артериоспастическое заболевание);
- распирающими (ликвородинамическая патология);
- пульсирующими (артериодилататорный недуг);
- ноющими (болезни вен).
Особенности проведения процедуры
Мы рассмотрели, для чего необходимо ультразвуковое изучение кровотока на шее, а как делают УЗИ шейных сосудов? Для проведения процедуры используется стандартная методика с нанесением на исследуемую зону специального геля. Это вещество помогает облегчить проведение сигнала при обследовании той или иной зоны.

Чтобы рассмотреть строение шейных сосудов при помощи соответствующей диагностики, специально готовиться пациенту не нужно.
Обследование проводится в положении «лежа на спине», а под голову кладется тонкая подушка. При этом хорошо просматривается строение шейного отдела с подробными особенностями сосудистых стенок.
В некоторых ситуациях результаты проведенного изучения шеи – это не правильная норма, а искаженные изображения. Причиной этому служит пережатие сосудов с проявлением «изветвлений».
Последние наблюдаются у лиц, страдающих от:
- болезни Бехтерева;
- межпозвонковых грыж;
- позвонковой нестабильности;
- остеофитозомов;
- остеохондрозов.
Для получения достоверной информации пациентам могут назначать процедуру повторно, используя несколько иное положение головы. О том, что выявило УЗИ шеи, доктор обязательно сообщает на приеме пациенту. Правильная расшифровка полученной информации дает возможность как можно раньше выявить имеющиеся отклонения и начать борьбу с ними.
Видео: УЗИ сосудов шеи
Ультразвуковое исследование головы и шеи отличает огромная роль при диагностировании той или иной патологии организма. Сегодня указанную процедуру используют с целью выявления причин мозговых нарушений и выбора эффективного способа лечения.
Синдром позвоночной артерии: симптомы и возможные причины
Анатомия позвоночной артерии – два кровеносных сосуда, идущих от подключичных артерий (диаметр — 0,6 -1,1 мм). Диаметр артерии – 1,9 – 4,4 мм (диаметр обеих артерий различен). Соединившись, позвоночная артерия переходит в отверстие поперечного отростка шейного позвонка. Она проходит по костному каналу поперечных отростков шейных позвонков.

Расположение позвоночной (вертебральной) артерии.
В полость черепа они входят используя большое затылочное отверстие. Далее позвоночные артерии объединяются и получается единая крупная артерия (базилярная). По ней происходит питание черепных нервов, ствола мозга, и внутреннего уха и мозжечка. Когда же скорость кровотока снижается, то нарушается мозговое кровообращение.
Головной мозг получает около 30-35% крови с помощью этих артерий, в основном к задним его отделам. Анатомия объясняет характерные симптомы у больного. При их сдавливании развивается синдром позвоночной артерии. Поворачивая или наклоняя голову кровоток по артериям сильно затрудняется. Если сосуды нормально работают, то эти изменения незаметны.
Симптомы
Симптомы синдрома отличительны и наблюдаются в следующем:
- головная боль (периодически усиливается);
- приступы тошноты;
- головокружение;
- излишняя потливость;
- ухудшается слух;
- пошатывание;
- сильно нарушается координация движения.
Головная боль становится жгучей или пульсирующей и опоясывает голову от затылка до виска, темени. Она непрерывна и реагирует на движения головы, в редких случаях бывает приступообразной. В большинстве случаев она сопровождается тошнотой или головокружением. Может усилиться, если во сне больной лежал в неудобной позе, при поездках или ходьбе. Именно по этим ощущениям больного врач и может заподозрить проблемы с позвоночной артерией.
Кроме того, у больного нарушается зрение, снижается его острота. Он испытывает боль в глазных яблоках, возникает туман перед глазами, «мушек», песка в глазах. Также иногда возникает глухота одного уха, шума в ушах, т. е. слуховые нарушения. Изредка можно столкнуться с нарушением глотания, возникает ощущение, что в горле присутствует инородное тело в горле — глоточная мигрень.

Сильная головная боль — симптом вертебральной артерии.
Если больной страдает от той или иной степени ишемической болезни сердца, то в любой момент может возникнуть стенокардия и повышение артериального давления. Из-за того, что изменяется диаметр артерий. Синдром зачастую может проявляться таким образом, что можно перепутать с симптомами инсульта. Отличительные симптомы:
ВАЖНО ЗНАТЬ! Действительно эффективное средство от БОЛЕЙ В СУСТАВАХ и ПОЗВОНОЧНИКЕ, рекомендованное ведущими ортопедами и ревматологами России! Читать далее.
- сильное головокружение (может возникнуть тошнота или рвота);
- нарушается равновесие тела;
- раздвоение предметов;
- речь становится нечеткой;
- снижение четкости зрения;
- изменение почерка.
Причины
Причин возникновения синдрома множество, но их разделяют на группы:
- имеют связь с позвоночником;
- не имеют связь с позвоночником;
- другие причины.
Причины, имеющие связь с позвоночником
Сколиоз шейного отдела, врожденная дисплазия соединительной ткани или травма способствуют развитию вертеброгенного синдрома позвоночной артерии. Он может возникнуть при травме спины или при сдвиге шейных позвонков, что приводит к дегенеративно-дистрофическому процессу в позвоночнике.
Причины, не имеющие связь с позвоночником
Невертеброгенный синдром вызывается из-за атеросклеротических процессов в артериях, врожденных патологий расположения и развития сосудов или их строения, из-за тромбозов, вирусных инфекций. Чаще всего синдром активно развивается в левой части. Это объясняется тем, что сосуд отходить от дуги, по этой причине и возникает атеросклероз сосуда. Кроме того, по левой стороне часто находится добавочное шейное ребро.
Гипоплазия
Отдельно стоит выделить гипоплазию – недоразвитие тканей или органа. Это может быть как патологией, так и приобретенным заболеванием. Факторы, способствующие появлению этого заболевания, воздействуют еще в материнской утробе. К ним относят:
- ушибы и травмы у матери при беременности;
- инфекционные болезни беременной;
- злоупотребление некоторым медицинскими препаратами, алкоголем, никотином, наркотиками;
- генетическая склонность.
Признаки гипоплазии такие же, как и при обычном синдроме. Но еще к ним относится возможная потеря сознания при головокружениях.
Выявляется это заболевание только после проведения УЗИ артерий позвоночника. Диаметр просвета, норма – 3,6 – 3,8 мм, в таком случае сужается до 2 мм. После этого можно сделать ангиографию, позволяющую более точно выявить состояние сосудов.
Консервативным путем избавиться от гипоплазии невозможно. Кроме того, гипоплазия опасна тем, что со временем может развиться склонность к тромбозу, нарушатся физические свойства крови. А так как просвет между позвоночными артериями просвет недостаточен, то образуется объемный тромб, который перекрывает диаметр кровеносного русла.
Другие причины
- артроз межпозвонкового сустава, соединяющий первый и второй шейный позвонок;
- аномалия Киммерли;
- позвоночная артерия нестандартно ответвлена от подключичной;
- спазм мышцы шеи;
- извитость позвоночных артерий;
- зубовидный отросток слишком высоко расположен от осевого позвонка.
Помимо перечисленного, существуют факторы, вызывающие развитие синдрома: резкие наклоны головы, повороты головы. При таких движениях может развиться односторонняя компрессия сосуда, что приведет к уменьшению эластичности сосудистой стенки.
Диагностика
Обнаружив у себя симптомы, указанные выше, следует обратиться к специалисту – неврологу. Для полной диагностики потребуется полная картина заболевания – на что указывает пациент и результаты проведения неврологического осмотра. К последнему обычно относят напряженность затылочных мышцы, возможные затруднения при движениях головы, возникает ощущение боли при нажатии на отростки шейных позвонков.

Чтобы подтвердить синдром следует провести:
- рентгенографические исследования шейного отдела;
- допплерографическое исследование кровотока;
- МРТ шейного отдела;
- МРТ головного мозга.
Ультразвуковая допплерография предоставляет возможность наблюдать за состоянием позвоночных артерий, какова их анатомия, скорость, проходимость и характер кровотока в артериях. Ультразвуковым исследованием сосудов головы и шеи возможно проводить качественную и количественную оценку кровотока в сосудах. Качественный анализ позволяет установить диаметр (норма – 2,8-3,8 мм) и форму сосуда. Проводя стандартный спектральный анализ позвоночных артерий, измеряется систолическая (норма – 31-35 см/с), диастолическая (норма – 9-16 см/с), средняя (норма -15-26 см/с) и объемная (норма – 60-125 мл/мин) скорости.
При патологических заболеваниях (остеохондроз, нестабильность позвонков, грыжа) триплексное сканирование покажет, что проходимость сосудов не нарушена.
Синдром позвоночной артерии — серьезное заболевание. Поэтому при первых симптомах лучше незамедлительно обратиться к специалисту, чтобы вовремя выявить причины и остановить развитие.
Если не требуется хирургическое вмешательство, то лечение не сложное. По сути необходимо уменьшить давление на шейный отдел, например, с помощью воротника Шанца. Кроме того, активно помогает мануальная терапия, помогающая снять напряжение.
Не нужно лечить суставы таблетками!

Вы когда-нибудь испытывали неприятный дискомфорт в суставах, надоедливые боли в спине? Судя по тому, что Вы читаете эту статью – Вы или ваши близкие столкнулись с этой проблемой. И Вы не понаслышке знаете, что такое:
- невозможность легко и комфортно передвигаться;
- дискомфорт при подъемах и спусках по лестнице;
- неприятный хруст, щелканье не по собственному желанию;
- боль во время или после физических упражнений;
- воспаление в области суставов и припухлости;
- беспричинные и порой невыносимые ноющие боли в суставах.
Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей, обследований, и, судя по всему – ничего из вышеперечисленного вам так и не помогло. И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Именно против этого совместно выступили ведущие ревматологи и ортопеды России, представив давно известное в народе эффективное средство от боли в суставах, которое действительно лечит, а не только снимает боль! Читайте интервью с известным профессором.
Диаметр правой позвоночной артерии норма
Причины, симптомы и лечение спазма позвоночной артерии

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Когда возникает спазм позвоночной артерии лечение должно проводиться незамедлительно. Если человека начинают мучить головные боли, а при обследовании выявляется нарушение мозгового кровоснабжения, то в таком случае одной из самых распространенных причин возникновения такой ситуации является спазм позвоночной артерии. Возникает в результате сдавливания или же спазма кровеносной артерии, а также окружающего ее, так называемого симпатического нервного сплетения. Такое патологическое состояние носит специфическое название — «синдром позвоночной артерии».
Почему так происходит

Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Одной из наиболее распространенных причин синдрома является патологический процесс в канале, который образован из отростков шейных и грудных позвонков.
Происходит это в следующих случаях:
- межпозвоночная грыжа;
- при наличии спондиллеза разрастаются остеофиты;
- дисплазия соединительной ткани, которая является врожденной;
- травмирование самого позвоночника;
- сколиоз шейного отдела;
- воспалительный процесс в соединительной ткани между позвонками.
Перечисленные выше причины относятся к вертеброгенным, но есть и другие, которые необходимо учитывать при назначении лечения, а именно:

- врожденная патология вроде гипоплазии, представляющая собой извитость;
- атеросклероз, который может быть как одной, так и двух артерий;
- сужение;
- временное снижение уровня нормального кровотока, которое возникает по причине симпатической иннервации.
Сама по себе данная разновидность артерии является парным образованием, которое берет свое начало еще в подключичной артерии. При помощи этих артерий и происходит поступление крови в размере тридцати пяти процентов.
Этот синдром с левой стороны возникает гораздо чаще, обусловлено это тем, что кровеносный сосуд несколько отходит от аортовой дуги и тем, что имеется дополнительное ребро в шейном отделе именно с этой стороны.
Наиболее распространенными причинами все чаще становятся такие состояния, как:
- Аномальное отхождение позвоночной артерии.
- Спазм в шее.
- Патологическое состояние, носящее название «аномалия Киммерли».
- Артроз, происходящий в межпозвонковом суставе.
- Чрезмерно высокое расположение зубовидного отростка.
Симптоматика
Имеющееся затруднение кровотока непременно провоцирует возникновение характерных симптомов, к числу которых относятся следующие:
- Головная боль ярко выраженного характера, проявляющаяся преимущественно только с одной стороны, ее локализация над бровями, в темени или в районе висков. Особенно ярко она проявляется после сна на спине в таком положении, когда голова запрокинута или же после ходьбы и поездок.
- Нарушения со стороны зрения, проявляющиеся как острая боль в глазах, туманность, ухудшение видимости, сухость и ощущение песка.
- Нарушения сознания, возникающая рвота или тошнота, после которых нет облегчения, особенно часто они возникают после движения головой.

- Стенокардия, резкое повышение артериального давления, а также его нестабильность.
- Головокружения, возникновение шума, временная потеря слуха, а также ощущение пульсации в голове.
- Нарушения, которые проявляются, как головокружение, рвота, потеря ориентации в пространстве, невнятность речи и раздвоение в глазах.
Возникшие описанные выше симптомы, сигнализируют о наличии патологического процесса в организме, который требует немедленного обращения за помощью к специалисту.
Диагностика
Визуально специалист выявляет повышенную напряженность мышц, проблемы с движением головой, а также характерную боль при умеренном давлении на позвонки шеи.
Но осмотра для постановки такого диагноза, безусловно, недостаточно и необходимо пройти:

- Магнитно-резонансную томографию шеи, направленную на выявление патологии в позвонке и межпозвоночных дисках.
- Рентген шейных позвонков, который необходим для выявления патологии в атланто-окципитальном суставе.
- Доплер.
- Ультразвуковое исследование сосудов шеи и головы.
- Магнитно-резонансную томографию мозга, которая необходима при возникновении намека на наличие ишемического инсульта. Именно она помогает определить место, где происходит сдавливание артерии.
- Ангиография.
В норме диаметр артерии от 3,6 до 3,9 мм включительно, если он окажется меньше, то часто необходимо оперативное вмешательство, для осуществления которого следует обозначить локализацию сужения просвета.
Лечение
Процесс лечения от данного недуга включает в себя исключительно комплексный подход, который осуществляется за счет:
- медикаментозного лечения, включающего в себя лекарственные препараты от головокружения, витамины и сосудистые средства;
- иглорефлексотерапии;
- мануальной терапии, которая проводит исключительно специалистом;
- оперативного вмешательства;
- ношения ортопедического воротника Шанца, чья функция заключается в компенсации нагрузки на шейные позвонки;
- физиотерапевтического лечения, включающего в себя электрофорез, фонофорез и магнитотерапию;
- специально подобранных физических упражнений.
 Что касается лекарственных средств, то их прием должен быть достаточно долгим, так как за короткий промежуток времени невозможно нормализовать нарушенный кровоток.
Что касается лекарственных средств, то их прием должен быть достаточно долгим, так как за короткий промежуток времени невозможно нормализовать нарушенный кровоток.
К числу наиболее распространенных препаратов, которые назначаются в конкретном случае, относятся:
- Противовоспалительные лекарственные средства нестероидного типа, которые дают следующий эффект: устраняют воспаление, обезболивают, не дают образовываться тромбам за счет понижения способности эритроцитов к склеиванию. При подборе данных средств, чтобы лечить синдром позвоночной артерии необходимо учитывать степень риска на желудочно-кишечный тракт.
- Миорелаксанты, которые снижают тонус и судороги в мышцах, что значительно облегчает имеющиеся у пациента болевые ощущения.
- Сосудорасширяющие лекарственные средства, которые улучшают микроциркуляцию в ишемизированных нейронах мозга, при их помощи мозг начинает регулировать собственное кровообращение.
Также нередко назначаются успокоительные и антидепрессанты. Оперативное вмешательство назначается в случае, если просвет в артерии менее 2 мм и консервативное лечение не дает соответствующий эффект.
Вся техника проведения операции сводится к следующим манипуляциям:
- иссечение района сужения и пластика сосуда;
- введение стента.
Типы атеросклероза и атеросклеротических бляшек
Многие сталкиваются с такой проблемой, как атеросклероз. Что это за болезнь и как она возникает? Атеросклероз – это распространённая патология. Встречается очень часто у пациентов. Из-за того, что лишний холестерин собирается, образовывая бляшки, которые потом сохраняются в сосудах и закупоривают их. На фоне этой ситуации может повышаться артериальное давление.
Патогенез атеросклероза – довольно- таки сложный патологический процесс, который включает в себя множество факторов. Он содержит в себя пару стадий, которые идут поочередно. Чтобы предотвратить формирование патологии, нужно подробно знать этиологию и патогенез атеросклероза.
Причин возникновения данного заболевания очень много. Атеросклероз может передаться наследственно. Нередко он проявляется до 35 годов.
Может повлиять на развитие заболевания:
- Появление стресса. Это большая психологическая нагрузка на организм.
- Возникновение гиподинамии;
- Гипертония. Одна из главных причин образования атеросклеротического заболевания.
- Неправильный режим или питание (жирная пища);
- Отсутствие спортивного образа жизни;
- Лишний вес – это одна из причин появления. Лишние килограммы, на прямую, не связаны с заболеванием. Считается, что патология развивается от самого ритма жизни, переедание, неподвижность, повышенная норма холестерина.
- Курение, чрезмерное употребление алкогольных напитков. У людей, которые курят сосуды находятся в суженом состоянии, происходит интоксикация всех органов, повышается давление.
- Диабет. Липиды и углеводы имеют общую связь, которая может спровоцировать развитие этого казуса.
- Климакс.
Учеными было доказано, что женщины болеют атеросклерозом чаще, чем мужчины. Благодаря гормону эстроген, который удаляет липидные бляшки. Люди, которые занимаются спортом, ведут активный образ жизни, имеют липопротеиды достаточной плотности, что останавливает проявление болезни.
Классификация атеросклеротических бляшек зависит от степени эхогенности:
- Низкая эхогенность. Определяется с помощью цветного сканирования допплеровского картирования потоков.
- Плотность среднего уровня. Определяется с помощью УЗ. Бляшки не содержат кальций, формируют фиброзную структуру.
Помимо этого высокая степень эхогенности свидетельствует о наличии кальция в теле бляшки.
Подвиды атеросклероза сосудов
Классифицируют атеросклероз по многим критериям. Одна из них, по этиологии. Существует несколько форм.
Различают атеросклероз по месту локализации: артерии почек, коронарная артерия, нижние конечности, брюшная аорта, грудная аорта, сердечные сосуды, мозговые сосуды. Патология развивается медленно и без явных симптомов. Обнаружить атеросклероз можно уже при нахождении его в организме, только с помощью врача.
 Существует три разновидности стадий заболевания в сосудах мозга.
Существует три разновидности стадий заболевания в сосудах мозга.
Первая – является начальной стадией, симптомы только начинают развиваться. Уже могут присутствовать некоторые проблемы в организме. Присутствует плохой сон, ухудшается память, интеллект не способен развиваться.
Вторая – считается вторичной, проявляются симптомы, сбои в организме усиливаются, образовываются морфологические нарушения.
Третья стадия, характеризуется некрозом мозга, пропадают некоторые функции. В результате может образоваться паралич, микроинсульт.
Основные симптомы болезни
Какие последствия этой страшной болезни? Одной из глобальных проблем считается развитие заболевания в аорте сердца. Если не обнаружить и не начать лечение это приведет к стенокардии.
Кровообращение находится на неправильном уровне, что приводит к инфаркту миокарда. Нарушается память, за счет плохого поступления воздуха в клетки мозга. Возможны головные боли или шум в голове, ушах. В данной ситуации, заниматься самолечением противопоказано, немедленно нужно обратиться к медицинским специалистам.
 Атеросклероз, который образовался в нижних конечностях, дает о себе знать уже при первых симптомах – немеют ноги. Это является поводом, задумается о своем здоровье. Далее появление хромоты, грибковые заболевания. Может быть, потеря волосяного покрова на конечностях.
Атеросклероз, который образовался в нижних конечностях, дает о себе знать уже при первых симптомах – немеют ноги. Это является поводом, задумается о своем здоровье. Далее появление хромоты, грибковые заболевания. Может быть, потеря волосяного покрова на конечностях.
За счет плохого кровообращения формируются трофические язвы или гангрена. В результате можно не избежать ампутации конечности. У мужского пола развивается половое безразличие. Впоследствии плохого кровообращения полового члена возникают проблемы эрекции.
Виды атеросклеротических бляшек по структуре:
- Гетерогенная структура – это наличие наростов, структура бляшек рыхлая с выемками. Присутствуют микрососуды в большом количестве.
- Гомогенная структура – это равномерное уплотнение с гладкой поверхностью, отсутствуют пучки сосудов.
Появление явных симптомов свидетельствует о бурном развитии заболевания и формировании крупных атеросклеротических бляшек.
На сегодняшний день, врачи рекомендуют ежегодно делать обход по всем специалистам, сдавать плановые анализы, куда входит анализ крови на холестерин. Особую внимательность нужно проявить людям старше сорока лет.
Задуматься о здоровье никогда не поздно, особенно если в семье имеются больные атеросклерозом. Норма содержания в крови холестерина состоит из 5 ммоль/л. Если показатель между 5 и 6.5 – это уровень легкого повышения холестерина.
Если показатель превышает 6.5 ммоль/л – это уже угроза для здоровья организма, необходимо принять специальные меры.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Методы лечения атеросклероза
 Некоторые задаются вопросом, можно ли вылечить атеросклероз головного мозга?
Некоторые задаются вопросом, можно ли вылечить атеросклероз головного мозга?
Рекомендуется проводить профилактические мероприятия, которые позволяют остановить развитие недуга.
Для предупреждения развития болезни и купирования симптоматики в случае наличия этого заболевания в организме следует выполнять несколько рекомендаций.
Есть несколько советов, помогающих если не избежать развития болезни, то предупредить его прогрессирование:
- Придерживается питания, в котором низкое содержание холестерина. Нужно устранить из рациона питания продукты такие как: жирное мясо, яйца (желтки), сало, суповые наборы, потроха. Употреблять как можно чаще: сырые овощи (белокочанная капуста, морковь, картофель), обезжиренный или нежирный творог, бобы. Отказаться от животных жиров, употреблять только растительные. Включить в пищу микроэлементы, витамины, жирные кислоты.
- Спортивный образ жизни. Желательно посещать спортивный зал под наблюдением инструктора. Если нет возможности, то обычные кардиоупражнения можно выполнять в домашних условиях. Рекомендуется уделять 2 часа в день. Пару раз в неделю совершать прогулки с велосипедом.
- Следить за собственным весом. Не переедать, придерживаться выше сказанным правилам питания. Посещать диетолога по необходимости.
- Контролировать артериальное давление. В первую очередь курильщикам отказаться от табачных изделий. Утром и вечером измерять давление с помощью тонометра.
- Не превышаться трудовой рабочий день (8 часов в день). Сон должен составлять 8-9 часов. После каждых 3 часа работы отдыхать. Ежегодно посещать санатории. Противопоказано переживать, чтобы предотвратить появление стресса.
Различают еще медикаментозное лечение атеросклероза. Самым эффективным считается с помощью препаратов статинов. Они способствуют задерживать синтез холестерина клетками печени.
Данное вещество также частично удаляет лишний холестерин. Выписывается только врачом, индивидуально каждому больному.
Необходимо учитывать побочные эффекты и аллергическую реакцию. Пациент, который имеют заболевания печени, не должны употреблять сатины.
При заболевании нижних конечностей назначают препараты для улучшения кровообращения. Каждое лечение должно составлять комплекс лекарственных препаратов.
ЗАДАТЬ ВОПРОС ДОКТОРУ
как к вам обращаться?:
Email (не публикуется)
Последние вопросы специалистам:
- Помогают ли капельницы при гипертонии?
- Если принимать элеутерококк, это понижает или повышает давление?
- Можно ли голоданием лечить гипертонию?
- Какое давление нужно сбивать у человека?
Норма диаметра позвоночных артерий шеи
Особенности гипоплазии позвоночных артерий (правой и левой)
- Суть заболевания
- Причины
- Симптомы
- Диагностика
- Лечение
Большинство заболеваний головного мозга, так или иначе, связаны с сосудистыми расстройствами. Заболевания микроциркуляторного русла нервной системы могут иметь врожденное и приобретенное происхождение. Но существуют и те, которым присущи эти оба компонента. Это гипоплазия правой позвоночной артерии. Она относится к одному из сосудистых расстройств, следствием которого является нарушение кровоснабжения внутричерепных мозговых структур.
В чем сущность заболевания

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Нельзя понять патологию, не зная нормы. Головной мозг получает кровь из двух крупных сосудистых бассейнов: внутренних сонных и позвоночных артерий. Каждый из этих сосудов парный и приносит кровь к конкретному участку правого или левого полушария мозга. Соединение конечных ветвей этих двух артерий называют Велизиевым кругом. Это очень важное анатомическое образование, которое обеспечивает компенсацию кровотока, если один из главных сосудов оказывается перекрытым по каким-то причинам. Таким образом, мозг имеет возможность саморегулировать свой кровоток, уберегая себя от кислородного голодания и повреждения.
Правая позвоночная артерия, как один из мощных компонентов Велизиева круга, отходя от подключичной артерии, попадает в позвоночный канал поперечных отростков позвонков шейного отдела и по нему направляется в полость черепа. При этом она совершает несколько сильных изгибов, проходя в узких косных отверстиях. Область ее ветвления и кровоснабжения представлена структурами задней черепной ямки соответствующей стороны (мозжечок, продолговатый мозг, затылочная доля полушарий).
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Говоря о гипоплазии правой позвоночной артерии, имеют в виду ее врожденное недоразвитие и сужение диаметра. Естественно, что в таких условиях соответствующие участки мозга будут лишены нормального кровоснабжения. Если такая патология сочетается с разомкнутым Велизиевым кругом, возникает крайне высокий риск тяжелых ишемических (инсультных) поражений мозга.
Причины возникновения заболевания и его проявлений
Гипоплазия позвоночных артерий имеет врожденное происхождение. К сожалению, предусмотреть и повлиять на ее развитие невозможно. Установлена связь возникновения данной сосудистой аномалии при внутриутробном действии на организм плода и беременной таких факторов окружающей среды:
- Ионизирующее излучение и радиация;
- Инфекции вирусного и бактериального происхождения;
- Токсические вещества и химикаты;
- Лекарственные воздействия;
- Вредные привычки.
Очень важное значение в происхождении гипоплазии позвоночных артерий принадлежит наследственному фактору. Замечено наличие этой сосудистой аномалии у родственников, особенно первой линии.
Очень редко гипоплазия проявляет себя у детей. Обычно она дает о себе знать в молодом и среднем возрасте. Основными провокаторами нарушений мозгового кровообращения по, изначально суженной, позвоночной артерии могут стать причины:
- Остеохондроз позвоночника, приводящий к появлению костных разрастаний, сдавливающих артерию;
- Спондилолистез и подвывихи шейных позвонков, деформирующие позвоночный канал с сосудами;
- Окостенение позвоночно-затылочной мембраны, через которую позвоночная артерия проникает в полость черепа;
- Атеросклероз сосудов;
- Образование тромбов в просвете аномальной артерии.
У ребенка гипоплазия позвоночной артерии может проявиться только в случае критического ее сужения на фоне разобщенного Велизиева круга. В таком случае организм лишен возможности компенсировать отсутствие кровотока за счет соединений пораженной артерии с другими мозговыми сосудами.
Гипоплазия позвоночной артерии представляет собой аномалию этого сосуда, с которой человек рождается. Но проявляет себя она только через некоторое время, когда возникают возрастные изменения позвоночника или сосудистой стенки. Это приводит к ее критическому сужению с признаками нарушения мозгового кровообращения.
Симптоматика заболевания
Гипоплазия левой позвоночной артерии встречается не так часто, как правой. Поэтому обсуждая клинические проявления их поражения, в первую очередь, акцентируется внимание на поражении правой позвоночной артерии. Проявления декомпенсированного нарушения кровотока по этому сосуду отражены в таблице.
| Общемозговая симптоматика |
|
| Очаговые симптомы сосудистых расстройств в полушариях мозга |
|
| Очаговые симптомы поражения затылочной доли мозга |
|
| Стволовые и вегетативные реакции | Нестабильность артериального давления с его сильными перепадами. |
| Мозжечковые нарушения |
|
Обычно проявления гипоплазии правой позвоночной артерии развиваются постепенно. Это не обязательно должны быть все симптомы, которые приведены в таблице. Больной может отмечать лишь некоторые из них, что зависит от того, какой отдел мозга в конкретный момент ощущает наибольший дефицит кровообращения. Симптомы носят преходящий характер, периодически обостряясь и обратно стихая. Такое перемежающее течение маскирует истинную проблему под видом любых других заболеваний (нейроциркуляторная дистония, дисциркуляторная энцефалопатия и пр.). В случае длительного некорригируемого прогрессирования симптомов поражения мозга, возникает высокий риск развития прединсультных состояний или даже инсульта. Поэтому крайне важно вовремя обнаружить истинную проблему.
Современная диагностика
Поставить правильный диагноз могут помочь такие методы:
- Ультразвуковое исследование сосудов головы и шеи. В частности, показано дуплексное ангиосканирование позвоночной артерии по ее ходу в канале шейного отдела позвоночника. При этом получают ее изображение, оценивают диаметр тип и интенсивность кровотока. Метод используется в качестве скринингового, так как абсолютно безопасен и может быть выполнен при любых условиях;
- Ангиография – графическая регистрация анатомической структуры, особенностей хода и соединений всех сосудистых образований мозга. В первую очередь, оценивается позвоночная артерия. Исследование проводится при помощи специального рентгеновского оборудования. При этом пунктируют одну из крупных артерий конечностей, проводят специальный проводник к месту ветвления позвоночной артерии и вводят в нее контраст. Ее структуру оценивают по внешним характеристикам, которые выводятся на экран в виде, заполненного контрастом, сосуда;
- Томографическое исследование головы и шеи с контрастным усилением. Проводится на компьютерных или магнитно-резонансных томографах с помощью введения контрастных веществ, которые заполняют сосуды.
Проводя любое из перечисленных исследований, ориентируются на фактические показатели диаметра правой позвоночной артерии. В норме он составляет 3 мм. Если имеются признаки сужения сосуда до двух и менее миллиметров, констатируют его гипоплазию.
Лечение
Помочь можно двумя путями:
- Консервативная терапия. Такое лечение гипоплазии позвоночной артерии подразумевает введение препаратов, улучшающих свойства крови, кровоснабжение мозга и метаболические процессы в нем. Это не излечивает проблему, а лишь защищает мозг от критических ишемических изменений. Для этих целей используют трентал, актовегин, винпоцетин, цераксон, циннаризин, церебролизин, тиоцетам, крворазжижающие препараты;
- Хирургическое лечение. Сопряжено с большими трудностями и используется только в случае невозможности компенсировать мозговой кровоток другими способами. Современными нейро-сосудистыми хирургами выполняется эндоваскулярная операция. Ее сущность заключается во введении в просвет суженной позвоночной артерии специального расширителя (стента). Он увеличивает диаметр патологического участка артерии, восстанавливая нормальный кровоток. Такое вмешательство выполняется аналогично с процедурой диагностики – ангиографией и может быть проведено при ее выполнении.
Лечение гипоплазии правой позвоночной артерии не всегда приносит желаемые результаты. Все зависит от протяженности суженного участка и наличия соединений разных артериальных сосудов мозга между собой (Велизиева круга). Если он достаточно развит, это может компенсировать практически любые нарушения кровообращения.
Гипоплазии позвоночных артерий у детей: наблюдения, прогнозы Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Смирнова Ю.Ю., Семёнова Н.Ю., Еренков И.О.
Гипоплазия позвоночных артерий (ГПА) ангиодисплазия, которая может приводить к головокружениям, обморокам, инсультам. Нами обследованы с помощью дуплексного сканирования брахиоцефальных сосудов на экстракраниальном уровне 350 детей с симптомами головокружения, головными болями, обмороками. Среди этих пациентов (возраст от 7-17лет) с выше перечисленными симптомами ГПА встречалась у 12 (3,4 %) детей . ГПА изолированно или в сочетании с патологическими деформациями и/или извитостями внутренней сонной артерии (ВСА), может быть одним из факторов риска развития нарушения кровообращения в вертебрально-базилярной системе.
Похожие темы научных работ по клинической медицине , автор научной работы — Смирнова Ю.Ю., Семёнова Н.Ю., Еренков И.О.
Hypoplasia of the vertebral arteries in children: observation, prognosis
Hypoplasia of the vertebral arteries (HVA) angiodysplasia, can lead to dizziness, syncope, and stroke. We examined 350 children at the age of 7 to 17 ys with the symptoms of dizziness, headache, and syncope by duplex scanning of the extracranial brachiocephalic vessels. Among these patients with the above listed symptoms only 12 (3.4 %) children had HVA. Hypoplasia of the YA, alone or in combination with pathological deformation and/ or tortuosity of the arteria carotis interna may be a risk factor for the development of circulatory disorders in the vertebrobasilar system.
Текст научной работы на тему «Гипоплазии позвоночных артерий у детей: наблюдения, прогнозы»
© Ю. Ю. Смирнова, Н. Ю. Семёнова, И. О. Еренков, 2011 г. УДК 616.134.9-007.21-053.32
Ю. Ю. Смирнова, Н. Ю. Семёнова, И. О. Еренков
ГИПОПЛАЗИИ ПОЗВОНОЧНЫХ АРТЕРИЙ У ДЕТЕЙ: НАБЛЮДЕНИЯ, ПРОГНОЗЫ
Научно-исследовательский институт неотложной детской хирургии и травматологии, Москва; педиатрическое отделение Центральной клинической больницы Российской Академии наук, Москва
Согласно современным представлениям, гипоплазия позвоночной артерии (ГПА) – это состояние, при котором регистрируется уменьшение диаметра артерии. На сегодняшний день нет единой договоренности о том, в каких случаях заключение ГПА является компетентным [2, 3]. Ряд исследователей рассматривают ГПА как уменьшение внутреннего диаметра артерии менее 2 мм, другие – как уменьшение наружного диаметра сосуда менее 3 мм [1, 4, 5]. Цель исследования – изучить особенности при диагностировании гипоплазии позвоночной артерии у детей. На базе НИИ неотложной детской хирургии и травматологии и в педиатрическом отделении ЦКБ РАН обследованы 350детей (163 мальчиков и 187 девочек) в возрасте от 7 до 17 лет, которые обращались с жалобами на головокружение, головные боли и обморочные состояния. У всех детей обнаружена нестабильность или гипермобильность позвонков в шейном отделе позвоночника. Всем детям проводили дуплексное сканирование брахиоцефальных сосудов на экстракраниальном уровне на ультразвуковых сканерах Philips IU 22 и Siemens Acuson Antares в дуплексном режиме сканирования. Позвоночные артерии обследовали на экстракраниальном (У2-уровень) и интракраниаль-ном (У 4-уровень) уровнях. У всех детей исследовали проходимость сосудов, состояние сосудистой стенки, показатели кровотока (систолическая, диастолическая скорости, индекс резистентности, пульсационный индекс), состояние просвета сосудов, диаметр сосудов. Измерение диаметра позвоночной артерии проводили в сегменте У2, поскольку в остальных сегментах возможны погрешности в измерении за счет непрямолинейного хода сосуда [6, 7]. Состояние ГПА регистрировали при сужении внутреннего диаметра позвоночной артерии менее 2 мм.
По результатам обследования, гипоплазия позвоночной артерии обнаружена у 12 из 350 детей (3,4 %) в возрасте от 10 до 17 лет (средний возраст -12,4 года) из них 8 (67 %) мальчиков и 4 (33 %) девочки. При этом у 8 детей (6 мальчиков, 2 девочки) ГПА диагностирована справа, у 4 детей (2 мальчика, 2 девочки) – слева. У всех детей с ГПА диаметр патологического сосуда варьировал от 2,0 до 1,5 мм, при этом отмечено компенсаторное расширение позвоночной артерии контралатеральной стороны. При ГПА у всех детей мы наблюдали снижение показателей кровотока в пораженной артерии ниже возрастной нормы и
увеличение скорости венозного оттока по позвоночному венозному сплетению на стороне патологичного сосуда. Данные изменения кровотока по позвоночным артериям и венами мы диагностировали как вертебральную недостаточность. При этом у 8 детей с ГПА обнаружены деформации внутренних сонных артерий в виде S- и Сообразных извитостей. Учитывая наличие ангиодисплазий, а также регистрируемые изменения кровотока в брахио-цефальных сосудах на экстракраниальном уровне, всем детям с ГПА были проведено сонографическое исследование сердца. По результатам ультразвукового исследования сердца у 3 мальчиков из 12 детей с ГПА (25 %) отмечены открытые межпредсердные сообщения, у 2 мальчиков – открытое овальное окно, у 1 мальчика – вторичный дефект межпредсердной перегородки. Сравнить полученные нами данные о частоте аномалий развития сердца у детей с гипоплазией позвоночной артерии не представляется возможным, поскольку подобные сведения в научной литературе не представлены. Таким образом, частота выявленных ангиодисплазий у детей с симптомами головокружения и обмороками может быть одним из проявлений синдрома ГПА, а также сочетаться с пороками сердца. ГПА может быть как результатом наследственной формы поражения соединительной ткани, так и влияния разнообразных неблагоприятных факторов на плод в период его внутриутробного развития, что приводит к дефекту формирования соединительнотканного каркаса сосудистой стенки.
1. Жулев, Н. М. Инсульт экстракраниального генеза / Н. М. Жу-лев, Н. А. Яковлев, Д. В. Кандыба. – СПб. : МАПО, 2004. – 118 с.
2. Одинак, М. М. Сосудистые заболевания головного мозга / М. М. Одинак, А. А. Михайленко, Ю. С. Иванов – СПб. : Гиппократ, 1997. – 127 с.
3. Чепурнова, М. В. Посмертное строение задних отделов артериального круга головного мозга у детей / М. В. Чепурнова,
A. В. Горбунов // Архив анатомии. – 1985. – Вып. 8. – С. 345.
4. Fisher, C. M. Atherosclerosis of the carotid and vertebral arteries-extracranial and intracranial / С. М. Fisher, I. Gore, N. Okabe // J. Neuropathol. Exp. Neurol. – 1965. – № 24. – P. 455-476.
5. Scheel, P. Flow velocity and flow volume measurements in the extracranial carotid ana vertebral arteries in healthy adults : reference data and the effects of age / P. Scheel, C. Ruge, M. Schoning // Ultrasound Med. Biol. – 2000. – Vol. 26. – P. 1261-1266.
6. Park, J. H. Hypoplastic vertebral artery : frequency and associations with ischaemic stroke territory / J. H. Park, J. M. Kim, J. K. Roh // J. Neurol. Neurosurg. Psychiatry. – 2007. – Vol. 78(9). – P. 954-958.
7. Seidel, E. Reference values for vertebral artery flow volume by duplex sonography in young and elderly adults / E. Seidel, B. M. Eicke,
B. Tettenborn // J. Stroke. – 1999. – Vol. 30. – P. 2692-2696.
Ю. Ю. Смирнова, Н. Ю.Семёнова, И. О. Еренков
Гипоплазии позвоночных артерий у детей: наблюдения, прогнозы
Гипоплазия позвоночных артерий (ГПА) – ангиодисплазия, которая может приводить к головокружениям, обморокам, инсультам. Нами обследованы с помощью дуплексного сканирования брахиоцефальных сосудов на экстракраниальном уровне 350 детей
УЧЕНЫЕ ЗАПИСКИ СПбГМУ ИМ. АКАД. И. П. ПАВЛОВА • ТОМ XVIII • N02 • 2011
с симптомами головокружения, головными болями, обмороками. Среди этих пациентов (возраст от 7-17лет) с выше перечисленными симптомами ГПА встречалась у 12 (3,4 %) детей. ГПА изолированно или в сочетании с патологическими деформациями и/или извитостями внутренней сонной артерии (ВСА), может быть одним из факторов риска развития нарушения кровообращения в вертебрально-базилярной системе.
Ключевые слова: позвоночная артерия, гипоплазия, дети.
У. У. Бтгпооа, N. У. Бетепооа, I. О. Егепкоо
Hypoplasia of the vertebral arteries in children: observation, prognosis
Hypoplasia of the vertebral arteries (HVA) – angiodysplasia, can lead to dizziness, syncope, and stroke. We examined 350 children at the age of 7 to 17 ys with the symptoms of dizziness, headache, and syncope by duplex scanning of the extracranial brachiocephalic vessels. Among these patients with the above listed symptoms only 12 (3.4 %) children had HVA. Hypoplasia of the VA, alone or in combination with pathological deformation and/ or tortuosity of the arteria carotis interna may be a risk factor for the development of circulatory disorders in the vertebrobasilar system.
Key words: vertebral artery, hypoplasia, children.
© И. Н. Соколова, Г. Н. Денисова, 2011 г.
И. Н. Соколова, Г. Н. Денисова
АНАТОМИЧЕСКИЕ ОСОБЕННОСТИ ДОБАВОЧНЫХ ПОЧЕЧНЫХ АРТЕРИЙ У НОВОРОЖДЕННЫХ ДЕТЕЙ
Кафедра анатомии человека Санкт-Петербургской государственной педиатрической медицинской академии
Согласно данным литературы, добавочные почечные артерии встречаются в 30 % случаев [1, 2]. Они обозначаются следующими терминами: «множественные», «акцессорные», «прободающие», «вариантные» или «полюсные артерии». Чаще выделяют добавочные и прободающие почечные артерии. К добавочным относятся сосуды, начинающиеся самостоятельно от брюшной аорты, в почку входят через ее ворота или минуя их. Прободающими называют ветви основной или добавочной почечных артерий, входящие в почку вне ворот – в области верхнего или нижнего полюсов. Добавочные почечные артерии могут сдавливать мочеточник, вызывая нарушения оттока мочи. Повреждение добавочной артерии при оперативном вмешательстве может привести к кровотечению и развитию сегментарного некроза почки.
Целью исследования явилось изучение добавочных почечных артерий наряду с индивидуальными и возрастными анатомическими особенностями ворот почки у новорожденных детей.
Материалом для исследования послужили 50 препаратов почек (16 – правых, 34 – левых) новорожденных детей с массой тела от 2600 до 4000 г. Кровеносные сосуды инъецировали застывающими и рентгеноконтрастными массами, препараты фиксировали в 3 %-м растворе Кайзерлинга.
Добавочные почечные артерии обнаружены нами на 18 препаратах почек. В связи с источником возникновения сосудов мы классифицировали добавочные почечные артерии на две группы – отходящие от брюшной аорты и отходящие от органных артерий.
Добавочные почечные артерии первой группы отходили от брюшной аорты на 2-3 мм выше или ниже почечной артерии. Их размеры (длина, диаметр) варьировали в диапазоне, не отличающемся от такового для основной почечной артерии. Но на каждом конкретном препарате с двумя почечными артериями одна из них по диаметру всегда была меньше. Эту артерию мы и принимали за добавочную. Она располагалась параллельно основной, вместе с нею входила в почечные ворота и направлялась к нижнему или верхнему полюсу почки.
Добавочные почечные артерии 2-й группы чаще всего отходили от расположенных на нижней поверхности надпочечника надпочечниковых артерий, имели диаметр 0,5-1,0 мм и длину 5-10 мм. В почку они проникали через небольшое углубление на передней, реже на задней ее поверхности, на 4-5 мм отступя кверху от верхнего края ворот почки или ближе к верхнему полюсу почки. Таким образом, правая и левая почка, помимо основных ворот, в ряде наблюдений имели дополнительные. Число таких добавочных ворот на одной почке может быть 2-3. Характерно, что обычно к ним прилежит надпочечник, который их как бы закрывает.
В ряде наблюдений от почечной артерии в самом начальном ее отделе отделялась одна довольно крупная ветвь, которая шла к верхнему полюсу почки и, таким образом, минуя ворота, внедрялась непосредственно в паренхиму почки.
Полученные данные могут быть использованы во время прижизненных ангиологических исследований при оценке сосудистого русла почек на ангиограммах. Своевременное распознавание добавочных и прободающих (полюсных) артерий до хирургических вмешательств поможет избежать их повреждения и, соответственно, таких осложнений, как инфаркт почки.
1. Баиров, Г. А. Атлас операций у новорожденных / Г. А. Баи-ров, Ю. Л. Дорошевский, Т. К. Немилова. – Л. : Медицина, 1984. -225 с.
2. Долецкий, С. Я. Пороки развития и заболевания мочевой системы / С. Я. Долецкий [и др.] // Диагностика и лечение неотложных состояний у детей. – М. : Медицина, 1977. – 580 с.
Допплеросонография периферических сосудов. Часть II (опыт применения УЗИ сканеров фирмы “Медисон” в скрининговых исследованиях)

В I части этой статьи (начало в пред. номере) были изложены основные методические подходы к исследованию периферических сосудов, обозначены основные количественные допплеросонографические параметры кровотока, перечислены и продемонстрированы типы потоков. Во II части работы на основе собственных данных и литературных источников приведены основные количественные показатели кровотока в различных сосудах в норме и при патологии.
Результаты исследования сосудов в норме
В норме контур стенок сосудов четкий, ровный, просвет эхонегативный. Ход магистральных артерий прямолинейный. Толщина комплекса интима-медиа не превышает 1 мм (по данным некоторых авторов – 1,1 мм). При допплерографии любых артерий в норме выявляется ламинарный кровоток (рис. 1).
Признак ламинарного кровотока – наличие “спектрального окна”. Следует отметить, что при недостаточно точно скорригированном угле между лучом и потоком крови “спектральное окно” может отсутствовать и при ламинарном кровотоке. При допплерографии артерий шеи получается спектр, характерный для этих сосудов. При исследовании артерий конечностей выявляется магистральный тип кровотока. В норме стенки вен тонкие, стенка, прилежащая к артерии, может не визуализироваться. В просвете вен посторонних включений не определяется, в венах нижних конечностей визуализируются клапаны в виде тонких структур, колеблющихся в такт с дыханием. Кровоток в венах фазный, отмечается синхронизация его с фазами дыхательного цикла (рис. 2, 3). При проведении дыхательной пробы на бедренной вене и при проведении компрессионных проб на подколенной вене не должна регистрироваться ретроградная волна продолжительностью более 1,5 сек. Далее приведены показатели кровотока в различных сосудах у здоровых лиц (табл. 1-6). Стандартные доступы при допплеро-сонографии периферических сосудов показаны на рис. 4.
Результаты исследования сосудов при патологии
Острая артериальная непроходимость
Эмболии. На сканограмме эмбол выглядит как плотная округлая структура. Просвет артерии выше и ниже эмбола однородный, эхонегативный, не содержит дополнительных включений. При оценке пульсации выявляется увеличение ее амплитуды проксимальнее эмболии и ее отсутствие дистальнее эмболии. При допплерографии ниже эмбола определяется измененный магистральный кровоток либо кровоток не выявляется.
Тромбозы. В просвете артерии визуализируется неоднородная эхоструктура, ориентированная вдоль сосуда. Стенки пораженной артерии как правило уплотнены, имеют повышенную эхогенность. При допплерографии выявляется магистральный измененный или коллатеральный кровоток ниже места окклюзии.
Хронические артериальные стенозы и окклюзии
Атеросклеротическое поражение артерии. Стенки сосуда, пораженного атеросклеротическим процессом, уплотнены, имеют повышенную эхогенность, неровный внутренний контур. При значительном стенозе (60%) ниже места поражения на допплерограмме регистрируется магистральный измененный тип кровотока. При стенозе появляется турбулентный поток. Выделяют следующие степени стеноза в зависимости от формы спектра при регистрации допплерограммы над ним:
- 55-60% – на спектрограмме – заполнение спектрального окна, максимальная скорость не изменена или повышена;
- 60-75% – заполнение спектрального окна, повышение максимальной скорости, расширение контура огибающей;
- 75-90% – заполнение спектрального окна, уплощение профиля скоростей, нарастание ЛСК. Возможен реверсивный поток;
- 80-90% – спектр приближается к прямоугольной форме. “Стенотическая стена”;
- > 90% – спектр приближается к прямоугольной форме. Возможно снижение ЛСК.
При окклюзии атероматозными массами в просвете пораженного сосуда выявляются яркие, однородные массы, контур сливается с окружающими тканями. На допплерограмме ниже уровня поражения выявляется коллатеральный тип кровотока.
Аневризмы выявляются при сканировании вдоль сосуда. Различие в диаметре расширенного участка более чем в 2 раза (хотя бы на 5 мм) по сравнению с проксимальным и дистальным отделами артерии дает основание для установления аневризматического расширения.
Допплерографические критерии окклюзии артерий брахицефальной системы
Стеноз внутренней сонной артерии. При каротидной допплерографии при одностороннем поражении выявляется значительная асимметрия кровотока за счет снижения его со стороны поражения. При стенозах выявляется повышение скорости Vmax за счет турбулентности потока.
Окклюзия общей сонной артерии. При каротидной допплерографии выявляется отсутствие кровотока в ОСА и ВСА на стороне поражения.
Стеноз позвоночной артерии. При одностороннем поражении выявляется асимметрия скорости кровотока более 30%, при двустороннем поражении – снижение скорости кровотока ниже 2-10 см/сек.
Окклюзия позвоночной артерии. Отсутствие кровотока в месте локации.
Допплерографические критерии окклюзий артерий нижних конечностей
При допплерографической оценке состояния артерий нижних конечностей анализируют допплерограммы, полученные в четырех стандартных точках (проекция скарповского треугольника, на 1 поперечный палец медиальнее середины пупартовой связки подколенная ямка между медиальной лодыжкой и ахилловым сухожилием на тыле стопы по линии между 1 и 2 пальцами) и индексы регионального давления (верхняя треть бедра, нижняя треть бедра, верхняя треть голени, нижняя треть голени).
Окклюзия терминального отдела аорты. Во всех стандартных точках на обеих конечностях регистрируется кровоток коллатерального типа.
Окклюзия наружной подвздошной артерии. В стандартных точках на стороне поражения регистрируется коллатеральный кровоток.
Окклюзия бедренной артерии в сочетании с поражением глубокой артерии бедра. В первой стандартной точке на стороне поражения регистрируется магистральный кровоток, в остальных – коллатеральный.
Окклюзия подколенной артерии – в первой точке кровоток магистральный, в остальных – коллатеральный, при этом РИД на первой и второй манжетах не изменен, на остальных – резко снижен (см. рис. 4).
При поражении артерий голени кровоток не изменен в первой и второй стандартных точках, в третьей и четвертой точках -коллатеральный. РИД не изменен на первой-третьей манжетах и резко снижается на четвертой.
Заболевания периферических вен
Острый окклюзивный тромбоз. В просвете вены определяются мелкие плотные, однородные образования, заполняющие весь ее просвет. Интенсивность отражения различных участков вены однородная. При флотирующем тромбе вен нижних конечностей в просвете вены – яркое, плотное образование, вокруг которого остается свободный участок просвета вены. Верхушка тромба имеет большую отражательную способность, совершает колебательные движения. На уровне верхушки тромба вена расширяется в диаметре.
Клапаны в пораженной вене не определяются. Над верхушкой тромба регистрируется ускоренный турбулентный кровоток.
Клапанная недостаточность вен нижних конечностей. При проведении проб (проба Вальсальвы при исследовании бедренных вен и большой подкожной вены, компрессионная проба при исследовании подколенных вен) выявляется баллонообразное расширение вены ниже клапана, при допплерографии регистрируется ретроградная волна кровотока. Гемодинамически значимой считается ретроградная волна длительностью более 1,5 сек (см. рис. 5-8). С практической точки зрения была разработана классификация гемодинамической значимости ретроградного кровотока и соответствующей ему клапанной недостаточности глубоких вен нижних конечностей (табл. 7).
Посттромботическая болезнь
При сканировании сосуда, находящегося в стадии реканализации, выявляется утолщение стенки вены до 3 мм, контур ее неровный, просвет неоднородный. При проведении проб наблюдается расширение сосуда в 2 – 3 раза. При допплерографии отмечается монофазный кровоток (рис. 9). При проведении проб выявляется ретроградная волна крови.
Методом допплеросонографии нами было обследовано 734 пациента в возрасте от 15 до 65 лет (ср. возраст 27,5 лет). При клиническом исследовании по специальной схеме выявлены признаки сосудистой патологии у 118 (16%) человек. При проведении скринингового УЗ-исследования у 490 (67%) впервые была обнаружена патология периферических сосудов, из них у 146 (19%) – подлежащая динамическому наблюдению, а у 16 (2%) человек – требующая дополнительного обследования в ангиологической клинике.
Рисунки
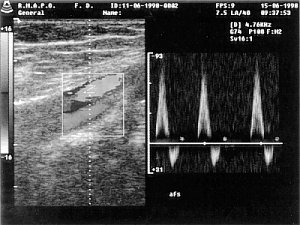
Рис. 1. Продольное сканирование артерии. Магистральный тип кровотока.