Стабильная стенокардия: оптимальная медикаментозная терапия
Российский национальный конгресс кардиологов, прошедший 24-26 сентября в Казани, стал крупным событием, собравшим ведущих специалистов России и авторитетных международных экспертов. Его мероприятия посетили около 4 тыс. зарегистрированных участников. Насыщенная программа включала симпозиумы, пленарные и секционные заседания, клинические разборы, научно-практические семинары, мастер-классы, продемонстрировавшие современные достижения в области диагностики, лечения и профилактики заболеваний сердца и сосудов. В рамках конгресса прошел симпозиум «Проблема оптимизации лечения больных стабильной ишемической болезнью сердца», на котором с докладом выступил первый заместитель генерального директора ФГБУ «Российский кардиологический научно-производственный комплекс» профессор Ю.А.Карпов.
В интервью, которое дала «Российской газете» министр здравоохранения Российской Федерации В.И.Скворцова в начале сентября 2014 г., были затронуты очень важные вопросы здравоохранения, в том числе приведены самые последние данные в сегменте сердечнососудистой заболеваемости и смертности. Из приведенных цифр четко прослеживаются две тенденции: в 2013 г. рост числа больных, у которых впервые установлен диагноз сердечно-сосудистого заболевания (артериальная гипертензия, ишемическая болезнь сердца – ИБС и др., что, по-видимому, связано с проводимой диспансеризацией), и снижение смертности от этих болезней. Анализ данных пациентов с сердечно-сосудистыми заболеваниями показывает, что основной прирост происходит за счет пациентов с ИБС. Почти вдвое выросли годовые показатели впервые выявляемых случаев ИБС (с 470 тыс. в 2000 г. до 738 тыс. в 2011 г.), что свидетельствует об улучшении диагностики, а с другой стороны – о наличии огромной проблемы, связанной с постоянно увеличивающимся числом пациентов с этим заболеванием. В настоящее время под наблюдением находятся 7 млн 411 тыс. больных с установленным диагнозом ИБС. Встает вопрос: каким образом решать проблему? Как при других нозологиях, для правильного ведения пациентов с ИБС существуют клинические рекомендации. В 2013 г. вышли европейские рекомендации, годом раньше – американские. В нашей стране несколько документов определяют стратегию ведения больного с ИБС:
- Порядок оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями (утвержден приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. №918н).
- В соответствии со ст. 37 Федерального закона от 21 ноября 2011 г. №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» утвержден стандарт первичной специализированной медико-санитарной помощи при хронической ИБС.
- Клинические рекомендации по диагностике и лечению стабильной стенокардии. Российское кардиологическое общество (Всероссийское научное общество кардиологов), 2008 г.
- Клинические рекомендации (протокол ведения больных) по диагностике и лечению хронической ИБС. Подготовлены по распоряжению Министерства здравоохранения Российской Федерации специалистами ФГБУ РКНПК Минздрава России, 2014 г. (проект на сайте www.cardioweb).
Существующая в настоящее время схема лечения больного с ИБС включает 2 блока: профилактика осложнений, предупреждение развития инфаркта миокарда (ИМ) и сердечной недостаточности и профилактики развития стенокардии (ишемии миокарда) или антиангинальная терапия (рис. 1). По сравнению с предыдущей схемой часть, относящаяся к антиангинальной терапии, увеличилась, появилось больше препаратов для лечения стенокардии.
Рис. 1. Медикаментозная терапия больных стабильной ИБС.
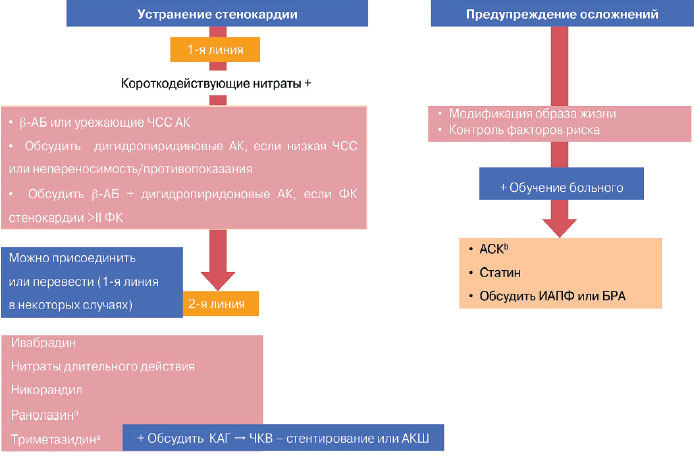
a Данные для пациентов с СД.
b Если непереносимость, обсудить клопидогрел.
Примечание. КАГ – коронарная ангиография.
ESC guidelines SIHD. Eur Heart J 2013.
К препаратам, улучшающим прогноз при хронической ИБС, относятся:
- антитромбоцитарные средства;
- статины;
- блокаторы ренин-ангиотензин-альдостероновой системы (ингибиторы ангиотензинпревращающего фермента – ИАПФ или блокаторы рецепторов ангиотензина – БРА).
В кратком варианте схема лечения пациента с ИБС, так называемая оптимальная медикаментозная терапия, выглядит следующим образом: прием по крайней мере одного препарата для лечения стенокардии/ишемии + препараты для предотвращения неблагоприятных исходов при ИБС. Эта схема была внедрена в клиническую практику после проведенного исследования, показавшего ее конкурентоспособность по сравнению с инвазивными методами (коронарная ангиопластика) терапии больных с ИБС в плане прогноза. Рекомендуется обучение пациентов: сведения о хронической ИБС, факторах риска и стратегии лечения. Важными моментами являются не только назначение лечения, но и контроль его эффективности.
С целью профилактики осложнений назначается ацетилсалициловая кислота (АСК) в низких дозах: 75-100 мг/сут. При непереносимости АСК применяют клопидогрел. Прием статинов рекомендован всем больным с хронической ИБС, если они не противопоказаны, с достижением целевого уровня холестерина липопротеидов низкой плотности менее 1,8 ммоль/л. Прием ИАПФ (или БРА) наиболее эффективен при сопутствующих заболеваниях (хроническая сердечная недостаточность, артериальная гипертензия, сахарный диабет – СД).
Как уже отмечалось, перечень антиангинальных препаратов значительно расширился и включает 2 группы. К 1-й относятся препараты, оказывающие влияние на развитие ишемии через показатели гемодинамики: b-адреноблокаторы (b-АБ), антагонисты кальция (АК), ингибиторы If-каналов (ивабрадин), нитраты и нитратоподобные. Три- метазидин, активаторы калиевых каналов, ранолазин относятся к антиангинальным препаратам 2-й группы, не оказывающим влияния на гемодинамические показатели.
Приоритетными в лечении стенокардии становятся препараты, контролирующие частоту сердечных сокращений (ЧСС), что является новацией в рекомендациях 2013 г. (рис. 2). Препараты 2-й линии назначаются тогда, когда неэффективны препараты 1-й линии, либо в случае, когда 1-я линия неприменима. У больных с вазоспастической стенокардией иной алгоритм лечения – приоритет отдается АК или нитратам, а b-АБ следует избегать.
Рис. 2. Медикаментозное лечение больных хронической ИБС (2).
ESC guidelines SIHD. Eur Heart J 2013.
Препараты для лечения стенокардии
b-АБ. Класс препаратов, сохраняющий свое значение препаратов 1-й линии для лечения пациентов с ИБС.
Основное действие – снижение потребности в кислороде. Ахиллесовой пятой этой группы препаратов является отсутствие данных о влиянии на прогноз у больных без ИМ и хронической сердечной недостаточности. В американских рекомендациях указано: в случае отсутствия у пациента, перенесшего ИМ, в течение 3 лет сердечной недостаточности и низкой фракции выброса (ФВ) левого желудочка b-АБ как средство профилактики осложнений заболевания можно отменить, однако продолжать лечение без ограничения по времени при низкой ФВ.
АК, особенно ритмурежающие (верапамил, дилтиазем), переживают своеобразный «ренессанс» – подъем интереса к препаратам этой группы. В настоящее время много примеров прекрасного эффекта их применения, поскольку спазм коронарных артерий (КА) в той или иной степени присутствует у большой части больных с ИБС. Что касается влияния на прогноз, то в исследованиях DAVID-1, DAVID-2 был продемонстрирован благоприятный эффект. Если пациент перенес ИМ и у него нет сердечной недостаточности, то верапамил может быть альтернативой b-АБ.
Ингибиторы If-клеток синусового узла (ивабрадин). Механизм действия – селективное ингибирование If-каналов клеток синусового узла, может применяться совместно с b-АБ, в том числе у пациентов с низкой ФВ левого желудочка.
Нитраты также находятся в арсенале антиангинальных препаратов. Проблемой при их назначении являются непереносимость и развитие толерантности, также нет данных об эффективности этой группы при длительном применении.
Ранолазин. Не влияет на гемодинамику, применяется в комбинации с другими препаратами. Селективный ингибитор позднего натриевого тока, ослабляющий нарушения желудочковой реполяризации и сократимости, ассоциированные с ишемией. Есть данные, что он обладает лучшим антиангинальным эффектом при СД.
Метаболические (триметазидин). Не подтвердились данные, что длительное применение препарата может вызывать двигательные нарушения у пожилых больных, и Европейское регистрационное агентство продлило возможность его применения. Изучается эффективность препарата у пациентов после коронарной ангиопластики.
Никорандил. Обладает двояким действием: имеет свойства органических нитратов и активирует аденозинтрифосфат зависимые (АТФ-зависимые) калиевые каналы клеточных и митохондриальных мембран. Единственный препарат, кроме нитратов, используемый для купирования приступа стенокардии. Не оказывает влияния на артериальное давление (АД), ЧСС и проводимость миокарда и обладает хорошей переносимостью при длительном применении. Основное действие при ишемии: расширяет коронарные артериолы и вены, воспроизводит защитный эффект ишемического прекондиционирования.
Прекондиционирование – метаболическая адаптация миокарда на фоне коротких повторных приступов ишемии, с повышением устойчивости сердца к более длительным эпизодам ишемии. Никорандил обладает кардиопротективным действием, так как, открывая АТФ-зависимые калиевые каналы внутренней мембраны митохондрии, полностью воспроизводит защитный эффект ишемического прекондиционирования, подготавливает сердце к ишемии – содействует энергосбережению сердечной мышцы, предотвращает происходящие в ней необратимые клеточные изменения.
В крупном исследовании с ретроспективным анализом развития рисков смертности от ИБС в первые 7 дней после острого ИМ (ОИМ) обследовались около 10 тыс. пациентов без предшествующих ишемических симптомов; с предшествующими ишемическими симптомами – за 90 дней до ОИМ и диагнозом ИБС. Оказалось, что смертность в первые 7 дней после ИМ была ниже в группе, у которой ОИМ предшествовало несколько эпизодов ишемии миокарда, фактически это некое естественное кондиционирование, и последующий удар – ИМ – оказался более мягким. Прогноз в этой группе пациентов был лучше. Ишемическое прекондиционирование амортизирует последующую ишемию, что в свою очередь сказывается на снижении смертности.
Исследование IONA (The Impact Of Nicorandil in Angina) – единственное исследование, где было показано, что антиангинальный препарат никорандил улучшает прогноз у пациентов с ИБС: снижение на 17% риска смерти от ИБС, нефатального ИМ и внеплановой госпитализации в связи с сердечной болью у пациентов со стабильной стенокардией.
Применение никорандила показано при лечении пациентов с микрососудистой стенокардией – впервые эта форма стенокардии упоминается в новых рекомендациях 2013 г. (рис. 3)
Рис. 3. Лечение пациентов с микрососудистой стенокардией.
ESC guidelines SIHD. Eur Heart J 2013.
Клиническое наблюдение
Пациентка 58 лет, жалобы на давящие боли за грудиной, возникающие при умеренных физических нагрузках, с частотой до 3,5 раза в неделю. Продолжительность заболевания около 6 лет, менопауза – около 7 лет. По результатам проведенного обследования выявлены интактные КА, ишемия миокарда верифицирована по данным однофотонной эмиссионной компьютерной томографии миокарда в сочетании с велоэргометрической пробой.
Поставлен диагноз: ИБС при неизмененных КА; стенокардия напряжения II функционального класса – ФК (микрососудистая стенокардия).
Больной был назначен никорандил (Кординик) 30 мг/сут в течение 3 мес. По данным опросников, значительно улучшились самочувствие, толерантность к физической нагрузке: спустя 3 мес на фоне проводимого лечения пациентка смогла выполнить большой объем физических нагрузок (рис. 4), что позволило квалифицировать стенокардию I ФК только при экстраординарных обстоятельствах. Таким образом, был продемонстрирован эффект применения препарата в довольно сложной ситуации.
Рис. 4. Динамика толерантности к физическим нагрузкам на фоне терапии Кордиником 30 мг/сут в течение 3 мес.
Каким образом следует поступать в случае неэффективности антиангинальной терапии и сохраняющейся ишемии миокарда? На недавно прошедшем конгрессе кардиологов были представлены новые рекомендации по миокардиальной реваскуляризации, где отражена позиция по переводу больных на инвазивное лечение (рис. 5). Выбор метода (аортокоронарное шунтирование – АКШ, чрескожное коронарное вмешательство – ЧКВ) зависит от целого ряда обстоятельств, представленных на рис. 6.
Рис. 5. Показания к реваскуляризации миокарда у пациентов со стабильной стенокардией или немой ишемией.
ESC/EACTS Guidelines on myocardial revascularization 2014.
Рис. 6. Выбор метода реваскуляризации миокарда у пациентов с ИБС с коронарной анатомией, подходящей для обоих методов и предполагаемой низкой хирургической смертностью.
ESC/EACTS Guidelines on myocardial revascularization 2014.
Заключение
ИБС относится к часто встречающимся сердечно-сосудистым заболеваниям; является основной причиной высокой сердечно-сосудистой смертности в России.
Схема лечения, получившая название «оптимальная медикаментозная терапия» (антиагреганты, статины, блокада ренин-ангиотензин-альдостероновой системы + антиангинальные препараты), должна применяться у всех больных с диагнозом стабильной ИБС, протекающей с приступами стенокардии.
В настоящее время имеются хорошие возможности не только применения доказанной терапии, направленной на снижение риска осложнений, в том числе развития смертельного исхода, но и более эффективного медикаментозного лечения стенокардии (ишемии), улучшающей качество жизни.
Внутрь. Запивая водой, принимать независимо от приема пищи.
Доза препарата подбирается индивидуально в зависимости от степени тяжести и продолжительности заболевания.
Купирование приступа стенокардии
Препарат следует принять сразу при первых же признаках приступа стенокардии: препарат в дозе 20 мг кладут под язык и держат до полного растворения, не проглатывая.
Профилактика приступов стабильной стенокардии (длительная терапия стабильной стенокардии)
Препарат обычно назначается в дозе от 10 до 20 мг 3 раза в сутки. Максимальная суточная доза – 80 мг.
При появлении головной боли начальная доза может быть уменьшена.
Представлена краткая информация производителя по дозированию лекарственного средства.
Перед назначением препарата внимательно читайте инструкцию.
Лечение стенокардии таблетками: что нужно принимать
Стенокардия – одна из форм ИБС, которая возникает у взрослых, чаще всего пожилых пациентов, вследствие ишемии миокарда и проявляется болью или дискомфортом в грудной клетке. Это заболевание широко распространено и в народе носит название “грудной жабы”. Оно требует адекватного лечения, поскольку его ранние формы встречаются даже в возрасте 30-39 лет. Основные факторы риска: курение, гиперхолестеринемия, избыточная масса тела, гипертоническая болезнь, злоупотребление алкоголем, недостаточная физическая активность.
Какие методы лечения применяют?
Лечение обращено на повышение качества жизни больных. Этого можно достичь путем уменьшения атак стенокардии, профилактированием инфарктов, возрастанием выживаемости. Терапию подбирают в зависимости от возраста пациента, клиники течения, данных дополнительных методов обследования, функционального класса заболевания. Способы, которые есть в арсенале: коррекция стиля жизни, медикаментозная терапия, хирургические вмешательства.
Протокол Европейского кардиологического общества по лечению стенокардии выделяет такие обязательные пункты:
- Aspirin and Antianginal theray (употребление ацетилсалициловой кислоты и сосудорасширяющих препаратов).
- Beta-blocker and Blood pressure (назначение β-адреноблокаторов и снижение артериального давления).
- Cigarette smocking and Cholesterol (бросить курить и снизить холестерин крови к показателям нормы).
- Diet and Diabetes (диета и лечение сахарного диабета, если таковой имеется).
- Education and Exercise (образовательная программа по улучшению образа жизни и физические упражнения).
Основные препараты для лечения стенокардии
В таблице представлены группы средств, используемых для терапии. Основные среди них имеют сосудорасширяющий эффект (нитраты, β-адреноблокаторы, антагонисты кальция).
- «Нитроглицерин» и его производные;
- «Изосорбида динитрат»;
- «Изосорбида мононитрат»;
- «Кардикет»;
- «Молсидомин»
- «Бисопролол» («Конкор»);
- «Метопролол»;
- «Атенолол»;
- «Пропранолол»;
- «Карведилол»;
- «Небивалол»
- «Верапамил» длительного действия;
- «Дилтиазем» длительного действия;
- «Нифедипин» длительного действия;
- «Амлодипин»
- «Рамиприл»;
- «Эналаприл»;
- «Периндоприл»;
- «Лизиноприл»;
- «Зофеноприл»
- «Аспирин»;
- «Клопидогрел»;
- «Тикагрелол»
- «Аторвастатин»;
- «Симвастатин»;
- «Розувастатин»
- «Триметазидин» («Предуктал»)
Схемы употребления таблеток
Для лечения приступов стенокардии, а также ситуативной профилактики, применяют базисные препараты: короткодействующие формы нитратов («Нитроглицерин» сублингвально 0,3-0,6 мг, максимум до 1,5 мг, или аэрозоль 0,5-1 мг; «Изосорбида динитрат» 20 мг).
- β-адреноблокаторы назначают при отсутствии противопоказаний. Дозу титруют (повышают еженедельно), учитывая переносимость и ЧСС пациента, поскольку препараты склонны вызывать брадикардию (урежение количества сердцебиений). Стандартные дозы: «Атенолол» – 100 мг раз в сутки или 50 мг два раза, «Бисопролол» («Конкор») – 10 мг раз в день, «Метопролол» длительного действия – 200 мг раз в день.
- При непереносимости или противопоказаниях к β-адреноблокаторам используют монотерапию другими антиангинальными препаратами, в частности ингибиторами IF-каналов («Ивабрадин»), антагонистами кальция («Верапамил» – 40-80 мг три раза в день, «Дилтиазем» – 90 мг два раза в день – оба после консультации кардиолога, «Амлодипин» – 5 мг раз в сутки), нитраты пролонгированного действия («Кардикет», «Моносан» – 20 мг два раза в день, «Молсидомин» – 2 мг до трех раз в сутки).
- При слабой эффективности монотерапии β-адреноблокаторами можно к ним присоединить препараты из предыдущего ряда.
- Дополнительно на усмотрение врача могут назначать метаболические препараты («Триметазидин» – 70 мг раз в сутки).
Если двухкомпонентная схема терапии (в оптимальных дозах) не дала эффективности, в список лечения можно включить третье антиангинальное средство. Также это дает основания для планирования реваскуляризации миокарда (но все равно требует приема препаратов с положительным влиянием на прогноз – антиагреганты, статины).
Список назначений, обязательных к употреблению (в том числе и лицам пожилого возраста), с целью улучшения прогноза выживаемости:
- «Аспирин» 75-100 мг р/д – назначают всем больным, которые не имеют противопоказаний к нему.
- Статины – нужно принимать всем пациентам с высоким риском по шкале SCORE и/или общим холестерином в крови > 4,5 ммоль/л. Рекомендованные препараты: «Симвастатин» – 20-40 мг/день, «Аторвастатин» – 10-20 мг/день.
- Ингибиторы АПФ используют для лечения многих сопутствующих стенокардии патологий: артериальной гипертензии, сахарного диабета, сердечной недостаточности, бессимптомной дисфункции левого желудочка. Средства улучшают длительность и качество жизни за счет снижения риска сердечной смерти. Назначают: «Рамиприл» – 10 мг/день, «Периндоприл» – 8 мг/день и другие.
Стенокардия – очень серьезное, быстро прогрессирующее заболевание, осложнением которого может стать инфаркт миокарда, нередко приводящий к смерти. Поэтому, не обращаясь к кардиологу за консультацией, вы только теряете время и рискуете своим здоровьем.

Показания к хирургическим вмешательствам
Применяемые методики коронарной реваскуляризации: ангиопластика, стентирование венечных артерий, аортокоронарное шунтирование. При выборе учитывают исходное состояние пациента и ангиографические признаки стенозирования коронарной артерии.
Показания к инвазивному вмешательству:
- отсутствие контроля симптомов стенокардии медикаментами;
- пациент находится в группе высокого уровня риска, что устанавливается после проведения нагрузочных проб;
- у больного желудочковые аритмии и эпизодические остановки кровообращения, которые угрожают его жизни;
- стенокардия находится в сочетании с сердечной недостаточностью и фракцией выброса левого желудочка меньше 40%.
Выводы
Серьезное отношение к этой патологии должно укрепиться в сознании людей. Для успехов в ее лечении требуется систематическое посещение кардиолога (не реже, чем раз в шесть месяцев). Каждый больной должен носить при себе таблетки от стенокардии для своевременного купирования приступов. В таких случаях используют нитраты короткого эффекта в виде сублингвальных пилюль или аэрозоля. Если приступ длится более 20 минут и не снимается употреблением средств, потерпевший должен быть госпитализирован в стационар для определения дальнейшей тактики действий.
Для подготовки материала использовались следующие источники информации.
Лечение стенокардии
Стенокардия – это заболевание, основным признаком которого является приступ боли за грудиной.
Как правило, болевые ощущения появляются после физической нагрузки, стресса, на фоне эмоционального возбуждения и даже в результате обильного ужина.
Диагностика пациента основывается на полноценном и всестороннем обследовании сердечно-сосудистой системы.
После того, как диагноз «Стенокардия» установлен, врач подбирает соответствующее лечение.
В терапии стенокардии можно выделить два основных направления:
- Улучшение прогноза заболевания, предупреждение развития миокарда и других осложнений.
- Снижение частоты и интенсивности приступов, то есть улучшение качества жизни пациента.
В первую очередь врач проводит со своим пациентом беседу. Объясняет механизм развития заболевания, делает акцент на факторах риска и способах борьбы с ними. Назначает препараты группы нитратов, которые необходимы для купирования и предупреждения приступов стенокардии.
Так, например, перед физической нагрузкой или стрессовой ситуацией рекомендуется положить одну таблетку под язык.
Важно помнить, что средство имеет побочные эффекты, самые распространенные из них – снижение артериального давления, которое проявляется головокружением, и довольно интенсивные головные боли.
Врач рекомендует соблюдать диету, направленную на борьбу с лишним весом и атеросклерозом. Следует отказаться от курения, алкоголя, жирной пищи и ввести в свой образ жизни дозированные физические нагрузки.
Лекарственная терапия при лечении стенокардии
Что касается медикаментозной терапии, то она включает в себя следующие группы препаратов.
Антитромбоцитарные препараты”>Антитромбоцитарные препараты
Обязательными препаратами для лечения стенокардии являются антитромбоцитарные препараты или антиагреганты. Они являются основной профилактикой тромбоза. Длительный прием таких средств к тому же значительно снижает риск возникновения инфаркта миокарда.
Гиполипидемические средства”>Гиполипидемические средства
Гиполипидемические препараты необходимы для лечения стенокардии, так как они понижают содержание липидов в крови. Главенство в этой группе принадлежит статинам. Статины снижают уровень холестерина крови, профилактируют атеросклероз, безопасны при длительном применении и хорошо переносятся.
Больным, страдающим сахарным диабетом, метаболическим синдромом или имеющим сниженный холестерин липропротеинов высокой плотности и повышенный уровень триглицеридов, как правило, назначаются фибраты.
Адреноблокаторы”>Адреноблокаторы
β-адреноблокаторы снижают вероятность возникновения инфаркта миокарда у больных стенокардией. Особенно это касается пациентов, страдающих сердечной недостаточностью.
Ингибиторы АПФ”>Ингибиторы АПФ
Применение ингибиторов АПФ оправдано у больных стенокардией, которая сочетается с сердечной недостаточностью или артериальной гипертензией. Если стенокардия протекает без осложнений, от данных препаратов рекомендуется отказаться в виду множества побочных действий.
Блокаторы кальциевых каналов”>Блокаторы кальциевых каналов
Как правило, препараты данной группы назначаются пациентам, перенесшим инфаркт миокарда, с плохой переносимостью β-адреноблокаторов. Блокаторы кальциевых каналов не применяются у пациентов, страдающих наряду со стенокардией сердечной недостаточностью.
Купирование приступов стенокардии
Купирование приступов стенокардии осуществляется антиангинальными препаратами. В ним относятся β-адреноблокаторы, пролонгированные антагонисты кальция и нитраты.
В любом случае, терапия стенокардии подбирается доктором индивидуально с учетом целого ряда факторов. Именно поэтому не стоит заниматься самолечением, а следует довериться опытному врачу.
- ← Предыдущая статья
- Следующая статья →
Лечение стенокардии: применяемые препараты безрецептурного отпуска
| Торговое наименование препарата | Форма выпуска | Владелец рег. удостоверения |
|---|---|---|
| АДАПТОЛ-БТ 300 мг | капсулы | БИОТЕСТ, НПК ООО (Республика Беларусь) |
| АДАПТОЛ-БТ 500 мг | таб. | БИОТЕСТ, НПК ООО (Республика Беларусь) |
| АЛМИБА | раствор д/инъекций; раствор д/приема внутрь | GRAND MEDICAL GROUP AG, (Швейцария) |
| АМЛЕССА ® | таб. | KRKA, d.d. (Словения) |
| АМЛОДИН | таб. | MAXPHARMA (UK), Limited (Великобритания) |
| АМЛОДИПИН | таб. | Борисовский завод медицинских препаратов, ОАО (Республика Беларусь) |
| АМЛОДИПИН | таб. | ФАРМТЕХНОЛОГИЯ, ООО (Республика Беларусь) |
| АМЛОТЕНЗИН | капсулы | ЛЕКФАРМ, СООО (Республика Беларусь) |
| АНАПРИЛИН | таб. | Борисовский завод медицинских препаратов, ОАО (Республика Беларусь) |
| АСПАРКАМ | таб. | ЛУГАНСКИЙ ХИМИКО-ФАРМАЦЕВТИЧЕСКИЙ ЗАВОД, ПАО (Украина) |
| АСПАРКАМ | таб. | ГАЛИЧФАРМ, ПАО (Украина) |
| АСПАРКАМ-ФАРМЛЭНД | раствор д/инфузий | ФАРМЛЭНД, СП ООО (Республика Беларусь) |
| АТЕНОЛОЛ | таб. | Борисовский завод медицинских препаратов, ОАО (Республика Беларусь) |
| АФОБАЗОЛ ® | таб. | ОТИСИФАРМ, АО (Россия) |
| БИСОПРОЛОЛ | таб., покр. оболочкой | ФАРМТЕХНОЛОГИЯ, ООО (Республика Беларусь) |
| БИСОПРОЛОЛ-ЛФ | таб., покр. пленочной оболочкой | ЛЕКФАРМ, СООО (Республика Беларусь) |
| БОЯРЫШНИК | таб.д/рассасывания | ВАЛЕАНТ, ООО (Россия) |
| БОЯРЫШНИКА ЛИСТЬЯ С ЦВЕТКАМИ | сырье растительное | БИОТЕСТ, НПК ООО (Республика Беларусь) |
| ВАСКОПИН ФАРМАКАР | таб. | Pharmacare Int. Co./German Palestinian Joint Venture, (Палестина) |
| ДИЛАСИДОМ | таб. | WARSAW PHARMACEUTICAL WORKS POLFA, S. A. (Польша) |
| ДИЛАСИДОМ | таб.; таб. ретард | WARSAW PHARMACEUTICAL WORKS POLFA, S. A. (Польша) |
| ДИЛТИАЗЕМ ЛАННАХЕР | таб. ретард, покр. оболочкой | БАУШ ХЕЛС, ООО (Россия) |
| ДИЛТИАЗЕМ РЕТАРД | капсулы пролонгир.действия | S.C. ROMPHARM COMPANY S.R.L., (Румыния) |
| ИЗО-МИК | концентрат д/пригот.р-ра д/инъекций; спрей сублингвальный | МИКРОХИМ, ООО НПФ (Украина) |
| КАЛЧЕК | таб. | IPCA LABORATORIES, Ltd. (Индия) |
| КАРВЕДИЛОЛ-МИК | капсулы | МИНСКИНТЕРКАПС, УП (Республика Беларусь) |
| КАРВЕЛЭНД ФАРМЛЭНД | таб. | ФАРМЛЭНД, СП ООО (Республика Беларусь) |
| КАРВИДИЛ ® | таб. | ГРИНДЕКС, АО (Латвия) |
| КОНКОР ® | таб., покр. пленочной оболочкой | МЕРК, ООО (Россия) |
| КОНКОР ® | таб., покр. пленочной оболочкой | MERCK Healthcare, KGaA (Германия) |
| КРАТАЛ | таб. | Борщаговский химико-фармацевтический завод ПАО НПЦ, (Украина) |
| ЛАКЭМОКС | капли глазные | БЕЛМЕДПРЕПАРАТЫ, РУП (Республика Беларусь) |
| ЛИПЕРТАНС | таб., покр. пленочной оболочкой | Les Laboratoires SERVIER, (Франция) |
| МАГНЕКАРД таблетки 150 мг | таб., покр. оболочкой | Борисовский завод медицинских препаратов, ОАО (Республика Беларусь) |
| МАГНЕКАРД таблетки 75 мг | таб., покр. оболочкой | Борисовский завод медицинских препаратов, ОАО (Республика Беларусь) |
| МЕЛЬДОНИЙ-МИК | капсулы | МИНСКИНТЕРКАПС, УП (Республика Беларусь) |
| МЕТОКАРД | таб. | Pharmaceutical Works Polpharma, S.A. (Польша) |
| МЕТОПРОЛОЛ | таб. | ФАРМТЕХНОЛОГИЯ, ООО (Республика Беларусь) |
| МЕТОПРОЛОЛ | таб. | БЕЛМЕДПРЕПАРАТЫ, РУП (Республика Беларусь) |
| МИЛДОНИЙ ФАРМЛЭНД | капсулы | ФАРМЛЭНД, СП ООО (Республика Беларусь) |
| МИЛДРОКАРД | капсулы; раствор д/в/в и в/м введения | БЕЛМЕДПРЕПАРАТЫ, РУП (Республика Беларусь) |
| МИЛДРОНАТ | капсулы; раствор д/инъекций | ГРИНДЕКС, АО (Латвия) |
| МОЛСИДОМИН | таб. | АМАНТИСМЕД, ООО (Республика Беларусь) |
| МОЛСИДОМИН-ЛФ | таб. | ЛЕКФАРМ, СООО (Республика Беларусь) |
| МОНОКАПС | капсулы | МИНСКИНТЕРКАПС, УП (Республика Беларусь) |
| МОНОКАПС РЕТАРД | капсулы пролонгир.действия | МИНСКИНТЕРКАПС, УП (Республика Беларусь) |
| МОНОСАН ® | таб. | PRO.MED.CS Praha, a.s. (Чешская Республика) |
| МЯТЫ ПЕРЕЧНОЙ ЛИСТЬЯ | ПАДИС`C, ООО (Республика Беларусь) | |
| МЯТЫ ПЕРЕЧНОЙ ЛИСТЬЯ | БИОТЕСТ, НПК ООО (Республика Беларусь) | |
| МЯТЫ ПЕРЕЧНОЙ ЛИСТЬЯ | сырье растительное | ТЕРНОФАРМ, ООО (Украина) |
| МЯТЫ ПЕРЕЧНОЙ ЛИСТЬЯ | сырье растительное | КАЛИНА, ООО (Республика Беларусь) |
| МЯТЫ ПЕРЕЧНОЙ ЛИСТЬЯ | сырье растительное | ДЕПОФАРМ, ООО (Республика Молдова) |
| МЯТЫ ПЕРЕЧНОЙ НАСТОЙКА | настойка | ТЕРНОФАРМ, ООО (Украина) |
| НЕБИВОЛОЛ-НАН | таб. | АКАДЕМФАРМ, Государственное предприятие (Республика Беларусь) |
| НЕБИВОМЕД | таб. | МЕД-ИНТЕРПЛАСТ, ИПУП (Республика Беларусь) |
| НЕБИРЕБ | таб. | РЕБ-ФАРМА, ИПТУП (Республика Беларусь) |
| НИТРОГЛИЦЕРИН | таб. | ТЕХНОЛОГ, ЧАО (Украина) |
| НИТРОГЛИЦЕРИН | таб. сублингвальные | МИКРОХИМ, ООО НПФ (Украина) |
| НИТРОКОР ® | таб.подъязычные | ФАРМСТАНДАРТ-ЛЕКСРЕДСТВА, ОАО (Россия) |
| НИТРОСОРБИД | таб. | Борщаговский химико-фармацевтический завод ПАО НПЦ, (Украина) |
| НИТРОСПРЕЙ | спрей подъязычный дозир. | ФАРМСТАНДАРТ-ЛЕКСРЕДСТВА, ОАО (Россия) |
| НОРМОДИПИН ® | таб. | GEDEON RICHTER, Plc. (Венгрия) |
| ПАНАКАРД | таб., покр. оболочкой | ФАРМТЕХНОЛОГИЯ, ООО (Республика Беларусь) |
| ПАНАКАРД ФОРТЕ | таб., покр. оболочкой | ФАРМТЕХНОЛОГИЯ, ООО (Республика Беларусь) |
| ПЕНТОКСИФИЛЛИН-НАН | таб., покр. кишечнораств. оболочкой | АКАДЕМФАРМ, Государственное предприятие (Республика Беларусь) |
| ПЕРИНДОПРИЛ-ЛФ | капсулы | ЛЕКФАРМ, СООО (Республика Беларусь) |
| ПОЛОКАРД | таб., покр. кишечнораств. оболочкой | Pharmaceutical Works Polpharma, S.A. (Польша) |
| ПРЕДУКТАЛ ® MR | таб. с модифицир. высвобождением, покр. оболочкой | Les Laboratoires SERVIER, (Франция) |
| ПРЕДУКТАЛ ® ОД | капсулы с модифицир.высвобождением | Les Laboratoires SERVIER, (Франция) |
| ПРЕНЕССА ® | таб. | KRKA, d.d. (Словения) |
| ПРЕСТАНС | таб. | Les Laboratoires SERVIER, (Франция) |
| РАМИЛОНГ | таб. | ЛЕКФАРМ, СООО (Республика Беларусь) |
| РЕБАСТЕН | таб. с модифицир. высвобождением, покр. оболочкой | РЕБ-ФАРМА, ИПТУП (Республика Беларусь) |
| РЕВЕЛОЛ ХЛ | IPCA LABORATORIES, Ltd. (Индия) | |
| РИБОКСИН | капсулы; таб., покр. оболочкой | БЕЛМЕДПРЕПАРАТЫ, РУП (Республика Беларусь) |
| РИБОКСИН | раствор д/инъекций; таб., покр. оболочкой | Борисовский завод медицинских препаратов, ОАО (Республика Беларусь) |
| СИДНОФАРМ | таб. | SOPHARMA, PLC (Болгария) |
| СТАМЛО | таб. | Dr. REDDY`s LABORATORIES, Ltd. (Индия) |
| СТАТИНАМ | таб., покр. оболочкой | БЕЛМЕДПРЕПАРАТЫ, РУП (Республика Беларусь) |
| ТЕЛСАРТАН ® | таб. | Dr. REDDY`s LABORATORIES, Ltd. (Индия) |
| ТЕНОКС | таб. | KRKA, d.d. (Словения) |
| ТИОТРИАЗОЛИН таблетки | таб. | КИЕВМЕДПРЕПАРАТ, ПАО (Украина) |
| ТИОТРИАЗОЛИН | таб. | КИЕВМЕДПРЕПАРАТ, ПАО (Украина) |
| ТРИ-ЗИДИН М | таб.с модифицируемым высвобождением, покр.оболочкой | ЛЕКФАРМ, СООО (Республика Беларусь) |
| ТРИДУКТАН | таб., покр. пленочной оболочкой | ФАРМА СТАРТ, ООО (Украина) |
| ТРИМЕТАЗИДИН | таб., покр. оболочкой | БЕЛМЕДПРЕПАРАТЫ, РУП (Республика Беларусь) |
| ТРИМЕТАЗИДИН | таб., покр.оболочкой, с модифицируемым высвобождением | Борисовский завод медицинских препаратов, ОАО (Республика Беларусь) |
| ТРИМЕТАЗИДИН МВ | таб.с модифицируемым высвобождением, покр.оболочкой | БЕЛМЕДПРЕПАРАТЫ, РУП (Республика Беларусь) |
| ФЕНИГИДИН-ЗДОРОВЬЕ | таб. | ЛУГАНСКИЙ ХИМИКО-ФАРМАЦЕВТИЧЕСКИЙ ЗАВОД, ПАО (Украина) |
| ЭЛЬКАР | раствор д/приема внутрь | ПИК-ФАРМА, ООО (Россия) |
| ЮРИТМИК | таб., покр. пленочной оболочкой | Sandoz Pharmaceuticals, d.d. (Словения) |
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.

Информация о препаратах, отпускаемых по рецепту, размещенная на сайте, предназначена только для специалистов. Информация, содержащаяся на сайте, не должна использоваться пациентами для принятия самостоятельного решения о применении представленных лекарственных препаратов и не может служить заменой очной консультации врача.
Какие лекарства принимать при стенокардии
К антиангинальным средствам относятся три группы препаратов, фармакологические свойства которых уже подробно обсуждались: нитраты, антагонисты кальция и β-блокаторы.
а) Нитраты повышают кровоток, а следовательно, и снабжение кислородом (O2), т. к. из-за уменьшения венозного возврата к сердцу диастолическое напряжение стенки (преднагрузка) снижается. Таким образом, нитраты позволяют уменьшить сопротивление току крови в миокарде даже на фоне склероза коронарных сосудов при стенокардии.
При стенокардии вследствие спазма коронарных артерий расширение артерий преобладает над спазмом и восстанавливается нормальная перфузия в миокарде. Потребность в O2 снижается в результате последующего уменьшения двух переменных, определяющих систолическое напряжение стенки (постнагрузку): объема наполнения желудочков и давления в аорте.
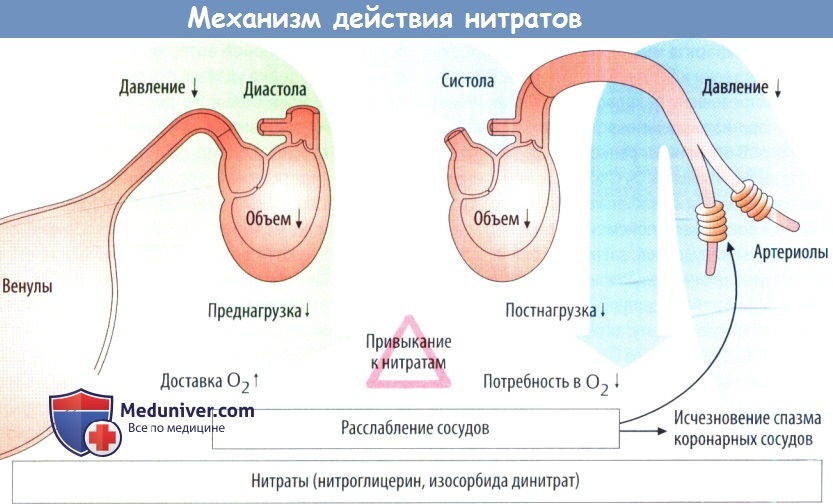
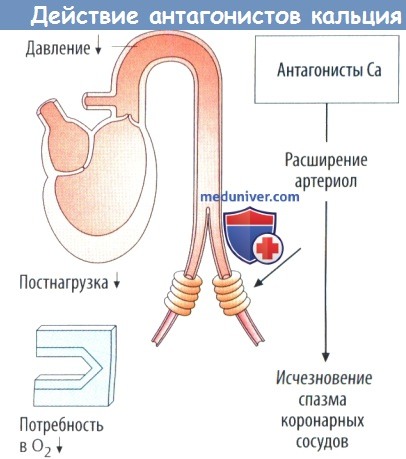
б) Антагонисты кальция уменьшают потребность в O2 за счет снижения давления в аорте (один из факторов, участвующих в формировании постнагрузки). Препарат нифедипин из группы дигидропиридинов лишен кардиодепрессивного эффекта, но может вызывать рефлекторную тахикардию и связанное с ней повышение потребности в O2. Катамфифильные лекарственные средства верапамил и дилтиазем являются кардиодепрессантами.
Снижение ЧСС и сократимости вызываетуменьшение потребности в O2; однако АВ-блокада и недостаточная эффективность сократимости могут ухудшать работу сердца. При спазме коронарных сосудов антагонисты кальция снимают спазм и улучшают ток крови.
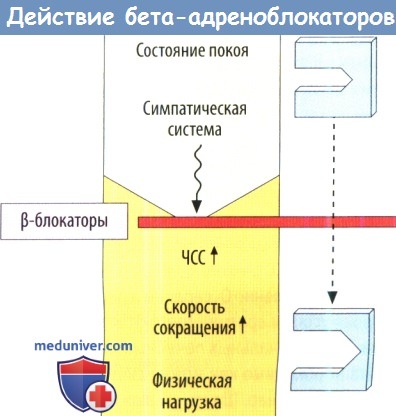
в) β-блокаторы препятствуют развитию кислородного истощения, обусловленного действием симпатической нервной системы,за счет подавления повышения ЧСС и скорости сокращений, опосредованного β1-рецепторами.
г) Применение антиангинальных препаратов. Для облегчения приступа стенокардии предпочтительны быстро всасывающиеся препараты. Препаратом выбора является глицерина тринитрат (нитроглицерин) в дозе 0,8-2,4 мг под язык; эффект наступает в течение 1-2 мин и длится 30 мин. Также назначается изосорбида динитрат (5-10 мг под язык); по сравнению с нитроглицерином эффект его развивается позже, но сохраняется дольше.
Указанные лекарственные формы нитратов имеют ограниченную терапевтическую ценность для поддерживающей ежедневной профилактики стенокардии, т. к. между приемами необходимо выдерживать «нитратную паузу» длительностью примерно 12 ч, чтобы не развилась толерантность к препарату; если приступы стенокардии регистрируются в течение дня, изосорбида динитрат можно принимать утром и днем (в дозе 40 мг в капсулах длительного действия).
По причине разрушения при первом прохождении через печень капли нитроглицерина не подходят для приема внутрь. Продолжительное высвобождение препарата в форме накожного пластыря тоже не рекомендуется, т. к. возможно развитие устойчивости. При приеме молсидомина риск устойчивости ниже, однако его применение ограничивается возможными канцерогенными эффектами.
При выборе антагонистов кальция необходимо удостовериться, что назначаются препараты длительного действия (амлодипин, никардипин) или формы длительного действия быстродействующих препаратов (нифедипин-ретард), это позволяет избежать рефлекторной тахикардии. Назначая β-блокаторы, следует иметь в виду возможные последствия уменьшения сократительной способности сердца (снижение симпатического тонуса).
Поскольку блокируются сосудорасширяющие β2-адренорецепторы, существует повышенный риск спазма сосудов. Таким образом, монотерапия β-блокаторами рекомендуется только при стенокардии в результате склероза коронарных сосудов, но не при вазоспастической стенокардии. Если β-блокаторы противопоказаны, можно назначить ивабрадин. Препарат снижает ЧСС в покое и при нагрузке за счет блокады пейсмекерных каналов.
Для улучшения долгосрочного прогноза при ИБС терапия дополняется следующими препаратами: АСК в низкой дозе, статины (если в крови повышен уровень ЛПНП), ингибиторы АПФ и p-блокаторы (если имеется сердечная недостаточность или инфаркт миокарда).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечение стенокардии

Если вам поставили диагноз ишемическая болезнь сердца, стенокардия, ваш врач обязательно назначит вам лечение – лекарственную терапию, которую порекомендует принимать постоянно, без перерывов. Зачем вам нужно регулярно принимать лекарства? И какие препараты используют для лечения стенокардии, в каких дозах?
Первое и самое важное при наличии стенокардии: предотвратить осложнения болезни (инфаркт миокарда, жизнеопасные нарушения сердечного ритма, развитие тяжелой сердечной недостаточность) и смерть, продлить вашу жизнь. Второе и не менее значимое: улучшить качество вашей жизни, сделать ее полноценной, устранить боль. Существует несколько основных групп лекарственных препаратов для лечения стенокардии. Давайте разберемся, как они действуют и почему врачи назначают их для лечения.
Лечение стенокардии: препараты и дозы
Лечение стенокардии подразумевает прием препаратов, таких как антиагрегаты, статины, бета-блокаторы, антагонисты кальция, ингибиторы, нитраты, цитопротекторы. Дозы назначаются врачом.
Антиагреганты
Антиагрегаты помогают предотвратить формирование сгустков крови (тромбов), уменьшают агрегацию (слипание) тромбоцитов – клеток крови, которые отвечают за формирование тромба. В список антиагрегантов входят: аспирин, кардиомагнил, тиенопиридины.
Аспирин (ацетилсалициловая кислота)
Аспирин (ацетилсалициловая кислота) – основной антиагрегант, его назначают всем пациентам, страдающим стенокардией (за исключением тех, кто его не переносит, например, аллергики с «аспириновой триадой»). Доза аспирина 75-150 мг ежедневно. Принимается однократно, через 20-30 мин. после еды. Как правило, во второй половине дня. Обратите внимание на невысокую дозу! В обычной таблетке аспирина 500 мг, такую дозу принимают как болеутоляющее и жаропонижающее средство уже более 100 лет! При стенокардии рекомендуют не более 1/4 таблетки. Такая доза позволяет эффективно предотвращать тромбозы и достаточно безопасна для желудка. При регулярном приеме аспирина (ацетилсалициловой кислоты) более высоких доз существует вероятность развития эрозий и язв желудка. Поскольку пациентам со стенокардией необходим в качестве лечения постоянный прием аспирина, были разработаны специальные, более безопасные, формы для длительного приема.
Кардиомагнил (аспирин + гидроокись магния) Кардиомагнил (аспирин + гидроокись магния) 75 и 150 мг. Гидроксид магния, входящий в состав таблетки, стимулирует образование в стенке желудка больного стенокардией специальных защитных веществ, препятствующих образованию язв и эрозий.
Аспирин в кишечно-растворимой оболочке (АспиринКардио 100 мг, ТромбоАсс 50 и 100 мг, КардиАСК 50 мг и т.д.). Специальная оболочка не позволяет таблетке растворяться в желудке, всасывание аспирина происходит в кишечнике. Важно: такие таблетки нужно принимать целиком, нельзя ломать и разжевывать (иначе вы повредите оболочку и защитный эффект пропадет)!
Тиенопиридины (клопидогрель, празугрель, тиклопидин)
Тиенопиридины (клопидогрель, празугрель, тиклопидин) – обладают очень выраженным антиагрегантным эффектом, в сотни раз более сильным, чем у аспирина. Назначение этих препаратов (как правило, совместно с аспирином) необходимо в случаях, когда риск тромбоза очень высок: нестабильная стенокардия, острый коронарный синдром («прединфарктные состояния»), острый инфаркт миокарда и операции на сосудах сердца (стентирование, аорто-коронарное шунтирование и т.д.). Тиенопиридины назначают в качестве лечения также тем пациентам, которые не могут принимать аспирин из-за непереносимости или противопоказаний.
Важно: Сообщить врачу, если у вас ранее была язва желудка, двенадцатиперстной кишки (ДПК) или эрозивный гастрит, а также нестабильное АД с частыми кризами, подъемами выше 160-170/100 мм рт. ст. Эта информация поможет доктору сделать ваше лечение антиагрегантами безопасным. Доказано, что регулярный прием антиагрегантов позволяет снизить частоту инфарктов миокарда, инсультов и смерти пациентов со стенокардией до 23% (у каждых 23 человек из 100)! После операций коронарной ангиопластики и стентирования врачи рекомендуют совместный прием аспирина и клопидогреля на определенный срок (от месяца до нескольких лет).
Статины
Статины – антиатеросклеротические препараты, снижают уровень «плохого» холестерина крови (общий холестерин, ЛПНП, триглицериды), повышают уровень «хорошего» холестерина (ЛПВП). При длительном приеме препарата в дозе, позволяющей контролировать холестерин на целевом уровне, – способны останавливать рост атеросклеротических бляшек и даже уменьшать их размеры. Целевые уровни холестерина зависят от распространенности атеросклероза в организме и сопутствующих заболеваний (например, сахарный диабет). Спросите у вашего врача, какие целевые уровни должны быть у вас и не реже 4-х раз в год контролируйте эффективность лечения (анализ крови на холестерин и липиды). Привыкания к статинам и развития зависимости нет, лечение статинами должно проводиться постоянно. Если вы самостоятельно прекратили прием, то уже через один месяц после прекращения приема препарата уровень липидов крови возвращается к исходному.
Статины способны снижать риск развития инфаркта миокарда и инсульта до 30-40% (у каждых 30-40 человек из 100), причем у диабетиков этот эффект более выражен! То, что статины спасают жизни, стало известно после проведения нескольких крупных исследований, в которых участвовали тысячи и десятки тысяч больных стенокардией, сахарным диабетом, периферическим атеросклерозом. Сегодня статины рекомендуют для лечения не только пациентам со стенокардией, но и людям без ИБС, с несколькими факторами риска, для профилактики атеросклероза, инфаркта и инсульта.
В России зарегистрированы четыре препарата этой группы: симвастатин (Зокор), розувастатин (Крестор), аторвастатин (Липримар) и флувастатин (Лескол).
Как принимать статины
Принимают статины в вечернее время (перед сном). Есть препараты, которые можно принимать в любое время суток. Возможна тошнота, нарушения стула. Не рекомендуют назначение статинов лицам с активными заболеваниями печени, в период беременности и кормления грудью. Очень редкий нежелательный эффект – боли в мышцах. Если вы начали прием препарата и заметили болезненность во всех мышцах тела – обязательно сообщите вашему врачу, чтобы избежать нежелательных осложнений. Если вы плохо переносите статины или прием максимальной терапевтической дозы не позволяет добиться контроля уровня липидов, то возможно снижение дозы и присоединение ингибитора всасывания холестерина – эзетимиба. Также ваш врач может порекомендовать для лечения использование других гиполипидемических препаратов: фибратов, никотиновой кислоты замедленного высвобождения.
Бета-блокаторы
Бета-блокаторы – уменьшают частоту сердечных сокращений (пульса), за счет этого снижается выполняемая сердцем работа и потребность сердечной мышцы (миокарда) в кислороде, улучшается кровоснабжение сердца, уменьшается число приступов стенокардии и увеличивается переносимость физических нагрузок. Бета-блокаторы предотвращают и лечат нарушения сердечного ритма (аритмии). Это особенно важно после перенесенного инфаркта миокарда, когда аритмия часто становится жизнеугрожающей. Регулярный прием бета-блокаторов позволяет предотвратить смерть больных, перенесших инфаркт, до 40% (у каждых 40 человек из 100!). Поэтому их рекомендуют назначать всем больным после инфаркта, при отсутствии противопоказаний. Бета-блокаторы нормализуют артериальное давление. У большинства больных стенокардия сочетается с артериальной гипертонией, в этом случае прием бета-блокатора «убивает двух зайцев» – лечим гипертонию и стенокардию одновременно. Некоторые бета-блокаторы доказали свою способность предотвращать развитие сердечной недостаточности. К ним относятся метапролола сукцинат (БеталокЗОК), бисопролол (Конкор), небивалол (Небилет), карведилол (Дилатренд). Этот эффект, так же, как и все вышеперечисленные, возможен только при регулярном длительном приеме препарата.
Как принимать бета-блокаторы
Принимают бета-блокатор ежедневно, в утренние часы (препараты пролонгированного действия, около 24 часов) или два раза в день (утром и вечером). Доза бета-блокатора подбирается индивидуально. Считается, что доза эффективна, если ваш пульс на фоне приема препарата в покое составляет 50-60 ударов в минуту. В этом случае проявляются все лечебные эффекты препарата. Не следует резко прекращать прием бета-блокатора – в первые дни рефлекторно ваш пульс может резко участиться и самочувствие ухудшится. У тех пациентов со стенокардией, которые принимают бета-блокатор для удержания правильного ритма и профилактики аритмии, после отмены могут возобновиться перебои в работе сердца. Нежелательные эффекты бета-блокаторов характерны в основном для некардиоселективных препаратов (например, снижение потенции), а у современных высококардиоселективных – проявляются редко, как правило, с увеличением дозы. Нежелательно назначение бета-блокаторов пациентам с бронхиальной астмой и хронической обструктивной болезнью легких ХОБЛ), атеросклеротическим поражением артерий нижних конечностей (облитерирующий атеросклероз).
Анагонисты кальция
Анагонисты кальция – способны расширять сосуды сердца, увеличивая поступление крови к сердечной мышце (миокарду), за счет этого уменьшается количество приступов стенокардии. Разделяют на три основные группы, имеющие характерные особенности. Препараты из группы дигидропиридиновых антагонистов кальция (нифедипин) могут назначаться вместе с бета-блокаторами, или вместо бета-блокаторов (при непереносимости или противопоказаниях к последним). Первые поколения (нифедипин) увеличивают частоту сердечных сокращений, поэтому таблетки короткого действия (нифедипин 10 мг) принимать при стенокардии запрещено. Существуют специальные пролонгированные формы (осмо-адалат, коринфар-ретард, нифекард), содержащие от 20 до 60 мг нифедипина. Третье поколение препаратов (амлодипин, фелодипин) практически не увеличивает частоту пульса и принимается один раз в сутки. Препараты из группы верапамила и дилтиазема снижают частоту сердечных сокращений, совместный прием с бета-блокаторами противопоказан из-за риска брадикардии и др. осложнений. Доказано, что регулярный прием антагонистов кальция способен снизить частоту инсультов.
Ингибиторы If-каналов (кораксан)
Ингибиторы If-каналов, единственным представителем на сегодняшний день является ивабрадин (кораксан). Препарат способен снижать частоту сердечных сокращений (пульса), за счет этого уменьшается число приступов стенокардии. В отличие от бета-блокаторов, этот ингибитор эффективен только при синусовом ритме, не влияет на нарушения сердечного ритма и артериальное давление, является симптоматическим препаратом (устраняет симптомы болезни). Влияние на прогноз пока не доказано (проводятся исследования). Ингибитор может назначаться вместо бета-блокаторов (при непереносимости или противопоказаниях к последним) или вместе с бета-блокаторами, для достижения целевого значения ЧСС (50-60 ударов в минуту).
Как принимать кораксан
Кораксан принимают по 2,5-5-7,5 мг 2 раза в день (утром и вечером). Не рекомендовано назначение ивабрадина, если: ЧСС в покое ниже 60 уд/мин (до начала лечения), выраженная артериальная гипотензия (сАД – ниже 90 мм рт.ст. и дАД – ниже 50 мм рт.ст.), имеет место тяжелая печеночная недостаточность, диагностирован синдром слабости синусового узла, синоатриальная блокада или АV блокада III степени, постоянная форма фибрилляции предсердий, хроническая сердечная недостаточность III-IV стадии по классификации NYHA (еще недостаточно клинических данных), имплантирован искусственный водитель ритма.
Ингибиторы ангиотензин-превращающего фермента (ИАПФ)
Ингибиторы ангиотензин-превращающего фермента (ИАПФ) – при стенокардии назначаются для профилактики развития сердечной недостаточности. Поэтому дозы препаратов, как правило, ниже, чем при лечении гипертонии. Если после перенесённого ИМ у вас появились симптомы сердечной недостаточности или врачи выявили нарушение функции ЛЖ, добавление к терапии ИАПФ позволит существенно снизить риск смерти и вероятность повторного ИМ. Доказан эффект таких препаратов, как рамиприл, трандолаприл, зофеноприл, эналаприл. При плохой переносимости этих препаратов возможна замена на антагонисты рецепторов ангиотензина. ИАПФ могут назначаться при стенокардии и без инфаркта в анамнезе – доказана их способность замедлять прогрессирование атеросклероза. Доказан эффект препаратов рамиприл и периндоприл.
Нитраты
Нитраты – применяют для снятия ангинозной боли при стенокардии уже более 100 лет! Являются симптоматическими (обезболивающими) препаратами, не влияют на смертность и продолжительность жизни. Эффект нитратов заключается в кратковременном расширении сосудов, кровоснабжающих сердце. Существует множество форм выпуска нитратов, для различных ситуаций. Например – нитраты короткого действия, нитроглицерин в виде сублингвальных таблеток (под язык), спрей (Изокет, Нитроминт и т.д.) для быстрого снятия приступа стенокардии. Моментально снимают боль, действуют 10-15 минут. Используются не только для купирования уже возникшего приступа, но и для его предотвращения (например, перед началом физической нагрузки или в других ситуациях, в которых, по Вашему мнению, может развиться приступ стенокардии). Способны кратковременно резко снизить артериальное давление.
Правила использования нитроглицерина короткого действия:
- Сядьте или прилягте.
- Примите нитроглицерин (положите под язык таблетку или распылите препарат под языком).
- Вы можете принять 1-3 дозы нитроглицерина, между дозами обязательно должен быть перерыв около 5 минут.
- Сообщите окружающим, что у вас приступ, и вы плохо себя чувствуете.
- Если боль не прекратилась через 15 минут, вызовите скорую помощь.
Нитраты умеренной продолжительности действия (нитросорбит, изосорбида мононитрат и динитрат 20 и 40 мг, т.д.) действуют несколько часов (до 6 ч) и применяются для профилактики приступов стенокардии. Как правило, такие формы нитратов назначаются 2-3 раза в день. Помните – если нитраты поступают в ваш организм непрерывно, то через несколько дней чувствительность ваших сосудов к нитроглицерину значительно снизится и препарат перестанет предотвращать приступы стенокардии. Поэтому при лечении нитратами средней длительности действия необходимы «безнитратные промежутки» до 6-8 часов. Ваш врач назначит вам прием препарата на утро и день (до 17.00), или на день и вечер, и т.д. Избежать развития толерантности к нитратам позволят нитраты пролонгированного действия (ретардные формы нитратов, 50 мг). Такие препараты принимаются один раз в сутки, действие продолжается до 10 часов, обеспечивая необходимые промежутки для восстановления чувствительности сосудов.
Помните: Нитраты длительного действия не могут являться основным методом лечения! Рекомендуется назначение нитратов только в том случае, если Вы принимаете основные группы препаратов в эффективной дозе, но у Вас сохраняются приступы стенокардии. Короткодействующие нитраты – используются по требованию. Прием нитратов сравнительно часто связан с появлением побочных эффектов (в первую очередь, головной боли), развитием привыкания (толерантности) к лекарству при регулярном приеме, возможностью возникновения синдрома «рикошета» при резком прекращении поступления препарата в организм.
Цитопротекторы
Цитопротекторы – защищают от гибели клетки сердечной мышцы во время эпизодов острой и хронической нехватки кислорода (ишемии), позволяя клеткам вырабатывать энергию для сокращения сердца с использованием меньшего количества кислорода. Доказательная база имеется по препарату триметазидин (Предуктал МВ). Препарат не имеет противопоказаний (за исключением индивидуальной непереносимости) и побочных эффектов.
Партнерство врача и пациента – залог успешного лечения стенокардии. Остались вопросы? Запишитесь на приём!
Отзывы. Статьи врачей ЦЭИМ. Клинические истории
Стенокардия – это не самостоятельное заболевание, а синдром, который является проявлением ишемической болезни сердца (ИБС). Ишемическая болезнь сердца возникает ввиду недостаточного снабжения сердечной мышцы кровью. Стенокардия – своеобразный сигнал сердца о кислородной недостаточности сердца. Каким образом сердце подает такой сигнал? Сигнал ощущается в виде приступов кратковременных внезапных острых сжимающих, давящих, жгучих болей в области сердца. У некоторых пациентов боль сопровождается состоянием общего дискомфорта, чувством нехватки воздуха, перебоями в работе сердца.
Что провоцирует приступ стенокардии?
Приступы сначала могут быть неинтенсивными, кратковременными, по 1-2 мин., при очень тяжелой или интенсивной физической нагрузке, беге, подъеме по лестнице, выходе на холод, ходьбе против ветра. Приступ могут спровоцировать эмоциональные расстройства, курение, пребывание в душном пространстве, переедание, прием энерготоников или чрезмерных доз алкоголя.
Стабильная и нестабильная стенокардия
При стабильной стенокардии у пациентов с ИБС боли возникают при определенной физической нагрузке и хорошо устраняется с помощью лекарственных средств.
Нестабильной стенокардией называют впервые появившийся приступ или состояние, когда на фоне стабильного течения ИБС приступы стенокардии учащаются и удлиняются.
Чем опасна нестабильная стенокардия?
Если стенокардия возникает при непредсказуемом уровне физической нагрузки, необходимо ограничить на несколько дней нагрузку до минимальной и проконсультироваться с лечащим врачом: потребуется более активное лечение и, возможно, госпитализация. Состояние эпизода нестабильной стенокардии может закончиться инфарктом миокарда. Когда сохраняется боль в груди и трудно поставить диагноз, используется термин «острый коронарный синдром».
Как отличить стенокардию от инфаркта миокарда?
стенокардия
инфаркт миокарда
Боли в центре грудной клетки, в области средней трети грудины, могут распространяться в левую руку, лопатку, нижнюю челюсть, верхнюю часть живота.
Боли как при стенокардии, но чаще ощущаются как более интенсивные, нестерпимые, раздирающие и захватывают всю левую половину грудной клетки.
Дискомфорт слабо или умеренно выраженный.
Выраженный дискомфорт, усиленное потоотделение, головокружение, тошнота, нарастающее чувство нехватки воздуха, страх смерти.
Приступ стенокардии чаще связан с предшествующей физической активностью или эмоциональным возбуждением.
Инфаркт миокарда может возникнуть в любое время, и в том числе, в состоянии покоя.
Время болевого приступа занимает около 3 – 15 минут.
Болевой приступ с дискомфортом и удушьем продолжается не менее 15 – 30 минут и более, имеется тенденция к нарастанию симптомов.
В покое боли, как правило, проходят.
В состоянии физического покоя боли не проходят полностью, усиливаются при разговоре и глубоком дыхании.
Применение нитроглицерина под язык или в виде аэрозоля от 1 до 3 доз прерывает приступ стенокардии.
Симптомы не проходят полностью после применения 3 доз нитроглицерина.
Первая помощь при приступе стенокардии
При возникновении приступа стенокардии необходимо следовать инструкции полученной от лечащего врача или (если такой инструкции не было) действовать по алгоритму:
- Отметить время начала приступа.
- Измерить артериальное давление, частоту сердечных сокращений и пульс.
- Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем.
- Обеспечить поступление свежего воздуха (освободить шею, открыть окно).
- Принять ацетилсалициловую кислоту (аспирин 0,25 г.), таблетку разжевать и проглотить.

Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
6. Принять 0,5 мг нитроглицерина. Если в виде таблетки – положить под язык и рассосать, если в виде капсулы – раскусить, не глотать, если в виде спрея – ингалировать (впрыснуть) одну дозу под язык, не вдыхая.
Если после приема нитроглицерина появилась резкая слабость, потливость, одышка, или сильная головная боль, то необходимо лечь, поднять ноги (на валик, подушку и т.п.), выпить один стакан воды и далее нитроглицерин не принимать.
Нельзя принимать нитроглицерин при низком артериальном давлении крови, резкой слабости, потливости, выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
7. Если боли полностью исчезли и состояние улучшилось после приема аспирина и 1 дозы нитроглицерина через 5 минут, ограничьте физические нагрузки, дальнейшее лечение согласуйте с лечащим врачом.
8. При сохранении боли свыше 10-15 минут необходимо второй раз принять нитроглицерин и срочно вызвать скорую помощь!
ВНИМАНИЕ! Если аспирин или нитроглицерин недоступны, а боли сохраняются более 5 минут – сразу вызывайте скорую помощь!
9. Если боли сохраняются и после приема второй дозы нитроглицерина через 10 минут, необходимо принять нитроглицерин в третий раз. Ждите скорую помощь.
Телефоны для вызова скорой медицинской помощи:
03 – на всей территории России
103 – мобильная сотовая связь
112 – единая служба экстренной помощи на территории России
Дополнительные телефонные номера по месту своего пребывания уточняйте заранее.