Аппендицит, его формы, признаки, лечение
Аппендицитом называют воспалительный процесс отростка кишечника (аппендикса). Заболевание приводит к серьезным осложнениям в случае неоказания медпомощи. Лечение — исключительно оперативное вмешательство, так как медикаменты абсолютно не эффективны в силу особенностей анатомического расположения аппендикса.
Аппендицит может появиться у любого человека, независимо от пола и возраста. Предрасполагающие факторы — наличие инфекций в организме, травмы живота, застой каловых масс, попадание плохо переваренных остатков пищи в просвет отростка.
Главный признак аппендицита — боль в животе, но есть и другие, указывающие на данное заболевание. У детей и беременных симптоматика атипична, требует уточнения.
Различают острую и хроническую формы аппендицита, для каждой характерны свои особенности.
Острый процесс, виды, симптоматика
Для данного процесса характерно внезапное острое начало, без предшествующих симптомов.
Этапы развития:
- катаральный (воспаляется только слизистая оболочка отростка);
- поверхностный (затрагивает внутреннюю оболочку);
- флегмонозный (касается всех слоев с образованием язв);
- гангренозный (все стенки аппендикса подвергаются некрозу и разрыву тканей, проникновению гнилостного содержимого в брюшную полость).
Симптомы
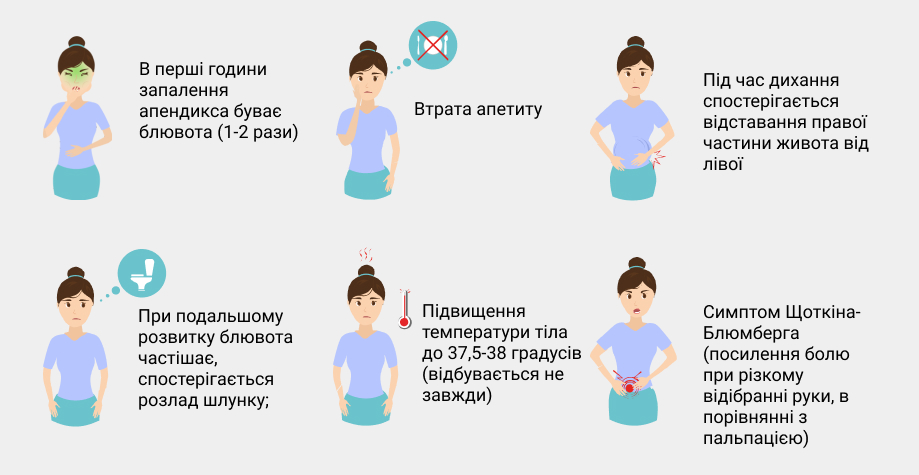
- Резкая боль в подвздошной области
- Тошнота, рвота без облегчения
- Лихорадка
- Напряжение мышц живота
- Диспепсия
- Вздутие и задержка газов
- Боли при мочеиспускании
Боль неожиданная сильная, вначале может быть в верхней части живота, со временем перемещается в нижнюю часть (подвздошную), интенсивность может быть слабая, затем нарастает до нестерпимой, усиливается при чихании, кашле, физнагрузке. Из-за различных анатомических особенностей людей не у всех червеобразный отросток находится справа, поэтому и боль соответственно может быть слева, в околопупочной области. Утихание боли после усиления может быть плохим симптомом и говорить о разрыве аппендикса.
Высокая температура тела может свидетельствовать о прогрессировании воспаления.
Напряжение мышц брюшины в начале болезни может быть незначительным, затем нарастает и живот становиться «доскообразным».
Тошнота и рвота зачастую сопровождают заболевание, но отличительной чертой является то, что освобождение желудка не приносит облегчения и сосуществует вместе с болевым синдромом.
Диспепсические расстройства обычно предшествуют началу заболевания и могут способствовать постановке неправильного диагноза. Затем начинается задержка выделения газов и каловых масс. Язык больных обложен белым налетом, сначала он влажный, после разрыва аппендикса – становиться сухим, из-за интоксикации пациенты отказываются от приема пищи или употребляют ее в малых количествах.
Чтобы дифференцировать аппендицит от других болезней существуют некоторые признаки, которые помогут безошибочно определить данный патологический процесс:
- если пальцами надавить на живот, а затем резко отпустить, то такое сотрясение принесет резкую боль – это характерно только для аппендицита;
- поворот на левую сторону способствует усилению боли из-за растяжения мышц в области отростка;
- лежа на спине поднять правую ногу и надавить на подвздошную область — это вызовет резкую боль;
- можно повращать правое бедро в разные стороны, при аппендиците боль усилится.
Хронический аппендицит
Это неостро и длительно протекающий процесс, происходит в случае отсутствия оперативного лечения или частичного удаления аппендикса, вследствие зарастания просвета отростка или сращения его с близлежащими тканями. Для него характерны периоды обострения и ремиссии. При обострении беспокоят те же симптомы, что при остром аппендиците.
Боль может быть не интенсивна, отдавать в пах, поясницу, прямую кишку, продолжительна. Диарея время от времени. Лихорадка чаще в вечернее время. Обращаемость больных и выявляемость болезни в период обострения. Лечение оперативное, если нет угрозы жизни, возможна антибиотикотерапия. Состояние пациента в данном случае требует наблюдения и регулярного медобследования.
Хронический аппендицит
Хронический аппендицит – это вялотекущая форма воспалительного процесса в червеобразном отростке слепой кишки, чаще всего связанная с ранее перенесенным приступом острого аппендицита. Клиническая картина хронического аппендицита характеризуется дискомфортом, ноющими болями в подвздошной области справа, усиливающимися при физическом напряжении; тошнотой, метеоризмом, диареей или запором, мочепузырными, вагинальными или ректальными симптомами. Диагностика хронического аппендицита основана на исключении иных возможных причин данной симптоматики и может включать изучение анамнеза, проведение обзорной рентгенографии, ирригоскопии, колоноскопии, УЗИ и других дифференциально-диагностических исследований органов брюшной полости. Лечение хронического аппендицита при невыраженных проявлениях – консервативное, при стойком болевом синдроме показана аппендэктомия.
МКБ-10
Общие сведения
Хронический аппендицит, в отличие от его острой формы, достаточно редко встречающееся в клинической гастроэнтерологии заболевание. При хроническом аппендиците на фоне вялотекущего воспаления могут развиваться атрофические и склеротические изменения в аппендиксе, разрастания грануляционной ткани, рубцы и спайки, приводящие к облитерации просвета и деформации отростка, его сращению с соседними органами и окружающими тканями.

Причины
Различают три формы хронического аппендицита: резидуальную, рецидивирующую и первично-хроническую.
- Резидуальная (остаточная) форма хронического аппендицита характеризуется наличием в анамнезе больного одного острого приступа, который закончился выздоровлением без оперативного вмешательства.
- При хронической рецидивирующей форме отмечаются повторные приступы острого аппендицита с минимальными клиническими проявлениями в стадии ремиссии.
- Ряд авторов выделяет также первично-хронический (бесприступный) аппендицит, развивающийся постепенно, без предшествовавшего ему острого приступа.
Патогенез
Резидуальная (остаточная) форма хронического аппендицита является следствием ранее перенесенного приступа острого аппендицита, купировавшегося без хирургического удаления отростка. При этом после стихания острых проявлений в слепой кишке сохраняются условия для поддержания воспалительного процесса: спайки, кисты, перегибы аппендикса, гиперплазия лимфоидной ткани, затрудняющие его опорожнение.
Нарушение кровообращения в пораженном слепом отростке способствует снижению местного иммунитета слизистой оболочки и активации патогенной микрофлоры. Рецидив аппендицита возможен, как в отсутствие его оперативного лечения, так и после субтотальной аппендэктомии при оставлении отростка длиной от 2 см.
Симптомы хронического аппендицита
Клиническая картина хронического аппендицита характеризуется преобладанием неявно выраженных, смазанных симптомов. Хронический аппендицит проявляется ощущением дискомфорта и тяжести, тупыми ноющими болями в правой подвздошной области, постоянными или возникающими эпизодически, после физической нагрузки и погрешностей в диете. Больные хроническим аппендицитом могут жаловаться на расстройства пищеварения: тошноту, метеоризм, запоры или понос. Температура при этом чаще остается нормальной, иногда по вечерам поднимается до субфебрильной.
При хроническом аппендиците могут наблюдаться и другие симптомы: мочепузырный (болезненное и частое мочеиспускание), вагинальный (боль при гинекологическом исследовании), ректальный (болевые ощущения при ректальном исследовании). Повторные приступы острого воспаления слепого отростка проявляются симптомами острого аппендицита.
Диагностика
Диагностика хронического аппендицита вызывает затруднения в связи с отсутствием объективных клинических симптомов заболевания. Легче всего диагностировать хронический рецидивирующий аппендицит, при этом очень важны данные анамнеза (наличие нескольких острых приступов). Во время очередного острого приступа ставится диагноз острого аппендицита, а не обострение хронического.
Косвенными признаками хронического аппендицита при пальпации живота могут быть локальная болезненность в правой подвздошной области, нередко положительный симптом Образцова, иногда – положительные симптомы Ровзинга, Ситковского.
Для диагностики хронического аппендицита обязательно выполняют рентгенконтрастную ирригоскопию толстого кишечника, позволяющую выявить отсутствие или частичное заполнение барием слепого отростка и замедление его опорожнения, что свидетельствует об изменении формы аппендикса, деформации, сужении его просвета. Проведение колоноскопии помогает отвергнуть наличие новообразований в слепой и толстой кишке, а обзорной рентгенографии и УЗИ – в брюшной полости. Клинические анализы крови и мочи больного при хроническом аппендиците, как правило, без выраженных изменений.
Дифференциальная диагностика
При первично-хроническом аппендиците диагноз ставят методом исключения других возможных заболеваний органов брюшной полости, дающих схожую симптоматику. Необходимо проводить дифференциальную диагностику хронического аппендицита с:
- язвой желудка;
- болезнью Крона;
- синдромом раздраженного кишечника;
- хроническим холециститом;
- спастическим колитом;
- брюшной жабой;
- иерсиниозом;
- тифлитом и илеотифлитом другой этиологии (например, туберкулезной, злокачественной);
- болезнями почек и мочевых путей;
- гинекологическими заболеваниями;
- глистной инвазией у детей и др.
Лечение хронического аппендицита
При установленном диагнозе хронического аппендицита и стойком болевом синдроме показано хирургическое лечение: удаление слепого отростка – аппендэктомия открытым способом или лапароскопическим способом. В ходе операции также выполняют ревизию органов брюшной полости для выявления других возможных причин болей в правой подвздошной области.
В послеоперационном периоде обязательно проводится антибиотикотерапия. Отдаленные результаты после оперативного лечения хронического аппендицита несколько хуже, чем после острого аппендицита, так как чаще отмечается развитие спаечного процесса.
Если у больного с хроническим аппендицитом отмечается невыраженная симптоматика, применяют консервативное лечение – прием спазмолитических препаратов, физиотерапевтические процедуры, устранение расстройств кишечника.
Макроскопические изменения в аппендиксе при хроническом аппендиците могут быть настолько невыраженными, что выявить их можно только при морфологическом исследовании удаленного отростка. Если слепой отросток оказался неизмененным, есть вероятность, что хирургическое вмешательство может еще более усугубить имеющийся болевой синдром, послуживший основанием для аппендэктомии.
Боль при аппендиците : причины и лечение
Тел. для юр. лиц (организаций)
Аппендикс – придаток слепой кишки, представляющий собой трубчатый червеобразный отросток. Длина рудиментарного органа составляет 2–20 см, диаметр – 1 см. Несмотря на то, что в процессе эволюции аппендикс утратил основное назначение как элемент пищеварительной системы, он выполняет ряд важных второстепенных функций: защитную, секреторную, гормональную.
Особенности проявления аппендицита
Аппендицит – воспаление аппендикса, наиболее распространенная патология среди всех заболеваний органов пищеварительной системы. Согласно данным статистики, заболевание встречается у 7–10% жителей всех стран мира. Специалисты в области медицины не могут спрогнозировать вероятность развития патологического процесса у пациентов на основании данных диагностики. Острый аппендицит может внезапно проявиться у взрослых людей, подростков и детей дошкольного возраста, за исключением детей до года. Наиболее уязвимая возрастная категория – от 5до 40 лет, причем до 20 лет острый аппендицит чаще встречается у мужчин, после 20 лет – у женщин. Коварность заболевания состоит в стремительном развитии и часто развивающихся осложнениях, которые могут представлять опасность для жизни. При появлении первых настораживающих симптомов необходимо срочно вызывать врача или неотложную помощь.
Расположение аппендикса
В стандартном случае отросток находится в правой подвздошной области, между нижними ребрами и костями таза. Это анатомически правильный, классический вариант расположения органа, при котором аппендицит в случае развития считают традиционным. Воспаление отростка, диагностируемое при других вариантах локализаций (восходящее, латеральное, медиальное, левостороннее, ретроцикальное, переднее) называется атипичным.
Аппендикс и иммунитет
Долгое время считалось, что аппендикс является рудиментарным органом, на 100% утратившим свою функциональность. В начале XX века отросток даже удаляли грудным детям, чтобы предупредить развитие аппендицита в дальнейшей жизни. Наблюдения за пациентами без аппендикса позволили сделать вывод, что у этих людей снижен иммунитет, они в большей степени подвержены инфекционным заболеваниям. Современные ученые придерживаются мнения о том, что аппендикс является нужным и полезным органом, который помогает поддерживать оптимальный баланс кишечной среды, обеспечивает защиту от патогенных микроорганизмов и возбудителей инфекций, помогает восстановиться после отравлений и стрессового нарушения баланса микрофлоры.
Лечение острого аппендицита – почти всегда хирургическое. Удаление отростка не означает, что у пациента обязательно возникнут проблемы со здоровьем, но иммунная и пищеварительная система могут снизить функциональность. Чтобы избежать дисбаланса кишечной флоры после оперативного вмешательства, в рацион вводят специальные биодобавки, содержащие пробиотики и пребиотики.
Формы заболевания
В зависимости от характера протекания болезни, различают острый и хронический аппендицит. Острый аппендицит начинается внезапно и развивается стремительно. Крайне редко симптоматика проходит самостоятельно и наступает излечение.
Хронический аппендицит – более редка форма патологии. В большинстве случаев это последствие острого аппендицита, который не был удален. Симптомы выражены менее ярко, период относительного спокойствия сменяется резким обострением. При хроническом течении болезни наблюдается ухудшение самочувствия, появление слабости и недомогания. Согласно медицинской классификации, хроническая форма заболевания может быть осложненной и неосложненной.
К неосложненным формам аппендицита относятся:
- катаральная (воспаление слизистой оболочки отростка);
- деструктивная (сопровождается разрушением тканей с образованием флегмоны, или по гангренозному типу).
К осложнениям аппендицита относятся такие патологические процессы, как разрыв стенки органа (перфорация), образование инфильтрата вокруг аппендикса, перитонит (воспаление брюшины), заражение крови (сепсис), гнойное воспаление с тромбозом воротной вены (пилефлебит).
Особенности хронического аппендицита
Хроническая форма патологии представлена несколькими видами заболеваний, различающихся симптоматикой, частотой проявления приступов, возможными осложнениями. Остаточный, или резидуальный аппендицит развивается после острой формы болезни, которая закончилась спонтанным излечением. Для резидуального аппендицита характерны периодические тупые боли в подвздошной области с правой стороны, образование спаек.
Рецидивирующий аппендицит характеризуются возникновением приступов на фоне ранее перенесенной острой формы болезни. После обострений состояние здоровья нормализуется. Хронический аппендицит в первичной форме развивается самостоятельно, без предшествующих острых приступов.
Причины заболевания
Несмотря на огромную распространенность патологии, представители официальной медицины не могут составить систематизированный список причин, приводящих к развитию заболевания. В то же время существует несколько теорий о происхождении и развитии аппендицита. К ним относятся:
- Гипотеза об инфекционной природе заболевания. Согласно положениям теории, развитие острого аппендицитаобусловлено нарушением микрофлоры внутри органа, что приводит к активизации условно-патогенных бактерий и их трансформации в патогенную среду. Теория, впервые опубликованная в 1908 году немецким ученым Ашшофом, поддерживается многими современными учеными.
- Нервно-психические расстройства (ангионевротическая теория). Многие ученые считают, что вследствие неврозов и психических нарушений в тканях аппендикса происходит спазм сосудов, в результате чего ухудшается их снабжение питательными веществами. В результате этого процесса некоторые фрагменты тканей отмирают и постепенно становятся очагами распространения различных инфекций.
- Застойные явления (теория застоя). Сторонники данной теории считают, чтоаппендицит развивается по причине гипотонии кишечника, которая приводит к застою каловых масс и их попаданию в придаток толстой кишки.
Таким образом, единого механизма развития заболевания не существует, но нельзя отрицать факторы риска, к которым относятся:
- сужение или закупорка просвета отростка инородным телом, в том числе опухолями, гельминтами, каловыми отложениями;
- наличие инфекционных возбудителей, бактерий и вирусов, вызывающих воспаление тканей кишечника;
- внешние травмы (удары в живот), в результате которых происходит смещение аппендикса или его закупорка;
- системные сосудистые воспаления (васкулиты);
- нарушение обмена веществ;
- нарушение перистальтики кишечника;
- несбалансированное питание.
Стенки аппендикса становятся более уязвимыми к воздействию всех перечисленных негативных факторов при снижении функциональности иммунной системы.
Симптоматика заболевания
Симптомы острого аппендицита ярко выражены, поэтому первичная диагностика не вызывает затруднений. Приступ начинается внезапно, чаще в ночное время или ранним утром. Боль сосредоточена в области пупка и над пупком либо разливается по всему животу. Спустя несколько часов от начала приступа боль смещается в правую сторону, в подвздошную область (синдром Кохера-Волковича).
Интенсивность боли нарастает, больной мечется, не может найти положения, чтобы снизить болевые ощущения. Незначительное облегчение наступает при переворачивании на правый бок и подгибании коленей как можно ближе к животу. Если аппендикс расположен нетипично, то пациент ощущает болезненность в области поясницы, с левой стороны, в паху. Как правило, брюшная стенка напряжена.
Если боль проходит, это не означает, что произошло самостоятельное исцеление. Ткани отростка отмирают, уходит болевой синдром, создается ощущение выздоровления. Необходимо обратиться к врачу как можно скорее после начала приступа, иначе с большой долей вероятности разовьется перитонит.
Обратите внимание на такие симптомы острого аппендицита, как расстройства стула, сухость во рту, постоянное подташнивание, пропажа аппетита, слабость, недомогание, субфебрильная температура, перепады артериального давления. Появление температуры выше 38 градусов на фоне тупой или острой боли в животе – опасный симптом!
У пожилых людей симптомы часто проявляются размыто. Это неприятные ощущения в животе, слабость, незначительная боль и тошнота. Такие признаки характерны для многих хронических заболеваний, поэтому пациенты не спешат обращаться к врачу. Ни в коем случае нельзя принимать обезболивающие и откладывать вызов врача на дом, поскольку каждый день без отсутствия медицинской помощи в разы повышает риск развития перитонита.
Дети до 5 лет зачастую легко переносят приступ. Заподозрить острый аппендицит можно по внезапно повышающейся температуре, развитию диареи, появлению налета на языке. Лучше перестраховаться и вызвать врача при появлении первых симптомов, чтобы исключить развитие крайне опасных осложнений.
Аппендицит у женщин при беременности
Аппендицит представляют особую опасность для беременных женщин. Ввиду того, что отросток расположен в непосредственной близости от придатков матки, признаки его воспаления совпадают с симптоматикой заболеваний органов репродуктивной системы.
Настораживающими признаками, указывающими на аппендицит, являются болезненная пальпация в области ниже пупка, повышение температуры, простреливающая боль в паховой области. Необходимо провести обследование в стационаре для постановки правильного диагноза и предупреждения осложнений аппендицита.
Диагностика заболевания
Первичные данные – осмотр, опрос пациента, ощупывание живота. Врач, на основании симптомов и клинической картины, принимает решение о необходимости проведения дополнительных исследований, к которым относятся УЗИ органов брюшной полости, КТ, МРТ. В обязательном порядке проводятся лабораторные анализы крови и мочи, дополнительно – анализ кала на гельминты, копрограмма.
При наличии симптомов катарального аппендицита у пациентов молодого и среднего возраста в анализах выявляется лейкоцитоз, повышенное содержание нейтрофилов и уровня С-реактивного белка. Эта триада далеко не всегда выявляется у детей и лиц пожилого возраста.
Острый аппендицит схож по симптомам с такими заболеваниями, как панкреатит, перфорация язвы желудка и 12-перстной кишки, острый аднексит, внематочная беременность, апоплексия яичника (у женщин), почечная колика, острый холецистит. Необходимо провести экстренную дифференциацию диагноза, поскольку все перечисленные патологии способны привести к угрожающим жизни осложнениям.
Методы лечения
Основной метод лечения – хирургическое удаление отростка. Консервативный способ применяется крайне редко, при наличии абсолютных противопоказаний к операционному вмешательству. Медикаментозные средства назначают также при вялом течении процесса, с редкими неявно выраженными обострениями.
Операция проводится традиционным и малоинвазивным (лапароскопическим) способом. Классическая хирургия предусматривает открытый доступ к операционному полю (разрез в брюшной стенке). Лапароскопическая операция проводится с помощью специального прибора с видеокамерой, вводимого в полость через небольшой разрез.
Это малотравматичное вмешательство, позволяющее избежать кровопотери, а также снижающее риск развития внутренних инфекций и других осложнений. До и после операции назначаются антибиотики. Способ хирургии при остром аппендиците зависит от состояния здоровья пациента, возможностей клиники, вида аппендицита (стандартный, осложненный).
Осложнения аппендицита
Самым опасным осложнением заболевания является разрыв аппендикса с признаками нагноения. В этом случае все отмершие ткани и гнойное содержимое отростка попадают непосредственно в брюшную полсть. Стремительно развивается интоксикация и состояние, угрожающее жизни пациента. Поражаются все органы брюшной полости, инфекция проникает в ткани и жидкости организма. Больной мечется, испытывает тупую боль в области живота, поднимается температура, нарушается сердечный ритм, усиливаются тошнота и рвота.
Первый симптом перитонита – распространение боли на все отделы живота, нарастающая слабость, вялость, сонливость. Через некоторое время боль может пройти, что создает иллюзию выздоровления. При пальпации отмечается вздутие живота.
При отсутствии экстренной медицинской помощи (хирургической операции) нарастают симптомы интоксикации: усиливается рвота, появляется головная боль, одышка, нарушается функционирование выделительной системы.
Справиться с перитонитом удается только на первых этапах развития опасного процесса. Хирурги проводят классическую операцию по удалению аппендикса и гнойного содержимого из брюшной полости. Операция по санации органов брюшной полости длится несколько часов. В дальнейшем пациенту назначается комбинированная антибактериальная терапия с применением сильных антибиотиков и дезинтоксикационных препаратов.
Однако даже успешные и правильные действия хирургов не в состоянии предотвратить дальнейшие осложнения, вызванные перитонитом. К ним относятся:
- септические поражения органов малого таза;
- почечная и печеночная недостаточность;
- образование спаек;
- бесплодие (у женщин).
Из-за массированной антибактериальной терапии снижается иммунитет, нарушается микрофлора кишечника, повышается уязвимость ко всем инфекционным заболеваниям.
Наиболее опасным осложнением перитонита, возникшего в результате разрыва аппендикса, является пиелфлебит, который представляет собой острое воспаление и нагноение воротной вены. По причине стремительного развития сепсиса в тканях и жидкостях организмов в большинстве случаев наступает летальный исход.
Профилактика аппендицита
Специфической профилактики аппендицита не существует, однако здоровый образ жизни и правильное питание помогают избежать развития любых нежелательных процессов в органах системы пищеварения. Принимать пищу следует по режиму, приблизительно в одни и те же часы, избегать переедания. Курение и употребление алкоголя несовместимы со здоровым образом жизни. Необходимо употреблять как можно больше продуктов растительного происхождения, богатых клетчаткой, и уменьшить долю животных белков в суточном рационе.
При появлении настораживающих симптомов (внезапная боль в животе, слабость, ощущение страха) вызывайте неотложную помощь. Врач быстро определит по симптоматике аппендицит и направит на экстренное обследование. Очень важно не допустить осложнений патологии, которые лечатся долго и не всегда успешно. Следите за своим здоровьем, обращайте внимание на все непривычные симптомы, не откладывайте визит к врачу.
Удаление аппендикса лапароскопическим методом – лучший вариант лечения патологии. Восстановление происходит быстро, без осложнений, а на теле остается едва заметный шрам, который с годами полностью рассасывается.
Вопрос врачу: как не пропустить приступ аппендицита

Казалось бы, про аппендицит все знают всё (или, во всяком случае, уверены, что знают). Однако это хорошо изученное заболевание может быть коварным с точки зрения диагностики, а многие пациенты не представляют, «как именно болит при аппендиците». Как понять, что к врачу нужно обращаться срочно? Как не пропустить приступ?
Об этом – заведующий отделением абдоминальной хирургии НМИЦ хирургии им. А.В. Вишневского, д.м.н., профессор Андрей Германович Кригер.
Что повышает риск развития аппендицита?
Никто не знает. Медицина – наука неточная.
Образ жизни, нагрузки, питание.
Не влияют – ни физические нагрузки, ни психологические неурядицы, ни диетические предпочтения человека. У мужчин и женщин частота встречаемости заболевания практически одинаковая (другое дело, что у женщин чаще подозревают аппендицит, но потом обнаруживают гинекологические проблемы).
То есть заболевание давно описано и давно понятно, что с ним делать, но факторы риска до сих пор неизвестны?
Есть ли смысл удалять червеобразный отросток профилактически?
Ни в коем случае. Любое хирургическое вмешательство несет в себе опасность осложнений, и аппендэктомия – удаление червеобразного отростка – далеко не безразличная операция. И не такая простая, как может показаться. После нее всегда, закономерно, неизбежно возникают спаечные сращения, которые могут привести к кишечной непроходимости, возникновению спаек.
В Америке в 50-60-е годы была волна, когда новорожденным детям профилактически проводили аппендэктомию. Отказались, к счастью. Практика себя не оправдала.
Червеобразный отросток ведь исполняет и определенные иммунологические функции?
Да, и его еще называют кишечной миндалиной, потому что здесь находится лимфоидная ткань, которая имеет определенное значение в общем иммунологическом статусе человека.
Какие симптомы характерны для острого аппендицита?
Боли в правой подвздошной области (справа внизу живота) – не интенсивные, постоянные, ноющие, тупые, никуда не отдающие. Заболело и – ноет, ноет, ноет… И усиливается при движении.
А многие считают, что аппендицит – это когда «так и колет в боку, так и колет»…
Вот когда колет – это не аппендицит. Если человек чувствует нестерпимую боль в животе, это чаще всего колика (почечная, желчная) или перфорация полого органа (перфоративная язва). Тогда и возникают так называемые кинжальные боли.
Получается, распространенное мнение о том, что аппендицит – это острая боль, которую человек не может терпеть, неверное?
Абсолютно неверное. Эту боль можно терпеть, поэтому довольно часто люди не обращаются к врачу своевременно.
Что значит постоянные боли? День, два, три, неделю?
А может боль при аппендиците вести себя так: час-два поболело и прошло, на следующий день опять – час-два поболело и прошло?
Нет, не может. Если началось, то ноет, ноет и усиливается при движении.
То есть вызывать скорую помощь?
Но далеко не каждый вызовет скорую помощь, если он пару часов испытывает боль, которую можно терпеть.
В этом и проблема. Я уже сказал – довольно часто люди не делают этого вовремя. Но надо понимать, что острый аппендицит – это риск перитонита, – состояния, угрожающего жизни.
Как все начинается при аппендиците?
Боль возникает в эпигастрии (вверху живота) или по всему животу. Потом появляется тошнота (рвоты может и не быть или она одно-двукратная). Спустя 3-5 часов боль перемещается в правую подвздошную область (внизу живота справа). И вот если все развивается таким образом, можно говорить о воспалении червеобразного отростка (в медицине это называется патогномоничность – симптом, характерный для конкретного заболевания). Обычный рассказ пациента звучит примерно так: «ныло, крутило что-то в животе, не мог понять, в чем дело 2-3 часа назад, а сейчас встал, пошел и почувствовал, что теперь болит справа внизу живота». О, милый мой, это аппендицит!
Характерные симптомы облегчают постановку диагноза?
В подавляющем большинстве случаев – да, диагноз острого аппендицита ставится достаточно просто и уверенно: боли в эпигастрии через 2 часа сместились в правую подвздошную область, лейкоциты повышены, температура 37,2 (так называемое кохеровское начало, симптом Кохера).
А почему в таком случае допускаются диагностические ошибки?
Во-первых, клиническая картина может быть одинаковой у целого ряда заболеваний. Во-вторых, мы говорили о классической симптоматике, которая, к счастью, бывает у большинства людей, когда червеобразный отросток располагается именно там, где он чаще всего и располагается. Но ведь могут быть анатомические варианты.
Какие, например?
Например, у женщины слепая кишка удлинена и смещена в малый таз: лежит маточная труба, а рядом, прямо на ней, – червеобразный отросток. И он воспалился. Вот и попробуй, проведи дифференциальную диагностику между сальпингитом (воспалением маточной трубы) и аппендицитом, когда стоит воспалиться одному органу, тотчас же контактное воспаление переходит на другой.
Почему женщинам раньше, когда не было лапароскопии, часто делались напрасные аппендэктомии? Боль справа внизу живота. Болит? Болит. Берут на стол. Входят в живот, аппендицита нет, а есть, допустим, внематочная беременность. Но отросток в любом случае удаляли.
Зачем, если аппендицита не находили?
Когда не было лапароскопии, операционный доступ при подозрении на аппендицит производился справа внизу живота. Для любого хирурга такой характерный рубец был свидетельством того, что аппендэктомия пациенту уже проведена. И, если человек в следующий раз поступал в стационар с жалобами на боли в животе, аппендицит сразу исключали и искали в другом месте. В противном случае (рубец есть, а червеобразный отросток не удален) могла возникнуть путаница с серьезными последствиями.
Но ведь человек помнит, что ему «удаляли аппендицит»?
При всей изученности заболевания диагностика не такая уж и простая.
Конечно, непростая. Еще вариант: если червеобразный отросток находится высоко, рядом с желчным пузырем, тогда будет клиника, как при остром холецистите. Только острый холецистит не надо экстренно оперировать, потому что желчный пузырь не перфорирует через сутки от начала заболевания, а острый аппендицит – надо. Но, к сожалению, бывают ситуации, когда ставят диагноз острого холецистита, проводят динамическое наблюдение, а оказывается гнойный аппендицит, в итоге – перфорация, перитонит.
Часто так бывает?
Бывает. Не случайно же летальность при аппендиците не снижается. Она небольшая (0,03 процента), но не снижается.
Это при том, что инструментальные методы исследования сегодня не те, что 20-30 лет назад?
Да, и основная причина – поздняя диагностика. А поздняя диагностика – это либо человек вовремя не обратился к врачу, либо была допущена диагностическая ошибка.
Изменилась ли сама операция?
Технически операция по удалению червеобразного отростка не претерпела никаких изменений – это классический пример так называемой ампутационной хирургии. Только сейчас она проводится более щадящим способом – лапароскопически.
Аппендицит: как распознать?

Аппендицит – одна из самых распространенных хирургических патологий брюшной полости: около 40% всех выполняемых операций приходится на удаление аппендикса. Заболевание умело маскируется под многие недомогания и поэтому может представлять определенные сложности при диагностике.
Многие пациенты при появлении симптомов не подозревают о развитии воспаления, и не спешат обращаться к врачам. Но так делать нельзя: воспаление прогрессирует очень быстро и может вызвать серьезные осложнения. Рассказываем как распознать аппендицит и как его обычно лечат.
Что это за болезнь
Аппендицит – острая патология, которая проявляется воспалением червеобразного отростка слепой кишки. Ранее считалось, что этот орган не выполняет в организме никаких функций и является рудиментарным. Поэтому в некоторых странах аппендикс удаляли с профилактической целью. Но сегодня доказано, что червеобразный отросток активно участвует в формировании микрофлоры кишечника и укреплении иммунитета. И избавляться от него на всякий случай не следует. Однако при воспалении аппендикса единственный способ его лечения – хирургический.
- каловые камни;
- глистная инвазия;
- онкология;
- спазм сосудов.
Эти причины вызывают в просвете кишки повышение давления, в результате чего в ней увеличивается рост патогенных микроорганизмов.
Признаки аппендицита
Основной признак патологии – боль. Вначале болевые ощущения возникают в эпигастрии или околопупочной области, а через 2-3 часа перемещаются в нижнюю часть живота справа. Появляется боль внезапно, носит ноющий характер и усиливается при движении.
Где именно больше ощущается боль, зависит от того, с какой стороны находится аппендикс. Болевые ощущения могут локализоваться:
- снизу от пупка с правой стороны;
- в правом подреберье;
- справа от пупка, ближе к срединной линии живота;
- справа внизу, ближе к мочевому пузырю.
Болевые ощущения могут отличаться в зависимости от пола пациента. У женщин в начале заболевания боль бывает давящей, тянущей, и не всегда с правой стороны. У мужчин она иногда сопровождается дискомфортом в области половых органов.
- тошнота, иногда рвота;
- ухудшение аппетита;
- сухость во рту, налет на языке;
- нарушение функции кишечника (запор или диарея);
- вздутие живота;
- субфебрильная температура (37,2℃-37,4℃).
У детей после 3 лет болезнь протекает практически так же, как и у взрослых. Но воспаление развивается быстрее, а осложнения – чаще.
При отсутствии лечения острый аппендицит в редких случаях переходит в хроническую форму. Хронический аппендицит проявляется, как и острый, но симптоматика носит менее выраженный характер. Болевые ощущения возникают в период обострения, который затем сменяется ремиссией.
Диагностика аппендицита
При госпитализации в первую очередь нужна консультация хирурга. Для постановки диагноза используются специальные диагностические шкалы. Для исключения гинекологических патологий женщинам назначают консультацию гинеколога.
крови – при аппендиците наблюдается увеличение СОЭ (скорость оседания эритроцитов), повышение лейкоцитов и сдвиг лейкоцитарной формулы влево;
Лечение аппендицита
При остром аппендиците необходима операция, которая выполняется в экстренном порядке. И чем быстрее она будет сделана, тем меньше риск осложнений.
Современный стандарт оперативного лечения – лапароскопическая аппендэктомия. Это щадящая операция, при которой аппендикс удаляется через небольшие проколы. Но иногда выполняются и полостные.
Для профилактики гнойно-септических осложнений всем пациентам до и после вмешательства вводятся антибиотики. Также для скорейшего восстановления в послеоперационном периоде важно соблюдать специальную диету.
Что можно есть после удаления аппендицита
Диета после аппендэктомии должна способствовать восстановлению пищеварительной системы и заживлению ран. Поэтому в первые недели после операции нужно соблюдать:
Температурный режим блюд – рекомендуется употреблять пищу и напитки только в теплом виде. Слишком горячая или холодная еда может вызвать рефлекторное сокращение органов желудочно-кишечного тракта (ЖКТ), что ухудшает заживление ран.
Определенные способы приготовления пищи – в первые дни для приготовления блюд допускается только варка или паровая обработка. Пища употребляется в протертом или пюреобразном виде.
Особый режим питания – диетологи советуют принимать пищу небольшими порциями до 7 раз в день. Так пищеварительная система будет подвергаться минимальной нагрузке.
Питьевой режим – разрешено употреблять до 2 л жидкости в сутки, предпочтение следует отдавать чистой воде. Достаточное потребление жидкости нормализует обменные процессы и способствует выведению токсинов.
После операции из меню исключаются острые, соленые, жирные блюда. Также не рекомендуется употреблять продукты, способные вызывать брожение в кишечнике и усиливать его перистальтику (бобовые, кислые ягоды и фрукты, свежий хлеб).
- нежирный бульон;
- каши на воде без масла;
- паровой омлет;
- кисели;
- рыба нежирных сортов.
С 4-го дня рацион постепенно расширяется. В меню добавляются мясные тефтели или паровые котлеты, протертые овощные супы, творог, подсушенный хлеб.
Соблюдение диеты снизит риск осложнений, обеспечит организм необходимыми полезными веществами и поможет восстановиться после операции в короткие сроки.
Боль при аппендиците

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Аппендицит – воспаление червеобразного отростка. Количество смертей от заболевания – 0,1% при неперфорированном (неразорвавшемся) отростке и около 3% после перфорации. Стоит заметить, что летальные исходы, среди госпитализированных в первые сутки обострения в 7-10 раз ниже, чем среди больных, поступивших на лечение позже. Эти факты говорят о том, что при своевременном выявлении заболевания, шансов остаться в живых намного больше. Чтобы выявить проблему, необходимо понимать характер боли при аппендиците.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Код по МКБ-10
Эпидемиология
Каждый год примерно один из 250 жителей планеты заболевает острым аппендицитом.

[13], [14], [15], [16], [17], [18], [19], [20], [21], [22]
Симптомы боли при аппендиците
Основным симптом аппендицита является боль в животе. На начальном этапе заболевания боль отмечается по всей области живота, а особенно в верхней части, пациент не в состоянии конкретно указать очаг боли, то есть боль нечетко локализована. Нечетко локализованные боли – характерное явление для проблемы, находящейся в тонкой или ободочной кишке, а также в аппендиксе.
Обычно пациенты обращаются за помощью, после возникновения сильного болевого приступа, длящегося четыре – шесть часов. Больному так же трудно указать точное место боли при аппендиците, но в первые часы наблюдается некоторая ее локализация в эпигастральной зоне, то есть под ложечкой. Далее боль начинает локализацию в правой подвздошной области, носит постоянный характер и, обычно, умеренно выражена.
Боль при аппендиците может менять интенсивность, но не прекращается даже на короткий промежуток времени. Если боль резко и значительно усилилась, это очень плохой признак, который может свидетельствовать о перфорации (разрыве) червеобразного отростка. Резкая боль, сопровождающаяся беспокойством, может говорить о форме острого аппендицита, с формированием замкнутой гнойной полости в червеобразном отростке. Также стоит обратить внимание не то, что боли при аппендиците обостряются во время ходьбы и движений. Обычно походка больного очень осторожная с руками расположенными на правой подвздошной области, по этим характерным признакам можно выявить боль во время аппендицита, даже если человек не сообщает о ней.
Затихание болей во время аппендицита не свидетельствует о том, что дела пошли на лад, обычно это вызвано прогрессирующей гангреной аппендикса и отмиранием нервных окончаний. Боли при остром аппендиците во второй половине периода беременности обладает определенными особенностями: она менее выражена и локализуется выше, за счет смещения аппендикса.
Больным свойственна потеря аппетита и тошнота, а также однократная рвота в первые часы развития заболевания. Также часто наблюдается задержка стула, которая иногда принимается за причину болезни и может ввести в заблуждение больного, его близких, а иногда даже неопытных медработников, что приводит к ненужным и опасным мерам с их стороны, направленным на очистку кишечника.
Исследование живота методом пальпации сообщает о резистентности мышц и точечной болезненности в подвздошной области. Во время даже осторожного поколачивания, пациенты отмечают сильную боль в правой подвздошной области из-за сотрясения воспаленной брюшины. Объективных симптомов, свойственных только острому аппендициту, не существует. Следовательно, при малейших подозрениях, необходима консультация у опытного специалиста.
Дополнительные симптомы аппендицита
- симптом Ровзинга – при толчкообразных надавливаниях на левую подвздошную область отмечается боль в правой, из-за движения газовых масс по толстой кишке.
- симптом Ситковского – обострение боли во время лежания на левом боку, по причине сдвига слепой кишки с аппендиксом и натяжения брюшины.
- симптом Бартомье-Михельсона – увеличение болевых ощущений, во время пальпации , лежа на левом боку.
- симптом Воскресенского – в правой подвздошной области отмечается повышенная болезненность, при движении рукой, через натянутую рубашку, от области под ложечкой к правой подвздошной области.
- симптом Образцова – болезненность увеличивается во время поднимания правой ноги, лежа на спине.

[23], [24], [25], [26], [27]