Грибковые заболевания глотки
На рубеже XIX-XX вв. уже были описаны почти все основные микозы человека и их возбудители. Имена Вирхова, Груби, Ремарка, Шенлейна, а затем Сабуро тесно связаны с историей становления медицинской микологии. В связи с широким применением антибиотиков, вто
На рубеже XIX-XX вв. уже были описаны почти все основные микозы человека и их возбудители. Имена Вирхова, Груби, Ремарка, Шенлейна, а затем Сабуро тесно связаны с историей становления медицинской микологии. В связи с широким применением антибиотиков, вторая половина XX в. сопровождалась значительным ростом заболеваемости микозами, которые в настоящее время поражают от 5 до 20% взрослого населения (А. Ю. Сергеев, Ю. В. Сергеев, 2003). Среди всех микотических поражений организма человека на втором месте после онихомикоза стоит кандидамикоз слизистых оболочек, до 40% случаев которого, в свою очередь, составляет орофарингеальный микоз (В. Я. Кунельская, 1989).
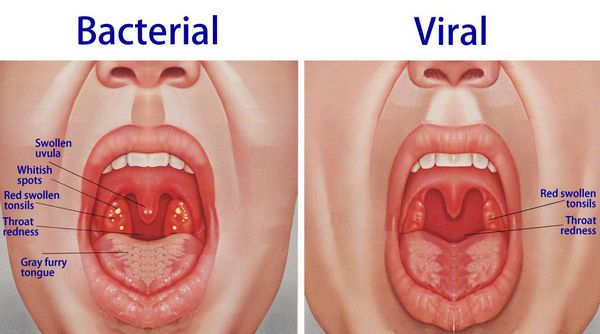
Среди микозов глотки (фарингомикозов) чаще всего (в 93% случаев, по данным В. Я. Кунельской (1989), и в 90%, по данным Т. Н. Буркутбаевой (2002)) встречается кандидоз, вызываемый дрожжевым грибом Candida, объединяющим 20 видов (А. Ю. Сергеев, Ю. В. Сергеев, 2003). У больных фарингомикозом, как правило, выделяют восемь различных видов возбудителей, среди которых «лидируют» четыре основных: С. albicans, C. tropicalis, C. parapsilosis и C. glabrata. Первое место занимает заболевание, которое вызывает С. albicans. Этот вид обнаруживается в полости рта и глотки у 60% здоровых взрослых, чаще у женщин и курящих мужчин. Другие виды Candida по числу выделений от здоровых лиц значительно уступают С. albicans, составляя от 10 до 20% всех случаев орофарингеального кандидоносительства. На втором месте после С. albicans обычно стоит C. glabrata, особенно у пожилых пациентов, реже — C. tropicalis, C. parapsilosis (в последнем случае — почти у 50% детей-кандидоносителей). При орофарингеальном кандидозе у ВИЧ-инфицированных в числе возбудителей чаще появляются редкие виды Candida — С. sare, C. dubliniensis, C. famata, C. lipolytica и C. guilliermondii. Сообщалось также о выделении у больных сахарным диабетом — C. rugosa, от онкологических больных — C. inconspicua и других дрожжевых грибков. При лечении системными антимикотиками и антибиотиками может повышаться доля устойчивых к ним видов, C. glabrata и C. krusei, а также C. kefyr, в том числе выделенных одновременно с устойчивыми штаммами С. albicans (M. D. Richardson, D. W. Warnock, 1997).
Значительно реже — в 5-6% случаев — наблюдается микоз глотки, вызванный микроорганизмом бактериальной природы Leptotrix buccalis и грибами Aspergillus, Penicillium, Mucor и др. В ряде случаев поражение глотки обусловлено двумя и более видами грибов — Pharingomycosis mixta.
Практически все эти виды грибов являются сапрофитами, условно-патогенной микрофлорой, активизируются и становятся возбудителями заболевания при нарушении реактивности организма (И. В. Чумичева, 2003).
Развитие фарингомикоза провоцирует сахарный диабет, системные заболевания крови и желудочно-кишечного тракта, особенно дисбактериоз кишечника. Дефицит бифидобактерий и других молочно-кислых бактерий приводит к нарушению синтеза витаминов группы В и к беспрепятственному заселению грибками не только кишечника, но и других соприкасающихся с внешней средой полостей организма (полости носа, рта, уха). Кроме того, отрицательное влияние оказывают злокачественные новообразования, при которых нарушается баланс витаминов, углеводный и белковый обмен, страдает общая, в том числе антимикотическая, резистентность организма. Особенно часто отмечаются микозы у больных СПИДом, 10% которых умирают от грибковых инфекций. Нередко фарингомикоз глотки и полости рта развивается при длительном и неправильном применении топических глюкокортикостероидов при бронхиальной астме.
В формировании патогенетических механизмов грибкового поражения глотки на первое место выступает перестройка иммунной реактивности — накопление и циркуляция в крови грибковых антител, которые обусловливают реакции немедленного и замедленного типа. Имеет значение и изменение клеточного иммунитета. Немаловажное звено в патогенезе фарингомикоза — специфическая и неспецифическая сенсибилизация и аллергия. Определенную роль здесь играет и травматическое повреждение слизистой оболочки глотки — как фактор, предрасполагающий к развитию грибкового процесса.
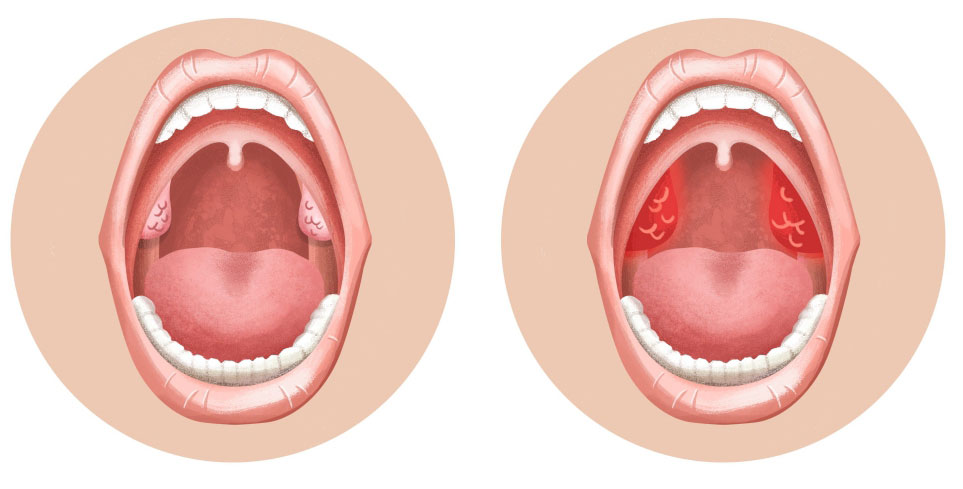
Микотические очаги в глотке обычно локализуются на небных миндалинах, дужках, небной занавеске, задней стенке, языке. Тканевые реакции выражаются атипической гиперплазией эпителия, образованием гранулем, иногда имеющих псевдотуберкулезный характер, а также в некротических изменениях различной степени выраженности. Гиперплазия эпителия в форме гиперкератоза особенно выражена в криптах миндалин на фоне воспалительного процесса в строме и может принимать форму папилломатоза. В тканях слизистой оболочки глотки, языка и строме миндалин определяются грибковые элементы, располагающиеся субэпителиально.
Микроскопия нативного препарата — наиболее простой и надежный способ диагностики микозов, позволяющий не только установить наличие гриба в исследуемом материале, но и отличить сапрофитию от грибкового заболевания. При сапрофитии в препаратах встречаются лишь единичные непочкующиеся клетки, а при микозе в каждом препарате постоянно определяются все элементы грибов: и мицелий, и бластоспоры.
Забор материала из глотки для исследования на грибы производят ушным пинцетом, ушными щипцами Гартмана или ушной ложкой Фолькмана. Недопустимо для этой цели использовать ватный тампон, поскольку основная часть липкого патологического содержимого остается на тампоне, в связи с чем при микроскопическом исследовании или посеве возможен ложноотрицательный результат. Собранный материал осторожно наносят на стерильное предметное стекло. Материал нельзя растирать по стеклу, так как при этом могут быть повреждены нежные элементы гриба, что также снижает достоверность результатов микроскопии. Выполняют микроскопию неокрашенного и окрашенного по Романовскому-Гимзе нативного препарата, посев патологического отделяемого, полученного при соскобе с миндалин или задней стенки глотки, на элективную питательную среду Сабуро с последующим пересевом культур грибов на среду Чанека для идентификации возбудителя. При выделении культуры Candida нередко требуется количественная оценка. В случае актиномикоза при микроскопии находят значительное разрастание грануляционной ткани с актиномицетами.
Иммунологическая диагностика основана на обнаружении антигенов возбудителя в крови. Серологическая диагностика — разновидность иммунологической диагностики, позволяющая обнаружить в крови антитела к компонентам клетки возбудителя. Особенностью иммунологических методов диагностики является то, что серийные наборы антител или антигенных диагностикумов разработаны только для нескольких, наиболее распространенных возбудителей (кандидоза, криптококкоза, аспергиллеза; диформных грибов). К недостаткам методов иммунодиагностики относят недостаточную чувствительность и специфичность. Однако с помощью иммунодиагностики удается, в частности, прослеживать эффективность лечения по снижению титров (А. Ю. Сергеев, Ю. В. Сергеев, 2003).
Микотическое поражение глотки бывает острым, при этом оно, как правило, сопровождается распространенным поражением слизистой полости рта и глотки, и хроническим, при котором поражение нередко является ограниченным в пределах небных миндалин (тонзилломикоз) или задней стенки глотки (фарингомикоз), — различают рецидивирующую и персистирующую формы хронического фарингомикоза. По клинико-морфологической картине фарингомикозы делятся на псевдомембранозные, которые встречаются чаще всего при данной локализации; эритематозные (атрофические), гиперпластические (гипертрофические, или кандидозная лейкоплакия); эрозивно-язвенные встречаются редко (А. Ю. Сергеев, Ю. В. Сергеев, 2003).
Клиническая картина фарингомикоза разнообразна и определяется не столько разновидностью гриба, вызвавшего заболевание, сколько общей и антимикотической активностью организма. Клиника кандидоза, пенициллиоза и аспергиллеза практически идентична (М. Р. Богомильский, В. Р. Чистякова, 2001). Заболевание характеризуется болями в горле, подъемом температуры, гиперемией слизистой оболочки, появлением вначале мелких белых налетов, а затем и обширных некрозов эпителия, возникающих под влиянием поражения его грибами, стойко сохраняющимися при лечении традиционными консервативными методами. На слизистой оболочке видны множественные серовато-белые налеты неправильной формы, располагающиеся на миндалинах, дужках, небе, а также в других местах и снимающиеся с трудом; после их удаления остается эрозированная поверхность. При хронической форме типичные жалобы появляются с характерной цикличностью, через две-три недели. При поверхностном микозе определяется нерезко выраженная гиперемия слизистой оболочки с небольшими участками полупрозрачных или плотных пикообразных налетов сероватого или белого цвета, чаще имеющих творожистый, комковатый характер. Налеты снимаются легко, обнажая гладкую гиперемированную слизистую оболочку. В ряде случаев налеты могут сливаться и уплотняться. После их удаления обнажается слизистая оболочка, кровоточащая при малейшем повреждении, что очень напоминает поражение глотки при дифтерии. При язвенно-пленчатом поражении процесс, как правило, локализуется на инфильтрированных, бугристых миндалинах и распространяется на прилежащие образования. Язвы с неровными краями покрыты белым, легко снимающимся налетом. Регионарные лимфатические узлы (за- и подчелюстные) увеличиваются незначительно и мало болезненны (И. В. Чумичева, 2003).
Нередко такие поражения обнаруживаются не только в глотке, но и в других отделах дыхательного и пищеварительного трактов, что значительно ухудшает состояние больного. Исключительно тяжелым течением, сходным по симптоматике с сепсисом, отличается поражение грибками внутренних органов (В. Я. Кунельская, 1989).
Фарингомикоз часто сочетается с кандидозным поражением углов рта — «заедами», кандидозным хейлитом, глосситом. Красная кайма губ резко гиперемирована, инфильтрирована, имеет поперечную исчерченность, покрыта тонким сероватым налетом. В углах рта — трещины, покрытые творожистыми корочками, болезненные при открывании рта. Заболевание длится 7—12 дней и нередко отличается волнообразным течением. Рецидивирование процесса отмечается в 20—22% случаев (И. В. Чумичева, 2003).
Лептотрихоз глотки выражается образованием шиповидных, остроконечных, очень плотных выростов (стебельчатых пленок в виде шипов) серого или желтовато-серого цвета на поверхности неизмененной слизистой оболочки небных, язычной, глоточной миндалин, боковых валиков и гранул задней стенки глотки, а также на небных дужках. Эти выросты являются следствием ороговения плоского эпителия, отрываются с трудом, по частям и содержат клетки Leptotrix buccalis. Заболевание часто бессимптомное и длительное, иногда больные жалуются на ощущение инородного тела в глотке. Воспалительные изменения слизистой оболочки и лихорадка отсутствуют. Течение болезни упорное (В. Я. Кунельская, 1989).
Актиномикоз характеризуется образованием плотных бугристых инфильтратов темно-красного цвета (специфическая инфекционная гранулема), медленно растущих (иногда процесс проявляется в виде острой флегмоны), располагающихся чаще в области полости рта и шеи, реже в области языка, миндалин, носа и гортани. Со временем происходит нагноение опухоли, образуются абсцессы. В процесс вовлекаются окружающие ткани подбородочной области и щеки, затем опухоль может самостоятельно вскрыться с образованием свища. В содержимом можно найти желто-зеленые друзы гриба. Вследствие воспалительного отека жевательных мышц появляется их тризм; регионарная лимфаденопатия нехарактерна (М. Р. Богомильский, В. Р. Чистякова, 2001).
Кандидомикоз глотки следует отличать от дифтерии, фузоспирохетоза и поражения глотки при заболеваниях крови (В. Я. Кунельская, 1989).
Комплексный метод лечения тонзилло- и фарингомикоза включает три основополагающих принципа.
- Общее и местное использование современных противогрибковых препаратов (при этом отменяют ранее применявшиеся антибиотики).
- Восстановление нарушенного микробиоценоза кишечника.
В коррекции изменений микробиоценоза кишечника, в свою очередь, имеют значение три фактора:- нормализация химических процессов в кишечнике и борьба с условно-патогенной флорой с помощью диеты (продукты с бактерицидным действием), антибактериальные средства, интестопан, мексаформ;
- прием бактериальных препаратов, содержащих живые культуры (бифидумбактерин, колибактерин, лактобактерин);
- повышение неспецифических защитных реакций организма, способствующих формированию здоровой микрофлоры; для этого в комплексной терапии кандидоза от трех недель до трех месяцев используют эубиотики (аципол, бактисубтил, хилак-форте, линекс).
В большинстве случаев лечение фарингомикоза начинают с назначения местной терапии, а затем, при необходимости, подключают системную терапию производными азолов: флуконазол (дифлюкан, микосист, флюкостат, флюмикон) по 100 мг/сут, кетоконазол (низорал) по 200 мг/сут, а также итраконазол по 100 мг/сут и др. При этом системные препараты принимают в течение одной—трех недель от одного до трех курсов (L. L. Patton et al., 2001). Антимикотическое действие этих препаратов основано на нарушении синтеза эргостерина (микостатическое) или связывании его (микоцидное) с эргостерином — основным компонентом клеточных мембран грибов.
Препараты для местной этиотропной терапии делятся на антисептики и антимикотики. Продолжительность лечения острых форм местными антимикотиками составляет обычно две-три недели, антисептиками — несколько больше. Лечение проводят до полного исчезновения клинических проявлений, а затем продолжают еще в течение недели (H.-J. Tietz, 2002).
Антисептики с противогрибковым действием обычно назначают в форме смазываний и полосканий. Смазывания проводят 1-2% водными растворами бриллиантового зеленого или метиленового синего, нанося их на предварительно высушенную поверхность слизистой. Эти препараты широко распространены и доступны, однако по эффективности уступают антимикотикам, к ним быстро развивается устойчивость, а непрерывное их использование ведет к раздражению слизистой. Более эффективен разведенный в два-три раза раствор Люголя, 10—15% раствор буры в глицерине. Полоскания растворами марганцево-кислого калия (1:5000), 1% борной кислоты проводят два-три раза в день или после каждого приема пищи (М. Р. Богомильский, В. Р. Чистякова, 2001). Местные антисептики рекомендуется чередовать каждую неделю. Более эффективны современные антисептики — 0,12% хлоргексидина биглюконата или 0,1% раствора гексетидина, который выпускается также в виде аэрозоля. Для полосканий необходимо 10—15 мл любого из этих растворов, процедуру выполняют на протяжении 30—60 с после приема пищи дважды в день. Аэрозоль распыляют в течение 1-2 с. В отличие от полосканий с антимикотиками, растворы антисептиков нельзя глотать.
Антимикотики — полиеновые антибиотики (нистатин, леворин, амфотерицин, натамицин и др.) и имидазольные производные (флуконазол, кетоконазол, клотримазол) — назначают в виде растворов, аэрозолей, капель, обычных и жевательных таблеток. Необходимо объяснить больному, что любой препарат для местного лечения должен как можно дольше оставаться в полости рта. Таблетки нистатина следует разжевывать и долго держать кашицу во рту. При быстром проглатывании они не оказывают никакого действия на микотический процесс в глотке, так как не всасываются через кишечную стенку.
Имеется предварительное сообщение об эффективности топического нестероидного препарата бензидамина, выпускаемого в виде спрея и раствора для полоскания. Он обладает противовоспалительным и местно-анестезирующим действием, способствует эпителизации. Орошение бензидамином проводят три—шесть раз в день за час до или через час после еды (И. П. Петрова, А. И. Мащенко, 2002). Однако статус данного исследования не позволяет сделать окончательное заключение об эффективности препарата.
При распространенном кандидозе глотки не рекомендуют проведение оперативных вмешательств на лимфатическом глоточном кольце, промывание лакун миндалин, УВЧ- и СВЧ-терапию, паровые ингаляции, компрессы на шею, а также использование антибиотиков пенициллинового и тетрациклинового ряда (М. Р. Богомильский, В. Р. Чистякова, 2001). При лептотрихозе производят удаление, крио- или лазеродеструкцию патологических структур лишь на небных миндалинах. В случае актиномикоза назначают комплексное лечение: антибактериальную и противогрибковую терапию, йодистые препараты внутрь, широкое вскрытие, дренирование и промывание антисептиками воспалительных инфильтратов, иммунотерапию (инъекции актинолизата). В тяжелых случаях проводят рентгенотерапию.
Выработаны следующие рекомендации по профилактике орофарингеального кандидоза.
Длительность курсов антибиотикотерапии должна быть достаточной для эрадикации бактериального возбудителя, но не более. Не следует профилактически назначать антибиотики, в частности при респираторных вирусных инфекциях. При назначении повторных курсов антибиотикотерапии показано обязательное проведение сопутствующей противогрибковой терапии.
Необходим контроль за состоянием слизистой оболочки ротоглотки при лечении местными и системными кортикостероидами; при лечении бронхиальной астмы применяются небулайзеры.
Следует тщательно после каждого приема пищи полоскать рот кипяченой водой, 2-3% раствором питьевой соды, слабым раствором марганцево-кислого калия, а также чистить зубы пастами, содержащими противомикробные добавки.
Необходимо своевременно проводить лечение кариеса, периодонтита, хронического тонзиллита и других заболеваний полости рта и глотки (А. Ю. Сергеев, Ю. В. Сергеев, 2003).
По вопросам литературы обращайтесь в редакцию
И. И. Акулич, кандидат медицинских наук
А. С. Лопатин, доктор медицинских наук, профессор
ЦКБ МЦ УД Президента РФ, МоскваГрибковый тонзиллит лечение
Все мы сталкивались не раз с проблемой лечения боли в горле, особенно в детстве. И у каждого из нас остались в памяти воспоминания, как фрагмент картинки из кино, теплая постель, чай с малиной и тревожная мама, которая с болью в сердце следит за тобой, прикладывая холодное полотенце ко лбу, пытаясь снизить жар, т.к. обычно такие инфекционно-воспалительные заболевания полости рта сопровождаются высокой температурой. Так что же служит причиной возникновения ангины и как можно справиться с последствиями этого заболевания, чтобы не спровоцировать осложнения.
По данным медицинской статистики на инфекционно-воспалительные заболевания полости рта и горла приходится в среднем 30% от общего числа заболеваний ЛОР-органов. Основными возбудителями такого рода инфекций в горле являются бактерии, так называемые патогенные микроорганизмы стафилококки и стрептококки, которые без труда могут попасть на слизистую горла и спровоцировать воспаление, особенно у детей, которые традиционно входят в «группу риска». Но кроме патогенов бактериальной природы, осложнить течение заболеваний горла могут и дрожжеподобные грибки группы Candida albicans и плесневые грибы рода Aspirgillius, которые трудно поддаются лечению и требуют в первую очередь проведения диагностических мероприятий, по выявлению возбудителя инфекции, как бактериальной, так и инфекционной природы, спровоцировавшего воспаление, и подбора схемы лечения, которая сможет подавить одновременно два возбудителя. И такие заболевания, как фарингомикозы и ларингомикозы стоят в ряду социально-значимых заболеваний, т.к. требуют индивидуального подхода к терапии.
Обычно, наличие допустимого количества условно-патогенных микроорганизмов продуцирующих на слизистых оболочках носоглотки, гортани и горла служат естественным барьером от попадания внешней инфекции в организм, но в результате воздействия внешних и внутренних факторов, их объем может увеличиться, а вследствие дополнительного инфицирования бактериями и патогенными микроорганизмами, могут развиваться заболевания инфекционной и бактериальной природы, в том числе и отягощенные грибковой инфекцией, как микоз горла или кандидамикоз.
Следует обратить внимание на то, что грибы рода Candida распространены достаточно широко и вследствие этого возможность получить данную инфекцию в местах общего пользования через общие предметы, продукты питания, в том числе и воздушно-капельным путем достаточно велико. Кроме того, развитию такого рода инфекций могут послужить и такие причины, как бесконтрольный и длительный прием антибиотиков без особых показаний, реже нарушение гормонального фона и эндокринной системы, сниженный иммунитет, частые болезни вирусной природы, детский возраст, в т.ч. и неправильно подобранная терапия ЛОР-заболеваний.
Грибковые поражения горла отличаются от симптомов обычной ангины бактериальной природы по виду налета, который напоминает творог. Его легко убрать, но под ним возникает воспаленная слизистая, с проявлением покраснения и язв. А если грибковая инфекция горла вызвана грибами рода Aspirgillius, то такой налет снять достаточно сложно и он имеет желтоватый оттенок. Следует отметить, что локализации грибковой инфекции в полости рта и горла, характерно и проявлением симптомов обычной ангины.
Выявить на ранней стадии грибок в полости рта и горла достаточно сложно, т.к. в начале заражения он обычно не проявляется, только по мере увеличения колоний. Характерные симптомы начинают проявляться постепенно, в виде дискомфорта, першения, жжения и сухости в горле, возникновения болевого синдрома во время глотания. Кроме того, отмечается наличие налета белого цвета в гортани, на миндалинах, гландах и языке, а также возникновение эрозивных поверхностей в виде язв и трещин на слизистой горла. Традиционно повышается температура, появляются головные боли, возникает отек слизистой носоглотки, а также характерные симптомы общего отравления и интоксикации.
У детей течение грибковой ангины происходит значительно тяжелее, чем у взрослых, т.к. в детском возрасте особенно сильно проявляются явления интоксикации в организме и болевой синдром. Ребенок становится ослабленным, более капризным, отказывается от еды. Кроме того, при снятии налета у детей со слизистой, нежная кожа может травмироваться, и иногда могут возникнуть незначительные кровотечения. Также у детей велика вероятность проявления дисбактериоза и диареи, ввиду того что дрожжеподобные грибки рода Candida могут переселиться и в кишечный тракт и спровоцировать явления интоксикации и характерные симптомы отравления.
Первичную диагностику на наличие грибков в горле для начала можно осуществить самостоятельно, проведя осмотр полости рта и горла, на предмет наличия налета белого цвета. Но важно помнить, что правильно поставить диагноз может только врач, т.к. только с помощью лабораторной диагностике можно выявить патоген, вызвавший инфекционно-воспалительные процессы в носоглотке и полости рта и подобрать нужную схему терапии данного заболевания.
Инструментального исследования или лабораторная диагностика включает следующие исследования:
1. Лабораторное микологическое исследование – анализ биоматериала (мазок из зева), дает наиболее точное определение возбудителей, вызвавших грибковое поражение горла.
2. Кожная проба с грибковыми аллергенами проводится путем введения аллегопробы грибов под кожу. Данный метод исследования необходим для установления наиболее точного диагноза и также выявления хронической стадии заболевания.
3. Иммунологическая проба проводится для обнаружения в крови антител к грибку.
Данные исследования наиболее информативны, и дадут специалисту подобрать правильную тактику лечения возникших поражений слизистой горла колониями грибов.
После постановки врачом правильного диагноза и выявления возбудителя инфекции следующим этапом к выздоровлению является лечение грибкового поражения. Основная цель – это избавление от большого количества патогенов в горле, восстановление микрофлоры, целостности слизистых оболочек и укрепление иммунитета. Лечение грибковой ангины проводится комплексно, совмещая традиционные медикаментозные методы в совокупности с соблюдением сбалансированного питания. В первую очередь назначаются противогрибковые средства, и если данная терапия не дает должного эффекта назначают антибиотики. Курсовое лечение может длиться до 2-х недель, но при острых формах заболевания необходимо назначения дополнительной терапии в виде витаминов, противоаллергических средств и пробиотиков содержащих бифидо- и лактобактерии для восстановления нормальной микрофлоры ЖКТ. Кроме того, дополнительно назначаются местные антисептические средства.
Одним из таких препаратов, хорошо зарекомендовавший себя при лечении ЛОР-заболеваний и в том числе при гнойно-воспалительных инфекциях полости рта, носоглотки и горла является современный противовоспалительный препарат растительного происхождения Абисил, созданный на основе природных терпеноидов пихты сибирской. Препарат обладает выраженным противовоспалительным, антибактериальным, обезболивающим, ранозаживляющим, антиэкссудавтивным действиями. Следует особенно отметить, что при микробиологических исследованиях у препарата Абисил был выявлен широкий спектр антибактериальной активности, в отношении грамположительных и грамотрицательных штаммов и различных видов патогенных микробов, часто вызывающих гнойно-воспалительные заболевания. Особенно Абисил чувствителен к стафилококкам и стрептококкам, которые являются основными патогенами при заболеваниях горла, в частности гнойной ангины. Кроме того, у препарата была выявлена и противогрибковая активность в отношении дрожжеподных грибов рода Candida и к плесневым грибам Aspirgillus. Но наиболее ценно в нем то, что у микроорганизмов к препарату не появляется устойчивость, и поэтому он может применяться и в сложных случаях, когда воспаление вызвано антибиотикоустойчивой микрофлорой. Обладая комплексным и многонаправленным действием, Абисил способствует избавлению от гнойной ангины в короткие сроки и в том числе от ангины, отягощённой грибковой инфекцией. И в большинстве случаях, когда традиционная терапия лечения грибковой ангины, включающая одновременный прием антибиотиков и антимикотиков не дает должного эффекта, то терапия Абисилом выступает как альтернатива антибиотикотерапии и показывает положительный эффект при лечении данных патологий. Кроме того, Абисил способствует восстановлению активации защитных функций слизистой оболочки и восстанавливает баланс микрофлоры носоглотки, в отличии о местных синтетических антисептиков, которые подавляют, как патогенную, так и условно-патогенную микрофлору слизистой носоглотки и горла.
Препарат не накапливается в организме, не оказывает тератогенного и эмбриотоксического действия и поэтому может применяться во всех возрастных группах, в т.ч. и у детей, и показан к применению при лечении гнойно-воспалительных инфекций горла. Но в любом случае, для оказания эффективной помощи и назначения терапии грибкового поражения горла необходимо консультация врача и его наблюдение в ходе проводимого лечения. Следует отметить, что лечение Абисилом отличается простотой и доступностью. При тонзиллите, ларингите, фарингите, рекомендуется орошать препаратом слизистые оболочки рта 2-3 раза в день после еды. Сделать это можно с помощью пипетки или шприцем через специальную насадку, распределяя Абисил в количестве 1-2 мл на область небных миндалин и прилегающих небных дужек, гортани и глотки. При этом дополнительно необходимо по 2-3 капли препарата закапать в нос. Срок лечения проводиться в течение 1-3 недель. При хроническом течении заболевания можно повторить курс лечения через 1-2 месяца. После процедуры не рекомендуется принимать еду, пить и полоскать рот в течение 3-4 часов. При грибковых поражениях ротовой полости рекомендуется обрабатывать 3-4 раза в день пораженные места слизистой рта ватным тампоном, смоченным препаратом. Кроме того, эффективно и втирание препарата Абисил в переднюю часть шеи, в область подчелюстных и шейных лимфатических узлов. В редких случаях может возникнуть кратковременное чувство жжения в месте нанесения препарата, но оно быстро проходит. Комбинировать препарат с другими наружными средствами не рекомендуется.
Еще одной составляющей полноценной борьбы с грибковыми поражениями полости рта и горла является сбалансированное питание, дополнительно помогающее избавиться от микоза. Дело в том, что грибки могут питаться продуктами, которые мы употребляем в пищу и поэтому при формировании рациона при лечении грибковой ангины следует исключить такие продукты, которые могут спровоцировать рост грибков, таким образом, лишив их дополнительной подпитки. Исключить из питания в первую очередь следует алкоголь, сахар, сдобные продукты, выпечку, сладости, сгущенку, джемы и варенье, молочные продукты, а также консервированные продукты, содержащие уксус. А в рацион питания необходимо включить следующие продукты: мясо, рыбу, яйца, крупы, бобовые, свежие овощи и зелень, чеснок, специи, минеральную воду и чай.
Следует обратить внимание на то, что при неправильной терапии или пренебрежении назначенного лечения врачом можно спровоцировать осложнения течения заболевания, при которых происходит разрушение слизистой горла и появления на ней открытых ран и язв, в которые может попасть повторно инфекция и спровоцировать вторичное инфицирование в виде бактериального воспаления. Повторное воспаление характерно возникновением гнойниковых очагов и абсцессов гортани. Кроме того, развитие грибков в организме может вызвать и реакцию в виде аллергии, а чаще всего может возникнуть микотическая экзема, которая проявляется в виде шелушения и возникновением воспаления и ран на коже. Еще одним осложнением может быть возникновение рецидивирующей ангины, которая может проявляться с частой периодичностью 1 раз в 1-1,5 месяца, до 10-12 раз в год, и связано это с жизненным циклом грибка.
Какие же профилактические мероприятия необходимо соблюдать, чтобы грибок в горле не стал развиваться дальше и не перерос в хроническое заболевание с частыми рецидивами. В первую очередь, необходимо следить за гигиеной и чистотой полости рта, избегать контактов с инфицированными людьми. Принимать антибиотики только по назначению врача, не заниматься самолечением и не принимать антибиотики дольше прописанного курса. Взять за правило посещать стоматолога для профилактического осмотра полости рта и приступать к лечению заболевания сразу, не оттягивая на потом, и не забывайте укреплять иммунитет. Самое главное правило при лечении грибкового поражения полости рта и гортани выявление причины заболевания, ликвидация возбудителя и соблюдение назначенной врачом терапии и комплекса мер профилактики, чтобы в дальнейшем не возникли возможные рецидивы и осложнения.
Кандидозный тонзиллит

Грибковый тонзиллит составляет до 30% инфекционных заболеваний миндалин и глотки. Часто болеют дети из-за незрелости иммунной системы 1 .
В 90% случаев грибковые поражения глотки вызваны именно грибом Candida Albicans 2 .
Причины кандидозного тонзиллита
Возбудителем является гриб рода Candida Albicans, который является нормальным обитателем полости рта. Если его количество резко увеличивается, появляется кандидоз.
- Курение
- старые зубные протезы и неправильный уход за ними
- работа на вредном производстве
- заболевания эндокринной и пищеварительной систем (гастрит, сахарный диабет, рефлюксная болезнь)
- сердечная недостаточность
- иммунодефицитные состояния
- длительный, бесконтрольный прием антибиотиков и кортикостероидов
- множественный кариес и его осложнения, обилие зубного камня и налета
- часто болеют люди, которые много говорят на работе – лекторы, певцы, учителя 3
Классификация кандидозного тонзиллита
Выделяют острую и хроническую формы кандидозного тонзиллита.
Также по клиническим проявлениям выделяют следующие формы:
Симптомы кандидозного тонзиллита
- Белый налет на миндалинах
- Жжение и сухость в горле
- Першение
- Отек слизистой оболочки миндалин
- Температура (чаще до 37,5°С)
- Слабая боль в горле, усиливающаяся при приеме раздражающей пищи
- Осиплость, редко кашель
- Увеличение лимфоузлов шеи
Только миндалины поражаются крайне редко, обычно поражается полость рта (возникает стоматит– заболевание слизистой оболочки полости рта, хейлит - заболевание губ, глоссит - заболевание языка). Чаще всего кандидозный тонзиллит не сопровождается общими проявлениями.

Острая псевдомембранозная форма
Самая распространенная, ее также называют «молочница». При данной форме во рту образуются белые крупинки, а затем пленки налета, похожего на творог, под налетом находится красная, иногда кровоточащая слизистая.
При гипертрофической форме
Происходит разрастание слизистой оболочки, при атрофической форме слизистая напротив истонченная и сухая. При обеих формах на слизистой образуется тонкий белый слой налета.
Эрозивно-язвенная форма
Налет покрывает не только миндалины, но и переходит на небо и небные дужки. 4
Хроническая форма
Часто наблюдается у больных с иммунодефицитными состояниями. Течение заболевания длительное, оно плохо поддается лечению, часто поражен весь рот и глотка, миндалины застойно-красного цвета, а пленки налета трудно снимаются.
Диагностика кандидозного тонзиллита
Диагноз ставится на основании жалоб, данных осмотра, а также мазка, взятого с пораженного участка. Это делается также для того, чтобы выбрать подходящий препарат.
Профилактика кандидозного тонзиллита
- 1. Своевременное лечение острых форм простудных заболеваний
- 2. Наблюдение и терапия хронических заболеваний
- 3. Прием антибиотиков и кортикостероидов только по назначению врача
- 4. Прием антибактериальных препаратов должен обязательно сопровождаться приемом пробиотиков
- 5. Прием витаминов, особенно, витамина С
- 6. Отказ от курения и других вредных привычек
- 7. Достаточное, рациональное питание
- 8. Ограничение чрезмерного потребления сладкого
- 9. Лечение кариеса, замена старых зубных протезов, снятие зубных отложений
Тантум ® Прополис
В качестве пищевой добавки можно использовать пастилки Тантум Прополис, они содержат цинк и витамин С, который способствует повышению иммунитета и регенерации тканей, что особенно актуально в осенне-зимний период. Прополис обладает противовоспалительным и противогрибковым действием, что позволяет снизить риск возникновения грибковых заболеваний. 5

Узнать больше
Лечение кандидозного тонзиллита
Лечение включает общую и местную терапию.
Общее лечение
- 1. Противогрибковые препараты системного действия (т.е. принимают внутрь) Важно! Назначает только врач.
- 2. Жаропонижающие, обезболивающие препараты при необходимости
- 3. Комплекс витаминов
- 4. Щадящая диета
- 5. Отказ от курения
Местное лечение
- 1. Местные противогрибковые препараты в виде кремов, растворов
- 2. Антисептики
- 3. Лечение кариеса и его осложнений
- 4. Щадящая диета
- 4. Физиотерапия
ТАНТУМ ® ВЕРДЕ для лечения кандидозного тонзиллита
ТАНТУМ ® ВЕРДЕ обладает противовоспалительным, обезболивающим и противогрибковым действием, эффективен в том числе против грибов Candida Albicans.
ТАНТУМ ® ВЕРДЕ представлен в форме спрея, раствора для полоскания и таблеток.
Форма спрея удобна при обработке миндалин, действующее вещество доставляется прямо на пораженную область.
При рассасывании таблеток ТАНТУМ ® ВЕРДЕ действие лекарства продолжается около 9 минут, что позволяет препарату действовать дольше.
Часто кандидозный тонзиллит сопровождается поражением полости рта, поэтому использование раствора для полосканий Тантум ® Верде позволит обработать сразу все пораженные участки ротовой полости б,7,8 .
Боль в горле
Роза Исмаиловна Ягудина, д. ф. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.

Одной из наиболее распространенных жалоб в осеннее-зимний и, как ни странно, в летний периоды является боль в горле. Причинами возникновения болезненных ощущений могут стать различные патогенетические процессы, происходящие в организме человека, а летом – еще и нарушение экологической обстановки (влажный, запыленный воздух, кондиционеры). Наиболее частыми разновидностями поражений горла являются ларингит, фарингит и тонзиллит. Последнее из перечисленных заболеваний – это воспаление небных миндалин. Тонзиллит является самой распространенной причиной болей в горле, более того, нередко воспаление имеет хроническую форму течения.
Причины и механизм возникновения тонзиллита
Боль в горле, как считают сами пациенты, всегда связана с переохлаждением. Однако этиология развития поражений ротоглотки весьма разнообразна: от бактерий до вирусов. Возникновение болевого синдрома в этих случаях практически всегда связано с поражением небных миндалин, располагающихся на боковых стенках ротоглотки – стыке респираторного и пищеварительного трактов. Миндалины имеют множество лакун, в которые открываются крипты, или мешки, имеющие дихотомическое деление и погруженные в глубину миндалин. Такое строение миндалин способствует скоплению в них различных экссудатов. Небные миндалины не имеют приводящих лимфатических сосудов, так как сами активно продуцируют лимфоциты. Также небные миндалины принимают активное участие в формировании местного и общего иммунитета.
- Первичные – обычные, простые, или банальные ангины. Проявляются острыми воспалительными заболеваниями, имеющими признаки поражения только лимфаденоидного кольца глотки.
- Вторичные – симптоматические ангины. Поражение миндалин при скарлатине, дифтерии, инфекционном мононуклеозе и др., а также при заболеваниях крови – лейкозе, агранулоцитозе, острых инфекционных заболеваниях.
- Специфические – ангины, вызванные специфическими инфекциями (грибковая ангина, ангина Симановского-Плаута-Венсана).
Механизм распространения инфекции – воздушно-капельный, в основном происходит при кашле, чихании, поцелуе, пользовании одной посудой, полотенцами и пр. Наиболее частой причиной развития хронического тонзиллита является β-гемолитический стрептококк группы А, другими возбудителями – St. Aureus, H. influenzae, M. Catarrhalis, N. Gonorrhoeae, C. haemolyticum, M. Pneumoniae, C. pneumoniae, Toxoplasma, анаэробы, аденовирусы, цитомегаловирусы, вирусы герпеса и др. Хронический тонзиллит не всегда является следствием перенесенной ангины. В большинстве случаев он развивается незаметно, маскируясь под другие заболевания (ОРВИ, стоматит и др.). При прогрессировании тонзиллита медленно происходит замещение паренхимы миндалин соединительной тканью, образуются инкапсулированные очаги некроза, в воспаление вовлекаются регионарные лимфатические узлы. Выделяют несколько форм и видов хронического тонзиллита с различными симптомами.
Наличием только местных признаков характеризуется тонзиллит простой формы (начальная стадия)
- жидкий гной или казеозно-гнойные пробки в лакунах миндалин (иногда с запахом);
- миндалины небольшие, иногда гладкие или с разрыхленной поверхностью;
- стойкая гиперемия краев небных дужек (признак Гизе);
- отек краев верхних отделов небных дужек (признак Зака);
- утолщенные, валикообразные края передних небных дужек (признак Преображенского);
- сращение и спайки миндалин с дужками и треугольной складкой;
- увеличение отдельных регионарных лимфатических узлов, иногда болезненных при пальпации (при отсутствии других очагов инфекции в этом регионе).
Также на этой стадии могут обостряться другие, не связанные с тонзиллитом заболевания, которые могут иметь серьезные последствия.
Токсико-аллергическая форма I (ТАФ I) – обусловлена неоднократно перенесенными ранее ангинами. Помимо местных признаков (таких же, как и на начальной стадии), развиваются общие токсико-аллергические явления:
- субфебрильная температура тела (периодически);
- слабость, недомогание;
- повышенная утомляемость, снижение трудоспособности;
- периодические боли в суставах;
- увеличение и болезненность при пальпации регионарных лимфатических узлов (при отсутствии других очагов инфекции);
- функциональные нарушения сердечной деятельности (могут проявляться при нагрузках и в покое, но только в период обострения);
- отклонения от нормы лабораторных данных являются непостоянными.
Сопутствующие заболевания в этом случае такие же, как при простой форме, но они не имеют единой инфекционной основы с хроническим тонзиллитом.
Токсико-аллергическая форма II (ТАФ II) – характеризуется местными признаками, присущими простой форме, и общими токсико-аллергическими реакциями:
- периодические функциональные нарушения сердечной деятельности (на ЭКГ регистрируются нарушения сердечного ритма, возникают боли в области сердца как на латентной стадии, так и на стадии обострения);
- боли в суставах (как на латентной стадии, так и на стадии обострения);
- субфебрильная температура тела (может быть длительной);
- функциональные нарушения почек;
- отклонения от норм лабораторных данных.
Сопутствующие заболевания могут быть такими же, как при простой форме (не связаны с инфекцией). Течение данной стадии хронического тонзиллита может сопровождаться развитием тяжелых осложнений: паратонзиллярного абсцесса, тонзиллогенного сепсиса и др.
Лечение тонзиллита
Как избавиться от тонзиллита? Небные миндалины играют большую роль в нормальном функционировании иммунной системы, поэтому лечение заболевания в первую очередь должно предусматривать восстановление защитных функций организма. Фармакотерапия хронического тонзиллита включает в себя комплекс мер, направленных на устранение бактериальный среды, купирование воспаления и устранение гнойных пробок со слизистой оболочки глотки. Лечение хронического тонзиллита проходит в соответствии с формой и фазой заболевания (острый тонзиллит, латентный).
NB! Консервативная терапия проводится на начальной стадии заболевания и ТАФ I вне периода обострения и не ранее 1 месяца после него. Больным с ТАФ II показана тонзилэктомия!
Принципы фармакотерапии хронического тонзиллита:
- антибактериальные препараты. Для лечения тонзиллита используются антибиотики различных видов: пенициллиновый ряд (преимущественно – «защищенные») или цефалоспорины (2 или 3 поколение), возможно использование макролидов, реже – фторхинолонов;
- десенсибилизирующие препараты, оказывающие противоотёчное действие на ткани и способствующие облегчению перенесения и улучшению усвояемости назначенной терапии;
- оральные антисептики: мирамистин, октенисепт в разведении 1:5, различные полоскания горла и др. (чем полоскать горло при тонзиллите описано ниже);
- препараты гомеопатического ряда, нормализующие и улучшающие трофику нёбных миндалин;
- препараты, стимулирующие местный иммунитет нёбных миндалин.
Антибактериальная терапия - какие антибиотики принимают при тонзиллите
- Пенициллины: предпочтение в этой группе отдается амоксициллину в комбинации с клавулановой кислотой, так как именно такое сочетание обеспечивает эффективность лечения в случае присоединения к патогенной флоре пениллиназопродуцирующих стафилококков. Однако они неэффективны против метициллин-резистентных штаммов золотистого стафилококка.
- Цефалоспорины: цефепим (IV поколение), цефтриаксон, цефоперазон, цефиксим (III), цефуроксим (II). Первые три ЛС имеют только парентеральные формы выпуска, в то время как цефиксим производится только в форме для перорального приема. Цефуроксим имеет обе формы выпуска.
- Макролиды: азитромицин, кларитромицин, джозамицин. ЛС активны в отношении всех возбудителей, включая пенициллино-устойчивые штаммы.
- Аэрозольные формы антибактериальных ЛС: фузафунгин, активен в отношении гемолитического стрептококка, золотистого стафилококка и Candidaalbicans.
Иммуномодуляторы
Иммуномодуляторы назначаются в составе комплексной терапии. Среди вакциноподобных иммуномодуляторов, активирующих как специфический, так и неспецифический местный иммунитет, применяют препараты, содержащие лизаты тринадцати микроорганизмов (в т.ч. лизаты гемолитического стрептококка, золотистого стафилококка, Candida albicans). Схожий механизм действия (усиление фагоцитоза, увеличение содержания лизоцима, стимуляция выработки иммуноглобулина A) характерен и для назальных спреев, содержащих лизаты бактерий: Streptococcus pneumoniae type I, II , III, V, VIII, XII, Staphylococcus aureus, Neisseria subflava, Neisseria perflava, Klebsiella pneumoniae, Moraxella catarrhalis, Haemophilus influenzae type B, Acinetobacter calcoaceticus, Enterococcus faecium, Enterococcus faecalis, Streptococcus pyogenes group A, Streptococcus dysgalactiae group C, Streptococcus group G. Также применяются природные иммуностимулирующие средства: женьшень, левзея, эхинацея, ромашка, чеснок, прополис, пантокрин. В качестве иммуномодулятора используются и пептиды с иммунорегулирующим, детоксикационным, гепатопротекторным, антиоксидантным действием – аргинил-альфа-аспартил-лизил-валил-тирозил-аргинин, азоксимера бромид, глюкозаминил мурамилдипептид. Широкое распространение в последнее время получили такие фитопрепараты, как тонзирал, тонзилгон.
Антисептики
Растворы для полоскания
Важным этапом лечения боли в горле является санация ротоглотки с помощью разнообразных антисептиков. Лучшим вариантом санации является систематическое (до 8–10 раз в сутки) полоскание горла при тонзиллите антисептическими и противовоспалительными растворами фурацилина, настойки листьев эвкалипта (оказывают противомикробное действие), календулы, прополиса (оказывают антисептическое и противовоспалительное действие), препаратами, содержащими НПВП средство бензидамин и т. п.
Спреи и леденцы
Упомянутый выше бензидамин выпускается не только в форме раствора, но и в виде спрея, обеспечивающего так называемую «точечную» санацию ротоглотки. Другие спреи, применяющиеся при боли в горле, содержат гексэтидин, повидон-йод, смеси камфоры, левоментола, хлоробутанол и масла эвкалипта.
Другой удобной местной формой санации горла являются таблетки для рассасывания и пастилки на основе тех же антисептиков (комбинация сухого экстракта шалфея с эфирным маслом, амбазон, хлоргексидин в комбинации с тетракаином и витамином C). Как правило, помимо обезболивающего эффекта, таблетки и леденцы оказывают бактерицидное, местно-анестетическое и иммуномодулирующее действие. Основой для местных препаратов для рассасывания также могут быть препараты группы ПНВП: флурбипрофен, ацетиламинонитропропоксибензол, бензидамин.
Антиоксиданты
Антиоксиданты при лечении боли в горле применяются для улучшения метаболизма, восстановления работы ферментных систем и уменьшения разрушительного действия свободных радикалов и перекисных соединений, а также для повышения иммунитета (рутинсодержащие комплексы, витамины группы А, Е, С, микроэлементы Zn, Mg, Si, Fe, Ca, биодобавки, и др.).
Критерии эффективности лечения
Показателями того, что проводимое лечение обладает достаточной эффективностью, являются:
- исчезновение гноя и патологического содержимого в небных миндалинах;
- уменьшение гиперемии и инфильтрации небных дужек и небных миндалин;
- уменьшение или исчезновение регионарных лимфоузлов.
Но даже в этом случае курсы лечения лучше проводить не менее трех раз в год, особенно в период межсезонья.
Однако если у больного даже с простой формой хронического тонзиллита или ТАФ I возникает рецидив, то после первого курса лечения в небных миндалинах сохраняется гной, происходит образование казеозных масс, поэтому необходимо обсудить с пациентом возможность проведения тонзиллэктомии.
Таким образом, консервативное лечение хронического тонзиллита должно в какой-то мере рассматриваться как этап подготовки больного к тонзиллэктомии при хроническом тонзиллите ТАФ I, а при простой форме (при наличии положительного результата лечения) нужно научить пациента поддерживать миндалины в удовлетворительном состоянии – то есть проводить профилактику хронического тонзиллита. Многих интересует, как вылечить хронический тонзиллит раз и навсегда. К сожалению, универсальных рецептов для лечения хронического тонзиллита нет, так как это очаговая инфекция, которая постоянно снижает иммунитет и в любой момент может вызвать обострение состояния больного.
Таблица 1. Список лекарственных препаратов для лечения хронического тонзиллита у взрослых и детей (группа Rx)
МНН
ТН
Пенициллиновый ряд
Панклав 2Х, Панклав, Аугментин ® , Аугментин ЕС, Аугментин ® СР, Амовикомб ® , Арлет ® , Амоксиклав ® Квиктаб, Амоксиклав ® , Экоклав ® , Флемоклав Солютаб, Фибелл, Рапиклав, Ранклав ® , Медоклав, Ликлав, Кламосар, Верклав, Бактоклав, Амоксициллин+клавулановая кислота-Виал, Амоксициллин+клавулановая кислота, Амоксициллин + клавулановая кислота Пфайзер
Цефалоспорины
II поколение
Цефурус ® , Цефуроксим Каби, Цефуроксим, Цефурабол ® , Цефуроксим Дж, Цетил Люпин, Супер, Проксим, Ксорим, Кефстар, Кетоцеф, Зиноксимор, Зинацеф ® , Зиннат ® , Аценовериз ® , Антибиоксим, Аксосеф ® , Аксетин ®
III поколение
Цефоперазон и Сульбактам Спенсер, Цефоперазон и Сульбактам Джодас, Цебанекс, Сульцефазон, Сульцеф, Сульперацеф ® , Сульперазон, Сульмовер ® , Сульзонцеф ® , Пактоцеф
Цефпар, Цефоперус ® , Цефоперазон-Виал, Цефоперазон-Аджио, Цефоперазон, Цефоперабол ® , Цефобид ® , Цеперон Дж, Операз, Мовопериз, Медоцеф, Дардум
Цефтриаксон-Промед, Цефтриаксон-ЛЕКСВМ ® , Цефтриаксон-КМП, Цефтриаксон-Джодас, Цефтриаксон-Дарница, Цефтриаксон-Виал, Цефтриаксон Эльфа, Цефтриаксон Протекх, Цефтриаксон Каби, Цефтриаксон ДС, Цефтриаксон Дансон, Цефтриаксон, Цефтриабол ® , Цефсон, Цефограм, Цефатрин, Цефаксон, Хизон, Триаксон, Тороцеф ® , Терцеф ® , Стерицеф, Роцефин ® , Офрамакс ® , Мовигип, Медаксон, Лораксон, Лифаксон, Лендацин ® , Ифицер ® , Биотраксон, Бетаспорина, Аксоне, Азаран
Цефорал Солютаб, Цемидексор ® , Супракс ® , Панцеф, Панцеф ® , Иксим Люпин
IV поколение
Эфипим, Цефомакс, Цефепим-Джодас, Цефепим-Виал, Цефепим-Аджио, Цефепим, Мовизар, Максицеф ® , Максипим ® , Ладеф, Кефсепим,
Макролиды
Экомед ® , Хемомицин, Тремак-Сановель, Суматролид солютаб, Сумамокс, Сумамецин, Сумамед ® форте, Сумамед ® , Сумаклид, Сафоцид, Зи-фактор ® , Зитроцин, Зитролид ® форте, Зитролид ® , Зитноб ® , Зетамакс ретард, Азицид, АзитРус форте, АзитРус, Азитромицин-Маклеодз, Азитромицин-БИ, Азитромицин-OBL, Азитромицин Форте, Азитромицин, Азитрокс ® , Азитрал, Азимицин, Азивок
Экозитрин, Хелитрикс ® , Фромилид Уно, Фромилид, СР-Кларен, Сейдон-сановель, Лекоклар, Коатер, Клеримед, Клацид ® СР, Клацид ® , Класине, Кларомин, Кларицит, Кларицин, Кларитросин, Кларитромицин-Тева, Кларитромицин-Верте, Кларитромицин ретард-OBL, Кларитромицин Пфайзер, Кларитромицин Протекх, Кларитромицин Зентива, Кларитромицин, Кларбакт, Клабакс ® , Клабакс ОД, Киспар ® Зимбактар
Вильпрафен, Вильпрафен солютаб
Более подходящую форму выпуска препарата в данном случае определяет врач
Таблица 2. Список препаратов от хронического тонзиллита на стадии обострения (таблетки, растворы, спреи)
МНН
ТН
Формы выпуска
аэрозоль для ингаляций дозированный
Лизаты микроорганизмов [Candida albicans + Corynebacterium pseudodiphtheriticum + Enterococcus faecalis + Enterococcus faecium + Fusobacterium nucleatum subsp
Лечение тонзиллита

С болью в горле рано или поздно сталкивается каждый человек. Но этот, казалось бы, безобидный симптом может стать причиной серьёзных проблем.
Острый тонзиллит (ангина) — это инфекционное заболевание, вызывающее воспаление миндалин. Статистика показывает, что острой формой болезни страдают около 15% детей. У взрослого населения эта цифра ниже — 5-10%. А вот хроническим тонзиллитом в крупных мегаполисах болеет чуть ли не каждый первый. Почему? Давайте разбираться!
Заболевание тонзиллитом в острой форме, проходящее с повышением температуры тела и сильнейшей болью в горле, более знакомо нам как ангина. При хронической форме больной может долгое время даже не догадываться о наличии у себя этого недуга. Человеку может казаться, что периодически возникающие боли в горле и частые простуды — просто результат ослабленного иммунитета. Такое беспечное отношение к своему здоровью может стать причиной серьезных осложнений и патологий. Чтобы их избежать, необходимо вовремя диагностировать проблему: знать первые признаки, симптомы и лечение.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связиЗачем нужны миндалины?
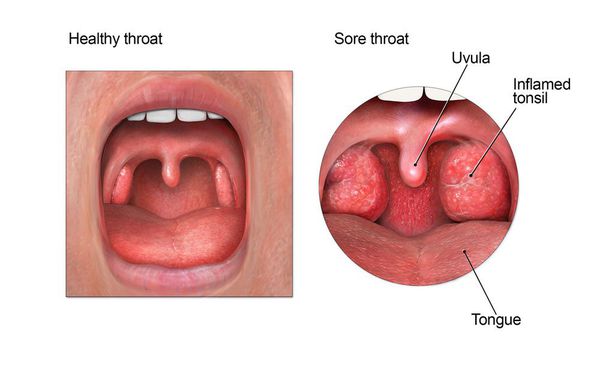
Нёбные миндалины — это составная часть нашей иммунной системы. И главное их предназначение — ограждать организм от проникновения в него болезнетворных бактерий и вирусов. Всего у человека их шесть: нёбные и трубные (парные), глоточная и язычная. По их названиям можно примерно понять, в какой части глотки они расположены. Их общее расположение напоминает кольцо. Это кольцо и выступает как своеобразный барьер для бактерий. Говоря о воспалении миндалин, мы имеем ввиду только нёбные миндалины (они же гланды). На них и остановимся подробнее.
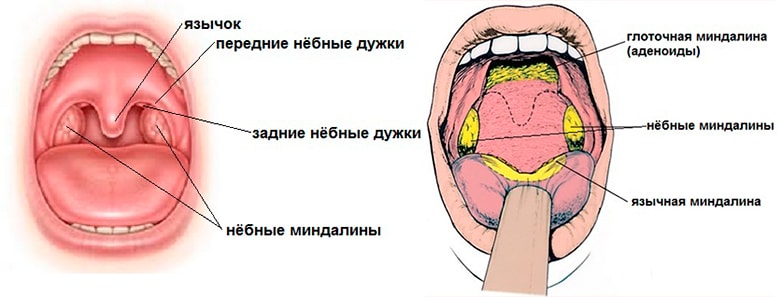
Если широко открыть рот, то в зеркале легко увидеть два образования, похожие на орешки миндаля — миндалины, это и есть гланды. Каждая миндалина состоит из небольших отверстий (лакун) и извилистых каналов (криптов).
Попавшие с воздухом бактерии, контактируя с миндалинами, получают отпор и тут же утилизируются, не успев вызвать вспышку того или иного заболевания. В норме здоровый человек даже не подозревает, что внутри него ведутся настоящие боевые действия. Теперь вы понимаете всю важность миссии нёбных миндалин. Поэтому хороший оториноларинголог никогда не будет спешить с рекомендациями по их удалению. Хотя услышать от врача, говоря о миндалинах: «Нужно удалять!» - явления в наше время нередкое. К сожалению, на сегодняшний день далеко не все клиники могут предложить качественное лечение тонзиллита, да и обращаемость порой зашкаливает. Именно поэтому врачу, порой, проще отмахнуться и направить больного на операцию.
Разновидности тонзиллита.
Заболевание проходит в двух формах - острой и хронической. Острый тонзиллит — это недуг, имеющий инфекционную природу и проявляющийся в остром воспалении миндалины. Причина обострения - стафилококки и стрептококки. Острая ангина у ребёнка и взрослых также подразделяется на катаральную, фолликулярную, лакунарную, язвенно-пленчатую и некротическую.
Хронический тонзиллит — это длительный, непроходящий воспалительный процесс в гландах. Проявляется как следствие перенесённых воспалений, ОРВИ, заболеваний зубов, сниженного иммунитета. Хроническое обострение заболевания у взрослых и детей проходит в трёх формах: компенсированной, субкомпенсированной и декомпенсированной. При компенсированной форме болезнь «дремлет», обострение симптомов тонзиллита случается нечасто. В случае субкомпенсированной формы заболевания обострения случаются часто, болезнь проходит тяжело, нередки осложнения. Декомпенсированная форма характеризуется длительным вялым течением.
Симптомы тонзиллита.
Признак, объединяющий оба типа - это болевые ощущения в горле. Боль бывает как сильно выраженной, так и терпимой. Больной испытывает сильный дискомфорт во время еды при глотании.

Ангина протекает гораздо тяжелее, нежели хроническое заболевание, и сопровождается следующими симптомами:
- повышение температуры тела (до 40°С);
- очень сильная боль в горле;
- увеличенные лимфоузлы;
- скопления гноя на гландах (налёт, гнойнички);
- увеличенные гланды;
- головные боли;
- слабость.
Симптомы и лечение хронического тонзиллита несколько отличаются от проявлений ангины. При хроническом заболевании температура держится на уровне 37°С. Добавляются першение в горле, кашель, неприятный запах изо рта. На гландах присутствует белый налёт. Симптомы менее выражены, так как само течение болезни характеризуется ремиссиями и обострениями. Больной, страдающий хронической формой недуга, теряет работоспособность, быстро устаёт, теряет аппетит. Часто человека мучают бессонницы.
Возможные осложнения.
Обе формы заболевания: и хроническая, и острая, - могут спровоцировать серьёзные осложнения. Одним из наиболее тяжелых последствий заболевания является ревматизм. Практика показывает, что половине пациентов, страдающих ревматизмом, пришлось месяцем раньше лечить тонзиллиты в хронической форме или проводить лечение острых состояний. Сам недуг начинается с невыносимой боли в суставах и повышения температуры тела.
Нередки случаи развития болезней сердца, вызванные тонзиллитом. У пациентов наблюдается одышка, перебои в работе сердечной мышцы, тахикардия. Может развиться миокардит.
Если воспаление переходит на близлежащие от миндалины ткани, проявляется паратонзиллит. Больного при этом мучает боль в горле, поднимается температура. Если инфекция из миндалин распространяется на лимфатические узлы, появляется лимфаденит.
Не долеченный тонзиллит приводит также к заболеваниям почек.
Беременность и хронический тонзиллит.
Здоровье будущей мамы и малыша требует пристального внимания. Осложнения, вызванные заболеванием, могут привести к опасным последствиям вплоть до выкидыша или спровоцировать преждевременные роды. Самолечение в данном случае опасно: необходимо пройти лечение у ЛОРа в клинике. Врач назначит промывания миндалин, обработку их ультразвуком и полоскания горла антисептиками, безопасными для будущей мамы. Физиопроцедуры беременным противопоказаны.

Если вы только планируете беременность, стоит для профилактики провести плановую терапию, чтобы снизить негативное влияние патогенов на гланды. На стадии планирования беременности рекомендуется пройти осмотр обоим родителям, чтобы снизить риск появления этого недуга у ребёнка.
Острый тонзиллит. Лечение.
Самолечение при этом заболевании недопустимо! Чтобы выбрать эффективный метод лечения при обострении, лечить тонзиллит у детей и взрослых необходимо под контролем ЛОР-врача. Следует помнить, что острая форма недуга крайне заразна. При появлении первых признаков заболевания нужно выполнить ряд мероприятий, способствующих скорейшему выздоровлению больного:
- заболевшего необходимо изолировать, поместив в другую комнату. У него должно быть собственное полотенце, бельё и посуда, поскольку болезнь очень заразна;
- в течение периода терапии больному показан строгий постельный режим;
- позаботьтесь о питании больного: пища должна быть не твёрдой, чтобы не причинять излишнее беспокойство больному горлу;
- не забываем про обильное питьё;
- назначается курс антибактериальной терапии («Амоксиклав», «Азитромицин» и др.). Необходимо полностью пропить весь курс антибиотиков, даже если больной почувствовал заметное улучшение;
- для местного лечения применяют препараты с антибактериальным эффектом;
- при лечении горла при тонзиллите показаны препараты «Тантум-верде», «Ингалипт»,
- полоскания антисептиками («Хлоргекидин», «Фурацилин»);
- смазывание миндалин раствором Люголя;
- чтобы снять отёчность с гланд надо принимать препараты от аллергии;
- при температуре тела выше 38°С принимайте жаропонижающие средства на основе ибупрофена или парацетамола.
Лечение хронического тонзиллита.
При терапии этого недуга действует правило: лечить обострение хронического тонзиллита нужно в комплексе с лечением сопутствующих болезней носа и носоглотки. Можно пролечить воспаление гланд, но, например, постоянно стекающая по стенке глотки слизь из-за постоянного воспаления нижних носовых раковин, будет провоцировать новое воспаление.
Клиники лечения тонзиллита предлагают два способа лечения: консервативный и хирургический. При компенсированной и субкомпенсированной формах назначают консервативную терапию. При декомпенсированной форме, когда попробованы все консервативные способы терапии и они не принесли результата, прибегают к удалению гланд. Но лишаясь их, человек теряет естественный защитный барьер, поэтому про хирургический метод нужно говорить в самом крайнем случае.
Медикаментозная терапия хронической формы болезни включает:
- лечение антибиотиками, которые назначает оториноларинголог;
- применение антисептических средств («Мирамистин», «Октенисепт»);
- антигистаминные препараты для снятия отёка гланд;
- иммуномодуляторы для стимуляции ослабленного иммунитета (например, «Имудон»);
- гомеопатические средства («Тонзилгон», «Тонзиллотрен»)
- отвары трав: ромашки, шалфея, череды;
- при необходимости назначают обезболивающие препараты;
- соблюдение диеты (никакой твёрдой пищи, сильно холодной или горячей, исключается алкоголь, кофе и газированные напитки).
Промывание гланд.
Большой положительный эффект оказывает процедура промывания гланд, в результате которой из лакун высвобождается гной и вводится лекарство. Есть несколько способов проведения процедуры.
Самый старый, так сказать, дедовский способ — санация с помощью шприца. Его используют довольно редко ввиду его низкой эффективности и травматичности, по сравнению с появлением более современных методов. Шприц используют когда у пациента имеется сильный рвотный рефлекс или очень рыхлые миндалины.

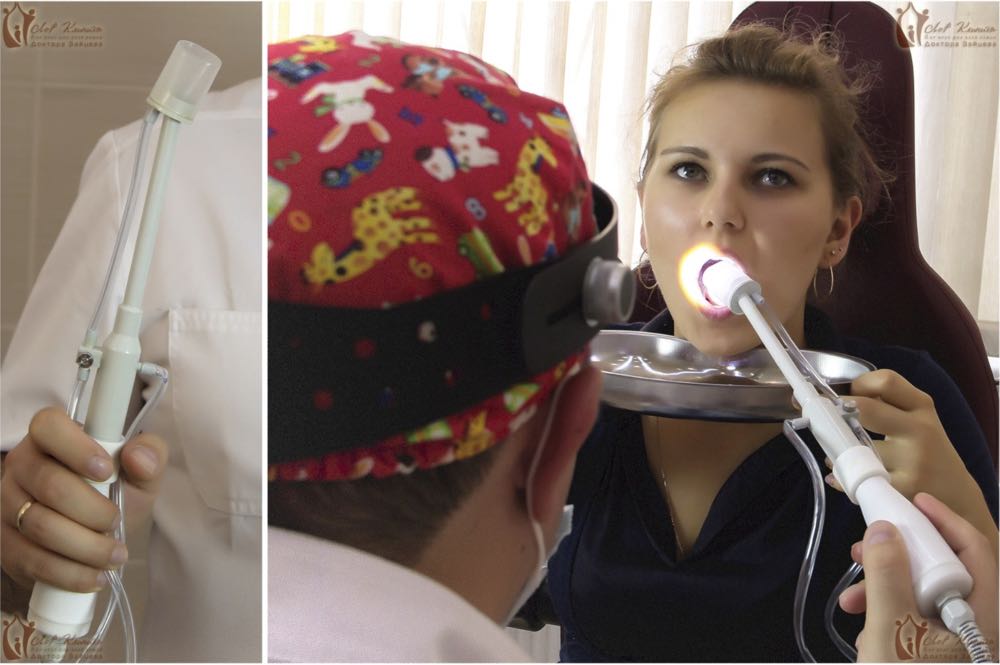
В остальных случаях применяют более действенный метод — вакуумное промывание специальной насадкой аппарата «Тонзиллор».

Но и он не лишен недостатков:
- ёмкость, куда «откачивается» гнойное содержимое гланд непрозрачна, и врачу не видно, до конца ли выполнено промывание;
- особенность строения насадки такова, что при достижении необходимого для полноценного промывания давления, насадка может травмировать гланды.
Наша клиника по лечению тонзиллита предлагает своим пациентам альтернативный безболезненный вариант промывания гланд с использованием улучшенной насадки «Тонзиллор» - это «ноу-хау» нашей клиники. Аналогов нашей насадки нет в других медучреждениях Москвы. В ней устранены недостатки обычной насадки: ёмкость для промывания, которая присасывается к миндалине, имеет прозрачные стенки, и оториноларинголог может видеть, что «выходит» из гланд. Это избавляет от проведения лишних манипуляций. Сама насадка нетравматична, и её можно использовать даже детям со школьного возраста.
Комплексная терапия хронического тонзиллита в «Лор Клинике Доктора Зайцева».
Методика комплексного лечения недуга появилась не сразу. Нашими специалистами на практике были испробованы различные методы лечения тонзиллита. В результате многолетнего опыта по изучению и лечению хронического тонзиллита данная методика прижилась и является наиболее эффективной. Она включает несколько этапов.
Первый этап — анестезия гланд. Миндалина смазывается лидокаином. Второй этап — вакуумное промывание гланд от казеозных масс. Третий этап — лекарственная обработка гланд с помощью ультразвука. Четвёртый этап — орошение гланд антисептиком.
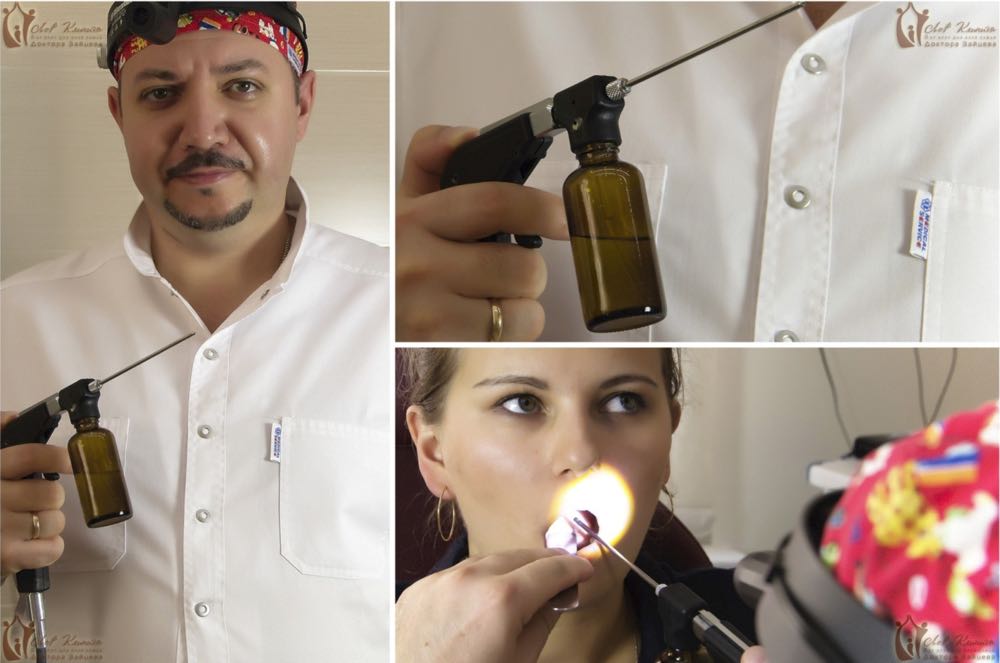
Этап пятый — смазывание поверхности миндалин антисептическим раствором Люголя. Шестой этап — физиотерапия с помощью лазера — эта процедура снимает отёк и воспаление гланд. Следующий этап — виброакустическое воздействие на гланды, благодаря чему кровоток устремляется непосредственно к миндалинам, и с ним выводятся патогенные вещества. Заключительный этап комплексного лечения — сеанс УФО, оздоравливающий гланды и борющийся с патогенами.
Весь сеанс занимает в районе двадцати минут. Для достижения положительного результата пациенту обычно хватает пяти комплексных процедур.
Лечение тонзиллита в Москве
Лечить хронический тонзиллит в Москве, собственно, как и острую форму заболевания нужно только у оториноларинголога. Главное выбрать правильное медицинское учреждение, где вам будет оказана квалифицированная помощь. Лечить тонзиллит в клинике «Доктора Зайцева» значит доверить своё здоровье профессионалам. Современное оборудование и запатентованные методики лечения позволяют оказать максимально эффективную помощь пациентам. Наши цены остаются одними из лучших в Москве, поскольку наш прайс остался на уровне 2013 года. Записаться в клинику можно по телефонам регистратуры ежедневно с 9 до 21 часа либо через онлайн-форму записи на сайте. Приходите, будем рады вам помочь!
Острый тонзиллит - симптомы и лечение
Что такое острый тонзиллит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркушин Д. Е., онколога со стажем в 12 лет.
Над статьей доктора Меркушин Д. Е. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острый тонзиллит (Acute tonsillitis) — заболевание инфекционной природы с воздушно-капельным путем передачи, сопровождающееся выраженным синдромом общей интоксикации, местным проявлением которого служит воспаление одной или нескольких лимфатических фолликул глоточного кольца.
Острый тонзиллит вызывают бактериальные, вирусные и грибковые возбудители, а также бактериальные, вирусно-бактериальные, грибково-бактериальные ассоциации. Источником инфекции является больной или бактерионоситель.
Streptococcus pyogenes, Streptococcus группы A (GAS), является наиболее распространенной причиной бактериального фарингита у детей и взрослых. [1]
Прочие возбудители острого тонзиллита: [2]
- стафилококк (Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheriae);
- анаэробы (синегнойная палочка);
- микоплазмы (m. Pneumoniae);
- хламидии;
- аденовирусы 1–9 типа;
- энтеровирус Коксаки;
- вирус простого герпеса;
- вирус гриппа;
- вирус Эпштейн-Барра и др.
Среди микозов наиболее часто развитие острого тонзиллита вызывают грибы рода Candida в симбиозе с патогенными и условно патогенными кокками.
Язвенно-некротическая тонзиллит вызывается спирохетой Плаута-Венсана в симбиозе с веретенообразной палочкой Венсана.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого тонзиллита
Данное заболевание развивается остро, в среднем за двое суток, с ярко выраженной интоксикацией (общее недомогание, озноб, высокая температура до 38-40 градусов, головная боль, мышечные и суставные боли). На фоне повышенной температуры появляется боль в горле, может отдавать при жевании и глотании в висок и ухо. Регионарные лимфоузлы реагируют увеличением и повышением чувствительности, болезненностью при пальпации.
Осмотр глотки позволяет выявить характерные для заболевания изменения.
При катаральной форме заболевания миндалины увеличены, гиперемированы, наблюдается отек и гиперемия мягкого нёба и нёбных дужек. Налета на поверхности миндалин при этом не выявляется. При фолликулярном тонзиллите воспалительный процесс запускается в мелких лимфаденоидных фолликулах, происходит их нагноение, а потом вскрытие. Осмотр глотки в разгар заболевания выявляет на поверхности миндалин нечётко оформленные желтовато-белые точки.
Лакунарный тонзиллит характеризуется появлением в устьях лакун налётов или экссудата, выступающего на поверхность и покрывающего миндалину в виде островков, трудно удаляемого и оставляющего после себя кровоточащую изъязвленную поверхность.
Следствием фолликулярного и лакунарного тонзиллита может быть фибринозная форма заболевания, когда поверхность миндалин сплошь покрывается налетом.
Если возбудитель проникает в паратонзиллярную клетчатку и формируется инфекция мягких тканей, это может привести к флегмонозному тонзиллиту. Данная форма заболевания сопровождается нарастанием интоксикации, усилением боли в горле, появлением асимметричного отека и увеличением шеи, затруднением в наклоне и поворотах головы, появлением характерного неприятного запаха изо рта. По межфасциальным пространствам шеи гнойный процесс может опуститься до уровня клетчатки средостения и вызвать развитие медиастинита.
Для тонзиллита вирусного происхождения (вирус Коксаки типа А) характерны герпетические высыпания на миндалинах, мягком нёбе и нёбных дужках.
При аденовирусном тонзиллите воспалительный процесс в ротоглотке помимо миндалин распространяется на поверхность нёба, задней стенки глотки.
Такая форма острого тонзиллита, как ангина Симановского–Венсана чаще поражает одну миндалину в виде некротических изъязвлений, которые покрыты серым налетом. Признаки интоксикации при этом выражены слабо.
Для острого тонзиллита при системных заболеваниях кровеносной системы характерен некроз слизистой оболочки миндалин, распространение которого может привести к разрушению не только самой миндалины, но и мягкого нёба и стенок глотки с последующим рубцеванием дефекта. Тяжелое общее состояние больного обычно обусловлено течением основного заболевания. [3]
У маленьких детей (особенно у мальчиков) острый тонзиллит, вызванный стрептококками группы А, помимо прочего, может проявляться в виде желудочно-кишечных симптомов (боль в животе, тошнота и рвота). [8]
Патогенез острого тонзиллита
Врожденные и адаптивные иммунные ответы организма являются основополагающими для защиты от стрептококкового фарингита. Иммунные реакции организма также способствуют тяжелым постстрептококковым иммунным заболеваниям. Однако до недавнего времени о них было мало известно.
Клеточные медиаторы врожденного иммунитета, используемые при защите организма от стрептококка группы А, включают эпителиальные клетки, нейтрофилы, макрофаги и дендритные клетки (ДК), которые выделяют ряд растворимых воспалительных медиаторов, таких как антимикробные пептиды (AMP), эйкозаноиды, включая PGE2 и лейкотриен B4 (LTB4), хемокины и провоспалительные цитокины. Ответы Th1 и Th17 играют значительную роль в адаптивном иммунитете в тканях миндалин человека. [9]
Классификация и стадии развития острого тонзиллита
Выделяют три типа заболевания:
- первичные;
- вторичные;
- специфические тонзиллиты.
Возникновение вторичных связано с общими острыми инфекционными заболеваниями (скарлатина, дифтерия и т. д) и системными заболеваниями кровеносной системы (агранулоцитоз, лейкоз).
Специфические тонзиллиты возникают на фоне специфической инфекции (язвенно-пленчатый тонзиллит — ангина Симановского — Плаута — Венсана, вызываемая находящимися в симбиозе веретенообразной палочкой Плаута — Венсана и спирохетой Венсана, герпетический тонзиллит, вызываемый вирусом Коксаки А).
По форме выделяют:
- катаральный;
- фолликулярный;
- лакунарный;
- фибринозный;
- герпетический;
- флегмонозный (интратонзиллярный абсцесс);
- язвенно-некротический (гангренозный);
- смешанные формы тонзиллита.
Осложнения острого тонзиллита
Осложнения заболевания подразделяются на ранние и поздние.
Ранние осложнения возникают из-за распространения инфекции за пределы лимфоидной ткани и нарастания симптомов интоксикации (паратонзиллярный абсцесс, медиастинит, септические состояния, инфекционно-токсический шок, менингит и менингоэнцефалит).
В поздние сроки (через 2-4 недели) возможно развитие острой ревматической лихорадки и поражения почек в виде гломерулонефрита, реактивного артрита, провокация дебюта или обострение уже имеющихся системных аутоимунных заболеваний (красная волчанка, системный васкулит). [10]
Диагностика острого тонзиллита
Помимо общеклинического минимума, в который входят ОАК, ОАМ, ежегодное флюорографическое исследование, обязательным является:
- определение антистрептолизина-O в сыворотке крови;
- взятие мазка из зева и носовых ходов на корнебактерию дифтерии;
- взятие мазка на определение чувствительности микроорганизмов к антибиотикам.
Другие методы диагностики:
- в большинстве случаев показано проведение ЭКГ;
- в некоторых случаях обоснованным будет назначение серологического исследования на вирусы респираторных инфекций;
- молекулярно-биологическое исследование крови на вирус Эпштейна — Барр;
- микроскопическое исследование мазков с миндалин на гонококк;
- бактериологическое исследование слизи с миндалин и задней стенки глотки на анэробные микроорганизмы;
- микологическое исследование носоглоточных смывов на грибы рода кандида;
- определение С-реактивного белка.
Хотя фарингит группы A Streptococcus (GAS) является наиболее распространенной причиной бактериального фарингита у детей и подростков, многие вирусные и бактериальные инфекции имитируют симптомы фарингита. Экстренные клиницисты должны признать симптоматику фарингита GAS и использовать соответствующие средства диагностики и лечения для эффективного лечения антибиотиками.
У людей с острым фарингитом проводится дифференциальная диагностика между фарингитом, вызванным гемолитическим стрептококком А, инфекционным мононуклеозом и другими причинами вирусного фарингита. [11]
Лечение острого тонзиллита
При наличии показаний к госпитализации пациенту выдается направление на госпитализацию в круглосуточный стационар инфекционной больницы. При лечении в амбулаторных условиях на следующий день участковому терапевту в поликлинику по месту прикрепления пациента передается заявка на активное посещение на дому.
Необходима изоляция пациента, частое проветривание помещения, влажная уборка, производится ультрафиолетовое облучение воздуха в помещении с пациентом. Пациенту выдается отдельный набор посуды, недопустимо пользоваться общими полотенцами, зубными щетками.
В период повышения температуры пациенту показан полупостельный режим, по мере стихания синдрома интоксикации и лихорадки — палатный (до 7-го дня нормальной температуры тела). Пациенту показано обильное теплое питье не менее 1,5-2,0 л жидкости в сутки. При терапии в условиях стационара показано введение физиологического раствора с аскорбиновой кислотой для уменьшения симптомов интоксикации. При повышении t тела выше 38 градусов необходимо ее снижение приемом 500 мг парацетомола, 200-400 мг ибупрофена или 500 мг парацетомола в сочетании с 200 мг ибупрофена (препараты ибуклин, брустан). При неэффективности оказанных мер возможно внутримышечное введение литической смеси (анальгин 50% 1 мл + димедрол 1% 1 мл), преднизолона в дозе 30-60 мг (1-2 мл).
Пациенту назначается полоскание горла растворами антисептиков. На фармацевтическом рынке существуют распространенные, доступные по стоимости и в то же время эффективные антисептики с широким спектром активности и низкой резистентностью микроорганизмов к ним. К таким препаратам относят хлоргексидин, мирамистин, Йокс.
Антибактериальное (бактерицидное) действие раствора Йокс реализуется за счет йода в его составе. Раствор разводится из расчета 5 мл (1 чайная ложка) на 100 мл воды. Ополаскивать горло не менее 4 раз в сутки. Перед нанесением спрея прополоскать горло обычной водой для удаления слизи. Наносить спрей не менее 4 раз в сутки.
Обязательным является назначение этиотропного препарата для борьбы с возбудителем тонзиллита. В амбулаторно-поликлинических условиях наиболее удобным является пероральное назначение препаратов, в стационаре рационально парентеральное введение. [4]
При подтверждении роли корнебактерии дифтерии в развитии заболевания основное значение имеет введение лошадиной противодифтерийной сыворотки. Перед введением основной терапевтической дозы двукратно проводится биологическая проба. На первом этапе вводят 0,1 мл разведённой сыворотки из ампулы, маркированной красным цветом, внутрикожно в сгибательную поверхность предплечье руки. При правильном введении на коже образуется небольшой, плотный на ощупь узелок. В предплечье второй руки вводят в/к 0,1 мл физиологического раствора в качестве контроля. Время наблюдения за пациентом составляет 20 минут. Проба считается отрицательной, если диаметр папулы или гиперемии в месте введения не более 10 мм. На втором этапе 0,1 мл неразведенной сыворотки, маркированной синим цветом, вводят подкожно в наружную поверхность плеча. При отсутствии неблагоприятной реакции через 30 минут внутримышечно вводится основная доза препарата.
Разовая доза сыворотки составляет:
- при локализованных формах 10 000 – 20 000 МЕ;
- дифтерии гортани 40 000 – 50 000 МЕ;
- при субтоксической форме 40 000 – 50 000 МЕ;
- токсической 50 000 – 80 000 МЕ;
- геморрагической 100 000 – 120 000 МЕ.
При отсутствии терапевтического эффекта введение сыворотки можно повторить через 12-24 часа с использованием тех же доз. [5]
Из антибактериальных препаратов рекомендуется назначение макролидов — кларитромицина, мидекамицина или джозамицина:
- Кларитромицин рекомендован в дозировке 500 мг однократно в сутки внутрь длительностью не менее 7-10 дней.
- Мидекамицин в дозировке 400 мг 3 раза в сутки внутрь не менее 7-10 дней.
- Джозамицин применяется в дозировке 500-1000 мг двукратно в сутки внутрь. Длительность терапии не менее 7-10 дней.
Терапия гонококкового тонзиллита проводится в условиях кожно-венерологического диспансера. Назначается 0,5 мг цефтриаксона внутримышечно или 0,5 мг внутрь левофлоксацина однократно внутрь. В связи с высоким риском сопутствующей хламидийной инфекции совместно с цефалоспоринами назначают доксициклин, 600 мг. препарата назначается в 2 приема с интервалом 1 час (по 3 таблетки 100 мг 2 раза).
При общих вирусных инфекциях (инфекционный мононуклеоз, генерализованная герпетическая инфекция, тяжелое течение гриппа) развитие острого тонзиллита, как правило, связано с активацией условно патогенной флоры ротоглотки. Помимо противовирусной терапии назначаются антибиотики, как и в случае с обычным первичным бактериальным тонзиллитом.
Препаратами первой линии являются клавулированные пенициллины. Применение неклавулированного пенициллина для терапии инфекции верхних дыхательных путей не рекомендовано в связи с высокой резистентностью микрофлоры к данному антибактериальному препарату. [7]
Амоксициллина клавулонат принимается в дозировке 875+125 мг 3-4 раза в сутки внутрь не менее 7 дней.
Цефалоспорины 2-3 поколения и макролиды
Цефалоспорины II поколения:
Цефуроксим в таблетках по 250 мг назначается из расчета по 1 таблетке 2 раза в сутки внутрь;
Цефалоспорины III поколения:
- Цефиксим в таблетках по 400 мг назначается из расчета по 1 таблетке 1 раз в день внутрь;
- Цефотаксим во флаконах по 1 гр в/м на 2 мл 2% лидокаина, добавив для лучшего растворения 1 мл NaCI 0,9% 2 раза в сутки; возможно в/в капельное введение в течение по крайней мере 30 мин;
- Цефтриаксон флаконы по 1,0 гр в/м на 2 мл 2% лидокаина, добавив для лучшего растворения 1 мл NaCI 0,9% 2 раза в сутки; возможно в/в капельное введение в течение по крайней мере 30 мин.
В качестве препаратов резерва в большинстве случаев применяются фторхинолоны, карбапенемы и линкозамины. Антибиотики тетрациклинового ряда ушли из практики в связи с высокой устойчивостью флоры к ним и невозможностью применения у беременных и в педиатрической практике.
Для предупреждения развития кандидоза в индивидуальном порядке решается вопрос о назначении противогрибкового препарата.
Для терапии же грибкового тонзиллита назначение системных антимикотиков является обязательным. Она включает пероральное применение противогрибковых антибиотиков в течение 10–14 дней (леворин, нистатин, амфотерицин В, кетоконазол, флуконазол). Местно назначаются полоскания антисептиками и ингаляции с мирамистином.
При необходимости пациенту выдается листок нетрудоспособности или справка учащегося с освобождением от труда и посещения занятий соответственно. [6]
Ориентировочные сроки нетрудоспособности:
- катаральный тонзиллит — 5-6 дней;
- фолликулярный — 6-8 дней;
- лакунарный — 8-9 дней;
- фибринозный — 11-12 дней;
- флегмонозный — 13-14 дней.
Средние сроки временной нетрудоспособности составляют 10-12 дней.
Критерии выздоровления:
- нормализация температуры тела в течение 5 суток;
- отсутствие боли в горле и болезненности при пальпации поднижнечелюстных лимфатических узлов;
- отсутствие патологических отклонений в общем анализе крови, общем анализе мочи и на пленке ЭКГ.
Возможно предоставление записки от лечащего врача работодателю в произвольной форме о переводе на облегченный труд и освобождении от ночных смен на 2 недели при возможности. Студентам и школьникам предоставляется освобождение от занятий физкультурой на 2 недели. [6]
Прогноз. Профилактика
При своевременно начатой терапии прогноз благоприятный. При применении современных методов диагностики и качественных антибактериальных препаратов ранние и поздние осложнения заболевания встречаются спорадически (при позднем обращении и самолечении пациента).
Рекомендуется избегать переохлаждений и контакта с больными ОРЗ, вакцинация против гриппа и пневмонии, общеукрепляющие мероприятия. В качестве средства профилактики обострений фарингита и рецидивирующего тонзиллита оказались эффективными препараты бактериального происхождения, в частности, комплексы антигенов — лизатов, наиболее частых возбудителей воспалительных заболеваний верхних дыхательных путей, полости рта и глотки.
К таким препаратам относится ИРС-19 по 1 дозе препарата в каждый носовой ход 2 раза в день в течение 2 недель в периоды межсезонья и перед ожидаемыми вспышками эпидемий ОРЗ.
Имудон по 6 таблеток в день. Таблетки рассасывают (не разжевывая) каждые два часа. Курс терапии составляет 20 дней.
За реконвалесцентами устанавливают патронажное медицинское наблюдение в течение месяца. На первой и третьей неделе проводится исследование анализов крови и мочи, при необходимости — ЭКГ-исследование.
Все пациенты с хроническим тонзиллитом, которые перенесли более двух ангин за последние три года, подлежат обязательному диспансерному наблюдению по группе Д3 (2 раза в год).
