Молочница у женщин – лечение и профилактика
Молочница представляет собой заболевание, развивающееся в результате заражения грибковыми бактериями. Возбудитель постоянно находится в организме, но при определенных условиях начинает активно размножаться, вызывая воспалительный процесс. Чтобы вовремя начать лечение, важно понимать, от чего бывает молочница, как она проявляется и что делать при заболевании.
Что такое молочница?
Такая болезнь, как молочница, всегда развивается при грибковой флоре. Также патология называется вагинальный кандидоз. Грибки Candida в норме всегда находятся на поверхности слизистой половых органов, но при изменении микрофлоры меняется и их количество, что вызывает определенные симптомы.
Выделяют две основных формы патологии:
- Острый воспалительный процесс с яркой симптоматикой.
- Хронический процесс, когда признаки молочницы то появляются, то пропадают.
Каждая форма имеет свои особенности и требует индивидуального подхода в лечении.
Причины развития молочницы
Заболевание никогда не развивается при наличии только одной причины. Это всегда комплекс провоцирующих факторов. Под их влиянием резко уменьшается количество полезной флоры и возрастает численность патологической. Возможными причинами возникновения молочницы являются:
- Длительный прием лекарственных препаратов без контроля микрофлоры.
- Резкое снижение иммунных сил.
- Изменение гормонального фона.
- Нарушения обменных процессов.
- Хронические патологии.
Характерно, что молочница часто сопровождает такие патологии, как тонзиллит, ожирение, сахарный диабет, цирроз, длительный антибактериальный курс или гормональных препаратов, беременность, недостаток веса.
Существуют и другие причины, определяющие то, почему возникает молочница:
- Нарушение личной гигиены.
- Редкая смена гигиенических прокладок, тампонов.
- Использование синтетического белья.
- Применение дезодорированных средств гигиены.
Помимо перечисленного, провоцирующим фактором будет и чрезмерное количество углеводов в рационе. В этом случае молочница может развиться как у взрослого человека, так и у новорожденного ребенка. Дети чаще получают первичное заражение при прохождении через родовые пути, а заболевание обостряется по причине слабого иммунитета. Зная, что вызывает молочницу, значительно проще выполнять меры профилактики.
Виды молочницы
Грибковая инфекция может поразить абсолютно любую часть тела. Поверхностная форма развивается с поражением ногтей и слизистых. Системная вовлекает внутренние органы. Крайне тяжелая форма или кандидозный сепсис, когда грибок поражает весь организм.
В зависимости от симптомов молочницы выделяется острая форма, хроническая, носительство и врожденная. Все они отличаются симптоматикой, но все одинаково опасны для контактирующего человека:
- Носительство характеризуется отсутствием признаков воспаления, но в результате диагностики определяется большое количество грибков на слизистой оболочке половых органов или полости рта.
- Острая форма считается также начальной. Она не вызывает осложнений и легко поддается лечению.
- Хроническая протекает длительно, плохо отвечает на лекарственные препараты. Клиника может быть выражена неярко, но по результатам анализов выявляется большое количество грибка. Подобрать лечение такой формы особенно сложно. Чаще она выявляется у женщин.
- Врожденная форма отмечается у детей. Симптоматика зависит от степени зараженности. Иногда это локальные поражения, но не исключен грибковый сепсис.
Помимо перечисленного, выделяется рецидивирующая форма, когда патология часто обостряется с соответствующей клиникой, и персистирующая, то есть вялотекущее заболевание с редкими обострениями, связанными с определенным фактором, например, перед началом менструации.
В зависимости от локализации возможно поражение кожи, слизистой, ногтей, внутренних органов. Особенно часто выявляется воспаление половых органов, межпальцевых промежутков, поражение фолликул. Не исключен пеленочный и повязочный кандидоз. При поражении слизистой оболочки возможно вовлечение пищевода, ротовой полости, прямой кишки, желудка, слизистой влагалища, головки полового члена.
Встречаются формы, которые пациенты редко связывают с привычным понятием молочницы, тогда как причиной их развитии являются те же грибки Candida. Это поражение каймы губ, уголков рта, глотки.
Более редкими формами можно назвать кандидоз ушей, сердца, мозговых оболочек, легких и почек или мочевого пузыря.
Симптомы молочницы
Характерным признаком являются зуд в области поражения. Как правило, присутствует целый симптомокомплекс. Так, первыми симптомами молочницы будут:
- Гиперемия слизистой оболочки. Выявляется в ходе гинекологического осмотра.
- Боль при молочнице возникает в момент полового акта или проведения гигиенических процедур. Возможны неприятные ощущения при мочеиспускании.
- Отечность особенно выражена при запущенной форме патологии.
- Выделения при молочнице белые, творожистые.
Важно отметить, что иногда патология протекает со стертой клиникой, когда имеется, например, только зуд при молочнице и небольшие выделения. Иногда присоединяется запах при молочнице, характеризующийся как кислый. Кроме того, симптомы могут отсутствовать полностью, особенно когда имеется персистентная форма.
Игнорирование симптоматики ведет к хронитизации процесса. Такую форму особенно сложно вылечить. Поэтому уже при первых признаках важно посетить гинеколога и выяснить, как бороться с молочницей и какие есть меры профилактики.
У новорожденных молочница может вовлекать слизистую полости рта и языка. При этом появляется белый налет, при попытке снятия которого отмечаются участки покраснений и отчетности. Дети при заболевании капризные, могут отказываться от еды, плохо спят.
Диагностика заболевания
Проявления молочницы всегда характерны, но это не значит, что при возникновении опасных симптомов женщина может самостоятельно начинать прием препаратов. Существуют и иные патологии, протекающие со схождений клиникой. Даже зная, как определить молочницу у женщины, нельзя заниматься самолечением.
В первую очередь, важно посетить гинеколога. Уже во время осмотра он сможет выявить отечность тканей, наличие выделений. В то же время, при постоянной молочнице важно идти на прием во время обострения, а не в период ремиссии, чтобы клиника была яркая. В обязательном порядке назначается лабораторный анализ. То, как выглядит молочница в мазке, зависит от формы патологии, соотношения грибков и иных микроорганизмов.
Помимо мазка назначают:
- Посев на определение типа грибка.
- ИФА на выявление антител.
- ПЦР, определяющее ДНК инфекции.
Даже если ранее женщина уже переболела молочницей, нельзя повторно использовать те же препараты, так как грибки легко адаптируются к лекарственным средства и терапия будет уже неэффективна. Именно это объясняет тот факт, что часто женщины обращаются к врачу, когда уже имеется сильная молочница с яркой симптоматикой.
Важное
Молочница во влагалище считается особенно распространенной формой. С ней сталкивались практически все женщины. Но несмотря на это, остается немало вопросов и связанных с ними мифов о патологии. Можно выделить некоторые важные моменты, о которых должны знать все:
- Сексом при молочнице заниматься можно, но только в презервативе. В то же время, зуд и неприятные ощущения вряд ли принесут удовольствие.
- Считается, что одной таблеткой можно вылечить частую молочницу. Но этот метод помогает только при начальной форме патологии. В остальных случаях лечение комплексное и длительное.
- Часто возникает вопрос, лечится ли молочница кисломолочными продуктами. Нет, этот метод неэффективен.
- Перед месячными часто возникает обострение заболевания по причине смены гормонального фона и снижения иммунитета.
- Воспаление может возникнуть на фоне выраженного стресса, что также объясняется снижением иммунитета.
Диета при молочнице
Несмотря на то, что патология охватывает половые органы, при ней также важна диета. При выявлении молочницы у девушки рекомендуется снизить количество простых углеводов. Это сахар, кондитерские изделия, варенье, сухофрукты, шоколад, продукты, содержащие большое количество крахмала. Подобные ограничения нужно соблюдать на протяжении трех месяцев.
Помимо этого, рекомендуется снизить количество острых специй, продуктов с красителями, дрожжевых продуктов и напитков, сладких газировок, крепкого кофе и чая. Особенно важно отказаться от алкоголя, после употребления которого очень часто возникает молочница.
Лечение молочницы у женщин
Несмотря на то, что последствия молочницы не несут прямой угрозы здоровью больного, важно при первых признаках обращаться к врачу. Постоянный зуд и жжение снижают качество жизни и ухудшают настроение. Если начальную стадию можно вылечить быстро и навсегда, то от хронической избавиться крайне сложно.
Лечение молочницы у женщин и мужчин зависит от стадии патологии. При начальной форме и своевременном обращении можно обойтись местными средствами. Это противогрибковые свечи, мази и таблетки. После окончания терапии важно повторно сдать анализы.
При хронической форме лечение курсовое и направлено не только на устранение грибка, но и на нормализацию микрофлоры. Оно в обязательном порядке включает:
- Терапию для устранения дисбактериоза кишечника.
- Препараты для повышения иммунитета.
- Строгое соблюдение гигиены.
- Отказ от антибактериальных средств.
- Отличный эффект дают магнитотерапия, электрофорез и дарсонваль.
Крайне аккуратно подходят к выбору препарата для лечения беременных. Как правило, выбор останавливают на местных средства. Поэтому то, чем лечить молочницу даже при локализации в полости рта, должен решать гинеколог.
Профилактика после лечения
При посещении врача важно выяснить, сколько длится молочница и как избежать повторного заболевания. Как правило, профилактика включает:
- Правильное питание.
- Профилактику дисбактериоза кишечника.
- Половую жизнь с постоянным партнером.
- Тщательную гигиену.
- Применение антибиотиков строго по показаниям в комплексе с противогрибковыми средствами.
- Тщательный выбор нижнего белья.
- Своевременное лечение хронических патологий, особенно эндокринной системы.
Молочница часто беспокоит женщин и не редко выявляется у детей. Патология легко поддается лечению, если вовремя посетить врача и тщательно соблюдать назначения. Без терапии заболевание хронитизируется и избавиться от него будет сложно.
Надоедливая молочница. Почему грибок не хочет покидать хозяйку

Врач акушер-гинеколог. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 12+ лет. Принимает в Университетской клинике. Стоимость приема 1400 руб.
- Запись опубликована: 30.05.2019
- Время чтения: 1 mins read
Кандидоз (молочница) стал настоящим бичом женщин всех возрастов. Несмотря на лечение всевозможными средствами, коварный грибок candida (кандида), словно Терминатор, продолжает возвращаться, иногда доводя больных до отчаяния. В чем же причина такой прилипчивости возбудителя?
Грибок, который всегда с тобой
Candida, как и многие другие микроорганизмы, относится к условно патогенной флоре, которая есть в половых путях любой женщины. Однако в норме возбудитель не даёт о себе знать. Ему не позволяет размножаться здоровая флора половых путей – палочки Дедерлейна, вырабатывающие молочную кислоту и обеспечивающие нормальную кислотность среды (рН), составляющую 3,8–4,5.
Но если у женщины возникает воспалительный процесс в репродуктивных органах или падает иммунитет, начинается настоящая война между здоровой микрофлорой и условно-патогенными микроорганизмами. К сожалению, в этой битве чаще побеждает грибок и у женщины возникает молочница. К разросшимся грибковым колониям зачастую присоединяются и другие нежелательные микроорганизмы.
Появляются творожистые выделения из половых путей, возникают зуд, жжение и дискомфорт. Иногда инфекционный процесс переходит на уретру, мочевой пузырь и прямую кишку. Возникают проблемы с мочеиспусканием и боль при дефекации.
Какие же причины провоцируют рост грибковых колоний?
Прием антибиотиков – биологическая катастрофа
В нашей стране антибиотики воспринимаются как панацея, поэтому часто принимаются без необходимости. В ситуацию вмешалась даже Всемирная организация здравоохранения (ВОЗ), представитель которой Макс Шпренгер призвал россиян не принимать для профилактики антибактериальные препараты. Россия, наряду с Турцией, Черногорией, Кипром, Сербией, Италией и Грецией, считается страной, где население злоупотребляет антибактериальными препаратами.
Антибиотики, принимаемые от всего подряд, начиная от насморка и кончая кишечными расстройствами, уничтожают здоровую флору всех органов, в том числе половых путей. Палочки Дедерлейна гибнут, и вместо них пышным цветом расцветает грибок. К сожалению, даже принимаемые параллельно антигрибковые препараты не всегда помогают. Особенно часто такое случается, если женщина пьёт препарат в произвольной дозировке.
Поэтому, чтобы не допустить развития молочницы, антибиотики нужно приобретать только по назначению врача.
Пить их надо строго по установленной схеме, дополняя антигрибковыми средствами, пребиотиками, пробиотиками и другими препаратами.

Колонии молочницы на слизистой
Спринцевания вымывают полезную флору, открывая пути грибку
Постоянные промывания половых путей, которые практикуют наши женщины, в том числе даже в качестве противозачаточного средства, вымывают здоровую микрофлору. Поскольку природа не терпит пустоты, на слизистых быстро разрастается грибок. Его развитию способствует изменение кислотности половой зоны, возникающее при постоянном воздействии растворов.
Спринцевание – крайне ненадежный и устаревший метод контрацепции. Даже при разрыве презерватива рациональнее выпить посткоитальное противозачаточное средство. А еще лучше обратиться к врачу, который подберет современный метод предохранения от беременности.
Повышение уровня сахара в крови – при рецидивирующей молочнице проверьтесь на диабет
Часто в анализах крови у женщин, которых замучила молочница, обнаруживают повышенный уровень глюкозы, свидетельствующий о начале сахарного диабета. В организме сахар превращается в гликоген, являющийся прекрасной питательной средой для кандиды.
Поэтому при повторяющемся кандидозе нужно обязательно сдать кровь на сахар, а при его превышении обратиться к эндокринологу, который назначит сахароснижающие препараты и соответствующую диету. Без нормализации уровня глюкозы молочница будет возникать постоянно.
Грибок также разрастается при преддиабете – пограничном состоянии между здоровьем и сахарным диабетом. Уровень сахара в крови при этой болезни составляет 6,2-6,9 ммоль/л, что не всегда ощущается больными. Но для развития молочницы такой концентрации достаточно.
Снижение уровня глюкозы в крови не только поможет избавиться от молочницы, но и даст возможность избежать поражения почек, глаз и сосудов, вызываемого сахарным диабетом.
От молочницы избавит диета – сладкое и мучное «кормит» грибок
В этой ситуации виновато повышение сахара в крови, вызванное неправильным питанием. Любовь к булкам, конфетам, фастфуду и тортам только на руку коварному грибку.
Высокоуглеводные продукты повышают уровень глюкозы в крови, усиливая выработку гликогена, которым питается candida. Грибок также «любит» шампанское, пиво, газированные напитки с сахаром, поэтому часто дает о себе знать после праздничных застолий. При склонности к молочнице употребление сладкого и мучного может вызвать рецидив болезни.
Гормональные нарушения – неправильно подобранные контрацептивные средства вызывают молочницу
Кандидоз, стабильно возникающий во второй половине менструального цикла, вызван повышением концентрации прогестерона. Гормон изменяет состав выделений, делая их более благоприятными для роста колоний грибка.
Такая же ситуация возникает при приеме гормональных противозачаточных средств, приобретенных наугад. Препараты, продаваемые в аптеке, имеют различную дозу гормонов, поскольку рассчитаны на разных женщин. Поэтому, купив неподходящее средство, можно спровоцировать усиление молочницы.
Приобретать контрацептивы нужно только после врачебного подбора, основанного на результатах анализов.
Молочницей болеют не только женщины. Лечиться нужно обоим партнерам
Существует мнение, что молочница – чисто женская болезнь. На самом деле грибок паразитирует и в мужском организме. Правда, у сильного пола заражение молочницей часто протекает бессимптомно. Поэтому, если не лечить полового партнера, кандидоз будет постоянно обостряться.
Способствует этому и щелочная среда семенной жидкости, попадающей в половые пути женщины при интимном контакте. При падении кислотности выделений грибок начинает размножаться и симптомы заболевания появляются снова.
Молочница и другие возбудители – лечить нужно весь «букет»
Молочница очень часто существует на фоне других инфекций. Более агрессивные и опасные микробы убивают палочки Дедерлейна, способствуя развитию грибка. Поэтому кандида в анализах часто обнаруживается в сочетании с другими условно-патогенными или болезнетворными возбудителями – хламидиями, микоплазмами, уреаплазмой.
Кандидоз часто сочетается с герпесом – вирус ослабляет иммунитет, провоцируя обострение молочницы.
В этом случае нужно лечить весь «букет» и поднимать иммунитет, только тогда можно избавиться от приставучей болезни.
Немного о выборе нижнего белья: при покупке слишком тесной модели – молочница в подарок
При ношении такого белья повышается температура в половой зоне и создаются практически идеальные условия для развития грибковой инфекции.
Еще хуже обстоят дела в зимнее время – синтетическое белье практически не греет, что приводит к переохлаждению и обострению воспалительных процессов, которые сопровождаются молочницей.
Другие причины, вызывающие кандидоз
- Неправильная гигиена – некоторые женщины постоянно пользуются антибактериальными спреями, гелями и мылами, губящими естественную микрофлору и открывающими пути грибку. Поэтому подмываться нужно обычной водой или простым мылом, желательно детским. Плохая гигиена также провоцирует кандидоз.
- Прокладки с отдушками и ароматизаторами – содержащиеся в них химические добавки подавляют рост нормальной микрофлоры, способствуя росту грибковых колоний.
- Гигиенические тампоны – если их менять недостаточно часто, можно заработать молочницу. Скопившиеся выделения служат отличной средой для роста грибка. Поэтому многие гинекологи женщинам, страдающим кандидозом, рекомендуют перейти на обычные прокладки.
Что делать, если замучила молочница
Нужно обратиться к гинекологу и обследоваться. Врач проведет осмотр, оценит состояние слизистой, возьмет мазки из половых путей, уретры и цервикального канала шейки матки.
Молочница часто входит в состав микст-инфекций, при которых половые пути поражаются разными возбудителями. Поэтому для диагностики нужно сдать анализы, выявляющие весь «букет».
Отличный вариант – исследование Фемофлор, разработанное специально для женщин и выявляющее разнообразную патогенную и условно-патогенную флору. Различные варианты анализа выявляют сразу до 16 микробных показателей. Такой подход ускоряет диагностику и позволяет быстрее начать лечение. С помощью Фемофлора можно не только выявить возбудителей, но и определить их концентрацию.
Для полового партнёра подойдет анализ Андрофлор, аналогичный женскому Фемофлору. Скорее всего, в мочеполовом тракте такого мужчины также находятся нежелательные микроорганизмы.
Поскольку молочница и сопровождающие ее инфекции часто переходят на мочевыделительную систему, больной нужно будет сдать анализ мочи.
Назначается УЗИ малого таза, показывающее состояние репродуктивных органов.
Для лечения болезни прописывают антибактериальные препараты, уничтожающие не только молочницу, но и другие сопутствующие инфекции. Для получения эффекта лечиться надо вместе с половым партнером.
Во время терапии нужно повторно сдать анализы, чтобы убедиться в уничтожении колоний грибка и других патогенных микроорганизмов. После лечения надо избегать рецидива болезни, ограничив потребление сладкого, избегая ношения тесной синтетической одежды и соблюдая разумную гигиену.
Может ли молочница пропасть сама
Этот вид грибка присутствует в организме большинства здоровых людей — на поверхности кожи, слизистых оболочках желудочно-кишечного (полость рта, кишечник) и урогенитального трактов. В обычных условиях Candida никак себя не проявляет и «живет в гармонии» с другими представителями нормальной микрофлоры организма человека. Например, грибки Candida зачастую являются частью нормальной микрофлоры влагалища, и в малом количестве вреда от них нет. Однако под влиянием различных неблагоприятных факторов хрупкий баланс микрофлоры может нарушиться, спровоцировав тем самым усиленный рост и размножение грибов рода Candida. В свою очередь это может привести к развитию симптомов вагинального кандидоза.
- «Современные подходы к терапии вульвовагинального кандидоза», Г.Р.Байрамова, ГУ Научный центр акушерства, гинекологии и перинатологии РАМН, Москва, 2005, «Гинекология», журнал для практикующих врачей
- Прилепская В.Н., Байрамова Г.Р. Вульвовагинальный кандидоз. Клиника, диагностика, принципы терапии. М.: «ГЭОТАР–Медиа», 2010. – 80 с.
- Тютюнник В.Л. Вульвовагинальный кандидоз: современные представления и основные принципы лечения. // Медицинский вестник. –2005.– № 23 (330).– С.14–15
симптомы
Существует несколько признаков «молочницы» у женщин. Вы можете столкнуться с каким-то одним или несколькими из них одновременно.
Зуд может быть как постоянным, так и появляющимся или усиливающимся примерно за неделю до менструации, при ношении синтетического нижнего белья, использовании гигиенических прокладок. Он может усиливаться после приема горячей ванны, в вечернее или ночное время, при нахождении в теплой кровати. Симптомы зуда могут быть выражены сильнее у женщин, предрасположенных к аллергии. Следствием неприятных ощущений подчас становятся бессонница и стрессы.
Характерные признаки «молочницы» – это обильные или умеренные выделения белесого цвета, имеющие преимущественно сливкообразную консистенцию. Часто их структура неоднородна, с наличием творожистых включений. Именно из-за характера выделений «молочница» получила свое название.
При «молочнице» пораженная грибком слизистая влагалища воспаляется и становится особенно чувствительной к внешним раздражителям, в том числе и к моче. Попадая на слизистую, она способна спровоцировать резкие неприятные болевые ощущения, схожие с ожогом.
Эти признаки «молочницы» являются следствием отечности и воспаления, как со стороны вульвы, так и со стороны влагалища. У ряда женщин болезненность и чувство жжения приводят к появлению страха перед половым актом, и, как следствие, полному отказу от сексуальной жизни.
Важно помнить, что такие признаки «молочницы» у женщин, как выделения и зуд, могут быть вызваны не только вагинальным кандидозом, но и целым рядом других половых инфекций. Наиболее часто описанные выше симптомы отмечаются при следующих заболеваниях: бактериальный вагиноз, кандидоз («молочница»), трихомониаз.
ТЕСТ НА ВОЗМОЖНЫЕ ПРИЧИНЫ ВЫДЕЛЕНИЙ ИЗ ВЛАГАЛИЩА
Чтобы установить причины выделений, пройдите данный тест. Однако помните, что его результаты носят лишь предварительный характер. Поставить правильный диагноз, назначить адекватную терапию, установить продолжительность курса лечения и проконтролировать его эффективность может только врач.
Причины молочницы и факторы риска
Причины, по которым некоторые взрослые женщины более подвержены риску развития вагинального кандидоза, на сегодняшний день до конца не изучены. Важно лишь понимать, что «молочница» — это всегда заболевание-следствие — следствие каких-либо внешних факторов, воздействующих на организм, или же следствие внутренних изменений, происходящих в нем.
Если ваш организм ослаблен или вы постоянно испытываете стресс, это может негативным образом отразиться на состоянии иммунной системы, которая в норме препятствует развитию многих инфекционных заболеваний. Это означает, что ваш организм уже не сможет так эффективно противостоять различным болезнетворным микроорганизмам, в том числе и возбудителям «молочницы». Снижению иммунитета могут способствовать хронические истощающие заболевания (обширные ожоги, травмы, анемия и др.), дефицит в рационе белков, витаминов и ряд других состояний. В ряде случаев понизить иммунитет могут и некоторые лекарственные препараты, например такие как, стероиды (гормоны) или иммунодепрессанты, а также ряд методов лечения — лучевая или химиотерапия. Помогая пациентам, перенесшим трансплантацию органов или онкологическим больным, эти лекарства в тоже время повышают вероятность развития у них кандидозной инфекции.
«Молочница» при беременности возникает в два-три раза чаще, чем в женской популяции в целом. Именно с наступлением беременности многие женщины сталкиваются с проблемой «молочницы» впервые. Обусловлено это тем, что во время беременности уровень гормонов в организме женщины изменяется, что отражается и на состоянии слизистой влагалища. Происходящие изменения создают идеальные условия для роста и размножения в нем грибов Candida и, следовательно, способствуют развитию симптомов «молочницы».
Дрожжевые грибы рода Candida являются довольно частыми обитателями желудочно-кишечного тракта. У 10–25% абсолютно здоровых людей отмечается бессимптомное носительство грибов в полости рта, а у 65–80% — в кишечнике. При несоблюдении правил гигиены, грибы из кишечника могут инфицировать слизистую влагалища. Из области заднего прохода они могут попасть во влагалище, если после опорожнения кишечника вытираться движениями сзади наперед, или во время интимных гигиенических процедур водяная струя и движения рук будут направлены аналогичным же образом. Грибы из желудочно-кишечного тракта могут быть одним из факторов, способствующих рецидивам «молочницы».
Антибиотики — это лекарственные препараты, которые подавляют жизнедеятельность бактерий, являющихся причиной многих инфекционных заболеваний. Наиболее часто они используются при лечении пневмонии, бронхита, ангины, цистита и других заболеваний. Однако кроме подавления жизнедеятельности болезнетворных микроорганизмов, прием антибиотиков приводит также к гибели бактерий, являющихся частью нормальной флоры организма человека, в том числе микрофлоры влагалища. Например, антибиотики вызывают гибель лактобактерий, которые в норме сдерживают чрезмерный рост и размножение грибов рода Candida во влагалище. Оказавшись «без контроля», грибы начинают вести себя агрессивно, усиленно размножаются, провоцируя развитие симптомов «молочницы».
При сахарном диабете отмечается повышенное содержание глюкозы(сахара) не только в крови и моче, но также в клетках влагалищного эпителия и секрете слизистой. Повышенное содержание сахара способствует изменению рН влагалищного секрета. В норме рН секрета влагалища находится в диапазоне от 3,8 до 4,2, т.е. является кислым. При сахарном диабете рН влагалищного секрета становится еще более кислым, что благоприятствует чрезмерному росту и размножению дрожжевых грибов рода Candida. Вот почему женщины с сахарным диабетом более предрасположены к развитию «молочницы». Следует знать, что риск развития кандидоза увеличивается также и при ряде других эндокринологических заболеваний (патологии щитовидной железы, надпочечников, сниженной функции яичников и др.).
Любые повреждения наружных половых органов, полученные, например, в результате трения слишком тесным или неудобным нижнем бельем, пользования жестким банным полотенцем или во время полового акта, увеличивают риск развития «молочницы».
Среди других факторов, способствующих развитию уро-генитального кандидоза, следует отметить: частую смену половых партнеров, использование гигиенических тампонов, спермицидной пены, парфюмерного мыла, пены для ванны, интимных спреев и дезодорантов, чрезмерное увлечение влагалищными душами и спринцеванием, особенно с добавлением химических веществ. Все они способны изменить кислотность влагалищного секрета, а также вызвать повреждение нежных тканей влагалища.
Комбинированные контрацептивы содержат в своем составе гормоны — эстроген и прогестерон, которые изменяют уровень собственных гормонов в организме женщины. Высокие дозы прогестерона в крови способны негативно отразиться на иммунитете, а повышение уровня эстрогена — приводит к накоплению в клетках слизистой влагалища гликогена, являющегося хорошей питательной средой для грибов. Таким образом, количество Candida во влагалище находится в прямой зависимости от уровня этих гормонов. Вот почему прием оральных контрацептивов, содержащих даже минимальные дозы гормонов, повышает риск развития «молочницы» у взрослых женщин.
Симптомы «молочницы» у женщин могут усиливаться за неделю до менструации, что также обусловлено изменением уровня эстрогена. Таким образом, гормональные изменения, происходящие в организме женщины перед менструацией, в период климакса также могут быть возможной причиной уро-генитального кандидоза у некоторых из них.
Грибы рода Candida любят тепло и влагу. Именно такие условия создаются в промежности при постоянном ношении облегающего белья из синтетических тканей — нейлоновых трусиков, комбидресов, колготок и др. Ткани, из которых они изготовлены, плохо пропускают воздух и не позволяют коже «дышать», создавая своего рода «парниковый эффект». Повышенная температура провоцирует усиленное потоотделение. Однако в результате нарушенного воздухообмена влага не испаряется, а остается на поверхности кожи. Кроме того, не следует забывать, что тесное белье в результате трения способно вызвать образование микротравм.
Молочница: избавиться или смириться

Молочница или кандидоз относится к числу заболеваний, которые без комплексного подхода и должного лечения могут обостряться снова и снова. Это обусловлено тем, что грибы, которые ее вызывают, являются частью нормальной микрофлоры организма, а развитию воспаления могут способствовать не всегда очевидные обстоятельства.
Обязательно ли лечить молочницу?
В большинстве случаев грамотное лечение молочницы, которая чаще всего вызывается условно-патогенными грибами Candida albicans, приводит к полному выздоровлению. Не смотря на то, что около половины женщин отмечают рецидивирующий характер кандидоза влагалища (молочницы), только 5-8% случаев заболевания переходят в хроническую форму.
Важно! Лечение молочницы должно проводиться в обязательном порядке. Без должной терапии воспаление может распространяться на другие органы, способствуя различным осложнениям.
Без лечения вагинальный кандидоз может осложняться эндометритом и сальпингоофоритом (воспалением слизистой оболочки матки, а также маточных труб и яичников соответственно), что, в свою очередь, может стать причиной бесплодия или эктопической беременности.
Наличие серьезных заболеваний, которые плохо поддаются лечению и серьезно нарушают работу иммунитета, также не является причиной опускать руки. Во-первых, при должном внимании часто удается достичь стойкой ремиссии. Во-вторых, бесконтрольное течение кандидоза в таких случаях может приводить к серьезным, угрожающим жизни осложнениям.

Фото: eddows-animator / freepik.com
Основу лечения молочницы составляют противогрибковые препараты: флуконазол, клотримазол и другие средства из класса азолов. В зависимости от тяжести поражения и индивидуальных особенностей человека они могут назначаться в виде таблеток или капсул для перорального приема или мазей, кремов или вагинальных свечей для местной терапии. Дополнительно применяют антисептики для обработки зоны воспаления, пробиотики – для восстановления нормальной микрофлоры, при сопутствующем нарушении работы иммунной системы – иммуномодуляторы.
Нужно ли лечить партнера? Можно ли заниматься сексом во время лечения молочницы?
Молочница не относится к числу инфекций, передающихся половым путем. Однако грибы могут распространяться от человека к человеку при прямом контакте, в том числе – во время полового акта. Поэтому, при наличии симптомов кандидоза у полового партнера, он также должен пройти соответствующее обследование и лечение.
Интимная близость при активной молочнице должна быть ограничена и по ряду других причин. В первую очередь, механическое воздействие на ткани и контакт с барьерными контрацептивами замедляют процесс восстановления пораженных слизистых и способствуют дальнейшему сохранению воспалительного процесса. Это снижает эффективность местного лечения.
Также секс часто приводит к инфицированию партнера. В одном случае это может спровоцировать молочницу, в особенности если у партнера есть склонность к грибковым инфекциям или имеются нарушения работы иммунитета, обусловленные сахарным диабетом, ВИЧ или другими заболеваниями. В другом – партнер станет бессимптомным носителем грибка. Это значит, что повторные половые контакты с этим человеком в будущем могут стать причиной рецидива заболевания уже после прохождения курса терапии.
Сколько времени нужно на лечение молочницы?
Сроки лечения напрямую зависят от течения заболевания, наличия осложнений, сопутствующих патологий или состояний, а также формы выбранного лекарственного препарата. Большинство случаев острой молочницы требуют проведения местных процедур (спринцевания, нанесения мазей или введения вагинальных свечей) на протяжении 2-3 дней или же 1-2 кратного приема таблеток или капсул антимикотических лекарств. Как правило, ее симптомы проходят спустя этот же промежуток времени либо длятся несколько дольше.

Фото: atlascompany / freepik.com
Терапия рецидивирующего вагинального кандидоза более длительная и занимает от 1 до 2 недель использования вагинальных свечей или мазей. В качестве альтернативы назначается трехкратный прием пероральных средств с интервалом в 3 дня, что суммарно составляет 9 дней. Часто при этом рекомендовано дальнейшее поддерживающее лечение протяженностью до 6 месяцев.
Как долго проходит молочница при беременности?
Симптомы молочницы при беременности практически не отличаются от других этиологических форм заболевания, за исключением нескольких особенностей, например – склонности к рецидивам на фоне ослабления иммунитета.
Во время вынашивания ребенка рекомендуется избегать приема пероральных форм лекарств, поскольку они могут пагубно влиять на внутриутробное развитие плода и даже провоцировать самопроизвольные аборты на ранних сроках. Поэтому рекомендовано использование только вагинальных мазей или свечей, но более длительным курсом – 7-10 дней.
Почему кандидоз возвращается?
Можно выделить целый ряд факторов, которые способствуют повторным обострениям кандидоза. Среди них: неправильное или некачественное лечение, повторное инфицирование и невозможность устранить первопричину патологии.
Хронические или скрытые заболевания
Одним из важных провоцирующих факторов как первичного развития молочницы, так и ее последующих рецидивов являются нелеченные хронические заболевания или бессимптомные патологии. Чаще всего это аутоиммунные и эндокринные заболевания, ВИЧ-инфекция, злокачественные новообразования или прохождение противоопухолевой терапии: курс лучевой терапии, химиотерапии.
Большинство соматических и вялотекущих инфекционных заболеваний негативно сказывается на работе иммунной системы и сопротивляемости организма инфекционным агентам. Вследствие этого условно-патогенный грибок Candida, вызывающий молочницу, получает возможность активного роста и размножения.
В некоторых случаях, в особенности – на фоне иммунодефицитных состояний, молочница развивается сразу в нескольких местах. Помимо половых органов могут поражаться ротовая полость, зоны кожных складок и др. При местном лечении вагинального кандидоза эти участки остаются без должного внимания и становятся причиной повторных обострений, поскольку происходит постоянное реинфицирование.
Устойчивость грибка к медикаментам
Молочница может быть обусловлена не только классической Candida albicans, но и другими разновидностями дрожжевых грибов этого вида: C. glabrata, C. tropicalis, C. parapsilosis, C. crusei, C. lusitaniae. Эти грибы часто оказываются нечувствительными, резистентными к наиболее распространенным и широко используемым противогрибковым препаратам, что делает лечение неэффективным.
Candida tropicalis. Фото: PHIL CDC
Недостатки лечения
Иногда стандартного лечения может быть недостаточно. Например, при беременности, когда применение пероральных средств ограничено, местная терапия не всегда способна полностью устранить грибковую инфекцию – она всего лишь угнетает ее активность. Поэтому после прекращения стандартного курса терапии через небольшой промежуток времени развивается рецидив молочницы.
Самолечение и нарушение рекомендаций
Повторные эпизоды молочницы могут означать, что инфекция не была полностью пролечена. Это может быть обусловлено несоблюдением рекомендаций лечащего врача, применением неправильных средств или употреблением несоответствующей дозы препарата вследствие самолечения. Также причиной рецидива может быть пренебрежение поддерживающим лечением после устранения острого грибкового воспаления.
Важно! Даже полноценное, правильное лечение не в состоянии предотвратить повторное инфицирование при контакте с грибами сразу после проведения терапии. Поэтому важно ограничить телесный контакт с другими больными людьми или потенциальными носителями. Не следует забывать, что заразиться кандидами можно во время секса, ребенок и мать могут передавать друг другу инфекцию при грудном вскармливании.
Нарушение правил личной гигиены
Несоблюдение правил личной гигиены провоцирует как первичные эпизоды вагинального кандидоза, так и его рецидивы. Регулярное посещение душа и использование средств для интимной гигиены, особенно в восстановительном периоде, играют одну из ключевых ролей.
Дрожжевые грибы, такие как Candida, быстрее развиваются в условиях высокой влажности. Поэтому ношение влажного нижнего белья (например – после посещения бассейна) способствует новым эпизодам молочницы. По этой же причине, с целью профилактики молочницы, рекомендуется избегать синтетической ткани, отдавая предпочтение хлопчатобумажным изделиям.
Неправильный диагноз
Симптомы вагинального кандидоза иногда бывают довольно нечеткими, из-за чего он может имитировать другие заболевания. Наиболее часто схожими клиническими признаками могут обладать:
- Бактериальный вагиноз,
- Герпес половых органов,
- Аэробный вагинит,
- Аллергические реакции,
- Поражения кожи: красный плоский лишай, склеродермия, экзема.
Неправильно установленный диагноз влечет за собой выбор неподходящей тактики лечения, которая никак не повлияет на течение заболевания. В некоторых случаях может наблюдаться кратковременное улучшение, но вскоре возникнет повторный эпизод болезни.
Кто склонен к хроническому кандидозу?
Склонность к хроническому кандидозу отмечается у людей, имеющих нарушения нормального состава микрофлоры организма и так называемые иммунодефицитные состояния. Помимо ранее упомянутых хронических заболеваний и ВИЧ-инфекции повышать риск развития молочницы может (рис. 1):
- Беременность.
- Хронический стресс и эмоциональное перенапряжение.
- Нерегулярное и/или несбалансированное питание, злоупотребление углеводной пищей и «сладким».
- Частый прием антибиотиков, глюкокортикостероидов.
- Активная гормональная контрацепция.
Также группой риска для молочницы являются дети грудного возраста. У них иммунная система еще недостаточно сформирована и адаптирована к взаимодействию со всеми условно-патогенными представителями микрофлоры человека. Из-за этого даже бессимптомное кандидозное носительство у матери может стать причиной молочницы у ребенка.
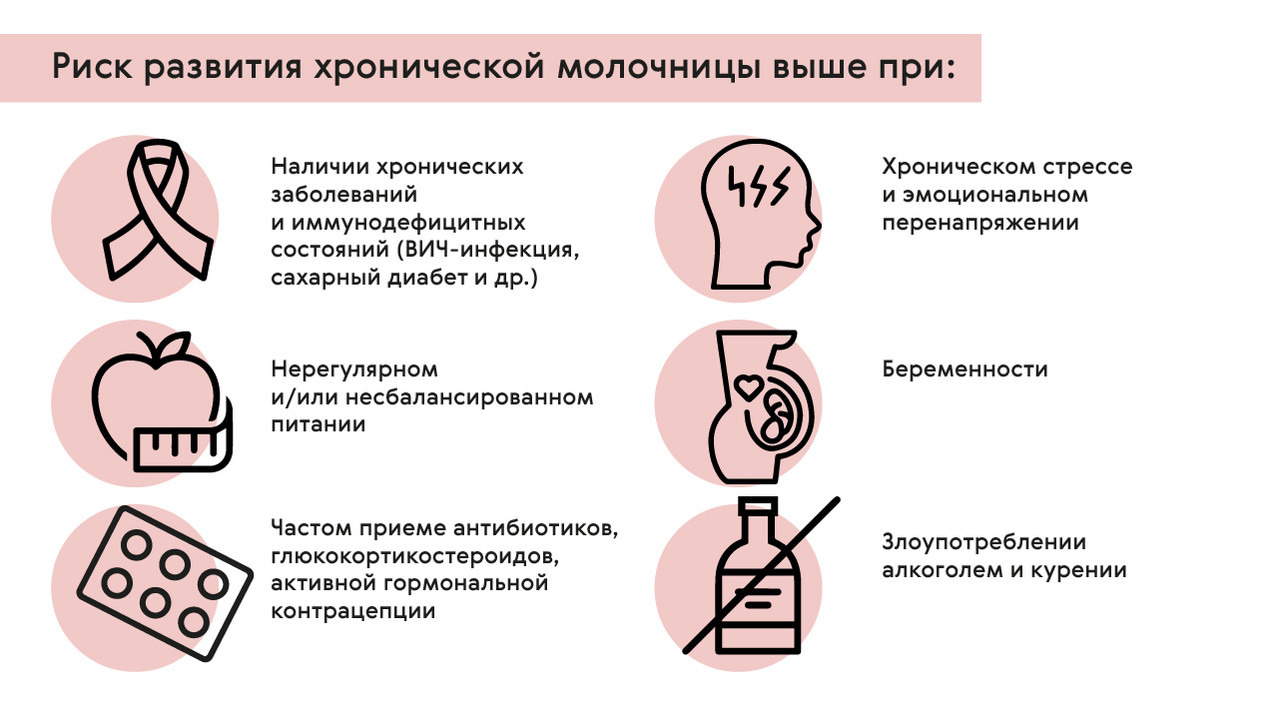
Рисунок 1. Факторы риска развития хронической молочницы. Источник: МедПортал
Что делать, если кандидоз не проходит?
Отсутствие эффектов от правильно проводимого лечения так же, как и частые рецидивы молочницы, – причина повторного обращения за медицинской помощью к специалисту, который сможет подобрать более эффективную схему лечения.
Важно не заниматься самостоятельной коррекцией ранее назначенной терапии, если она оказалось неэффективной. Использование аналогичного лекарства под другой торговой маркой или простое увеличение дозы может быть не только бесполезным с точки зрения лечения, но и опасным для здоровья. Только квалифицированный специалист может оценить взаимодействие нескольких разных медикаментов при их одновременном использовании.
Правильным решением будет повторная консультация и дальнейшее соблюдение всех правил профилактики молочницы. Врач подберет другую, альтернативную схему лечения, а также укажет на вероятные ошибки в поведении или недостатки в образе жизни, которые были не столь очевидны для пациента. Например, порекомендует коррекцию питания с ограничением углеводных продуктов и назначит дополнительные средства для восстановления нормальной микрофлоры.
Как определить победу над молочницей?

Фото: marymarkevich / freepik.com
Полное излечение от молочницы подтверждается несколькими критериями. Первый – клинический. Это означает полное отсутствие каких-либо симптомов кандидоза и его рецидивов на протяжении длительного времени, как правило, не менее 6 месяцев.
Второй критерий – результаты микробиологического исследования влагалища, проводящиеся спустя 14 дней после окончания лечения. Этот анализ нацелен на изучение микробного состава слизистой органа. При эффективном лечении в анализе не будут выявлены кандиды или их соотношение с другими представителями нормальной микрофлоры будет находиться в пределах допустимой нормы.
Заключение
Смириться ли с молочницей при ее частых рецидивах? Ответ – нет. Даже при рецидивирующем, хроническом течении заболевания и наличии серьезных сопутствующих патологий, которые угнетают естественную защиту организма, можно достичь стойкой ремиссии и нормального качества жизни. Ключом к этому являются тщательное соблюдение всех рекомендаций лечащего специалиста и мер профилактики, а также полноценная терапия сопутствующих заболеваний и состояний.
Как вылечить молочницу у женщин, мужчин и детей?
Статистика утверждает, что молочницей хоть раз в жизни переболела каждая вторая женщина. Это неудивительно, поскольку возбудитель заболевания – грибок из рода Candida – всегда присутствует на слизистых оболочках вагинальной области. Заболевание (кандидоз) развивается, когда для жизнедеятельности грибка создаются оптимальные условия, и его популяция стремительно увеличивается.

Классификация
Семейство Candida насчитывает около полутора сотен видов грибков. Из них в организме человека способны жить 20 видов. В 90% случаев заболевание вызывают грибки разновидности Candida albicans.
- при первичном заражении – при родах или в течение первого года жизни;
- при вторичном заражении – во время интимной близости (практически 100% вероятность), контактно-бытовым путем (белье, предметы обихода, пища).
Если в результатах анализов встречается слово «Candida», не спешите в аптеку. Главное не присутствие грибка, а его концентрация и наличие признаков заболевания. Молочница проявляется:
- у женщин – в виде вульвовагинита (кольпита);
- у мужчин – в виде баланопостита.
Основные признаки молочницы у женщин:
- зуд, жжение, раздражение, набухание, краснота слизистых оболочек;
- творожистые выделения из половых органов, запах выделений – кисломолочный;
- боль при половом акте;
- жжение при мочеиспускании.
Если заболевание диагностировано у одной «половинки», лечиться нужно всем. Терапия «по одному» не имеет смысла – все грибки вернутся обратно после первой же интимной близости.
Заниматься сексом до полного излечения молочницы нельзя. Если заболевание диагностировано у вашего полового партнера, а вас симптомы не беспокоят, пролечиться все равно придется.
Основные признаки заражения грибком Кандида у мужчин:
- зуд, чувство жжения;
- покраснение, отечность головки, крайней плоти, белесый налет;
- боль во время полового акта.

Кандида диагностируется у женщин и мужчин
Кандидоз диагностируют по:
- внешним признакам;
- результатам бакпосева мазков из влагалища и уретры;
- ПЦР.
Как вылечить молочницу у женщины?
Candida любит теплые влажные места с минимальным доступом воздуха, поэтому на слизистой влагалища грибку более чем комфортно. Чтобы избавиться от неприятного соседства, нужно использовать препараты:
- местного действия: вагинальные свечи, таблетки, кремы с эконазолом, клотримазолом, миконазолом, эконазолом (Клотримазол, Пимафукорт);
- системного действия: таблетки, капсулы с флуконазолом, итраконазолом (Нистатин, Флуконазол, Дифлузол, Дифлюкан);
- препараты для укрепления иммунитета, пробиотики, симбиотики (Вобэнзим, Лактовит, Дактиале, Дерма-Про, Вагилак, Виферон).

Невылеченное заболевание быстро распространяется
В среднем курс лечения занимает от 3 до 6 дней. Споры грибка созревают в течение 20 дней, поэтому может понадобиться повторный курс лечения. Некоторые препараты (например, Бетадин) можно применять во время менструации.
В 20% случаев назначенное врачом лечение не помогает. Если через неделю молочница продолжает вас беспокоить:
- это – не кандидоз. Придется пересдать анализы, пройти дополнительные обследования.
- заболевание вызвано не Candida albicans, а другой разновидностью грибка, которая уничтожается сложнее;
- это – рецидив, возможный при диабете, во время антибиотикотерапии, сниженном иммунитете.
Если рецидивы кандидоза случаются более 4 раз в год, врач назначит профилактическое лечение.

Хронический и рецидивирующий кандидоз требует смены образа жизни
Препараты местного действия могут причинять неудобства – вытекать, пачкать одежду. Чтобы они равномерно распределялись по поверхности слизистой влагалища и не причиняли дискомфорт, лучше всего использовать их перед сном. Свечи и таблетки нужно располагать приблизительно посредине влагалища. Расположенные слишком близко лекарства вытекут, а слишком далеко – могут травмировать нежную шейку матки.
При молочнице запрещены спринцевания и другие способы «помыть там», поскольку это вызывает дисбаланс микрофлоры.
Как вылечить молочницу у мужчины?
Побороть кандидоз помогут:
- местно – кремы с клотримазолом;
- системно – флуконазол (препараты Флуконазол, Дифлазон, Форкан, Медофлюкон, Микосист).
Длительность среднестатистического курса лечения – 5 дней.
Во время лечения нижнее белье и полотенца следует менять ежедневно. Гигиенические процедуры проводятся средствами без ароматизаторов и добавок. Несмотря на то, что большинство препаратов применяется местно, во время лечения нельзя употреблять алкоголь.

Мужчинам назначают препараты местного и системного действия
Как избежать рецидива кандидоза?
Candida – условно-патогенный микроорганизм, который обычно присутствует в составе микрофлоры интимных зон. Чтобы вновь не спровоцировать его чрезмерное размножение:
- укрепляйте иммунитет;
- не носите тесное синтетическое нижнее белье;
- соблюдайте правила личной гигиены;
- употребляйте достаточное количество витаминов, сократите количество быстрых углеводов;
- сократите количество продуктов и напитков, в которых содержатся плесень и дрожжи;
- используйте средства контрацепции;
- избегайте стрессов.

Во время лечения молочницы придется подкорректировать рацион
Независимо от образа жизни молочница может развиться:
- при изменении гормонального фона (беременность, прием противозачаточных таблеток, эндокринные заболевания);
- после операций;
- в результате антибиотикотерапии;
- в ходе серьезных заболеваний;
- при дисбактериозе влагалища;
- после переохлаждения.
Что будет, если не лечить молочницу?

Невылеченная вовремя молочница чревата серьезными проблемами
Диагностированное заболевание нужно обязательно лечить. Несмотря на то, что грибок Candida является условно-патогенным микроорганизмом, организму нужна помощь, чтобы справиться с разросшимися колониями и нейтрализовать последствия их жизнедеятельности. Невылеченное вовремя заболевание:
- снизит иммунитет, в результате чего разовьются вторичные половые инфекции;
- спровоцирует эрозию слизистой;
- нарушит менструальный цикл;
- станет причиной воспаления шейки матки.
-
приведет к простатиту, везикулиту, способным спровоцировать бесплодие.
Как вылечить молочницу при беременности?
Статистика утверждает, что грибки Candida выявляются у 80% будущих мам. До родов с ними нужно обязательно распрощаться. Если это мероприятие отложить на потом, во время родов произойдет инфицирование малыша. Передача грибка возможна и после – во время кормления или гигиенических процедур. Это чревато молочницей во рту, у девочек – на половых органах, и чередой последующих проблем со здоровьем малыша.
Для лечения будущих мам гинекологи предпочитают использовать препараты местного действия – свечи, таблетки, кремы. Суппозитории Пимафуцин и Примафунгин можно использовать в любом триместре беременности, таблетки Тержинан – во втором. Препараты системного действия назначаются в случае, если местно вылечить заболевание не удалось. Назначает препараты и расписывает схему лечения только врач в зависимости от клинической картины, самодеятельность здесь недопустима.

Самолечение кандидоза недопустимо
Как вылечить молочницу во рту?
Поскольку грибки рода Кандида живут на всех слизистых оболочках, они могут провоцировать заболевания в полости рта. Характерные признаки:
- покраснение слизистой, отечное небо, десны, горло;
- «географический» язык – поверхность покрыта белесыми точками, впоследствии – пятнами, по форме напоминающими круг или овал;
- болезненное глотание;
- трещинки в уголках рта, которые быстро покрываются творожистым налетом. Покраснение увеличивается в размерах;
- повышение температуры;
- увеличение подчелюстных лимфоузлов.
Невылеченный вовремя кандидоз переходит с языка на щеки, затем – на губы и глотку. При попытке соскоблить налет появляется кровь.
Кандидоз слизистых оболочек ротовой полости диагностируется визуально (на запущенных стадиях), по результатам бакпосева и ларингоскопии. При лечении детей препараты подбираются с учетом возрастной категории.

Грибки Кандида способны жить даже во рту
Молочница во рту особенно опасна для грудничков. Дискомфорт в ротовой полости заставляет их отказываться от сосания, из-за чего быстро развиваются обезвоживание и истощение. Грибковая инфекция способна распространяться на другие жизненно важные органы – кишечник, легкие и т. д. У девочек развивается влагалищный кандидоз, который провоцирует воспаления и развитие синехий.

Запущенная молочница угрожает жизни младенца
Чтобы побороть заболевание на начальной стадии, достаточно обрабатывать ротовую полость и пораженные участки антисептическим раствором (например, Мирамистином, Гексоралом, Максиколдом) и противогрибковым препаратом (например, Кандидом, Нистатином). Можно полоскать рот содовым раствором. На более тяжелых стадиях применяются препараты системного действия – Флуконазол, Микосист, Фуцис, Дифлюкан. Губы и кожу можно обрабатывать антигистаминными препаратами (Фенистил). Избегайте их попадания на слизистые (глаза, нос, ротовая полость).

Невылеченный грибок колонизирует небо, пищевод, легкие, другие органы
На период лечения сократите потребление сладостей, избегайте копченостей, острых, соленых блюд, продуктов с содержанием дрожжей, плесени.
Ни в коем случае не смазывайте пораженные участки слизистых и кожи вареньем из розы. Это способствует разрастанию колоний грибка.
Лечение всех видов молочницы нужно проводить под контролем врача. Укрепляйте иммунитет, следуйте рекомендациям диетологов, используйте контрацептивы, и неприятное соседство с большой долей вероятности вам не грозит. Будьте здоровы!
Источники
- Богомолова, Н.С. Кандидозы в хирургической клинике: видовой состав возбудителей, чувствительность к антибиотикам, превентивная терапия / Н.С. Богомолова [и др.] // Анестезиология и реаниматология. – 2011. – №5. – С. 43-48;
- Вознесенский, А.Г. Клиническая фармакология противогрибковых препаратов / А.Г. Вознесенский // Гедеон Рихтер в СНГ. – 2001. – № 2(6). – С. 50-53;
- Волосач, О.С. Метод комбинированной иммунотерапии пациентов с хроническими воспалительными заболеваниями, осложненными кандидозом : инструкция по применению № 084-0909 : утв. 17.09.2009 г. / Министерство здравоохранения Республики Беларусь ; сост. О.С. Волосач, В.М. Цыркунов, С.Б. Позняк, С.М. Дешко.
Как лечить молочницу (отвечает гинеколог Л.Шупенюк)
Как вылечить молочницу у женщин и мужчин. Простые советы. Эффективные средства
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru.
Вагинальный кандидоз (молочница) – симптомы и лечение
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
- неосложнённый;
- осложнённый [10] .
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты (“Тержинан”, “Полижинакс”, “Пимафукорт”, “Клион Д”, “Макмирор комплекс”);
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .





