Кровянистые выделения во время беременности
Любые выделения, напоминающие кровь, не являются здоровым явлением во время вынашивания плода. Однако нечто подобное отмечает у себя в среднем 15-25% женщин в первом триместре. Кровь также может выделяться в маленьком количестве при закреплении плодного яйца на эндометрии, однако в подавляющем большинстве случаев, в этот момент женщина может лишь догадываться о наличии беременности.
Данное явление не является общепринятой нормой или патологией. Однако если вы замечаете значительное усиление интенсивности выделений, или начинающееся маточное кровотечение, в срочном порядке обратитесь к врачу для своевременной терапии и сохранения беременности. Наши врачи обладают обширным опытом во всех видах медицинских услуг во время беременности, а наша клиника призвана оберегать ваше здоровье и жизнь малыша, растущего внутри.
Выделения на разных сроках беременности
Кровотечение на ранних сроках может быть обусловлено следующими факторами:
- “Фантомная” менструация. Если менструация наступала у вас четко по циклу, ваши половые гормоны могут “запомнить” его и вызвать подобие критических дней в определенный срок. Это никак не повлияет на развитие беременности, однако для такого случая необходима дополнительная диагностика и трансвагинальное УЗИ.
- Прикрепление плодного яйца может вызвать кровотечение малой интенсивности на 1-2 дня. В это время женщина чаще всего не знает о наличии у себя беременности.
- Пузырный занос – довольно редкая причина кровотечений в период беременности. Она сигнализирует о патологическом развитии плода и некорректном формировании плаценты. Если врач диагностировал у вас такую аномалию, необходимо в срочном порядке сделать аборт, а в дальнейшем следить за состоянием здоровья и некоторое время не допускать нового наступления беременности.
- Внематочная беременность. Еще одна неприятная причина выделений на раннем сроке. Характеризуется созреванием плодного яйца вне матки, а именно в фаллопиевой трубе. Женщине необходимо предпринять меры по скорейшей ликвидации плода из места его расположения. В противном случае, это может грозить разрывом трубы, внутренним кровотечением и даже летальным исходом.
- Отторжение плода в многоплодной беременности – нечастое явление для естественной здоровой беременности, однако характерное для определенного процента женщин, прошедших ЭКО. Характеризуется отторжением и изгнанием одного эмбриона при дальнейшем развитии другого.
- Инфекционные заболевания органов репродуктивной системы у матери. , как и любое заболевание, дополнительно сопровождается болезненными ощущениями и сильными спазмами.
- Раздражение шейки матки – уязвимость органа в период беременности может заставить его пострадать от любого механического воздействия, будь то половой акт или врачебные манипуляции при исследованиях микрофлоры.
- Генетическая предрасположенность – требует детального изучения семейного анамнеза. вызывает кровотечение, если ее узелок расположен в месте закрепления эмбриона.
- Стрессы и травмы. Внешние факторы чрезвычайно важны для вынашивания здоровой беременности. Психоэмоциональные потрясения, домашнее насилие, аварии, механические травмы – все это губительно воздействует на течение беременности и может стать причиной ее самопроизвольного прерывания. Начавшийся выкидыш – не повод опускать руки. Многочисленные пациентки нашей клиники сохранили здоровую беременность под чутким контролем опытных врачей. Своевременное обращение к доктору – залог здоровой сохраненной беременности.
О чем говорят кровянистые выделения на поздних сроках?
- Естественное изъятие слизистой пробки, преграждавшей вход в матку (нормально для предродового состояния); , пагубно влияющие на течение беременности;
- Отслойка плаценты; ;
- Преэклампсия;
- Преждевременные роды.
При обнаружении тревожных симптомов, рекомендуем вам в неотложном порядке обратиться к врачу. Если кровянистые выделения сопровождаются сильной режущей болью – оставайтесь в покое и вызовите скорую помощь.
Что является относительной нормой?
Кровянистые выделения являются нормой, если:
- Они наблюдаются только на самых ранних сроках;
- Имеют легкую мажущую консистенцию;
- Не обладают резким неприятным запахом;
- Их цвет напоминает менструальную кровь в завершающие дни цикла.
Помните: абсолютной нормы в данном случае быть не может. У одних женщин кровянистые выделения могут проявляться несколько раз за беременность и не нести опасности для жизнедеятельности плода; для других это чревато выкидышем. Мы рекомендуем обратиться в нашу клинику при малейших подозрениях на заболевания и угрозу прерывания беременности.
Что предпринять?
- Не впадайте в панику. Примите горизонтальное положение и вызовите скорую помощь или обратитесь в больницу самостоятельно;
- Воздержитесь от половых контактов, даже если выделения слабые и вас не беспокоит боль;
- Придерживайтесь советов лечащего специалиста.
В нашей клинике вам проведут ряд исследований, позволяющих точно определить причину отклонения. Среди них трансабдоминальное и трансвагинальное УЗИ, анализ крови на гормоны, мазок, биопсия шейки матки (при подозрении на эрозию).
Ни в коем случае не пытайтесь ликвидировать выделения самостоятельно, принимая медикаментозные препараты без назначения врача. Занимаясь самолечением, особенно в таком ответственном периоде как беременность, вы подвергаете опасности не только себя, но и будущего малыша.
Если все же вы не смогли сохранить ребенка, наши специалисты подберут вам поддерживающую и восстанавливающую терапию, благодаря которой вы вскоре сможете стать здоровой и счастливой мамой.

Читать далее
Первый месяц беременности для мамы и малыша – время крайне ответственное. Именно в этот период происходят наиболее важные изменения в организме мамы и малыша, формируется основа основ здоровья будущего ребенка.

Читать далее
Беременность – особое время в жизни женщины, когда она в ответе не только за себя, но и за своего малыша, находящегося в утробе. Многие заболевания опасны в этот период, так как могут навредить растущему организму. Обращайтесь к нам даже при малейшем недомогании, чтобы обезопасить себя и кроху от возможных серьезных проблем.

Читать далее
Невынашивание беременности сегодня является одной из наиболее распространенных проблем, с которой женщины приходят в кабинет гинеколога (а иногда эндокринолога, хирурга или иммунолога). Очень важно знать о причинах невынашивания, во-первых, чтобы своевременно обратиться за медицинской помощью, а во-вторых, чтобы избежать некоторых из них.

Читать далее
Околоплодные воды – это амниотическая жидкость, концентрирующаяся в плодном пузыре, которая приобретает объем параллельно с ростом эмбриона.
Возможны ли месячные при беременности?
При беременности невозможны. Если вы испытываете кровотечение или даже кровяные выделения во время вынашивания плода, это может быть сигналом о том, что что-то не так. В любом случае кровотечение — показание к врачебной консультации. В таких случаях важна быстрая реакция, часто определяющая дальнейшее течение беременности.
Выделения с кровью на ранних сроках беременности часто путают с менструацией. Это связано с тем, что кровянистые выделения обычно происходят примерно во время ожидаемого периода. Кроме того, кровотечение может быть таким же сильным, как и при обычных месячных. Однако следует помнить, что менструация при беременности не наступает и может быть лишь угрожающим симптомом беременности. Поэтому всегда лучше проконсультироваться с врачом по беременности и родам.
Менструация во время беременности
Менструация — это результат отхождения эпителия матки под действием эстрогенов и прогестерона. Этот эпителий удаляется с тела женщины во время так называемого периода. После оплодотворения эпителий не отслаивается, потому что он необходим для развития ребенка и во время беременности. Поэтому появление менструации при беременности невозможно.
Кровянистые выделения в начале беременности
Прежде чем женщина узнает о своей беременности, у нее могут появиться кровянистые выделения при имплантации, которые она может принять за беременность. Однако эти кровянистые выделения вызваны имплантацией эмбриона в стенку матки, что иногда приводит к повреждению кровеносных сосудов. Однако кровь при имплантации светлее, и женщина не чувствует боли. Несмотря на это, многие женщины позже считают, что у нее были месячные в первые несколько месяцев беременности.
Кровянистые выделения во время беременности также являются результатом гормональных изменений, вызванных развивающейся беременностью. Кровянистые выделения на ранних сроках беременности могут быть следствием субхорионического кровотечения. Это связано с образованием гематом. Обычно они всасываются к 20-й неделе беременности. Однако бывает, что они приводят к серьезным осложнениям и даже выкидышам.
Период беременности — другие причины
Есть много причин кровотечения во время беременности. Это включает:
- моляр (гестационная трофобластическая болезнь) — возникает примерно на 5-6 месяцах беременности. Изначально он практически незаметен при ультразвуковых исследованиях, а о его появлении свидетельствует только высокий уровень ХГЧ в анализахкрови. Сегодня это заболевание больше не представляет такой угрозы ни для матери, ни для ребенка;
- заболевания шейки матки, например, эрозии;
- внематочная беременность — кровянистые выделения сопровождаются рвотой, болями в животе, слабостью и тошнотой. В этом случае спасти жизнь ребенка не представляется возможным, а кроме того, такая беременность также представляет угрозу для здоровья женщины;
- выкидыш — это когда возникает кровотечение, а кроме того, возникают сильные боли в животе, позвоночнике и сокращения матки и др.
В любом случае и во время беременности следует немедленно обратиться к врачу. Даже если количество крови незначительное. Если заболевание развивается, его следует диагностировать как можно скорее. Это очень важно для здоровья матери и развивающегося малыша.
Кровавые выделения при беременности
Почему на ранних сроках появляются кровянистые выделения, можно ли сохранить беременность при сильном кровотечении?
Почему на ранних сроках появляются кровянистые выделения, можно ли сохранить беременность при сильном кровотечении?
Почему на ранних сроках появляются кровянистые выделения, можно ли сохранить беременность при сильном кровотечении?
Около 70% беременных сталкиваются с кровянистыми влагалищными выделениями, и лишь у 12% из них происходит выкидыш. В остальных случаях женщины благополучно донашивают и рожают здорового малыша. Почему случаются кровотечения, как выглядят выделения и опасно ли такое состояние? Нужно ли обращаться к доктору, если кровь пошла внезапно, но незначительно, и пациентка чувствует себя хорошо?

Какие выделения из влагалища считаются нормальными во время беременности?

Любые влагалищные выделения могут быть вариантом нормы или признаком патологии, дифференцировать одно от другого может гинеколог, опираясь на результаты проведенной диагностики. На ранних сроках беременности за работу детородных органов отвечает гормон прогестерон, а во втором триместре – эстроген. Именно они ответственны за характер выделяемого из влагалища секрета.
На разных сроках нормальными являются выделения (по неделям):
- 1–3 – слизистое отделяемое с красными прожилками или желтые, коричневые выделения, продолжающиеся несколько суток;
- 4–густой белый секрет, возможны красноватые вкрапления;
- 5–12 – прозрачное или белое отделяемое, которое иногда может иметь легкий кислый запах;
- 13–25 – жидкий прозрачный секрет, количество которого, по сравнению с 1-м триместром, увеличено;
- 26–36 – обильное белое отделяемое с кислым запахом;
- 37–40 – умеренный объем секрета с белесым цветом;
- перед родами – слизь с кровяными прожилками.

Кровяные выделения, которые появляются с 4–6 недели и идут до конца 12-й недели беременности, могут быть:
- прозрачными с 2–3 каплями крови;
- розовыми;
- коричневыми;
- алыми.
Если они идут один раз и не сопровождаются болезненными ощущениями, то беспокоиться не о чем. Однако идеальный вариант – светлые, практически прозрачные выделения. Они свидетельствуют о нормальной работе половых органов, смене эпителиального слоя матки и отсутствии признаков наличия патологических микроорганизмов.
Причины появления крови в выделениях на ранних сроках вынашивания
Кровянистые выделения при беременности можно условно разделить на два вида:
- физиологические, возникающие из-за изменения соотношения гормонов;
- патологические, свидетельствующие об аномальном течении беременности.

У женщины может выделяться секрет разного объема с красными, розовыми или коричневыми вкраплениями, что говорит о присутствии в нем крови. В них также могут присутствовать кровянистые сгустки или частицы тканей.
Кровотечение при имплантации плодного яйца
Одна из частых причин появления кровянистого секрета на ранних сроках беременности – внедрение плодного яйца в матку. Имплантационное кровотечение свойственно для первой – начала второй недели после оплодотворения. Отделяемое розового, коричневого или прозрачного цвета с ярко-алыми прожилками является следствием повреждения мелких кровеносных сосудов из-за внедрения зародыша.

Часто появление имплантационного кровотечения женщины принимают за начало месячных, но оно длится значительно меньше – от 1 часа до 2–3 суток и характеризуется незначительными выделениями. Наличие подобного отделяемого без сопутствующих болей в животе считается нормой.
Имплантационное кровотечение может произойти раньше или позже указанного срока, но не раньше недели после зачатия. Кровь никогда не бывает темного цвета.
Микроповреждения слизистых оболочек после полового акта или осмотра гинеколога
Кровянистое отделяемое у беременных после секса появляется достаточно часто. Шейка матки в силу происходящих изменений в организме приобретает рыхлую структуру, становится отечной и восприимчивой к любому давлению, из-за чего во время коитуса на ней появляются микроповреждения. Эти травмы не являются серьезными и не причинят вреда плоду. Их появление не является поводом для прекращения интимных отношений, но последующие половые контакты должны исключать резкие движения.
Кровь может пойти и при гинекологическом осмотре. На 4–5 неделе многие женщины, подозревая беременность, впервые идут к врачу и он случайно может травмировать шейку матки зеркалом. Такие повреждения не угрожают развитию малыша.
Аналогичная ситуация иногда наблюдается после проведения трансвагинального УЗИ. Выделения возникают вследствие гиперчувствительности детородных органов, длятся не дольше 2 суток и не повторяются.
Менструация на фоне нормально развивающейся беременности

Во время беременности у крайне незначительного количества пациенток могут идти месячные. В народе это явление называется «омыванием плода», в медицине – прорывным кровотечением. Выделения появляются в день, когда раньше начиналась менструация. Помимо отделяемого пациентка жалуется и на другие симптомы месячных: боли в спине и животе. Кровавый секрет довольно обильный, менструация длится несколько дней.
Обычно гормоны, выделяемые во время беременности, препятствуют появлению месячных. Однако иногда происходит сбой, и их концентрация в организме слишком мала для того, чтобы остановить налаженный месячный цикл. Обычно кровотечения к 3 месяцу прекращаются. В редких случаях «омывание плода» возможно даже на поздней стадии беременности.
Медики настороженно относятся к подобным аномалиям и тщательно следят за состоянием пациентки на протяжении всей беременности. У женщин с такой особенностью роды зачастую проходят в срок, а детки появляются на свет здоровыми, поэтому поводов для тревоги нет.
Гинекологические заболевания, не связанные с гестацией
Беременность не оберегает от гинекологических проблем, многие из хронических болезней, наоборот, обостряются в этот период, а другие обнаруживаются впервые. Снижение иммунитета и изменение количества продуцируемых гормонов приводят к возникновению различных патологий:
- Эрозия шейки матки. Образовавшиеся на слизистой оболочке язвочки делают ее очень чувствительной. Капилляры органа переполняются кровью, красные пятна на белье могут появляться как после полового акта, так и при сидении с поджатыми ногами. Выделения выходят единожды после повреждения эпителия, лечение назначается уже после родов. Такое состояние не представляет угрозы.
- Варикоз. Поскольку беременность повышает нагрузку на вены влагалища, болезнь может затронуть область половых губ. Промежность болит, нарушается секреция смазки, половой контакт становится болезненным. Выделения с кровянистыми включениями могут обнаруживаться после секса или беспричинно. Болезнь незначительно осложняет течение беременности, но не опасна.
- Полип или киста. Кровь выделяется в небольшом количестве, боль отсутствует. Новообразование не представляет угрозы для плода, но если оно было сильно повреждено, может произойти инфицирование. Полип постепенно может отслоиться самостоятельно, кисту лечат после родов.
- Венерическая болезнь. Активизация трихомонад или других микроорганизмов приводит к появлению влагалищного отделяемого со специфическим запахом и кровянистыми вкраплениями. Заболевание сопровождается зудом в промежности и увеличением показателей термометра, повышает вероятность выкидыша.
Патологии беременности (замирание, прерывание, отслойка плаценты и др.)

Если у женщины открылось маточное кровотечение, оно может представлять серьезную угрозу для нее и малыша. Причинами появления кровянистого отделяемого при беременности являются следующие состояния:
- Прерывание беременности. Возможно в любом периоде в силу разных причин – от несовместимых с дальнейшим развитием и внеутробной жизнью патологий плода до инфекционного заболевания матери. Характеризуется внезапными болезненными ощущениями, кровотечением.
- Замершая беременность. Часто наблюдается на сроке 6–7 недель. Болит живот, исчезает токсикоз и болезненность груди. Патология характеризуется внутриутробной гибелью плода и может быть выявлена во время УЗИ, при пальпации матки или по анализу на содержание ХГЧ в плазме на сроке до 28 недель. Боль и кровавое отделяемое появляются не сразу, а спустя несколько дней. Иногда матке удается самостоятельно отторгнуть замерший плод, но чаще требуется чистка. Оттягивание посещения врача может привести к сепсису. При замершей беременности на 15% увеличиваются риски невынашивания плода при повторном зачатии.
- Предлежание плаценты. При ее близком расположении к маточному зеву мышцы не способны ее удержать, что приводит к отрыву небольших участков плаценты. Кровь идет как при месячных. Состояние возникает у 2% женщин и проявляется после 20-й недели после зачатия.
- Отслоение плаценты. Явление диагностируется у 1 из 200 пациенток. Процесс сопровождается отхождением сгустков крови и схваткообразными болями в животе. Даже при частичной отслойке есть угроза для жизни ребенка.
- Надрыв пуповины. Редкое явление, при котором возможна гибель плода. Если он способен выжить вне утробы, врачи проводят экстренное кесарево сечение.
- Пузырный занос – патология, сопровождающаяся аномальным ростом и увеличением объема тканей плаценты (подробнее в статье: пузырный занос: патологическая анатомия заболевания). У женщины возникает кровотечение на ранних сроках беременности (до 11-й недели). Патология редкая, причина ее возникновения кроется в генетических факторах. Сохранить беременность нельзя.
Беременность вне матки

Внематочная беременность диагностируется на ранних сроках и возникает вследствие того, что плодное яйцо крепится в фаллопиевой трубе (наиболее часто), яичнике, шейке или вообще в брюшной полости, а в не матке, как это должно происходить в норме. Влагалищное кровотечение появляется на 6-й неделе гестации, когда маточная труба растягивается до предела. Параллельно женщину беспокоят тошнота и боль в животе. Дискомфорт может прекратиться при разрыве трубы, но через пару часов пациентка будет чувствовать себя во много раз хуже.
Беременность вне матки может вызвать внутреннее кровотечение, поэтому ее важно вовремя диагностировать и назначить терапию. Иногда подобная патология приводит к бесплодию.
Причины сильного кровотечения и вероятность сохранения беременности

Кровотечение при беременности далеко не во всех ситуациях является признаком гибели плода. Женщина не должна поддаваться панике – нужно срочно обратиться к доктору.
Сильная кровопотеря может быть спровоцирована следующими причинами:
- инфекционные болезни;
- миома матки;
- отслоение плаценты;
- разрыв матки (очень редкая аномалия, возникающая при пузырном заносе или после предыдущего родоразрешения путем кесарева сечения);
- разрыв фаллопиевой трубы;
- нехватка гормонов;
- самопроизвольный аборт.
Чаще всего при своевременной госпитализации пациентки врачи могут сохранить беременность. При высоком риске невынашивания плода ее кладут в стационар. Врачи всегда стремятся к сохранению жизни малыша, но если стоит выбор, его делают в пользу здоровья и жизни матери. Однако согласие женщины (или ее родственников, когда будущая мать находится в бессознательном состоянии) обязательно.

На раннем этапе гестации важно остановить кровотечение и предотвратить выкидыш. Для этого назначаются:
- средства для повышения секреции прогестерона (Утрожестан и Дюфастон);
- витамины (Е, В6);
- успокоительные препараты (настойка валерианы);
- кровоостанавливающие медикаменты (Дицинон);
- спазмолитики (Но-Шпа).
При появлении первых положительных результатов лечения женщине показан покой, постельный режим и прекращение интимной жизни до момента родов. Препараты часто назначаются длительным курсом, их нужно принимать даже при отсутствии кровотечения. Преодолев порог 12-й недели гестации, можно успокоиться – риск прерывания беременности значительно снижается.
Терапия при предлежании плаценты зависит от количества выделений. Если крови немного и время родов близко, проводится прокол плодного пузыря. При обильном отделяемом показано кесарево сечение, даже если плод не доношен. Оперативное родоразрешение требуется и при кровопотере на фоне отслоения плаценты.
Если кровь идет вследствие беременности вне матки, замершего плода или выкидыша, то нельзя питать иллюзий – ребенка в этих ситуациях сохранить невозможно. Лечение оперативное: женщине проводят удаление эмбриона (или фаллопиевой трубы) или выскабливание матки соответственно.
При каких симптомах нужно немедленно обратиться к врачу?

Нужно помнить, что на начальной стадии вынашивания малыша продуцируется тот же секрет, что и раньше, – выделения прозрачные, белые или желтые. Если женщина отмечает любое резкое изменение их характера, стоит сообщить об этом врачу. Чем быстрее будет оказана помощь, тем благоприятнее прогноз. Женщина не должна самостоятельно делать компрессы, пить таблетки или отвары – это приведет к непредсказуемым последствиям.
Срочная помощь понадобится в следующих ситуациях:
- выделение ярко-алой крови;
- обильное кровотечение;
- выход кровяных сгустков;
- сильная боль;
- холодный пот;
- потеря сознания;
- судороги;
- боль в животе и пояснице.
При кровотечении можно пользоваться только прокладками. В ожидании приезда врачей женщина должна лечь и приподнять ноги. Медикаменты лучше не употреблять, чтобы не «смазать» симптоматику.
Кровотечения до 22 недель беременности: клиника, диагностика, гемостатическая терапия
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!

Н.К. ТЕТРУАШВИЛИ, д.м.н., А.А. АГАДЖАНОВА, Т.Б. ИОНАНИДЗЕ, Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова Минздрава России
Согласно действующему в нашей стране с 2012 г. определению ранние потери беременности классифицируются до 21 нед. и 6 дней беременности, с 22 до 37 нед. регистрируются преждевременные роды. Подобный международный подход к регистрации перинатальной смертности требует предотвращения осложнений, начиная с ранних сроков беременности во избежание рождения глубоконедоношенного ребенка.
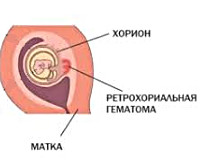
В настоящее время зарубежными авторами получены данные, свидетельствующие о возрастающем риске осложнений беременности при наличии ретрохориальных и заооболочечных гематом, начиная с первого триместра беременности. Так, в метаанализе, обобщившем данные течения и исходов беременностей за 28 лет, получены следующие ключевые выводы:
1. Пациентки, потерявшие две и более беременностей, — группа риска по развитию преждевременных родов, в т. ч. очень ранних преждевременных родов, задержки роста плода, преждевременному излитию вод, отслойкам плаценты, предлежанию плаценты, кровотечениям во втором и третьем триместрах беременности.
2. У женщин с кровотечениями на ранних сроках беременности, образованием ретроплацентарных гематом повышен риск преждевременных родов (в т. ч. очень ранних преждевременных родов), задержки роста плода, преждевременного излития вод при недоношенной беременности, отслоек плаценты во втором и третьем триместрах беременности [9].
В этой связи становится ясным, что остановка кровотечения важна начиная с ранних сроков беременности не только во избежание выкидыша и повышенной потери крови, но и для предотвращения образования больших ретроплацентарных гематом и поздних гестационных осложнений.
Кровотечение во время беременности является одним из самых опасных осложнений, требующих неотложной терапии. Акушерская тактика при кровотечениях различна в зависимости от величины кровопотери, причинных факторов, срока гестации, состояния женщины и плода.
Кровотечения до 22 недель беременности часто сопровождаются образованием внутриматочных гематом, которые могут быть как ретрохориальной/ретроплацентарной, так и заоболочечной локализации [8].
До 12 нед. беременности при появлении кровянистых выделений из половых путей необходимо проводить дифференциальную диагностику между следующими состояниями: имплантационное кровотечение, внематочная беременность, угрожающий аборт, начавшийся аборт, свершившийся аборт, неразвивающаяся беременность, пузырный занос. Очень важная роль в диагностике принадлежит ультразвуковому исследованию, которое позволяет вовремя диагностировать состояния, требующие хирургического вмешательства (внематочная беременность, пузырный занос), а также определиться с тактикой ведения женщин с начавшимся абортом, провести дифференциальный диагноз с неразвивающейся беременностью.
В зависимости от причины, приводящей к начавшемуся выкидышу, проводится подбор этиопатогенетической терапии. Однако при кровотечениях до 22 нед. беременности на первый план выходит необходимость остановки кровотечения без ущерба для организма матери и развивающегося плода.
Кровянистые выделения из цервикального канала до 22 нед. беременности могут быть следствием различных состояний, среди которых наиболее частыми являются:
• отслойка плаценты без образования гематом
• отслойка плаценты с образованием ретроплацентарной гематомы
• формирование заоболочечной гематомы
• кровотечение при низком прикреплении плаценты или ее предлежании
• децидуальная реакция пустующей полости матки при пороках развития матки (двурогая матка, удвоение матки)
• антенатальная гибель плода из двойни или тройни.
Правильная оценка клинической ситуации помогает определить интенсивность и необходимую длительность проведения гемостатической терапии.
Кроме того, исключительно важным моментом является проведение дифференциальной диагностики между кровотечением из половых путей и кровотечением, сопровождающимся подтеканием околоплодных вод при высоком боковом разрыве плодного пузыря. Диагностика данного состояния иногда представляет значительные трудности, т. к. тесты на подтекание околоплодных вод часто оказываются ложнонегативными в условиях кровотечения. В некоторых клинических ситуациях только нарастающее маловодие, по данным динамического ультразвукового исследования, позволяет правильно поставить диагноз. При подтекании околоплодных вод в сроках до 22-й нед. беременности прогноз, как правило, неблагоприятный.
При редукциях одного плода при многоплодной беременности (двойни или тройни) исключительно важным представляется своевременное назначение антибактериальной терапии (длительность курса не менее 7 дней), контроль лейкоцитоза и палочко-ядерного сдвига в динамике, а также гемостазиологический контроль для своевременной диагностики и коррекции проявлений ДВС-синдрома.
Тот же подход необходим при наличии в полости матки больших (более 3 см) ретроплацентарных и заоболочечных гематом, возникающих в результате отслойки нормально- или низкорасположенной плаценты. При наличии воспалительных изменений по данным клинического анализа крови (лейкоцитоза, повышенного уровня С реактивного белка) решается вопрос о целесообразности проведения антибактериальной терапии.
Своевременная остановка кровотечения представляется исключительно важной, т. к. длительные кровянистые выделения нарушают функционирование фетоплацентарного комплекса, создают предпосылки для формирования плацентарной недостаточности и способствуют активации воспалительных процессов в полости матки.
Препарат для гемостатической терапии, используемый в I и II триместрах беременности, должен отвечать ряду требований:
– отсутствие эмбриотоксического и тератогенного эффектов
– быстрое и эффективное действие, т. к. фактор времени при угрожающем и начавшемся аборте выходит на первый план
– отсутствие кумулятивного эффекта
– незначительное системное влияние на гемостаз.
Последний фактор является особенно важным, т. к. активация внутрисосудистого свертывания, с одной стороны, может вести к микротромбозу, что нарушает плацентацию, особенно в условиях физиологической гиперкоагуляции при беременности, а, с другой стороны, небезопасно для организма матери в связи с опасностью развития тромбоза.
Препарат транексамовой кислоты (транексам), являясь антифибринолитическим средством, ингибирует действие активатора плазмина и плазминогена, что обуславливает гемостатический эффект без выраженного влияния на систему гемостаза в целом на системном уровне [3, 6].
Так, исследования, проведенные в Скандинавии, показали, что за период свыше 19 лет на примере 238 тыс. женщин не отмечено повышения частоты тромботических осложнений по сравнению с обычным уровнем тромбозов среди пациенток того же возраста. В исследованиях, проведенных у беременных женщин, доказано, что при применении транексамовой кислоты не происходит повышения коагуляционного потенциала крови и, следовательно, риск тромбоза не повышается по сравнению с пациентками, не принимавшими препарат [4].
Вторым, безусловно важным фармакологическим свойством транексамовой кислоты является ее противовоспалительное действие за счет подавления образования кининов, провоспалительных цитокинов (фактора некроза опухоли, интерлейкина 1, интерлейкина 2) и других активных пептидов, участвующих в воспалительных и аллергических реакциях.
Исследователи-гематологи отмечают большую эффективность транексамовой кислоты по сравнению с другими антифибринолитиками.
В последние годы появляются данные, свидетельствующие о снижении объема кровопотери после родов и во время операций кесарева сечения, в связи с чем некоторыми авторами высказывается мнение, что возможно использование препарата в целях профилактики повышенной кровопотери рутинно в родах и при кесаревом сечении [1, 5, 6]. Особую значимость такой профилактический подход приобретает в группах риска по развитию кровотечений (у женщин с тромбоцитопенией, при миоме матки, низком прикреплении плаценты и др.) [5, 6]. И хотя профилактическое использование транексамовой кислоты подлежит дальнейшему изучению, в качестве лечебного препарата для остановки послеродовых кровотечений транексамовая кислота активно используется и входит в алгоритм действий при кровотечении, по данным отечественных и зарубежных руководств [2, 3, 5, 7].
Использование препарата при кровотечении во время беременности позволяет быстро и эффективно остановить кровотечение. Внутривенное введение препарата проводится из расчета 10–15 мг на кг массы тела беременной в зависимости от объема теряемой крови. В среднем в первом триместре беременности суточная доза транексамовой кислоты при кровотечении составляет до 1 000 мг, во втором и третьем триместрах беременности от 1 000 до 2 000 мг в сутки. После внутривенного введения целесообразен переход на таблетированный прием препарата.
Транексамовая кислота до 22 нед. беременности используется в суточной дозе от 750 до 1 500 мг (250 мг в таблетке). Препарат применяют по 250–500 мг 3 раза в день в течение 5–7 дней, далее по показаниям.
После уточнения причин угрозы прерывания беременности используются препараты, коррегирующие выявленные нарушения.
Проведенное исследование касалось изучения эффективности транексамовой кислоты для остановки кровотечений во время беременности.
Цель исследования
Изучение эффективности гемостатической терапии препаратом транексамовой кислоты Транексам у женщин с начавшимся выкидышем.
Материалы и методы исследования
Критерии включения в группу исследования:
• срок беременности от 5 до 22 нед.;
• угрожающий выкидыш на момент включения в исследование, проявляющийся болями внизу живота и в пояснице и кровотечением из половых путей;
• аномалии развития эмбриона/плода
• тяжелые экстрагенитальные заболевания матери, являющиеся противопоказаниями для пролонгирования беременности;
• нарушение целостности плодного пузыря (подтекание околоплодных вод).
На основании данных критериев было отобрано 220 женщин, которые были поделены на 2 группы, в зависимости от вида проводимой гемостатической терапии. Основную группу составили 110 женщин, получавших с гемостатической целью препарат транексам в суточной дозе 1 000–1 500 мг до остановки кровотечения. Группу сравнения составили 110 женщин с угрожающим выкидышем в тех же гестационных сроках, которым проводилась стандартная гемостатическая терапия препаратом этамзилат натрия.
Статистическая обработка данных выполнена на индивидуальном компьютере с помощью электронных таблиц «Microsoft Excel» и пакета прикладных программ «Statistica for Windows» v. 8.0, StatSoft Inc (США). Вычислялись средняя арифметическая (M), ошибка средней (m), достоверность различий (p). Различия между выборочными совокупностями считались достоверными при уровне вероятности p < 0,05 (95% уровень значимости) и при p < 0,01 (99%-ный уровень значимости).
Пациентки были сопоставимы по возрасту (33,2 ± 2,3 и 32,1 ± 2,4 года соответственно), гинекологическому и репродуктивному анамнезу.
В структуре причинных факторов угрожающего выкидыша эндокринопатии составили 14,5% в основной группе, 13,6% в группе сравнения, иммунологические причины — 10,0 и 10,9%, инфекционно-воспалительный фактор — 26,4 и 25,5%, пороки развития матки 12,7 и 11,8% соответственно. Таким образом, пациентки были отобраны в исследование на основании принципа сопоставимости возрастных и причинных факторов угрозы выкидыша.
При ультразвуковом исследовании ретрохориальные/ретроплацентарные гематомы отмечены у 48 женщин основной группы (43,6%) и 47 пациенток из группы сравнения (42,7%), заоболочечные гематомы диагностированы у 15 (13,6%) и 18 (16,4%) женщин соответственно. Предлежание плаценты отмечено у 14 (12,7%) и 12 (10,9%) женщин обеих групп соответственно. У остальных беременных имели место кровянистые выделения из половых путей вследствие отслойки хориона/плаценты или оболочек без образования гематом.
Оценивалась длительность кровотечения из половых путей, регресс ретрохориальных/ретроплацентарных и заоболочечных гематом, длительность пребывания в стационаре, пролонгирование и исход беременности.
Установлено, что остановка кровотечения при использовании транексамовой кислоты в среднем наступала на 2-е сутки от начала терапии, длительность кровотечения в среднем составила 2,1 ± 0,2 дней, тогда как в группе, принимавшей этамзилат натрия, длительность кровотечения была достоверно больше 5,7 ± 0,3 (p < 0,01). Необходимость стационарного лечения составила в основной группе 9,7 ± 0,8 койко-дней и 15,6 ± 2,7 койко дней соответственно (p < 0,05).
Эти данные коррелировали и с ультразвуковой картиной, свидетельствующей о регрессе гематом в полости матки. При использовании препарата транексам происходила быстрая остановка кровотечения и, как следствие, организация и рассасывание гематом в полости матки в более короткие сроки — у 33 из 63 (52,4%) женщин основной группы и у 22 из 65 (33,8%) женщин в группе сравнения на этапе стационарного лечения. Полное отсутствие гематом отмечено в основной группе за 1,2 ± 0,4 нед., в группе сравнения за 4,8 ± 0,5 нед. (p < 0,05).
При анализе показателей гемостаза у женщин, получавших терапию транексамом, не отмечено достоверных изменений в показателях гемостаза (на системном уровне) до и после лечения.
Успешное пролонгирование беременности наблюдалось в основной группе в 95,5% случаев, в группе сравнения в 91,8% (p > 0,05).
У 5 пациенток в основной группе была диагностирована неразвивающаяся беременность в сроках от 5 до 8 нед., в 9 случаях в группе сравнения — потери беременности в сроках от 5 до 12 нед.
Таким образом, установлено, что препарат транексам в дозах от 750 до 1 500 мг в сутки при длительности курса лечения 5–7 дней оказывает выраженный гемостатический эффект при кровотечениях до 22 нед. беременности.
Включение препарата транексам в комплексную терапию больных с угрожающим выкидышем и невынашиванием беременности позволяет быстро остановить кровотечение, не влияя на показатели системы гемостаза. Остановка кровотечения в группе пациенток, получавших транексам, наступала в более короткие сроки по сравнению с женщинами, использовавшими этамзилат натрия, что требовало меньшей продолжительности стационарного лечения.
Таким образом, включение препарата транексам в программу лечения женщин с начавшимся выкидышем позволяет быстро остановить кровотечение, способствовать быстрому регрессу гематом в полости матки и пролонгировать беременность.
Литература
1. Баев О.Р. Профилактика кровотечений в послеродовом и раннем послеродовом периоде. Активная или выжидательная тактика? 2011, 6: 27-30.
2. Куликов А.В., Мартиросян С.В., Обоскалова Т.А. Протокол неотложной помощи при кровотечении в акушерстве. Методические рекомендации. Екатеринбург, 2010.
3. de Lange NM, Lancé MD, de Groot R, Beckers EA, Henskens YM, Scheepers HC. Obstetric hemorrhage and coagulation: an update. Thromboelastography, thromboelastometry, and conventional coagulation tests in the diagnosis and prediction of postpartum hemorrhage. Obstet Gynecol Surv., 2012, Jul., 67 (7): 426-435.
4. Lindoff C, Rybo G, Astedt B. Treatment with tranexamic acid during pregnancy, and the risk of thrombo-embolic complications. Thromb. Haemost., 1993, 2, 70 (2): 238-240.
5. Onwuemene O, Green D, Keith L. Postpartum hemorrhage management in 2012: predicting the future. Int J Gynaecol Obstet., 2012, Oct., 119 (1): 3-5.
6. Peitsidis P, Kadir RA. Antifibrinolytic therapy with tranexamic acid in pregnancy and postpartum. Expert Opin Pharmacother., 2011, 12 (4): 503-516.
7. Su LL, Chong YS Massive obstetric haemorrhage with disseminated intravascular coagulopathy. Best Pract Res Clin Obstet Gynaecol., 2012, Feb., 26 (1): 77-90.
8. Tower CL, Regan L. Intrauterine haematomas in a recurrent miscarriage population. Human Reproduction, 2001, 16 (9): 2005-2007.
9. van Oppenraaij RHF, Jauniaux E, Christiansen OB, Horcajadas JA, Farquharson RG and Exalto N, ESHRE Special Interest Group for Early Pregnancy (SIGEP) Predicting adverse obstetric outcome after early pregnancy events and complications: a review. Human Reproduction Update, 2009, 15 (4): 409–421.
Кровотечение при беременности
Кровотечение при беременности – признак, который может возникнуть независимо от срока эмбриогенеза и свидетельствует о происходящих изменениях в организме женщины. Может наблюдаться при самопроизвольном выкидыше, внематочной беременности, резус-конфликте, предлежании плаценты и других состояниях. Данное проявление способно развиваться на фоне общего благополучия или же сопровождаться болезненными ощущениями внизу живота, пояснице, крестце. Диагностика кровотечений при беременности осуществляется на основании данных гинекологического осмотра, ультразвуковой оценки состояния пациентки и плода. Лечение данного патологического признака определяется его причиной и назначается исключительно специалистом.
Общие сведения
Кровотечение при беременности – акушерский симптом, свидетельствующий о возможном развитии ряда нарушений, причиной которого могут послужить как физиологические изменения в организме женщины после зачатия, так и патологические состояния. Окончательно выяснить этиологию подобного проявления может только акушер-гинеколог после полного обследования. Кровотечения при беременности наблюдаются примерно у каждой пятой пациентки. В 50% они свидетельствуют о патологических изменениях и заканчиваются самопроизвольным выкидышем. У половины больных признак носит физиологический характер. Кровотечение чаще возникает в первом и третьем триместре эмбриогенеза.
Опасность кровотечений при беременности заключается в том, что спровоцировать их могут самые разнообразные факторы, в том числе – представляющие угрозу для матери и плода. В ряде ситуаций какие-либо иные патологические признаки отсутствуют. Любое кровотечение при беременности должно быть поводом для незамедлительного обращения к врачу. Только специалист способен оценить опасность для здоровья женщины и плода, а также определиться с дальнейшей тактикой. Своевременно оказанная помощь даже при аномальном течении беременности позволяет продолжить ее ведение и сохранить жизнь ребенка.

Причины кровотечений при беременности
Кровотечение при беременности может возникнуть на любом сроке эмбриогенеза, развивается как на фоне физиологических изменений в организме женщины, так и вследствие формирования определенной акушерской патологии. На ранних этапах у половины женщин наблюдается незначительное отделение крови вследствие имплантации плодного яйца в маточной полости. Такое кровотечение при беременности нередко расценивается пациенткой, как менструальное, поэтому она не обращается за медицинской помощью, что в дальнейшем может затруднять определение срока эмбриогенеза. Подобный симптом возможен и при недостаточной продукции прогестерона на ранних сроках вынашивания.
Наиболее частая причина патологических кровотечений при беременности в первом триместре – самопроизвольный выкидыш. Данный признак появляется как при только что начавшемся, так и при полном аборте. Примерно на 6 неделе после зачатия симптом возникает при внематочном прикреплении плодного яйца. Также кровотечение при беременности на этом сроке может говорить о резус-конфликте, замирании плода. Аналогичные проявления характерны для женщин, страдающих варикозным расширением вен, питающих матку. В данном случае кровотечение при беременности обусловлено усиленным кровоснабжением тканей.
Кровотечения при беременности во втором триместре диагностируют намного реже, примерно в 5-10% от всех случаев гестации. Как правило, симптом обусловлен патологическими изменениями и в большинстве случаев свидетельствует о самопроизвольном позднем аборте или истмико-цервикальной недостаточности. Иногда отделение крови из половых путей наблюдается при внутриутробной гибели плода. Кровотечения при беременности в третьем триместре тоже всегда говорят о развитии патологии вынашивания. Наиболее частая причина – предлежание плаценты. В данном случае эмбриональный орган полностью или частично перекрывает маточный зев, при этом из-за высокой нагрузки на нижний сегмент происходят микроотрывы плаценты, что и вызывает подобный признак.
Реже кровотечение при беременности в третьем триместре обусловлено преждевременной отслойкой нормально расположенной плаценты. В данной ситуации присутствует высокая угроза для жизни плода. Опасность заключается еще и в том, что изначально развивается внутреннее кровотечение при беременности или формирование гематомы, и только потом кровь изливается наружу. Самой редкой, но наиболее опасной для жизни матери и ребенка причиной развития данного симптома является разрыв матки. Такое осложнение диагностируется при наличии рубца на миометрии и перерастяжении тканей, спровоцированном многоводием, крупным плодом или многоплодием. Крайне редко кровотечение при беременности возникает вследствие нарушения целостности плодных оболочек или сосудов пуповины.
Также кровотечения при беременности могут быть спровоцированы причинами, которые проявляются на любом сроке эмбриогенеза. К таким причинам относятся доброкачественные новообразования – миома, полипозные разрастания в цервикальном канале и маточной полости. Часто кровотечение при беременности наблюдается у женщин с эрозией шейки матки. Иногда признак возникает вследствие усиленной циркуляции крови в органах малого таза. Риск развития симптома также присутствует при бурных сексуальных контактах, значительных физических нагрузках, сопутствующих сердечно-сосудистых заболеваниях, связанных с ослаблением эндотелия.
Классификация и симптомы кровотечений при беременности
В зависимости от происхождения кровотечения можно выделить две группы:
- Физиологические кровотечения при беременности – возникают вследствие перестройки организма, не представляют угрозы для здоровья и жизни плода или матери.
- Патологические кровотечения при беременности – свидетельствуют о ее аномальном течении, могут сопровождаться риском для жизни и здоровья женщины и малыша, требуют незамедлительной врачебной помощи.
Клиника кровотечений при беременности напрямую зависит от причины возникновения подобного признака. Выделение крови из половых путей на ранних этапах эмбриогенеза, спровоцированное физиологическими изменениями, протекает на фоне общего благополучия. Кровотечения при беременности, развившиеся из-за присутствия полипов, эрозии, миомы в большинстве случаев также не вызывают нарушений самочувствия. При этом наблюдается незначительное выделение биологической жидкости – всего несколько капель, симптом носит кратковременный характер. Более обильными, похожими на менструальные, будут кровотечения при беременности, связанные с дефицитом прогестерона.
В случае развития кровотечения при беременности, связанного с ее самопроизвольным прерыванием, больную беспокоит постоянная или схваткообразная боль в пояснично-крестцовой области, животе. Дополнительно может наблюдаться тошнота, головокружение, недомогание, незначительное повышение температуры тела. Кровотечение при беременности в данном случае может быть различной интенсивности, нередко в выделениях присутствуют кусочки тканей. При внематочном прикреплении плодного яйца, а также при разрыве матки возникает серьезная угроза для жизни женщины. В такой ситуации изначально развивается внутреннее кровотечение при беременности, и только потом появляются патологические выделения из наружных половых путей. Отмечается острая боль в животе с иррадиацией в анальную область, боковые отделы туловища. При значительной кровопотере возникает шоковое состояние с угрозой летального исхода.
Кровотечение при беременности на поздних этапах тоже не всегда сопровождается развернутой клинической картиной. В случае предлежания плаценты это – единственный симптом, который должен вызвать настороженность у женщины и стать поводом для обращения к акушеру-гинекологу. Что касается преждевременной отслойки правильно прикрепленной плаценты, то в данном случае кровотечение при беременности развивается на фоне гипертонуса матки, отмечается боль в животе, ухудшение общего самочувствия. При проведении кардиомониторинга плода наблюдается нарушение частоты сердечных сокращений, двигательной активности.
Диагностика и лечение кровотечений при беременности
Для выявления причины кровотечения при беременности проводится гинекологический осмотр женщины. При изменениях физиологического происхождения какие-либо отклонения от нормы обнаружить не удается. При патологическом кровотечении при беременности на фоне самопроизвольного аборта наблюдается открытие шейки матки. Повышение тонуса миометрия может говорить о начавшейся отслойке плаценты. Из лабораторных методов диагностики используется анализ на определение концентрации ХГЧ (хорионического гонадотропина человека). При внематочной беременности и кровотечении данный показатель будет снижен. Инструментальная диагностика кровотечений при беременности заключается в проведении УЗИ. С помощью этого метода удается оценить состояние миометрия и эмбриона, уровень кровотока в сосудах, точную локализацию плаценты и (возможно) ее начавшуюся отслойку. Используя КТГ, диагност может сделать заключение о жизнедеятельности плода.
Лечение кровотечений при беременности также зависит от причины появления симптома. Если патологические изменения отсутствуют или проявление спровоцировано повреждением полипа, медицинская помощь не требуется. В редких случаях врач рекомендует его удаление. Выжидательная тактика применяется и в случае эрозии шейки матки. Ее прижигание осуществляется после родов. Кровотечение при беременности на фоне угрозы выкидыша и предлежания плаценты требует незамедлительной госпитализации в акушерский стационар с последующим назначением медикаментозного лечения. Для снижения маточного тонуса применяются седативные препараты, токолитики. Ведение беременности при этом требует тщательного наблюдения со стороны специалиста.
Кровотечения при беременности, вызванные внематочным прикреплением плодного яйца, разрывом рубца или завершенным самопроизвольным абортом, требуют госпитализации и хирургического лечения. После удаления остатков плодных тканей или экстренного родоразрешения назначается антибактериальная терапия. В данном случае остановка кровотечения при беременности осуществляется разными способами в зависимости от его интенсивности, нередко проводится перевязка маточных артерий. При преждевременной отслойке плаценты показано экстренное кесарево сечение.
Прогноз и профилактика кровотечений при беременности
Кровотечения при беременности обычно сопровождаются благоприятным прогнозом. Своевременно оказанная медицинская помощь позволяет сохранить жизнь плода и женщины. Летальный исход наблюдается крайне редко. Профилактика кровотечений при беременности заключается в раннем выявлении доброкачественных новообразований и их лечении еще до зачатия. Чтобы предупредить развитие патологического признака, следует как можно раньше стать на учет, сдавать все необходимые анализы и при возникновении любых нарушений сразу обращаться за консультацией к акушеру-гинекологу. Профилактика кровотечений при беременности также заключается в избегании стрессов, физических нагрузок, бурных сексуальных контактов.
Кровавые выделения при беременности
Кровотечение во время беременности — к счастью, это не всегда тревожный признак. Многое зависит от его распространенности, причины и времени возникновения. Если кровотечение незначительное, врач обычно рекомендует отдых, иногда назначают диастолические или гормональные препараты. Однако иногда необходима госпитализация.
Кровотечение при беременности может возникнуть на любой стадии по разным причинам, как физиологическим, не угрожающим беременности, так и серьезным, которые угрожают его потерей или представляют угрозу для жизни женщины. Вот почему так важно не недооценивать его и обращаться к врачу с любым беспокоящим симптомом.

Кровотечение в начале беременности
Подсчитано, что кровотечение случается у каждой третьей женщины во время беременности. Чаще всего появляется в начале беременности. В первом триместре кровотечения обычно вызваны:
- имплантацией плодного яйца в стенку матки.
- дата менструации. Бывает, что при беременности легкое кровотечение возникает в тот момент, когда должны начаться месячные. Может случиться так, что вы испытываете боль в животе или другие симптомы, сопровождающие менструацию;
- заболевание шейки матки, такое как эрозия или полип. Тогда самое частое кровотечение — после полового акта или гинекологического осмотра;
- гормональный дефицит, обычно это недостаток прогестерона. Чтобы выяснить это, следует сдать анализ крови на определение его уровня. Если результат подтверждает подозрение, беременной необходимо принять дюфастон или лютеин (обычно до 16 недели беременности);
- внематочная беременность, когда эмбрион имплантируется вне полости матки, чаще всего в маточные трубы. Это состояние, угрожающее здоровью и даже жизни женщины. Если возникает боль в животе, обычно с одной стороны, как можно скорее обратитесь к врачу. Симптомы наблюдаются между четвертой и восьмой неделями беременности;
- Молярная беременность, что является редким осложнением. Это означает чрезмерный рост тканей, из которых развивается плацента, что препятствует развитию эмбриона. Для подтверждения диагноза следует провести УЗИ,
- выкидыш, т. е. прерывание беременности до 22 недели. Что может на них указывать? Обильное и продолжительное кровотечение, болезненные спазмы в животе, ощущение давления внизу живота. В такой ситуации необходимо как можно скорее обратиться в больницу. Каждая третья беременность заканчивается выкидышем к 12 неделе.
Кровотечение при беременности: 2 триместр
Кровотечения при беременности во втором триместре менее частые, легкие и безвредные. Наиболее частые причины:
- эрозии шейки матки;
- проблемы с плацентой — тогда кровотечение сильнее;
- усталость, появляются кровянистые выделения и кровотечение после тренировки;
- преждевременные сокращения матки.
Кровотечение при беременности: 3-й триместр
Кровотечение в третьем триместре связано с аномалиями плаценты. Это:
- Предлежание плаценты, то есть место расположения плаценты на дне матки. Обычно это происходит между 28 и 32 неделями беременности. Обычно оно проходит самостоятельно, но женщина должна проявлять осторожность до конца беременности. Лучше лечь в больницу и понаблюдать.
- Преждевременная отслойка правильно сидящей плаценты, которая может возникнуть в результате внезапного повышения артериального давления или нарушения свертываемости крови у матери, а также травмы живота. Отслойка плаценты — это состояние, при котором плацента частично или полностью отделяется от стенки матки.
- Отхождение слизистой пробки, закрывающей шейку матки, которая может быть окрашена кровью.
Кровотечение при беременности: что делать?
Кровотечение при беременности требует осторожности и различных мер. Что делать? Многое зависит от её обильности. Если кровянистые выделения небольшие и утихли, отдохните и, желательно, примите горизонтальное положение. Затем запишите дату приступа и сообщите об этом врачу при следующем посещении. О любом — даже незначительном — кровотечении во время беременности, сопровождающемся легкими схватками, следует сообщить врачу или акушерке в течение 72 часов с момента его начала.
Если кровотечение при беременности более сильное, обратитесь к врачу, наблюдающему беременность. Если она сопровождается сильными схватками, напоминающими боли при менструации, необходимо обратиться в больницу или вызвать скорую помощь. Большинство кровотечений во время беременности заканчиваются самостоятельно и не оказывают неблагоприятного воздействия на течение беременности. Но даже в этом случае ситуация требует, чтобы вы обратились к врачу, поскольку здесь нет правила: небольшое кровотечение во время беременности не должно указывать на то, что все в порядке, но обильное кровотечение однозначно указывает, что беременность находится под угрозой.